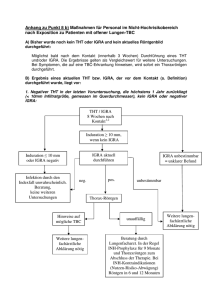
Nienhaus - 1230_TB_Vorsorge_Dresden
Werbung
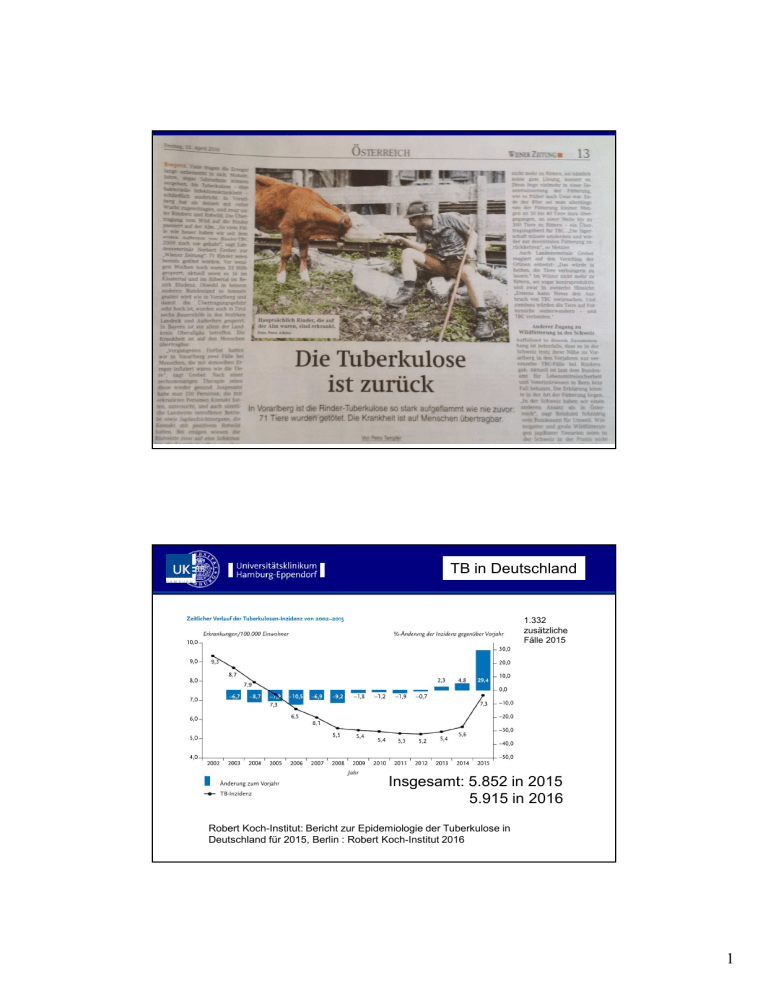
1 TB in Deutschland 1.332 zusätzliche Fälle 2015 Insgesamt: 5.852 in 2015 5.915 in 2016 Robert Koch-Institut: Bericht zur Epidemiologie der Tuberkulose in Deutschland für 2015, Berlin : Robert Koch-Institut 2016 1 Latente TB-Infektion (LTBI) angezeigte und anerkannte Fälle 450 400 383 350 297 300 285 244 250 235 227 205 199 200 187 179 179 166 150 125 100 65 50 40 33 20 17 5 6 2006 2007 0 2008 2009 2010 2011 2012 2013 2014 2015 Behandlungsbedürftige TB bei Beschäftigten im Gesundheitsdienst 300 Anerkannte Fälle (mit & ohne Rente) 253 250 1.332 zusätzliche Fälle 2015 angezeigte meldepflichtige Fälle 195 200 175 160 155 146 150 124 115 102 94 100 83 73 72 61 56 77 68 81 66 57 50 0 2006 2007 2008 2009 2010 2011 2012 2013 2014 2015 2 Asylsuchende in Deutschland 2001 bis 2014 Asylsuchende in 2015: 800.000 5 Krieg und Flucht In den nächsten fünf Jahren erwarten wir • 10.090 zusätzliche TB-Fälle in Deutschland • 87 zusätzliche TB-Fälle bei BiG 6 3 [email protected] Tuberkulose in der betrieblichen Vorsorge Albert Nienhaus 7 Gemeldete Infektionen als Berufskrankheit im Jahr 2015 BK3101 insgesamt 7.720 meldepflichtige Fälle (% aller Meldungen) 795 (10 %) Hepatitis B Hepatitis C HIV/AIDS MRSA/ ORSA Keratokonjunktivitis Krätze/ Skabies Tuberkulose Latente Tuberkulose-Infektion Influenza Kinderkrankheiten1 Übrige Infektionskrankheiten 1 Masern, Röteln, Mumps und Windpocken. Blutübertragbar 113 ( 14%) 57 53 3 54 13 77 155 235 6 9 133 TB 390 ( 49%) Daten der 4 Hepatitis B und C als Berufskrankheit 400 Angezeigte Fälle Hepatitis B 350 Anerkannte Fälle Hepatitis B Angezeigte Fälle Hepatitis C Number (n) 300 Anerkannte Fälle Hepatitis C 250 200 150 HCV 100 50 HBV 0 In Kooperation mit LTBI WHO 2015 Prioritäre Aktionen für TB Elimination in Ländern mit niedriger TB Inzidenz Behandlung der LTBI ist der Schlüssel zur Elimination der TB in Ländern mit niedriger Inzidenz 10 5 Allgemeine Überlegungen der WHO Arbeitsgruppe • Chemoprävention der LTBI kann zu unerwünschten, negativen Effekten führen – Hepatitis • Nutzen der Behandlung muss größer sein als der potentielle Schaden Kein generelles Screening, keine Behandlung aller LTBI Fälle Screening und Behandlung von Hochrisikogruppen 11 Konzept Hochrisikogruppe LTBI Prävalenz hoch niedrig Progressionsrisiko hoch niedrig Screenen und behandeln Situationsbedingt screenen und behandeln Situationsbedingt screenen und behandeln Kein Screening 12 6 Hochrisikogruppe A Ausdrückliche Empfehlung • Hochrisikogruppe: – HIV-Infizierte, – Kontaktpersonen (Kinder und Erwachsene) zu Patienten mit Lungen-TB, – Patienten vor dem Beginn einer Tumor-Nekrose-Faktor (TNF) Blocker Behandlung, – Dialyse-Patienten, – Patienten vor Organ- oder Bluttransplantationen, – Patienten mit einer Silikose (???) • Im Widerspruch zu Ringshausen et al Plos one 2013 Deutsche Bergarbeiter mit Silikose als Berufskrankheit • Screening und Behandlung sollten durchgeführt werden 13 Hochrisikogruppe B situationsabhängiges Vorgehen • Hochrisikogruppe B: – – – – – Gefangene (Gefängniswärter), Beschäftigte im Gesundheitswesen, Immigranten aus Ländern mit hoher TB Inzidenz, Obdachlose, Drogenabhängige • Screening und Behandlung sollte in Abhängigkeit von nationalen sowie regionalen Besonderheiten, Ressourcen, Regularien und Prioritäten erwogen werden. 14 7 Welcher immunologische Test sollte verwendet werden? THT oder IGRA? • WHO: keine Empfehlung • Verfügbarkeit des Testes wichtiger als Güte des Tests • TB-Incidence <100/100.000 15 Infektionsrisiken für Beschäftigte im Gesundheitswesen (BiG) Zwei Methoden erweitern unser Wissen • Fingerprinting – für Analyse von Infektionswegen bei aktiver TB • Interferon-Gamma Release Assay (IGRA) – für Diagnose latente TB-Infektion (LTBI) 16 8 Hamburger Fingerprint-Studie 1997 - 2012 2.331 Patienten 50 BiG (2,1%) 213 Cluster 886 Pat. (38,0%) Kein Cluster 1.445 Pat. (62,0%) BiG in Cluster 27 BiG (54,0%) Von Patient zu BiG N=12 24,0% Von BiG auf 2 Patienten N=1 2,0% Von BiG auf Familie N=1 2,0% Keine Übertragung N=12 15,4% Keine Cluster N=23 46,0% 17 Überlassen von R. Diel und S. Niemann Neue Anerkennungskriterien • Beweiserleichterung bis 2003 – Pneumologie, Labor • zusätzlich seit 2003 – – – – – – – Infektiologie Notaufnahme Rettungsdienst Pathologie, Rechtsmedizin Bronchoskopie Geriatrie und Altenpflege (seit 2008) Kontakt zu Risikogruppen • IV-Drogen, Obdachlose, Alkoholiker, • Migranten aus Hochinzidenzländern 18 In Kooperation mit 9 Aktive Tuberkulose als Berufskrankheit - BGW TB-Screening 1. Betriebsärztliche Vorsorgeuntersuchung nach ArbMedVV 2. Umgebungsuntersuchung nach IfSG Tine-Test THT IGRA 20 10 IGRA - Alternative zum THT QuantiFERON®-TB Gold In Tube (QFT) TSPOT-TB® (Elispot) 3 Antigene der RDI-Region • ESAT-6 • CFP-10 • TB7.7 Antigene, die auch beim M. bovis-Stamm vorkommen (BCG-Impfung) THT verwendet Tuberkulin (Mischung aus 200 Antigenen) falsch positive Testergebnisse 21 QuantiFERON-TB Gold In-Tube QuantiFERON plus mit 4. Röhrchen mit Antigen für CD8 Zellen TB-Ag-NIL ≥ 0,35 IU/mL ordentlich schütteln 22 11 T-SPOT.TB – Spot Bildung • • • • • zentrifugieren Lymphozyten-Bande trennen Lymphozyten zählen u. waschen TB-Antigen zugeben über Nacht inkubieren positiv ≥ 6 Spots 6-8 Spots Graubereich 23 Null TB1 CD4 TB2 Mitogen CD8 positiv 24 12 Betriebsärztenetz TB Deutschland • • • • 5.474 Beschäftigte IGRA negative IGRA positive 1.200 Doppeluntersuchungen Berufseinsteiger • IGRA positive 5081 (92,8%) 393 (7,2%) 1,7% Hauptergebnisse Einflussfaktoren für einen positiven QFT OR (95% CI) Alter > 55 Jahre 4,8 (2,9- 8,0) Geburt in Hochinzidenzland 2,2 (1,7- 2,8) TB-Anamnese 6,9 (3,7-13,5) Infektionsstation/Pulmologie 1,9 (1,1- 3,3) Geriatrie 1,7 (1,0- 2,9) Radiologie/Pathologie/Labor 1,9 (1,1- 3,3) Intensiv 1,4 (0,8- 2,4) Innere Medizin 1,4 (0,8- 2,2) N= 5.474 BiG 13 Vergleich IGRA und THT Land Deutschland Portugal Frankreich Gesamt Studien- IGRA+ IGRA- IGRA+ IGRA- kollektiv /THT+ /THT+ /THT- /THT- N N (%) N (%) N (%) N (%) 261 15 (5.7) 48 (18.4) 10 (3.8) 188 (72.4) 1,218 371 (30.5) 532 (43,7) 26 (2.1) 289 (23.7) 148 23 (15.5) 74 (50.0) 5 (3.3) 46 (31.1) 1627 409 (25,1) 654 (40,2) 41 (2,5) 523 (32,1) Nienhaus et al 2011 Pneumologie Röntgen gespart 27 Screening seit 2005 Hospital de São João, Porto, Portugal IGRA + THT 1219 Screening mit IGRA: undetermined IGRA 1 Keine aktive TB übersehen Torres Costa, Vergleich IGRA -THT 1218 IGRA+/THT+ IGRA-/THT+ IGRA+/THT- IGRA-/THT- 371 532 26 289 aktive TB aktive TB aktive TB aktive TB 8 (2.2%) 0 0 0 , Nienhaus ERJ 2009;34:1423 8 28 14 Screening seit 2005 Hospital de São João, Porto, Portugal Vergleich IGRA -THT 1218 Progression IGRA+/THT+ IGRA-/THT+ IGRA+/THT- IGRA-/THT- 371 532 26 289 aktive TB aktive TB aktive TB aktive TB aktive TB 8 (2.2%) 0 0 0 Progression TB Progression TB 4 (1%) 0 Torres Costa, …, Nienhaus JOMT 2011 29 Unterschiedliche Progressionsraten? • enge Kontakte (IfSG) • BiG 12% Diel et al. AJRCCM 2011 1% Torres Costa et al. JOMT 2011 • Erklärungsversuch – – – – – Anteil alter Infektionen bei BiG hoch Progression bei Kindern höher Armut Alkohol Ausländer 30 15 Konzept Hochrisikogruppe LTBI Prävalenz hoch niedrig Screenen und behandeln Situationsbedingt Screenen und behandeln niedrig Progressionsrisiko hoch Situationsbedingt Screenen und behandeln Beschäftigte im Gesundheitswesen Kein Screening 31 Wer soll untersucht werden? • Betriebsärztliche Vorsorge nach ArbMedVV – Pflichtvorsorge • TB-Station, Pneumologie oder Labor bei regelmäßigem Kontakt zu TB-Patienten oder Proben – Angebotsvorsorge • Alle anderen Bereiche bei (unerwartetem) Kontakt zu TB • Vorsorge bedeutet nicht mehr automatisch Untersuchung nach der Novelle der ArbMedVV 32 16 Wer soll untersucht werden? Enge Kontakte! • Intim- oder Haushaltskontakte • einmalige intensive Kontakte – Körperpflege – Absaugung – Bronchoskopie • 8 Stunden Kontakt zu mikroskopisch Sputum positiven Indexpersonen • 40 Stunden Kontakt zu kulturell oder molekularbiologisch gesicherter Lungen-TB Empfehlung zur Umgebungsuntersuchung (DZK 2007 / 2011) 33 Meldung einer LTBI als Berufskrankheit • Positiver Immuntest (IGRA) – Aktive TB ausgeschlossen (Röntgen) – Teilnehmer einer Umgebungsuntersuchung mit engem Kontakt zu einem Indexfall • Beschäftigter im Gesundheitswesen mit Infektionsrisiko oder • Kontakt am Arbeitsplatz (Unfall) • Indikation und Bereitschaft zur präventiven Chemotherapie 34 In Kooperation mit 17 Ermittlung der Unfallversicherung bei LTBI • Bereits bekannt – Positiver Immuntest (IGRA) – Aktive TB ausgeschlossen (Röntgen) – Teilnehmer einer Umgebungsuntersuchung mit engem Kontakt zu einem Indexfall – Beschäftigter im Gesundheitswesen (Berufskrankheit) oder Kontakt am Arbeitsplatz (Unfall) • Zu ermitteln – Ausserberufliches TB-Risiko • Folge – Behandlungsauftrag an Pneumologen 35 Null TB1 CD4 TB2 Mitogen CD8 positiv 36 18 Frage / Methode • Wie stimmen QFT-GIT und QFT Plus überein in einem Kollektiv mit wahrscheinlich hoher LTBI-Prävalenz? • Studenten aus Ländern mit hoher TB-Inzidenz Ergebnisse • Insgesamt 134 Teilnehmer • 11 positive QFT-Plus Ergebnisse (8,2%) • 11 positive QFT-GIT Ergebnisse (8,2%) • Insgesamt 13 positive Ergebnisse in mindestens einem der beiden IGRAs (9,7%) • Positive Probanden zeigten keine Auffälligkeiten beim Röntgen, keine Klinik einer aktiven TB 19 Ergebnisse Konkordanz QFT-Plus und QFT-GIT Κ = 0,85 Frage / Methode QFT-Plus Variabilität im Vergleich zum QFT-GIT? 11 Probanden mit positivem Ergebnis in einem der beiden IGRAs 30 Probanden mit negativem Ergebnis 4 Blutentnahmen im Abstand von jeweils einer Woche (7 +/- 1 Tag) 20 Ergebnisse IFNIFN- Verläufe QFTQFT-GIT Ergebnisse IFNIFN- Verläufe QFTQFT-Plus 21 Ergebnisse QFT-GIT: QFT-Plus: Reversion 3,2% (1/31) 95%CI 0,2-18,5 Konversion 2,2% (2/91) 95%CI 0,4-8,5 Reversion 6,9% (2/29) 95%CI 1,2-24,2 Konversion 4,3% (4/93) 95%CI 1,4-11,3 Zusammenfassung • Vorsorgeuntersuchung nur bei Exposition (hoher Anteil frischer Infektionen) • Progressionsrisiko bei arbeitsmedizinischer Vorsorge klein? • Chemoprävention nur bei engem Kontakt und frischer LTBI • IGRA spart Röntgen • Hohe Übereinstimmung QFT plus und QFT-GIT 44 In Kooperation mit 22 Vielen Dank für Ihre Aufmerksamkeit [email protected] [email protected] 45 23