PDF - Thieme Connect
Werbung

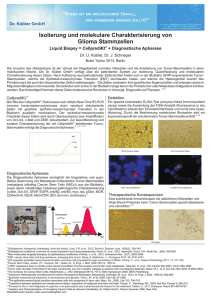
nnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnn nnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn n ÜBERSICHT nn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnnnn nn nnnnn nn nnnnnnn nn nnnnn 375 Tumorzelldissemination und Metastasierung beim gastrointestinalen Karzinom: Mechanismen, Nachweis und Bedeutung H. Spatz1, T. Kerner1, P. Vogel1, A. Fürst1, W. Dietmaier2, K.-W. Jauch1 Klinik und Poliklinik für Chirurgie der Universität Regensburg, Regensburg, Germany 2 Institut für Pathologie der Universität Regensburg, Regensburg, Germany Zusammenfassung. In Deutschland werden ca. ein Drittel der tumorbedingten Sterbefälle durch gastrointestinale Malignome verursacht. Die Therapieoption der ersten Wahl ist beim gastrointestinalen Karzinom die chirurgische Resektion entsprechend den chirurgisch-onkologischen Prinzipien nach möglichst früher Diagnosestellung. Während die Wahrscheinlichkeit für das Auftreten und die Häufigkeit eines Lokalrezidives mit durch den ¹Prognosefaktorª Chirurg beeinflusst wird, ist die Fernrezidivrate von über 30 % nach potenziell kurativer Resektion nach heutigem Kenntnisstand in erster Linie auf eine prä- bzw perioperative Tumorzelldissemination zurückzuführen. Diese früh aus dem primären Tumorverband herausgelösten Zellen sind mit konventionellen histopathologischen Verfahren und bildgebenden Staginguntersuchungen nicht nachweisbar, spielen jedoch bei der Metastasierungskaskade eine entscheidende Rolle. Im Sinne eines erweiterten Stagings ist heute jedoch deren Nachweis in verschiedenen Körperkompartimenten mittels immunzytochemischer oder molekularbiologischer Verfahren möglich, wobei eine Vielzahl von Studien deren klinische Relevanz und unabhängige prognostische Bedeutung belegt hat. Die gelegentlich jahrelange Latenzphase zwischen Resektion des Primärtumors und der Manifestation von Fernmetastasen mag teilweise durch die Beobachtung erklärt sein, dass die Mehrzahl der disseminierten Tumorzellen mitotisch inaktiv ist (¹dormancyª). Gleichzeitig könnte dies die eingeschränkte Wirksamkeit zellzyklusabhängiger, antiproliferativer Chemotherapeutika bedingen. Antikörpervermittelte, proliferationsunabhängige adjuvante Therapieverfahren scheinen hier eine neue, nebenwirkungsarme Therapieoption darzustellen, zumal mikrometastatische Tumorzellen leicht für intravenös applizierte Chemotherapeutika, Makromoleküle und immunkompetente Effektozellen zugänglich sind. Zusätzlich könnte die Analyse der Tumorzelldissemination im Verlauf einer systemischen Therapie auch als Surrogatmarker für deren Effizienz Verwendung finden. Schlüsselwörter: Tumorzelldissemination ± Minimal residual disease ± Knochenmark ± Lymphknoten ± Prognose ± Metastasierung Viszeralchirurgie 2000; 35: 375 ± 384 Georg Thieme Verlag Stuttgart New York · Tumor cell dissemination and metastasis in gastrointestinal cancer: Mechanisms, detection and clinical relevance. In Germany, about one third of tumor-related deaths are caused by gastrointestinal carcinomas. Complete resection according to surgical and oncological principles after early diagnosis is the therapeutic approach of choice. While the incidence of local recurrence after complete resection is considerably affected by the skills of the surgeon, distant relapse in up to 30 % is mainly due to pre- and/or perioperative tumor cell dissemination. Conventional histopathological methods and current radio-imaging techniques are unlikely to detect these cells that have left the primary tumor site and play a crucial role in the formation of distant metastasis. Immunocytochemical and molecular methods have made individual disseminated tumor cells detectable in various compartments of a patients organism and their presence is increasingly considered as a clinically relevant and independent prognostic factor. The majority of these tumor cells appears to be nonproliferating (ªdormancyª) which may explain the limited efficacy of cell-cycle dependent antiproliferative chemotherapeutic agents. This mitotic inactivity could also account for the latency period between resection of the primary tumor and the manifestation of distant metastasis. In this context, antibody mediated therapeutic approaches directed against quiescent disseminated tumor cells seem to be of clinical relevance, particularly since isolated micrometastatic cells are easily accessible for intravenously applied therapeutic agents, macromolecules and immunologic effector cells. In addition, the monitoring of circulating cancer cells in the course of a systemic therapy could be useful in determining the efficacy of new therapeutic agents at an early point. Key words: Tumor cell dissemination ± Minimal residual disease ± Bone marrow ± Lymph node ± Prognosis ± Metastasis Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 1 Viszeralchirurgie 2000; 35 Spatz H et al Einleitung Tumorzellnachweis Ergebnisse epidemiologischer Studien legen nahe, dass 30 ± 40 % der Bevölkerung westlicher Industrienationen an einem malignen Tumorleiden versterben werden. Ungefähr 90 % dieser Tumoren sind Karzinome, also Malignome epithelialen Ursprungs. In Deutschland werden ca. 35 % der tumorbedingten Sterbefälle durch gastrointestinale Malignome verursacht [1]. Die Therapieoption der ersten Wahl ist beim gastrointestinalen Karzinom die chirurgische Resektion entsprechend den chirurgisch-onkologischen Prinzipien nach möglichst früher Diagnosestellung. Während die Wahrscheinlichkeit für das Auftreten und die Häufigkeit eines Lokalrezidives mit durch den ¹Prognosefaktorª Chirurg beeinflusst wird [2], ist die Fernrezidivrate von über 30 % nach potenziell kurativer Resektion nach heutigem Kenntnisstand auf eine prä- bzw perioperative Tumorzelldissemination im Sinne einer frühen systemischen Tumorerkrankung zurückzuführen [3]. Seit der schrittweisen Etablierung zunächst immunhistochemischer und später molekularbiologischer Verfahren seit Anfang der 80er Jahre zum Nachweis disseminierter Tumorzellen [4] in verschiedenen Körperkompartimenten weist eine Vielzahl von Studien jedoch auf deren prognostische Bedeutung hin. Diese früh aus dem primären Tumorverband herausgelösten Zellen sind mit konventionellen histopathologischen Verfahren und bildgebenden Staginguntersuchungen nicht nachweisbar und gehen bisher nur optional als ¹miª (für Mikrometastasen) und ¹iª (für isolierte Tumorzellen) in die Staging-Nomenklatur der UICC ein [5]. Die Entscheidung zur adjuvanten systemischen Therapie nach potenzieller R0-Resektion des Primärtumors wird heute anhand statistisch gewonnener Prognoseindizes gestellt, wobei die für das individuelle Risikoprofil wichtige Komponente der systemischen Tumorzelldissemination noch nicht miteingeht. Gerade das Wissen um den Zusammenhang zwischen systemischer Tumorzelldissemination und erhöhtem Rezidivrisiko macht den Nachweis dieser Zellen besonders attraktiv, um Patienten zu selektionieren, die von neueren postoperativen Therapiestrategien profitieren könnten oder auch andererseits, Patienten ohne Tumorzellnachweis die belastende Therapie ersparen zu können. Im Gegensatz zu soliden Metastasen stellen isolierte mikrometastatische Tumorzellen speziell im Knochenmark aufgrund ihrer Zugänglichkeit für Makromoleküle und immunkompetente Effektorzellen geeignete Ziele für intravenös verabreichte Therapeutika dar. Da die Mehrzahl der disseminierten Tumorzellen mitotisch inaktiv ist [6], müssen konventionelle chemotherapeutische Agenzien zum Scheitern verurteilt sein. Antikörpervermittelte, zellgerichtete Therapieverfahren scheinen hier eine neue, nebenwirkungsarme Therapiealternative darzustellen, die auch als Kombinationsbehandlung mit Chemotherapeutika sinnvoll erscheint. Diese therapeutische Rationale scheint mit dem Antikörper 17-1A für das kolorektale Karzinom im Stadium Dukes C nach 7-jähriger Nachbeobachtungszeit belegt [7]. Neben dem rein quantitativen Nachweis disseminierter Zellen ist auch deren phänotypische Charakterisierung hinsichtlich metastasierungsrelevanter Gene oder ihres Proliferationsverhaltens zum besseren Verständnis tumorbiologischer Vorgänge entscheidend. Auûerdem kann die Analyse der Tumorzelldissemination im Verlauf einer systemischen Therapie auch als Surrogatmarker für deren Effizienz Verwendung finden. Der Nachweis isolierter disseminierter Tumorzellen ist prinzipiell in verschiedenen Kompartimenten möglich. Bisher konnten einzelne Zellen in peripherem Blut, Peritoneallavage, Knochenmarksaspiraten und drainierenden Lymphknoten sowie parenchymatösen Organen detektiert werden. Das Knochenmark hat sich in den meisten Studien als Indikatororgan etabliert, da in diesem mesenchymalen Kompartiment normalerweise keine Zellen epithelialen Ursprungs zu finden sind, gleichzeitig jedoch ein intensiver Zellaustausch zwischen Blut und Interstitium in den Sinusoiden des Organs stattfindet. Vom Primärtumor hierher disseminierte Zellen müssen hypothetisch zur Gefäûinvasion und Extravasation befähigt gewesen sein und sich zusätzlich dem hohen Zelluntergang während der Kreislaufpassage widersetzt haben. Dadurch erscheinen diese Zellen hinsichtlich ihres metastatischen Potenzials von besonderer Bedeutung. Auûerdem ist die Aspiration der Proben einfach, wiederholbar und für den Patienten ungefährlich [8]. Methoden Bereits mit histopathologischen und zytomorphologischen Methoden lassen sich einzelne Tumorzellen in verschiedenen Geweben nachweisen, dabei ist jedoch sowohl die Sensitivität als auch die Spezifität sowie die Praktikabilität dieser Detektionsverfahren ungeeignet, um groûe Mengen an Probenmaterial auf das Vorliegen zum Teil einzelner Zellen zu untersuchen [9,10]. Zum Nachweis disseminierter epithelialer Zellen in den verschiedenen Kompartimenten kommen daher die Immunzyto-Histochemie und molekularbiologische Methoden zur Anwendung. Zur immunhistochemischen Detektion disseminierter Tumorzellen werden vornehmlich monoklonale Antikörper verwendet, die gegen stabil exprimierte Zytokeratine der epithelialen Tumorzelle gerichtet sind. Vorraussetzung ist die fehlende Zytokeratinexpression in den Zellen des jeweils untersuchten Zielgewebes. Zusätzlich finden Antikörper gegen membrangebundene Muzine oder tumorassoziierte Glykoproteine (z. B. TAG12) Verwendung. Mit dieser Technik liegt die Sensitivität bei einer Nachweisquote von etwa einer Tumorzelle in 105 ± 106 mononukleären Zellen [11]. Neuere Arbeiten verwenden zum Nachweis isolierter Tumorzellen auch deren Anreicherung mit immunomagnetischen Techniken [12]. Mit Hilfe der Polymerasekettenreaktion als molekularbiologischen Ansatz lassen sich disseminierte Tumorzellen ebenfalls mit hoher Sensitivität und Spezifität nachweisen. Neben dem Nachweis tumorspezifischer DNA-Mutationen (z. B. k-ras- oder p53-Mutationen) mittels PCR lässt sich auch die Expression von Markergenen auf m-RNA-Ebene mit Hilfe der Reverse-Transkriptase-PCR (RT-PCR) nachweisen. Die Sensitivität dieser Methodik liegt bei einer Nachweisrate von 1 Tumorzelle auf 107 [13] mononukleare Zellen. Tumorzelldissemination und Metastasierung Während das Knochenmark häufiges Zielorgan für Metastasen einiger solider epithelialer Tumoren ist (Mamma, Lunge, Prostata), führen gastrointestinale Karzinome nur selten zu ossären Filiae. Der Nachweis von so genannten disseminierten Tumorzellen im Knochenmark ist in diesem Fall ein Hinweis auf eine hämatogene Tumorzellaussaat, wobei die sekundäre Absiedlung in das jeweilige Zielorgan durch die Interaktion Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 376 Tumorzelldissemination und Metastasierung beim gastrointestinalen Karzinom Viszeralchirurgie 2000; 35 377 Tab. 1 Studien zur prognostischen Bedeutung des immunhistochemischen Nachweises epithelialer Zellen im Knochenmark von Patienten mit gastrointestinalen Karzinomen Detektionsrate prognostischer Wert Ösphaguskarzinom Thorban et al. CK2, KL1, A45-B/B3 30/71 (42,3 %) R0: DFS Magenkarzinom Jauch et al. CK-18 95/180 (53 %) Schlimok et al. CK-18 34/97 (35,1 %) R0: DFS, OS T1/T2: DSF* N0: DSF* Intestinal (Lauren): DSF* R0: DFS Heiss et al. uPA-R CK-18 20/44 (45 %) 47/87 (60 %) R0: DFS R0: DFS 41,5 (9 ± 61) maximal 12 Monate keine 63 24/42 (57 %) 25/48 (52 %) R0 und Bauchhöhle und/oder Knochenmark: OS R0: DSF, OS R0: OS 12,7 (3 ± 32) 22,8 (3 ± 48) Rezidifhäufigkeit Rezidivhäufigkeit 64 66 28/88 (32 %) 36/145(25 %) R0: DFS* R0: OS,DFS* 35 (12 ± 58) 39 (12 ± 62) keine keine 71 72 Pankreaskarzinom Juhl et al. Thorban et al. Roder et al. Marker CEA, Ca19-9, 17-1A, 17/28 (61 %) Ra96,C54-0 CK-18 CK2, KL1, A45-B/B3 Kolorektales Karzinom Lindemann et al. CK-18 Leinung et al. A45-B/B3 Nachbeobachtung (Monate) Korrelation mit klinischpatholog. Parametern Literatur keine 44 30,6 (6 ± 56) T-Stadium, Borrmann-Klass 55 25,4 LaurØn-Klass, N-Stadium Lymphangiose 54 9,5 (3 ± 24) 33 DSF =¹disease free survivalª (rezidivfreie Überlebenszeit), OS =¹overall survivalª (Gesamtüberlebenszeit), * prognostischer Wert als unabhängiger Parameter durch multivariate Analyse bestätigt der losgelösten Tumorzelle und dem ¹microenvironmentª des jeweiligen Zielorgans bedingt wird (¹seed and soilª). Prinzipiell ist eine Vielzahl von Milieubedingungen und Tumorzelleigenschaften erforderlich, um die Metastasierungskaskade von der Loslösung der Tumorzelle aus dem Primärverband bis zur Absiedelung und Proliferation im metastatischen Zielorgan zu ermöglichen (Abb. 1). Zunächst erfolgt die Loslösung einer Tumorzelle aus dem Primärtumorverband durch Lockerung der Zell-Zell-Kontakte, wobei die herunteregulierte Expression von Zelladhäsionsmolekülen, die den interzellulären Kontakt des Tumorverbundes stärken, eine wichtige Rolle spielen kann [14 ± 16]. Proteolyse und die Sekretion migrationsstimulierender Faktoren führen dann zur Desintegration der Basalmembran und einer zielgerichteten Abwanderung über das umgebende Stroma und letztlich zur Gefäûinvasion. Während der Kreislaufpassage geht ein Groûteil dieser disseminierten Zellen aufgrund mechanischer und immunologischer Vorgänge zugrunde. Die erneute Extravasation des verbleibenden Rests dieser Zellen und deren Absiedelung im jeweiligen Zielorgan ist unter anderem abhängig von der Interaktion zwischen den endothelständigen Adhäsionsmolekülen und den jeweiligen auf der Tumorzelle exprimierten Liganden [17,18]. Die organspezifischen Expressionsmuster der einzelnen Adhäsionsmoleküle unterliegen jedoch einer ausgesprochenen Heterogenität. Dieses Phänomen mag neben den rein anatomischphysikalischen Bedingungen ein Erklärungsansatz für die Organpräferenz der Metastasierung einzelner Tumore sein [19, 20]. Für das Überleben der einzelnen isolierten Zelle während dieses Metastasierungsprozesses und ihrer erfolgreichen Proliferation im jeweiligen Zielgewebe spielen nach derzeitiger Datenlage neben ¹Seed and soilª-Faktoren auch Abb. 1 Schematische Darstellung der Tumorzelldissemination die Immunüberwachung, Angiogenese und das Phänomen einer mitotischen Inaktivität (¹dormancyª) eine entscheidende Rolle. Malignitätsnachweis disseminierter Tumorzellen Der reine Nachweis des Vorhandenseins von Zellen epithelialen Ursprungs im Blut, drainierenden Lymphknoten oder Knochenmark von Patienten mit einem gastrointestinalen Malignom beweist noch nicht, dass es sich dabei um vom primären Tumorverband losgelöste Krebszellen handelt. Das maligne Potenzial disseminierter zytokeratin-positiver Zellen wurde anhand immunhistochemischer Doppelfärbun- Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Tumorart Autor Viszeralchirurgie 2000; 35 Spatz H et al Tab. 2 Studien zur prognostischen Bedeutung des Nachweises epithelialer Zellen in histopathologisch als ¹tumorfreiª klassifizierten Lymphknoten von Patienten mit gastrointestinalen Karzinomen der Kategorie N0 Tumorart Autor Marker Ösphaguskarzinom Izbicki et al. Ber-Ep4 Natsugoe et al. AE1/AE3 Magenkarzinom Harrison et al. CAM 5.2 Maehara et al. CAM 5.2 Pankreaskarzinom Hosch et al. Ber-Ep4 Kolorektales Karzinom Greenson et al. AE1/AE3 Liefers et al. CEA mRNA (RT-PCR) Detektionsrate Lymphknoten 67/399 (17 %) Patienten prognostischer Wert Nachbeobachtung Korrelation (Monate) mit klinischpatholog. Parametern Literatur 15/30 (50 %) 15/41 (36,6 %) OS*, DFS* OS 25 (2 ± 51) 38 (12 ± 78) keine keine 47 48 9/25 (36 %) 25 (4 ± 195) nicht ermittelt 61 > 180 Tumorstadium 60 15/420 (3,6 %) 8/34 (23,5 %) 5 Jahres Überlebensrate OS 16/37 (43,2 %) 9/12 (75 %) DFS*, OS* 16,7 (5 ± 44) keine 67 33/568 (5,8 %) 36/192 (19 %) 14/50 (28 %) 14/26 (54 %) OS* DFS, OS* 60,3 73 (66 ± 85) nicht ermittelt keine 82 83 DSF =¹disease free survivalª (rezidivfreie Überlebenszeit), OS =¹overall survivalª (Gesamtüberlebenszeit), * prognostischer Wert als unabhängiger Parameter durch multivariate Analyse bestätigt gen näher untersucht. Dabei konnten tumorassoziierte Charakteristika wie die Expression von Lewis-Y-Blutgruppenvorläuferantigenen und p53, die Überexpression des erb-B2-Onkogens und die herunterregulierte Expression von MHC-Klasse-1Molekülen beschrieben werden [6, 21, 22]. Interessanterweise lieûen sich p53-Genprodukte oder Mutationen im p53-Tumorsuppressorgen nicht gehäuft in CK-positiven Zellen des Knochenmarks nachweisen [23]. Die Herunterregulierung der Oberflächenexpression von HLA-1- Molekülen, die als Restriktionselemente für die T-Lymphozyten vermittelte Tumorzellerkennung dienen, könnte die fehlende Erkennung dieser Zellen durch Immun-Effektorzellen erklären und eine Überlebensbedingung disseminierter Zellen im Verlauf des Metastasierungsprozesses darstellen [6]. Ein weiterer Nachweis maligner Eigenschaften mikrometastatischer Zellen im Knochenmark gelang mit Hilfe der Fluoreszenz-in-Situ-Hybridisierungs-Technik (FISH). Dabei konnten numerische Aberrationen in den Chromosomen 7,8 und 18 detektiert werden. Ebenso gelang der Nachweis einer Amplifikation des erb-B2-Gens (Thyrosin-Kinase-Rezeptor) in diesen Zellen [6, 24]. Mit Hilfe der RT-PCR konnte auf mRNA-Ebene die Expression von Genen der MAGE-Familie gezeigt werden, ein weiteres übliches Charakteristikum maligner Zellen [25]. Zusätzlich wurde in neueren Arbeiten sowohl ein Verlust der Heterozygotie (¹Loss of hetercygosityª, LOH) [26, 27] bestimmter tumorrelevanter Gene wie z. B. des APC Tumor-Suppressor-Genes als auch Kiras-Mutationen und das Vorliegen von Mikrosatelliten Instabilitäten (MSI) in disseminierten Tumorzellen des Knochenmarks beschrieben. So können MSI die Expression von Genen beeinflussen, die mit Zellproliferation, Zelladhäsion, Invasion und Metastasierung in Verbindung gebracht werden [28]. Letztlich gelang sogar erstmals der Nachweis des tumorigenen Potenzials von immunistochemisch detektierten und in Zellkultur gebrachten Tumorzellen aus einem histopathologisch tumorfreien Lymphknoten eines Patienten mit Ösophaguskarzinom. Nach subkutaner Injektion dieser Zelllinie in immundefiziente SCID-Mäuse kam es bei allen Tieren zu einer fortschreitenden Tumorbildung [29]. Proteolytisches Potenzial und Invasivität Die für die Invasion und Metastasierung erforderliche Proteolyse umgebender Matrixkomponenten wird durch eine ganze Reihe von tumorassoziierten Serin-, Cystein-, Threonin und Metalloproteinasen erreicht. Zahlreiche Untersuchungen konnten zeigen, dass die Überexpression von proteolytischen Parametern auf dem Primärtumor mit einer erhöhten Aggressivität bzw. Invasivität und einer schlechteren Prognose beim gastrointestinalen Karzinom einhergeht [30, 31]. Für das Magenkarzinom konnte die Überexpression von PAI-1, eine Komponente aus dem Urokinase-Plasminogen-Aktivator-Komplex auf dem Primärtumor als unabhängiger prognostischer Faktor ermittelt werden [32]. Die gleiche Arbeitsgruppe konnte auûerdem zeigen, dass die Expression von uPA-R auf disseminierten Tumorzellen im Knochenmark nicht nur signifikant mit der Lymphgefäûinvasion korrelierte sondern auch ein signifikanter Prädiktor für ein frühes Tumorrezidiv und ein starker unabhängiger prognostischer Faktor war [33]. Putz et al. konnten an in Kultur gebrachten Zelllinien aus Knochenmarksaspiraten von Patienten mit verschiedenen soliden Tumoren (Prostata, Mamma, Lunge, Kolon) ein sehr differenziertes Expressionsmuster von tumor- bzw metastasierungsassoziierten Antigenen feststellen [34]. Auffallend war die Herunterregulation der Expression verschiedener homophiler Adhäsionsrezeptoren (z. B. Plakoglobin und Desmoglein), was zum Verlust von Zell-Zell-Kontakten führen und damit die Dissemination von Tumorzellen erleichtern könnte. Zusätzlich zeigte sich ein Übergang von epithelialer zu mesenchymaler Prägung dieser Zellen durch die starke Koexpression des mesenchymalen Zytoskellett-Proteins Vimentin auf CK-positive Zellen. In vitro kann dies eine erhöhte Motilität, Plastizität und Wachstumsrate mikrometastatischer Zellen bedeuten und erhöht damit das metastatische Potenzial dieser Zellen [35 , 36]. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 378 Tumorzelldissemination und Metastasierung beim gastrointestinalen Karzinom In einer Vielzahl von Zellkulturexperimenten wurde ein zeitlich limitiertes proliferatives Potenzial dieser ins Knochenmark disseminierten Zellen gezeigt [37]. Damit scheint eine autonome Proliferation dieser Zellen erschwert und dies mag den oft jahrelangen Latenzzustand erklären, der im englischen Sprachgebrauch auch als ¹dormancyª bezeichnet wird. Diese Vermutung wurde durch Doppelfärbetechniken untermauert, wobei gezeigt werden konnte, dass nur ein kleiner Anteil dieser ins Knochenmark disseminierten Zellen Proliferationsmarker wie Ki-67 oder p120 exprimiert [6]. Welche lokalen Bedingungen herrschen müssen, damit eine Tumorzelle diese Phase der mitotischen Inaktiviät (G0-Phase) verlassen kann, um durch Proliferation letztlich eine Tochtergeschwulst enstehen zu lassen, ist weithin unbekannt. Chekmareva et al. gelang jedoch kürzlich die Entdeckung einer neuen Region auf Chromosom 17, welche die Gene von mikrometastatischen Zellen beim Prostatakarzinom steuern könnte, die für die Regulierung der ¹dormancyª verantwortlich sind [38]. Therapeutische Implikationen Mit bisherigen adjuvanten Therapieschemata kann nach radikaler Entfernung eines nicht metastasierten Primärtumors (R0) nur eine relative Reduktion der Mortalität von bis zu 30 % erreicht werden [39]. Neben dem Versuch, die Chemosensibiliät [40] von Tumorzellen zu erhöhen, könnten disseminierte Tumorzellen in diesem Szenario als Angriffspunkt neuer Therapiestrategien eine wichtige Rolle spielen, da sie als Korrelat der ¹minimal residual diseaseª in ca. 50 % aller kurativ resezierten Patienten mit gastrointestinalen Tumoren nachweisbar sind. Die Elimination einzelner Zellen in einem durch intravenöse Applikation von therapeutischen Agenzien leicht zugänglichen Kompartiment wie dem Knochenmark erscheint wesentlich erfolgverprechender als die Behandlung einer klinisch manifesten Metastasierung mit entsprechend groûer Tumormasse. Die Effizienz antiproliferativer Chemotherapeutika muss bei einer mitotisch überwiegend inaktiven disseminierten Tumorzelle jedoch allein vom Wirkmechanismus her eingeschränkt sein. Adjuvante Therapieansätze mit spezifischen Antikörpern erscheinen hier vielversprechend, da sie die Zielzelle unabhängig von deren proliferativem Status oder eventuell vorliegenden Chemotherapieresistenzen attackieren können. Die Elimination kann dann durch zell,- komplement,oder andere humorale Faktoren vermittelte Wirkmechanismen erfolgen [41]. Aufgrund der Heterogenität residualer Tumorzellen und deren Primärtumoren hinsichtlich der Expression von Oberflächenantigenen erscheint die Gabe eines einzelnen Antikörpers als Monotherapie nicht ausreichend. Vorstellbar wäre, das individuelle Profil an Membranproteinen vorab anhand Doppelfärbungsanalysen zu ermitteln, um dann durch die Gabe eines Antikörpercocktails einen besseren Therapieeffekt zu erzielen [42]. Zusätzlich erscheint die Entwicklung von Tumorvaccinen mit Hilfe in Kultur gebrachter immortalisierter disseminierter Tumorzellen ein interessanter Therapieansatz zu sein. Eine mögliche Wirksamkeit dieser Methode wird durch die Beobachtung gestützt, dass bei der Prozessierung dieser Zellen die sonst beschriebene Herunterregulierung von HLA-1-Antigenen oder ICAM-1 nicht stattzufinden scheint [37]. 379 Letztlich gelang der bisher einzig publizierte Wirksamkeitsnachweis einer antikörpervermittelten adjuvanten Therapie (17 - 1A) im Rahmen einer prospektiven randomisierten Studie beim kolorektalen Karzinom im Stadium UICC III nach R0Resektion. Hier konnte eine signifikante Verbesserung des Gesamtüberlebens für behandelte Patienten nach einer Nachbeobachtungszeit von 7 Jahren demonstriert werden, wobei es zusätzlich im Rahmen der Therapie zu einer signifikanten Reduktion von Fernmetastasen kam, ein Einfluss auf die Lokalrezidivrate war jedoch nicht nachweisbar [7]. Diese Beobachtung scheint die Richtigkeit der therapeutischen Rationale der antikörpervermittelten Therapie im Sinne einer Elimination mikrometastatischer Zellen zu unterstreichen. Gleichzeitig hebt dieses Ergebnis jedoch die Bedeutung der radikalen chirurgischen Resektion im Hinblick auf die Entwicklung eines Lokalrezidivs hervor [43]. Prognostische Bedeutung disseminierter Tumorzellen beim gastrointestinalen Karzinom Ösophaguskarzinom Die Prävalenz disseminierter Tumorzellen im Knochenmark von Patienten mit Ösophaguskarzinomen wurde bislang nur in wenigen Studien mit zum Teil geringen Fallzahlen untersucht. Thorban et al. fanden in 30 von 71 Patienten (42,3 %) disseminierte Tumorzellen im Knochenmark [44, 45], wobei die Nachweisrate in fortgeschrittenen Stadien deutlich höher war als in niedrigen (49 % vs. 37 %). In einem Nachbeobachtungszeitraum von 9,5 Monaten zeigte sich eine signifikante Korrelation von Knochenmarksbefund und rezidivfreiem Überleben potenziell kurativ operierter Patienten [44]. Groûen Einfluss auf die Nachweisrate scheint der Ort der Knochenmarksentnahme zu spielen. OSullivan et al. verglichen Knochenmark aus dem Beckenkamm mit Knochenmark aus bei der Operation resezierten Rippensegmenten und fanden sehr unterschiedliche Nachweisraten (15 % Beckenkamm vs. 88 % Rippen). Es bestand keine Korrelation zur Tumorgröûe, Lymphknotenstatus oder histologischem Typ [46]. Von hoher prognostischer Bedeutung scheinen disseminierte Tumorzellen in regionalen Lymphknoten zu sein. Izbicki et al. untersuchten 399 in der konventionellen Histologie tumorfrei befundete Lymphknoten zusätzlich immunhistologisch und konnten in 17 % disseminierte Tumorzellen nachweisen. In einer multivariaten Analyse wurde dieser Lymphknotenbefund als unabhängiger prognostischer Parameter sowohl für das rezidivfreie als auch für das Gesamtüberleben bestätigt, während dem Knochenmarksbefund in dieser Studie keine prognostische Bedeutung zukam [47]. Für das Plattenepithelkarzinom des Ösophagus fanden Natsugoe et al. heraus, dass die Gesamtüberlebensraten von Patienten mit immunhistochemisch nachweisbaren Mikrometastasen in histopathologisch als ¹tumorfreiª befundeten regionalen Lymphknoten (N0) und Patienten mit histopathologisch nachweisbarem Lymphknotenbefall (N1) vergleichbar waren. Die Autoren fordern daher, solche Patienten nach immunhistochemischer Untersuchung ebenfalls als N1 zu klassifizieren [48]. Magenkarzinom Die Nachweisraten disseminierter Tumorzellen im Knochenmark von Patienten mit Magenkarzinom schwanken zwischen 25 % und 82 % [49, 50]. Korrelationen zwischen Knochenmarks- Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. Latenzphase (¹dormancyª) Viszeralchirurgie 2000; 35 Viszeralchirurgie 2000; 35 befund und histologischer Differenzierung, Lauren-Klassifikation, UICC-Stadium und anderen klinisch-pathologischen Parametern wurden in mehreren Studien gefunden [49 ± 54]. In der bislang gröûten Studie von Jauch et al. [55] mit 180 Patienten bestand bei einer Prävalenz disseminierter Tumorzellen von 53 % eine Korrelation zur Tumorgröûe und der Bormann-Klassifikation. In einer multivariaten Analyse bestätigte sich der Knochenmarksbefund als unabhängiger prognostischer Parameter für das rezidivfreie Überleben von Patienten mit T1- oder T2-Tumoren, Karzinomen vom intestinalen Typ und Magenkarzinomen ohne Lymphknotenbefall. Der Nachweis disseminierter Tumorzellen im Knochenmark bei Tumoren, die vorwiegend hämatogen metastasieren, wie lokal begrenzte Tumoren vom intestinalen Typ ohne Lymphknotenbeteiligung, scheint geeignet, bereits in frühen Tumorstadien eine systemische Erkrankung anzuzeigen. Diese Bedeutung kommt dem Tumorzellnachweis im Knochenmark bei fortgeschritteneren Tumoren oder Tumoren mit histologisch nachgewiesenem diffusen Typ nicht zu. Die Prognose dieser Tumoren hängt von der peritonealen Metastasierung ab. Die prognostische Bedeutung des peritonealen Tumorzellnachweises beim Magenkarzinom wurde in einer Reihe von Studien gezeigt, wobei durch Verwendung immunzytologischer Nachweisverfahren eine höhere Aussagekraft erreicht wird [55 ± 58]. Ein weiterer prognostischer Aspekt zeigt sich bei der Betrachtung des Knochenmarksstatus im Langzeitverlauf. Während in einer Serie von 78 potenziell kurativ operierten Patienten der Knochenmarksstatus zum Zeitpunkt der Primäroperation keine Korrelation mit dem rezidivfreien Überleben zeigte, kam den in Folgepunktionen (9 bis 61 Monate postoperativ) ermittelten Veränderungen prognostische Bedeutung zu. Eine günstige Prognose zeigten Patienten, die sowohl primär wie in der Folge tumorzellfrei waren oder zwar primär positiv aber in Folgepunktionen negativ [33]. Demgegenüber hatten Patienten, die zwar zum Operationszeitpunkt tumorzell-negativ waren aber in der Folgepunktion eine Tumorzelldissemination aufwiesen, eine schlechtere Prognose. Diese Beobachtungen zeigen, dass neben der frühen systemischen Komponente die Interaktion des Organismus mit disseminierten Tumorzellen im zeitlichen Verlauf die Prognose der Tumorerkrankung bestimmt. Die Enzym- und Rezeptorausstattung isolierter Tumorzellen ist ebenfalls von prognostischer Bedeutung, da diese Bestandteile bei der Zellmigration und somit der Vorstufe der Metastasenbildung eine wichtige Rolle spielen. Die Expression des Urokinase-Typ-Plasminogen-Aktivator-Systems (uPA) mit seinem entsprechenden Rezeptor (uPA-R) auf disseminierten Tumorzellen beim Magenkarzinom korreliert mit einer höheren Rezidivrate und somit schlechteren Prognose [33]. Der immunzytologische Nachweis disseminierter Tumorzellen gelingt auch in regionalen Lymphknoten. Verglichen mit der konventionellen histologischen Aufarbeitung lässt sich dadurch ein deutlich höherer Anteil befallener Lymphknoten, auch bei kleinen und auf die Mukosa beschränkten Tumoren nachweisen. Die Aussagen zur prospektiven Bedeutung dieser okkult befallenen Lymphknoten differiert jedoch, so dass keine klare Empfehlung dieser Methode gegeben werden kann [59 ± 61]. Spatz H et al Pankreaskarzinom Die Nachweisraten disseminierter Tumorzellen im Knochenmark von Patienten mit Pankreaskarzinomen schwanken zwischen 48 % und 61 %, wobei in einem hohen Prozentsatz (43 %) der Nachweis bereits in frühen Stadien (I/II) gelang [62, 63]. In einer Studie an 34 Patienten mit Pankreaskarzinom konnten Juhl et al. erstmals zeigen, dass mikrometastatische Zellen in der Bauchhöhle bei 58 % und im Knochenmark bei 61 % zum Zeitpunkt der Operation immunhistochemisch nachweisbar waren. Die Nachweisrate dieser Zellen in Bauchhöhle und/ oder Knochenmark lag bei radikal resezierbaren Patienten bei 54 % gegenüber 89 % bei palliativ operierten Patienten. Die Einjahresüberlebensrate von 29 nachuntersuchten Patienten schien dabei signifikant mit dem Nachweis dieser Zellen aus Bauchhöhle und/oder Knochenmark korreliert zu sein. Der alleinige Nachweis dieser Zellen im Knochenmark war nicht von prognostischer Bedeutung [63]. Thorban et al. konnten in einer Untersuchung an 42 Patienten darstellen, dass Rezdivfreiheit und das Ausbleiben von Fernmetastasen signifikant mit dem Nachweis einer Tumorzelldissemination ins Knochenmark korrelierte (mittlere Nachbeobachtung 12,7 Monate). Zusätzlich lieû sich ein Überlebensvorteil der R0-resezierten Patienten (n = 24) in Abhängigkeit ihres Knochenmarkstatus ermitteln (max. Nachbeobachtung 50 Monate) [62, 64]. Diese Beobachtungen konnte von denselben Autoren anhand höherer Patientenzahlen verifiziert werden [65, 66]. Die Wertung dieser Aussagen ist jedoch sowohl aufgrund der Kürze der Nachbeobachtung und der geringen Fallzahl unter Vorbehalt vorzunehmen. Der Nachweis isolierter Tumorzellen in den drainierenden Lymphknoten wurde auch beim Pankreaskarzinom mittels verschiedener Techniken vorgenommen. Erste Untersuchungen wiederum an kleinen Kollektiven weisen darauf hin, dass der immunhistochemischen Detektion von isolierten Tumorzellen in histopathologisch freien Lymphknoten eine mögliche prognostische Bedeutung hinsichtlich rezidivfreiem Überleben und der Gesamtüberlebenszeit zukommen könnte [67]. Der Nachweis solcher Zellen mittels PCR-vermittelter Detektion von k-ras-Mutationen ist ebenso beschrieben, wobei die prognostische Wertigkeit dieser Beobachtung noch aussteht [68]. Kolorektales Karzinom Schon seit Mitte der 30er Jahre wurden mit Hilfe zytologischer Untersuchungen von Blutausstrichpräparaten im peripheren Blut zirkulierende Tumorzellen während der Resektion des kolorektalen Karzinoms nachgewiesen. Die Inzidenz lag dabei in verschiedenen Studien zwischen 25 ± 67 %. Die prognostische Relevanz dieser Befunde wird jedoch aufgrund der unsicheren Spezifität des zytologischen Tumorzellnachweises infrage gestellt [69]. Mit immunhistochemischer Technik gelang Leather u. Mitarb. der Nachweis von disseminierten Tumorzellen bei ca. 10 % der Patienten, wobei sie keine Aussage über die prognostische Wertigkeit dieses Befundes machen konnten [10]. In einer neueren Arbeit konnte unter Zuhilfenahme der RT-PCR gegen das Zielgen Cytokeratin 20 auf zirkulierenden Tumorzellen eine signifikante Korrelation zwischen Nachweisquote und Tumorstadium gezeigt werden, auûerdem gelang bei 19% der Patienten durch sequenzielle Blutabnahmen der Nachweis einer statistisch signifikanten perioperativen Tumor- Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 380 Tumorzelldissemination und Metastasierung beim gastrointestinalen Karzinom Im Knochenmark wurde die unabhängige prognostische Relevanz hinsichtlich des rezidivfreien Überlebens und der immunhistochemischen Detektion von disseminierten Tumorzellen zum Zeitpunkt der Operation an 88 Patienten durch Lindemann et al. gezeigt [71]. In mehreren Folgestudien, zuletzt von Leinung et al. wurde dies bestätigt. Auch in diesem Kompartiment ist der Nachweis solcher Zellen mit der CK20 RT-PCR möglich, wobei die Nachweisquote mit dem Tumorstadium korreliert zu sein scheint, ohne dass bereits Daten zur prognostischen Wertigkeit dieser Beobachtung vorliegen [73]. Am eigenen Kollektiv zeigt sich eine deutlich höhere Nachweisrate disseminierter Tumorzellen bei synchroner Lebermetastasierung im Vergleich zu Patienten ohne Fernmetastasen (63 % vs. 46 %). Bei der konventionellen Lymphknotendiagnostik ist der histopathologische Nachweis einzelner Tumorzellen durchaus ein bekanntes Phänomen, die Sensitivität dieser Methodik ist jedoch durch die in der Routinediagnostik nur geringe Schnittzahl des jeweiligen Lymphknotens deutlich eingeschränkt. Die Rate an falschnegativer histopathologischer Lymphknotenbefundung kann bis zu 20 % betragen, eine Tatsache, die nicht verwundert, wenn man bedenkt, dass ein Pathologe nur eine errechnete Chance von 1 % hat, einen mikrometastatischen Fokus (3 Zelldurchmesser) zu identifizieren [74]. Unter Verwendung immunhistochemischer Methoden mit der so genannten ¹Fettclearance-Technikª kann in bis zu 55 % der Fälle ein Tumorzellnachweis erfolgen [75]. Auch mittels PCR und RTPCR können isolierte Tumorzellen in Lymphknoten nachgewiesen werden. Hyashi et al. konnten beim kolorektalen Kazinom mittels mutant-allel-spezifischer Amplifikation zur Detektion von k-ras- bzw p53-Mutationen zeigen, dass alle Patienten (34/71), bei denen mit dieser Methodik keine Lymphknotenmetastasen nachweisbar waren (obwohl der korrespondierende Primärtumor zumindest eine der beiden og. Mutationen aufwies), eine Rezidivfreiheit von 5 Jahren erlebten [76]. Die prognostische Relevanz dieser und anderer Beobachtungen in einer Vielzahl von Studien mit zum Teil widersprüchlichen Ergebnissen ist jedoch aufgrund methodischer Mängel und unterschiedlicher Studiendesigns sehr umstritten [69]. Bei einem Vergleich der Inzidenz des Nachweises disseminierter Tumorzellen in den Kompartimenten Blut (12,5 %), Kochenmark (21,4 %) und Lymphknoten (87,5 %) beim kolorektalen Karzinom im Stadium I und II mittels CK20RT-PCR zeigte sich nach Stratifikation der positiven Lymphknotenbefunde anhand ihrer Lokalisation, dass die Häufigkeit des Tumorzellnachweises entlang des anatomischen Lymphabflusses abnahm (parakolische LK 87,5 %, stammgefäûnahe LK 75 % und apikaler LK 37,5 % positiver Befund [69]. Ohne eine bisher belegte prognostische Wertigkeit dieser Beobachtungen sprechen diese Zahlen für eine vorwiegend lymphogene statt hämatogene Tumorzellaussaat in frühen Tumorstadien. Zur prognostischen Wertigkeit des Nachweises disseminierter Zellen in der Perionealhöhle existieren widersprüchliche Ergebnisse [57, 58], so dass deren Bedeutung anhand weiterer Studien geklärt werden muss. Ob der positive peritoneale Zytologiebefund sinnvolle Indikation für eine intraperitoneale Chemotherapeutikaapplikation sein kann, ist anhand der vorliegenden Literatur noch nicht eindeutig zu entscheiden [77 ± 79]. 381 Zusammenfassung Trotz Fortschritten in den Therapiemöglichkeiten durch Verbesserung der chirurgischen Operationstechniken und der Anwendung multimodaler Therapiekonzepte ist die Prognose von Patienten mit GI-Tumoren nach wie vor unbefriedigend. Die 5-Jahres-Überlebensraten der einzelnen Tumorentitäten liegen zwischen 45 % für das Rektumkarzinom und < 10 % für das Leber- bzw. Pankreaskarzinom. Einer der Gründe für die eingeschränkte Prognose dieser Karzinome ist die frühzeitige systemische Tumorzelldissemination, die bei ca. 50 % aller Patienten mit malignen gastrointestinalen Tumoren bereits zum Zeitpunkt der Operation mittels verschiedener Nachweisverfahren gezeigt werden kann. Dieser Nachweis gelingt bei einem Groûteil der Patienten auch in frühen Tumorstadien, so dass rein rechnerisch von einer systemischen Komponente der Tumorerkrankung weit vor dem Zeitpunkt der Diagnosestellung auszugehen ist. Diese Beobachtung unterstreicht die Notwendigkeit einer möglichst frühen Diagnosestellung. In einer Vielzahl von Studien konnte der Nutzen der Detektion disseminierter Zellen in verschiedenen Geweben und Körperkompartimenten zur individuellen verbesserten Risikoabschätzung vor allem hinsichtlich eines erhöhten Metastasierungsrisikos belegt werden. Dennoch scheint die definitive prognostische Wertigkeit des Nachweises epithelialer Zellen im Knochenmark noch durch weitere Studien mit standardisierten methodischen Protokollen und gröûeren Fallzahlen erhärtet werden zu müssen [80]. Zunehmende Bedeutung gewinnt der immunhistochemische und molekularbiologische Nachweis einzelner epithelialer Zellen in histopathologisch ¹tumorfreienª Lymphknoten und Resektionsrändern, der ein verfeinertes Staging ermöglicht und ggf. die Selektion von Patientengruppen erlaubt, die von einer adjuvanten Therapie profitieren könnten [47]. Ein weiterer möglicher Nutzen der Analyse der Tumorzelldissemination in den leicht zugänglichen Kompartimenten Blut oder Knochenmark wäre die Effizienzkontrolle neuer Therapieansätze [81]. Das Monitoring der Tumorzelldissemination im Verlauf der Therapie könnte dabei Hinweise auf die Wirksamkeit des jeweiligen therapeutischen Ansatzes geben [42]. Die Erfolgswahrscheinlichkeit neuer Therapiestrategien wäre somit ggf. früher abschätzbar als durch mehrjährige klinische Beobachtung. Die mögliche Wirksamkeit einer antikörpervermittelten Elimination von disseminierten Tumorzellen konnte in einer Studie bei den gastrointestinalen Tumoren bisher nur für das kolorektale Karzinom gezeigt werden [7]. Dennoch bleibt die disseminierte Tumorzelle als Korrelat der ¹minimal residual diseaseª und Zielscheibe neuer Therapieansätze nicht zuletzt durch ihre leichte Erreichbarkeit durch systemisch applizierte Agentien interessant. Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. zellaussat [70]. Auch hier konnte die prognostische Bedeutung dieser Befunde noch nicht gezeigt werden. Viszeralchirurgie 2000; 35 Viszeralchirurgie 2000; 35 Literatur 1 Engel J, Hölzel D, Reimer B. Epidemiologie Gastrointestinaler Malignome. Gastrointestinale Tumoren; Empfehlungen zur Diagnostik, Therapie und Nachsorge. München: Tumorzentrum München. 1997 2 Hermanek P. Prognostische Faktoren bei malignen Tumoren ± Bedeutung für das Qualitätsmanagement. Z ¾rztl Fortb Qual.sich 1997; 91: 289 ± 292 3 Pantel P, Cote RJ, Fodstad O. Detection and Clinical Importance of Micrometastatic Disease. J Natl Canc Inst 1999; 91: 1113 ± 1124 4 Sloane JP, Neville AM. Potential pathological application of immunocytochemical methods to the detection of micrometastasis. Cancer Res 1980; 40: 3079 ± 3082 5 Hermanek P. Whats new in TNM. Path Res Pract 1994; 190: 197 6 Pantel K, Schlimok G, Braun S, et al. Differential expression of proliferation-associated molecules in individual micrometastatic carcinoma cells. J Natl Cancer Inst 1993; 85: 1419 ± 1424 7 Rietmüller G, Holz E, Schlimok G, et al. Monoclonal antibody therapy for resected DukesC colorectal cancer: Seven-year outcome of a multicenter randomized trial. J Clin Oncology 1998; 16: 1788 ± 1794 8 Oruzio D, Hempel D, Schlimok G. Knochenmarksmikrometastasen epithelialer Tumoren. Onkologe 1997; 3: 66 ± 72 9 Molino A, Colombatti M, Bonetti F, et al. A comparative analysis of three differential techniques for the detection of breast cancer cells in bone marrow. Cancer 1991; 67: 1033 ± 1036 10 Leather AJM, Gallegos NC, Kocjan G, et al. Detection and enumeration of circulating tumor cells in colorectal cancer. Br J Surg 1993; 80: 777 ± 780 11 Osborne M, Wong G, Asina S, Old L, Cote R, Rosen P. Sensitivity of immunocytochemical detection of breast cancer cells in human bone marrow. Cancer Res 1991; 51: 2706 12 Naume B, Borgen E, Beiske K, et al. Immunomagnetic techniques for enrichment and detection of isolated breast carcinoma cells in bone marrow and peripheral blood. J Hematother 1997; 6: 103 ± 114 13 Johnson PWM, Burchill SA, Selby PJ. The molecular detection of circulating tumor cells. Br J Cancer 1995; 72: 268 ± 276 14 Mayer B, Johnson JP, Leitl F, et al. E-Cadherin Expression in Primary and Metastatic Gastric Cancer: Down-Regulation Correlates with Cellular Dedifferentiation and Glandular Disintegration. Cancer Resalle 1993; 53: 1690 ± 1695 15 Qian F, Vaux DL, Weissman IL. Espression of the integrin a4b7 on melanoma cells can inhibit the invasive stage of metastasis formation. Cell 1994; 77: 335 ± 347 16 Cohen MB, Griebling TL, Ahaghotu CA, Rokhlin OW, Ross JS. Cellular adhesion molecules in urologic malignancies. Am J Clin Pathol 1997; 107: 57 ± 63 17 Honn KV, Tang DG. Adhesion molecules and tumor cell interaction with endothelium and subendothelial matrix. Cancer Metastasis Rev 1992; 11: 353 ± 375 18 Tang DG, Honn KV. Adhesion molecules and tumor metastasis: an update. Invasion Metastasis 1994; 14: 109 ± 122 19 McCarthy SA, Kuzu I, Gatter KC, Bicknell R. Heterogeneity of the endothelial cell and its role in organ preference of tumor metastasis. TiPS 1991; 12: 462 ± 467 20 Yeatman TJ, Nicolson GL. Molecular basis of tumor progression: mechanisms of organ-specific tumor metastasis. Semin Surg Oncol 1993; 9: 256 ± 263 21 Pantel K, Schlimok G, Kutter D, et al. Frequent down-regulation of major histocompatibility class I antigen expression on individual micrometastatic carcinoma cells. Cancer Res 1991; 51: 4712 ± 4715 Spatz H et al 22 Pantel K, Braun S, Passlick S, Schlimok G. Minimal residual epithelial cancer: diagnostic approaches and prognostic relevance. Prog Histochem Cytochem 1996; 30: 1 ± 60 23 Offner S, Schmaus W, Witter K, et al. p53 gene mutations are not required for early dissemination of cancer cells. Proc Natl Acad Sci USA 1999; 96: 6942 ± 6946 24 Müller P, Weckemann D, Riethmüller G. Detection of genetic alterations in micrometastatic cells in bone marrow of cancer patients by fluorescence in situ hybridization. Cancer Genet Cytogenet 1996; 88: 8 25 De Plaen E, Arden K, Traversari C, et al. Structure, chromosomal localization and expression of 12 genes of the MAGE family. Immunogenetics 1994; 40: 360 ± 369 26 Klein CS, Schmidt-Kittler O, Schardt JA, Pantel K, Speicher MR, Rietmüller G. Comparative genomic hybridization, loss of hetercygozity, and DNA sequence analysis of single cells. Proc Natl Acad Sci USA 1999; 96: 4494 ± 4499 27 Dietmaier W, Hartmann A, Wallinger S, et al. Multiple mutation analysis in single tumor cells with improved whole genome amplification. Am J Pathology 1999; 154: 83 ± 95 28 Sherbet GV, Lakshmi MS . The genetics of cancer. Genes associated with cancer invasion, metastasis and cell proliferation. Academic Press, San Diego 29 Scheunemann P, Izbicki JR, Pantel K. Tumorigenic potential of apparently tumor-free lymph nodes. N Engl J Med 1999; 340: 1687 30 Mulcahy HE, Duffy MJ, Gibbons D, et al. Urokinase type plasminogen activator and outcome in DukesB colorectal cancer. Lancet 1994; 344: 583 ± 584 31 Nekarda H, Schmitt M, Ulm K, et al. Prognostic impact of urokinase-type plasminogen activator and its inhibitor PAI-1 in completely resected gastric cancer. Cancer Res 1994; 54: 2900 ± 2907 32 Heiss MM, Babic R, Allgayer H, et al. Tumor-associated proteolysis and prognosis: New functional risk factors in gastric cancer defined by the urokinase-type plasminogen activator system. Clin Oncol 1995; 13: 2084 ± 2093 33 Heiss MM, Allgayer H, Gruetzner KU, et al. Individual development and uPA-receptor expression of disseminated tumour cells in bone marrow: A reference to early systemic disease in solid cancer. Nat Med 1995; 1: 1035 ± 1039 34 Putz E, Witter K, Offner S, et al. Phenotypic Characteristics of Cell Lines Derived from disseminated cancer cells in bone marrow of patients with solid epithelial tumors: Establishment of working models for human micrometastasis. Cancer Res 1999; 59: 241 ± 248 35 Valles AM, Boyer B, Badet J, Tucker GC, Barritault D, Thiery JP. Acidic fibroblast growth factor is a modulator of epithelial plasticity in a rat bladder carcinoma cell line. Proc Natl Acad Sci USA 1990; 87: 1124 ± 1128 36 Mork C, can Deurs B, Peterson OW. Regulation of vimentin expression in cultured human mammary epithelial cells. Differentiation 1990; 43: 146 ± 156 37 Pantel K, Dickmanns A, Zippelius A, et al. Establishment of micrometastatic carcinoma cell lines: a novel source of tumor cell vaccines. J Natl Cancer Inst 1995; 87: 1162 ± 1168 38 Chekmareva MA, Kadkhodaian MM, Hollowell CM, et al. Chromosome 17-mediated dormancy of AT6.1 prostate cancer micrometastases. Cancer Res 1998; 58: 4963 ± 4969 39 Monson J. Adjuvant therapy for colorectal cancer. Inpharma (Abstract) 1996; 4: 3 40 Klein-Bauernschmidt P, von Knebel-Doeberitz M, Ehrbar M. Improved efficacy of chemotherapy by parvovirus-mediated sensitization of human tumour cells. Eur J Cancer 1996; 32A: 1174 41 Schlimok G, Riethmüller G. Monoclonal antibodies in the therapy of minimally residual solid tumors. Onkologie 1995; 18: 403 ± 408 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 382 Tumorzelldissemination und Metastasierung beim gastrointestinalen Karzinom Izbicki JR, Hosch SB, Hossfeld DK, Pantel K. Minimale residuale Tumorerkrankung bei soliden epithelialen Tumoren. Deutsches ¾rzteblatt 2000; 97: 1293 ± 1298 43 Carlsen E, Schlichting E, Guldvog I, Johnson E, Heald RJ. Effect of the introduction of total mesorectal excision for the treatment of rectal cancer. Br J Surg 1998; 85: 526 ± 529 44 Thorban S, Roder JD, Nekarda H, Funk A, Pantel K, Siewert JR. Disseminated epithelial tumor cells in bone marrow of patients with esophageal cancer: Detection and prognostic significance. World J Surg 1996; 20: 567 ± 573 45 Thorban S, Roder JD, Nekarda H, Funk A, Siewert JR, Pantel K. Immuncytochemical detection of disseminated tumor cells in the bone marrow of patients with esophageal carcinoma. J Natl Cancer Inst 1996; 88: 1222 ± 1227 46 OSullivan GC, Sheehan D, Clarke A, et al. Micrometastases in esophagogastric cancer: high detection rate in resected rib segments. Gastroenterology 1999; 116: 543 ± 548 47 Izbicki JR, Hosch SB, Pichlmeier U, et al. Prognostic value of immunohistochemically identifiable tumor cells in lymph nodes of patients with completely resected esophageal cancer. N Engl J Med 1997; 337: 1188 ± 1194 48 Natsugoe S, Mueller J, Stein HJ, Feith M, Höfler H, Siewert JR. Micrometastasis and tumor cell microinvolvement of lymph nodes from esophageal squamous cell carcinoma. Cancer 1998; 83: 858 ± 866 49 Juhl H, Stritzel M, Wrobelski A, et al. Immunocytochemical detection of micrometastatic cells: comparative evaluation of findings in the peritoneal cavity and the bone marrow of gastric colorectal and pancreatic cancer patients. Int J Cancer 1994; 57: 330 ± 335 50 Broll R, Lembcke K, Stock C, et al. Tumorzelldissemination in das Knochenmark und die Peritonealhöhle. Eine immuncytochemische Untersuchung an Patienten mit einem Magen- oder kolorektalen Karzinom. Langenbecks Arch Chir 1996; 381: 51 ± 58 51 Allgayer H, Heiss MM, Riesenberg R, et al. Urokinase plasminogen activator receptor (uPA-R): One potential characteristic of metastatic phenotypes in minimal residual tumor disease. Cancer Res 1997; 57: 1394 ± 1399 52 Juhl H, Kalthoff H, Krüger U, Henne-Bruns D, Kremer B. Immuncytologischer Nachweis mikrometastatischer Zellen bei Patienten mit gastrointestinalen Tumoren. Zentralbl Chir 1995; 120: 116 ± 122 53 Maehara Y, Yamamoto M, Oda S, et al. Cytokeratin-positive cells in bone marrow for identifying distant micrometastasis of gastric cancer. Br J Cancer 1996; 73: 83 ± 87 54 Schlimok G, Funke I, Pantel K, et al. Micrometastatic tumour cells in bone marrow of patients with gastric cancer: methodological aspects of detection and prognostic significance. Eur J Cancer 1991; 27: 1461 ± 1465 55 Jauch KW, Heiss MM, Grützner U, et al. Prognostic significance of bone marrow mircometastases in patients with gastric cancer. J Clin Oncol 1996; 14: 1810 ± 1817 56 Vogel P, Rüschoff J, Kümmel S, et al. Immunocytology improves prognostic impact of peritoneal tumour cell detection compared to conventional cytology in gastric cancer. Eur J Surg Oncol 1999; 25: 515 ± 519 57 Vogel P, Rüschoff J, Kümmel S, et al. Prognostic value of microscopic peritoneal dissemination. Comparison between colon and gastric cancer. Dis Colon Rectum 2000; 43: 92 ± 100 58 Schott A, Vogel I, Krüger U, et al. Isolated tumor cells are frequently detectable in the peritoneal cavity and serve as a new prognostic marker. Ann Surg 1998; 227: 372 ± 379 59 Saragoni L, Gaudio M, Morgagni P, et al. Identification of occult micrometastasis in patients with early gastric cancer using cytokertin monoclonal antibodies. Oncol Rep 2000; 7: 535 ± 539 383 60 Maehara Y, Oshiro T, Endo K, et al. Clinical significance of occult mircometastasis lymph nodes from patients with early gastric cancer who died of recurrence. Surgery 1996; 119: 397 ± 402 61 Harrison LE, Choe JK, Meridian A, Kim SH, Clarke K. Prognostic significance of immunohistochemical micrometastases in node negative gastric cancer patients J Surg Oncol 2000: 73 62 Thorban S, Roder JD, Pantel K, Siewert JR. Epithelial Tumour Cells in Bone Marrow of Patients with Pancreatic Carcinoma Detected by Immunocytochemical Staining. Eur J Cancer 1995; 32A: 363 ± 365 63 Juhl H, Kalthoff H, Krüger U, et al. Immuncytologischer Nachweis disseminierter Tumorzellen in der Bauchhöhle und im Knochenmark von Pankreascarcinom Patienten. Chirurg 1994; 65: 1111 ± 1115 64 Thorban S, Roder JD, Pantel K, Siewert JR. Immuncytochemischer Nachweis und prognostische Bedeutung von epithelialen Tumorzellen im Knochenmark bei Patienten mit Pankreaskarzinomen. Zentralbl Chir 1996; 121: 487 ± 492 65 Thorban S, Roder JD, Siewert JR. Detection of micrometastasis in bone marrow of pancreatic cancer patients. Ann Oncol 1999; 4: 111 ± 113 66 Roder JD, Thorban S, Pantel K, Siewert JR. Micrometastases in bone marrow. Prognostic indicator for pancreatic cancer. World J Surg 1999; 23: 888 ± 891 67 Hosch SB, Knoefel TW, Metz S, et al. Early lymphatic tumor cell dissemination in pancreatic cancer frequency and prognostic significance. Pancreas 1997; 15: 154 ± 159 68 Demeure MJ, Doffek KM, Komorowski RA, Wilson SD. Adenocarcinoma of the Pancreas. Detection of occult metastases in regional lymph nodes by a polymerase chain reaction-based assay. Cancer 1998; 83: 1328 ± 1334 69 von Knebel Doeberitz M, Koch M, Weitz J, Herfarth C. Diagnostik und Bedeutung der ¹Minimal Residual Diseaseª bei Patienten mit kolorektalem Karzinom. Zentralbl Chir 2000; 125: 15 ± 19 70 Weitz J, Kienle P, Lacroix J, et al. Dissemination of tumor cells in patients undergoing surgery for colorectal cancer. Clin Cancer Res 1998; 4: 343 ± 348 71 Lindemann F, Schlimok G, Dirschedl P, Witte J, Rietmüller G. Prognostic signifance of micrometastatic tumour cells in bone marrow of colorectal cancer patients. Lancet 1992; 340: 685 ± 689 72 Leinung S, Würl P, Weiss CL, Röder L, Schönfelder M. Cytokeratinpositive cells in bone marrow in comparison with other prognostic factors in colon carcinoma. Langenbecks Arch Surg 2000; 385: 337 ± 343 73 Soeth E, Vogel I, Röder C, et al. Comparative analysis of bone marrow and venous blood isolates from gastrointestinal cancer patients for the detection of disseminated tumor cells using reverse transcription PCR. Cancer Res 1997; 57: 3106 ± 3110 74 Gusterson B, Ott R. Occult axillary lymph-node micrometastases in breast cancer (letter). Lancet 1990; 336: 434 ± 435 75 Haboudi NY, Clark P, Kaftan SM, SP F. The importance of combining xylene clearance and immunohistochemistry in the accurate staging of colorectal carcinoma. J R Soc Med 1992; 85: 386 ± 388 76 Hayashi N, Ito I, Yanagisawa A, et al. Genetic diagnosis of lymphnode metastasis in colorectal cancer. Lancet 1995; 345: 1257 ± 1259 77 Kelsen DP, Saltz L, CA M. A Phase I trial of immediate postoperative intraperitoneal floxuridine and leucovorin plus systemic 5fluorouracil and levamisole after resection of high risk colon cancer. Cancer 1994; 74: 2224 ± 2233 78 Sugarbaker PH, Gianola FJ, Peyer JL, Wesley R, Barofsky I, Myers CE. Prospective randomized trial of intravenous vs intraperitoneal 5FU in patients with a primary colon or rectal cancer. Semin Oncol 1985; 12: 101 ± 111 Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 42 Viszeralchirurgie 2000; 35 Viszeralchirurgie 2000; 35 79 Sugarbaker PH, Jablonski KA. Prognostic features of 51 colon and 130 appendiceal cancer patients with peritoneal carcinomatosis treated by cytoreductive surgery and intraperitoneal chemotherapy. Ann Surg 1995; 221: 124 ± 132 80 Funke I, Schraut W. Meta-Analyses of Studies on Bone Marrow Micrometastases: An Independent Prognostic Impact remains to be Substantiated. J Clin Oncol 1998; 16: 557 ± 566 81 Schlimok G, Pantel K, Loibner H, Fackler-Schwalbe I, Rietmüller G. Reduction of metastatic carcinoma cells in bone marrow by intravenously administered monoclonal antibody: towards a novel surrogate test to monitor adjuvant therapies of solid tumors. Eur J Cancer 1995; 31A: 1799 ± 1803 82 Greenson JK, Isenhart CE, Rice R, Mojzisik C, Houchens D, Martin EW. Identification of occult micrometastases in pericolic lymph nodes of Dukes B colorectal cancer patients using monoclonal antibodies against cytokeratin and cc49. Cancer 1994; 73: 563 ± 569 83 Liefers GJ, Cleton-Jansen AM, van de Velde CJH, et al. Micrometastases and survival in stage II colorectal cancer. N Engl J Med 1998; 339: 223 ± 228 Spatz H et al Dr. med. Hanno Spatz Klinik und Poliklinik für Chirurgie der Universität Regensburg Franz-Josef-Strauû-Allee 11 93053 Regensburg Tel. 0941-944-6801 Fax 0941-944-6802 E-mail: [email protected] Heruntergeladen von: Thieme E-Books & E-Journals. Urheberrechtlich geschützt. 384