Blutvergiftung (Sepsis) – 40 % sterben daran
Werbung

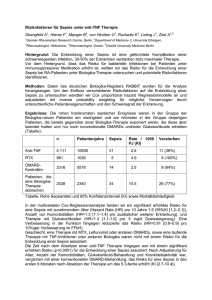
Blutvergiftung (Sepsis) – 40 % sterben daran (Sendung im HR am 7. 4. 2011) Autorin: Gabi Delingat / Eva Maria Siefert Nach Herzinfarkt und Krebs zählt die Sepsis, in der Umgangssprache meist als Blutvergiftung bezeichnet, zu den häufigsten Todesursachen in Deutschland. Wie kann man eine Blutvergiftung rechtzeitig erkennen? Ganz allgemein ist eine Sepsis eine außer Kontrolle geratene Infektion, bei der Keime und die von ihnen produzierten Gifte den Körper überschwemmen und eine Vielzahl wichtiger Körperfunktionen lahm legen. Lebensgefährlich ist eine Sepsis auch deshalb, weil der Zusammenbruch wichtiger Körperfunktionen innerhalb von Stunden geschehen kann. Und oft wird zu spät erkannt, dass eine Sepsis vorliegt. Die Symptome sind unspezifisch, können ebenso auf eine Lungenentzündung oder einen grippalen Infekt hinweisen. Vor vier Jahren verbringt Stephan Z. zusammen mit seiner Frau einige Tage am Gardasee. Ein tolles Erlebnis mit Spaziergängen am See, Ausflüge mit der Reisegruppe und dem Baden im hoteleigenen Whirlpool. Drei Tage nach der Rückkehr aus Italien fühlt er sich schlapp und müde, er hustet und friert. Er glaubt an eine lästige Erkältung, die in ein paar Tagen verschwinden wird. Doch das Fieber von Stephan Z. steigt auf beinahe 41 Grad, ihm tut alles weh, sechs Tage nach der Rückkehr vom Gardasee hustet er Blut. Seine Frau ruft kurzentschlossen den Notarzt. Der Rettungswagen bringt den 45-Jährigen ins nahegelegene Kreiskrankenhaus nach Schotten. Dort diagnostizieren die Ärzte eine ungewöhnlich schwere Lungenentzündung, verursacht durch einen noch unbekannten Erreger. Als der behandelnde Arzt von der Italienreise und dem Bad im Whirlpool erfährt, hat er einen Verdacht. Er tippt auf eine Infektion mit Legionellen, Bakterien, die in Wasserleitungen oder auch Whirlpools nisten. Sofort wird ein Test ans Labor geschickt, die Zeit drängt, denn erst wenn der Erreger feststeht, können die Ärzte gezielter behandeln. Inzwischen wird der Zustand des 45-Jährigen immer kritischer, denn seine Lungen beginnen zu versagen. Er wird ins künstliche Koma versetzt, doch längst greifen die Erreger auf den ganzen Körper über. Stephan Z. hat eine Sepsis, Spezialausdruck für eine Blutvergiftung. Er muss in die Uniklinik nach Gießen verlegt werden, weil sein Zustand so schlecht ist, ist schon der Transport in die 50 Kilometer entfernte Klinik ein Wagnis. Dort ist die Diagnose noch niederschmetternder, denn Stephan Z. ist bereits in einem septischen Schock, ein Krankheitsbild mit minimalen Überlebenschancen! Adressen: Deutsche Sepsisgesellschaft (DSG) Universitätsklinikum Jena Erlanger Allee 101 07747 Jena Tel.: 03641/ 932 338 1 / 84 Fax: 03641/ 932 338 2 Mail: [email protected] (Generalsekretär) Internet: http://www.sepsis-gesellschaft.de/ Deutsche Sepsis Hilfe e.V. Erlanger Allee 101 07747 Jena Tel.: 0700/ 737 747 00 Seite 1 von 7 Fax: 03641/ 934 769 Internet: http://www.sepsis-hilfe.org/ Sepsis - Kampf ums Überleben Auf der Intensivstation der Uniklinik Gießen liegt Stephan Z. im künstlichen Koma. Eine spezielle Maschine pumpt Sauerstoff in seine Lungen und filtert sein Blut. Minutiös wird der 45-Jährige hier von einem Ärzteteam überwacht. Denn die Erreger sind aus der Lunge ins Blut gewandert und haben eine schwere Blutvergiftung ausgelöst. Und trotzdem geht es ihm fast stündlich schlechter, nach der Lunge versagen nun auch die Nieren. Gleichzeitig versagt die Blutgerinnung, es kommt zu inneren Blutungen. Für die Ärzte wird die Suche nach dem auslösenden Erreger immer drängender, einen Tag später stehen die Legionellen als Verursacher fest. Nun können die Ärzte den Kranken gezielter behandeln, und doch: die Überlebenschance von Stephan Z. liegt nur bei 20 bis 30 Prozent, bange Wochen für die Ehefrau des 45-Jährigen. Erst nach drei Wochen endlich ein Lichtblick. Die Ärzte haben die Ausbreitung der Erreger endlich stoppen können. Sie können Stephan Z. langsam aus dem Koma aufwachen lassen. Weitere zwei Wochen dauert es, bis der zuvor so gesunde Mann endlich wieder bei Bewusstsein ist. Doch die fünf Wochen im künstlichen Koma haben Spuren hinterlassen. Stephan Z.´s Muskeln sind extrem schwach, ohne Hilfe kann er nicht einmal seinen Arm heben. Weitere fünf Wochen dauert es, bis er zum ersten Mal wieder alleine aufstehen kann. Und noch immer ist er durch einen Rückschlag gefährdet. Wirklich über den Berg ist er erst, als er aus der Uniklinik in die Reha verlegt werden kann. Sepsis - der Weg zurück ins Leben Nach zehn Wochen in der Reha-Klinik ist Stephan Z. endlich wieder zuhause. Mehr als vier Monate sind seit dem verhängnisvollen Kurzurlaub vergangen. Doch der Heilungsprozess ist noch längst nicht abgeschlossen. Noch immer muss er auch zu Hause täglich trainieren, um seine Muskeln weiter zu stärken. Auch seine Lungen arbeiten noch immer nicht so gut wie vorher. Deshalb wird er regelmäßig in der Gießener Uniklinik untersucht, Prof. Konstantin Mayer will wissen, ob die Sepsis Folgeschäden hinterlassen hat. Zum Glück aber ist das nicht so, 90 Prozent der alten Lungen-Leistung schafft Stephan Z. bei den Tests acht Monate nach dem Infektionsbeginn. Heute, vier Jahre nach der Sepsis, ist er wieder zurück im Leben. Er hat umgeschult, arbeitet nun wieder in seinem Lehrberuf als Anlagenelek- troniker. Stephan Z. hat eine Krankheit überlebt, an der mehr als jeder Zweite stirbt. Blutvergiftung - der Wettlauf gegen die Zeit Jeder einzelne Bestandteil des Blutes hat eine ganz eigene und wichtige Funktion. Beispielsweise den Transport von lebenswichtigem Sauerstoff oder von Nährstoffen, andere Blutzellen sorgen für die Blutstillung oder aber für die Abwehr von Krankheitserregern. Gelangen Keime beispielsweise als Folge einer Lungenentzündung, nach einem Harnwegsinfekt oder einer Erkältung in die Blutbahn, setzen sie eine Kettenreaktion des Immunsystems in Gang, an dessen Ende oft die Selbstzerstörung des Körpers steht. Besonders gefährdet sind schwerkranke Patienten auf Intensivstationen, deren körpereigenes Abwehrsystem durch die schwere Erkrankung geschwächt ist. Sie haben ein besonders hohes Risiko, dass eine Infektion außer Kontrolle gerät, sie eine Sepsis bekommen (umgangssprachlich auch Blutvergiftung genannt). Für den Patienten besteht dann Lebensgefahr, denn bei einer Sepsis werden einzelne oder alle Organe so sehr geschädigt, dass sie vollständig versagen können. In Deutschland erleiden jedes Jahr rund 154.000 Menschen eine Sepsis, jeder Zweite stirbt an dieser schweren Krankheit. Nach Herzinfarkt und Krebs zählt die Sepsis zu den häufigsten Todesursachen in Deutschland. Das Gefährliche: Oft wird zu spät erkannt, dass eine Sepsis vorliegt. Die Symptome sind unspezifisch, können ebenso auf eine Lungenentzündung oder einen grippalen Infekt hinweisen. Ganz allgemein ist eine Sepsis eine außer Kontrolle geratene Infektion. Wie aber kommt es dazu? Reparaturmechanismen außer Kontrolle Normalerweise besitzt unser Körper verschiedene Barrieren, die ein Eindringen von Krankheitskeimen, insbesondere Bakterien und Pilze, verhindern. Die intakte Haut erfüllt eine solche Barrierefunktion, aber auch die Darmschleimhaut, der saure pH-Wert des Magensaftes, der Hustenreflex in den Atemwegen, die Nasenschleimhaut und feinen Nasenhärchen. Wird diese Barriere verletzt, beispielsweise wenn wir uns schneiden, oder durch einen Holzsplitter oder Nagel verletzen, dann gelangen gefährliche Bakterien plötzlich tief in unseren Körper. Hier vermehren sich die Bakterien. Gelingt es dem körpereigenen Abwehrsystem dann nicht, die Krankheitserreger zu vernichten, gelangen die Bakterien ins Blut, so können sie auf dem Blutweg schließlich den ganzen Körper und alle Organe überschwemmen und infizieren. Zudem produzieren viele Keime Substanzen, so genannte Toxine, die den Körper vergiften können. Seite 2 von 7 Literatur zum Thema: Michael Sademon "Sepsis - Blutvergiftung: Dritthäufigste Todesursache in Deutschland" Verlag FastBook Publishing 2010 ISBN-10: 6130103107 ISBN-13: 978-6130103101 Preis: 49,00 € Malteser Hilfsdienst (Hrsg.) "Erste-Hilfe-Handbuch: Wissen. Ratschläge. Selbsthilfe" Verlag: Dorling Kindersley Verlag, akt. Neuausgabe 2010 ISBN-10: 383101499X ISBN-13: 978-3831014996 Preis: 16,95 Euro Gabi Hoffbauer "Blut- und Laborwerte: Der Patientenratgeber" Südwest-Verlag, 2. Aufl. 2008 ISBN-10: 3517067504 ISBN-13: 978-3517067506 Preis: 12,95 € Anke Joas: "Blutwerte: Alles, was Sie wissen müssen - Alle wichtigen Werte im Überblick Gesundheitsvorsorge durch Blutchecks" Südwest-Verlag 2008 ISBN-10: 3517083860 ISBN-13: 978-3517083865 Preis: 6,95 € Wie entsteht eine Sepsis? Startpunkt ist immer eine zunächst lokal begrenzten Infektion, die von Bakterien, Pilzen oder Protozoen (wie bspw. etwa Malariaerregern) ausgelöst wird. Grundsätzlich kann jede Infektion zu einer Sepsis führen. Dass beispielsweise eine zunächst harmlose Verletzung sich weiter ausbreitet, lässt sich an vier Hauptsymptomen erkennen: Schmerz Überwärmung und Fieber Rötung Schwellung Schwierig erkennbar sind diese Symptome, wenn der ursprüngliche Infektionsort im Körperinneren liegt, wie beispielsweise bei einer Lungen - oder Blasenentzündung. Sicheres Alarmzeichen aber ist jedes Fieber über 39 C°, das mehr als einen Tag anhält. Im späteren Verlauf allerdings ist die Körpertemperatur dann oft erniedrigt, dem Kranken geht es dabei aber immer schlechter. Gelingt es dem Körper nun nicht, die Infektion zu begrenzen, lösen die Gifte (Toxine) der Krankheitserreger eine Entzündung in allen Organen des Körpers aus, eine Kettenreaktion, die sich dann kaum noch stoppen lässt. Innerhalb weniger Stunden werden alle lebenswichtigen Organe des Körpers betroffen und drohen zu versagen. Es kommt zu: Einem Kreislaufschock mit starkem Blutdruckabfall, Puls und Atmung sind erhöht Die Nieren versagen, scheiden keinen Urin und damit auch keine Giftstoffe mehr aus Die Lunge versagt, in den Membranen in der Lunge, die dem Gasaustausch dienen, lagert sich Flüssigkeit ein, das Blut kann deshalb nicht mehr mit frischem Sauerstoff angereichert werden Auch die Leber versagt, kann Giftstoffe nicht mehr neutralisieren und abbauen, wichtige Bausteine beispielsweise für die Blutgerinnung werden nicht mehr hergestellt Achtung: Ein wichtiges Frühzeichen ist eine scheinbare Verwirrtheit des Patienten, die bereits auf das Organversagen des Gehirns hinweist. Der landläufig bekannte "rote Streifen" unter der Haut ist eine entzündete Lymphbahn. Typischerweise tritt er bei Entzündungen des Nagelbettes oder nach Verletzungen auf. Er kann auf einen beginnenden Übertritt der Bakterien in die Blutbahn hinweisen, tritt aber nicht immer auf. Bei der Sepsis richten sich als die eigentlich zur Reparatur gedachten körpereigenen Abwehrmaßnahmen gegen den Betroffenen und schädigen den Schwerkranken noch zusätzlich. Ohne sofortige intensivmedizinische Behandlung besteht für den Kranken keine Überlebenschance. Ca. 25-40 % dieser Patienten versterben trotz einer Antibiotikatherapie und Intensivbehandlung, häufig, weil die Sepsis zu spät erkannt wurde. Seite 3 von 7 Wie kann ich als Laie eine Blutvergiftung überhaupt erkennen? Eins vorweg: Ein roter Strich, der sich von einer Wunde zum Herzen zieht, ist in der Regel kein Anzeichen für eine Blutvergiftung. Er weist nur darauf hin, dass sich eine Entzündung in den Lymphbahnen ausbreitet. Die Sepsis ist viel tückischer, ähnelt oft einer Grippe. Frühe Zeichen einer Sepsis können sein: hohes Fieber Schüttelfrost Atemnot beschleunigte Atmung Verwirrtheit Herzrasen Niedriger Blutdruck Mehr zur Legonelleninfektion: Die landläufig als Legionärskrankheit bezeichnete Infektionskrankheit tauchte zum ersten Mal 1976 in einem Hotel in Philadelphia auf. Dort trafen sich 4.000 amerikanischen Armee-Legionäre, 220 von ihnen erkrankten an einer rätselhaften Lungenentzündung, 34 von ihnen starben. Als Erreger fanden die Wissenschaftler ein Bakterium, dass sie Legionella pneumophila nannten. Die Bakterien lieben es warm und feucht, Legionellen gedeihen am besten bei Temperaturen von 25 bis 40 Grad. Über den feinen Wasserdampf beim Duschen gelangen die Bakterien dann in unsere Lunge. Etwa zwei bis zehn Tage später beginnt dann die typische Legionärskrankheit mit Grippesymptomen, hohem Fieber und Husten. Doch nicht jeder, der die Legionellen einatmet, wird auch tatsächlich krank. Besonders betroffen sind kleine Kinder, alte oder abwehrgeschwächte Menschen. Bei rechtzeitiger Diagnose kann die schwere Lungenentzündung mit Antibiotika behandelt werden. Groß ist die Gefahr der Vermehrung und Ausbreitung der Legionellen überall dort, wo warmes Wasser längere Zeit in Leitungen oder Auffangbehältern steht, was typischerweise bei Großanlagen der Fall ist. Beispielsweise in Krankenhäusern, in großen Hotels oder auf Campingplätzen. Daneben tummeln sich Legionellen auch gerne in Schwimmbädern und Klimaanlagen. Für Privatwohnungen, so das Umweltbundesamt, ist das Legionellenrisiko dagegen sehr gering. Ausnahme sind allerdings große Mietshäuser, die ein gemeinsames Wasserverteilungssystem haben. Verhindern lässt sich das Bakterienwachstum schon dadurch, dass das Wasser auf 60 bis 70 C° aufgeheizt wird. Dann nämlich sterben die Bakterien ab. Großanlagen und Warmwassersysteme von öffentlichen Gebäuden müssen seit 2003 regelmäßig auf Legionellen überprüft werden. Empfehlung von Wilhelm: Zur Vermeidung einer mitunter gefährlichen Legionelleninfektion nach einer längeren Abwesenheit von daheim den Warmwasserstrahl länger fließen lassen, um allfällige Legionellennester aus der Leitung zu entfernen und den Boiler kurzzeitig zur Beseitigung der Legionellen auf 70° aufheizen. Sepsis - lebensgefährliche Kettenreaktion Ob eine Sepsis entsteht, hängt also von der Zahl und Gefährlichkeit der Keime, dem Zustand des Immunsystems des Patienten und der Reaktion des Körpers auf die Krankheitserreger ab. Eine lokal begrenzte Entzündung bekommt ein funktionierendes Immunsystem normalerweise gut in den Griff. Dabei werden unter anderem entzündungsspezifische Überträger- und Botenstoffe frei gesetzt, das Gewebe schwillt an, spezifische Abwehrzellen bekämpfen die eingedrungenen Krankheitserreger, es kommt zu einer ganzen Kaskade an Körperreaktionen. Genau diese eigentlich sinnvollen Entzündungsreaktionen verkehren sich im Falle einer Sepsis ins Gegenteil und werden zum Motor des lebensgefährlichen Organversagens (septischer Schock). Auch moderne Medizin oft hilflos Es kommt zu einer schwerwiegenden Entzündungsreaktion des gesamten Organismus Flüssigkeit tritt aus dem Zellen aus und lässt das Gewebe anschwellen. Durch die Flüssigkeitsansammlung wird der Sauerstoffaustausch in der Lunge schlechter, es kommt in allen Geweben zu Durchblutungsstörungen und so zum weiteren Sauerstoffmangel. Das Blutgerinnungssystem gerät außer Kontrolle, Blutungen und gleichzeitig Mikroembolien sind die Folge, Nieren und Leber versagen, was zu weiterer Vergiftung des Körpers führt, der Blutdruck fällt ab und lässt sich auch durch Medikamente oft nicht mehr stabilisieren. Schließlich versagen sämtliche Organsysteme des Körpers und der Patient stirbt. Viele dieser Reaktionen lassen sich auch mit dem Mitteln der modernen Medizin nicht aufhalten, ob der Patient eine Sepsis überlebt, hängt ganz wesentlich davon ab, dass die Krankheit von den Ärzten früh erkannt wird und diese dann sofort eine Therapie beginnen. Die Mediziner aber stehen vor dem Problem, dass die ersten Anzeichen einer Sepsis sehr unspezifisch sind, also nicht gleich auf die lebensbedrohliche Krankheit hinweisen. Zeit, die frühzeitige Diagnose ist also der wesentliche Faktor Seite 4 von 7 für das Überleben des Patienten. Mit jeder Stunde, die ungenutzt verstreicht, sinkt die Überlebenswahrscheinlichkeit um fünf Prozent! Wesentliche Maßnahmen in der Sepsisbehandlung Frühzeitige und gezielte Antibiotika-Therapie Wenn möglich, chirurgische Entfernung des Infektionsherdes (beispielsweise einer infizierten Gallenblase, Ausschneidung infizierter Hautwunden etc.) Schnelltests, mit denen sich die Keime innerhalb weniger Stunden identifizieren lassen (dauerte früher 2-3 Tage) Trotz all dieser Maßnahmen lässt sich eine Sepsis nicht gänzlich verhindern! Wer hat ein hohes Sepsisrisiko? Jeder, der ein geschwächtes Abwehrsystem hat, beispielsweise nach einer Chemotherapie, auch Diabetiker und ältere Menschen. Zudem gibt es eine genetische Veranlagung. Ist ein nahes, blutsverwandtes Familienmitglied an einer Sepsis gestorben, besteht ein besteht ein höheres Risiko, an einer Sepsis zu erkranken. Zudem können Krankenhauskeime eine Sepsis auslösen. Neben Verletzungen mit nachfolgender Wundinfektion besteht bei folgenden Entzündungen ein Sepsis-Risiko (nach einer US-amerikanische Studie aus dem Jahr 2001): ]Lungenentzündung (44,0 %) Bakterien im Blut (17,3 %) Infektionen der Harnwege und Geschlechtsorgane (9,1 %) Infektionen der Bauchorgane (8,6 %) Wund- und Weichteilinfektionen (6,6 %) Katheter-Infektionen (2,2 %) Infektion des Nervensystems (0,8 %) Herzklappenentzündung (0,6 %) Andere (10,8 %)[/li] Ebenfalls infektionsträchtig sind: Tierbisse, da Speichel immer eine Vielzahl an Bakterien enthält, die durch den Biss tief ins Gewebe gelangen können Brandwunden (große Wundflächen, Brandverletzte sind besonders abwehrgeschwächt) Intensivpatienten besonders gefährdet Gerade auf Intensivstationen tummeln sich besonders gefährliche Keime. Da Intensivpatienten zudem sehr häufig Antibiotika bekommen, entwickeln sich hier schneller und häufiger Keime, die gegen viele Antibiotika resistent sind. Und es kommen noch andere Faktoren hinzu: Der Körper von Intensivpatienten ist durch die ursprüngliche Erkrankung oder das Unfallereignis bereits geschwächt, das Abwehrsystem arbeitet schon deshalb bereits auf Hochtouren. Zudem müssen diese Patienten sehr oft in ein künstliches Koma versetzt werden. Dann allerdings fallen natürliche Schutzmechanismen weg, wie beispielsweise der Hustenreflex, der Darm funktioniert oft nicht mehr richtig, die natürlichen und sonst ungefährlichen Darmkeime können in die Blutbahn übertreten. Intensivpatienten müssen oft künstlich ernährt werden, sie erhalten Flüssigkeit und Medikamente über Venenkatheter direkt ins Blut, auch der Urin wird über einen Katheter abgeleitet. All diese Katheter aber bieten Keimen den schnellen und direkten Zugang ins Körperinnere. Diese Maßnahmen, die Schwerkranken oder Traumatisierten das Überleben sichern sollen, machen solche Patienten aber auch besonders anfällig gegen eine Sepsis. Die überwiegende Zahl der jährlich über 150.000 SepsisPatienten gehört in die Gruppe der schwerkranken Intensivpatienten. Langzeitschäden / Spätfolgen Organschäden, bspw. dauerhafte Notwendigkeit zur Dialyse bei schwerer Nierenschädigung Amputationen von Gliedmaßen als Folge von Sepsis-bedingten Durchblutungsstörungen Hirnschäden durch Sauerstoffmangel in der Akutphase Hoffnungsvolle Fortschritte Derzeit laufen mehrere Studien, in denen nach frühen Indikatoren und Markern für eine Sepsis gesucht wird (u. a. durch Gentests), und in denen spezifische Behandlungsmethoden, beispielsweise die Gabe von Kortison, Antikörpern gegen freigesetzte Entzündungs-botenstoffe, die Gabe spezifischer Blutgerinnungssubstanzen oder eine spezifische Variante der Schocktherapie getestet werden. Bei Verletzungen - Zum Arzt oder nicht? Die Wundversorgung fängt mit dem Desinfizieren an. Früher enthielten die Desinfektionsmittel Alkohol oder Jod, weshalb sie beim Auftragen einen brennenden Schmerz auslösten. Heute gibt es Seite 5 von 7 Desinfektionsmittel auf chemischer Basis, die Bakterien wirksam abtöten, aber den Vorteil haben, dass sie nicht brennen. Die Desinfektionsmittel kann man ganz normal in der Apotheke kaufen. Wer solche Desinfektionsmittel nicht zu Hause hat, kann oberflächliche Wunden auch einfach mit Leitungswasser auswaschen. Oft sieht man erst wenn die Wunde sauber ist, wie tief sie wirklich ist, ob man sie selbst versorgen kann oder damit zum Arzt muss. In der Medizin benutzt man Ringer- oder Kochsalzlösung zum Spülen. Wasserstoffperoxid wirkt desinfizierend, und die Schaumbildung befreien Wunden von Schmutz und Sekret. Auch Kamillenbäder eignen sich zum Spülen, zudem haben sie eine heilende Wirkung. Allerdings können sie auch die verletzte Haut reizen, deshalb nur anwenden, wenn man Kamille auch verträgt. Mediziner benutzen zur Wundreinigung gerne enzymhaltige Salben, deren Wirkstoffe Wundabsonderungen verflüssigen und den Abbau von körpereigenen Substanzen wie Fibrin beschleunigen. Sie werden vor allem bei chronischen Wunden verwendet. Und selbst normaler Haushaltszucker wirkt wundreinigend. Tiefe Wunden - immer zum Arzt Alles, was tiefer als 1-2 Millimeter unter die Haut geht, ist riskant. Sobald man in der Tiefe der Wunde die darunter liegenden Strukturen sieht, sollte man zur Wundversorgung zum Arzt. Dann nämlich muss die Wunde in der Regel genäht werden. Ist neben dem Unterhautfettgewebe (gelblich) schon die Muskulatur zu sehen, muss der Arzt auch sicherstellen, dass keine Gefäße oder Nerven verletzt sind und keine Infektion entsteht. Mit einer Schürfwunde oder einem abgerissenen Fingernagel dagegen, muss man nicht unbedingt zum Arzt, desinfiziert werden muss aber auch diese Wunde. Pflaster oder nicht? Viele schwören sogar darauf, am besten heile so eine Wunde ohne Pflaster. Doch das ist ein Irrglaube. Ein Pflaster schützt die Wunde vor Keimen oder vor äußerer Reibung. Allerdings sollte man ein Vlies auflegen, damit sich eine Kruste bilden kann, die nicht gleich wieder abgezogen wird, wenn man das Pflaster abzieht. Jedoch sollte man darauf achten, dass das normale Pflaster die Wunde nicht luftdicht verschließt. Im Zweifel lieber einen ganz normalen Verband anlegen, Verbandpäckchen oder eine sterile Kompresse und darüber eine Mullbinde sind ebenfalls geeignet. All dies finden Sie beispielsweise im Verbandskasten Ihres Autos. Bei oberflächlichen Wunden ist es ganz wichtig, dass die Wunde trocken bleibt. Es sollte kein Wasser oder Feuchtigkeit an die Wunde kommen, zum einen damit die Kruste nicht aufweicht, und zum anderen damit die Wundränder nicht aufweichen. Denn das führt zu Wundheilungsstörungen und die Wunde kann sich leichter infizieren. Mehr als ein einfaches Pflaster brauchen allerdings tiefe, schlecht heilende Wunden: Sie heilen besser unter speziellen Geloder Schaumstoffverbänden, in eher feuchtem Milieu. Diese Behandlung aber sollte man besser einem Arzt zu überlassen. Hilft Salbe bei der Wundheilung? Bei stark verschmutzten Wunden kann eine desinfizierende Salbe, bspw. eine Jodsalbe, in den ersten ein, zwei Tagen aufgetragen werden, um eine bessere Heilung und die Verhinderung von Infektionen sicher zu stellen. Ansonsten kann man auf Salben und Tinkturen weitestgehend verzichten, weil die körpereigenen Substanzen völlig ausreichend sind. Und wenn man gesund ist und keine Grunderkrankungen wie beispielsweise Diabetes hat, die die Wundheilung verzögern, dann läuft die Wundheilung im Grunde auch ohne Salben und Co. von ganz alleine ab. Hausapotheke für Notfälle A. Medikamente Schmerzmittel, Fieber senkende Mittel Magen- und Darmmittel: Etwas gegen Übelkeit, gegen Sodbrennen, ein frei verkäuflicher Magensäureblocker, ein Mittel gegen Durchfall, Elektrolytlösungen bzw. - pulver (um bei starkem Durchfall oder Erbrechen die verlorenen Salze zu ersetzen) Erkältungsmittel: Abschwellendes Nasenspray, schleimlösendes Hustenmittel, Halstabletten für Allergiker: Mittel gegen Allergien (Antihistaminika) Salben: Desinfizierende Wundsalbe, Salbe gegen Insektenstiche, antiallergische Salbe, Wund- und Heilsalbe B. Zubehör Verbandsschere, Desinfektionsmittel, Sicherheitsnadeln, Splitterpinzette, Augenklappe (um das Auge abzudecken), Wattestäbchen (z. B. um Fremdkörper aus dem Auge zu holen), Mundspatel, Fieberthermometer, Wärmflasche und Kühlkompresse (separat im Kühlschrank aufbewahren) C. Verbandsstoffe Sterile Kompressen, Mullbinden oder gleich Verbandpäckchen (da sind Wundauflage und Binde in einem), elastische Binden (um Druck auszuüben, wenn eine Wunde stark blutet), Heftpflaster (am Seite 6 von 7 besten für empfindliche Menschen), Blasenpflaster, Verbandpäckchen für Verbrennungen (die kleben nicht auf der Haut). Empfehlung von Wilhelm: Sollte die Schulmedizin eine Behandlung mit Antibiotika vorschreiben, dann bitte Bedenken, daß theoretisch alle Bakterien aus dem Magen-Darmtrakt entfernt sind. Es kommt jetzt darauf an, welche Gattung von Bakterien nach dem Absetzen dieses Pharmakons zuerst daherkommt und den nun freien Bereich besiedelt. Sind es gesunde Laktobazillen o.ä., dann haben wir Glück gehabt. Sind es ev. böse und krankmachende Biester, dann fängt der Jammer wieder von vorne an. Daher nach der Antibiotika-Einnahme einige Kapseln mit „guten“ Laktobazillen o.ä. schlucken. Zu überlegen ist auch die Einnahme von Algen, von Zeolith und anderen Mitteln zur Darmpflege und –reinigung, jedenfalls alles immer in Absprache mit dem (fortschrittlichen) Arzt, Heilpraktiker oder Apotheker. Die Schulmedizin hat es ja zustande gebracht, daß eine Reihe von Bakterien durch die vielen rel. leichtsinnigen Antibiotikagaben resistent geworden sind z.B. der „Krankenhauskeim“ Staphylokokkus aureus. Wenn geschwächte Patienten zB. nach Operationen damit infiziert werden bedeutet dies akute Lebensgefahr, da das eigene Immunsystem damit nicht fertig wird. Immer an die Möglichkeit einer Resistenzbildung denken und dies unbedingt vermeiden ! Zu überlegen ist auch die Einnahme von kolloidalem Silber, eines uralten Hausmittels welches die Vermehrungsfähigkeit der Bakterien blockiert und keine Resistenzen verursacht, oder von MMS etc. Und bitte bedenken, daß die Schulmedzin kein Mittel gegen Viren besitzt ! Das gibt sie auch zu ! Hier gibt es meines Wissens nur aus der trad. Thai-Medizin (TTM) das Grippemittel INFLUVERS und dies – welch Wunder - ohne Nebenwirkungen ! Seite 7 von 7