8. SCHIZOPHRENIE:
Werbung

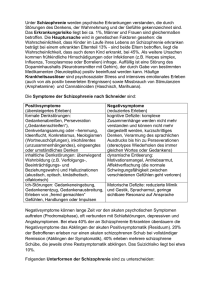
78 8. SCHIZOPHRENIE: * Schizophrenie ist eine psychotische Störung * persönliche, soziale und berufliche Rollenerfüllung verschlechtert sich derart, daß sie in ein Chaos zerfällt aus -> verzerrten Wahrnehmungen -> gestörten Denkprozessen -> abweichenden emotionalen Zuständen -> motorischen Auffälligkeiten * Verlust des Bezugs zur Realität in der akuten Psychose (= Unterschied zu den Persönlichkeitsstörungen!) * Personen haben -> massive Schwierigkeiten, auf Umweltreize entsprechend zu reagieren und diese zu verarbeiten -> Denkstörungen -> Störungen der Affektivität => Einschränkung der Kommunikations- und Leistungsfähigkeit => Person kann sich Alltagssituationen nicht mehr anpassen => Person kann soziale Rollen nicht mehr erfüllen => Person zieht sich in ihre eigene Welt zurück -> soziale Isolierung * Schizophrenie ist seit der Antike bekannt; -> Ende 19.Jhd. Dementia praecox (KRAEPELIN) = intellektueller Abbau, der früh im Leben beginnt -> Anfang 20.Jhd. BLEULER „Schizophrenie“ (= Geistesspaltung) -> viele Mißverständnisse, denn Schizophrenie ist KEINE gespaltene Persönlichkeit!!! (sowas gibts bei Multipler Persönlichkeitsstörung) * Symptome in der Akutphase, Ursache, Verlauf, Prognose variierend relativ stark -> daher: „Erkrankung aus dem schizophrenen Formenkreis“ KLASSIFIKATION DER SCHIZOPHRENIE: ICD-10 DSM-IV -> Schizophrenie -> Schizotype Störung -> anhaltende wahnhafte Störung -> akute vorübergehende psychotische Störung -> induzierte wahnhafte Störung -> schizoaffektive Störungen -> Schizophrenie -> Schizotypische Persönlichkeitsstörung -> wahnhafte Störungen -> schizoaffektive Störung 79 1. DIAGNOSTISCHE MERKMALE: * Symptome werden über einen bestimmten Zeitraum akut (= floride Phasen); einige bleiben mindestens 6 Monate bestehen * Symptome stehen in engem Zusammenhang mit sozialer und beruflicher Dysfunktion * charakteristische Symptome betreffen kognitive und emotionale Defizite: -> Aufmerksamkeit und Konzentration -> Wahrnehmung -> schlußfolgerndes Denken -> Gedächtnis -> Sprache und Kommunikation -> Fähigkeit, Gefühle situationsadäquat zum Ausdruck zu bringen und zu interpretieren * 3 Kategorien von Symptomen: a) positive Symptome: = Übermaß an normalen Funktionen (= pathologischer Überschuß) -> Wahnphänomene -> Halluzinationen -> desorganisierte Sprachäußerungen -> desorganisiertes oder katatones Verhalten b) negative Symptome: = Verminderung oder Verlust normaler Funktionen (= pathologisches Defizit) -> Einschränkungen im Gefühlsausdruck (Affektverflachung) -> Einschränkungen der Sprachproduktion (Alogie) -> Beeinträchtigung zielgerichteter Verhaltensweisen (Willensschwäche) c) psychomotorische Symptome: -> Verlust der Bewegungssponaneität -> bizarre Manierismen in Mimik und Gestik = Katatonie (Stupor, Rigidität, Haltungsstereotypien, wächserne Biegsamkeit, Erregung) ad a) positive Symptome: 1) Wahnvorstellungen: * = häufigste Symptome * Störungen des Denkinhalts; beziehen sich auf Ideen oder Vorstellungen, von denen die Person zutiefst überzeugt ist * unterschiedliche Inhalte (oft z.B. Beziehungswahn, Verfolgungswahn, Größenwahn) 80 2) formale Denkstörungen: * desorganisiertes Denken und Sprechen * gelockerte Assoziation und Zerfahrenheit im Denken -> Denkziel wird nicht erreicht * Bildung von Neologismen * Tendenz zu Perseverationen (= Wiederholungen) * Tendenz zu Alliterationen (= Reimbildung [tststst]) 3) Halluzinationen: * können ALLE Sinne betreffen * am häufigsten = akustische Halluzinationen (Stimmenhören; kommentierend oder dialogisch; meist bedrohliche Wirkung auf Person) 4) inadäquate Affekte (= Parathymie): * gezeigter Affekt entspricht nicht der Situation -> inadäquates Lachen * Grimassieren * unvorhersehbare Stimmungsumschwünge ad b) negative Symptome: 1) Spracharmut (= Alogie): * reduzierte Produktivität und Flüssigkeit der Sprache * Gedankensperrungen (Patient hat das Gefühl, seine Gedanken nicht mehr denken zu können) * Gedankenentzug * Inhaltsarmut * Sprache = zerfahren, inkohärent, Wortsalat 2) verflachter Affekt: * starrer Gesichtsausdruck * monotones Sprechen * verminderte Kontaktaufnahme zu anderen Personen (wenig bis kein Blickkontakt) 3) Willensschwäche: * Unfähigkeit, zielgerichtete Aktivität zu beginnen und durchzuhalten * Energie- und Interesselosigkeit * Entscheidungsschwäche 4) gestörte Beziehung zur Außenwelt: -> emotionaler Rückzug aus der Umwelt -> Person lebt nur mehr in ihrer eigenen Realität => Schizophrenie ist eine heterogene Störung -> verschiedene Patienten haben verschiedene Symptome 81 * Unterscheidung nach KRAEPELIN: 1) hebephrene Schizophrenie 2) katatone Schizophrenie 3) paranoide Schizophrenie * Unterscheidung nach DSM-IV: 5 Kategorien, orientieren sich am Verhalten 1) paranoider Typ 2) desorganisierter Typ 3) katatoner Typ 4) undifferenzierter Typ 5) residualer Typ => Zuordnung nach momentanem Erscheinungsbild, bei Veränderung auch Typenveränderung möglich 2. VERLAUF UND PROGNOSE: * Verlauf von Person zu Person verschieden * Beginn meist zwischen 20 - 40 (bei Männern früher als bei Frauen) * 3 Phasen der Erkrankung: 1) Prodromalphase: -> allmähliches Absinken der Leistungsfähigkeit -> Interessensverlust -> Betroffene ziehen sich sozial zurück -> vernachlässigen sich selbst -> zeigen zunehmend unangemessenen Affekt -> Konzentrationsschwierigkeiten 2) floride Phase: -> positive Symptome im Vordergrund -> sprechen gut an auf Psychopharmaka -> klingen rasch wieder ab 3) Residualphase: -> negative Symptome im Vordergrund -> ständige Beeinträchtigung der Person > prämorbides Niveau wird meist nicht wieder erreicht > Person kann ihre früheren sozialen Rollen nicht mehr erfüllen * Lebenszeitprävalenz: 0,5-1% 82 3. DIFFERENTIALDIAGNOSTIK: Wenn psychotische Symptome auftreten muß, man denken an: * medizinischer Krankheitsfaktor (z.B. Delir oder Demenz) * Substanzmißbrauch (z.B. Droge, Medikament, Gift) Klare Diagnose oft erschwert durch * gleichzeitiges Auftreten von affektiven Symptomen => Affektive Störung mit Psychotischen Merkmalen: -> psychotische Symptome kommen nur während der Phase des affektiven Störungsbildes vor => Schizoaffektive Störung: -> floride psychotische Symptome im Rahmen einer affektiven Episode -> affektive Symptome sind lange Zeit vorhanden => Schizophreniforme Störung: -> Symptome sind mindestens 1 Monat, aber höchstens 6 Monate vorhanden => Kurze Psychotische Störung: -> Halluzinationen, Wahnphänomene, desorganisierte Sprache -> mindestens 1 Tag, höchstens 1 Monat 4. ÄTIOLOGIE DER SCHIZOPHRENIE: Bio-Psycho-Soziales Modell: Mehrere Faktoren tragen zur Entstehung von Schizophrenie bei: * genetische Faktoren * neurokognitive Defizite * biologische Faktoren - biochemische - psychophysiologische * psychosoziale Faktoren: -prämorbide Sozialisationsbedingungen - psychosoziale Belastungen => Menschen mit einer biologischen Disposition entwickeln dann eine Schizophrenie, wenn zusätzlich massive psychische Belastungen und gesellschaftliche Zwänge auftreten 83 a) Biologische Theorien: 1) genetische Faktoren: * genetische Vulnerabilität + extreme Belastungen in der frühen Adoleszenz -> Schizophrenie * Zwillingsforschung / Adoptionsstudien: -> hat ein Verwandter 1. Grades Schizophrenie, Erkrankungsrisiko = 10% (Allgemeinbevölkerung 1%) -> haben beide Eltern Schizophrenie: Erkrankungsrisiko = 46-48% -> höheres Konkordanz bei EE -> Adoptivkinder eher schizophren wenn leibliche Eltern Schizophrenie haben, mit Adoptiveltern keinen Zusammenhang! 2) biochemische Faktoren: * Dopaminhypothese: -> Bei Menschen mit Schizophrenie erhöhte Dopaminproduktion -> bei Gabe von Phenothiazinen (= waren 1. Medikamente gegen Schizophrenie) zeigte sich als Nebenwirkungen Parkinson-ähnliche Symptome [Parkinson -> zu wenig Dopamin!] -> bei Untersuchungen von Gehirnen verstorbener Schizophrener -> mehr Dopaminrezeptoren als bei Gesunden gefunden -> neuere Studien ergaben auch einen Zusammenhang mit Serotonin 3) abnorme Gehirnstrukturen: -> Schizophrene haben vergrößerte Hirnventrikel (Folge: mehr negative Symptome, kognitive Dysfunktionen, schlechteres Ansprechen auf herkömmliche Antipsychotika?) -> verminderte Durchblutung des Frontallappens -> unregelmäßige Durchblutung der Sprachzentren in der linken Hemisphäre b) psychologische Theorien: 1) psychodynamische Faktoren: * FREUD: Schizophrenie entsteht durch 2-stufigen Prozeß -> Person regrediert auf früheste Stufe ihrer Entwicklung (= Zustand des primären Narzißmus); = Zustand VOR der Entstehung des eigenen Ichs und VOR der Erkenntnis, daß es eine äußere Welt gibt, die unabhängig von ihr existiert -> durch diese vollständige Regression kommt es zu „idiosynkratischen“ Symptomen (Größenwahn, gelockerte Assoziationen, Neologismen) -> immer wieder Versuche die Ich-Kontrolle und den Realitätsbezug wieder herzustellen; Folge: Symptome wie z.B. Gehörhalluzinationen 84 2) kognitiv-lerntheoretische Faktoren: * Personen, die an Schizophrenie erkranken, lernen nicht auf soziale Hinweisreize adäquat zu reagieren, erhalten von ihrer Umwelt nicht die nötigen Verstärkungen (operantes Konditionieren) -> beachten daher irrelevante Reize und reagieren darauf unangemessen und in bizarrer Form * aufgrund biologischer Dysfunktionen -> Entwicklung psychotischer Symptome. Patient erlebt diese als ungewöhnlich, kann sie nicht verstehen. Rückmeldungen der Umwelt auf sein Verhalten nimmt Patient als ambivalent wahr -> entwickelt eigene Erklärungen und Überzeugungen (Wahnphänomene) 3) familientheoretsiche Faktoren: * Double-Bind-Hypothese: -> Entstehen der Schizophrenie infolge einer auffälligen Interaktion und Kommunikation innerhalb der Familie. -> Double-Bind-Botschaften sind charakterisiert durch: a) sehr intensive Beziehung des Betroffenen zu einer Bezugsperson -> will die Mitteilungen dieser ganz genau verstehen, um angemessen darauf reagieren zu können b) Bezugsperson übermittelt in einer Aussage 2 widersprüchliche Botschaften (verbal/non-verbal), z.B. Mutter klagt, daß Sohn sie nie küßt -> tut er es, dreht sie sich angewidert weg... c) Betroffener ist verwirrt, kann Widersprüche nicht integrieren, Botschaften nicht ignorieren und sich auch aus Situation nicht zurückziehen * schizophrenogene Mutter: kaltes, dominierendes Verhalten der Mutter -> Schizophrenie des Kindes; ABER: nicht bestätigt, verursachte bloß immense Schuldgefühle, daher aufgegeben! * negative Kommunikationsstile: Eltern schizophrener Patienten haben -> mehr Konflikte -> größere Kommunikationsschwierigkeiten -> den Kindern gegenüber eine kritischere und emotional verstrickendere Haltung (Feindseligkeit, expressed emotions) [laut Katschnig nicht von Einfluß auf Entstehung der Schizophrenie, aber von Einfluß auf Rückfall!] 85 5. THERAPIE DER SCHIZOPHRENIE: * lange Zeit einfach in Kliniken eingesperrt -> Folge: verschlechterter Zustand (extremer sozialer Rückzug, völliger Interessensverlust, zunehmende Aggressivität) * Anfang der 30er Jahre galten als einzige Behandlungsmöglichkeiten: -> präfrontale Lobektomie -> Elektrokramphtherapie * heute: die meisten Schizophrenie-Patienten leben außerhalb stationärer Einrichtungen, werden ambulant betreut oder besuchen gemeindepsychiatrische Einrichtungen a) antipsychotische Medikation: * Anfang 50er Jahre Entdeckung, daß Phenothiazine (= Gruppe der Antihistamine) eine beruhigende und entspannende Wirkung haben, z.B. Chlorpromazin (Schläfrigkeit, Gleichgültigkeit, aber keine Beeinträchtigung der intellektuellen Fähigkeiten) -> Einführung der Neuroleptika * Wirkung der Neuroleptika: -> wirken vor allem auf die positiven Symptome (Wahnvorstellungen, Halluzinationen, akute Denkstörung) -> aber: erhebliche Nebenwirkungen, und zwar extrapyramidale Effekte: > Parkinson-Syndrom (Muskeltremor, Rigor) > Dystonien (= unwillkürliche Muskelkontraktionen im Gesicht und Rumpf) > Akathisie (= motorische Unruhe) > Spätdyskinesie (= unwillkürliche tic-ähnliche Bewegungen der Arme und Beine und des Mundes, wie Saugen, Schmatzen) * 2. Generation der Neuroleptika (= atypische Neuroleptika) z.B. Clozapin (= Leponex) -> signifikant höhere Wirksamkeit, aber weniger extrapyramidale Effekte; allerdings Veränderungen des Blutbildes (daher: regelmäßige Kontrolle!) andere = Risperidon, Remoxiprid * Heilung von Schizophrenie ist nicht möglich [laut Katschnig falsch, denn 1/3 wird gesund, 1/3 nicht, bei 1/3 bleibt Residualsymptomatik] -> immer wieder kurze Spitalsaufenthalten („Drehtürpsychiatrie“) -> besonders wichtig = Compliance des Patienten (Erhaltungsdosis) 86 b) lerntheoretische Interventionsformen: * systematische Anwendung operanter Methoden bewirkt positive Beeinflussung der Störungsmuster des Patienten * Technik der unmittelbaren Belohnungen von erwünschtem Verhalten -> stufenmäßiger Aufbau von sozialen Fertigkeiten -> soziale Anpassung an die Umgebung * zur Stabilisierung des Zustandes auch kognitives Training und emotionale Unterstützung c) sozialpsychologische Ansätze: 1) Sozialtherapie: * Schizophrener hat Schwierigkeiten mit der sozialen Anpassung * Psychologen, Ergotherapeuten, Sozialpsychiater -> Aufbau sozialer Fertigkeiten und Problemlösefähigkeiten * im Vordergrund: Selbstmanagement des Patienten hinsichtlich des Umgangs mit den Symptomen und der Umgebung * da Schizophrene meist arbeitslos [haben wegen des frühen Ausbruchs meist keinerlei Berufsausbildung!] -> Aufbau alternativer Tätigkeiten 2) Familientherapie: * viele Schizophrene leben bei Ausbruch der Krankheit noch in Familie * große Probleme = expressed emotions, double-bind, Feindseligkeit * Ziel der Familientherapie: -> Verminderung der emotionalen Intensität in der Familie durch Anleitung und Aufklärung der Angehörigen (= Psychoedukation) -> Einübung neuer Kommunikationsformen (verwirrende Situationen werden dadurch klargestellt, Schuldgefühle vermieden) 3) gemeindenahe Versorgung: * in 50er und 60er Jahren Entstehung von gemeindenahe psychiatrischen Beratungszentren -> Nachbetreung der Schizophrenie-Patienten, z.B. -> Tageskliniken (soziale Rehabilitation, Übergang von stationären Behandlung zu ambulanter Nachbetreuung) -> Wohnheime und Wohngemeinschaften [Katschnigs Pension Bettina] -> geschützte Werkstätten