Mortalität MRSA vs. MSSA
Werbung

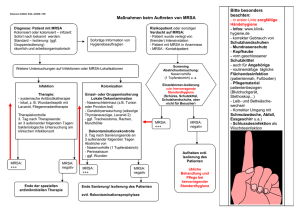
A. W. Friedrich L. Gemert.Pijnen R. Hendrix I. Daniels-Haardt Welche Fragen?: Hat MRSA Einfluss auf das Outcome einer Infektion? Wenn ja, wie hoch sind die Kosten? Intervention Flächendeckende “search and destroy” Strategie ? Nur Vermeidung nosokomialer MRSAÜbertragung ? Gefördert durch das INTERREGIIIA Programm der Europäischen Union und dem Wirtschaftsministerium des Landes Nordrhein-Westfalen Gründe für die Zunahme von MRSA Invasive MRSA-Infektionen in Europa Anteil der MRSA an S. aureus Bakteriämien Selektionsdruck durch Antibiotika Daten: European Antimicrobial Resistance Surveillance System (EARSS), 2006 Monnet DL et al. 2004 Emerg Infect Dis. 8:1432-41 Insuffiziente Hygienemaßnahmen: - Isolierte Pflege Afif, 2002. Am J Infect Control. 30:430-3 Karchmer et al, 2002. J Hosp Infect. 51:126-32 - Händedesinfektion Pittet, et al. 2000. Lancet;356:1307-12 Keine Durchführung von aktivem Screening kolonisierter Patienten Karchmer et al. 2002. J Hosp Infect. 51:126-32 Diller et al. 2008. Int J Hyg Environ Health :8 Sanierungsdauer länger als stationärer Aufenthalt Vriens et al. 2005. Infect Control Hosp Epidemiol. 26:629-33 Weltweite Ausbreitung von community acquired MRSA (CA-MRSA) Gillet et al. Lancet 2001 Klonale Ausbreitung epidemischer MRSA zwischen Krankenhäusern MacKinnon et al. 2000. J Hosp Infect. 46:216-21 Vor der Infektion steht die Kolonisation Mortalität MRSA vs. MSSA-Sepsis Infektion bei MSSA-Kolonisation: MRSA-Kolonisation: 2% (jeder 50. Kolonisierte!) 50 11 % Sepsis (jeder 10. Kolonisierte) 20%- 36% Wundinfektion (jeder 4. Kol.) Roccaforte JS 1988, Back NA 1996 Davis C 2004 S. aureus aus der Blutkultur siedelt vorher im Nasenvorhof !! von Eiff et al. 2001. N Engl J Med; 344:11-6 % Mortalität Karchmer 2002, Jernigan 1995, Coello R 1997, MRSA MSSA 40 30 P<.001 36% 29% 20 P<.001 23% 10 12% 0 1980–20003 n=3963 1990–20004 n=2209 Gastmeier P 2005. Infection Cosgrove et al. 2003. Clin Infect Dis; Whitby et al. 2001. MJA; Reduktion nosokomialer S. aureus Infektionen durch Mupirocin nasaler S. aureus Therapie (n = 444) Placebo (n = 447) Wundinfekt 2,3% 2,4% n.s. nosokomiale Infektion 4,0% 7,7% p = 0.02 Perl TM et al N Engl J Med 2002 Verluste durch MRSA Infektionen in Deutschland Kosten für EINE MRSA Infektion Chaix et al. JAMA. 1999,282 Durschnittl. Durchschnittl. Durchschnittl. verlängerte Einnahmen/Patient Kosten/Patient Liegedauer Differenz Einnahmen/Kost en Postoperative Wundinfektion 28,85 6944,32€ 11354,59€ - 4410,27€ Pneumonie 28,55 6792,49€ 29277,25€ - 22484,76€ Bakteriämie 21,93 5013,93€ 13536,52€ - 8522,59€ Harnwegsinfekt 14,00 2894,36€ 4656,82€ - 1762,46€ Andere Infektion 4317,86€ 5299,12€ - 981,26€ 9.275$ Engemann et al. Clin Infect Dis 2003, 36 13.901$ Kim et al. Infect Control Hosp Epidemiol 2001, 22 14.360 C$ Kopp et al. Ann Pharmacother 2004, 38 16.575$ 24,55 Wernitz et al, 2005 Clin Microbiol Infect 11 Kosten der isolierten Pflege ohne Bettensperrung prophylaktische Isolation (ca 2-3d) 236 € /MRSA-Pat Kosten für MRSA-Infektion 266 €/d Normalstation zusätzl. 1299 €/d Intensivstation zusätzl. (Wernitz et al, 2005) Isolierte Pflege/ Management kolon. Pat. $1,363 /Aufnahme (Kim 2001) Personalkosten Kosten (inkl. Wäscherei) Bettensperre 75€/die 1615 € /Aufenthalt 3500 € /pro Patient 6000 € (Popp et al 2003) MRSA auf einer septischen chirurgischen Station 372 €/die/Patient zusätzlich (Herr et al, 2003) Aktives Screening 31% der MRSA-Patienten durch Screening identifiziert Thompson RL Ann Int Med 1982 51% durch Screening identifiziert Harbarth S Am J Med 2006 Reduktion von MRSA durch prä-stätionäres Screening und Intervention in der Chirurgie Fragestellung: Effektivität prä-stationäres Screening, Kosteneffizienz des Screenings Alle Allgemeinchirugischen Patienten des Universitätsklinikums Münster während 12 Monaten 84% durch Screening identifiziert Diller et al IJHE 2008 Erfassung: 89,3% aller Patienten (n = 2299) 8 Monate nach Screening: MRSA-Kolonisation von 5.1 auf 2.7% Ligi CE, SHEA 2003 prästationär bei stationärer Aufnahme n = 1536 Patienten n = 497 Übernahme/Notfall Diller et al. Int J Hyg Environ Health. 2008 MRSA-Risiko MRSA-Rate 1,1 Patient mit MRSA / 100 Patienten 1,1 Patient mit MRSA / 1000 Patiententage MRSA-Inzidenzdichte: 2,9 MRSA-Tage/1000 Patiententage Nosokomiale MRSA: 0,1% pro Patient at risk Notfall Übernahme ambulant 2,4% MRSA positiv 8,6% MRSA positiv 0,5% MRSA positiv 12 gesamt stat. Voraufenthalte 10 8 n 6 KISS Daten: 0,25% (Chaberny et al. 2005) UK: 1,5-10-12% (Schelenz et al. 2005, Cepeda et al. 2005) 4 Typische Krankenhaus MRSA Genotypen (t003, t032) 2 0 Notfall Prästationäres Screening Insgesamt 30 Patienten mit MRSA ambulant: 7 Patienten mit MRSA 5 Patienten mit prästationärer MRSA Eradikation 2 Patienten isoliert und Versuch der Sanierung 19 Pat 2 1 1 bei der Aufnahme diagnostiziert mit bek MRSA aufgenommen nicht gescreent, bei OP diagnostiziert MRSA pos. während stat. Aufenthalt Kosten: gespart: 20.000€ für Screening ca. 30.000-50.000€ durch Sanierung Diller et al. Int J Hyg Environ Health. 2008 Übernahme 12 Monats-Behandlung von MRSA-Trägern ambulant Regionale Unterschiede in der Prävalenz (n = 23566) Kreis 1 2 3 4 5 6 7 8 9 10 MRSA/100 Screenings Borken 1.84 Steinfurt 2.96 Warendorf 1.85 Coesfeld 2.23 Münster 1.41 Grafschaft Bentheim 2.25 Twente/ Achterhoek 0,1 MRSA aus Fachabteilungen in der EUREGIO (D) (n = 23566) 3,5% Analyse der Risikofaktoren: MRSA/100 Abstriche 3,0% - 22054 Fragebögen - 33% min. 1 MRSA Risikofaktor Mittelwert Euregio: 1,6% 2,5% 2,0% -Bisheriges Vorgehen entdeckt: 34% aller MRSA 1,5% Hochrisiko Erhöhtes Risiko -Screening von 33% aller Aufnahmen entdeckt 82% aller MRSA 1,0% 0,5% sz . si v n 9% Schweine-assoziierte MRSA (spa t011, t034) Mittleres Risiko te rd i te n en / in eh a ab An g G In ia bi lita tio tri e ia tri e rie ia t ch er R er va in e ke an de re ko re ns Ps y he r Fä c tiv e iv e er at op Pä d he r Fä c hi ru r C an de In ne re gi e 0,0% 23 24 Screeningraten in 11 Sentinel Krankenhäusern in der EUREGIO 2005 2006 2007 Alles Theorie? HFK Peters, KH Warendorf „Euregio-Screening“ Screeningerfolg % gescreente Aufnahmen Gefundene MRSA/100 Aufnahmen Kosten/100 Aufnahmen (3€/ Abstrich) Screeningkosten/Monat, bei 700 Neuaufnahmen pro Monat MRSA-net RKI 82% 30% 1,173 34% 9,6% 0,629 90€ 28,80€ 630€ 201,60€ Siegelvergabe am 27.06.2008 ! Kosteneffizienz mikrobiologischer Überwachung und Isolation bei MRSA Eingangsscreening und Überwachung reduziert Kosten 19-27x dämmt einen Ausbruch frühzeitig ein (Neugeborenen-Intensiv) Karchmer 2002 J Hosp Inf Überwachung Ersparnis: $20,062 - $462,067 jährlich Verhindert 8 bis 41 MRSA Infektionen (Hoch-Risiko-Pat,Uniklinik) Jernigan JA Inf Control Hosp Epidem 1995 Extra Kosten pro MRSA Patient je überlebender Patient Zusatzkosten Isolation (incl. Screening) Kosten des Kontrollprogramms $9,275 $10.560 $655-$705/Pat $340 - $1,480/Pat Reduktion der MRSA-Infektionsrate um 14% ist kosteneffizient Chaix C, et al JAMA 1999 Berechnung in Enschede Chirurgie: Patient mit MRSA Infektion: 5 d extra in KH: € 2.000 (€400/d) Zusätzliche Kosten: €15.000 Jeder 4. kolonisierte Patient bekommt eine Infektion; d.h. Jeder besiedelte Patient trägt mit €4250 zu den zusätzlichen Kosten bei. Jede Neubesiedlung kostet daher € 4250 Mit dem Auffinden (€15) von 4 MRSA-Trägern vermeidet man 4 bis 8 neue MRSA-Träger und 1 MRSA-Infektion Bei Zulassen einer MRSA-Rate von 20% und bei 10.000 Aufnahmen/Jahr entstehen zusätzliche Kosten von : € 8.5 Mio jährlich!!!!!! Lohnt sich Search&Destroy? Vriens et al. 2002, (Universitair Medisch Centrum Utrecht) Chirurgie: Jährliche Kosten für: NL MRSA Strategie: € 280.000 Antibiotika (MRSA 5%) : € 270.000 Antibiotika (MRSA-Rate 15%) : € 800.000 Kosteneinsparung S&D: € 250.000 Mal ganz praktisch… MRSA –Rate Niederlande 1000 Patienten 30% =300 Patienten 1% = 3 Patienten Mehrkosten Kolonisation 12.750 €/1000 Pat. S. aureus Träger Screening aller Patienten Sanierung aller MRSA Kontrolle nach Sanierung Kosten MRSA-Kontrolle 8.105 € 203,2 € 313,2 € 8.621,4 € Deutschland 1000 Patienten 30% = 300 Patienten 25% = 75 Patienten 318.750 €/1000 Pat. 10.525 € 5.079 € 7.830 € 23.434 € Eine Reduktion der MRSA-Rate auf deutscher Seite um 1% auf 24% führt zu einer Ersparnis von 39.393 €/1000 Patienten 32 „Take home“ MRSA erhöht die Morbidität, Mortalität und Kosten Keine MRSA-Besiedlung = keine MRSA-Infektion Screening nach Trägern ist Prävention Screening der regional richtigen (!) Risikopatienten notwendig (Vor)stationäres Screening reduziert Übertragung und Kosten Screening nur in Verbindung mit Intervention (Hygienemaßnahmen/Sanierung) MRSA ist ein regionales Problem und braucht vernetzte Zusammenarbeit www.mrsa-net.eu Search & Destroy F. Verhoeven, J.E.W.C. van Gemert-Pijnen, A.W. Friedrich, I. Daniels-Haardt, M.G.R. Hendrix. 2008. Infectieziekten Bulletin 19;1