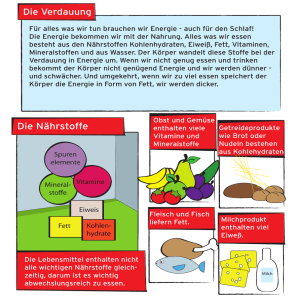
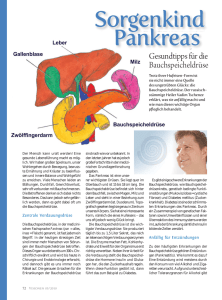
PDF herunterladen
Werbung

Gewusst wie! Ernährung bei Bauchspeicheldrüsenkrebs 05 Vorwort 06 Medizinische Grundlagen 54 Praktische Ernährungstipps 09 Die Bauchspeicheldrüse und die Verdauung 56 Was hilft bei Appetitlosigkeit? 10 Die Bauchspeicheldrüse und die Blutzuckerregulation 57 Wie können Sie Übelkeit/Erbrechen vorbeugen? 12 Was ist Bauchspeicheldrüsenkrebs? 57 Was tun bei Durchfall? 14 Was bedeutet Ernährung? 59 Was hilft gegen Verstopfung? 59 Wie lassen sich Blähungen vermeiden? 18 Auswirkungen auf Verdauung und Stoffwechsel 60 Was tun, wenn sich nach Chemo- und/oder Strahlentherapie der 20 Welche Folgen hat eine Entfernung des Bauchspeicheldrüsenkopfes? Geschmack verändert? 24 Welche Folgen hat eine Entfernung des linken Teils der 61 Was hilft bei Kau- und Schluckbeschwerden? Bauchspeicheldrüse? 61 Was tun bei Mundtrockenheit? 25 Welche Folgen hat eine vollständige Entfernung der Bauchspeicheldrüse? 61 Was hilft bei Schleimhautentzündungen in Mund, Magen und Darm? 29 Wie ist die Situation bei nicht operablen Tumoren? 62 Was sollten Sie bei einer Zuckerkrankheit (Diabetes mellitus) beachten? 30 Welche Folgen haben eine Chemo- und/oder Strahlentherapie? 63 Wie können Sie dem Dumping-Syndrom nach Magenteilentfernung vorbeugen? 02 32 Ernährungswegweiser 34 Energieliefernde Nährstoffe 64 Qualifizierte Diätberatung 36 Vitamine, Mineralstoffe, Spurenelemente 66 Was ist vor einer Diätberatung zu bedenken? 39 Ernährung bei Bauchspeicheldrüsenkrebs 67 Wie verläuft eine Diätberatung und welche Inhalte werden besprochen? 47 Diabetes mellitus: Welche Empfehlungen gibt es? 50 Was ändert sich durch eine Chemo- und/oder Strahlentherapie? 72 Hilfreiche Adressen Ernährung bei Bauchspeicheldrüsenkrebs Inhalt 03 Vorwort Liebe Patientinnen und Patienten, liebe Angehörige, die Diagnose Bauchspeicheldrüsenkrebs ist ein großer Schock und wirft viele Fragen auf. Da scheint die Ernährung im ersten Moment eine eher untergeordnete Rolle zu spielen. Dennoch bereitet das Essen den meisten Patienten irgendwann Schwierigkeiten, weil die Bauchspeicheldrüse wesentlich an der Verdauung beteiligt ist: Der Tumor und die Krebstherapie können die Abläufe im Körper stark beeinflussen. Dieser Ratgeber informiert Sie über die medizinischen Hintergründe von Bauchspeicheldrüsenkrebs und dessen Auswirkungen auf die Verdauung. Was können wir noch kochen? Wann muss der Patient Enzyme einnehmen? Ist Süßes erlaubt? Dieser Ratgeber gibt Ihnen generelle Hinweise, wie sich die Betroffenen gesund ernähren und Verdauungsstörungen oder einem Diabetes mellitus begegnen können. Hinzu kommen praktische Ernährungstipps. Ein guter Ernährungszustand ist nicht nur wichtig für die Lebensqualität, sondern auch für den Verlauf der Erkrankung. In dieser Situation kann für manche Patienten eine professionelle Diätberatung sinnvoll sein. Daher gehen wir zum Ende der Broschüre auf die Inhalte und den Ablauf einer solchen Beratung ein. Viele Beschwerden lassen sich verbessern oder sogar ganz vermeiden, wenn Sie bestimmten Empfehlungen folgen. Der vorliegende Ratgeber soll Ihnen das nötige Basiswissen vermitteln und Sie als Patient dabei unterstützen, das Essen wieder zu genießen. Die fachliche Aktualisierung dieser neu aufgelegten Broschüre begleiteten Prof. Dr. Rainer Klapdor, Facharzt für Innere Medizin, Hamburg, und die Diätassistentin Friederike Bürger aus Berlin. Wir wünschen Ihnen alles Gute und guten Appetit! Vorwort 05 Medizinische Grundlagen Magen Gallengang Medizinische Grundlagen Gallenblase SchwanzderBauchspeicheldrüse Pankreasgang Pankreas = Bauchspeicheldrüse Die Bauchspeicheldrüse, in der Fachsprache „Pankreas“ genannt, ist ein etwa 15 Zentimeter langes und 70 bis 90 Gramm schweres Organ im Oberbauch. Sie liegt unterhalb des Zwerchfells, quer hinter dem Magen zwischen Milz und Zwölffingerdarm. Das Organ hat eine längliche, abgerundete Form und gliedert sich in drei Abschnitte: • in den zur rechten Körperseite hin gelegenen, deutlich dickeren Kopf, der sich in die Biegung des Zwölffingerdarms schmiegt; • in den Körper, der die Wirbelsäule und die Hauptschlagader auf Höhe des ersten und zweiten Lendenwirbels überquert, und in den links gelegenen, zur Milz hin schmaler werdenden Schwanz. Zentral im gesamten Organ verläuft der bis zu zwei bis drei Millimeter breite Pankreasgang. Dieser mündet – meist zusammen mit dem Gallengang – in den Zwölffingerdarm und hat damit direkten Anschluss an den Magen-Darm-Trakt. Die Bauchspeicheldrüse erfüllt zwei lebenswichtige Funktionen: 1. Über die Produktion und Ausscheidung der Enzyme spielt sie eine zentrale Rolle bei der Verdauung. 2. Sie steuert die Blutzuckerregulation über die Hormone Insulin und Glukagon. Das Organ besteht aus zwei verschiedenen Drüsenanteilen 08 Entsprechend ihren Funktionen besteht die Bauchspeicheldrüse aus zwei unterschiedlichen Teilen: dem exokrinen und dem endokrinen Drüsenanteil. Die exokrinen Drüsen geben ihre Wirkstoffe, insbesondere die Enzyme, nach „außen“, also in den Darm ab. Die endokrinen Drüsen (Langerhans-Inseln) geben ihre Wirkstoffe, ihre Hormone, unmittelbar in die Blutbahn ab. Der Grund: Die endokrinen Drüsen haben keinen Anschluss an das Gangsystem, sondern sind in Form kleiner Zellinseln über die Bauchspeicheldrüse – vorwiegend linksseitig – verteilt. Ernährung bei Bauchspeicheldrüsenkrebs KörperderBauchspeicheldrüse KopfderBauchspeicheldrüse Dickdarm Zwölffi ngerdarm(Duodenum) Die Bauchspeicheldrüse bildet Enzyme, die dafür sorgen, dass der Körper die Nahrung verwerten kann. Außerdem produziert sie die Hormone Insulin und Glukagon. Diese Hormone kontrollieren den Blutzuckerspiegel. Die Bauchspeicheldrüse und die Verdauung Unsere Nahrung enthält eine Vielzahl von Inhaltsstoffen wie Fette, Eiweiße, Zucker, Salze und Vitamine. Einige kann der MagenDarm-Trakt unverändert aufnehmen. Andere, vor allem die Fette, Eiweiße und Kohlenhydrate, müssen erst im Darm aufgespalten werden, bevor sie über die Darmschleimhaut in den Körper aufgenommen werden können. Hier kommt der Bauchspeicheldrüse eine zentrale Bedeutung zu. Denn der Hauptanteil der Bauchspeicheldrüse besteht aus exokrinem Drüsengewebe. Dieses Drüsengewebe produziert den Bauchspeichel mit seinen Verdauungsenzymen. Täglich werden 1,5 Liter Bauchspeichel mit mehr als 20 verschiedenen Verdauungsenzymen gebildet. Über den Pankreasgang gelangt der Bauchspeichel in den Dünndarm, wo dann die Verdauungsenzyme die Nahrungsbestandteile aufspalten. Erst diese Einzelbausteine werden von der Darmschleimhaut aufgenommen. Der Körper braucht sie, um Energie zu gewinnen oder um Masse aufzubauen. Produziert die Bauchspeicheldrüse die Verdauungsenzyme nicht mehr in ausreichendem Maße, spricht man von einer Störung der exokrinen Funktion (eine sogenannte exkretorische Pankreasinsuffizienz). Kohlenhydrate, Eiweiße und Medizinische Grundlagen 09 insbesondere Fette können nicht ausreichend zerlegt werden. Der Speisebrei gelangt teilweise unverdaut in den Dickdarm: Dies kann zu starken Durchfällen, Blähungen und Bauchkrämpfen führen. Außerdem werden dann die für den Körper notwendigen Nahrungsbestandteile nicht mehr vollständig aufgenommen. Unbehandelt kommt es zu einer stetigen Gewichtsabnahme und zu einem Mangelzustand an bestimmten fettlöslichen Vitaminen – die Betroffenen werden immer schwächer. Die wichtigsten Enzyme der Bauchspeicheldrüse • AmylasenspaltenKohlenhydrate,siewerden auchvondenSpeicheldrüsendesMundes gebildet. • ProteasenspaltenEiweiße,siewerdenauchim Magengebildet. • LipasenspaltenFette,siewerdenausschließlich inderBauchspeicheldrüsegebildet. Die Bauchspeicheldrüse und die Blutzuckerregulation Insulin und Glukagon regulieren den Blutzuckerspiegel 10 Der endokrine Anteil der Bauchspeicheldrüse produziert die Hormone Insulin und Glukagon. Diese Hormone werden in bestimmten Zellen gebildet, die in kleinen Zellgruppen über die gesamte Drüse verteilt sind. Insulin und Glukagon regulieren den Zuckerstoffwechsel und damit den Blutzuckerspiegel. Beide Hormone werden über die angrenzenden Blutgefäße direkt in den Blutkreislauf abgegeben. Insulin wird gebildet und in das Blut abgegeben, wenn der Blutzuckerspiegel ansteigt – zum Beispiel nach einer kohlenhydratreichen Mahlzeit. Das Hormon ermöglicht es, dass der in der Nahrung enthaltene Zucker vom Blut in die verschiedenen Körperzellen übergeht. Dort wird er in lebensnotwendige Energie umgewandelt. Durch den Abtransport des Zuckers aus dem Blutkreislauf in die Körperzellen sinkt der erhöhte Blutzuckerspiegel wieder ab. Ernährung bei Bauchspeicheldrüsenkrebs Funktionsstörungen feststellen DieFunktionsstörungenderBauchspeicheldrüse werdenüberverschiedeneTestsdiagnostiziert.Eine Möglichkeitist,denEnzymgehaltimStuhloderim Urinzuuntersuchen.DieHormonproduktion,vor allemdesInsulins,wirdüberdenBlutzuckerspiegelund/oderüberdenLaborwertHbA1cimBlut bestimmt.DerWertzeigtdiemittlereZuckerstoffwechsellageüberdievergangenendreibisvierMonatean.BeiBedarfkönnenauchdasInsulinund eventuelldasGlukagonimBlutgemessenwerden. Das Hormon Glukagon wirkt dem Insulin entgegen. Besteht durch einen zu niedrigen Blutzucker Gefahr für die Funktionen der Körperzellen, setzt Glukagon aus Reserven im Körper – besonders aus der Leber – Glukose frei. Als Folge steigt der Blutzuckerspiegel wieder an. So beugt der Körper einer Unterzuckerung vor. Wird zu wenig Insulin in die Blutbahn abgegeben, ist die Regulation des Blutzuckers gestört und es entwickelt sich ein Diabetes mellitus, auch als Zuckerkrankheit bekannt. Einen Diabetes, der auf eine erniedrigte Insulinproduktion infolge einer Pankreaserkrankung zurückzuführen ist, nennt man einen pankreopriven oder auch Typ-3c-Diabetes (siehe auch Seite 27). Glukagon ist der Gegenspieler des Insulins Die Produktion der Verdauungsenzyme sowie der Hormone Insulin und Glukagon kann im Rahmen einer Erkrankung der Bauchspeicheldrüse in unterschiedlichem Maße gestört sein. Wenn die Bauchspeicheldrüse geschädigt ist, kann beispielsweise die Verdauungsfunktion gestört, die Regulation des Blutzuckers aber noch intakt sein – und umgekehrt. Zu wenig Verdauungsenzyme Zu wenig Insulin Verdauungsprobleme, Mangelerscheinungen Blutzuckerkrankheit Medizinische Grundlagen 11 Was ist Bauchspeicheldrüsenkrebs? Krebserkrankungen der Bauchspeicheldrüse – in der Fachsprache als „Pankreaskarzinome“ bezeichnet – können überall in der Bauchspeicheldrüse entstehen. In 95 Prozent der Fälle befindet sich der Krebs aber in dem Teil der Bauchspeicheldrüse, der die Verdauungsenzyme herstellt. Bei diesen exokrinen Tumoren entarten meist die Zellen, die die Ausführungsgänge für den Bauchspeichel auskleiden. Nur etwa 5 Prozent der Krebserkrankungen der Bauchspeicheldrüse sind sogenannte endokrine Tumoren. Hier entarten die Zellen der Pankreasinseln, die die Hormone produzieren und in den Blutkreislauf abgeben. Etwa 70 Prozent der Tumoren finden sich im Pankreaskopf, 20 Prozent im Pankreaskörper und 10 Prozent im Schwanz des Organs. Magen Die Ursachen von Bauchspeicheldrüsenkrebs sind bislang nicht eindeutig geklärt. Ein Pankreaskarzinom entsteht nicht plötzlich, sondern in einem langjährigen Prozess, der in vielen Schritten und unter Einfluss einer Reihe von Faktoren abläuft. So wenig es den Krebs gibt, so wenig kann man von der Krebsursache sprechen. Es gibt lediglich bestimmte Risikofaktoren, die das Entstehen der Krankheit begünstigen können. Neben dem Rauchen werden auch ein erhöhter Alkoholkonsum, verschiedene Umweltschadstoffe, mangelnde Bewegung, Vorerkrankungen wie Diabetes oder eine chronische Bauchspeicheldrüsenentzündung (Pankreatitis), das Ernährungsverhalten und erbliche Faktoren diskutiert. Krebs hat nicht nur eine Ursache Die Wahl der Behandlungsmethode hängt vor allem vom Stadium der Erkrankung und von der Lage des Tumors ab. Aber auch die Krankengeschichte, der Allgemeinzustand und das Alter spielen eine Rolle. Prinzipiell stehen als Behandlungsmöglichkeiten des Tumors die Operation, die Strahlen- sowie die medikamentöse Therapie zur Verfügung. Die operative Entfernung des Tumors ist dabei bis heute die einzige Behandlung, die eine Chance auf Heilung verspricht. Je nach Stadium der Erkrankung – beim Bauchspeicheldrüsenkrebs gibt es vier Stadien – werden die einzelnen Behandlungen allein oder in Kombination durchgeführt. Gallengang Gallenblase Pankreasgang KörperderBauchspeicheldrüse Tumor KopfderBauchspeicheldrüse Medizinische Grundlagen 13 Was bedeutet Ernährung? Viele Patienten können nicht Für den menschlichen Organismus ist es lebensnotwendig, über die Nahrung verschiedene Nährstoffe aufzunehmen. Er braucht diese Stoffe, um zu wachsen, Muskeln aufzubauen und die körperlichen und geistigen Funktionen aufrechtzuerhalten. Deshalb ist eine ausgewogene Ernährung so wichtig. Krebs­patienten können stark abnehmen genügend Energie aufnehmen und fühlen sich kraftlos Aus verschiedenen Gründen ist es für viele Krebspatienten schwierig, sich ausreichend zu ernähren. Je nach Tumorart haben 30 bis 80 Prozent der Betroffenen Ernährungsprobleme und verlieren stark an Gewicht. Bei Patienten mit Bauchspeicheldrüsenkrebs sind es sogar bis zu 85 Prozent. Häufig tritt der Verlust an Körpergewicht auch schon vor der Diagnose auf. Fette- und Muskelproteine werden abgebaut, sodass sich die Muskelmasse rasch zurückbildet. Der Körper wird mehr und mehr geschwächt. Eine Mangelernährung tritt auf, wenn der Körper nicht ausreichend lebenswichtige Nahrungsinhaltsstoffe erhält. Unterschieden wird hierbei zwischen energieliefernden und nicht energieliefernden Nährstoffen – beide sind lebensnotwendig. Bei sogenannten Mikronährstoffen besteht zusätzlich das Problem, dass der Körper sie nicht speichern kann. So entwickeln sich rasch Mangelerscheinungen. Warum sich manche Patienten nicht mehr ausreichend ernähren können, hat unterschiedliche Ursachen. Energieliefernde Nährstoffe Kohlenhydrate, Fette, Eiweiße Makro- bzw. Hauptnährstoffe Nicht energieliefernde Nährstoffe Vitamine, Mineralstoffe, Spurenelemente, sekundäre Pflanzenstoffe, Wasser Mikronährstoffe Veränderter Stoffwechsel Krebs ist häufig eine „konsumierende“ Krankheit; sie verändert den gesamten Stoffwechsel. Der Tumor kann bestimmte Botenstoffe produzieren, die Fettreserven und Muskulatur abbauen und 14 Ernährung bei Bauchspeicheldrüsenkrebs Medizinische Grundlagen 15 Eine Krebserkrankung verändert den Stoffwechsel damit für einen erhöhten Energiebedarf sorgen. Bestimmte Krebszellen benötigen sogar 20- bis 30-mal so viel Energie wie gesunde Zellen. So sichern sie sich die für das eigene Wachstum benötigte Energie. Den gesunden Zellen fehlt diese dann. Eine mögliche Mangelernährung sollten die Betroffenen nicht unterschätzen, denn sie hat weitreichende Konsequenzen. Neben der Lebensqualität beeinflusst sie auch den Krankheitsverlauf und die Prognose der Tumorpatienten. Energie- und Nährstoffaufnahme Viele Patienten mit Bauchspeicheldrüsenkrebs nehmen nicht genügend Energie und Nährstoffe auf. Das liegt zum einen daran, dass die Funktion der Bauchspeicheldrüse durch den Tumor gestört ist. Zum anderen kann die Bauchspeicheldrüse nach einer Operation, bei der ihr ein Teil entnommen wurde, nicht mehr ausreichend arbeiten. Eventuell ist auch ein Teil des Magens entfernt worden, wodurch sich die Portionsgröße der Mahlzeiten verkleinert. Auch kann nach der Operation zum Beispiel die Passage der Nahrung gestört sein. In all diesen Fällen kann es zu Verdauungsstörungen, einer unzureichenden Aufnahme an Nährstoffen und zu einem Diabetes mellitus kommen. Außerdem können die Nebenwirkungen von Chemo- und Strahlentherapie zu Gewichtsverlust führen. Mögliche Beschwerden sind Übelkeit, Erbrechen, Durchfälle, Verstopfung, Entzündung der Mundschleimhaut oder eine Abneigung gegen bestimmte Lebensmittel und Speisen. Besteht bei Ihnen als Patient die Gefahr einer Mangel­ernährung, sollten Sie sich zügig professionelle Unterstützung in Form einer Ernährungsberatung suchen (siehe Seite 64). Denn: Je eher eine solche Beratung beginnt, desto einfacher ist es, wieder Gewicht aufzubauen. Zudem führt diese Maßnahme nachweislich zu einem besseren Therapieerfolg und zu einer höheren Lebensqualität. Weitere mögliche Auswirkungen einer Mangelernährung • • • • • • Gründe für eine Mangelernährung • • • • • • • • • • 16 veränderter Stoffwechsel eingeschränkte Verdauung unzureichende Zufuhr von Kalorien (Energie) Appetitlosigkeit vorzeitiges Sättigungsgefühl verändertes Geschmacks- und Geruchsempfinden Übelkeit und Erbrechen Schmerzen Erschöpfung/Fatigue Depression Ernährung bei Bauchspeicheldrüsenkrebs • • • schlechtere Verträglichkeit der Therapien ausgeprägtere Nebenwirkungen häufigere Unterbrechungen der Therapien häufigere Infektionen und Störungen der Wundheilung häufigere Arzt- und Klinikbesuche, längere Klinikaufenthalte geringere Leistungsfähigkeit und Muskelfunktion Müdigkeit und Schwäche eingeschränkte Lebensqualität Ängste, „etwas nicht mehr im Griff zu haben“ Medizinische Grundlagen 17 Auswirkungen auf Verdauung und Stoffwechsel Auswirkungen auf Verdauung und Stoffwechsel Ob und welche Ernährungsprobleme bei Patienten auftreten, ist insbesondere abhängig von der Lage des Tumors in der Bauchspeicheldrüse, vom Tumorstadium und von der damit verbundenen Therapie. Wird eine Operation durchgeführt, kann diese weitreichende Auswirkungen auf das Verdauungssystem haben – auch wenn die Chirurgen grundsätzlich nur so viel wie unbedingt nötig von der Drüse entnehmen. Chemo- und Strahlentherapie sowie der Tumor selbst können den Ernährungszustand und den Stoffwechsel ebenfalls verschlechtern. Welche Folgen hat eine Entfernung des Bauchspeicheldrüsenkopfes? Der Tumor sitzt häufig im Kopf des Organs Sitzt der Tumor im Kopf der Bauchspeicheldrüse – was häufig der Fall ist –, werden bei der „klassischen“ Operation nach KauschWhipple in der Regel nicht nur der tumortragende rechte Teil der Bauchspeicheldrüse entfernt (der Pankreaskopf), sondern auch die Gallenblase, der untere Teil des Gallengangs, der Zwölffingerdarm (Duodenum) sowie ein bis zwei Drittel des Magens. Die Erfahrungen der letzten Jahre haben allerdings gezeigt, dass der Magenpförtner (Pylorus) meist vollständig erhalten werden kann. Dadurch können die Patienten nach der OP schneller wieder normale Mahlzeiten zu sich nehmen und leichter Gewicht aufbauen. Als Standard gilt daher heutzutage die „Magen- oder Pyloruserhaltende Whipple-OP“. Durch die Entfernung des Zwölffingerdarms ist zunächst die Verbindung zwischen Magen und Dünndarm unterbrochen. Das gilt auch für den Abfluss der Galle in den Zwölffinger- bzw. Dünndarm. Damit wieder Nahrung aufgenommen werden kann, 20 Ernährung bei Bauchspeicheldrüsenkrebs muss im zweiten Teil der Operation das Verdauungssystem und so die Verdauungsstrecke für die Nahrung wiederhergestellt werden. Dazu dient eine Dünndarmschlinge, die am Magen oder Restmagen bzw. am Gallengang angebracht wird. Der Gang des verbliebenen Teils der Bauchspeicheldrüse wird meist über eine Darmschlinge in den Darm, seltener in den Magen, zurückgeleitet. Von der Entfernung der Gallenblase sind in der Regel keine negativen Folgen zu erwarten. Verdauung und Stoffwechsel nach Pankreaskopfresektionen Je nach Ausmaß der Resektionen und einer eventuellen Vorschädigung der Bauchspeicheldrüse, zum Beispiel durch eine chronische Entzündung, kann es nach den geschilderten Kopfresektionen zu Störungen der Verdauung und/oder einem Diabetes mellitus kommen. Gallenblase Zwölffingerdarm unterer Teil des Magens Kopf der Bauchspeicheldrüse Verbindung zu den Gallenwegen Verbindung zur Bauchspeicheldrüse Verbindung zum Magen Die blau gekennzeichneten Abschnitte werden bei einer Whipple-Operation entfernt. Auswirkungen auf die Verdauung 21 Verdauungsstörungen nach Pankreaskopfresektionen Unabhängig davon, ob ein Diabetes auftritt, kommt es bei vielen Patienten infolge eines absoluten oder relativen Enzymmangels zu einer eingeschränkten Verdauungsfunktion. In der restlichen Bauchspeicheldrüse werden dann nicht mehr ausreichend Verdauungsenzyme produziert. Weiterhin kann durch die Entfernung des Zwölffingerdarms die Aktivierung und Produktion der Enzyme behindert werden. Im Zwölffingerdarm werden beispielsweise Hormone gebildet, die für die Produktion der Verdauungsenzyme in der Bauchspeicheldrüse nötig sind. Die Verdauung ist bei vielen Betroffenen eingeschränkt Diese Störungen führen zum Verlust der Nährstoffe und damit schnell zu einer Gewichtsabnahme. Zusätzlich treten meist Beschwerden wie Völlegefühl, Bauchschmerzen, Blähungen und Durchfall auf. Durch eine eingeschränkte Fettverdauung und damit erhöhte Fettausscheidung im Stuhl – die Fettstühle – kann ein Mangel an den fettlöslichen Vitaminen A, D, E und K entstehen. Auch andere Nahrungsbestandteile wie zum Beispiel Calcium, Magnesium und Eisen gehen verloren. Zum anderen sind nach einer Pankreaskopfresektion Beschwerden möglich, die auf die postoperative Situation (Zustand nach dem Eingriff) zurückzuführen sind. Experten unterscheiden das Früh- und das Spätdumping 22 Bisweilen führt die Teilentfernung des Magens zu einem Dumping-Syndrom. Experten unterscheiden zwei Formen: das Frühund das Spätdumping. Beim Frühdumping tritt die Nahrung zu schnell, geradezu „sturzartig“ in den Dünndarm ein. Das ist für den Körper zunächst ein fremder Vorgang. Er reagiert darauf, indem er den Speisebrei mit großen Mengen Flüssigkeit durchmischt, die er vorübergehend dem Blutkreislauf entzieht. Es kommt zu einer starken Dehnung des Dünndarms. Dies löst meist Schmerzen im Oberbauch, Völlegefühl und Durchfall aus. Außerdem können Kreislaufprobleme wie Schwindel, Blutdruckabfall, Herzrasen und Schweißausbrüche auftreten. All das geschieht sofort nach dem Essen oder bis zu einer Stunde danach. Auch das Spätdumping zeichnet sich dadurch aus, dass der Speise- Ernährung bei Bauchspeicheldrüsenkrebs brei beschleunigt vom Magen in den Dünndarm weitergegeben wird. Beim Verzehr von zuckerhaltigen Speisen wird der Zucker (Glukose) dann sehr schnell ins Blut aufgenommen. Der hohe Blutzuckerspiegel führt zu einer erhöhten Insulinausschüttung. Nun besteht die Gefahr, dass der Blutzucker zu schnell und zu stark abgebaut wird. Die Folge ist dann eine sogenannte Hyperinsulinämie mit Unterzuckerung und Unruhe, Zittern, Schwäche, Schweißausbruch, Schwindel und Heißhunger. Das Spätdumping kann ein bis drei Stunden nach einer Mahlzeit auftreten. Nach einer Pankreasresektion mit Teilresektion des Magens kann der Restmagen vielfach nicht mehr so viel Nahrung auf einmal aufnehmen. Dann sollten Patienten besser mehrere kleine Mahlzeiten einplanen. Andernfalls kommt es häufig zu einem Druckund Völlegefühl, manchmal auch zu Übelkeit und Erbrechen. Patienten sollten mehrere kleine Mahlzeiten essen Bei der „Magenerhaltenden Whipple-OP“ werden zwar auch der Kopf der Bauchspeicheldrüse, der Zwölffingerdarm, die Gallenblase und der Gallengang entfernt: Der Magen bleibt jedoch vollständig erhalten. Im Unterschied zur „klassischen“ KauschWhipple-Operation tritt das Dumping-Syndrom nicht auf. Andere Begleiterscheinungen sind dagegen ähnlich. Zuckerkrankheit (Diabetes mellitus) nach Pankreaskopfresektionen Bei allen operierten Patienten wird regelmäßig der Blutzucker kontrolliert, um festzustellen, ob sich ein Diabetes entwickelt. Bei mehr als 50 Prozent der Betroffenen reicht die Leistung des verbliebenen Teils der Bauchspeicheldrüse jedoch aus, um einen Diabetes mellitus zu vermeiden. Auswirkungen auf die Verdauung 23 Dieser Eingriff ist weniger umfangreich Welche Folgen hat eine Entfernung des linken Teils der Bauchspeicheldrüse? Welche Folgen hat eine vollständige Entfernung der Bauchspeicheldrüse? Befindet sich der Tumor im linken Teil des Organs, dem Schwanz der Bauchspeicheldrüse, ist die Operation weniger umfangreich. Bei der „Pankreaslinksresektion“ werden ein Teil der Bauchspeicheldrüse vom Schwanz her, meist auch die Milz und die umgebenden Lymphknoten entfernt. Umfangreichere Maßnahmen, um das Verdauungssystem wiederherzustellen, sind in diesem Fall nicht erforderlich. Je nach Größe des Tumors und der gewählten Operationsmethode geht allerdings ein Großteil der Zellen verloren, die Insulin bzw. Glukagon produzieren. Denn die Zellen befinden sich vor allem im linken Bereich der Bauchspeicheldrüse. Eine Zuckerkrankheit tritt daher häufig auf – bei 30 bis 100 Prozent der Patienten. Die Verdauungsfunktion des Organs ist dagegen nur bei manchen Patienten eingeschränkt. Die vollständige Entfernung der Bauchspeicheldrüse nennen Mediziner eine „totale Pankreatektomie“. Hier finden eine Kopfresektion und eine Linksresektion in einer Sitzung statt. Außer der gesamten Bauchspeicheldrüse entfernt der Operateur den Zwölffingerdarm, zwei Drittel des Magens, die Gallenblase und die Milz. Mithilfe einer Dünndarmschlinge legt er neue Verbindungen zu den Gallenwegen und zum Magen an. Wegen erhöhter Infektionsgefahr wird nach einer Entfernung der Milz (Splenektomie) zu Impfungen geraten. Der behandelnde Arzt kann darüber Auskunft geben. Gallenblase Milz unterer Teil des Magens Zwölffingerdarm Bauchspeicheldrüse Verbindung zu den Gallenwegen Milz Verbindung zum Magen linker Teil der Bauchspeicheldrüse Die blau gekennzeichneten Abschnitte werden bei dieser Operation entfernt. 24 Ernährung bei Bauchspeicheldrüsenkrebs Die blau gekennzeichneten Abschnitte werden bei dieser Operation entfernt. Alle Funktionen der Bauchspeicheldrüse gehen verloren. Die Betroffenen müssen diese Funktionen durch Medikamente ersetzen. Auswirkungen auf die Verdauung 25 Nach vollständiger Entfernung Wie wirkt sich die vollständige Entfernung aus? der Bauchspeicheldrüse tritt immer Zuckerkrankheit (Diabetes mellitus) nach totaler Entfernung Nach einer vollständigen Entfernung der Bauchspeicheldrüse tritt immer ein Diabetes mellitus auf. Den Betroffenen fehlt damit nicht nur das Insulin, sondern auch das Glukagon (Typ-3c-Diabetes). Mit dieser Form der Zuckerkrankheit umzugehen, ist nicht einfach. Durch das nicht vorhandene Glukagon fehlt dem Körper ein wichtiger Schutzmechanismus gegen Unterzuckerung. Er hat jetzt keine Möglichkeit mehr, eigenständig Zuckerreserven zu mobilisieren, um bei Bedarf Zucker bereitzustellen. Relevant ist das etwa bei unregelmäßigen Mahlzeiten oder körperlicher Anstrengung. ein Diabetes mellitus auf Dem Körper fehlt jetzt ein wichtiger Schutzmechanismus Wichtig für eine stabile Einstellung des Blutzuckers nach einer Entfernung der ganzen Bauchspeicheldrüse ist auch eine stabile Einstellung der Ernährung. So kann zum Beispiel eine unerwartete Verdauungsstörung, etwa infolge einer „vergessenen“ Enzymeinnahme, den Blutzucker schnell absinken lassen, wenn die Diabetestherapie unverändert fortgeführt wird. Daher müssen Betroffene sehr genau auf die ausreichende Einnahme von Pankreasenzymen achten und die Anzeichen für eine Unterzuckerung kennen: Schwitzen, Blässe, Unruhe, Zittern, Verwirrtheit, Kopfschmerz, Sehstörungen und Heißhunger. Diabetes – Einteilung verschiedener Typen • Typ 1: Dieser Diabetes wird durch eine Autoimmunerkrankung hervorgerufen, bei der das Immunsystem die insulinproduzierenden Zellen in der Bauchspeicheldrüse zerstört. Der Diabetes Typ 1 wird meist schon im Kindesalter, seltener bei Erwachsenen festgestellt. • Typ 2: Beim Diabetes dieses Typs wird zwar Insulin gebildet, kann aber nicht richtig wirken. Man spricht dann von einer Insulinresistenz. Da der Diabetes Typ 2 vorwiegend erst bei Erwachsenen nach dem 30. Lebensjahr auftritt, nannte man ihn lange Zeit „Altersdiabetes“. In den letzten Jahren wurde der Typ 2 aber auch vermehrt bei Kindern und Jugendlichen dia­­g­nostiziert. Daher ist der Begriff nicht mehr zutreffend. 26 Ernährung bei Bauchspeicheldrüsenkrebs Auswirkungen auf die Verdauung 27 • Typ 3: Unter diesem Diabetes werden alle Formen zusammengefasst, die weder dem Typ 1 noch dem Typ 2 zuzuordnen sind. Es gibt dabei eine Unterteilung in verschiedene Kategorien von a bis h. Unter der Kategorie c wird ein Diabetes definiert, dem die Erkrankung oder Zerstörung der Bauchspeicheldrüse zugrunde liegt. Betroffene müssen die fehlenden Enzyme ersetzen Verdauungsstörung nach totaler Entfernung Nach einer vollständigen Entfernung der Bauchspeicheldrüse besteht immer auch eine schwere exokrine Pankreasinsuffizienz (Funktionsverlust der Bauchspeicheldrüse). Damit dem Körper alle Bestandteile der aufgenommenen Nahrung vollständig zur Verfügung stehen, müssen Betroffene die Enzyme der Bauchspeicheldrüse zu jeder Mahlzeit einnehmen. Worauf Sie als Patient hierbei achten sollten, erfahren Sie ab Seite 41. Wird gleichzeitig ein Teil des Magens entfernt, treten ähnliche Beschwerden auf wie bei der „klassischen“ KauschWhipple-Operation (siehe Seite 20) – vor allem das DumpingSyndrom. Die Auswirkungen einer vollständigen Entfernung der Bauchspeicheldrüse – wenn keine adäquate Enzym- und Insulintherapie erfolgt – im Überblick: • Diabetes mellitus Typ 3c durch fehlendes Insulin und Glukagon • eingeschränkte Verdauungsfunktion; Fettstühle • unzureichende Nährstoffausnutzung • Störungen in der Vitamin- und Mineralienaufnahme • Dumping-Syndrom durch verkleinerten Magen • starke Gewichtsabnahme 28 Ernährung bei Bauchspeicheldrüsenkrebs Wie ist die Situation bei nicht operablen Tumoren? Viele Tumoren der Bauchspeicheldrüse sind wegen ihrer Größe und Ausdehnung nicht mehr operierbar. Mit zunehmender Zerstörung des Organs können sie mit einer eingeschränkten Bauchspeicheldrüsenfunktion einhergehen. Ist die Blutzuckerregulation gestört, entwickelt sich ein Diabetes mellitus. Je nach Größe und Lage des Tumors treten auch Verdauungsstörungen auf. Zu diesen kann es ebenfalls kommen, wenn der Tumor über die Grenzen der Bauchspeicheldrüse in umliegende Organe wächst und zusätzlich deren Funktionen einschränkt. Wenn der Tumor den Magen oder den Zwölffingerdarm einengt oder verschließt, wird die Weiterleitung der Nahrung in den Darm behindert. Schmerzen, Übelkeit, Erbrechen und Appetitlosigkeit sind die Folge. Früher waren dann operative Eingriffe erforderlich, um die Symptome der Betroffenen zu lindern und es ihnen zu ermöglichen, normal zu essen. Dabei entfernte man nicht den Tumor, sondern schuf neue Wege für die Nahrung und ihre Verdauung: Die Chirurgen überbrückten die Tumorenge durch eine Umgehung mit einer Dünndarmschlinge. Der Tumor kann die Weiterleitung der Nahrung behindern Heute kann vielen Patienten ohne Operation geholfen werden – und zwar durch endoskopische Einlage eines Röhrchens, eines Stents, in den Magenausgang oder in den Zwölffingerdarm. Ein Tumor im Kopf der Bauchspeicheldrüse verhindert häufig auch den Abfluss der Gallenflüssigkeit. Dann entsteht eine Gelbsucht (Ikterus), erkennbar an der Gelbfärbung der Haut und des Augenweißes, einer helleren Stuhlfarbe und einem dunkleren Urin. Die Gelbfärbung geht oft mit einem starken Juckreiz einher. Auch der Abfluss der Galle wird heute meist durch die endoskopische Einlage eines Stents in den Gallengang wieder ermöglicht. Auswirkungen auf die Verdauung 29 Welche Folgen haben eine Chemo- und/oder Strahlentherapie? Chemotherapie Eine Chemotherapie ist die medikamentöse Behandlung mit sogenannten Zytostatika. Die Medikamente gelangen über das Blut in den gesamten Körper und zerstören so Krebszellen innerhalb und außerhalb der Bauchspeicheldrüse. Neben den Krebszellen greift die Chemotherapie aber auch gesunde Zellen an. Davon sind besonders schnell wachsende Zellen betroffen, wie es sie in der Schleimhaut im Mund, in der Speiseröhre, im Darm, im Knochenmark und in den Haarwurzeln gibt. Hierdurch kommt es zu Begleiterscheinungen wie • Entzündungen im Mund- und Schleimhautbereich, • Übelkeit, • Erbrechen, • Durchfällen, • Haarausfall. Häufig wird durch die Chemotherapie auch die Blutbildung im Knochenmark geschädigt. Dies kann zu Müdigkeit und Erschöpfung und infolgedessen häufig auch zu Appetitlosigkeit und geringerer Nahrungsaufnahme führen – bis hin zur behandlungsbedürftigen Blutarmut und/oder Infekt- oder Blutungsneigung. Das Ausmaß der Nebenwirkungen hängt von der Dosis ab 30 Nebenwirkungen können sein: • Übelkeit, • Erbrechen, • Durchfälle, • Verstopfung, • Entzündungen des Magen-Darm-Trakts. Das Ausmaß der Nebenwirkungen hängt von der Dosis und Dauer der Bestrahlung sowie der Kombination mit anderen Behandlungs­ formen (meist Chemotherapie) ab. Nach Ende der Therapie lassen die Nebenwirkungen fast immer nach. Sollten Sie als Patient unter einer Chemo- und/oder Strahlentherapie derartige Beschwerden/Nebenwirkungen beobachten, sprechen Sie bitte frühzeitig mit Ihrem Arzt. Medizinern steht heute eine Vielzahl an Möglichkeiten zur Verfügung, um Ihre Beschwerden zu lindern oder zu verhindern. Auch ein guter Ernährungsberater kann häufig viel für Sie tun. Informieren Sie Ihren Arzt, wenn Sie Nebenwirkungen bemerken Strahlentherapie Bei der Strahlentherapie werden die Krebszellen mit energiereichen, elektromagnetischen Wellen bestrahlt, um sie abzutöten. Die Bestrahlung wird dabei auf den Körperbereich beschränkt, in dem der Tumor sitzt. Da die Bauchspeicheldrüse aber tief im Körper liegt, werden oft mehr oder weniger auch benachbarte Verdauungsorgane – insbesondere der Darm – mitbestrahlt. Ernährung bei Bauchspeicheldrüsenkrebs 31 Ernährungswegweiser Es gibt tierische und pflanzliche Ernährungswegweiser Grundsätzlich sollte die Ernährung den Bedarf an allen Nährstoffen sichern, die der Körper braucht. Es gibt energieliefernde und nicht energieliefernde Nährstoffe: Aus Kohlenhydraten, Eiweißen und Fetten gewinnt der Körper Energie – aus Vitaminen, Spurenelementen und Mineralstoffen dagegen nicht. Energieliefernde Nährstoffe Fette Fett ist für eine gesunde Ernährung unentbehrlich. Es dient als Energiequelle – Fett 34 liefert mehr als doppelt so viel Energie wie Eiweiß oder Kohlenhydrate – und ist notwendig für die Aufnahme der fettlöslichen Vitamine A, D, E und K. Es versorgt den Körper außerdem mit Fettsäuren, die er selbst nicht bilden kann. Und nicht zuletzt: Fett ist ein Geschmacksträger. Erst durch ein wenig Fett werden viele Speisen wirklich schmackhaft. Nahrungsfette werden unterschieden in: • pflanzliche Fette und Öle, zum Beispiel Rapsöl, Olivenöl, Sonnenblumenöl, Margarine und die Fette in Nüssen, Ernährung bei Bauchspeicheldrüsenkrebs Eiweißspender • tierische Fette wie Butter, Sahne, Schmalz und fette Fische. Zu bevorzugen sind Fette aus pflanzlicher Herkunft. Sie enthalten kein Cholesterin und sind reich an ungesättigten Fettsäuren. Somit tragen pflanzliche Fette zu einer gesunden Ernährung bei. Auch Butter und Sahne können zum Einsatz kommen. Wegen ihres guten Geschmacks werden diese Produkte gern eingesetzt, um den Appetit zu steigern und die Speisen kalorisch aufzuwerten. Eiweiße Eiweiße erfüllen in allen Bereichen des Körpers wichtige Aufgaben. Sie dienen dem Aufbau von Muskeln, Zellwänden, Bindegewebe, Haut, Haaren, Hormonen und Enzymen. Eiweiße stellen den Austausch von Stoffen zwischen den einzelnen Organen sicher und unterstützen die Funktionsfähigkeit des Immunsystems. Alle diese Funktionen werden bei einem Eiweißmangel nur unzureichend erfüllt, sodass sich die körperliche und geistige Leistungsfähigkeit verringert. Es gibt tierische und pflanzliche Eiweißspender. Ernährungswegweiser 35 Tierisches Eiweiß ist enthalten in: • Milch und Milchprodukten wie Käse, Joghurt, Quark, • Fleisch und Wurstwaren, Fisch, • Eier und Eierspeisen (zum Beispiel Pfannkuchen, Waffeln, Omelette). Pflanzliches Eiweiß findet man in: • Getreideprodukten, • Kartoffeln, • Hülsenfrüchten, • Sojaprodukten, • Nüssen. Besonders gut ist die Kombination aus tierischen und pflanzlichen Eiweißen. Diese ermöglicht eine optimale Versorgung mit hochwertigem Eiweiß: etwa eine Mahlzeit aus Kartoffeln mit Ei oder einem Milchprodukt oder – bei Verträglichkeit – ein Gericht aus Hülsenfrüchten mit einem Dessert aus Milchprodukten (zum Beispiel Quarkspeise oder Pudding). Kohlenhydrate Kohlenhydrate sind die Hauptenergielieferanten für den Menschen und stecken vorwiegend in pflanzlichen Nahrungsmitteln. Unter dem Oberbegriff „Kohlenhydrate“ fasst man Stärke und Zuckerstoffe zusammen. Zuckerstoffe sind außerordentlich leicht verdaulich, „gehen sofort ins Blut“ und stellen dem Körper damit schnelle Energie zur Verfügung. Mit Zucker und Süßigkeiten erreicht man aber keine lang anhaltende Sättigung. Stärke dagegen, beispielsweise aus Kartoffeln und Getreide, 36 muss während der Verdauung zuerst in ihre Zuckerbausteine zerlegt werden. Diese gelangen langsamer in das Blut, stehen dafür aber auch länger als Energiespender zur Verfügung. Folgende Nahrungsmittel enthalten viele Kohlenhydrate: • Getreide und Getreideerzeugnisse jeder Art wie Brot, Nudeln, Gebäck, Mehl, Grieß, • Haferflocken, Reis, • Gemüse, insbesondere Kartoffeln und Hülsenfrüchte, • Obst wie Bananen, Trauben und Äpfel, • Zucker, Honig und Süßigkeiten, gesüßte Getränke. Wichtig sind auch unverdauliche Kohlenhydrate, besser bekannt als Ballaststoffe. Sie kommen in Salat, Gemüse und Getreide vor. Besonders hoch ist ihr Anteil in Vollkornprodukten. Ballaststoffe sind Pflanzenfasern, die im Darm Wasser binden und dadurch aufquellen. Somit wird die Verdauung beschleunigt. Ballaststoffreiche Mahlzeiten bewirken eine längere Sättigung und verhindern gleichzeitig Verstopfungen. lose Ablauf von wichtigen Körperfunktionen gestört. Vitamine lassen sich in zwei Gruppen einteilen: Es gibt die fettlöslichen Vitamine A, D, E und K, die wasserlöslichen Vitamine der B-Gruppe und das Vitamin C. In unseren Nahrungsmitteln kommen Vitamine in unterschiedlicher Verteilung vor. Deshalb ist eine vielseitige, ausgewogene Kost wichtig. Vitamine gehen bei langer Lagerung schnell verloren, vor allem bei Wärme und Licht. Verschiedene Gartechniken können die Vitamine ebenfalls zerstören. Deshalb sollten Sie zum Beispiel Früchte und Gemüse nur kurz dämpfen oder dünsten. Wichtig ist eine vielseitige, aus­ gewogene Kost Mineralstoffe Mineralstoffe sind für viele Körperfunktionen unentbehrlich und können nicht selbst produziert werden. Sehr wichtige Mineralien sind Calcium, Magnesium und Eisen. Milch, Vollkorngetreide und grüne Gemüsearten sind besonders reich an Mineralstoffen. Früchte und Gemüse sollten Sie nur kurz dämpfen oder dünsten Vitamine, Mineralstoffe, Spurenelemente Vitamine Der Körper kann Vitamine nicht oder nur in geringen Mengen selbst herstellen. Deshalb müssen sie in der Nahrung unbedingt enthalten sein. Fehlen sie, ist der reibungs- Ernährung bei Bauchspeicheldrüsenkrebs Ernährungswegweiser 37 Spurenelemente Unser Körper verfügt nur über wenig eigene Reserven der Spurenelemente Eisen, Zink, Selen und Jod. Dennoch beeinflussen sie die Lebensvorgänge in entscheidendem Maße. Zink ist beispielsweise ein relevanter Bestandteil von mehr als 60 Enzymen und ist vor allem in Nüssen, Käse, Haferflocken, Weizenkeimen und Innereien enthalten. Selen spielt eine große Rolle bei der Immunabwehr und bei der Entgiftung des Körpers. Selenhaltige Lebensmittel sind Fisch, Fleisch, Getreideprodukte, Sesam, Milch und Gemüse. Abschließend ist zu betonen, dass kein Lebensmittel alle Nährstoffe enthält, die wir zum Leben brauchen. Um eine ausreichende Zufuhr zu gewährleisten, muss die Kost gut gemischt sein. Als Orientierung dient der Ernährungskreis der Deutschen Gesellschaft für Ernährung e. V. (DGE). Die benötigte Energie- bzw. Kalorienzufuhr ist individuell unterschiedlich und hängt von Faktoren wie Alter, Geschlecht und der eigenen körperlichen Aktivität ab. Bei erkrankten Menschen ist der Ernährungszustand von Bedeutung. Fleisch,Wurst, FischundEier ÖleundFette Milchund Milchprodukte DGE-Ernährungskreis®, Copyright: Deutsche Gesellschaft für Ernährung e. V., Bonn Getreide,Getreideprodukte, Kartoffeln Getränke Obst GemüseundSalat Der Ernährungskreis der Deutschen Gesellschaft für Ernährung e. V. (DGE) dient als Wegweiser für eine vollwertige Ernährung. Er teilt das reichhaltige Lebensmittelangebot in sieben Gruppen ein und erleichtert so die tägliche Lebensmittelauswahl. Je größer ein Kreissegment ist, desto größere Mengen sollten täglich aus der Gruppe verzehrt werden. Lebensmittel aus kleinen Segmenten sollten sparsam verwendet werden. Für eine abwechslungsreiche Ernährung sollte die Lebensmittelvielfalt der einzelnen Gruppen genutzt werden. 38 Ernährung bei Bauchspeicheldrüsenkrebs Ernährung bei Bauchspeicheldrüsenkrebs Viele Patienten mit Bauchspeicheldrüsenkrebs haben Schwierigkeiten, täglich genügend Kalorien zu sich zu nehmen. Speziell der Verzehr von Fetten, die als Hauptlieferanten für Kalorien gelten, fällt ihnen oft nicht leicht. Die Betroffenen vertragen die Nahrungsfette schlecht, wenn durch eine zu geringe oder fehlende Produktion/Ausscheidung von Pankreasenzymen die Verdauungsfunktion eingeschränkt ist. Noch bis vor wenigen Jahren empfahl man ihnen deshalb eine fettreduzierte Kost. Zwar konnten dadurch Beschwerden wie voluminöse, durchfallartige Fettstühle und Bauchschmerzen gelindert werden. Ein normales Körpergewicht erreichten die Betroffenen auf diese Weise allerdings meistens nicht. Daher raten Experten heute von einer fettreduzierten Kost ab. Sie befürworten stattdessen eine ausreichend hohe Einnahme von Pankreasenzympräparaten zu den Mahlzeiten. Experten raten heute von einer fettreduzierten Kost ab Auch für Patienten mit Bauchspeicheldrüsenkrebs gibt es heute keine speziellen Diäten mehr. Fachleute empfehlen mehrere kleine Mahlzeiten, verteilt über den Tag. Wichtig ist vor allem die konsequente und regelmäßige Einnahme von Enzympräparaten und/oder Insulin, um die fehlenden Enzyme bzw. Hormone der Bauchspeicheldrüse zu ersetzen (siehe Seite 41)! Diätberater können Patienten und Angehörige zum Umgang mit den Folgen der Erkrankung beraten und so gezielt unterstützen. Grundsätzlich sollten Patienten mit der Umstellung ihrer Ernährung Folgendes erreichen: • sich vollwertig, ausreichend und abwechslungsreich zu ernähren, • sich ausreichend mit allen notwendigen Nährstoffen zu versorgen, • einen Gewichtsverlust zu verhindern, • Verdauungsbeschwerden zu vermeiden, • den Blutzucker gut zu regulieren, • die Freude am Essen und Trinken wiederzuerlangen. Ernährungswegweiser 39 Welche Ernährung ist bei Verdauungsproblemen hilfreich? Um möglichen Beschwerden bei der Verdauung vorzubeugen bzw. diese so gering wie möglich zu halten, empfehlen Experten eine im Fettgehalt normale, vollwertige Kost. Diese Hinweise zum Essen und Trinken sollten Patienten beachten: • richtige und ausreichende Enzymeinnahme zu jeder Mahlzeit • mehrere kleine Mahlzeiten (fünf bis sieben) am Tag • sehr gründlich kauen • leicht verdauliche und gut bekömmliche Kost • auf individuelle Unverträglichkeiten von Nahrungsmitteln achten • Achtung bei Lebensmitteln, die stark blähen (zum Beispiel Kohl, Lauch, Knoblauch, Bohnen) • keine besonders fettreichen Lebensmittel • keine Diabetiker-Lebensmittel • keine sehr sauren und sehr süßen Speisen • mild salzen und würzen • zu heiße oder zu kalte Speisen und Getränke meiden • auf die Fettzufuhr achten – Enzymmenge anpassen! • Lebensmittel mit hohem Gehalt an versteckten Fetten nur in geringen Mengen – Enzymmenge anpassen! • Nahrungsfette eventuell auf MCT-Fette umstellen (Seite 45) • täglich Obst (eventuell als Kompott) und Gemüse essen, um ausreichend Vitamine und Mineralstoffe aufzunehmen • ausreichend trinken: 1,5 bis 2 Liter am Tag, etwa Kräuter- und Früchtetees, schwarzen Tee, leichten Kaffee, stille Mineralwässer, verdünnte Fruchtsäfte (aber nicht zu viel während der Mahlzeiten) • kohlensäurehaltige Getränke nur bei Verträglichkeit • Alkohol und Nikotin unbedingt meiden Das Wichtigste bei Patienten mit Verdauungsproblemen infolge einer Pankreaserkrankung ist eine maßgeschneiderte und regelmäßige Enzymeinnahme zu jeder Mahlzeit. Die Einnahme muss sorgfältig auf den Fettgehalt abgestimmt sein. 40 Ernährung bei Bauchspeicheldrüsenkrebs Zur Erinnerung – Aufgaben der wichtigsten Enzyme • Lipase spaltet Fette. • Amylase spaltet Kohlenhydrate. • Protease spaltet Eiweiße. Enzyme und Enzympräparate Die gesunde Bauchspeicheldrüse stellt Verdauungsenzyme je nach Menge und Zusammensetzung der Nahrung her. Ist diese Funktion gestört, wird es nötig, die fehlenden Enzyme zu ersetzen. Moderne Enzympräparate enthalten alle für die Verdauung notwendigen Enzyme in der natürlichen Mischung. Diese müssen während jeder Mahlzeit eingenommen werden, auch bei Zwischenmahlzeiten. Enzyme müssen während jeder Mahlzeit eingenommen werden Enzympräparate gibt es in Form von Granulat oder Kapseln. Die Dosierung richtet sich nach dem Fettgehalt des Essens. Enzympräparate sind nach der Menge der in ihnen vorhandenen Lipasen benannt. Darüber hinaus enthalten sie weitere Verdauungsenzyme wie Amylase und Protease (siehe Seite 10). Nutzen Sie bei der Berechnung der Fettmenge von Nahrungsmitteln die auf den Verpackungen aufgedruckten Angaben. Auch sogenannte Fettaustauschtabellen können hilfreich sein. Die Tabellen erhalten Sie bei Ihrem Diätberater. Als Faustregel gilt: 2.000 Einheiten Lipase pro Gramm Nahrungsfett. Entsprechend dieser Regel sollten Patienten zu einer Mahlzeit, die zum Beispiel 20 Gramm Fett enthält, eine Menge von 40.000 Lipase-Einheiten einnehmen. Das entspricht einer Kapsel mit 40.000 IE oder zwei Kapseln mit 25.000 IE – auch wenn damit die Enzymmenge um 10.000 IE überschritten wird. Um eine ausreichende Einnahme von Enzymen zur Fettverdauung zu gewährleisten, müssen auch die versteckten Fette berücksichtigt werden, die sich in manchen Lebensmitteln verbergen. Dazu zählen beispielsweise Wurst, Milchprodukte und Schokolade (siehe auch entsprechende Lebensmitteltabellen). Ernährungswegweiser 41 Die benötigte Enzymmenge ist individuell verschieden und kann sowohl weit über als auch unter den Richtwerten liegen. Jeder Mensch bevorzugt andere Portionsgrößen und Fettanteile bei seinen Speisen. Mit der Zeit gewinnen Sie aber an Erfahrung und lernen, die Enzyme auf Ihren Bedarf abzustimmen. Generell sollten Sie lieber eine etwas größere als eine zu kleine Menge an Enzymen einnehmen, um Verdauungsbeschwerden zu vermeiden. Treten dennoch Probleme auf, erhöhen Sie schrittweise die Dosis und beobachten Sie, ob eine Besserung eintritt. Eine Unterdosierung erkennen Sie an Durchfällen, häufigem Stuhlgang, Völlegefühl, Blähungen, Bauchschmerzen und Fettstühlen. Fettstühle haben eine helle Farbe, eine weiche Konsistenz und einen auffälligen Geruch. Nicht benötigte Enzyme werden vom Körper ausgeschieden. Ein eventuelles „Zuviel“ an Enzymen schadet Ihnen daher nicht. Besonders wichtig ist, dass Sie die Enzyme während des Essens einnehmen, am besten nach den ersten drei Bissen. Nur so können sich die Enzyme optimal mit den Speisen durchmischen. Müssen Sie eine höhere Gesamtdosis einnehmen – beispielsweise bei größeren, fettreicheren Mahlzeiten –, ist es günstiger, mehrere niedrig dosierte Kapseln zu wählen. Die Kapseln sollten Sie dann über die Mahlzeit verteilen: etwa eine Kapsel zu Beginn der Mahlzeit, eine nach der Hälfte und eine zum Abschluss des Essens. 42 Fachleute empfehlen Enzympräparate in Form von Kapseln, die mit kleinen Kügelchen, sogenannten Pellets, gefüllt sind. Die Kapseln lösen sich im Magen innerhalb weniger Minuten auf und geben Hunderte von Pellets frei. Die Pellets vermischen sich mit der aufgenommenen Nahrung und passieren mit dem Nahrungsbrei den Magenausgang. Die Pellets sollten möglichst klein – 1,0 bis 1,2 Millimeter – und säure­ resistent sein. Ohne einen Säureschutz würde die Magensäure die Wirksamkeit der Enzyme hemmen. Erst im Dünndarm löst sich der Säureschutzmantel auf und die Verdauungsenzyme werden freigesetzt. Betroffene, denen ein Teil des Magens entnommen wurde, müssen Folgendes beachten: Bei diesem Eingriff wird auch der Magenpförtner entfernt, durch den der Nahrungsbrei aus dem Magen in den Dünndarm übergeht. Daher tritt der Speisebrei schneller in den Dünndarm ein. Die Kapsel kann sich daher oft nicht oder nur unvollständig im Magen auflösen. Dann ist es besser, die Kapseln zu öffnen oder ein Granulat zu verwenden. Wichtig ist, die Enzyme nicht direkt ins Essen zu geben. Dadurch ginge der Säureschutz der Pellets frühzeitig verloren – und die Enzyme fingen schon im Mund an zu wirken. Das kann Auswirkungen auf die Mundschleimhaut haben und zu unangenehmen Wunden führen. Besser ist es, die Pellets mit einem großen Löffel Nahrung, die man nicht zu kauen braucht – zum Ernährung bei Bauchspeicheldrüsenkrebs Beispiel Pudding oder Soße –, einzunehmen. Patienten, die magenerhaltend operiert wurden, sollten ein Präparat mit möglichst kleiner Pellet-Größe wählen, da nur diese den Magenausgang ungehindert passieren. Warum treten trotz der Enzymein­nahme Beschwerden auf? Eventuell ... • haben Sie die Enzyme zu niedrig dosiert. • haben Sie den Fettgehalt der Mahlzeit falsch eingeschätzt. • haben Sie die Einnahme bei Zwischenmahlzeiten vergessen. • haben Sie die Enzyme vor oder nach dem Essen eingenommen. • haben Sie zu den Enzymen zu viel Flüssigkeit getrunken. • haben Sie Enzympräparate ohne Säureschutz verwendet. • ist zu viel Magensäure vorhanden. Säurehemmer einnehmen! • haben Sie zu große Pellets eingenommen. • haben Sie die Enzymmenge nicht über die Mahlzeit verteilt. • haben Sie die Kapseln nicht geöffnet oder säurefeste Präpa­ rate verwendet (bei Magenteilresektion). Die Kapsel löst sich im Magen auf und die darin enthaltenen Pellets verteilen ­ sich mit dem Nahrungsbrei. Erst im Darm geben sie die notwendigen Verdauungsenzyme frei. Ernährungswegweiser 43 Verdauungsprobleme. In Supermärkten oder Reformhäusern sind alternativ Ersatzprodukte auf Sojabasis bzw. laktosefreie Produkte erhältlich. Butter, Hartkäse oder Joghurt enthalten kleinere Mengen Laktose Eine Verbotsliste bestimmter Nahrungsmittel gibt es nicht. Es gilt: Grundsätzlich ist alles erlaubt, was die Patienten gut vertragen. Beobachten Sie am besten selbst, welche Lebensmittel bei Ihnen Beschwerden auslösen. Manches, das roh nicht vertragen wird, ist nach dem Garen gut bekömmlich, zum Beispiel Gemüse. Bevor Sie aber bestimmte Lebensmittel komplett meiden, sollten Sie überprüfen, ob die Enzymeinnahme (Dosis, Zeitpunkt der Einnahme, Präparat) korrekt erfolgt ist. Dabei kann Ihnen ein Ernährungstagebuch helfen, in das Sie eintragen, was Sie gegessen und wie viele Enzyme Sie dazu eingenommen haben. Ebenso sollten Sie Angaben zu Beschwerden und der Beschaffenheit Ihres Stuhls vermerken. So erkennen nicht nur Sie selbst, sondern auch Ihr Arzt oder Diätberater sehr schnell, ob und welche Änderungen notwendig sind. 44 Unverträglichkeit von Milchzucker (Laktoseintoleranz) Das Enzym Laktase spaltet den in der Nahrung enthaltenen Milchzucker – die Laktose. Laktase wird im Zwölffingerdarm gebildet. Patienten, denen dieser Teil des Darms etwa durch eine „klassische“ Kausch-Whipple-OP (siehe Seite 20) entfernt wurde, vertragen daher häufig keinen Milchzucker. Durch Weglassen einzelner Produkte müssen die Betroffenen ausprobieren, was ihnen bekommt. Lebensmittel wie Butter, Hartkäse oder Joghurt enthalten kleinere Mengen an Laktose und werden häufig gut vertragen. Das liegt an den unterschiedlichen Herstellungsverfahren. Auch hier ist ein Ernährungstagebuch hilfreich. Lediglich größere Mengen Laktose, die zum Beispiel in Milch enthalten sind, verursachen Ernährung bei Bauchspeicheldrüsenkrebs MCT-Fette Vertragen Betroffene normale Fette nicht gut oder können sie Verdauungsprobleme durch Enzympräparate nur begrenzt, aber nicht ausreichend ausgleichen, stehen sogenannte MCT-Fette (spezielle „mittelkettige Fettsäuren“) zur Verfügung. MCT-Fette sind sehr leicht verdaulich und benötigen nur ein Viertel der Enzymmenge. Stellen Sie Ihre Nahrung schrittweise auf MCT-Fette um. Das heißt: anfangs kleine Mengen (10 bis 20 Gramm) auf alle Mahlzeiten verteilen. Erhöhen Sie die Menge zu schnell, sind eventuell Blähungen und Durchfall die Folge. Sie können die Menge um 5 bis 10 Gramm pro Tag steigern, wenn Sie die Fette grundsätzlich gut vertragen. Das Maximum liegt bei etwa 80 Gramm pro Tag, je nach Bedarf und Verträglichkeit. MCT-Fette sind nicht hitzestabil. Verwenden Sie sie am besten als Streichfett (MCT-Margarine) und zur Zubereitung von Salaten und kalten Speisen (MCT-Öle). Eine weitere Möglichkeit ist, die Fette in bereits gekochte Mahlzeiten einzurühren. Dann sollten Sie die Speisen allerdings nicht allzu lange warm halten und auch nicht wieder aufwärmen, da sonst ein leicht bitterer Geschmack entsteht. In der Regel reicht es aus, wenn Sie nur einen Teil der Fettmenge auf MCT-Fette umstellen. Probieren Sie es am besten aus und tragen Sie eventuelle Unverträglichkeiten in Ihr Ernährungstagebuch ein. MCT-Fette sind sehr leicht verdaulich MCT-Fette gibt es in Reformhäusern unter dem Namen „CeresMCT“. Verfügbar sind Ceres-MCT Margarine und Ceres-MCT Öl mit 77 Prozent MCT-Anteil und mit 100 Prozent MCT-Anteil. Wenn Sie die Enzympräparate sorgfältig einnehmen, können Sie normalerweise sogar ganz auf MCT-Fette verzichten. Ernährungswegweiser 45 Versorgung mit Vitaminen und Mineralstoffen Ist die Fettverdauung gestört, kann der Körper vielfach nicht mehr ausreichend fettlösliche Vitamine aus der Nahrung aufnehmen. Die fettlöslichen Vitamine A, D, E und K werden mit dem Stuhl ausgeschieden. Deshalb kann es zu verschiedenen Mangelerscheinungen kommen. Durch eine ausgewogene Ernährung und eine optimale Enzymeinnahme wird auch die Aufnahme der fettlöslichen Vitamine verbessert. Mithilfe einer Labor­untersuchung kann der Vitaminstatus ermittelt werden. Bei Bedarf können fehlende Vitamine unter der Kon­trolle eines Arztes zugeführt werden. Dies gilt insbesondere für das Vi­ tamin D: Mehr als 90 Prozent der Patienten zeigen erniedrigte Blutwerte. Im Gegensatz zu früher wird heute empfohlen, einen eventuellen Vitamin-D-Mangel nicht durch Injektionen, sondern durch die Einnahme von Vitamin-D-Kapseln oder -Tropfen (laktosefrei) auszugleichen. Damit kann das Vitamin D im Blut – eine ausreichende Enzymeinnahme vorausgesetzt – sicher und zuverlässig in den Normbereich angehoben werden. Außerdem ist aufgrund der Verdauungsstörungen auf eine ausreichende Versorgung mit Calcium, Magnesium und Eisen zu achten. 46 Zusätzliche Einnahme von Vitamin B12 Vitamin B12 kann der Körper nicht selbst herstellen. Deshalb muss es mit der Nahrung aufgenommen werden. Im unteren Teil des Magens werden bestimmte Eiweiße gebildet. Diese schützen das Vitamin B12 vor der Zerstörung durch den Magensaft. Das ist wichtig, da Vitamin B12 erst im Dünndarm ins Blut gelangen kann. Bei Betroffenen, denen der untere Teil des Magens und der Zwölffingerdarm durch eine Operation entfernt wurden, entscheidet der Arzt, ob Vitamin B12 im Abstand von drei Monaten gespritzt werden muss. So wird Mangelzuständen wie Blutarmut (Anämie) und Nervenstörungen vorgebeugt. Zusätzliche Einnahme von Säurehemmern Bei Patienten mit Bauchspeicheldrüsenkrebs wird die Magensäure meist nicht mehr ausreichend neutralisiert. Das für die Neutralisation wichtige Bikarbonat, ein Bestandteil des Bauchspeichels, der in der Bauchspeicheldrüse gebildet wird, ist nur noch in geringen Mengen vorhanden. Der pH-Wert des Speisebreis im Darm bleibt dadurch im sauren Bereich und die Verdauungsenzyme können nicht richtig wirken. Deshalb kann die Einnahme eines säurehemmenden Präparates sinnvoll sein. Ernährung bei Bauchspeicheldrüsenkrebs Diabetes mellitus: Welche Empfehlungen gibt es? Fachleute empfehlen heute keine spezielle Diabetesdiät mehr. Betroffene sollten jedoch wissen, dass vor allem Kohlenhydrate den Blutzuckerspiegel ansteigen lassen. Lebensmittel, die besonders reich an Kohlenhydraten sind, sollten Sie daher kennen und die Insulindosis auf die Menge an gegessenen Kohlenhydraten abstimmen. Sie können das Insulin sehr genau dosieren und es sich dann vor dem Essen selbst spritzen. Eine spezielle Diabetesdiät gibt es nicht Als Orientierungshilfe dienen zwei Berechnungsmöglichkeiten: • BE = Broteinheit: bezeichnet die Menge eines Lebensmittels, die 12 Gramm Kohlenhydrate enthält • KHE oder KE = Kohlenhydrateinheit: bezeichnet die Menge eines Lebensmittels, die 10 Gramm Kohlenhydrate enthält Nutzen Sie die auf den Lebensmittelverpackungen aufgedruckten Angaben über den Kohlenhydratanteil. Auch KohlenhydratAustauschtabellen können Ihnen bei der Berechnung helfen. Die Tabellen erhalten Sie bei Ihrem Diätberater oder über den Arbeitskreis der Pankreatektomierten e. V. (AdP, siehe Seite 73 f.). Die folgenden Übersichten helfen Ihnen, Lebensmittel auszuwählen. Fett- und eiweißreiche Nahrungsmittel verändern den Blutzucker nur wenig, weil sie entweder keine Kohlenhydrate oder viel Wasser und/oder Ballaststoffe enthalten. Sie müssen diese bei der Dosierung Ihres Insulins nicht berücksichtigen. Dazu gehören: • Fleisch, Wurst, Geflügel, Fisch, • Käse, Sahne, Quark, • Butter, Margarine, Öl, • Eier, • die meisten Gemüsesorten, Salate. Ernährungswegweiser 47 Stärkehaltige Lebensmittel erhöhen den Blutzucker, denn unser Körper baut die Stärke vollständig zu Glukose ab. Die Insulindosis, die Sie spritzen, muss immer auf diese Nahrungsmittel abgestimmt sein. Dazu gehören: • Brot, Mehl, Teigwaren, Reis, • Milch, Joghurt, Dickmilch, • Kartoffeln, • Obst und ungesüßte Obstsäfte, • kohlenhydratreiche Gemüse wie Erbsen, Hülsenfrüchte, Rote Bete. Folgende Lebensmittel sollten Sie in Maßen verwenden, da sie den Blutzucker sehr schnell ansteigen lassen: • reine Kohlenhydrate in Form von Zucker (auch Trauben-, Rohr-, Malzzucker), • Nahrungsmittel, die Zucker enthalten, wie Kuchen, Süßigkeiten, Marmelade, • Honig und andere gesüßte Speisen, • zuckerhaltige Getränke wie Limonaden, Cola-Getränke, gesüßte Obstsäfte, • Trockenfrüchte wie Rosinen, Datteln und Feigen. Spezielle Lebensmittel sind nicht nötig Auf Süßes müssen Sie dennoch nicht völlig verzichten. Bauen Sie zuckerhaltige Lebensmittel und Süßigkeiten mit in Ihren Speiseplan ein. Passen Sie die Insulindosis an die erhöhte Kohlenhydratzufuhr an. Süßigkeiten wie beispielsweise Schokolade enthalten auch Fett: Denken Sie daran, dazu eine entsprechende Enzymdosis einzunehmen. Sie können auch Zuckerersatzstoffe verwenden. Spezielle Diabetikerlebensmittel sind aber nicht nötig. Verteilen Sie Ihr Essen auf mindestens fünf bis sieben Mahlzeiten, damit der Blutzuckerspiegel nicht zu sehr schwankt. Um nächtlichen Unterzuckerungen vorzubeugen, sollten Sie zum Abendessen ausreichend Kohlenhydrate, kombiniert mit Eiweiß oder Fett, zu sich nehmen. Diese verzögern den Abbau der Kohlenhydrate. Kommen zu Ihrer Zuckerkrankheit weitere Probleme mit der Verdauung hinzu, dann achten Sie sorgfältig auf die Enzymeinnahme. 48 Ernährung bei Bauchspeicheldrüsenkrebs Stärkehaltige Lebensmittel erhöhen den Blutzucker Spritzen Sie sich beispielsweise Insulin zu einer Mahlzeit und vergessen Sie die Enzyme oder dosieren sie zu niedrig, unterzuckert Ihr Körper, weil er die Kohlenhydrate nicht ausreichend aufnehmen kann. Das heißt, eine maßgeschneiderte Enzymeinnahme und eine gute Diabetesbehandlung müssen Hand in Hand gehen. Um Ihren Diabetes langfristig gut einzustellen, kann es hilfreich sein, an einer Diabetesschulung teilzunehmen. Fragen Sie dazu am besten Ihren Arzt. Ernährungswegweiser 49 Häufige Ursachen einer Unterzuckerung • zu viel Insulin gespritzt • fehlendes oder unzureichendes körpereigenes Glukagon • zu wenig Kohlenhydrate gegessen • Erbrechen oder Durchfall • ungenügende Enzymdosierung/Enzyme vergessen • nicht eingeplante, erhöhte körperliche Aktivität (Sport) Abschließend ist festzuhalten: Mit den modernen Möglichkeiten der Blutzuckerkontrolle und Diabetestherapie unter adäquater Beratung/Führung von spezialisierten Ärzten/Diabetologen sollte es heute nahezu allen Patienten möglich sein, ihren Blutzucker so zu führen, dass eine gute Lebensqualität sowie eine gute Langzeitprognose gewahrt werden. Was ändert sich durch eine Chemo- und/oder Strahlentherapie? Aufgrund der auf Seite 30 beschriebenen Nebenwirkunge der Chemo- und Strahlentherapie ist es für Betroffene oft nicht einfach, sich ausreichend und gesund zu ernähren. Aber gerade in dieser für den Körper sehr anstrengenden Situation ist es von Bedeutung, das Gewicht möglichst stabil zu halten, um das Immunsystem nicht zusätzlich zu schwächen. Als sehr belastend beschreiben Patienten häufig ihre veränder­­ te Geruchs- und Geschmackswahrnehmung. Vieles schmeckt anders: Süßes zu süß, Fleisch häufig bitter. Gegen bestimmte Nahrungsmittel treten regelrechte Abneigungen auf. Betroffene sollten sich deshalb ganz nach ihrem Appetit und der individuellen Verträglichkeit der Speisen richten: Essen Sie, wenn Ihnen danach ist – auch zu unüblichen Zeiten, zum Beispiel nachts. Denken 50 Ernährung bei Bauchspeicheldrüsenkrebs Sie aber immer an die Enzym- und/oder Insulinversorgung. Praktische Empfehlungen bei einzelnen Nebenwirkungen der Chemo- und Strahlentherapie finden Sie auf Seite 60. Wie können Sie Ihre Nahrung aufwerten und ergänzen? Wenn Sie durch Ihre gewohnte Ernährung nicht genügend Energie aufnehmen, sollten Sie versuchen, Ihr Essen mit zusätzlichen Kalorien aufzuwerten. Reichern Sie Ihre Speisen und Getränke mit Sahne, Butter oder pflanzlichem Öl an. Fügen Sie zum Beispiel dem Kartoffelbrei Butter zu oder geben Sie Sahne in Quarkspeisen und Puddings. Darüber hinaus haben Sie die Möglichkeit, geschmacksneutrale Kohlen- hydrate in Pulverform unter die Speisen zu mischen. Dieses sogenannte Maltodextrinpulver erhalten Sie in der Apotheke oder über den Hersteller. Maltodextrin wird aus Maisstärke gewonnen. Es ist für den Körper leicht verwertbar und gut verträglich. Das Pulver enthält pure Kohlenhydrate, keine Vitamine und kein Fett oder Eiweiß. Es kann in kalte, heiße, süße oder herzhafte Speisen eingerührt werden. Gelingt es Ihnen trotz aller Bemühungen nicht, genügend Energie und Nährstoffe aufzunehmen? Verlieren Sie besonders schnell Gewicht? Wird das Thema Essen für Sie zum belastenden Stressfaktor? Dann ist es hilfreich, auf Zusatznahrung zurückzugreifen. Fett spendet dem Körper benötigte Energie Trinknahrung ist normal- und hochkalorisch erhältlich Zusatznahrung Bei der enteralen Ernährung werden flüssige Nährsubstrate über den Mund oder über eine Ernährungssonde unter Einbezug des Magen-Darm-Trakts (griechisch enteron = Darm) aufgenommen. Verabreicht man die Nährstoffe nicht über den Magen-Darm-Trakt, sondern durch eine Infusion direkt in die Blutbahn, ist die Rede von einer parenteralen Ernährung. Wenn die enterale Ernährung über den Mund möglich ist, steht eine große Auswahl an Trinknahrung in verschiedenen Geschmacksrichtungen zur Verfügung. Es gibt flüssige Produkte, die direkt verwendet werden können, oder Pulver, die man selbst zubereiten muss. Diese „Astronautenkost“ ist eine vollwertige Ernährung und enthält alle für den Körper nötigen Stoffe. Trinknahrung unterscheidet sich neben dem Gehalt an Eiweiß und Kohlenhydraten (Zuckergehalt) auch im Energiegehalt. Im Angebot sind Produkte mit einer normalen (normalkalorisch) und einer hohen Energiedichte (hochkalorisch). Sollten Sie aufgrund einer Teilentfernung des Magens nur kleine Mengen an Nahrung zu sich nehmen können oder Schluckbeschwerden haben, sind hochkalorische Produkte empfehlenswert. • Sie können die Trinknahrung pur trinken oder zu Speisen hinzufügen, um sie kalorisch aufzuwerten. Wenn Sie es gut vertragen, können Sie die Trinknahrung zu Eiswürfeln verarbeiten, um diese dann zu lutschen. • Hochkalorische Trinknahrung sollten Sie immer langsam zu sich nehmen (200 ml in 30 Minuten). • Denken Sie daran, mit der Trinknahrung immer ausreichend Enzyme einzunehmen, um eine gute Verdauung zu gewährleisten. • Diabetiker müssen auch die Insulindosis anpassen. Trinknahrung erhalten Sie nur in Apotheken oder direkt beim Hersteller. Wenn Sie nicht mehr genügend Nahrung aufnehmen können, besteht die Möglichkeit, dass Ihr Arzt Ihnen die Trinknahrung verschreibt. Krankenkassen übernehmen in der Regel die Kosten für normal- und hochkalorische vollbilanzierte Standardprodukte. 52 Ernährung bei Bauchspeicheldrüsenkrebs Bei der enteralen Ernährung über eine Ernährungssonde wird zwischen langfristiger und kurzfristiger Ernährung unterschieden. Wenn aufgrund einer akuten Mangelernährung eine kurzfristige enterale Ernährung angezeigt ist, erfolgt diese über eine Sonde. Die Sonde wird über die Nase eingeführt und reicht bis zum Magen oder Dünndarm. Ist eine längerfristige enterale Ernährung nötig, wird eine PEG-Sonde direkt durch die Bauchdecke in den Magen gelegt: Die Abkürzung PEG steht für „Perkutane endoskopische Gastrostomie“. Eine enterale Ernährung erfolgt über eine Sonde Kann der Energiebedarf trotz der genannten Optionen, die Nahrung aufzuwerten, und auch über die enterale Ernährung nicht gedeckt werden, sollte man eine zusätzliche künstliche Ernährung über die Blutbahn in Betracht ziehen (parenterale Ernährung). Diese ist begleitend zu den Essgewohnheiten möglich. Bei der parenteralen Ernährung gelangt die Nährinfusion über einen Port (siehe Kasten) in die Vene. Die Infusionen werden über spezielle Pumpen langsam in das Blut abgegeben. Dabei variiert die Laufzeit zwischen 4 und 24 Stunden – je nach Energiegehalt der Nährlösung. Die parenterale Ernährung über einen Port ist ohne Weiteres über Wochen oder Monate möglich. Parenterale Ernährung über einen Port Ein Port ist eine kleine Kammer aus Kunststoff oder Titan, die meist unterhalb des Schlüsselbeins unter die Haut implantiert wird. Durch den Port besteht über einen Katheter ein direkter Zugang zu einer großen Vene. Für eine Infusion wird eine dünne Spezialnadel durch die Haut in den Port gelegt. Es gibt heute bereits tragbare Pumpen. In einem kleinen Rucksack können Sie Pumpe und Infusionsbeutel mitnehmen und so auch bei einer längeren Infusion mobil bleiben. Ernährungswegweiser 53 Praktische Ernährungstipps Praktische Ernährungstipps Dieses Kapitel behandelt die häufigsten Beschwerden von Patienten mit Bauchspeicheldrüsenkrebs. Sie finden hier praktische Tipps und Anleitungen, wie Sie Ihre Beschwerden lindern oder sogar verhindern können. Die Empfehlungen sind dazu gedacht, Ihren Alltag zu erleichtern; das Gespräch mit Ihrem Arzt sollen sie aber nicht ersetzen. Was hilft bei Appetitlosigkeit? Umgebung, Zeit und Ort der Mahlzeiten variieren 56 • Essen Sie mehrere kleine Mahlzeiten am Tag – ruhig alle zwei bis drei Stunden (auch nachts, wenn Hungergefühle auftreten). • Achten Sie darauf, dass Sie Snacks und fertige Gerichte in der Nähe haben, damit Sie bei plötzlichem Appetit nicht erst kochen müssen. • Stellen Sie Schüsseln mit kleinen Leckereien bereit, die zum Zugreifen verführen. • Essen Sie alle Lebensmittel, auf die Sie Appetit haben! • Variieren Sie Umgebung, Zeit und Ort der Mahlzeiten. Manchmal kann Ablenkung (zum Beispiel Gesellschaft, Fernsehen) helfen. • Vermeiden Sie es, vor oder während der Mahlzeiten größere Mengen zu trinken (vorzeitige Sättigung). • „Das Auge isst mit!“ Richten Sie Ihre Mahlzeiten immer appetitlich an – auch passierte Kost. • Reichern Sie Ihr Essen mit zusätzlichen Kalorien durch Sahne, Butter und Eier an, eventuell auch mit Maltodextrinpulver. • Versuchen Sie Ihren Appetit durch leichte Bewegungsübungen oder einen kleinen Spaziergang anzuregen. • Vermeiden Sie starke Essensgerüche und lüften Sie Ihre Küche regelmäßig nach dem Kochen. • Pfefferminztee wirkt appetitanregend. • Kalte Speisen werden oft besser vertragen. Ernährung bei Bauchspeicheldrüsenkrebs Wie können Sie Übelkeit/Erbrechen vorbeugen? • Bevorzugen Sie kühle, leicht gewürzte Speisen. • Essen Sie trockene Nahrungsmittel wie Toast, Knäckebrot, Zwieback oder Kekse, bei Übelkeit schon morgens vor dem Aufstehen. • Meistens sind Kaltschalen, Sorbets (Wassereis) oder Eiswürfel aus Cola gut verträglich – probieren Sie es einfach aus. • Achten Sie darauf, langsam zu essen und zu trinken. Kauen Sie die Lebensmittel gut durch. • Verzehren Sie viele kleine Mahlzeiten über den Tag verteilt. • Vermeiden Sie starke Essensgerüche, etwa durch gutes Lüften der Küche. Sinnvoll ist auch, Abdeckungen auf Töpfen oder Schüsseln erst kurz vor dem Servieren zu entfernen. Versuchen Sie, möglichst nicht selbst zu kochen. • Es ist günstig, wenn Sie beim Essen aufrecht sitzen und auch nach dem Essen in aufrechter Haltung sitzen bleiben oder etwas herumlaufen. • Trinken Sie nach dem Essen Pfefferminztee oder spülen Sie damit Ihren Mund gegen unangenehmen Nachgeschmack aus. • Trinken Sie viel, aber immer zwischen den Mahlzeiten, um den Magen nicht zu schnell zu füllen. Gut sind kühle, ungesüßte Kräutertees, eine Mischung aus Pfefferminz- und Kamillentee oder stilles Mineralwasser. • Vorsicht bei Ihren Lieblingsspeisen: Kommt es danach zum Erbrechen, kann eine Abneigung entstehen. • Auch Ingwerzubereitungen, zum Beispiel Tees, können helfen. Langsam essen und trinken Was tun bei Durchfall? • • • • Überprüfen Sie, ob Ihre Enzyme richtig dosiert sind. Achten Sie darauf, viel zu trinken: 2,5 bis 3 Liter am Tag. Verteilen Sie mehrere kleine Mahlzeiten über den Tag. Vermeiden Sie blähende Kost (zum Beispiel Hülsenfrüchte, Zwiebeln, Lauch, Knoblauch, Kohl). • Essen Sie gemuste Banane oder geriebene Äpfel und Möhrenbrei. Praktische Ernährungstipps 57 • Essen Sie ballaststoffarme Getreidebreie aus Hafer, Weizen und Reis sowie Weißmehlprodukte und Kartoffelbrei. • Magerquark und trockener Käse haben eine „stopfende“ Wirkung. • Essen Sie möglichst kaliumreiche Lebensmittel (zum Beispiel Bananen, Kartoffeln, gekochte Karotten). • Stilles Mineralwasser, schwarzen Tee (5 Minuten gezogen) und schwach gesüßten Fencheltee trinken. Kohlensäurereiche Getränke sowie Alkohol, Kaffee und Säfte meiden, Ausnahme: Heidelbeersaft (wirkt stopfend). • Auch klare Brühen und Sportlergetränke sind empfehlenswert. Diese helfen Ihnen beim Ausgleich verloren gegangener Mineralstoffe und Elektrolyte. • Um den Kochsalzverlust auszugleichen, können Sie Salzstangen essen oder Elektrolytlösungen aus der Apotheke verwenden. • Sauermilchprodukte wie Joghurt, Dickmilch oder Kefir (nicht wärmebehandelt) werden meist besser vertragen als frische Milch. Was hilft gegen Verstopfung? • Trinken Sie viel: 1,5 bis 2 Liter am Tag. Geeignet sind kohlensäurearmes Mineralwasser, verdünnte Fruchtsäfte, Kräuterund Früchtetees. • Meiden Sie schwarzen Tee und konzentrierten Kakao. • Kaffee kann Ihre Verdauung fördern. • Bevorzugen Sie ballaststoffreiche Lebensmittel, denn die pflanzlichen Faser- und Quellstoffe binden Wasser im Darm, vergrößern das Stuhlvolumen und regen die Darmtätigkeit an. • Wenn Sie Ballaststoffe in Form von Leinsamen oder Kleie zu sich nehmen: Achten Sie unbedingt auf eine ausreichende Flüssigkeitszufuhr (pro Esslöffel zwei Gläser Wasser), damit die Ballaststoffe aufquellen und so die Darmtätigkeit anregen. • Essen Sie regelmäßig und in Ruhe; Hektik fördert die Verstopfung. • Achten Sie auf ausreichende körperliche Bewegung. • Wenn Sie Stuhldrang verspüren, versuchen Sie, zeitnah eine Toilette aufzusuchen. • Nehmen Sie Abführmittel nur in Absprache mit Ihrem Arzt ein. Kaffee kann die Verdauung fördern Wie lassen sich Blähungen vermeiden? Bei Durchfall schwarzen Tee oder Fencheltee trinken 58 • Überprüfen Sie, ob Ihre Enzyme richtig dosiert sind. • Lassen Sie von einem Arzt abklären, ob bei Ihnen eine Milchzuckerunverträglichkeit (Laktoseintoleranz) vorliegt. • Vermeiden Sie Lebensmittel, die oft zu verstärkten Blähungen führen: Meist sind das Hülsenfrüchte, Kohlgemüse, Zwiebeln und Schwarzwurzeln, aber auch frisches Hefegebäck. • Verwenden Sie zum Kochen etwa Kümmel, Anis oder Thymian. • Garen Sie das Gemüse eventuell ohne Deckel. • Grobe, ballaststoffhaltige Kost wirkt blähungsfördernd. Günstiger sind zum Beispiel fein gemahlene Vollkornbrote statt grober Sorten oder feine Haferflocken statt grobkerniger. • Trinken Sie blähungshemmende Tees, zum Beispiel Kümmel-, Fenchel- oder Anistee. • Versuchen Sie, beim Essen und Trinken keine Luft zu schlucken. Beim Essen und Trinken keine Luft schlucken Praktische Ernährungstipps 59 Was hilft bei Kau- und Schluckbeschwerden? Verwenden Sie frische oder getrocknete Kräuter, zum Beispiel Basilikum Was tun, wenn sich nach Chemo- und/oder Strahlentherapie der Geschmack verändert? • Ihr Geschmacksempfinden kann sich durch die Therapie verändern: Die Schwelle für süß ist erhöht, für bitter meist herabgesetzt. • Übermäßig empfundene Süße oder einen faden Nachgeschmack können Sie durch die Zugabe von etwas Zitronensaft verbessern. Auch bittere oder zitronige Getränke (Bitter Lemon, Tonic Water) können helfen. • Bei metallischem Geschmack kann es nützlich sein, Plastik­ besteck zu verwenden. • Meist werden Geflügelfleisch oder Gerichte aus Hackfleisch lieber gegessen als anderes Fleisch. • Marinieren Sie Fleisch vor dem Garen mit Fruchtsäften, milden Salatdressings oder Sojasoße. • Fleisch und Wurst können Sie durch Fisch, Milchprodukte, Eier und Tofu ersetzen. • Kochen Sie möglichst gewürzarm. Bei Tisch können Sie dann nach Belieben nachwürzen. • Verwenden Sie frische oder getrocknete Kräuter wie Petersilie, Dill, Oregano, Basilikum, Rosmarin, Kräutersalz oder Sojasoße. • Spülen Sie sich vor dem Essen kurz den Mund aus. 60 Ernährung bei Bauchspeicheldrüsenkrebs • Bevorzugen Sie weiche und milde Speisen: zum Beispiel Suppen und Breie aus Gemüse, Kartoffeln, Getreide (feines Schrot, Flocken) und Obst, Nudeln, Reis, milden Käse, Milchshakes, Eiscreme, Pudding, Gelee aus Obstsaft, Babynahrung aus Gläschen (eventuell etwas nachwürzen). • Greifen Sie bei starken Beschwerden auf flüssige oder pürierte Kost zurück. Trinken Sie diese eventuell mit einem Strohhalm. • Butter oder Sahne im Essen erleichtern Ihnen das Schlucken. • Meiden Sie krümelige, bittere, sehr salzige und auch scharf gewürzte Lebensmittel. • Verzichten Sie auf kohlensäurehaltige Getränke. Weiche und milde Speisen bevorzugen Was tun bei Mundtrockenheit? • Bevorzugen Sie wasserhaltige Lebensmittel (Obst, Suppen, Milchprodukte). • Trinken Sie kleine Mengen über den Tag verteilt. • Um den Speichelfluss anzuregen, können Sie Zitronen- oder Pfefferminztee trinken, Kaugummi kauen oder saure Bonbons lutschen. Es kann hilfreich sein, an Zitrusfrüchten zu saugen (nicht bei Schleimhautentzündungen). • Vermeiden Sie trockene oder krümelige Lebensmittel. • Achten Sie auf eine gute Mundhygiene: Spülen Sie den Mund nach jeder Mahlzeit aus, um Speisereste zu entfernen. Was hilft bei Schleimhautentzündungen in Mund, Magen und Darm? • Spülen Sie Ihren Mund morgens und abends mit Mundwasser oder Tee (beispielsweise Salbeitee) aus. • Kühle Getränke oder Eiswürfel aus gefrorenem Ananassaft wirken schmerzlindernd. • Meiden Sie sehr saure Speisen und Getränke (etwa Zitrusfrüchte, Johannis- und Himbeeren, Sauerkirschen, Rhabarber, Tomaten, Essig, Frucht- und Gemüsesäfte oder Früchtetee). Auf sehr saure Speisen besser verzichten Praktische Ernährungstipps 61 • • • • Verzichten Sie auf stark Gewürztes oder Gesalzenes. Vermischen Sie Obst mit Milchprodukten oder Haferflocken. Nicht zu heiß essen oder trinken! Versuchen Sie es mit Babynahrung – diese ist meist säureund salzarm. • Probieren Sie eventuell spezielle Trinknahrung. Sprechen Sie hierzu mit Ihrem behandelnden Arzt. • Nutzen Sie zur Mundhygiene eine weiche Zahnbürste oder Wattestäbchen. Was sollten Sie bei einer Zuckerkrankheit (Diabetes mellitus) beachten? • Denken Sie daran, regelmäßig den Blutzucker zu kontrollieren. • Achten Sie darauf, dass Sie Ihr Insulin regelmäßig nach der Blutzuckerkontrolle spritzen. • Warten Sie nach dem Spritzen nicht zu lange mit dem Essen, um eine Unterzuckerung zu vermeiden. • Passen Sie die Insulindosis an die Kohlenhydratmenge der Mahlzeit an. • Versuchen Sie, in regelmäßigen Abständen zu essen. • Durch unregelmäßige Nahrungsaufnahme können Über- und Unterzuckerungen entstehen. Versuchen Sie, dies zu vermeiden. • Es ist wichtig, dass Sie Anzeichen einer beginnenden Unterzuckerung erkennen lernen: etwa Schwitzen, Herzrasen, Zittern, Heißhunger, Konzentrations- und Gleichgewichtsstörungen. • Essen Sie etwas Süßes und kontrollieren Sie dann erst den Blutzucker! Eine Unterzuckerung kann sehr schnell verlaufen. Erst essen, dann messen! • Sie sollten Zuckerlösung in Tuben (aus der Apotheke) oder Traubenzucker bei sich haben, um im Notfall der Unterzuckerung entgegenzuwirken. • Besprechen Sie mit Familie, Arbeitskollegen, Freunden und Bekannten die Gefahr der Unterzuckerung. Erklären Sie ihnen die verschiedenen Anzeichen und wie sie Ihnen im Notfall helfen können. • Lagern Sie im Kühlschrank stets eine Glukagon-Spritze. 62 Ernährung bei Bauchspeicheldrüsenkrebs Wie können Sie dem Dumping-Syndrom nach Magenteilentfernung vorbeugen? Frühdumping • Essen Sie möglichst acht bis zehn kleine Mahlzeiten über den Tag verteilt. • Meiden Sie Lebensmittel, die viel Wasser in den Darm strömen lassen, zum Beispiel sehr salzige oder zuckerreiche Speisen und Getränke sowie Speiseeis. • Bevorzugen Sie feste Speisen, weniger Suppen oder Breie. • Trinken Sie nicht zu den Mahlzeiten, sondern erst 30 Minuten danach. • Vermeiden Sie kohlensäurehaltige Getränke. Trinken Sie möglichst nur verdünnte Fruchtsäfte. • Nach dem Essen sollten Sie für ungefähr 30 Minuten ruhen und sich mit leicht erhöhtem Oberkörper hinlegen. Kohlensäurehaltige Getränke vermeiden Spätdumping • Meiden Sie Kohlenhydrate, die vom Körper schnell aufgenommen werden, zum Beispiel Zucker, süße Milchbreie oder stark gesüßte Getränke. • Essen Sie keine reinen Kohlenhydratmahlzeiten. Kombinieren Sie diese besser mit anderen Nährstoffen, zum Beispiel Brot mit Wurst oder Käse. • Süßstoffe (Saccharin, Cyclamat, Acesulfam K, Aspartam) sind zum Süßen unbedenklicher als Isomalt, Xylit oder Mannit. Praktische Ernährungstipps 63 Qualifizierte Diätberatung Qualifizierte Diätberatung Der Begriff „Ernährungsberatung“ ist nicht gesetzlich geschützt. Das heißt, jeder kann sie anbieten – und damit besteht die Gefahr, dass die Beratung ohne speziellen medizinischen Hintergrund erfolgt. Eine Diätberatung wird dagegen aus medizinischen Gründen durchgeführt und hilft Betroffenen, die Ernährung auf ihre Bedürfnisse umzustellen. Sie wird nur von Diätassistenten, Ärzten oder Diplom-Ökotrophologen mit einer entsprechenden Zusatzqualifikation angeboten. Der Diätberatung liegt immer eine ärztliche Verordnung zugrunde. Für Patienten mit Bauchspeicheldrüsenkrebs ist eine solche Beratung sehr wichtig, damit sie lernen, mit der veränderten Situation umzugehen. Eine Diätberatung hat folgende Ziele: • eine ausgewogene Ernährung zu erreichen, • Fette und Kohlenhydrate in der Nahrung richtig einzuschätzen bzw. zu berechnen, • Enzyme und/oder Insulin darauf abgestimmt einzusetzen, • das Körpergewicht zu stabilisieren oder zu steigern und • die Freude am Essen zu bewahren. Der Diätberatung liegt immer eine ärztliche Verordnung zugrunde Wenn möglich, sollten Sie zu der Beratung einen Angehörigen mitnehmen, der Ihnen hilft, das Gelernte umzusetzen. Verlieren Sie trotz der Ernährungsumstellung weiter an Gewicht, sollten Sie mit Ihrem Diätberater über eine medizinische Ernährungstherapie sprechen. Dabei wird die Nahrung beispielsweise durch „Astronautenkost“ oder durch eine künstliche Ernährung per Infusion ergänzt (siehe Seite 52 f.). Was ist vor einer Diätberatung zu bedenken? • Diätberatungen können von den Krankenkassen auf Grund­ lage des § 43 Satz 1 Nr. 2 SGB V erstattet werden. • Die Kostenübernahme sollten Sie im Vorfeld mit Ihrer Kasse 66 Ernährung bei Bauchspeicheldrüsenkrebs • • • • klären. Dazu ist eine ärztliche Verordnung für eine Diät­ beratung unter Angabe der Diagnose nötig (wichtig: keine Ernährungsberatung!). Krankenkassen bezuschussen bis zu fünf Beratungen. Liegt keine ärztliche Verordnung vor oder verweigert die Kasse den Zuschuss, müssen Sie die Kosten selbst tragen. Der Berater muss mit Erkrankungen der Bauchspeicheldrüse vertraut sein. Der Berater sollte eine Kassenzulassung haben oder auf ­Grundlage einer Freiberuflichkeit mit den Kassen zusammenarbeiten. Wie verläuft eine Diätberatung und welche Inhalte werden besprochen? In einem ersten Gespräch verschafft sich der Diätberater zunächst einen Überblick über Ihre Erkrankung. Für ihn ist es wichtig zu erfahren, in welchem Stadium sich die Krankheit befindet: Wurden Sie operiert oder ist eine andere Therapie erfolgt? Diese Unterlagen sollten Sie zum ersten Gespräch mitbringen: • wenn vorhanden, den Operationsbericht, • Ihren Entlassungsbrief aus dem Krankenhaus, • eine Übersicht der Medikamente, die Sie einnehmen, • falls bei Ihnen eine Zuckerkrankheit besteht: das BlutzuckerTagebuch und • eine Aufzeichnung dessen, was Sie an den letzten fünf Tagen gegessen und getrunken haben; eventuell die Enzymdosis. Ihr Diätberater erklärt Ihnen zunächst den Aufbau und die Funktion der Bauchspeicheldrüse. Weiterhin beschreibt er Ihnen die veränderte körperliche Situation nach der Operation und deren Auswirkungen auf die Verdauung. Nach einem ausführlichen ersten Gespräch folgen – in möglichst kurzen Zeitabständen – weitere Termine. Der Diätberater wird dann Ihren Ernährungszustand kontrollieren. Qualifizierte Diätberatung 67 Wie viel Gewicht hat der Patient verloren? • Er überprüft Ihr Gewicht und stellt den Gewichtsverlauf – möglichst während der letzten drei Monate – fest. Wichtig ist die Frage: Haben Sie abgenommen, und wenn ja, wie viel? Hier gilt die Faustregel: Hat ein Patient innerhalb der letzten drei Monate mehr als fünf Prozent bzw. in den letzten sechs Monaten mehr als zehn Prozent seines Körpergewichts verloren, liegt ein Hinweis auf eine Mangelernährung vor. • Der Diätberater betrachtet eventuell vorliegende Laborergebnisse, zum Beispiel die Versorgung des Körpers mit Vitaminen. Um eine Mangel- oder Fehlernährung festzustellen, reichen meist die Kurve des Gewichtsverlaufs, das Aussehen des Betroffenen sowie die Schilderung seiner Ernährungsgewohnheiten. Zusätzlich kann der Diätberater verschiedene andere Untersuchungsmethoden nutzen, um Ihren Ernährungszustand zu überprüfen. Untersuchungsmethoden zur Feststellung des Ernährungszustands Methode Ziel Bioelektrische Impedanz-Analyse (BIA) Leitung von elektrischem Wechselstrom durch den Körper Ermöglicht es, die Zusammensetzung des Körpers (Fett, Muskeln, Wasser) zu erfassen Body Mass Index (BMI) Anwendung einer Formel: Körpergewicht (in Kilogramm) Ermöglicht eine Beurteilung des Körpergewichts in Relation zur Körpergröße Fragen zu Ihrer Ernährung und zu Ihren Essgewohnheiten • Wann und wie oft essen Sie am Tag? • Was und wie viel essen Sie? • Wann und wie viel trinken Sie? • Nehmen Sie Enzyme und/oder Insulin ein? Wenn ja, wann und in welcher Menge? • Wie ist die Beschaffenheit Ihres Stuhls? • Treten bei Ihnen Symptome wie Übelkeit, Erbrechen, Blähungen oder Unwohlsein nach dem Essen auf? • Wie ist Ihr allgemeines Befinden? Aufgaben für Sie: Legen Sie ein Ernährungstagebuch an – möglichst über drei Monate – unter Angabe von: Uhrzeit Was und wie viel habe ich gegessen? Was und wie viel habe ich getrunken? Enzymdosis Beschwerden? Welche? Stuhlgang? 6.00 7.00 Körpergröße x Körpergröße (in Meter) 8.00 Trizepshautfaltendicke Die Dicke einer Hautfalte wird an einer bestimmten Stelle des Oberarms gemessen. Hilft, den Anteil des Körperfetts einzuschätzen Oberarmumfang Der Umfang des Oberarms wird an einer bestimmten Stelle gemessen, und zwar auf Höhe des Bizeps. Ermöglicht es, mithilfe spezieller Tabellen die Muskelmasse einzuschätzen und eine eventuelle Mangelernährung zu erkennen 68 Die Bioelektrische Impedanz-Analyse (BIA) ist ein Verfahren, das den Körperaufbau (Fett- und Wassergehalt, Muskelmasse) mithilfe von elektrischem Wechselstrom erfasst. Der Wechselstrom wird in verschiedenen Stärken durch den Körper geleitet. Die einzelnen Gewebe leisten dem Strom unterschiedlich Widerstand: Wasserhaltige Muskelzellen beispielsweise setzen dem Strom aufgrund besserer Leitfähigkeit einen geringeren Widerstand entgegen als Körperfettzellen. Die Messung ist völlig schmerzfrei und dauert nur wenige Minuten. Ernährung bei Bauchspeicheldrüsenkrebs Besteht bei Ihnen ein Diabetes mellitus, ist es sinnvoll, ein Blutzucker-Tagebuch zu führen. Folgende Angaben sind wichtig: Uhrzeit Blutzuckerwert Insulindosis Was und wie viel habe ich gegessen (+ BE-Angabe)? Was und wie viel habe ich getrunken? 6.00 7.00 8.00 Qualifizierte Diätberatung 69 Der Diätberater erstellt Ihnen einen Speiseplan Was wird bei den weiteren Beratungsterminen besprochen? • Gemeinsam mit Ihrem Berater werten Sie das Ernährungstagebuch aus. • Aufbauend auf der vorherigen Beratung erklärt der Diätberater die Auswirkungen der Operation auf die weitere Ernährung. • Sie erhalten Informationen zu den Grundnährstoffen Eiweiß, Fett und Kohlenhydrate sowie zu Vitaminen und Mineralstoffen. • Gemeinsam legen Sie fest, wie Ihre Ernährung in Zukunft aussehen könnte, zum Beispiel die Anzahl der Mahlzeiten, die Auswahl der Nahrungsmittel etc. • Ihr Berater erklärt Ihnen die Bedeutung der Enzymaufnahme und Sie erfahren, wie Sie die benötigte Enzymmenge für sich berechnen können. • Sie lernen, die Fettmenge von Mahlzeiten abzuschätzen. • Sie erfahren, wie MCT-Fette wirken und ob es für Sie sinnvoll ist, diese in Ihren Speiseplan aufzunehmen. • Sie erhalten Informationen über die verschiedenen Zubereitungsmethoden und legen fest, welche für Sie am besten geeignet ist. • Der Diätberater erstellt Ihnen mithilfe des Ernährungstagebuches einen abwechslungsreichen und vollwertigen Speiseplan, inklusive Zwischenmahlzeiten. • Sie erhalten Tipps zum Umgang mit Verdauungsbeschwerden wie Blähungen, Durchfall und Dumping-Syndrom. Bei bestehendem Diabetes mellitus: • Der Diätberater erklärt Ihnen die blutzuckerwirksamen und -unwirk­samen Nahrungsmittel (Kohlenhydratträger). • Er erläutert, wie man die Kohlenhydrate nach BE oder KHE unter Verwendung der BE/KHE-Austauschtabelle berechnet. • Er beschreibt Ihnen die Wirkung des Insulins. • Er gibt Ihnen weitere Erklärungen zur Blutzuckerselbstkon­ trolle und Insulinanpassung sowie zum Vorgehen bei Unter­ zuckerungen (Hypoglykämien). 70 Ernährung bei Bauchspeicheldrüsenkrebs Bei Mangelernährung bzw. nicht ausreichender Ernährung: • Der Diätberater zeigt Ihnen Möglichkeiten auf, wie Sie Ihre Mahlzeiten kalorisch aufwerten können. • Er erklärt den zusätzlichen Einsatz von Trinknahrung („Astronautenkost“). • Gemeinsam besprechen Sie die Möglichkeit eines zeitlich begrenzten Einsatzes von künstlicher Ernährung per Infusion (parenterale Ernährung). Wo finde ich einen qualifizierten Diätberater? • Ernährungsmediziner/Diätassistenten/Diplom-Ökotrophologen im Krankenhaus • Ernährungsmediziner/Diätassistenten/Diplom-Ökotrophologen in Reha-Einrichtungen • Nachfrage bei der Krankenkasse nach freiberuflichen oder niedergelassenen Diätassistenten • über die Deutsche Gesellschaft für Ernährung e. V. (DGE) • über den Arbeitskreis der Pankreatektomierten e. V. (AdP) • über den Verband der Diätassistenten in Deutschland (VDD) • über den Verband für Ernährung und Diätetik (VFED) Eine Diätberatung soll dabei helfen, die Freude am Essen zu bewahren Hilfreiche Adressen Selbsthilfe Allgemein Aus der Mitte – Diagnose Bauchspeicheldrüsenkrebs Postfach 51 11 70 50947 Köln www.aus-der-mitte.de Deutsche Arbeitsgemeinschaft für Psychosoziale Onkologie e. V. (dapo) Ludwigstraße 65 67059 Ludwigshafen Telefon: 0700 / 20 00 66 66 E-Mail: [email protected] www.dapo-ev.de Deutsche Fatigue Gesellschaft e. V. (DFaG) Maria-Hilf-Straße 15 50677 Köln Telefon: 0221 / 9 31 15 96 Fax: 0221 / 9 31 15 97 E-Mail: [email protected] www.deutsche-fatigue-gesellschaft.de Deutsche Krebsgesellschaft e. V. Kuno-Fischer-Straße 8 14057 Berlin Telefon: 030 / 32 29 32-90 Fax: 030 / 3 22 93 29-66 E-Mail: [email protected] www.krebsgesellschaft.de 72 Stiftung Deutsche Krebshilfe Buschstraße 32 53113 Bonn Telefon: 0228 / 7 29 90-0 Fax: 0228 / 7 29 90-11 E-Mail: [email protected] www.krebshilfe.de Infonetz Krebs der Stiftung Deutsche Krebshilfe Hotline: 0800 / 80 70 88 77 E-Mail: [email protected] www.infonetz-krebs.de INKA – Informationsnetz für Krebs­ patienten und Angehörige e. V. www.inkanet.de Krebsinformationsdienst (KID) am Deutschen Krebsforschungszentrum Heidelberg Im Neuenheimer Feld 280 69120 Heidelberg Krebstelefon: 0800 / 4 20 30 40 Rauchertelefon Krebspatienten: 06221 / 42 42 00 E-Mail: [email protected] www.krebsinformationsdienst.de Ernährung bei Bauchspeicheldrüsenkrebs Krebs-Webweiser des Tumorzentrums Freiburg – CCCF www.uniklinik-freiburg.de/cccf/krebswebweiser.html Tumorzentrum Freiburg CCCF Universitätsklinikum Freiburg Hausadresse: Sir-Hans-A.-Krebs-Straße 79106 Freiburg Infotelefon: 0761 / 27 07 15-10 oder -70 Fax: 0761 / 27 03 39 80 E-Mail: [email protected] www.uniklinik-freiburg.de/cccf.html Unabhängige Patientenberatung Deutschland (UPD) Littenstraße 10 10179 Berlin Bundesweites Beratungstelefon: 0800 / 0 11 77 22 Anrufe aus dem Mobilnetz: 030 / 34 04 84 48 www.patientenberatung.de Arbeitskreis der Pankreatektomierten e. V. (AdP) Haus der Krebs-Selbsthilfe Thomas-Mann-Straße 40 53111 Bonn Telefon: 0228 / 3 38 89-251 oder -252 Fax: 0228 / 3 38 89-253 E-Mail: [email protected] www.bauchspeicheldruese-pankreasselbsthilfe.de Nationale Kontakt- und Informationsstelle zur Anregung und Unterstützung von Selbsthilfegruppen (NAKOS) Otto-Suhr-Allee 115 10585 Berlin Telefon: 030 / 31 01 89-80 Fax: 030 / 31 01 89-70 E-Mail: [email protected] www.nakos.de TEB e. V. Selbsthilfe Tumore und Erkrankungen der Bauchspeicheldrüse Ruhrstraße 10/1 71636 Ludwigsburg Telefon: 07141 / 9 56 36 36 Fax: 07141 / 9 56 36 37 E-Mail: [email protected] www.teb-selbsthilfe.de Hilfreiche Adressen 73 Hilfreiche Adressen Diabetes Ernährung Bundesverband Deutscher Ernährungsmediziner e. V. (BDEM) Girardetstraße 2–38, Eingang 5 45131 Essen Telefon: 0201 / 79 98 93 11 Fax: 0201 / 7 26 79 42 E-Mail: [email protected] www.bdem.de Verband der Diätassistenten – Deutscher Bundesverband e. V. (VDD) Susannastraße 13 45136 Essen Telefon: 0201 / 94 68 53 70 Fax: 0201 / 94 68 53 80 E-Mail: [email protected] www.vdd.de Deutsche Akademie für Ernährungs­medizin e. V. (DAEM) Reichsgrafenstraße 11 79102 Freiburg Telefon: 0761 / 7 89 80 Fax: 0761 / 7 20 24 E-Mail: [email protected] www.daem.de BerufsVerband Oecotrophologie e. V. (VDOE) Reuterstraße 161 53113 Bonn Telefon: 0228 / 2 89 22-0 Fax: 0228 / 2 89 22-77 E-Mail: [email protected] www.vdoe.de Deutsche Gesellschaft für Ernährung e. V. (DGE) Godesberger Allee 18 53175 Bonn Telefon: 0228 / 37 76-600 Fax: 0228 / 37 76-800 www.dge.de Verband für Ernährung und Diätetik e. V. (VFED) Eupener Straße 126 52066 Aachen Telefon: 0241 / 50 73 00 Fax: 0241 / 50 73 11 E-Mail: [email protected] www.vfed.de 74 Ernährung bei Bauchspeicheldrüsenkrebs DEBInet – Deutsches Ernährungsberatungs- und -informationsnetz E-Mail: [email protected] www.ernaehrung.de Deutscher Diabetiker Bund e. V. Käthe-Niederkirchner-Straße 16 10407 Berlin Telefon: 030 / 42 08 24 98-0 Fax: 030 / 42 08 24 98-20 E-Mail: [email protected] www.diabetikerbund.de Deutsche Diabetes Gesellschaft e. V. (DDG) Reinhardtstraße 31 10117 Berlin Telefon: 030 / 3 11 69 37-0 Fax: 030 / 3 11 69 37-20 E-Mail: [email protected] www.ddg.info Deutsches Diabetes-Zentrum DDZ Leibniz-Zentrum für Diabetesforschung an der Heinrich-Heine-Universität Düsseldorf Auf`m Hennekamp 65 40225 Düsseldorf www.diabetes-heute.de Hilfreiche Adressen 75 Herausgeber Roche Pharma AG Hämatologie/Onkologie 79639 Grenzach-Wyhlen, Deutschland © 2016 Gestaltung lege artis, Münster Fotos ©iStockphoto.com/Barcin, ©iStockphoto.com/kcline, ©iStockphoto.com/takasuu, ©iStockphoto.com/ Juanmonino, ©iStockphoto.com/NobbyZ, ©iStockphoto.com/vgajic, ©iStockphoto.com/svetikd, ©iStockphoto. com/thomas-bethge, ©iStockphoto.com/Ls9907, ©iStockphoto.com/Ladida, DGE-Ernährungskreis®, Copyright: Deutsche­­Gesell­schaft für ­Ernährung e. V., Bonn, ©iStockphoto.com/irman, ©iStockphoto.com/IgorSokolov, ©iStockphoto.com/MKucova, ©iStockphoto.com/zeleno, ©iStockphoto.com/Kesu01, ©iStockphoto.com/SilviaJansen, ©iStockphoto.com/Highwaystarz-Photography, ©iStockphoto.com/simonkr, shutterstock Illustrationen lege artis, Münster, art tempi communications gmbh www.roche.de Die verwendeten Bilder dienen Illustrationszwecken. Bei den abgebildeten Personen handelt es sich um ­Fotomodelle.