1 Gefährdung durch Mikroorganismen bei Reinigungsarbeiten. Bei
Werbung

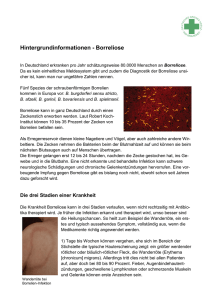
Gefährdung durch Mikroorganismen bei Reinigungsarbeiten. Bei Reinigungs-, Wartungs- und Reparaturarbeiten (auch im Freien) können Beschäftigte mit gesundheitsschädlichen Mikroorganismen in Kontakt kommen. Dieser Überblick möchte deshalb über mögliche Gefährdungen für den Menschen informieren und gleichzeitig entsprechende Schutzmaßnahmen und Verhaltensregeln empfehlen. Taubenkot Verwilderte Tauben leben, unter anderem, in leer stehenden Gebäuden, Industrieanlagen, auf Dachböden, Mauervorsprüngen, Fensternischen und Brücken. Die von ihnen verursachten Verunreinigungen bestehen aus dem ausgeschiedenen Kot, Nestresten, Federn und verendeten Tieren. Im Taubenkot sind viele Mikroorganismen, darunter auch krankheitserregende Organismen (Bakterien, Hefen und Pilze) enthalten. Durch Aufwirbelung des Kotes beim Reinigen, aber auch durch das Aufflattern der Tiere, können diese Erreger in die Luft gelangen und über die Atemluft, die Haut und die Schleimhäute in den menschlichen Körper aufgenommen werden bzw. mit ihm in Berührung kommen. Neben möglichen Lungen- und Darmerkrankungen, kann dies zu allergischen und toxischen Reaktionen durch Schimmelpilze, Endotoxine (Bestandteile der Zellwand von Bakterien, die bei deren Zerfall frei werden) und Parasiten (Stiche durch die Taubenzecke und rote Milbe) führen. Außerdem besitzt Taubenkot eine ätzende Wirkung und in sehr trockenem, aufgewirbelten Zustand eine erhöhte Brand- und Explosionsgefahr. Bei Reinigungsarbeiten sollte deshalb für eine ausreichende Belüftung gesorgt und eine Staubaufwirbelung unbedingt vermieden (Kot ggf. leicht anfeuchten) werden. Der Arbeitsbereich darf nur mit Schutzkleidung (Gummistiefel, Einwegschutzanzug, Schutzhandschuhe (Nitril), Atemschutz (FFP-2 Maske) in Verbindung mit dicht sitzendem Augenschutz (ggf. Vollmaske, P2) betreten werden. Entsprechende Arbeitsmittel (z.B. Industriestaubsauger Kategorie B) sind zur Verfügung zu stellen. Selbstverständlich sollte im Arbeitsbereich nicht geraucht, gegessen und getrunken werden. Vor Arbeitspausen ist die Schutzkleidung abzulegen und Gesicht und Hände sind entsprechend zu reinigen/desinfizieren. Nach Arbeitsende werden der Taubenkot und die kontaminierte Schutzkleidung fachgerecht (Betriebsanweisung) entsorgt, die Arbeitshilfsmittel gründlich gesäubert und die verschmutzte Kleidung wird bei mindestens 60 °C gereinigt. Bei Auftreten grippeähnlicher Symptome, 1 Unwohlsein, Durchfall, Schwindel oder Erbrechen nach dem Umgang mit Taubenkot, ist der/die behandelnde Arzt/Ärztin auf den vorangegangenen Kontakt mit Kot hinzuweisen. Hantavirus Hantaviren haben eine weltweite Verbreitung. In der BRD liegt u. a. ein Schwerpunkt in Baden-Württemberg. Betroffen sind Waldregionen, in denen die Rötelmaus verbreitet ist. Sie ist das hauptsächliche Reservoirtier der Hantaviren in Deutschland. Hantavirus-Infektionen sind zwar ganzjährig möglich, treten aber vermehrt in den Frühjahrs- und Sommermonaten auf. Die Viren werden von infizierten Mäusen, die selbst nicht erkranken, massenhaft über Speichel, Urin und Kot ausgeschieden. Ein erhöhtes Infektionsrisiko besteht dort, wo Rötelmäuse vermehrt vorkommen und insbesondere bei Tätigkeiten, bei denen infektiöser Staub aufgewirbelt wird. Der Mensch infiziert sich in der Regel durch die Inhalation erregerhaltigen Staubes, selten auch durch Nagetierbisse oder die Berührung der verletzten Haut mit kontaminierten Materialien (z.B. Staub, Böden). Für eine mögliche Infektion ist also kein direkter Kontakt mit der Rötelmaus notwendig. Eine Ansteckung von Mensch zu Mensch findet bei den in Europa vorherrschenden Virustypen nicht statt, auch eine Übertragung durch Haustiere oder Vektoren (z.B. Mücken, Zecken) ist nicht wahrscheinlich. Die Inkubationszeit (Zeit zwischen der Infektion mit einem Krankheitserreger und dem Auftreten der ersten Symptome) beträgt laut RobertKoch-Institut in der Regel 2 bis 4 Wochen (Zeitspanne 5 bis 60 Tage). Die Erkrankung, welche häufig auch in milder Form bzw. unbemerkt verläuft, beginnt meist mit abrupt einsetzendem hohem Fieber, das über drei bis vier Tage anhält. Begleitend dazu, treten unspezifische, grippeähnliche Symptome wie Kopf-, Bauchund Gliederschmerzen auf. Die wichtigste Komplikation stellt eine dialysepflichtige Niereninsuffizienz dar, die allerdings in der Regel reversibel ist. Schwere, mit weiteren Organbeteiligungen einhergehende und auch tödliche Verläufe sind bei dem in Deutschland vorherrschenden Virustyp aber eher selten. Eine überstandene Infektion führt wahrscheinlich zu einer lebenslangen, Virustyp-spezifischen Immunität. Da es derzeit noch keinen Impfstoff und keine spezifische antivirale Therapie gibt, ist die Expositionsprophylaxe die wichtigste Maßnahme zur Verhütung von HantavirusInfektionen. 2 Tätigkeiten mit einem besonderen Infektionsrisiko im häuslichen und beruflichen Umfeld sind u. a. das Reinigen von Dachböden, Scheunen, Schuppen, Ställen, Garagen und Kellern, in denen sich Nager aufhalten bzw. aufgehalten haben, weiterhin Garten-, Wald- oder Holzarbeiten, aber auch andere Aktivitäten im Freien (z.B. Zelten, Joggen, Jagd). Im Umfeld menschlicher Wohnbereiche sollten deshalb Mäuse und Ratten bekämpft und die allgemeinen Hygienemaßnahmen eingehalten werden. Das Info-Blatt des RKI (Robert-Koch-Institut) gibt dazu nützliche Hinweise: Lebensmittel und Tierfutter sollten für Nager unzugänglich aufbewahrt, Abfälle in verschließbaren Mülleimer entsorgt und Essensreste und tierische Abfälle nicht auf den Hauskompost gegeben werden. Außerdem müssen mögliche Eintrittspforten für Nager ins Haus abgedichtet und Unterschlupf- und Nistmöglichkeiten (z.B. Sperrmüll, Altreifen und Abfallhaufen) beseitigt werden. Vor Beginn der Reinigung von Räumen sollten diese, wenn möglich, durch das Öffnen von Türen und Fenstern gut gelüftet werden. Es empfiehlt sich auch hier, mögliche Staubentwicklungen in kontaminierten Bereichen durch Befeuchten zu vermeiden. Zum Schutz vor Hantavirus-Infektionen müssen Mäusekadaver und Exkremente sicher beseitigt und vor der Entsorgung mit Desinfektionsmittel benetzt und kontaminierte Flächen sorgfältig mit Haushaltsreiniger gesäubert werden. Bei all diesen Tätigkeiten empfiehlt sich das Tragen von Gummihandschuhen und eines eng anliegenden Mundnasenschutzes (FFP3-Maske). Abschließend müssen Hände und eventuell auch das Gesicht gründlich mit Wasser und Seife gewaschen werden. Informationsquellen: www.rki.de www.charite.de/virologie/hantapraev.pdf Zecken Im Frühjahr, Sommer und Herbst ist Hochsaison für Zecken (gemeiner Holzbock). Sie sind in Wald und Flur in nahezu allen Teilen Deutschlands, außer in Höhen von mehr als 1500 Meter (über dem Meeresspiegel), zu finden. Sie sitzen meist auf der bodennahen Vegetation (Gräser, krautige Pflanzen, niedriges Gebüsch), auf Totholz (umherliegende Äste, Baumstämme, Baumstümpfe) oder in und auf Laubstreu und können von einem vorbeilaufenden Menschen abgestreift werden. Zeckenstiche 3 bleiben teils unbemerkt. Sie können jedoch gefährliche Erkrankungen übertragen, z. B. Borreliose und FSME. Die FSME (Frühsommer-Meningoenzephalitis) steht für eine besondere Form der Hirnhautentzündung und ist eine Viruserkrankung. Da sich die Viren in den Speicheldrüsen der infizierten Zecken befinden, gelangt virushaltiger Speichel praktisch sofort nach dem Stich in den menschlichen Körper. In Süddeutschland und Österreich kommen FSME übertragende Zecken (i. d. R. etwa 1%-3%) nahezu flächendeckend vor (weitere Risikogebiete in Deutschland, siehe aktuelle Karte des RKI). Nach erfolgter Infektion treten bei etwa 30% der Betroffenen ca. 7 bis 14 Tage nach dem Stich grippeähnliche Symptome auf. Häufig ist aber nach Abklingen der Beschwerden die Erkrankung wieder beendet. Lediglich bei einem Drittel der ursprünglich Erkrankten, kommt es nach einer weiteren fieber- und beschwerdefreien Zeitspanne von 7 bis 20 Tagen, zu einer zweiten Erkrankungsphase mit einer ernstzunehmenden, stark fiebrigen Hirnhautentzündung. Etwa 1% dieser Fälle verlaufen tödlich. Nach einer überstandenen FSME besteht eine lebenslange Immunität. Eine direkte medikamentöse Therapie, mit der das FSME-Virus bei einer Infektion bekämpft werden kann, gibt es noch nicht. Einen zuverlässigen Schutz gegen die Erkrankung bietet nur eine FSME-Schutzimpfung, welche insbesondere all jenen Personen zu empfehlen ist, die sich beruflich oder privat häufig in der freien Natur aufhalten. Die Borreliose ist eine durch Bakterien verursachte Erkrankung. Die Bakterien halten sich v. a. im Darm der befallenen Zecke auf und werden meist erst 12 bis 24 Stunden nach dem Stich übertragen. Eine Mensch-zu-Mensch-Übertragung durch übliche Kontakte findet nicht statt. Wird die Zecke frühzeitig, z. B. am Arbeitsende entdeckt und entfernt, kann in den meisten Fällen eine Infektion verhindert werden. Auch führt nicht jede Infektion mit Borrelien zwangsläufig zu einer Borreliose. Schätzungen gehen von 50 000 bis 100 000 Infektionen pro Jahr in Deutschland aus. Es können verschiedene Krankheitsstadien erreicht werden, die zum Teil ineinander übergehen und auch parallel auftreten. Am Anfang finden sich oft grippeähnliche Symptome. Innerhalb von Wochen und Monaten nach dem Zeckenstich können Herz, Gelenke, Haut und Nervensystem befallen werden. Typischerweise tritt Tage bis Wochen nach dem Zeckenstich eine relativ scharf begrenzte, runde Hautrötung, die sogenannte Wanderröte (Erythema migrans) auf, die praktisch beweisend für eine Erkrankung ist. Leider schließt das Fehlen dieser Wanderröte eine Borreliose 4 aber nicht aus! Die häufig direkt oder kurzfristig nach einem Zeckenstich auftretende kleine, meist juckende Hautrötung (vergleichbar wie nach einem Mückenstich) hat in der Regel nichts mit einer Wanderröte zu tun. Zur Behandlung einer Borreliose wird vom Arzt ein geeignetes Antibiotikum verordnet, um mögliche chronische Borrelioseschäden zu verhindern. Eine wirksame Schutzimpfung gegen diese Erkrankung gibt es derzeit noch nicht. Die FSME-Impfung bietet keinen Schutz vor der Borreliose. Außerdem schützt eine durchgemachte Borreliose nicht vor einer Neuinfektion oder Neuerkrankung. Da es keinen hundertprozentig sicheren Schutz vor einem Zeckenstich gibt, kommt auch hier der Expositionsprophylaxe eine entscheidende Bedeutung zu. Durch eine Reihe einfacher Verhaltensregeln, kann man das Risiko von einer Zecke gestochen zu werden, jedoch deutlich vermindern. Vorbeugende Maßnahmen vor einem Aufenthalt im Freien sind zum Beispiel: Ein Zecken abwehrendes Mittel (Repellent) auf die Haut und wenn möglich auch auf die Kleidung auftragen (Beipackzettel u. Gebrauchsanleitung beachten). Geschlossene Schuhe, helle, langärmelige Oberbekleidung und lange Hosen, mit über die Hosenbeine gezogenen Strumpfenden, tragen. Mitnahme eines geeigneten Werkzeuges zur Entfernung saugender Zecken (gut schließende Pinzette, Zeckenzange, Zeckenkarte…) sowie Pflaster und Desinfektionsmittel. Unterwegs im Freien sollten vorhandene Wege benutzt und ein Kontakt mit der Vegetation am Wegrand vermieden werden. Kleidung und sichtbare Hautbereiche sind regelmäßig und gründlich auf Zecken abzusuchen. Dies gilt auch sofort nach Ankunft zu Hause. Frei umherlaufende oder bereits festgesaugte Zecken müssen unverzüglich entfernt werden, dies ist letztlich wichtiger als die Art und Weise wie man sie entfernt. Nach Entfernen der Zecke wird die Wunde desinfiziert und mit einem Pflaster versorgt. Sinnvoll ist es auch, sich das Ereignis (Datum!) zu notieren. Bei einer größer werdenden Hautrötung oder ringförmigen Verfärbung von mehr als ca. 2 cm Durchmesser oder grippeähnlichen Symptomen in den ersten 4 Wochen nach einem Zeckenstich, bei einem unklaren Impfstatus und überhaupt bei Unsicherheit bzw. auftauchenden Fragen, sollte ein Arzt aufgesucht werden. 5 Zusammenfassend gilt, dass durch umsichtige Verhaltensweisen und die entsprechenden Schutzmaßnahmen eine Gefährdung des Menschen durch die angeführten Mikroorganismen wesentlich reduziert werden kann. Für weitere Fragen steht Ihnen der Arbeitsmedizinische Dienst und die Abteilung Sicherheitswesen zur Verfügung. Informationsquellen: www.rki.de 6