Hirnnerven - RadarContact.de
Werbung

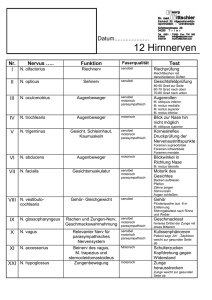
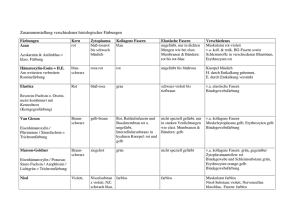
Systematik und Topographie der Hirnnervenaustrittsstellen und Faserqualitäten 1. N. olfactorius (I) (= Riechnerv) Faserqualität: rein sensorisch (speziell - viscerosensibel) Innervationsort: leitet die Riechempfindung von der Riechschleimhaut im Nasenbereich zum Endhirn Verlauf: Der N. olfactorius ist aus mehreren feinen Fasern (Fila olfactoria) zusammengesetzt, die im Bereich der Riechschleimhaut der oberen Nasenmuschel ihren Ursprung nehmen. Die Besonderheit ist, daß es sich bei den Riechzellen um primäre Sinneszellen handelt, das heißt sie bilden selbst Axone aus. Die primären Sinneszellen bündeln also ihre Fortsätze zu den Fila olfactoria zusammen und gelangen durch die Lamina cribrosa des Os ethmoidale in die Schädelhöhle. Sie durchbrechen die Dura mater und enden im zum Großhirn gehörenden Bulbus olfactorius. Dort werden sie zum ersten mal verschaltet. Vom Bulbus werden die olfaktorischen Impulse über den Tractus olfactorius in die primäre Riechrinde weitergeleitet. Klinik Beim Ausfall des N. olfactorius kommt es zu einer Anosmie (Riechunfähigkeit). Charakteristisch ist dabei, daß aromatische Stoffe nicht mehr wahrgenommen werden können, scharfe Agenzien aber schon noch, da diese die Nasenschleimhaut reizen und damit über den N. trigeminus wahrgenommen werden können. 2. N. opticus (II) (= Sehnerv) Faserqualität: rein sensorisch (speziell – somatosensibel) Innervationsort: leitet die Lichtreize von der Netzhaut (= Retina) zum Zwischenhirn Verlauf: Der etwa 4 mm dicke N. opticus entsteht, in dem sich etwa eine Million Axone der 3. Neurone der Retina im Discus nervi optici (= Sehnervpapille) vereinigen. Er verläuft leicht geschlängelt durch die Orbita und zieht anschließend zusammen mit der A. ophtalmica durch den Canalis opticus in die Schädelhöhle. Vor der Sella turcica, im Sulcus praechiasmaticus des Keilbeins, treten beide Sehnerven in das Chiasma opticum ein. Hier kreuzen die Fasern, die von der medialen Netzhauthälfte kommen (visuelle Information des lateralen Gesichtsfeldes) zur Gegenseite, während die Fasern der lateralen Netzhauthälfte (visuelle Information des medialen Gesichtsfeldes) das Chiasma ungekreuzt durchlaufen. Gekreuzte und ungekreuzte Fasern ziehen dann als Tractus opticus um den Pedunculus cerebri herum zum 4. Neuron im Corpus geniculatum laterale des Thalamus, wo es erneut verschaltet wird und zur visuellen Großhirnrinde gelangt. Der N. opticus ist entwicklungsgeschichtlich gesehen eine Ausstülpung des Zwischenhirns und ist deshalb von den drei Hirnhäuten umhüllt. Klinik: Beim Ausfall des N. opticus kommt es zu Sehstörungen bis zur Erblindung (Amaurosis). Das hängt davon ab, welche Nervenfasern und wieviele betroffen sind. Bei gesteigertem intrakraniellen Druck kann es u.a. durch die Kompression des Sehnervs und Behinderung des venösen Blutabflusses zu einer Stauungspapille (Anschwellen der Sehnervpapille) kommen. Weiterhin kann der N. opticus bei Multiple Sklerose (Erkrankung des ZNS) der Erstmanifestationsort dieser Erkrankung sein. 3. N. oculomotorius (III) (= Augenmuskelnerv) Faserqualität: somatomotorisch visceromotorisch (parasympathische Fasern) Innervationsort: Seine Äste innervieren motorisch alle äußeren Augenmuskeln mit Ausnahme des M. obliquus superior und des M. rectus lateralis. Damit ist er für die Bulbusbewegungen nach oben lateral, oben medial, medial und unten medial zuständig. Da die parasympathischen Fasern versorgen die glatten inneren Augenmuskeln. Verlauf: Der N. oculomotorius hat seinen Ursprung im Mittelhirn mit zwei Kernkomplexen. Er verläßt in der Fossa interpeduncularis mit mehreren Wurzeln die mediale Seite des Hirnschenkels unmittelbar vor dem Pons. Lateral von der Sella turcica zieht er durch die Wand des Sinus cavernosus und anschließend zwischen der A. cerebri posterior und der A. cerebelli superior weiter. Durch die Fissura orbitalis superior gelangt er in die Orbita, wo er sich in einen oberen und unteren Ast aufzweigt. Äste: R. superior innerviert motorisch die Mm. levator palpeprae superiores und rectus superior R. inferior innerviert motorisch die Mm. rectus medialis, rectus inferior und obliquus inferior er gibt die Radix oculomotoria ab, die praeganglionäre parasympathische Nervenfasern zum Ganglion ciliare leitet, wo sie auf Nn. ciliares brevis umgeschaltet werden. Parasympathisch werden die Mm. ciliaris und sphincter pupillae innerviert. Klinik: Beim Ausfall des N. oculomotorius kommt es zur Ptosis: durch den Ausfall des M. levator palpeprae superioris hängt das obere Augenlid herunter. Mydriasis: durch den Ausfall der parasympathisch innervierten Muskeln ist eine Akkomodation nicht mehr möglich, die Pupille ist geweitet Auswärts Schielen: weil die oben aufgeführten Augenmuskeln alle ausfallen, blickt das betroffene Auge nach außen und unten. Der Patient sieht Doppelbilder. 4. N. trochlearis (IV) (= Augenrollnerv) Faserqualität: Rein somatomotorisch Innervationsort: innerviert motorisch den M. obliquus superior und ist somit für die Bewegung des Bulbus nach lateral unten zuständig Verlauf: Der dünne N. trochlearis entspringt als einziger Hirnnerv an der Dorsalseite des Gehirns unmittelbar hinter der Vierhügelplatte. Er läuft anschließend seitlich um den Pedunculus cerebri herum, tritt hinter dem N. oculomotorius oben in die seitliche Wand des Sinus cavernosus und zieht durch die Fissura orbitalis superior in die Orbita. In der Orbita verläuft er oberhalb des M. levator palpebrae superioris Klinik: Bei seinem Ausfall kommt es zu einer Fehlstellung des Auges nach oben innen. Da die rotatorische Wirkungskomponente des Muskels ebenfalls ausgefallen ist, ist der Bulbus gleichzeitig auswärts gerollt, was von außen nicht sichtbar ist. 5. N. trigeminus (V) (Drillingsnerv) Faserqualität: somatosensibel speziell – viszeromotorisch Innervationsort: Mit seinen sensiblen Anteil (Radix sensoria oder Portio major n. trigemini) versorgt er das gesamte Gesicht, die Mund und Nasenschleimhaut sowie einen Großteil der Hirnhäute. Mit seinem motorischen Anteil (Radix motoria oder Portio minor n. trigemini) versorgt er die Kaumuskulatur. Verlauf: Er tritt als der dickste Hirnstammnerv an der Lateralseite des Pons aus und zieht nach vorne über die Felsenbeinpyramidenkante wo er unter der Dura verschwindet. Dabei bildet er an der Spitze der Felsenbeinpyramide in einer großen Duratasche (Cavitas trigeminalis) ein großes sensibles Ganglion, das Ganglion trigeminale (= Ganglion Gasseri). Dieses Ganglion beinhaltet die Perikaryen eines Großteils der sensiblen Neurone des Kopfes. Im Anschluß an dieses Ganglion gabelt sich der Nervus trigeminus in drei große Äste auf: N. ophthalmicus (V1), N. maxillaris (V2) und N. mandibularis (V3). Diese drei Äste ziehen durch drei getrennte Öffnungen der Schädelbasis und versorgen mit ihren sensiblen Fasern drei streng voneinander zu trennende Bereiche der Gesichtshaut und anderer Bereiche des Kopfes. Aus der schwächeren Radix motoria ziehen mit dem N. mandibularis motorische Fasern zu den Kaumuskeln. Äste: N. ophthalmicus (rein sensibel) Verlauf: Er verläuft in der Seitenwand des Sinus cavernosus nach ventral. Er gibt zuerst den R. tentorius an die Hirnhäute ab. Beim Eintritt durch die Fissura orbitalis superior in die Augenhöhle teilt er sich in drei Äste auf: N. nasociliaris, N. frontalis und N. lacrimalis. Diese drei Nerven verzweigen sich in der Orbita weiter und ziehen zu ihren Zielorganen. Funktion: Der N. ophthalmicus versorgt sensibel den gesamten Bereich der Orbita bzw. des Auges einschließlich der Kornea, die Haut der Stirn und mit seinen Schleimhautästen die oberen Nasennebenhöhlen und die Nasenscheidewand. N. maxillaris (rein sensibel) Verlauf: Er zieht in der basolateralen Wand des Sinus cavernosus nach ventral, tritt dann (nach Abgabe eines R. meningeus) durch das Foramen rotundum und gelangt in die Fossa pterygopalatina. Dort liegt er oberhalb des Ganglion pterygopalatinum und teilt sich in drei Äste auf: Rr. ganglionares, N. zygomaticus und N. infraorbitalis. Funktion: Der N. maxillaris versorgt sensibel die Gesichtshaut der Wange zwischen Auge und Lippen, sowie den vorderen Schläfenbereich lateral des Auges. Weiterhin versorgt er die Schleimhäute eines Großteils der Nasenhöhle und des Gaumens, sowie den knöchernen Oberkiefer mit sämtlichen Oberkieferzähnen. N. mandibularis (gemischte Faserqualität) Verlauf: Er ist der kräftigste der drei Trigeminusäste und führt neben sensiblen Fasern für die untere Gesichtsetage auch diejenigen der motorischen Wurzel, die zu den Kaumuskeln ziehen. Er verläßt die Schädelhöhle durch das Foramen ovale und tritt dann in die Fossa infratemporalis ein. Erst dort gibt er seinen R. meningeus ab der zusammen mit der A. meningea media durch das Foramen spinosum wieder in die Schädelhöhle eintritt. In der Fossa teilt sich der N. mandibularis in einen vorderen und einen hinteren Nervenstrang. Die Äste des vorderen Stammes sind mit Ausnahme des N. buccalis motorisch, der hintere Stamm ist – ausgenommen die Fasern des N. mylohyoideus – sensibel. Der sensible Anteil zweigt sich dann in vier Äste auf: N. auriculotemporalis, N. alveolaris inferior, N. lingualis und N. buccalis. Der motorische Anteil teilt sich in mehrere Äste, die dann zu den Kaumuskeln des Unterkiefers und des Mundbodens ziehen. Sie werden nach den jeweiligen Muskeln benannt. Funktion: Der N. mandibularis versorgt sensibel die Gesichtshaut über dem Kinn und dem angrenzenden Unterkieferbereich (N. alveolaris inferior) bis hinauf zur Schläfe (N. auriculotemporalis). Weiterhin innerviert er sensibel die vorderen zwei Drittel der Zunge sowie den Unterkiefer mit sämtlichen Zähnen und die Wangenschleimhaut. Motorisch versorgt er die gesamte Kaumuskulatur, d.h. sowohl Kieferöffner als auch Kieferschließer. Klinik: Ein Ausfall des kompletten N. trigeminus ist aufgrund der frühen Aufzweigung des Nervs sehr selten. Eher sind einzelne Äste betroffen, was auch bei fehlerhaft durchgeführten Lokalanästhesien beim Zahnarzt vorkommen kann. Eine entsprechende Läsion hat einen Sensibilitätsausfall im betroffenen Hautareal zur Folge. Ist der motorische Anteil des Trigeminus betroffen, resultiert auf der entsprechenden Seite eine Schwäche der Kaumuskulatur. Beim Kieferöffnen weicht der Unterkiefer zur Seite der Schädigung ab. Weit häufiger als ein Ausfall ist eine Überempfindlichkeit des N. trigeminus (Trigeminusneuralgie) zu beobachten. Hierbei können schon kleinste Berührungsreize heftigste Schmerzattacken im Hautareal des betroffenen Trigeminusanteil auslösen. Charakteristisch ist die Auslösbarkeit eines solchen Schmerzanfalls durch Druck auf den Austrittspunkt des entsprechenden Nervs (Foramina supraorbitale, infraorbitale oder mentale = Trigeminusdruckpunkte). 6. N. abducens (VI) (= Augenmuskelnerv) Faserqualität: rein somatomotorisch Innervationsort: innerviert motorisch den M. rectus lateralis und sorgt damit für eine Abduktionsbewegung des Auges Verlauf: Er verläßt den Hirnstamm zwischen dem Pons und der Pyramide. Er verläuft auf dem Clivus (= Knochenstück zwischen dem Foramen magnum und dem Türkensattel) aufwärts, durchbricht die Dura mater und verläuft lateral von der A. carotis interna durch den Sinus cavernosus nach vorne zur Fissura orbitalis superior, durch die er mit dem N. oculomotorius, N. trochlearis und den drei Ästen aus dem N. ophthalmicus in die Augenhöhle eintritt. Dort zieht er nach lateral zum M. rectus lateralis. Klinik: Eine Schädigung des N. abducens kann sehr leicht bei seinem Verlauf im Sinus cavernosus erfolgen, wo er bei pathologischen Prozessen besonders gefährdet ist, da er als einziger Hirnnerv mitten durch das Lumen dieses venösen Blutleiters zieht. Bei Läsionen des N. abducens kommt es zum einwärts Schielen. 7. N. facialis (VII) (= Gesichtsnerv) Faserqualität: speziell – viszeromotorisch speziell – viszerosensibel (sensorisch) allgemein – viszeromotorisch (parasympathische Fasern) (auch somatosensibel) Innervationsort: mimische Muskulatur über die speziell – viszeromotorischen Fasern die vorderen 2/3 der Zunge (dort befinden sich die meisten Geschmacksrezeptoren) über die sensorischen Fasern aus der Chorda tympani Tränen-, Submandibular- und Sublingualdrüse über die parasympathischen Fasern Verlauf: Der N. facialis besteht aus zwei Anteilen, einem Fazialisanteil und einem Intermediusanteil. Der Facialisanteil führt motorische Fasern für die Versorgung der mimischen Muskulatur und der Intermediusanteil parasympathisch – sekretorische Fasern sowie sensorische Geschmacksfasern. Intermedius- und Fazialisanteil verlassen den Hirnstamm am Kleinhirnbrückenwinkel separat voneinander und treten dann zusammen mit dem N. vestibulocochlearis durch den Porus acusticus internus in den inneren Gehörgang ein, indem sie den N. vestibulocochlearis bis zum Innenohr begleiten und dann in den Canalis facialis eintreten. Im Canalis facialis des Felsenbeins biegt der Nerv beinahe rechtwinklig nach hinten, seitlich um. Diese Stelle wird als äußeres Facialisknie (= Geniculum canalis/ nervi facialis) bezeichnet. Hier liegt das Ganglion geniculi für die sensorischen (Geschmacks-) Fasern. In diesem Ganglion erfolgt keine Umschaltung, es ist vielmehr funktionell einem Spinalganglion vergleichbar. Der Canalis facialis führt die Fazialisfasern über die Paukenhöhle hinweg in einem Bogen abwärts, bis sie unten an der Schädelbasis im Foramen stylomastoideum zwischen Processus mastoideus und Processus styloideus wieder erscheinen. Hier endet der Canalis facialis. In seinem Verlauf durch das Felsenbein verläßt der Intermediusanteil mit seinen parasympathisch- sekretorischen und sensorischen Fasern den N. facialis (als N. petrosus major und Chorda tympani). Die im Foramen stylomastoideum erschienen motorischen Nervenanteile ziehen nach vorne zu Glandula parotis und teilen sich in ihr in mehrere Äste auf (Plexus intraparotideus), die dann zur mimischen Muskulatur, einschließlich des Platysmas am Hals, ziehen. Äste: N. petrosus major (Ast des Intermediusanteils; parasympathisch) Verlauf: Der N. petrosus major verläßt am äußeren Facialisknie den N. intermedius mit präganglionären parasympathischen Fasern. Er zieht im Hiatus canalis nervi petrosi majoris zurück an die Schädelbasis und gelangt in die mittlere Schädelgrube. Nach kurzem Verlauf unter der Dura mater verläßt er die Schädelgrube durch das Foramen lacerum, hinter dem er sich mit einem Ast des N. petrosus profundus (sympathische Fasern) vereinigt. Gemeinsam gelangen sie durch den Canalis pterygoideus in die Fossa pterygopalatina, wo die präganglionären Fasern im Ganglion pterygopalatinum auf die postganglionären Fasern, das heißt auf das zweite Neuron umgeschaltet werden. Funktion: Innerviert die Glandula lacrimalis und die Glandulae palatinae und nasales. N. stapedius (rein motorisch) Verlauf: verläßt den N. facialis innerhalb des N. facialis Funktion: Innerviert den M. stapedius im Mittelohr. Chorda tympani (sekretorisch und sensorisch) Verlauf: Verläßt den Intermediusanteil kurz vor dem Foramen stylomastoideum. Sie zieht in einem eigenen Knochenkanal retrograd zum Mittelohr zurück, wo sie in einer Schleimhautfalte zwischen Hammerstiel und Amboß durch die Paukenhöhle (cavitas tympanica) zieht. Anschließend verläßt sie den Schädel durch die Fissura petrotympanica. Sie legt sich von hinten dem N. lingualis an und zieht durch die Fossa infratemporalis zum Ganglion submandibulare, wo die Nervenfasern von prä- auf postganglionär umgeschaltet werden. Funktion: Innerviert parasympathisch die Glandulae submandibularis und sublingualis und innerviert sensorisch die Geschmacksfasern aus den vorderen 2/3 der Zunge. N. auricularis posterior (rein motorisch) innerviert den M. occipitofrontalis und die Ohrmuschelmuskeln. R. stylohyoideus (rein motorisch) innerviert den M. stylohyoideus R. digastricus (rein motorisch) innerviert den Venter posterior des M. digastricus Plexus intraparotideus (rein motorisch) besteht aus folgenden Ästen, deren Namen bereits auf das motorische Zielgebiet hindeuten: Rr. temporales, zygomatici, buccales, marginalis, mandibulae, colli. Der R. colli anastomosiert mit dem aus dem Plexus cervicalis kommenden N. transversus colli. Der Plexus intraparotideus besteht aus den motorischen Fasern des N. facialis und innerviert die mimische Gesichtsmuskulatur. Klinik: Der N. facialis kann wegen seines komplexen peripheren Verlaufs an vielen Stellen geschädigt werden. Daraus resultiert ein jeweils unterschiedliches Symptommuster, das eine relativ genaue lokalisatorische Zuordnung der Schädigung ermöglicht. Kardinalsympton der Fazialisläsion ist immer: Lähmung der Gesichtsmuskulatur Hierbei hängt der Mundwinkel auf der betroffenen Seite herunter, die Falten auf der Stirn verstreichen, das Augenlid kann nicht mehr geschlossen werden u.a.. Weiterhin kommt es zum Austrocknen der Horn- und Bindehaut durch fehlenden Lidschluß und mangelnde Tränensekretion. Außerdem beeinträchtigt ein mangelnder Lippenschluß das Trinken und die Sprache. Je nach Ort der Störung kann es zu weiteren Ausfällen kommen, z.B. zur Störung der Geschmacksempfindung oder zur Hyperakusis (krankhafte Feinhörigkeit) 8. N. vestibulocochlearis (VIII) (Hörgleichgewichtsnerv) Faserqualität: speziell – somatosensibel (sensorisch) Innervationsort: Innenohr, der N. vestibulocochlearis ist zu einem Hörnerv und zum anderen für die Mitteilung von Körperlage und Körperbewegung zuständig. Verlauf: Er besteht aus dem N. vestibularis und dem N. cochlearis. Der N. vestibularis führt die Afferenzen aus den Sinneszellen der Cristae ampullares der Bogengänge sowie die der Maculae sacculi und utriculi (statische Reize = Gleichgewichtsbzw. Bewegungsempfindung). Er bildet im Meatus acusticus internus das Ganglion vestibulare. Der N. cochlearis beginnt an den Perikaryen im Ganglion cochleare, das sich als spiralisiertes Zellband dem Verlauf der Cochlea folgend im Innenohr befindet. Die Dendriten dieser Perikaryen enden an den Sinneszellen des Cortiorgans (= Hörorgan) (akustische = auditorische Reize). Beide Anteile des N. vestibulocochlearis treten im Meatus acusticus internus des Felsenbeins zu einem Nervenstamm zusammen und ziehen durch diesen bis zum Porus acusticus internus, an dem sie in die hintere Schädelgrube eintreten. Am Kleinhirnbrückenwinkel tritt der Nerv in den Hirnstamm ein, wo sich cochleäre und vestibuläre Fasern wieder trennen. Klinik: Bei einer Schädigung der Pars vestibulares kommt es zu Gleichgewichtsstörung mit Fallneigung zur gelähmten Seite hin, Schwindelerscheinungen sowie zur Übelkeit. Bei einer Schädigung der Pars cochlearis kommt es zu Hörstörungen bis hin zur Taubheit. 9 N.glossopharyngeus (IX) (= Zungenschlundnerv) Faserqualität: allgemein – viszeromotorisch (parasympathische Fasern) speziell – viszeromotorisch speziell – viszerosensibel (sensorisch) allgemein – viszerosensibel Innervationsort: Innerviert sensibel und sensorisch einen Teil der Zunge sowie sensibel und motorisch einen Teil des Schlundes Verlauf: Er tritt zusammen mit dem N. Vagus und dem N. accessorius im Sulcus lateralis posterior (dorsal von der Olive) aus dem Hirnstamm aus. Von dort aus zieht er abwärts zum Foramen jugulare und verläßt damit die Schädelhöhle. Noch innerhalb des Foramen jugulare bildet er zwei Ganglien: das kleinere und rein sensible Ganglion superius sowie das etwas größere, sensible und parasympathische Ganglion inferius. Der N. glossopharyngeus zieht dann in einem Bogen zwischen M. stylopharyngeus und M. styloglossus abwärts zur Zungenwurzel, wo er sich im hinteren Drittel der Zunge mit seinen Endästen verzweigt. Äste: N. tympanicus (parasympathisch, rein sensibel) Verlauf: Im Ganglion inferius zweigt der N. tympanicus vom N. glossopharyngeus ab. Der N. tympanicus gelangt durch den Canaliculus tympanicus in die Paukenhöhle, wo er mit den Nn. caroticotympanici (führen sympathische Fasern aus dem Plexus caroticus internus) den Plexus tympanicus bildet. Aus dem Plexus tympanicus geht der N. petrosus minor hervor, der durch ein Knochenkanälchen (Hiatus canalis N. petrosi minoris) erneut in die Schädelgrube gelangt, wo er in der mittleren Schädelgrube auf der vorderen Fläche der Felsenbeinpyramide und unter der Dura mater liegt. Durch das Foramen lacerum verläßt er die Schädelhöhle wieder und gelangt in die Fossa infratemporalis, wo seine Fasern im Ganglion oticum von präganglionären parasympathischen Fasern auf postganglionäre sekretorische Fasern verschaltet werden. Diese Fasern gelangen nach Aufnahme in den N. auriculotemporalis zur Glandula parotis. Funktion: Innerviert sensibel die Schleimhaut der Paukenhöhle, die Tuba auditiva und das Trommelfell. Über den N. petrosus minor innerviert er parasympathisch die Glandula parotis. Rr. pharyngei beteiligen sich zusammen mit den Ästen aus dem N. vagus und Sympathikusfasern an der Bildung des Plexus pharyngeus. R. sinus carotici (parasympathisch, sensibel) zieht abwärts zur Carotisgabelung, wo er sensibel die Chemorezeptoren des Glomus caroticum (CO2 – O2 – Partialdruckmessung im Blut) und die Pressorezeptoren im Sinus caroticus (Blutdruckmessung) versorgt. R. m. stylopharyngei (motorisch) innerviert den gleichnamigen Muskel Rr. tonsillares (gemischt) innervieren sensibel die Tonsilla palatina und das Palatum molle innervieren motorisch die Mm. palatoglossus, palatopharyngeus, salpingopharyngeus Rr. linguales (sensibel und sensorisch) innervieren das hintere Zungendrittel mit Geschmacksfasern Klinik: Beim Ausfall des N. glossopharyngeus kommt es unter anderem zum Geschmacksverlust (betrifft vor allem die Wahrnehmung der Qualität bitter) im hinteren Zungendrittel und zur Tachykardie (= beschleunigter Herzschlag). Weiterhin kommt es zu sensiblen Ausfällen im oberen Pharynxbereich (Ausfall des Würgereflexes) und das Gaumensegel kann nicht mehr richtig angehoben werden. Das führt dazu, daß das Gaumenzäpfchen zur gesunden Seite abweicht. 10. N. vagus (X) Faserqualität: allgemein – viszeromotorisch (größter parasympathischer Nerv des Körpers speziell – viszeromotorisch allgemein – viszerosensibel speziell – viszerosensibel (sensorisch – gustatorisch) allgemein – somatosensibel Innervationsort: er ist der Hirnnerv mit dem größten Innervationsgebiet und reicht als einziger bis hinab in den Brust- und Bauchraum Verlauf: Der N. Vagus tritt lateral hinter der Olive aus der Medulla oblongata aus und verläßt anschließend mit dem N. glossopharyngeus und dem N. accessorius durch das Foramen jugulare in die Schädelhöhle, wobei er wie der N. glossopharyngeus ein kleineres somatosensibles Ganglion superius und ein größeres viszerosensibles Ganglion inferius ausbildet. Im weiteren Verlauf des Nervs kann man einen Kopf-, einen Hals-, einen Brustund einen Bauchteil unterscheiden. Im Halsbereich verläuft der N. vagus in der Vagina carotica zwischen der V. jugularis interna und der A. carotis interna liegend abwärts. Der weitere Verlauf des rechten und linken N. vagus ist unterschiedlich. Der rechte N. vagus verläuft vor der A. subclavia dexter und anschließend zwischen der V. brachiocephalica und dem Truncus brachiocephalicus liegend zur rechten Seite der Trachea. Der linke Vagus verläuft, nach dem er den Brustkorb erreicht hat, zwischen der A. carotis communis und der A. subclavia sinistra. Das Innervationsgebiet des Nervus endet am Cannon-Boehmscher-Punkt an der linken Kolonflexur. Äste: R. meningeus (sensibel) geht vom Ganglion superius aus und zieht zur Dura der hinteren Schädelgrube R. auricularis (sensibel) geht innerhalb des Ganglion superius aus dem N. Vagus ab. Durch den Canaliculus mastoideus gelangt er in die Schädelhöhle zurück und durch die Fissura tympanomastoidea zum hinteren Ohrbereich. Er innerviert den äußeren Gehörgang und das Trommelfell. Rr. pharyngeales (motorisch, parasympathisch, sensibel) diese Äste des N. vagus bilden mit Ästen aus dem N. glossopharyngeus und dem Sympathicus den Plexus pharyngeus. Aus dem Plexus pharyngeus werden motorisch die Mm. constrictor pharyngis superior und medius, palatoglossus, palatopharyngeus, levator veli palatini und uvulae innerviert. Parasympathisch (= sekretorisch) werden die Glandulae pharyngei innerviert und sensibel die Pharynxschleimhaut. N. laryngeus superior (gemischt) geht unterhalb des Ganglion inferius aus dem N. vagus ab. Er zieht zunächst medial von der A. carotis interna liegend zum Cornu majus des Os hyoideum, wo er sich in den R. internus und externus teilt. Der R. internus gelangt mit der A. laryngea superior durch die Membrana thyrohyoidea ins Kehlkopfinnere, wo er sensibel die Kehlkopfschleimhaut oberhalb der Rima glottidis innerviert. Der Ramus externus innerviert motorisch die Mm. constrictor pharyngeus inferior und cricothyroideus. Rr. cardiaci cervicales superiores und inferiores (parasympathisch) sie gelangen entlang der A. carotis communis zum Herzen, wo sie den Plexus cardiacus bilden. N. laryngeus recurrens (parasympathisch, motorisch) der rechte N. laryngeus recurrens verläßt den N. vagus dexter etwa in Höhe des Eintritts in den Thorax und umschlingt die A. subclavia. Der linke N. laryngeus recurrens geht auf dem Arcus aortae aus dem N. vagus sinister ab und zieht um das Lig. arteriosum. Rechts und links ziehen die beiden Nerven zwischen der Trachea und dem Oesophagus liegend aufwärts, wo sie dorsal der Schilddrüse verlaufen und nach Abgabe kleinerer Äste als N. laryngeus inferior enden. Er innerviert parasympathisch Herz, Oesophagus und Trachea; motorisch alle Kehlkopfmuskeln mit Ausnahme des M. cricothyroideus. Im weiteren Verlauf gibt der N. Vagus noch mehrere Äste ab. Klinik: Die komplette Lähmung des N. vagus ist klinisch nicht sehr häufig. Es kommt dann zu einer Tachykardie, zu Spasmen im Oesophagus und im Magenbereich, zu Schluckbeschwerden etc.. Beim Ausfall des N. laryngeus recurrens z.B. in folge eines Aneurysmas des Arcus aortae oder ein Bronchialkarzinom, die den Nerv komprimieren können, kommt es zu einem einseitigen Funktionsverlust der Kehlkopfmuskeln und damit zur Heiserkeit. Über den R. auricularis kann man den N. vagus reizen (kaltes Wasser in den äußeren Gehörgang schütten), was zu reflektorischen Reaktionen (Husten, Erbrechen) führen kann. 11. N. accessorius (XI) Faserqualität: speziell – viszeromotorisch Innervationsort: innerviert motorisch die Mm. trapezius und sternocleidomastoideus Verlauf: Der N. accessorius ist nur bedingt zu den Hirnnerven zu rechnen. Er geht aus zwei verschiedenen Ursprüngen hervor: Radices craniales, die direkt aus dem Hirn entspringen, und Radices spinales, die im Zervikalmark entspringen. Durch das Foramen magnum gelangen die Radices spinales in die Schädelhöhle. Dort bilden sie vorübergehend mit den Radices craniales einen gemeinsamen Stamm, Truncus n. accessorii, der durch das Foramen jugulare aus der Schädelhöhle austritt und sich alsbald wieder in einen R. internus und externus aufteilt. Der R. externus innerviert motorisch die Mm. trapezius und sternocleidomastoideus. Der R. internus führt dem N. vagus zwischen Ganglion superius und Ganglion inferius die Fasern der Radices craniales zu. Klinik: Eine Schädigung des N. accessorius kommt nicht selten bei Halsverletzungen, großen Operationen in diesem Bereich oder auch nur bei operativer Entfernung eines Lymphknotens im lateralen Halsdreieck vor, da hier der Nerv unter der Haut verläuft. Bei einer Läsion des N. accessorius kommt es zu einer Schiefhaltung des Kopfes zur kontralateralen Seite, weiterhin ist das Seitwärtsheben des Arms über die Horizontale deutlich behindert. 12. N. hypoglossus (XII) (= Unterzungennerv) Faserqualität: rein somatomotorisch Innervationsort: innerviert innere und äußere Zungenmuskeln Verlauf: Der N. hypoglossus entspringt als einziger Hirnnerv vor der Olive aus der Medulla oblongata. Er tritt mit mehreren Wurzeln aus. Durch den Canalis hypoglossi verläßt er die Schädelhöhle, zieht dann zwischen A. carotis interna und V. jugularis interna hindurch zum Zungengrund, in den er lateral vom M. hyoglossus eintritt. Auf seinem Weg zum Zungengrund überkreuzt er bogenförmig die A. carotis externa (= Arcus hypoglossi). Er verteilt sich anschließend mit seinen Endästen in der gesamten Zungenmuskulatur. Klinik: Eine Schädigung des Hypoglossus ist leicht zu diagnostizieren, da er als einziger Nerv motorisch die Zunge versorgt. Die Zunge weicht beim Herausstrecken zur erkrankten Seite ab. Es ergeben sich Schwierigkeiten beim Sprechen, Essen und Schlucken. © 2000 Tim Meißler