1. - Amylase (auch Ptyalin genannt)
Werbung
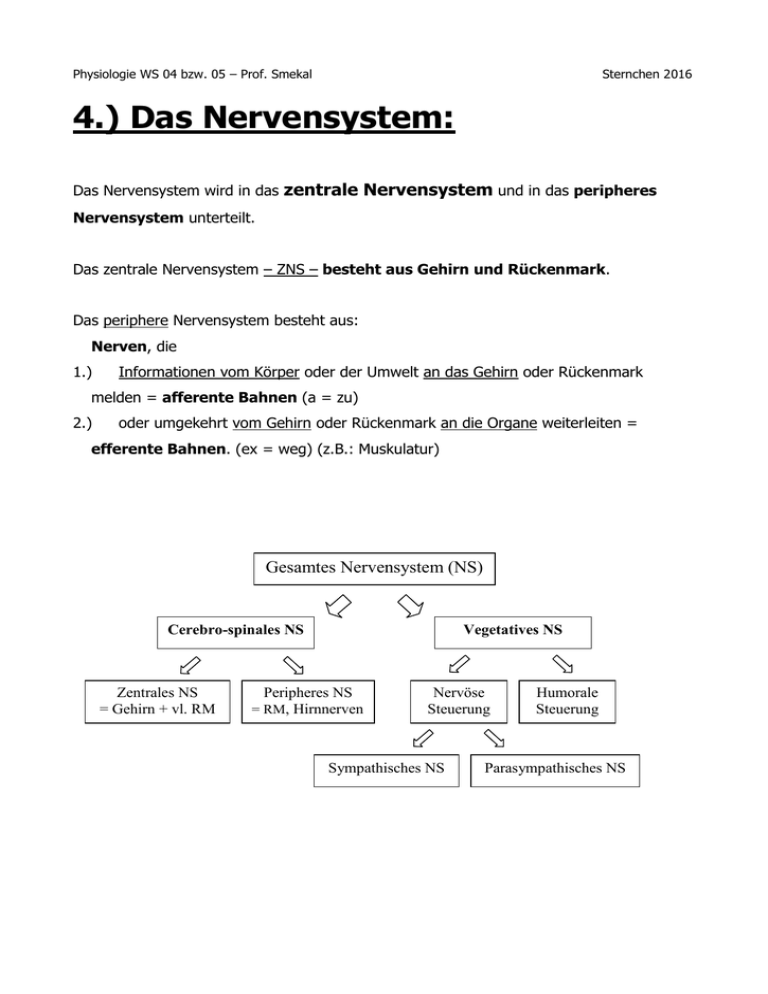
Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 4.) Das Nervensystem: Das Nervensystem wird in das zentrale Nervensystem und in das peripheres Nervensystem unterteilt. Das zentrale Nervensystem – ZNS – besteht aus Gehirn und Rückenmark. Das periphere Nervensystem besteht aus: Nerven, die 1.) Informationen vom Körper oder der Umwelt an das Gehirn oder Rückenmark melden = afferente Bahnen (a = zu) 2.) oder umgekehrt vom Gehirn oder Rückenmark an die Organe weiterleiten = efferente Bahnen. (ex = weg) (z.B.: Muskulatur) Gesamtes Nervensystem (NS) Cerebro-spinales NS Zentrales NS = Gehirn + vl. RM Vegetatives NS Peripheres NS = RM, Hirnnerven Nervöse Steuerung Sympathisches NS Humorale Steuerung Parasympathisches NS Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Das Neuron = Nervenzelle Der Zellkörper von Neuronen (= Nervenzellen) besitzt charakteristische Fortsätze: das Axon (Syn.:Neurit) und die Dentriten. Das Axon: ● kann in der Länge zwischen 100µm und 1 m variieren ● An seinem Ende ist es verzweigt und bildet dort die Axonterminalen aus. (= Nervenenden, enden meist an Synapsen, Impulse werden verschaltet) ● In vielen Fällen werden zuvor auch noch Kollateralen abgegeben. ● In den meisten Fällen ist das Axon von einer Myelinhülle (Markscheide) umgeben. ● Diese „Myelinscheide“ dient zur Erhöhung der Nervenleitgeschwindigkeit, denn das Axon (Neurit) ist das Ende der Nervenzelle, über das Informationen zu anderen Nervenzellen oder zu Effektorganen (z.B. Muskeln) geleitet werden Die Dendriten nehmen über synaptische Kontakte Informationen von anderen Neuronen (evtl. auch von Sinneszellen) auf. Allerdings sind auch andere Strukturen der Nervenzelle-Membran zu einer derartigen Informationsaufnahme befähigt. Dazu sind Zellmembranen mit tausenden Synapsen bedeckt. Nervenzellen können Informationen über Dentriten mit vielen Synapsen vernetzen. Der Zellkern der Nervenzelle Besonderheit: ✗ Enthält Desoxyribonucleinsäure (DNA) und Ribonucleinsäure (RNA) ✗ die Zellkerne haben die Fähigkeit zur Mitose verloren (= Fähigkeit, sich zu teilen) eine spontane Regeneration findet im Nervengewebe daher – und aus anderen Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Gründen – nicht statt. z.B.: Problem nach Schlaganfall (Irgendein Areal im NS ist ausgefallen) 1.) Hirnmassenblutung bei Hochdruckpatienten, Rauchern, ... – 2.) durch ein Blutgerinsel wird das Hirngewebe geschädigt -> Folge: Lähmung Hirninfarkt - Ein Gefäß wird aufgrund einer Verkalkung verschlossen - daher wird ein Areal nicht mehr mit Blut versorgt - NZ sterben ab -> Folge: Lähmung (in den meisten Fällen können andere NZ die Funktionen der abgestorbenen NZ übernehmen) Besonderheiten der Energieversorgung von Nervenzellen: (funktioniert über KH – Glukose) Für die Energiebereitstellung sind die Mitochondrien zuständig, die Adenosintriphosphat (ATP) resynthetisieren. Besonderheit: ✔ ✔ Nervenzellen können kein Glykogen speichern --> kurzfristige Unterbrechung der Blutzufuhr (Versorgung mit Glukose) zum Gehirn kann zu Bewusstlosigkeit (evtl. sogar zu irreversiblen Hirnschäden) führen..., denn NZ sind auf ständige Aufrechterhaltung des Blutzuckerspiegels angewiesen. Wenn nicht: Hyperglykämie) Die Gliazellen: Gliazellen strukturieren während der Ontogenese das Hirnwachstum (z.B. Bildung von Markscheiden) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Def. Ontogenese: Nach E. Haeckel (1912) versteht man darunter die Entwicklung des Individuums und zwar in körperlicher als auch in seelisch-geistiger Hinsicht. Am ausgereiften Gehirn dienen sie der Erhaltung des notwendigen Milieus um die Neurone: ● sie regulieren pH, K+- Konzentration ● sie stellen Verbindung zwischen Blutgefäßen und Nervenzellen her ● sie schirmen die synaptischen Regionen ab (Synapsen) ● sie regulieren Aufnahme von Transmittern und Vorstufen von Transmittern (Transmittersynthese) ... Rezeptoren: - Sensorenzellen – sind hochspezialisierte Zellen, die besonders empfindlich für bestimmte Reize (Licht, Schall Duftstoffe, Wärme, Kälte…) sind. – Für diese „adäquaten“ Reize haben sie eine außerordentlich niedrige Reizschwelle. Der Reiz wird durch verschiedene Vorgänge in ein körpereigenes Signal umgesetzt >> Veränderung des Membranpotentials (siehe später) der Sinneszelle. Diese Veränderung (Rezeptorpotential) kodiert die Reizstärke. Reize werden aufgenommen -> Membranpotential wird verändert -> Gehirn registriert es Lokalisation: meist spezielle Ausbildungen einer dendritischen Zone Funktion: der Rezeptor stellt das Zwischenglied zwischen Reiz und Reizantwort dar Energieformen, die in einem Rezeptor umgesetzt werden können: mechanisch (Druck, Berührung) hermisch (Erwärmung) elektromagnetisch (Licht) chemisch (Geruch, Geschmack, O2-, CO2-Gehalt des Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Blutes)Rezeptoren in einem bestimmten Sinnesorgan reagieren mit wesentlich niedrigerer Schwelle auf bestimmte Energieformen als auf andere (adäquater >< inadäquater Reiz) Bei Laktatproduktion: vermehrter CO2-Gehalt -> Rezeptoren registrieren das chemisch und bewirken über das Gehirn eine Veränderung der Atmung Rezeptorentypen: Für alle möglichen Sinne gibt es Rezeptoren (z.B.: klebrig) ● Rezeptoren für spezielle Sinne (Gesicht, Gehör, Geruch, Geschmack) ● Rezeptoren für Dreh- und Linearbeschleunigungen ● Rezeptoren für Hautsinne (Berührung, Druck, Schmerz, Kälte, Wärme) ● Rezeptoren für viszerale Sinne (weiter innen liegend) = Viszerale Rezeptoren (Muskeldehnung, Sehnendehnung, Gelenksstellung, arterieller Blutdruck, zentraler Venendruck, Lungendehnung, Bluttemperatur, O2-Parialdruck im Blut, pH des Liquors, osmotischer Druck des Plasmas, a-v Glucosedifferenz, …) Die Aufnahme und Verarbeitung von Informationen aus den Hals- , Brustund Baucheingeweiden wird als viszerale Sensibilität bezeichnet. Sensorische Meldungen aus den Eingeweiden werden vom ZNS überwiegend für Kontroll- und Regelprozesse benutzt. ● Sie führen bei normaler Funktion kaum zu bewussten Empfindungen, aber können bei Erkrankungen Schmerzen verursachen (Man bemerkt sie, wenn etwas im Körper nicht stimmt) z.B.: Nieren, Gallenkolik (Urspung sehr schlecht zu Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 orten)Telerezeptoren (registrieren entfernte Vorgänge: Auge, Ohr, olfaktorische Membran): Informationen zu anderen Informationen verbinden , z.B.: Entfernungen abschätzen ● Exterorezeptoren (für unmittelbare äußere Umgebung, Information der Umgebung) – freie Nervenendigungen, Meisner-Körperchen, … ● Interoceptoren (für inneres Milieu) Rezeptoren in der Wand von großen Arterien, Venen, Herz, Lunge, Rezeptoren in der Wand von Gehirnzellen, Geschmacksknospen (liefern Informationen weiter, ohne dass der Mensch es merkt, z.B.: Steigerung des Blutdrucks) ● Proprioceproren - informieren über Lage des Körpers: Muskelspindel, GolgiSehnenorgan, Nervenendigungen um Gelenke (also in Sehnen, Gelenken usw. ● Temperaturrezeptoren: a.) Wärmerezeptoren b.) Kälterezeptoren Durch Abkühlung oder Erwärmung der Haut sowie der oberflächlichen Schleimhäute lassen sich Temperaturempfindungen auslösen, die entgegengesetzte Qualitäten, nämlich Kälte und Wärme, aufweisen. Innerhalb dieser Qualitäten gibt es zahlreiche Abstufungen. ● Druck (=Mechano-) rezeptoren: Aufgrung übereinstimmender Funktionsmerkmale (Druck, Spannung, Berührung, Vibration) können sie in große Gruppen eingeteilt werden / in bestimmte Zonen des Körpers. - Intensitätsdedektoren - Geschwindigkeitsdedektoren - Beschleunigungsdedektoren usw. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Unterschiedliche Schwellen der Druckrezeptoren: 1.) Druckschwelle 2.) Zweipunktschwelle (= kleinster Abstand, der räumlich unterschieden werden kann) ● Schmerzrezeptoren: Rezeptoren, die auf gewebsschädigende Reize reagieren haben eine hohe Reizschwelle. d.h.: sie registrieren normalerweise nur Verletzungen. Nach mehrfacher Reizung oder in entzündetem Gewebe erhöhen sie ihre Empfindlichkeit (z.B.: reagiert man bei einer Schwellung oder Entzündung auf Druck sensibler) Sensibilität: Die Aufnahme von Informationen durch Rezeptoren sowie deren Verarbeitung im ZNS wird als Sensibilität bezeichnet. Je nach Lage der Rezeptoren in der Haut, in tieferen Geweben wie Muskeln und Gelenken sowie in den Eingeweiden unterscheidet man: ➢ Oberflächensensibilität (glatt, rau, ...) ➢ Tiefensensibilität (Druck, ...) ➢ Viszerale Sensibilität (Information aus den Eingeweiden: z.B.: Schmerzreize – schwer zu beurteilen) Abgrenzungen gegenüber den Sinnesbereichen: ✔ Hören ✔ Sehen ✔ Riechen ✔ Schmecken (als Beurteilung von Geschmacksrichtungen) Die Haut ist auch ein hochempfindliches Sinnesorgan, über das unterschiedliche Empfindungen vermittelt werden. Über die Haut ausgelöste Empfindungen: Physiologie WS 04 bzw. 05 – Prof. Smekal – Tastsinn – Temperatursinn – Schmerzsinn – Wahrnehmung von Oberflächenstrukturen durch aktives Belasten Sternchen 2016 Ad Tastsinn: Durch nicht schädigende mechanische Reize lassen sich auf der Haut mehrere qualitativ unterschiedliche Empfindungen auslösen: Kitzeln, Berührung, Vibration, Druck und Spannung. Sie werden auch als taktile Empfindungen bezeichnet. Empfindungen der Haut: Auch zahlreiche Eigenschaften von Gegenständen könnenn nur über die Hautsinne erfasst werden. z.B.: Gewicht, Temperatur, Härte, Rauhigkeit, Feuchtigkeit, Klebrigkeit und Elastizität. Aus der Verknüpfung derartiger Empfindungen setzt sich beim aktiven Belasten die Struktur- und Formwahrnehmung zusammen. (Durch Erfahrung kann man Reize wahrnehmen) Die Empfindlichkeit gegenüber den unterschiedlichen Reizen ist nicht gleichförmig über die Haut verteilt, sondern Punkte höherer Empfindlichkeit sind von Abschnitten relativer Unempfindlichkeit umgeben. Diese Sinnespunkte liegen in empfindlichen Hautarealen (Gesicht, Hände,...) dichter als in unempfindlichen (Rücken). Das von einem Rückenmarksegment und den zugehörigen Spinalnerven sensibel versorgte Hautareal heißt Dermatom. Die Dermatome sind überlappend. (wenn ein Schmerz empfunden wird, kann das Gehirn ihn orten). Empfindungen in Dermatomen können ausfallen (d.h. sie überlappen nicht mehr) -> Gefühlstaubheit und Abnahme der Empfindung (Hypästhie) und Hautareale ohne Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Empfindung (Anästhie) Die von einem Spinalnerv versorgten Knochen und Muskeln nennt man Sklerotome und Myotome. Dermatome, Sklerotome und Myotome liegen nie genau übereinander. Die Reizentstehung (Das Ruhepotential) Interstitium: Na+:145mmol/l Cl–:120mmol/l nur wenig K+, A– K+ - Konzentration hoch niedrig Asind elek Intrazellulär-Raum K+: 155 mmol/l A-: 155 mmol/l nur wenig Cl-, Na+ trost atisc Intrazellulär-Raum h Zellmembran gebunden (können nicht durch. -> Grund für die Ladung Unter Normalbedingung neg. ● Unter Ruhebedingungen sind funktionell nur die Kaliumkanäle offen ● Die Kaliumionen diffundieren auf Grund der bestehenden Konzentrationsdifferenz nach außen Sie werden jedoch von ihren Gegen-Ionen (nicht-permeable Proteinanionen) zurückgehalten (Das Zellinnere ist gegenüber der Zelloberfläche negativ geladen)Das Aktionspotential Interstitium Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Durchlässigkeit für Natrium nimmt sprunghaft zu --> Na+ strömen ins Zellinnere -> es kommt zu AP (überschüssige positive Ladung = „Overshoot“) Überschreiten des Schwellenpotentials „firing level“ >> Depolarisation Das Zellinnere, das in Ruhe gegenüber der Zelloberfläche negativ geladen ist wird durch Na+ plötzlich positiv geladen = „Overshoot“ Reiz trifft auf einen Rezeptor >> an der entsprechenden Nervenfaser erfolgt die Depolarisatoion eines Bestandspotentiales. (Im Bereich der NZ) Ist die Depolarisation groß genug, dann wird der sog. „firing-level“ erreicht und ein Reizpotential gebildet >> An Rezeptoren: Größe der Depolarisation ist abhängig von der Reizintensität > Der auf den Rezeptor wirkende Reiz muss eine bestimmte Mindestgröße, eine bestimmte Mindestdauer und eine bestimmte Mindest-Anstiegssteilheit besitzen >> Depolarisierung der Nervenfaser am ersten Schnürring (= Aktionspotential). + 35 mV Das Aktionspotenzial „Overshoot“ +/– 0 mV – 55 mV „firinglevel“ – 70 mV Latenzperiode Dauer des Aktionspotentials: ● Markreiche Nervenfaser: 1 msec ● Herzmuskulatur: Skelettmuskulatur: Nervenfaser: 100 msec 10 msecDie nichtmyelinisierte „Refraktärperiode“ Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Das Axon ist der Ausgang eines Neurons. Die Axone sind von Schwann-Zellen bzw. Oligodendroglia umgeben. (= Schwann´sche Zelle) Dabei verlaufen dünne Axone bündelweise in einem Verband von Schwann-Zellen. Die myelinisierte Nervenfaser: Um myelinisierte Fasern wickeln sich Schwann-Zellen in mehrfachen Schichten und bilden die sog. Myelinscheide (Markscheide) Die Myelinscheide besteht im Wesentlichen aus mehrfachen Lipid-Doppelschichten der Zellmembran der Schwann-Zelle >> hoher elektrischer Widerstand. Dies hat Konsequenzen für die Erregungsfortleitung an der Nervenfaser. Eine Schwann-Zelle umhüllt das Axon auf eine Länge von 1 – 2 mm, so dass viele Schwann-Zellen das Axon perlenschnurartig einhüllen. Zwischen den einzelnen Schwann-Zellen, am Ranvier-Schnürring, liegt die Axonmembran offen und ist von Extrazellulärflüssigkeit umspült. A: nichtmyelisierte Axone AxoneErregungsfortleitung Nervenfaser: B: myelinisierte an der nicht-myelinisierten Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Theoretisch müsste die Erregung in beide Richtungen funktionieren – tut sie aber nicht >> Refraktionsperiode Überleitung in diese Richtung nicht möglich. ● Depolarisation einer Nervenzellregion ● gegenüber unerregten Nachbarbezirken besteht ein Potentialunterschied von 100 mV ● Weiterleitung in Richtung des Gefälles ● Dieser Ionenfluss verschiebt das dortige Membranpotential in Richtung Depolarisation. ● Dies wiederum ist der Ausgangspunkt für ein erneutes Übergreifen der beschriebenen Prozesse auf den nächsten, noch unbeeinflussten Membranabschnitt usw. Die Erregung breitet sich aufgrund der Refraktärphase nur in eine Richtung aus. Die Depolarisation greift über. Erregungsfortleitung an der myelinisierten Nervenfaser: Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● Bei der myelinisierten Faser können im Bereich der Myelinisierung keine Ströme fließen ● Depolarisierung erst am nächsten Schnürring (denn sie “pflanzen” sich von Schnürriing zu Scnürring fort – viel schneller) ● Außerdem enthält die Schnürringmembran besonders viele spannungsabhängige Na+ - Kanäle, so dass nach Überschreiten der Schwelle dort der Na+ - Einstrom ganz massiv erfolgen kann. ● Das Aktionspotential überbrückt an der markhaltigen Faser ein eine größere Strecke ● Die Erregungsfortpflanzung ist sprunghaft = saltatorisch. Konsequenzen: Leitungsgeschwindigkeiten: Myelisierte Nervenfasern: bis zu 120m/s (ca.430km/h) Nichtmyelinisierte Nervenfasern: nur aus 0,5 – 2m/sBei der Leitungsgeschwindigkeit spielt aber auch der Axondurchmesser eine Rolle, denn mit zunehmendem Durchmesser sinkt der elektrische Längswiderstand. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Die Synapsen: Die Einzelleistungen von Zellen ergeben nur dann ein sinnvolles Ganzes, wenn die Zellen kooperieren können. Dazu müssen Nachrichten ausgetauscht werden. Dabei spielen die Synapsen als Kontaktstellen zwischen verschiedenen Nervenzellen eine große Rolle. Impulse von mehreren 1000 NZ müssen zu einem Gesamtimpuls zusammengesetzt werden (elektrische Spannungen werden übergeleitet) Die Synapsen-Typen: 1.) Elektrische Synapsen ● offene Poren zwischen zwei benachbarten Zellen (winziger Spalt von 2nm) (wo Synapsen sich berühren, entstehen Poren) ● Der Bereich dieser Membranannäherungen wird als „Gap junction“ bezeichnet. ● Sie erlauben einen Ionenstrom, wenn ein Potentialgefälle zwischen beiden Zellen besteht. ● Es können also Aktionspotentiale übertragen werden. 2.) Chemische Synapsen ● Wirkungsprinzip: Im Fall der chemischen Synapse erfolgt die Übertragung des Reizes indirekt durch chemische Überträgerstoffe = Neurotransmitter (in Bläschen=Vesikel). Neurotransmitter werden präsynaptisch freigesetzt und führen an der postsynaptischen Membran zu einer Depolarisierung. ● Der Rezeptor des Neurotransmitters setzt den chemischen Impuls in einen elektrischen um, sodass er weitergeleitet werden kann. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● Die Reize (Informationen) werden meist in äußerst komplizierten neuronalen Netzwerken verarbeitet. ● Diese Netzwerke sammeln, verteilen, unterdrücken ... Informationen ● Es gibt erregende und hemmende Reize ● Beispiel: ZNS, Entstehung komplexer Bewegungsmuster ... ● Konvergenzen: z.B.: Zusammenlaufen vieler präsynaptischer Neurone zu einem postsynaptischen Neuron (motorische Endstrecke) ● Divergenzen: z.B.: Aufzweigung eines präsynaptischen Neurons in mehrere Äste (wichtiges Schaffungsprinzip des ZNS) An einer Synapse werden Nachrichten, die als Serien von Aktionspotentialen einlaufen, aufgenommen, indem sie vom ersten (präsynaptischen) Neuron auf ein zweites (postsynaptisches) Neuron übertragen werden. (umgeschaltet) ● direkt: elektrische Überleitung ● indirekt: durch chemische Überträgerstoffe möglich (Botenstoffe) Reflexe: a.) Monosynaptischer Reflexe ● Bei Dehnung eines Skelettmuskels kommt es zu einer Kontraktion (Dehnungs-Reflex oder Muskel-Eigenreflex) ● Der wirksame Reiz ist die Dehnung des Muskels, das beteiligte Sinnesorgan ist die Muskelspindel (reagiert auf Dehnung) ● In der Spindel gebildete Impuls werden dem ZNS zugeleitet ● Somit: Umschaltung auf motorische Neurone desselben Muskels --> Kontraktion Dehnungsreflexe sind die einzigen monosynaptischen Reflexe im Organismus!!!b.) Polysynaptischen Reflexe (alle anderen Reflexe) ● Polysynaptische Reflexbögen weisen komplizierte Verzweigungen auf Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 (viele Synapsen: viele Informationen werden verschaltet) ● Beispiel: Flucht-Reflex („withdrawal reflex“) (Herdplatte) ● Entstehung: z.B.: als Antwort auf einen Schmerz: Reiz im Bereich von Haut, Subcutis oder Muskel ● Ablauf: Kontraktion der Beuger und Hemmung der Strecker (Körperteil wird gebeugt --> vom Reiz weggezogen) ● Erfolgt automatisch, man muss nicht darüber nachdenken. Das Nervensystem (Unterteilung nach funktionellen Gesichtspunkten) Gesamtes Nervensystem (NS) Cerebro-spinales NS Zentrales NS = Gehirn + vl. RM Vegetatives NS Peripheres NS = RM, Hirnnerven Nervöse Steuerung Sympathisches NS Humorale Steuerung Parasympathisches NS Das vegetative/autonome Nervensystem (VNS): Alle Organe des Körpers, außer der Skelettmuskulatur, sind vom vegetativen Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Nervensystem innerviert. Neben den Hormonen (humoraler Weg) besteht damit ein zweiter Weg zur Steuerung der Zellfunktionen der inneren Organe (schnellerer, direkterer Zugriff) Aufgaben: 1) Verknüpfung von Informationen aus dem zentralen NS („Innenwelt“) mit Organfunktion 2) Steuerung der Erhaltung und Regulationsvorgänge im Organismus Änderung von Organfunktionen beim Lagewechsel (Orthostase) Startreaktion bei Arbeit Homöostatische Regulation Regulation der Hautdurchblutung Schweißsekretion bei Thermoregulation wichtige Funktion für Kreislaufreflexe, Ma./Da.-Trakt, Blasenentleerung, … Das zentrale VNS Unter den zentralen Anteilen VNS ist eine Rangordnung zu erkennen: 1) Limbisches System 2) Hypothalamus 3) Vegetative Zentren im Mittelhirn, verlängertes Rückenmark, Rückenmark Limbisches System Hypothalamus Medulla oblongata Rückenmark Erfolgsorgane Limbisches System (Allocortex) Phylogenetisch der älteste Teil der Hirnrinde. Funktionell besteht eine enge Beziehung zum Hypothalamus. Weiters ist es mit allen Regionen des Großhirns verschaltet, auch mit den Sinnesorganen. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Funktion: (zusammen mit dem Hypothalamus) Steuerung emotioneller Verhaltensweisen (Furcht/Sicherheitsgefühl, Wut/Gelassenheit, Drang/Meidung ...) Nahrungsaufnahmeverhalten, Wasserhaushalt Konstanthaltung der Körpertemperatur Sexuelles Verhalten Biologische Rhythmen : Zirkadiane Schwankungen (Hormone, Temperatur), Menstruation, Schlaf/Wachrhythmus usw. (viele Hormone haben einen Rhythmus, werden z.B.: am Abend vermehrt ausgeschüttet) Hypothalamus Umfasst mehr oder weniger, gut abgegrenzte Nervenzellansammlungen (Hypothalamuskerne) am Boden und im unteren Teil der Seitenwände des dritten Ventrikels. Die wichtigsten Funktionen sind: ● Regulation der Nahrungsaufnahme – im Hypothalamus befinden sich ein Hungerzentrum und ein Sattheitszentrum. Das Hungerzentrum ist dauernd aktiv. Sattheit tritt auf, wenn das Hungerzentrum durch das Sattheitszentrum gehemmt wird. Wenn diese Funktion gestört ist: extremes Hungergefühl --> Übergewicht ● Regulierung der Wasseraufnahme: Im Hypothalamus reagieren Osmorezeptoren auf einer Erhöhung der Osmolarität >> DurstTemperaturregulation (Abküglungs- und Erwärmungszentrum) ● Steuerung der Hypophysenfunktion durch Bildung von Oxytocin und Adiuretin Vegetatives zentrales NS Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Mittelhirn: Vegetative Zentren für Pupillenreflex Vegetative Zentren für Akkomodation des Auges Verlängertes Rückenmark (Medulla Oblongata): Lebenswichtige Zentren für Regulation von Herz, Kreislauf und Atmung (Inspirations- und Expirationszentrum, Herzhemmungszentrum, Vasomotorenzentrum) --> ihre Schädigung führt meist zum Tod Reflexzentren für Nahrungsaufnahme und Schluckreflexe: Kauen, Schlucken, Speichelfluss, Würgen, Erbrechen, Husten, Niesen, (vitale Reflexe) Ursprungsgebiet des cranialen Teils des Parasympathikus Vegetative Anteile des Rückenmarks: Ursprungsgebiet des Sympathikus Ursprungsgebiet des sacralen Teils des Parasmpathikus Sympathikus und Parasympathikus Der Sympathikus nimmt seinen Ursprung der Mitte des Rückenmarks und verzweigt sich über weite Teile des Körpers. Der Parasympathikus entspringt aus den übrigen Bereichen des Rückenmarks. Auch er ist stark verzweigt und innerviert im wesentlichen dieselben Organe.Das VNS ist in der Peripherie dadurch charakterisiert, dass die Axone noch einmal außerhalb des ZNS mit einem weiteren Neuron synaptisch verschaltet werden (--> weitere Feinabstimmungen finden statt). Diese Umschaltung erfolgt in den sog. Ganglien. Prinzipiell unerscheidet man 2 Systeme, die durch sehr komplexe Aufgaben Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 gekennzeichnet sind: Sympathikus und Parasmpathikus (erreichen zum Teil dieselben Erfolgsorgane, haben aber eine unterschiedliche Wirkung) Die Neurone vor der Verschaltung (innerhalb des ZNS) werden deshalb als präganglionäre Neuronen bezeichnet. Die Neurone nach der Verschaltung bezeichnet man als postganglionäre Neurone. Die präganglionären Neurone des Sympathikus liegen in den Brust- und LendenSegmenten des Rückenmarks. Die des Parasmpathikus (N. vagus) liegen im Hirnstamm (kranialer Teil) und im untersten (sakralen) Teil des Rückenmarks. (beim Kreuzbein) Wenn der Sympathikus gereizt wird, werden Transmitter ausgeschüttet --> fördernde und steuernde Wirkung --> Erhöhung (oder Verminderung) der Herzfrequenz und Hemmung von Parasmpathikus. Funktionen: Gefäße: Kontraktion der glatten Muskulatur der Gefäße nicht aktiver Muskeln Sympathikus alleine steuert Gefäßtonus: o steigende Aktivität: Konstriktion (zusamenziehen; siehe Hormone: Adrenalin, Noradrenalin) sinkende Aktivität: passive Dilatation (Gefäße erweitern sich; durch Druck in den Gefäßen)Ausnahmen: Erweiterung der Koronargefäße (= Herzkranzgefäße; durch Sympathikus) Erweiterung der Gefäße der Arbeitsmuskulatur Herz: (siehe auch Adrenalin und Noradrenalin) Herzfrequenz (über Beeinflussung des Sinusknoten): Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Sympathikus: Erhöhung der Herzfrequenz Parasympathikus: Senkung der Herzfrequenz Sympathikus: Eröhung der Steigerung d. Kontraktionskraft Parasympathikus: keine Wirkung Sympathikus: Erhöhung der Erweiterung der Koronargefäße Parasympathikus: keine Wirkung Auge: Regulierung der Pupillenweite (zusammen mit Parasympathikus) Teilfunktion für nervale Versorgung des Augenlids und Augapfels Lunge, Luftröhre: Kontraktion der glatten Muskulatur in Trachea und Bronchien (Sym.+Parasym.) Produktion der Sekretbildung in den Bronchien Parasympathikus: Kontraktion der Bronchialmuskulatur und Schleimsekretion. Sympathikus: gegensätzliche Wirkung Der Sympathikus kann nur eine parasympathisch ausgelöste Bronchokonstriktion aufheben oder blockieren. Magen- Darmtrakt: Parasympathikus: Erhöhung der Darmperistaltik Erhöhung der Drüsensekretion des Darms Sympathikus: Antagonist des Parasympathikus (Gegenspieler) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Darmentleerung und Blasenentleerung: gesteuert durch komplexes Zusammenspiel von Sympathikus und Parasympathikus Speicheldrüsen: Parasympathikus: steuert profuse wässrige Sekretion Sympathikus: steuert dicke visköse Sekretion Schweißdrüsen: Parasympathikus: steuert generalisierte Sekretion (allgemeines Schwitzen) Sympathikus: steuert lokalisierte Sekretion (z.B. Handflächen,… „adrenerges Schwitzen“ = bei Nervosität) Tränendrüsen: Parasympathikus: erhöhte Sekretion Nebennierenmark: Sympathikus: erhöhte Sekretion von Adrenalin und Noradrenalin --> Stoffwechsel, aber auch Herz-Kreislauf! 5.) Das motorische System: Das motorische System ist verantwortliche für: aufrechte Haltung (Stützmotorik) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Bewegungen (Zielmotorik) Da die zweckmäßige Durchführung motorischer Handlungen auch sensorische Informationen über die aktuelle motorische Situation erfordert, spricht man zusammengefasst von Sensomotorik. Stützmotorik und Zielbewegungen erfordern das Zusammenwirken von - Großhirnrinde - Hirnstamm - Rückenmark - Basalganglien - Kleinhirn Das motorische Neuron wird also mit verschiedenen Informationen gefüttert. 3 Hauptfunktionen: 1) Anpassung der Körperstellung an die Erfordernisse einer stabilen Bewegung 2) Vollzug einer erlernten Willküraktivität (man kann nicht von Anfang an alles; Training so lange bis alle Bewegungshandlungen erlernt sind) 3) Feinabstimmung (Koordination der Tätigkeit verschiedener Muskeln für eine glatte, präzise Bewegung) Bewegungsentstehung und -koordination: Das motorische Neuron ist die gemeinsame “Endstrecke” der Bewegung: Verschiedenste Einflüsse aus verschiedenen Zentren. Die einzelnen Zentren kommunizieren dabei wechselseitig untereinander (sehr komplex Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 miteinander veschaltet) --> keine “hierarchische” Anordnung Zunächst entsteht ein Bewegungsplan: --> Zentren: Assoziationsareale Der Motorkortex wird gesteuert vom Assotiationskortex (Assoziationsarealen). Er wird beeinflusst durch verschiedene Informationen aus anderen Hirnregionen (Verknüpfung in Assoziationsrarealen): Informationen aus afferenten und efferenten Projektionsfeldern laufen zusammen. Es gibt verschiedene Assoziationsareale, die mehr oder weniger mit Bewegung in Verbindung stehen: Viscerale: Zur Verarbeitung visueller Eindrücke (Farbe, Gegenstände, Gesichter, Bewegungen, … Auditorische: Zur Verabeitung von Tönen, Sprache, ... Verarbeitung komplexer erlernter Handlungen (Lesen, Schreiben, Rechnen,…) Die Assoziationsareale stehen mit anderen Zentren in enger Verbindung um den Bewegungsablauf zu gewährleisten. Der Bewegungsplan wird in der prämotorischen Rinde in ein Bewegungsprogramm umgesetzt (hier laufen alle Informationen zusammen) = an den Motorkortex geleitet. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Beispiele: ✗ Kleinhirn Feinkoordination ✗ Basalganglien: Erstellung spezieller Programme (z.B.: schnelle Bewegungsabläufe) Die „motorische Einheit“ Physiologische Kontraktionseinheit der Arbeitsmuskulatur ist die motorische Einheit = α – Motoneuron (mit seinem Axon = Anhang, wo Reiz weitergeleitet wird) + innervierten Muskelfasern. Bestimmte motorische Einheiten haben eine eher niedrige Schwelle und relativ niedrigen Entladungsraten >> sie bilden die Basis der Stützmotorik Andere motorische Einheiten haben eine relativ hohe Schwelle und höhere Entladungsraten >> Einheiten der dynamischen Zielmotorik Die Kraftentwicklung eines Muskels ist regulierbar durch: o Variation der Entladungsfrequenz o die Zahl der aktivierten motorischen Einheiten Muskelrezeptoren und Reflexe: (um gezielte Bewegungshandlungen durchzuführen) Rezeptoren informieren das ZNS über motorische Abläufe Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Beispiele für Rezeptor-Typen: 1.) Rezeptoren im Muskel: Rezeptoren, die Muskelspannung registrieren (Golgi Sehnenorgane) Rezeptoren, die Muskellänge registrieren (Musklespindeln) (besitzen eine eigene motorische Innervation durch einen bestimmte Neuronentyp, nämlich µ-Motoneurone (über diese kann das ZNS die Länge und Spannung registrieren) Getrennt von Länge und Spannung werden Informationen gegeben. Da Muskelspannungen und –länge sich unabhängig von einander ändern, sind Informationen über beide Größen notwendig. 2.) Rezeptoren im bindegewebigen Anteil des Muskels: Pacini – Körperchen freie Nervenendigungen Die Erregung der Rezeptorensysteme löst stereotype motorische Reaktionen aus = Reflexe. Sie können monosynaptisch (z.B. Muskeldehnungsreflex) oder polysynaptisch (verschiedene Impulse werden geschalten: =Reflexbogen, z.B. Beugereflex, gekreuzter Streckreflex, …) sein. Das γ – motorische System: Sinn des γ – motorischen Systems (= “kleines motorisches System”): Verarbeitet Signale aus verschiedenen Rezeptoren (Muskelspindeln, Rezeptoren in Sehnen, Druck- und Dehnungsrezeptoren, ...) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 steuert a.) Muskeltonus bei körperlicher Ruhe b.) Spannungszustand bei Willkürbewegungen in Zusammenarbeit mit dem α – motorischen System Die absteigenden motorischen Bahnen des Rückenmarks: Der motorische Kortex: – topographische Anordnung am Gyrus praecentralis (ausgedehntes Areal für Finger und Gesicht mit Zunge, aber nur ein kleines Areal der Repräsentation des Rumpfes) – Von den motorischen Arealen der Großhirnrinde (Kortex) ziehen Bahnen in das Rückenmark zu den Moto-Neuronen. Die kortikospinale Bahn (Tractus Corticospinalis) – (Synonym: Pyramidenbahn) Ca. 30% der Pyramidenfasern haben ihren Ursprung im motorischen Kortex, weitere 30% stammen aus dem prämotorischen Kortex (Funktion: Unter bestimmten Bedingungen führt Reizung zu gegenseitigen Bewegungen) und 40% aus dem somatosensorischen Kortex.Motoneurone im Vorderhorn des Rückenmarks innerviert Muskeln --> trägt praktisch alle Informationen in den verschiedenen Zentren der Bewegungsbildung entstanden sind. Funktionen der kortikospinalen Bahn: (zwei wichtige Funktionen) 4) sie steuert fein abgestuft die Willkürmotorik Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 5) sie hemmt eine Reihe von Hirnstamm- und Rückenmarkreflexen. Diese beiden Funktionen werden bei einem Ausfall evident: In den Muskeln kommt es ➢ einerseits zu einer Lähmung der Feinmotorik ➢ andererseits zu einer spastischen Tonuserhöhungder Muskeleigenreflexe. Das “extrapyramidale System”: Das extrapyramidale System nimmt Einfluss auf Funktionen der afferenten Motoneurone: Es dient besonders zur Beeinflussung von: ✗ Reflexen (z.B.: Dehnungsreflexe, Haltungsreflexe, Stellreflexe, ...) ✗ Körperstellungen (v.a.) ✗ automatisch eingeübten Bewegungen 6. Herz: Schichten des Herzens: Myokard: der eigentliche Herzmuskel (Hohlmuskel) Endokard: glatte, dünne Bindegewebsschicht, die den Herzmuskel innen auskleidet Epikard: hautartige Bindegewebsschicht auf der Außenseite Perikard: Herzbeutel, bestehend aus einer festen, bindegewebigen Struktur. Dient als Schutz zur Formerhaltung und zur Volumengarantie. Zwischen Epikard und Perikard befindet sich ein dünner Spalt, der mit Flüssigkeit gefüllt ist. Dadurch kann sich das Herz bei der Kontraktion gut verschieben. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Grundlagen – Funktion: Es pumpt Blut von der venösen Seite auf die arterielle Seite des Kreislaufs (dazwischen Lunge >> Anreicherung des venösen Blutes mit Sauerstoff) Das rechte Herz fördert das aus der V. cava inferior und superior stammende venöse Blut durch die Kontraktion des rechten Ventrikels über die A. Pulmonalis (zuführend Richtung Lunge) in den Lungenkreislauf. Das linke Herz pumpt das mit Sauerstoff gesättigte Blut durch Kontraktion des linken Ventrikels über die Aorta in den Körperkreislauf. Die Kontraktion von linkem und rechtem Herzen erfolgt gleichzeitig. Die Pumpwirkung des Herzens beruht auf der rhythmischen Abfolge von Kontraktion (=Systole) und Entspannung (=Diastole) In der Diastole werden die Herzkammern mit Blut gefüllt. In der Systole wird ein Teil des in den Ventrikeln vorhandenen Blutes, das Schlagvolumen, ausgeworfen. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Im rechten und linken Kreis des KL bestehen unterschiedliche Druckverhältnisse: ● Arterieller Teil (linker Teil): hoher arterieller Druck (= systolischer Druck: 120mm Hg) ● Lungenkreislauf ( systolischer Druck: 20 mm Hg) Aus diesem Grund ist der linke Ventrikel wesentlich muskelstärker als der rechte. Die Herzklappen: Die Richtung des Blutflusses ist durch die Anordnung der Herzklappen gegeben, die Ventilfunktionen haben. Somit kann Blut nur in eine Richtung fließen. Die Herzklappen sind zwischen Vorhof und Ventrikel in der sog. Ventilebene angeordnet. ● Tricuspidalplappe: zwischen rechtem Vorhof und rechter Herzkammer ● Bikuspidal- (Mitral-)klappe: zwischen linkem Vorhof und linker Herzkammer ● Die entsprechenden Auslassventile für die Herzkammern sind die Aortenklappe (zw. linker Herzkammer und Aorta) und die Pulnalklappe (zw. rechter Herzkammer und Lungenarterie). Man nennt sie die Semilunarklappen. Öffnen und Schließen der Herzklappen erfolgen rein passiv durch das Blut, entsprechend dem im Herzen herrschenden Druckgradienten (immer von Orten hohen Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Drucks zu Orten mit niedrigem Druckniveau). Die Lage des Herzens im Thorax Der überwiegende Teil des rechten Ventrikels ist zur Vorderseite orientiert (große Teile des rechten und linken Ventrikels liegen breit am Zwerchfell auf). Die Schräglage des Herzens im Thorax macht verständlich, dass bei einem Tiefertreten des Zwerchfells, z.B. bei tiefer Einatmung, das Herz in eine steilere Lage eintritt. Einige Charakteristika und Besonderheiten der Herzmuskelzelle: ● Einzelzellen von ca. 0,1mm Länge, die einen netzartigen Verband bilden ● elektrische Koppelung der Hm-Zellen mittels „gap junction“ (zusätzlich auch Austausch kleiner Moleküle). ● Glanzstreifen: spezielle paarige Grenzmembranen (sie sind im Zick-Zack angeordnet). ● zusätzlich seitliche Zytoplasmafortsätze Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● Phase der Depolarisation: Das rasche Aktionspotential kommt durch die plötzliche Öffnung der Natriumkanäle der Zellmembran der Herzmuskelzelle zustande. Dieser lawinenartige Na+ - Einstrom (Dauer etwa 1-2msec) führt zu einer Umpolarisierung der Membran (etwa +30mV = „overshoot“) ● Phase der „Plateaubildung“ Im Anschluss an die Depolarisation kommt es zu einer Erhöhung der Membranpermeabilität für Ca2+ und damit zu einem eher langsamen Einstrom von Ca2+ in die HmZ. Im Vergleich zum Na+ - Einstrom ist aber die Amplitude des Einstroms für Ca2+ geringer. Auch der „langsame Na-Kanal“ wird aktiviert. ● Phase der Repolarisation Im Gegensatz zur peripheren Muskelzelle beginnt die Öffnung des K+- Kanals erst nach Schließung der langsamen Kanäle für Ca2+ und Na+. Die Permeabilität des auswärtsleitenden K+- Kanals nimmt zu Beginn des Aktionspotentials zunächst rasch ab, wird aber in der Repolarisationsphase wieder erhöht. Sofort nach Eintritt der Repolarisationsphase verschließt sich der auswärtsleitende K+- Kanal und das hohe Membranpotential >> K+Kanal kehrt sich um >> Selbsterregung der HmZ >> schlagartiger Einstrom von Na+. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Erregungsausbreitung des Herzens: Ausgangspunkt für die rhythmische Erregung des Herzens ist der Sinuskonten, eine ca. 3 x 10 mm große Struktur, die im rechten Vorhof (an der Einmündung der V. cava superior) lokalisiert ist. Der Sinuskonten ist automatisch tätig und durch eine spontane diastolische Depolarisation charakterisiert. Vom Sinusknoten breitet sich die Erregung zunächst flächenförmig über die Vorhöfe aus. Die Erregungsübertragung erfolgt von einer Myokardzelle auf die nächste (über gap junctions) Die Glanzstreifen reduzieren den elektrischen Widerstand >> höhere Leitungsgeschwindigkeit (etwas langsamer als marklose Nervenfasern – 0,5 - 2 m/s) Nächste Station der Erregungsausbreitung: AV-Knoten Lokalisation: Auf Höhe des Septums, auf der Grenze zwischen Vorhof und Kammer. Funktion: stellt die einzige leitende Verbindung zwischen Vorhof und Ventrikel dar (Ventilebene = Isolierplatte). Bei der Erregungsübertragung am AV-Knoten kommt es zu einer erheblichen Verzögerung. Die Leitungsgeschwindigkeit geht im oberen Knotenabschnitt auf etwa 10% von derjenigen am Vorhof zurück, steigt aber im unteren Abschnitt des AVKnotens wieder an. Funktionelle Bedeutung dieser Verzögerung: der AV-Knoten leitet abnorm gesteigerte Frequenzen nicht weiter (z.B. bei Vorhoffllimmern >> neuer Reiz liegt in der Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Refraktarphase des jeweils vorangegangenen Aktionspotentials) >> Der AV-Knoten wirkt folglich wie ein Frequenzsieb, durch das die Herzventrikel vor zu hohen Frequenzen der Vorhöfe geschützt werden. Weiterer Vorteil: in der Diastole, in der die Ventrikel gefüllt werden (gleichzeitig Kontraktion der Vorhöfe), steht ein genügend langes Zeitintervall zur Verfügung. Die weitere Fortleitung der Erregung vom AV-Knoten in die Herzkammern erfolgt über ✔ His-Bündel ✔ die beiden Kammerschenkeln ✔ die Purkinje-Fäden Die Leitungsgeschwindigkeit nimmt im His-Bündel, den beiden Kammerschenkeln, besonders aber in den Purkinje-Fäden wieder deutlich zu (1,0 – 4,0 m/s) Die Dauer der Erregungsausbreitung vom Sinusknoten zum Ventrikelmyokard = 150 ms Vergleich: Dauer eines Aktionspotentials = 300 ms (Refraktärperiode!) >> Die lange Dauer des Aktionspotentials der Herzmuskulatur schützt somit das Herz vor einer vorzeitigen Erregung während des Herzzyklus. Hierarchie der Erregungsausbreitung: Nicht nur der Sinusknoten, sondern auch tiefer liegende Strukturen der Erregungsleitung sind zu spontaner Impulsbildung befähigt. Jedoch nimmt die Eigenfrequenz vom Sinusknoten über den AV-Knoten bis zu den Purkinje-Fäden laufen ab. Der Sinusknoten ist nur deshalb der primäre Schrittmacher, weil er von allen Strukturen die höchste Eigenfrequenz besitzt und den AV-Knoten erregt bevor dieser selbst automatisch tätig wird. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Fällt der Sinusknoten aus bzw. kommt es zu einer Unterbrechung der Überleitung seiner Erregung auf den AV-Knoten, so übernimmt der AV-Knoten selbst Schrittmacherfunktion (= sekundärer Schrittmacher: Eigenfrequenz von ca. 40-50 / min). Liegt die Unterbrechung der Erregungsausbreitung unterhalb des AV-Knotens, so stellt sich ein Kammerrhythmus von 25 – 40 / min ein. Normale Ausbreitung der Erregung: 1) SA – Knoten >> AV – Knoten 2) Aktivierung des Septum von links nach rechts 3) Aktivierung des anteroseptalen Ventrikel-Myokards 4) Aktivierung eines Großteils des Ventrikel-Myokards vom Endokard her. Herzrhythmus und autonomes Nervensystem Das Herz ist gut mit sympathischen und parasympathischen Fasern versorgt. Parasympaticus (N.vagus) zieht bevorzugt zu den Vorhöfen, zum Sinus- und zum AV-Knoten Stimulation des N.vagus (Überträgersubstanz: Acetylcholin) >> induziert eine: ➢ Abnahme der HF (= negativ chronotrop) Diese Wirkung beruht auf einer Abnahme der Schrittmacherfrequenz im Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Sinusknoten. Der Schrittmacher des Herzens steht unter dem hemmenden Einfluss des N. vagus (Vagotonus) >> eine Durchtrennung des rechten Herz-Vagus führt zu einer Frequenzsteigerung. ➢ Verminderung der Anstiegssteilheit im Aktionspotential am AV-Knoten >> zusätzliche Verzögerung der Erregungsausbreitung von den Vorhöfen auf die Ventrikel ( negativ dromotrop). Der sympathische Überträgerstoff am Herzen ist vorzugsweise Noradrenalin (bei Reizung Freisetzung von Noradrenalin und Adrenalin im Verhältnis 95:5) Der Herzsympathikus versorgt Vorhof und Ventrikelmyokard gleichmäßig. Die Wirkung einer Stimulation des Herzsympathikus ist der einer Vagusstimulation entgegengesetzt: o positiv chronotrope Wirkung = Anstieg der HF (Steilerwerden der diastolischen Depolarisation am Sinusknoten)positiv dromotrope Wirkung = Überleitungszeit vom Vorhof auf den Ventrikel beschleunigt. o positiv inotrop = eine Steigerung der Herzkraft. Druck- und Volumenänderungen während der einzelnen Phasen der Herzaktion: 1.) Anspannungsphase (Druck in linkem Vorhof, Aorta; Volumen im linken Ventrikel) 2.) Austreibugsphase 3.) Entspannungsphase (Isovolumetrische Erschlaffungsphase) 4.) Füllungsphase Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Anspannungsphase Die Ventrikel-Systole beginnt mit dem Schluss der Atrioventrikularklappen. Der Klappenschluss kommt dadurch zustande, dass der Ventrikeldruck den Vorhofdruck überschreitet. Damit wird der Rückfluss von Blut in den Vorhof verhindert. (siehe A) Auch die Aortaklappen sind geschlossen >> durch Kontraktion Der Druck im Ventrikel steigt steil an (das Volumen ändert sich nicht = isovolumetrische Kontraktion) intraventrikulärer Maximaldruck links: über 125 mmHg, rechts: 25 mmHg oder weniger. Die Anpassung endet, wenn der Ventrikeldruck den Druck in der Aorta überschreitet und sich die Aortenklappe öffnet (siehe B) Austreibungsphase Aortenklappen sind jetzt also geöffnet >> weiterer Druckanstieg in Ventrikel und Aorta >> das Volumen im Ventrikel nimmt jetzt ab >> Schlagvolumen (ca. 80ml) wird in die Aorta gepumpt. (Ein Restblutvolumen von ca. 40 ml bleibt im Ventrikel zurück. In der Austreibungsphase verändern sich sowohl der Druck als auch das Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Volumen im Ventrikel >> man bezeichnet die Kontraktionsform als auxoton. Der Ventrikeldruck sinkt jetzt ab >> Die Austreibugsphase endet, wenn der Ventrikeldruck den Aortendruck wieder unterschreitet, was zum Schließen der Aortenklappen führt (siehe C). Isovulometrische Erschlaffungsphase (Entspannung) = Zeitabschnitt zwischen Schluss der Aorten- und der Wiederöffnung der Mitralklappe (siehe D). In dieser Phase nimmt der Ventrikeldruck weiter rasch ab >> Ventrikeldruck unterschreitet Vorhofdruck >> Wiederöffnung der Mitralklappe (Füllungsphase beginnt). Füllungsphase: In der Füllungsphase nimmt das Ventrikelvolumen schnell zu. Diese rasche Füllung hat zur Folge, dass selbst bei gesteigerter Herzfrequenz (Abnahme der Diastolendauer) eine adäquate Ventrikelfüllung garantiert ist. Die Herzzyklen: Frühe Systole: Die Anspannungsphase: Beginnt mit dem Schluss der Atrioventrikularklappen (auch die Aortenklappen sind geschlossen). Die isovolumetrische Ventrikelkontraktion dauert bis zur Eröffnung der Aorten-und Pulmonalklappen. Dauer der Anspannungszeit ~ 0,05 sec. Späte Systole: Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Die Austreibungsphase: Druckanstieg in den Ventrikeln >> Aortenklappe + Pulmonalklappe öffnen sich. AV – Klappen sind geschlossen. Die Diastole: Beginn: Sobald sich die Ventrikelmuskulatur vollständig kontrahiert hat. >> Ventrikeldruck fällt rasch ab >> Schluss der Aorten- und Pulmonalklappe Nach dem Klappenschluss fällt der Ventrikeldruck schnell weiter --> isovolumetrische Ventrikel-Erschlaffung. Solbald der Ventrikeldruck unter den Vorhofdruck sinkt, öffnen sich die AV-Klappen (Ende der isovolumetrischen Ventrikel-Erschlaffung) Mitral- und Tricuspidalklappen zwischen Vorhöfen und Ventrikeln sind geöffnet, Aorten- und Pulmonalklappen jedoch geschlossen >> Blut aus den Vorhöfen füllt Ventrikel Die AV-Klappen sind nun offen >> die initiale rasche Füllungsphase der Ventrikel ist durch eine Verschiebung der Ventilebene bedingt >> Ventrikel „stülpen“ sich über den Vorhofinhalt. Etwa 70 % der Ventrikelfüllung erfolgt jedoch passiv während der Diastole. Durch eine zusätzliche Kontraktion der Vorhöfe wird noch etwas Blut in die Ventrikel befördert. Wichtige Einflussfaktoren zur Regulation der kardialen Pumpfunktion: Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Für die Förderleistung des Herzens spielen somit 4 Faktoren eine wesentliche Rolle: - Enddiastolischer Füllungszustand (Venöser Rückstrom) = Preload - Widerstand der Auswurfbahn = Afterload - Veränderung der Kontraktilität (mit welcher Kraft der Herzmuskel schlägt) - Veränderung der Herzfrequenz Enddiastolischer Füllungszustand: Prinzip: Bei erhöhter Vordehnung der Ventrikelmuskulatur (erhöhter Füllung der Herzkammern) steigt die Kontraktionskraft der Ventrikelmuskulatur. („Frank Starling Mechanismus“) Dieser Vorgang unterliegt einer Limitierung. >> Beeinflussend: Zustand der Myokardmuskulatur. >> Anzahl der Brückenbildung zwischen Myosin und Aktin (Zahl der Myosinfilamente, die an den entsprechenden Rezeptorstellen des Aktins zugreifen können) Übersteigt die Füllung der Herzkammern die Kapazität der Myokardmuskulatur, um erhöhte Spannung aufzubauen, kommt es zu einem Rückgang der Kontraktionskraft. Einige Faktoren, die den Preload beeinflussen: Blutvolumen Beispiel: Dehydration >> Verminderte preload Erhöhter Rückfluss durch “Muskelpumpe” (Venenklappen) Körperposition: am höchsten liegen >> reduziert sich im Sitzen und weiter im Stehen (z.B.: zu wenig trinken > vermindertes Vordehnung des Ventrikels Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Volumen fließt zurück, Vordehnung nimmt ab) Auch im Brustkorb kommt es zu einer Pumpfunktion Wenn Sympathikusaktivität aufsteigt, kontrahieren alle Gefäße (Blutspeicher werden entleert) – außer arbeitenden Muskulatur und Koronargefäße Erhöhung der „Preload“ durch Kontraktion von Gefäßen: Gefäße: Sympathikus alleine steuert Gefäß-Tonus: Erhöhung der Aktivität --> Konstriktion der glatten Muskulatur der Gefäße (Adrenalin, Noradrenalin!!!) Senkung der Aktivität --> passive Diatation (duch Druck in den Gefäßen) Ausnahmen bei der Konstriktion (unter Belastung): Erhöhung der Aktivität --> Erweiterung der Koronargefäße (durch Sympathikus) --> Erweiterung der Gefäße der Arbeitsmuskulatur Widerstand der Auswurfbahn (= „Afterload“) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Beispiel: Krafttraining unt statisches Muskeltraining: Krafttraining mit hoher Intensität führt zu einer Kompression der Muskelgefäße (Zusammendrücken) --> Erhöhung des peripheren Widerstandes (so wurde etwa in der Arteria brachialis von Gewichthebern während des Trainings ein Druck von bis zu 400mmHg gemessen) Bei gleichbleibender Kontraktionskraft der Myokardmuskulatur --> kurzfristiger Rückstau im linken Ventrikel --> kurzfristiger Anstieg des linksventrikulären-enddiastolischen Volumens und damit der Vordehnung der Ventrikelmuskulatur --> Kontraktionskraft der Ventrikelmuskulatur steigt --> Einstellung auf Belastungssituation Kontraktilität des Myokard: Beispiele für beeinflussende Faktoren: – Sympathische Stimulation – Parasympathische Stimulation – Freisetzung von Katecholaminen (Ausschüttung von Adrenalin und Noradrenalin) – Pharmakologische Intervention (um Kontraktion zu heben) – Trainingszustand – Verminderte Leistung der Herzmuskulatur Herzfrequenz: Herzminutenvolumen Schlagvolumen Herzfrequenz Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 X Preload Afterload Kontraktilität des Myokards Da das Schlagvolumen bei höheren Belastungintensitäten nicht mehr zunimmt (= Plateaubildung; Ausnahme: bei sehr gut trainierten Ausdauersportlern), ist die Herzfrequenz der entscheidende Faktor, um das Herzminutenvolumen weiter zu steigern. Das Herz und das vegetative NS: Sympathikus und Parasympathikus beeinflussen vor allem den Sinusknoten: Sympathikus: Erhöhung der Herzfrequenz Parasympathikus: Senkung der Herzfrequenz Sympathikus: Erhöhung der Steigerung der Kontraktionskraft Parasympathikus: keine Wirkung Sympathikus: Erhöhung der Erweiterung der Koronargefäße Parasympathikus: keine Wirkung Der Blutdruck: Nach den Richtlinien des ACSM sollte der Blutdruck bei untrainierten gesunden Personen unter maximaler Belastung Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 systolisch nicht über 180 – 210mmHg und diastolisch nicht über 60 – 85 mmHg ansteigen. Das Sportherz: Das Sportherz ist ein gesundes, vergrößertes Herz, gekennzeichnet duch eine regulative Erweiterung aller Herzkammern (inkl. der zuführenden und abgehenden Gefäße). Es kommt dabei zu einer Zunahme des LVED-Durchmessers als auch der linksventrikulären Wandstärke. Im Gegensatz zu pathologischen LVH, bewirkt eine trainingsbedingte Zunahme der linksventrikulären Masse eine verbesserte myokardiale Funktion. Sportherz ist also eine Vergrößerung, die durch pathologische Prozesse asgelöst wurde. Die “alte The Normales Herz Konzentrische Hypertrophie: Wst.: mehr D: weniger Krafttraining AD-Training Exzentrische Hypertrophie: Wst.: gleich D: mehr Weil Herz mehr Volumenarbeit leisten muss Wst. = Wandstärke D = Innendurchmesser Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Die “neue Theorie” „Harmonische Hypertrophie“ Wst.: mehr D: mehr Wst/D: gleich Faktoren, die die Entwicklung eines Sportherzes beeinflussen: ● Sportart (Ausdauer, Kraft .. aber möglicherweise noch spezifischer --> z.B.: Rudern, Radfahren, Schwimmen, ...) ● Umfang ud Intensität des Trainings: Allerdings sind im Moment keine gesicherten Daten vorhanden, die eine genaue Differenzierung ermöglichen ● Genetische Disposition (inkl. Unterschiede bezügl. der Rassen) Die hohe genetische Disposition dürfte auch dafür verantwortlich sein, dass die Frage über ein Training, das am ehesten zur Hypertrophie führt, nicht geklärt ist. ● Geschlecht: (Männer mehr als Frauen) ● Alter: Jüngere Personen besser als Alte? Wird kontroversiell diskutiert. Aber auf jeden Fall in jedem Alter möglich Die Vermutung, dass die Entwicklung eines Sportherzes auch genetisch prädisponiert ist, gab es lange. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Schon in den 80er Jahren des vorigen Jahrhunderts erhärteten LongitudinalTrainingsstudien an eineiigen Zwillingen diese Vermutung (1985). Das Sportherz arbeitet mit einem größeren Schlagvolumen (= Herz füllen und wieder auspumpen) und einer erniedrigten Schlaganzahl. (wenn das Herz schneller schlägt, hat es weniger Zeit sich zu füllen – Problem bei Untrainierten) Maximale Herzfrequenz: wenig Differenzen zwischen Untrainierten und Ausdauertrainierten. - In Ruhe und bei gleicher submaximaler Belastung nahezu identisches Herz-Zeitvolumen. Bei Trainierten können wesentlich höhere maximale Herzminutenvolumina erreicht werden. Die Werte im Vergleich zu untrainierten Personen sind etwa doppelt so hoch. 7.) Das Gefäßsystem: Im arteriellen System wird das Blut mit relativ hohem Druck an die einzelnen Organe verteilt. Die Strömung ändert sich mit der 4. Potenz des Radius Das bedeutet: die Blutströmung und der Widerstand werden stark duch die Kaliberänderung der Gefäße beeinflusst.(z.B.: eine Radiuszunahme von nur 16% bewirkt in den Gefäßen eine Verdoppelung der Strömung) Kleine Kaliberänderungen innerhalb der Arteriolen bewirken eine wirksame Veränderung der Organdurchblutung und eine ausgeprägte Wirkung auf den Blutdruck. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Die Gefäßmuskulatur wird durch das sympathische NS versorgt. Eine Erhöhung der Sympathikusaktivität führt zu einer Gefäßkontraktion in der Muskulatur der kleinsten Gefäße. Die Folge ist eine Erhöhung des peripheren Widerstandes und damit Drosselung der Durchblutung. (Verminderung des Durchmessers) Physikalische Faktoren, die den peripheren Widerstand verringern: 1.) Verzweigung und damit Vergrößerung des Gesamtquerschnitts (daher Druckabfall in den kleineren Arterien) 2.) Zunehmende Kürze der sich verzweigenden Gefäße 3.) Elastische Eigenschaften der Gefäße (Windkesselwirkung) 4.) Abnahme der Geschwindigkeit des Blutflusses Bei Belastung: Zu Beginn der Arbeit kommt es zu einer erhöhten Durchblutung der Arbeitsmuskulatur, der Querschnitt steigt, der Druck in den Gefäßen nimmt ab. Die Situation im Muskel je nach Belastungsform: ● Statische Belastung: Kompression der Gefäße Absinken der Durchblutung (bei 70% max -> Stillstand) Anstieg des systolischen und diastolischen Druck Physiologie WS 04 bzw. 05 – Prof. Smekal Muskelpumpe ist nicht aktiv Schlagvolumen des Herzen steigt kaum Anstieg der Herzfrequenz Sternchen 2016 ● Dynamische Muskelkontraktion: (rhythmische Kontraktion und Erschlaffung der Muskulatur) hämodynamisch: Anstieg der Perfusion (Durchblutung der Kapillaren) Muskelpumpe aktiv (venöser Rückfluss verbessert) Erhöhung des zirkulierenden Blutvolumen Anstieg der Herzfrequenz Anstieg des Schlagvolumen Anstieg des Herzminutenvolumen verbesserte Reizweiterleitung späte Steigung des Blutdrucks durch Diletation im Bereich der Endstrombahn folgt eine Erniedrigung des peripheren Widerstandes Die Hautdurchblutung: Je nach Belastungsintensität und Außentemperatur: erhöhte Sympatikus Aktivität: Abfall der Durchblutung durch erhöhte Wärmeproduktion: Anstieg der Diletation der Gefäße (Thermoregulation) Nettoeffekt: in den ersten 5 Minuten kommt es zu einem Absinken der Durchblutung dann steigt die Durchblutung an Voraussetzung: 50-60% der individuellen maximalen Sauerstoffaufnahme Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 nicht übersteigen Bei höheren Belastungsintensitäten nimmt die Durchblutung der Haut eher ab. 8.) Das Blut: Blut ist eine aus festen Bestandteilen und Plasma bestehende Körperflüssigkeit, die vom Herzen als Blutpumpe angetrieben wird, innerhalb des Blutkreislaufs zirkuliert und eine Vielzahl von Funktionen erfüllt. Einige wichtige Funktionen des Blutes: ● Stofftransport: Mit dem Blut werden z.B.: der Sauerstoff und Kohlendioxid, Stoffwechselprodukte, Vitamine und Nahrungsstoffe innerhalb des Körpers transportiert. ● Wärmeregulation: Das Blut ist nicht nur in der Lage, Stoffe zu transportieren, sondern auch Wärme. Aufgrund seiner großen Wärmespeicherkapazität kommt ihm eine große Bedeutung bei der Aufrechterhaltung der Körpertemperatur zu. ● Signalübermittlung: Hormone fungieren als Botenstoffe innerhalb des Körpers. Um vom Ort ihrer Bildung zu ihrem Wirkungsort zu gelangen, benutzen sie das Kreislaufsystem ● Pufferung: Der pH-Wert des Blutes beträgt im Mittel 7,4. Für den Organismus ist die Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Konstanthaltung des Säure-Base-Haushaltes (Pufferung) bei diesem pH-Wert besonders wichtig, da Blut-pH-Werte unter 7,0 und über 7,8 mit dem Leben nicht vereinbar sind. ● Abwehr: Im Blut sind Stoffe enthalten, die der Abwehr von Schädigungen des Organismus z.B.: durch Erreger (Immunabwehr), aber auch durch Verletzungen (Gerinnung) dienen. (Wenn Blutgefäße durchtrennt werden, müssen sie wieder verschlossen werden, sonst verliert man zu viel Blut) Zusammensetzung des Blutes: Ein erwachsener Mensch hat ein Blutvolumen von ca. 4,5 bis 6 l. Das sind etwa 6 bis 8% seines Körpergewichts. Das Blut setzt sich zusammen aus: ● Festen Bestandteilen (Blutkörperchen und Blutplättchen) ● Einem flüssigen Anteil ● Plasma PlasmaeiweißeIn 1 Liter Blut sind beim Mann 0,46 Liter und bei der Frau 0,41 Liter Blutkörperchen enthalten. Dieser Wert wird meistens in Prozent angegeben (46% und 41%) und als Hämatokrit bezeichnet. Der Hämatokrit-Wert beschreibt also wieviel feste Bestandteile im Blut enthalten sind. Die festen Bestandteile des Blutes: 1.) Die roten Blutkörperchen (Erythrocyten) Die roten Blutkörperchen sind runde Scheibchen mit einer beidseitigen zentralen Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Eindellung. Diese Eindellung entsteht durch den Abbau des Zellkerns. Erythrocyten sind die einzigen kernlosen Zellen des menschlichen Körpers. Sie haben einen Durchmesser von ca 7µm und sind ca. 2µm dick (mikrometer). Ihre Hauptfunktion besteht im Transport von Sauerstoff (O2 ) und Kohlendioxid (CO2) zwischen der Lunge und den Organen bzw. Geweben. Die Bildung der Erythrocyten erfolgt aus kernhaltigen Vorstufen beim Erwachsenen im roten Knochenmark (beim Fetus in Leber und Milz) Die Erythrocytenbildung wird hormonell gesteuert. Bei Sauerstoffmangel wird ein Hormon, das Erythropoetin (EPO), vermehrt in der Niere gebildet. Es stimuliert die Bildung der Erythrocyten im Knochenmark. Nach einer Normalisierung des Sauerstoffangebots sinkt die Erythrocytenbildung wieder ab. (Grund für Hohentrainingslager) Normalwerte für Erythrocyten im Blut: Männer: 4,6 – 6,2 mill./mm3 Frauen: 4,2 – 5,4 mill./mm3 Normalwerte für Hämatokrit: Männer: 40 – 50 Volums% Frauen: 35 – 40 Volums% EPO wird wegen seiner Wirkung als Dopingsubstanz verwendet. Seit 1983 ist es möglich, EPO synthetisch (gentechnologisch) herzustellen. Eine durch EPO-Einnahme gesteigerte Anzahl an roten Blutzellen verbessert die Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Sauerstoffaufnahmekapazität des Blutes und bewirkt im Endeffekt eine Steigerung der Ausdauer. Ein ähnliches Dopingmittel ist das Dabepoetin alpha (NESP; ist dem EPO strukturell sehr ähnlich). Es führt wie Erythropoetin zu einer Stimulierung der ErySynthese im Knochenmark. Sowohl EPO als auch NESP können heute nachgewiesen werden. Autologe Transfusion: Oft wird die eine Eigenbluttransfusion (Fremdblut ist nachweisbar) mit dem Höhentraining kombiniert (Anzahl der Erythrocyten nimmt in der Höhe zu) --> mehr Erys --> mehr Sauerstoff --> mehr Ausdauer Risiken und Nebenwirkungen: Eine erhöhte Anzahl an Erythrocyten (erhöhte % an Hämatokrit) kann zur Gefahr einer Thrombose (Verklumpung des Blutes) führen. Es besteht ein besonderes Risiko für kardiovasculäre Zwischenfälle (bis hin zu Kreislaufversagen). Für die rote Färbung dieser Blutkörperchen ist der rote Blutfarbstoff, das Hämoglobin (Hb), verantwortlich. Hämoglobin ist für die Funktion der Erythrocyten, den Sauerstofftransport, notwendig. Die Lebensdauer der Erythrocyten beträgt zwischen 100 und 120 Tagen. Bei der Zirkulation mit dem Blutstrom passieren die Erythrocyten regelmäßig die Milz. Hier werden gealtete Erythrocyten ausgesondert und abgebaut. Dieser Vorgang wird als Blutmauserung bezeichnet. Die dabei freiwerdenden Stoffe (z.B.: als Bilirubin: für Gelbfärbung des Harns) werden entweder weiter abgebaut und ausgeschieden oder wiederverwertet (z.B.: Eisen) Physiologie WS 04 bzw. 05 – Prof. Smekal 2.) Sternchen 2016 Weiße Blutkörperchen (Leukocyten) Normalwert im Blut: 4800 – 10000/mm3 Nach morphologischen und funktionellen Gesichtspunkten können Leukocyten eingeteilt werden in: ● Granulozyten ● Monozyten (Fresszellen) ● Lymphozyten (für spezielle Zellabwehr) Granulozyten: Es gibt 3 Arten : – neutrophile Granulozyten – eosinophile Granulozyten – basophile Granulozyten Sie stammen alle aus dem Knochenmark.Ad neutrophile Granulozyten 60 – 70% aller zirkulierenden weißen Blutkörperchen (Leukozyten) Sie sind sehr (aktiv) beweglich und können aus der Blutbahn in infiziertes Gewebe einwandern (besonders nach immunologischen Reaktionen = Chemotaxis) (Können Erreger und fremdes Material eliminieren) Eine Entzündung geht in der Regel mit einer Erhöhung der Zahl der Leukozyten einher. Sie sind sog. Endzellen, d.h. sie teilen sich nicht mehr und sind auch nicht mehr in der Lage, sich äußeren Einflüssen anzupassen. Reagieren sie in einem entzündeten Gewebe mit Bakterien, entsteht Eiter. Ad eosinophile Granulozyten Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Sie versuchen allerische Reaktionen einzudämmen, indem sie Substanzen freisetzen, die jene Substanzen inaktivieren, die bei allergischen Reaktionen (aus den oben genannten Zellen) abgegeben werden. (erhöht bei Allergikern) Ad basophile Granulozyten Sie finden sich in einer sehr kleinen Anzahl im Kreislauf (weniger als 0,2% der Leukocyten) und sind durch intensiv blauviolette Granula charakterisiert. Sonderform: die Mastzelle Sie kommen in Schleimhäuten und im Bindegewebe vor. Sie spielen eine wichtige Rolle bei Allergien (Beteiligt auch Immunglobuline der Gruppe E =IgE). Monozyten / Makrophagen: Sie werden als Monozyten im Blut gebildet und wandern nach einer Verweildauer von etwa 2 Tagen vom Blut ins Gewebe, wo sie sich zu Makrophagen differenzieren. Sie sind keine Endzellen, sondern differenzieren sich je nach Standort zu speziellen Abwehrzellen (Alveolar-, Milz, Haut-Makrophagen, Kupfer´sche Sternzellen, ...) (sind also den Standort angepasst; haben Spezialfunktionen in der Leber) Durch diese funktionelle Adaptierung sind sie sozusagen Zellen der 2. Verteidigungslinie, wenn die Abwehr durch polymorhzelligen (neutrophilen) Granulozyten nicht ausreicht. Wichtigste Funktion der neutrophilen Granulozyten und der Monozyten ist die Phagozytose. Sie fressen dabei Bakterien, Viren, Pilze und andere schädliche Substanzen. Deshalb ist ihre Bezeichnung auch „Fresszellen“. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Sie reagieren nicht im Sinne einer spezifischen Abwehr (also nicht exakt auf das sog.„Antigen“), sie sind Zellen der unspezifischen Abwehr. Lymphozyten Sie richten sich spezifisch gegen ein „Antigen“ (= Stoff, der eine Immunreaktion – gezielte Reaktion gegen einen Erreger – auslöst). Man nennt sie daher immunkompetent (gewisse Kompetenzen gegen gewisse Erreger) Antigene sind Parikel oder Moleküle, die sog. „antigene Determinanten“ enthlten (Bakterien, Viren, Pilze, Krebszellen und andere schädliche Substanzen wie z.B. körperfremde Proteine). Sie sind also Zellen der spezifischen Infektabwehr. Autoimmunerkrankungen: körpereigene Zellen greifen gesunde Zellen an, wei sie der Ansicht sind, sie seien Fremdstoffe (sehr gefährliche Krankheiten) Immundepressiver: Medikamende für Menschen mit Transplantationen (weil Zellen fremde Zellen nicht annehmen) Man unterscheidet 2 Typen: a.) T-Lymphozyten: Sie können Anigene direkt angreifen (und den Virus direkt zerstören, ohne dabei die Zelle anzugreifen). Man nennt sie „zytotoxische T-Lymphozyten“. Diese Form der Immunreaktion nennt man „spezifisch-zellulär“. Auf diese Weise können sie z.B.: in virusinfizierte Zellen eindringen. Das hat eine besondere Bedeutung für virale Infektionen (nur so gelangen Immunglobuline an virale Antigene) Sonderformen: T-Helfer, T-Supressorzellen (bringen den Vorgang wieder zum Stillstand), „Memory-cells“ (wenn man einmal daran erkrankt, erkrankt man meistens kein zweites Mal daran) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Memory-cells sind langlebige T-Lymphozyten, die nach einer Immunreaktion jahrelang im Organismus verbleiben. Kommt es zu einem neuerlichen Kontakt mit dem Antigen, so kommt es viel schneller und stärker zu einer Immunantwort als beim ersten Kontakt. Das Antigen wird dann eliminiert (--> Impfung, Kinderkrankheiten) b.) B-Lymphozyten: Sie produzieren Antikörper (Immunglobuline), die meist mehrere anigenen Determinanten enthalten (diese Antikörper werden dann im Blut und im Gewebe freigesetzt). Bei der Immunreaktion differenzieren sich B-Lymphozyten zu Plasmazellen. Diese produzieren Antikörper, die ganz spezifisch gegen diese antigenen Determinanten gerichtet sind. Sie produzieren ein Antiserum aus einem Gemisch verschiedener Antikörper, die sich spezifisch gegen die jeweiligen antigenen Determinanten der zu eliminierenden Strukturen richten. Der flüssige Anteil des Blutes: Das Blutplasma besteht zu 90% aus Wasser. Im Plasma sind die sog. Plasmaeiweiße enthalten (65 – 80g pro Liter) Dazu gehören: ● Albumin ● Glubuline ● Fibrinogen (für Blutgerinnung) Die Plasmaeiweiße haben vielfältige Funktionen: Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 In ihrer Gesamtheit tragen sie zum kolloidomotischen Druck bei und verhindern so eine über das normale Maß hinausgehende Filtration von Flüssikeit aus der Blutbahn in das Gewebe. Sinkt der Eiweißgehalt des Blutes z.B. bei eiweißarmer Ernährung, kommt es zu Wasseransammlungen im Gewebe, den sogenannten Hungerödemen. Fibrinogen ist für die Blutgerinnung verantwortlich. Wird Fibrinogen aus dem Plasma entfernt, entsteht aus Plasma Serum. Unter den anorganischen Bestandteilen des Plasmas habe Salze eine wesentliche Bedeutung. Sie bestimmen die pysikalisch-chemischen Eigenschaften des Blutes. Neben Natriumchlorid, das ca. 75% des Salzgehaltes ausmacht, sind Kalium-, Kalzium- und Magnesiumsalze in kleineren Mengen vorhanden. Als Bikarbonate und Phosphate halten die Salze den leicht alkalischen pH-Wert des Blutes von 7,4 aufrecht (Pufferwirkung)Kalium und Kalzium, die nur in geringen Mengen im Blut vorliegen, sind zur Aufrechterhaltung wichtiger Lebensfunktionen, wie der Erregbarkeit der Nerven und der Kontraktion der Muskeln, essentiell notwendig. Blutkörperchengeschwindigkeit, Blutsenkung: Normalerweise sind die Blutkörperchen im Plasma suspendiert und werden durch die Blutzirklulation in der Schwebe gehalten. Außerhalb des Körpers (z.B.: im Reagenzglas) kommt es im ungerinnbar gemachten Blut zur Sedimentation (die festen Bestandteile des Blutes setzen sich gegenüber der flüssigen Phase ab) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Eine Vielzahl pathologischer Bedingungen führt zu einer Beschleunigung dieser Sedimentation. Das Resultat ist wenig charakterisisch für bestimmte Erkrankungen (Beschleunigung der Blutsenkung z.B.: bei allen entzündlichen Prozessen sowie bei fortgeschrittenen Karzinomerkrankungen. Methode nach Westergren (Blutkörperchensenkung in mm pro Stunde): Normalwerte: Männer Frauen nach der 1. Stunde 3 – 8mm 6 – 11mm nach der 2. Stunde 5 – 18mm 6 – 20mm Blutgruppen: (von Karl Landsteiner bestimmt – Nobelpreis) Allgemeines: Blutgruppen sind erbliche Eigenschaften von Blutbestandteilen. Neben den auf den roten Blutkörperchen nachweisbaren Blutgruppen, z.B.: AB0System, sind z.B.: auch im Serum vorhandene Blutgruppen (Serumgruppen) Die einzelnen Blutgruppen können mit Hilfe spezifischer Antikörper nachgewiesen werden. In Mitteleuropa ist die Blutgruppen A mit 42% am häufigsten, gefolgt von Blutgruppe 0 mit 38%, Blutgruppe B mit 13% und Blutgruppe AB mit 7%. Bedeutung: ● Bluttransfusionen: aufrund von Unverträglichkeitsreaktionen bei Nichtübereinstimmung der Blutgruppen bei Spender und Empfänger (Inkompatibilität) würde es bei Bluttransfusionen zu schweren Zeischenfällen bis hin zum Tod des Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Empfängers kommen können. ● Bei Organtransplantationen wäre eine Abstoßung des transplantierten Organs die Folge. ● In der Geburtshilfe können Blutgruppenunterschiede zwischen der schwangeren Frau und ihrem Kind zu schweren Schäden des Kindes bis zu dessen Tod führen (siehe Rhesusfaktoren) ● Eine zunehmende Bedeutung erfahren die Blutgruppen in der forensischen Medizin, d.h. in der Gerichtsmedizin. Sie dienen der Indentifizierung von Personen bei den verschiedensten Fragestellungen, angefangen bei Abstammungsgutachten bis hin zu Tätersuche und Spurensicherung. AB0-System: Entdecker: Karl Landsteiner (1901) --> Einteilung in 4 Hauptgruppen. Menschliche Erythrocyten besitzen auf ihrer Zelloberfläche bestimmte Eiweißmoleküle (Antigene). Diese Antigene bestimmen die Blutgruppe des Menschen. Im Serum des Menschen kommen immer die Antikörper vor, die mit dem Leben vereinbar sind (d.h. nicht zu einer Verklumpung der eigenen oder gruppengleichen Blutkörperchen führen). Andererseits bedingt ein Kontakt zwischen Blut verschiedener Gruppen eine Verklumpung der Erythrocyten infolge einer Antigen-Antikörper-Reaktion (AB0-Inkompatibilität = AB0-Unverträglichkeit). Besitzt ein Mensch ein A-Antigen auf seiner Zelle, so hat er die Blutgruppe A. Dementschprechend hat eine Person die Blutgruppe B, wenn sie B-Antigene auf ihren Blutzellen hat. Personen, die sowohl das A- als auch das B-Antigen haben, besitzen die Blutgruppe Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 AB. Personen mit der Blutgruppe AB haben von einem Elternteil das Merkmal A und von dem anderen Elternteil das Merkmal B geerbt. Ein Mensch mit der Blutgruppe 0 muss demgegenüber das Merkmal 0 von beiden Elternteilen geerbt haben. Da aber bei den Gruppen A und B das 0-Merkmal verdeckt (rezessiv) vorhanden sein kann, z.B.: als Erbbild A0 oder B0, müssen die Eltern selbst nicht der Gruppe 0 angehören. Allerdings darf keiner der Eltern die Gruppe AB aufweisen. Das Rhesus-System: Es wurde 1940 ebenfalls von Karl Landsteiner entdeckt, der bereits 1930 für die Entdeckung der menschlichen Blutgruppen den Nobelpreis für Physiologie erhalten hatte. Zum Rhesus-System gehören mehrere Antigene, die auf den Erythrocyten vorkommen (die bekanntesten sind die Rhesusfaktoren C, D, E und c, d, e). Der Rhesusfaktor D besitzt das stärkste antigene Potential. Auch im Rhesus-System können Inkompatibilitäten zwischen zwei Individuen mit verschiedenen Rhesusfaktoren beobachtet werden. Blutgruppe A+ AB+ BAB+ AB0+ Vorhandenes Antigen Antikörper gegen Antigen A und das Rhesusantigen Antigen A Antigen B und das Rhesusantigen Antigen B Antigen A, Antigen B und RhA Antigen A und Antigen B Rhesusantigen B B A A Keine Antikörper Keine Antikörper A, B Physiologie WS 04 bzw. 05 – Prof. Smekal 0- Keine Antigene Sternchen 2016 A, B Unverträglichkeit zwischen Mutter und Kind: AB0-System: Im Gegensatz zu Rhesus-Inkompatibilität tritt vor der Geburt des Feten keine Schädigung auf. Nach der Geburt: Gelbsucht (d.h.: eine Gelbfärbung der Haut) Behandlung mittels Bestrahlung (schnellerer Abbau des Bilirubins aus der Haut) Eine Blutaustauschtransfusion ist nur selten notwendig.Rhesus-System: Wenn eine rhesus-negative Frau ein rhesus-positives Kind bekommt, treten Probleme in der Regel erst in der zweiten Schwangerschaft auf. Grund: Mutter bildet „Memory-cells“ während der ersten Schwangerschaft. Bei der zweiten Schwangerschaft ist die Immunantwort schneller. Durch Rhesus-Antikörper, die bei einer vorangegangenen Schwangerschaft entstanden sind, werden kindliche rote Blutkörperchen zerstört. Folgen: Blutarmut, Vergrößerung von Leber und Milz, Gelbsucht des Neugeborenen, neurologische Schäden bis hin zum Tod des Kindes. Prophylaxe: Heutzutage wird bei Schwangeren mit negativem Rhesusfaktor vor der Geburt (28. bis 30. Schwangerschaftswoche) eine Anti-D-Globulin-Spritze verabreicht. Die Blutgerinnung: Durch eine Gefäßverletzung kommt es vor und nach der Verletzung zu einer Verengung der Gefäße (Verminderung des Blutverlustes). Gleichzeitig lagern sich Blutplättchen (Thrombozyten) an die beschädigten Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Stellen des Gefäßes an und verkleben dort mitenander (im Körper gibt es etwa 12 Mill. Thrombozyten). Die Thrombozyten besitzen die Fähigkeit zur Thrombozytenaggregation (bilden Gerinsel). Die normalerweise plättchenförmigen Thrombozyten haben jetzt eine kugelige Form. Aus ihrer Oberfläche sprießen kleine Fortsätze, mit denen sie sich gegenseitig festhalten. Der Thrombozyten-Pfopf ist nicht fest genug, um eine Wunde dauerhaft zu verschließen. Im Bereich der Verletzung werden Substanzen freigesetzt, die die Blugerinnung aktivieren: ● Thrombokinase aus Blutplättchen ● Thrombokinase aus dem Gewebe (besonders tiefe Auskleidungen der Gefäße) Prinzip: Das Prinzip der Blutgerinnung besteht darin, dass in dem sehr komplexen Vorgang der Blutgerinnung das im Blut vorhandene Prothrombin aktiviert wird. Es entsteht Thrombin. Das Thrombin wiederum wirkt auf ein weiteres im Blut zirkulierendes Eiweiß, das Fibrinogen. Das lösliche Fibrinogen wird nun in das unlösliche Fibrin umgewandelt. Auf diese Weise bildet sich ein Netz aus festen Fibrinfasern um den Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Thrombozyten-Pfropf. Gerinnungsfaktoren sind Proteine, die sich im Blut befinden. Sie setzen bestimmte chemische Reaktionen in Gang bzw. beschleunigen sie. Der Einfachheit halber hat man die 13 verschiedenen Gerinnungsfaktoren mit römischen Zahlen durchnummeriert. Die Zahlen sind aber mit der Reihenfolge der Aktivierung bei der Blutgerinnung nicht identisch. Der entstandene Blutpfropf, der die Wunde verschließt, besteht also vorwiegend aus Thrombozyten. An diesen klebrigen Eiweißfädchen bleiben auch Erys kleben (roter Thrombus). In der Folge zieht sich das Fibrinnetz langsam zusammen (so werden die Wundränder verkleinert). In das Fibrinnetz lagern sich jetzt noch Grundzellen des Bindegewebes ein. Die Wunde wird dann endgültig geschlossen. Die zerstörten Epithelzellen der Gefäße können sich wieder organisieren und nachwachsen. Schließlich wird der Thrombus wieder aufgelöst. 9.) Lunge / Atmung Die Oberen Atemwege: ● die beiden Nasenhöhlen ● der Rachen (Pharynx) ● der Kehlkopf (stellt die Verbindung zw. oberen und unteren Atemwegen her) Die Nasenhöhle: Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Die Nasenschleimhaut ist mit Flimmerhaaren überzogen. In der Nasenhöhle wird die Luft erwärmt, angefeuchtet und gesäubert. Danach können sie zu den Nasenlöchern oder gegen den Rachen transportiert werden. An die beiden Nasenhöhlen schließt der obere Abschnitt des Rachens an. In die mittlere Etage mündet die Mundhöhle. Hier kreuzen sich der Atemweg und der Speiseweg. Die Speisen wandern durch den unteren Rachenabschnitt nach hinten in die Speiseöhre.Die Atemluft strömt nach vorne in den Kehlkopf. Der Rachen hat also die Aufgabe, den Luftstrom auf seinem Weg in die Lunge weiterzuleiten. Der Kehlkopf schließt sich nach vorn an den Rachen an und besteht aus mehreren Knorpeln. Der Kehlkopf verbindet die oberen und die unteren Atemwege und schafft so einen Durchgang für die Atemluft. Außerdem schützt er die unteren Atemwege durch den Hustenreflex bei eingedrungenen Fremdkörpern. Darüber hinaus bildet er den Sitz des Stimmorgans. Physiologie WS 04 bzw. 05 – Prof. Smekal Bronchien Sternchen 2016 Alveolen Die unteren Atemwege: ● Die Luftröhre (Trachea) ● Die Luftröhrenäste (Bronchien) mit den Lungenbläschen (Alveolen). Die Luftröhre wird durch hufeisenförmige Knorpelspangen versteift. Sie ist etwa 20 cm lang und liegt vor der Speiseröhre. In Höhe des 4. Brustwirbels teilt sie sich in die beiden Luftröhrenäste – die Stamm(Haupt-) bronchien. In der Luftröhre wird die Atemluft weiter abwärts zu den Bronchien und den Alveolen geleitet. Die Bronchien münden rechts und links in die Lunge. Sie verzweigen sich wie die Äste und Zweige eines Baumes immer weiter bis in die kleinen Endbronchien. Hier sitzen Gänge, an deren Wände sich die Lungenbläschen, die Aveolen, befinden. Um die Alveolen herum verzweigt sich ein dichtes Netz von Blutgefäßen, die Lungenkapillare. Menschliche Zellen sind zur Energiegewinnung auf Sauerstoff (O2) angewiesen. Wegen der weiten Entfernungen zwischen der Umgebung und den Zellen sind spezielle Transportsysteme für den Antransport von O2 und den Abtransport des im Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 oxidativen Stoffwechsel entstehenden Kohlendioxids (CO2) erforderlich. Diese Transportvorgänge von O2 und CO2 bezeichnet man als Gasaustausch. Durch Lungenbelüftung kommt O2 in den Alveolarraum.Von dort durch Diffusion ins Blut und über den Blutkreislauf zu den Körperzellen (wiederum durch Diffusion). o Durch die Einatmung (Inspiration) wird ein bestimmtes Luftvolumen aus der Umgebung angesaugt und durch die Atemwege in die Alveolen transportiert. Dieser Transport erfolgt über längere Streckenabschnitte mit hoher Geschwindigkeit und wird als Konvektion bezeichnet. o Das durch die Konvektion bewegte Luftvolumen verteilt sich über die Stammbronchien in die beiden Lungenflügel bis hin zu den Alveolen. o In den Alveolen findet Gasaustausch statt. Durch die Wand der Alveolen diffundiert Sauerstoff entsprechend dem O2 - Partialdruckgefälle in die Kapillare hinein. Kohlendioxid dringt ebenfalls entsprechend dem CO2-Partialdruckgefälle aus den Kapillaren in die Alveolen hinein. Die Diffusionskapazität ist sehr groß: Der Abstand zwischen Alveolen und Kapillaren ist sehr gering ✔ (~1/1000 mm) Die Austauschfläche ist sehr groß ✔ - Lungenkapillaren: 100m² - Muskelkapillaren: 6000m² o Das Blut strömt als dunkleres, O2-armes Blut in die Lungenstrombahn ein und fließt als helleres, O2-reiches Blut wieder ab. Das CO2-angereicherte und O2-ärmere Gasvolumen in der Lunge wird Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 abgeatmet (Exspiration). Funktion von Thorax, Atemmuskulatur und Lunge Der Brustkorb besteht aus Brustbein, Rippen und Brustwirbelsäule. Durch bewegliche Verbindungen zwischen den Rippen und den Wirbeln können die Rippen gehoben und gesenkt werden. Auf diese Weise vergrößert oder verkleinert sich der Innenraum des Thorax. Der wichtigste Atemmuskel ist das Zwerchfell, das den Thoraxraum als horizontal liegende Muskelplatte nach unten gegen die Bauchhöhle abgrenzt. Der Vorgang der Atmung wird unterteilt in Einatmung (Inspiration) und Ausatmung (Exspiration). In der Phase der Einatmung kontrahieren sich das Zwerchfell und die äußeren Rippenzwischenmuskeln. Bei diesem aktiven Vorgang vergrößert sich der Innenraum des Thorax. In der Phase der Ausatmung erschlafft die Atemmuskulatur und gibt dem Innenraum des Thorax die Möglichkeit, sich passiv zu verkleinern. Die Lunge ist in den Brustkorb eingespannt und von zwei dünnen Häuten umgeben. Das Lungenfell liegt der Lunge auf, und das Rippenfell befindet sich innen an den Rippen. Zwischen diesen Häuten liegt ein mit Flüssigkeit gefüllter Gleitspalt (Pleuraspalt), in dem ständig Unterdruck herrscht. Wegen des Unterdrucks kann sich der Pleuraspalt nicht ausdehnen. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Die Lunge kann sich deshalb nicht von der Wand des Brustkorbes abheben und wird gezwungen, den Bewegungen des Brustkorbes zu folgen. Bei der Einatmung und Vergrößerung des Brustraums vergrößert sich der Lungeninnenraum. Bei der Ausatmung und Verkleinerung des Brustraums verkleinert sich auch der Lungeninnenraum. Der Lungeninnenraum folgt den Veränderungen des Brustraums. Residualvolumen: jenes Volumen, das nach maximaler Exspiration noch in der Lunge verbleibt Exspiratorisches Reservevolumen: jenes Volumen, das nach normaler Exspiration noch maximal ausgeatmet werden kann Inspiratorisches Reservevolumen: das Volumen, das nach normaler Inspiration noch maximal eingeatmet werden kann Atemzugvolumen: jene Menge Luft, die beim Atemvorgang ein- und ausgeatmet wird Vitalkapazität: jenes Volumen, das nach maximaler Exspiration eingeatmet werden kann (Summe aus Atemzugsvolumen und inspiratorischem sowie exspiratorischem Reservevolumen) Totalkapazität: Maximales Lungenvolumen. Jene Menge Luft, die nach maximaler Inspiration insgesamt in der Lunge enthalten ist. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Atemminutenvolumen: Produkt aus Atemzugsvolumen und Atemfrequenz (in Ruhe etwa 7-9 l/min) Bei körperlicher Belastung steigen das Atemzugvolumen und die Atemfrequenz an, wodurch auch das Atemminutenvolumen wesentlich größer wird. Mittlerer Maximalwert für Untrainierte: etwa 100 l/min Hochausdauertrainierte: 160-240 l/min ist abhängig von: ● Alter ● anthropometrischen Gegebenheiten (Größe des Thorax ist abhängig von der Körpergröße) ● Geschlecht (Thorax der Frau etwas kleiner) ● Körperposition (stehend, liegend, …) ● Trainingszustand (Ausdauertraining erhöht die Vitalkapazität; es werden allerdings nur die funktionellen Anteile beeinflusst, z.B. durch verbesserte Durchlüftung) Steuerung der Atmung: Spontanatmung: Lok: Atemzentrum Medulina oblongata (ventrale und dorsale Gruppe) Höhere Zentren: ● Beispiel: Hyperventilation durch Hypnose, die Belastung suggeriert oder durch Vorstellung einer Belastung --> Vermittlung über ponto-meduläre Areale im Brückenbereich (pontine respiratory group) --> Atemzentrum einwirken ● Hypothalamus ● Direkte Einflüsse des motorischen Cortex auf die Motoneuronen von Spinalnerven der Atemmuskulatur und umgekehrt Weitere Einflüsse: Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● Osmolarität des Blutes ● K+-Ionen Konzentration ● Katecholamine ● Adenosine Sauerstoffaufnahme, Sauerstofftransport und Sauerstoffverwertung Mitochondrienzahl Enzymbesatz Vaskularisierung Myoglobingehalt Ventilation HMV Diffusion Blutverteilung Perfusion Körperposition LUNGEHERZ-KRL MUSKULATUR Wärmeproduktion O2 CO2 Arbeit BLUT Ges-Hb pH-Wert Temperatur Luftdruck 10.) Magen/Darm-Trakt: Aufgabe des Speichels ● Lösungsmittel für einen Teil der Nahrungsstoffe ● Schmierstoffe (Mucine) erleichtern das Kauen und Schlucken ● feuchtet die Mundhöhle an (dauernde Spülung von Mund und Zähnen, Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 --> Säuberung, Desinfektion – verhindert Ausbreitung von infektiösen Erregern) ● enthält: Lypozym und Peroxidase (Stoffe der unspezifische Abwehr), Immunglobulin (IgA, spezifische humorale Abwehr – antibakterielle und antivirale Eigenschaften) ● Verdauungsenzyme: besonders - Amylase (Kohlenhydratverdauung; Syn.: Ptyalin) ● bei Säuglingen: Brustwarzen werden beim Saugen abgedichtet Enzyme des Speichels 1. - Amylase (auch Ptyalin genannt) Bildung: fast aussschließlich in der Ohrspeicheldrüse (Glandula parotis) Obwohl die Speichelamylase ausreichen würde, die gesamte Stärke in der Nahrung zu verdauen, wird die Nahrung gewöhnlich so rasch hinuntergeschluckt, dass die Amylase des Speichels schon kurz nachdem sie mit dem Bissen in Berührung gekommen ist, vom sauren pH-Wert des Magensaftes inaktiviert wird. Somit erfolgt die Stärkeverdauung v. a. im Dünndarm. Hauptaufgabe der Amylase (und auch einiger Proteasen) des Speichels liegt offensichtlich in der oralen Hygiene: Abbau von Nahrungsresten im Mund (z.B.: die an den Zähnen hängengeblieben sind) 2. Nichtspezifische Lipasen Bildung: in den Ebner-Zungengrunddrüsen Werden mit dem Speichel verschluckt: Verdauung von Milchfetten im Magen, somit Unterstützung für den Magen (bes. bei Säuglingen) – Bildung unspezifischer Lipasen ev. auch Magenschleimhaut Die Speiseröhre (Ösophagus) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 bestehend aus: Kehlkopf – Muskulatur (= oberes Ende) Kardia (= unteres Ende) mündet im Magen Speiseröhre: Ringmuskulatur ist tonisch kontrahierte Spannung – normalerweise schlaff Genauer: Das obere Ende des Ösophagus bildet zusammen mit der Kehlkopf (Pharynx)Muskulatur den oberen Ösophagussphinkter. Das untere Ende des Ösophagus mündet an der Kardia in den Magen, wo die Ringmuskelschicht tonisch kontrahiert ist und so den unteren Ösophagussphinkter bildet. Die Ösophagussphinkter stehen normalerweise also unter tonischer Spannung. Die Ringmuskulatur der dazwischenligenden Speiseröhrenanteilen sind für gewöhnlich erschlafft. Motorisch inneviert wird die Speiseröhre von Parasympathikus und Sympathikus. Motorische Aktivität des Ösophagus: Wird durch das Schlucken eines Speisebissens in Gang gesetzt. Die Dehnung der oberen Speiseröhrenwand löst eine Kontraktionswelle (primäre Peristaltik) aus und pflanzt sich über den gesamten Ösophagus nach unten fort. Eine Dehnung weiter unten gelegener Wandabschnitte löst dann, ebenso wie eine chemische Reizung der Schleimhaut sekundäre peristaltische Wellen aus (sekundäre Peristaltik). Beim Schluckakt sind gewöhnlich beide Arten der Peristaltik beteiligt: ● primäre Peristaltik setzt das Schlucken des Bissens in Gang ● sekundäre Peristaltik hält dann so lange an, bis er den Magen erreicht hat Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Der Magen Neben der anatomischen Einteilung des Magens wird auch funktionell unterschieden: a.) Proximaler Magen b.) Distaler Magen Der proximale Magen: besteht aus dem proximalen Anteil des Magenkorpus Funktion: o Speicher für die aufgenommene Nahrung o durch niedrigen, konstanten Druck wird Flüssigkeit immer dann, wenn der Pylorus geöffnet ist, in den Duodenum (Dünndarm) getrieben. Der distale Magen: Besteht aus dem größten (distalen) Teil des Korpus´, dem Antrum und dem Pylorus Funktion: Durchmischung, Homogenisierung und Emulgierung des Mageninhaltes peristaltische Kontraktion: Mageninhalt Richtung Pylorus (Schrittmacher) Hauptaufgaben des Magens ● Zermahlung der festen Nahrung ● mechanische Emulgierung von Fetten und Andauung der Nahrungsproteine, wobei aus dem Nahrungsbissen eine Suspension (chymos = Speisebrei) entsteht ● Sekretion von Magenschleim: durch Nebenzellen (im gesamten Magen) Von Ephitelzellen des Magens wird auch Bikarbonat gebildet (Schutz der Magenwand Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 von Salzsäure) ● Sekretion anderer Inhaltsstoffe (v.a. im Korpus und Fundusbereich) - Salzsäure: durch Belegzellen - Pepsinogene: durch Hauptzellen, = inaktive Vorstufe der Pepsind -->Proteinverdauung ● Weiters: Intrinsic Factor: wichtig für die Aufnahme von Vitamin B12 (Funktion bei der Bildung von roten Blutkörperchen) ● Gastrin (aus G-Zellen des Magens und Duodenums) fördert: Magensaftkonzentration des Magens ausgelöst durch: Dehnung des Magens, Eiweiß, Alkohol, Koffein, ... Der Magenschleim Problem: Es besteht die Gefahr, dass Pepsine in Gegenwart von Salzsäure proteotypisch wirken. -->Selbstverdauung des Magenepithels (Pepsine greifen die Magenhaut an – wegen der Salzsäure) Schutz durch: zähen Schleim des Magens = dicke Schicht, die von Oberflächenepithel selbst sezerniert wird. Steuerung des Magensaft Sekretion Erfolgt in 3 Phasen: ● kephale Phase ● gastrische Phase ● intestinale Phase Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● 1) Kephale Phase Während der kephalen Phase wird die Magensekretion durch parasympathische Vagusfasern stimuliert. Auslösung durch: Mit dem Essen verbundene Reize (Geruch, Geschmack) Glucosemangel im Gehirn (Hunger od. insulininduzierte Hypoglykämie) es erfolgt Sekretion von Magensäure durch: a.) die Freisetzung von Acetylcholin b.) die Ausschüttung von Gastrin ● 2) gastrische Phase Aufrechterhaltung der Magensaftsekretion durch Dehnung der Magenwand Mageninhalt (Gastrin) --> Inhaltsstoffe lösen eine vermehrte Sektretion von Gastrin, v.a. aus den Pylorusdrüsen aus. ● 3) intestinale Phase Weitere Aufrechterhaltung der Magensaftsekretion Mageninhalt entleer sich in den zwölf Finger Darm dadurch bleibt Magensatfsektretion im Gang Der Dünndarm ● Nahrungsbrei wird mit Sekreten aus den Schleimhautzellen, Pankreassaft und Galle durchmischt ● die im Mund und Magen begonnenen Verdauung wird nun vervollständigt Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● Verdauungsprodukte und Vitamine werden resorbiert Die Säfte des Dünndarms: Der Dünndarm ist der Hauptort für die Verdauung und Absorpton von Nahrungsstoffen, Vitaminen, anorganischen Salzen und Wasser. Seine Oberfläche ist durch Ringfalten, Darmzotten und Mikrovilli der Ephitelzellen im Vergleich zu einem zylindrischen Rohr gleichen Durchmessers enorm vergrößert. Täglich werden ca. 8 – 9 Liter Wasser mit Elektrolyten im Dünndarm absorbiert (Nahrung, Getränke, Drüsensektret) Die Darmbewegung 1) Segmentationsbewegung (segmentweise Ringkontraktion der Darmwand) 2) Pendelbewegung: Sind Wellenbewegungen der glatten Darmmuskulatur. Die Segmente verkürzen und verlängern sich dabei. Ein Stück des Darminhaltes wird analwärts gequetscht, die Welle gleitet nun über den Inhalt, wobei in Teil des Breis wieder zurückgedrückt wird (Durchmischung des Breis) 3) Peristaltische Bewegung = fortgeleitete Darmkontraktion Sie werden durch Dehnung der Darmwand ausgelöst. Die Rezeptoren für diesen Reiz liegen wahrscheinlich in der Schleimhaut (nach ihrer Entfernung erlischt die Peristaltik) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 4) Mucosa (Schleimhaut) Bewegung: Schleimhaut selbst befindet sich in einem Prozess der Längs- und Querfaltung 5) Zottenbewegung: Während der Verdauung sind die Zotten ständig in Bewegung Verdauung und Absorption von Nährstoffen 1) Kohlenhydrate Mit der üblichlen Nahrung werden täglich mehr als 300g Kohelnhydrate aufgenommen Sie setzen sich vor allem zusammen aus: Polysachariden (Mehrfachzucker) 64% Stärke, 0.5% Glycogen Disachariden (Zweifachzucker) 26% Rohrzucker (Sacharose = Suchrose), 6,5% Milchzucker (Laktose) Monosachariden (Einfachzucker) 3% (vor allem Fructose) Nach vollständiger Hydrolyse während der Verdauung entstehen daraus drei Monosacharide, nämlich: Glucose 80% Fructose 14% Galactose 5% Verdauung der Kohlenhydrate ● Speicheldrüsen – Amylase im Magen wird die KH – Verdauung unterbrochen (zu niedriger pH-Wert) ● Verdauung setzt erst im Duodenum wieder ein, wenn der Speisebrei (Chymus) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 dorthin kommt -- dort wird er mit Sektreten von Pankreas und Darm vermischt. ● - Amylase des Pankreassaftes - Zerlegung von Stärke - Im Gegensatz zu Pflanzenfressern kann der Mensch Cellulose kaum spalten und verdauen --> Ballasstoffe ● Oligosacharide (Weingzucker) werden in der Schleimhaut des Dünndarms zu Einfachzuckern (Glucose, Galactose und Fructose) gespalten Sie gelangen dann durch Transportproteine ins Zellinnere. Die Verdauung der Proteine: ● Magen: 1. Station der Eiweißverdauung: Nahrungseiweiß wird durch Salzsäure denaturiert und durch Pepsine gespalten ● Im Zwölffingerdarm (Duodeum) übernehmen die Pankreas- und Dünndarm Proteasen (=Trypsin und Chrymotrypsin) die EW-Vedauung Trypsin und Chymotrypsin sind Enzyme, die an bestimmten Stellen in der Mitte der Kette der Proteine angreifen --> dabei entstehen Di-, Tri- und größere Oligopeptide, aber nur wenig freie Aminosäuren. Beide werden als inaktive Vorstufen produziert (Trypsinogen: aktiviert durch Enzyme in der Schleimhaut des Zwölffingerdarms Chymotrypsinogen: durch Trypsinogen angeregt) ● Freisetzung der Aminosäuren erfolgt durch die Oligopetidasen der Dünndarmschleimhaut Die Verdauung der Fette: Das Problem ist eine schlechte Wasserlöslichkeit Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● Die Fettverdauung beginnt im Magen durch nichtspezifische Lipasen aus der (Ebner-) Zungendrüse ● Weitere Verdauung im Duodenum: fortgesetzt durch die Pankreaslipase A2 (unspezifische Lipase aus dem Pankreas) ● Gallensalze (in der Leber produziert) werden gebildet – sind für die Fettverdauung essentiell – sie fördern die Fettemulgierung - bringen Fettpartikel in eine chemische Form,die für Resorption durch die Schleimhautzellen des Darms notwendig ist Der Pankreassaft: Die Bauchspeicheldrüse produziert den Saft mit ihrem exokrinen Teil (Meissner'sche Drüsen), ca. 2 Liter pro Tag. Die wichtigsten Bestandteile: Das Pankreassekret enthält für jeden Nährstoff wichtige Verdauungsenzyme: ● - Amylase: Kohlenhydrate ● Dünndarm-Proteasen (Trypsin, Chrymotrypsin bzw. deren Vorstufen Trypsinogen, Chymotrypsinogen: Eiweiß) ● Pankraslipase: Fett Der Saft ist besonders reich an Bicarbonat. Das Sekret ist also alkalisch und neutralisiert die HCI des Magens. 11.) Die Leber Die Leber wiegt beim Erwachsenen zwischen 1,2 und 2kg. Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 Sie hat zwei Lappen, wobei der linke viel kleiner als der rechte ist. Sie liegt im Oberbauch unter der rechten Zwerchfellhälfte. Die Leber erhält das nährstoffreiche, venöse Blut aus dem Bauchraum über die Pfortader. Die Pfortader sammelt also das nährstoffreiche Blut aus Magen, Milz, Dünndarm und Dickdarm. Es handelt sich also um venöses Blut, das in der Leber, sofort nach der Nährstoffaufnahme in diesen Organen, gefiltert und auf eventuelle Gifte untersucht wird. Sofort nach Eintritt in die Leber teilt sich die Pfortader in einen rechten und einen linken Ast. Im portalen Gefäßbaum der Leber kommt es zu einer weiteren Aufteilung. Zur ausreichenden Versorgung des Eigenapparates der Leber führt zusätzlich die Arteria hepatica (Leberarterie) sauerstoffreiches, arterielles Blut aus der Bauchaorta heran. Die kleinste funktionelle Einheit der Leber sind die Leberläppchen (Lobuli). In der Leber gibt es etwa 1 – 1,5 Millionen Leberläppchen. Diese Lobuli werden von den Ästen der Pfortader und der Leberarterie durchzogen. Die Leberläppchen werden aber auch vom Lebergallengang (Ductus choledochus) durchzogen. In den sog. Sinusoiden mischt sich venöses Pfortaderblut mit arteriellem Blut der Leberarterie. Die einzelnen zentralen Lebervenen vereinigen sich zu Lebervenen (venae hepaticae) – drei bis vier große Venenstämme. Das gefilterte Blut fließt über diese Lebervenen direkt in die untere Hohlvene Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 (vena cava inferior). Die kleinen Gallengänge der Läppchen vereinigen sich zu größeren und sammeln die in den Leberzellen produzierte Galle. Die intrahepatischen Gallengänge vereinigen sich zu dem großen Gallengang (ductus hepaticus).Der große Gallengang mündet zusammen mit dem großen Gang der Bauchspeicheldrüse in den Zwölffingerdarm. Die Gallenblase (vesica fellae) dient als Reservoir für die Gallenflüssigkeit. Sie ist direkt mit dem Gallengang (ductus hepaticus) verbunden. Die winzigen Gallenkanälchen fließen also in immer dicker werdende Röhrchen und gelangen so in die Gallenblase, wo sie normalerweise eingedickt und somit konzentriert werden. Durch einen hormonellen Reiz entspeichert sich die Gallenblase in dem Augenblick,in dem fetthaltiger Speisebrei in den Zwölffingerdarm gelangt. Die Galle, ein Sekret der Leber: Sie wird also in den Leberzellen gebildet. Die Galle dient der Verdauung der Fette. Tagesproduktion: 0,7 – 1,7 Liter Die Gallenflüssigkeit hat 3 Hauptbestandteile: ● Cholesterin ● Gallensäure ● Gallenfarbstoffe und Bilirubin (Stoffwechselprodukt des Hämoglobins) ad. Gallensäure ● wichtige Funktion bei der Aufnahme von Fetten aus dem Darm ● sie verändert zusammen mit Cholesterin und Lecithin die chemische Struktur von Fetten (Fette sind nicht wasserlöslich) Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● bessere Aufnahme der Fette aus dem Darm ● Nach Aufnahme der Fette aus dem Darm werden sie wieder freigesetzt und im letzten Teil des Zwölffingerdarms wieder resorbiert ad. Gallensaftfarbstoffe ● Sie entstehen beim Hämoglobinabbau ● Zwischenprodukt: Bilirubin (gelangt in die Leber und wird dort in die eigentlichen Gallenfarbstoffe umgewandelt. Diese werden im Stuhl ausgeschieden – färbt den Stuhl braun) ● bei Störungen der Leberfunktion (bzw. Störung des Abtransportes: erhöhter Bilirubinspiegel --> Man spricht von Gelbsucht (Ikterus) Symptome der Gelbsucht: Gelbfärbung der Augenbindehaut (Skleren) und später auch der Haut Die wichtigsten Aufgaben der Leber: ● Blutbildung beim Fetus bis zum 7. Schwangerschaftsmonat ● Wichig zur Bildung das Aminosäurepools ● Bildung von Harnstoff (Entgiftung der wasserlöslichen Endprodukte des Aminosärestoffwechsels, z.B.: Ammoniak) ● Aufbau des Speicherkohlenhydrats Glykogen durch Gluconeogenese aus (glukoplastischen) Aminosäuren oder durch Abbau von KH ● Synthese und Abbau der Lipoproteine ● Abbau und Ausscheidung des Blutfarbstoffs in Form von Bilirubin ● Synthese von Gallensäure ● Überführung von Fremdstoffen in wasserlösliche Derivate ● Funktion bei der Blutgerinnung ● Syntese der Gerinnungsfaktoren ● Regulation des Säure – Basen Haushaltes Physiologie WS 04 bzw. 05 – Prof. Smekal Sternchen 2016 ● Phagozythose von Bakterien sowie körpereigener und körperfremder Zellbestandteile ● Regulation von Spurenelement- und Vitaminstoffwechsel Der Dickdarm Der Dickdarm ist etwa 1 – 1.5m lang. Er schließt im Bereich des Blinddarms an den Dünndarm an. Er beginnt im rechten Unterbauch (Blinddarm – Zoekum) und verläuft von hier aus nach oben (Kolon aszendenz). Dann quer (kolon transversum) zur linken Seite (kolon deszendenz) und geht schließlich nach einem s-förmigen Verlauf (Kolon sigmoideum) im linken Unterbauch etwa 16cm oberhalb des Afters in den Mastdarm (Rektum) über. Dünndarm –> Blinddarm –> Dickdarm –> Mastdarm –> Anus Funktionen des Dickdarms und des Mastdarms: ● Hauptaufgabe: Resorption: entzieht dem Speisebrei die Flüssigkeit sowie Mineralsalze und Spurenelemente ● bereitet die Ausscheidung der Ballaststoffe vor ● Giftstoffe werden ausgeschieden (lagern sich in den Ballaststoffen und Nahrungsresten ein; aus diesem Grund ist eine ausreichenden Aufnahme von Ballaststoffen wichtig) ● Dickdarmbakterienflora hat auch eine wichtige Entgiftungsfunktion ● Dickdarmbakterien synthetisieren Vitamin K (Blutgerinnung) ● im Dickdarm befinden sich große Mengen B- und T- Lymphozyten (wichtige immunologische Funktion) Physiologie WS 04 bzw. 05 – Prof. Smekal ➔ Sternchen 2016 alle Stoffe die im Körper nicht verdaut werden und nicht gebraucht werden, gelangen in den Kot ➔ das Anus kontrolliert durch die unwillkürliche innere Schließmuskulatur und den äußeren willkürlichen Schließmuskel die Stuhlentleerung aus dem Mastdarm.