Übersichtsarbeit über Drogen
Werbung

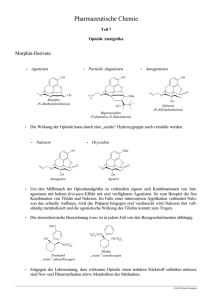
Übersichtsarbeit über Drogen Dr. S. Wirtz, Hamburg in „Notfall und Rettungsmedizin“ 6 – 2004 Im Jahr 2000 noch 2030 Drogentote, seither sinkt die Anzahl stetig. Im Jahr 2003 starben noch 1477 Menschen in Deutschland in direktem Zusammenhang mit dem Konsum illegaler Drogen. Grund: - Offenerer Umgang mit dem Thema? - Bemühungen der psychosozialen Dienste ? ● ● ● ● ● ● 41 % Drogentote im Zusammenhang mit Heroin (30%) und mit Kokain (11%) 21 % Drogentote durch die Verbindung von Betäubungs- bzw. Substitutionsmitteln und Alkohol Zahl der Konsumenten harter Drogen in Deutschland bei ca. 300.000 Personen Cannabis die mit Abstand am meisten konsumierte Droge, Ecstasy hat erheblich aufgeholt Morbidität nicht allein auf die Folgen des Drogenkonsums direkt, sondern auch auf damit verbundenen Begleitgefahren, insbesondere Infektionskrankheiten bei i.v.-Drogenkonsum zu beziehen. HIV-Infektionen (bis zu 27%) Hepatitis B (48%) Hepatitis C (66%) Tuberkulose Das hat besondere Bedeutung für das Rettungsdienstpersonal im Umgang mit diesen Patienten. Polyvalente Gebrauchsmuster : - Unerwünschte Nebenwirkungen einer reinen Stoffklasse immer seltener - Häufige Mischung mit der Einnahme von Alkohol, Tranquilizern und Antidepressiva „Legale“ Drogen : 1. Alkohol : ● ● ● ● ● Pro-Kopf-Konsum in Deutschland 11 Liter reiner Alkohol ( europäischer Spitzenplatz ) 1,6 Mio. behandlungsbedürftige Alkoholkranke 3,2 Mio. trockene Alkoholkranke Alkoholassoziierte Erkrankungen : - Leberschäden - Hypertonie, Cardiomyopathie, - Delir - Ethyltoxische Polyneuropathie - Oesophagusvarizen mit hohem Blutungsrisiko - Mallory-Weiss-Syndrom (Längseinrisse der Oesophagusschleimhaut, die zu plötzlichen Blutungen führen können) - Boerhave-Syndrom (Oesophagusruptur) Bei ca 50% der Verkehrsunfälle mit schweren Personenschäden ist Ursache Alkohol 1 ● Bedeutung für den Rettungsdienst : Alkoholgenuss ist häufig ein begleitendes und die Notfallsituation verschärfendes Problem. Mit steigendem Alkoholgenuss kommt es zu : - Enthemmung bei 0,3-1%o - Exzitation bei 1-2%o - Hypnose bei 2-2,5%o - Narkose bei 2,5-4%o - Asphyxie bei > 4%o Hauptwirkort ist das Gehirn. Freisetzung des Neurotransmitters Dopamin hat belebende, enthemmende und kommunikationsfördernde Wirkung. Weitere Steigerung des Konsums bewirkt zunehmende Sedierung und Koordinationshemmung. Regelmäßiger Konsum führt zu körperlichen Gewöhnungsprozessen mit Abhängigkeit. Im Rahmen der Enthemmung Zunahme der Gewaltbereitschaft (Schlägereien etc.). Häufigkeit von schweren Sturzverletzungen steigt (durch mangelnde Schutzreflexe und Reaktionsträgheit einerseits und durch erhöhte Blutungsgefahr wegen der bestehenden Gerinnungsstörungen andererseits) Vigilanzeinschränkung und eingeschränkte Schmerzempfindung verdecken u.U. schwerwiegende Verletzungsfolgen (z.B. intrakranielle Blutungen) Krampfanfälle Symptomatische Behandlung mit Benzodiazepinen Alkoholentzugsdelir Gekennzeichnet durch Desorientiertheit, illusionäre Verkennung, Unruhe und häufig Tremor. Das halluzinatorischen Delir wird mit hochpotentem Neuroleptikum behandelt ( Haloperidol ) bei aggressiven Patienten ggf. in Kombination mit Benzodiazepinen 2. Medikamente : ● Benzodiazepine : - Wegen der großen therapeutischen Breite der Benzodiazepine kommt es nur selten zu lebensbedrohlichen Wirkungen. - Größte Gefahr ist die Einschränkung der Schutzreflexe. - Therapie : Sicherung der Vitalfunktionen Benzodiazepinantagonist Flumazenil nur in Einzelfällen bei ausgeschlossener Krampfneigung ( CAVE : kurze Halbwertszeit ) anschließende Überwachung des Patienten ● Antidepressiva : Häufige Intoxikationen durch Antidepressiva bekannt. notfallmedizinische Probleme : neben Vigilanzminderung und Atemstörungen stehen vor allem maligne Herzrhythmusstörungen im Vordergrund 2 Illegale „weiche Drogen“ ● Cannabis - die am häufigsten konsumierte illegale Droge in Deutschland - insbesondere erhebliche Zunahme bei Jugendlichen von 12-18 Jahren - Herstellung aus indischem Hanf in gepressten Platten als Haschisch („dope“ oder „shit“) oder auch in der Form von getrockneten Blättern als deutlich schwächer wirksames Marihuana („Gras“) erhältlich. - Applikation überwiegend als „joint“, aber auch in Form von Keksen und Süßspeisen - Wirkstoff : Tetrahydrocannabinol (THC) führt zu Stimmungsaufhellungen - Inhalativ wird selten eine Vergiftung erreicht - Schwere Symptome einer Vergiftung typischerweise durch die orale Aufnahme größerer Dosen THC in Getränk oder Gebäck Unerwünschte Wirkungen sind neben Erhöhung der Herzfrequenz und des Blutdrucks auch eine Störung der Wahrnehmung in Form einer halluzinatorischen Psychose (optische und akustische Halluzinationen, Unruhe und Erregungszustände, aggressive und ängstliche Verstimmungen) Notfälle in Verbindung mit Cannabis sind selten. Therapie, wenn nötig : - kardiovaskuläres Monitoring - Abschirmung von optischen und akustischen Reizen - Sedierung mit Benzodiazepinen - ggf. Einsatz von hochpotenten Neuroleptika (Haloperidol) Illegale „harte Drogen“ ● Kokain Kokaingebrauch ist in den letzten 10 Jahren in Deutschland ständig angestiegen. Kokain wird aus den getrockneten Blättern des Kokastrauches, aber auch vollsynthetisch hergestellt. Als Kokainhydrochlorid oder in der Form der viel rascher wirkenden freien Base des Rohalkaloids nach Aufkochen mit Wasser und Backpulver als „Crack“ vertrieben. Als Pulver geschnupft und über die Nasenschleimhäute aufgenommen Wird auch geraucht, oral und i.v. zugeführt Sehr hohes Suchtpotential schon nach wenigen Anwendungen, insbesondere in der Anwendung als Crack (schon die einmalige Anwendung kann süchtig machen) Wird gerne vermischt z.B. mit Heroin („Speedball“), aber auch mit Amphetaminen und Strychnin und unterschiedlichen Zuckerarten. Wirkung : - Freisetzung von Noradrenalin und Dopamin - Hemmung des Katecholaminabbaus - dadurch euphorisierende Stimmung und enormer Tatendrang - Steigerung der körperlichen Leistungsfähigkeit - Hunger- und Durstgefühl und Schlafbedürfnis nehmen ab - Schmerzwahrnehmung wird herabgesetzt - In der Spätphase häufig Niedergeschlagenheit und depressive Verstimmung gepaart mit Angstgefühlen („Kater“) 3 - Gewöhnung und abgeschwächte Wirkung führt oft zum Umstellen auf i.v.Zufuhr Notfallmedizinisch relevante Störungen : - Hypertonie - Tachykardie - Koronarspasmen - Herzrhythmusstörungen - Minderdurchblutung von Darm, Leber und Nieren - Psychosen Unter Kokaineinfluss sind Myokardinfarkte sowie akut einsetzendes Nierenversagen mit anschließender Dialysepflicht auch bei jungen Patienten beschrieben worden. Auch zerebrale Krampfanfälle und Schlaganfälle mit hypertonen Massenblutungen wurden beobachtet. Therapie der unerwünschten Nebenwirkungen : - Sauerstoffzufuhr - EKG, RR-Überwachung, Pulsoxymetrie - Medikamentöse Therapie : ▫ Benzodiazepine oder potente Neuroleptika (Haloperidol) ▫ Nitrate ▫ evtl. α-Blocker oder Clonidin (Urapidil möglich) ▫ CAVE : β-Blocker, überschießende α-Wirkung kann die Koronarspasmen unterhalten oder sogar verstärken ! ● Opiate und Opioide : Opiatintoxikationen sind immer noch die häufigsten Drogennotfälle. Auch hier erschwert der Beigebrauch von anderen Noxen (z.B. Sedativa, Alkohol) den notfallmedizinischen Einsatz. Exportland Nr.1 für den Rohstoff Opium ist Afghanistan. Hier wurden im Jahr 2002 3400 Tonnen Opium geerntet. Für die berauschende Wirkung sind eine Reihe von Alkaloiden verantwortlich. Das am stärksten wirkende Alkaloid ist das Morphium. Morphin wird durch Veresterung in Heroin (Diacetylmorphin) umgewandelt. Wurde eine zeitlang von den Bayerwerken hergestellt in der Hoffnung auf ein stärker wirksames Schmerzmittel. Es stellte sich jedoch heraus, dass Diamorphin ein erheblich größeres Abhängigkeitspotential als der Grundstoff Morphin hat. Um das Volumen zu erhöhen, werden dem Heroin verschiedene Streckstoffe wie Backpulver, Zucker oder Stärke zugesetzt. Neben mangelnder Hygiene bei der i.v.Applikation sind insbesondere diese Stoffe für Venenentzündungen und die schlechten Venenverhältnisse verantwortlich. Ersatzstoffe : - Codein - Fentanylderivate - Methadon Durch die kontrollierte Abgabe von Methadon (Methadict) und von Levomethadon (L-Polamidon) hat sich die Behandlungsmöglichkeit opiatabhängiger Patienten 4 verbessert. Methadon verhindert die Entzugssymptomatik, hat ebenfalls eine sehr stark analgetische, aber eine geringere euphorisierende Wirkung als Heroin. Rehabilitation und Prävention der Ausbreitung von Infektionserkrankungen Wirkungen und Entzugserscheinungen - kurzfristige Euphorie nach i.v.Gabe - rasche psychische und physische Abhängigkeit - unerwünschte Nebenwirkungen sind : Übelkeit, Bewusstseinsstörungen, Miosis, Hypoventilation durch zentrale Atemlähmung, kardiovaskuläre Nebenwirkungen (Bradykardie und Hypotonie) - Entzugserscheinungen : vegetative Störungen ( Schwitzen, Frieren, Zittern ) gastrointestinale Störungen sympathikotone Kreislaufregulationsstörungen Stetige Dosissteigerungen sind üblich wegen des Gewöhnungseffektes. Da die „therapeutische Breite“ sehr gering ist, führen schon geringe Überdosierungen zu Atemlähmungen. Ein besonderes Risiko ist auch die stark unterschiedliche Reinheit des Stoffes (Reinheitskonzentrationen schwanken um den Faktor 10) Therapieprinzipien bei opiatbedingtem Drogennotfall Wiederherstellung und Sicherung einer suffizienten Atmung, Oxygenierung und einer ausreichenden Reflexlage zur Vermeidung der Aspirationsgefahr Hierfür gibt es 2 therapeutische Ansätze : 1. Intubation und Beatmung Hiermit ist der Patient sicher aus der vitalen Bedrohung geführt und bedarf im weiteren Verlauf einer vorübergehenden Intensivtherapie bis zum Abklingen der Opiatwirkung. Therapie der Wahl v.a. bei unklarer Mischintoxikation und fortgeschrittener Hypoxämie, aber auch bei mangelnder Routine im Umgang mit Opiatdrogennotfällen 2. Antagonisierung Alternative Therapie liegt in der Anwendung des Opiatantagonisten Naloxon bis zum Erreichen einer ausreichenden Spontanatmung und einer sicheren Wiederherstellung der Schutzreflexe. CAVE : Heroin hat eine deutlich längere Halbwertszeit als Naloxon ! Es ist daher auch hier eine ausreichende ( intensivmedizinische ? ) Überwachung nötig. Hier erreicht der Patient meist schon innerhalb der nächsten Stunden eine ausreichende Eigenbestimmtheit und kann ohne weitere Maßnahmen entlassen werden Mit dem Einsatz von Naloxon ist keine vollständige Wachheit anzustreben. Ziel ist die Spontanatmung als lebensrettende Maßnahme, d.h. Titration des Naloxon bis zu 0,8mg ( entspr. 2 Amp. ). 5 Empfehlungen für die Notfallmedizin Die Therapie des Opiatdrogennotfalls wird immer noch kontrovers diskutiert. Frühere Empfehlungen lehnten die Behandlung mit Antagonisten ab. Tägliche Praxis vor allem in den Metropolen zeigt jedoch, dass sich die rettungsdienstliche Realität ganz anders, zugunsten der Antagonisierung, entwickelt hat. Eine retrospektive Untersuchung von Drogennotfällen hat gezeigt, dass mit Ausnahme der primären Reanimationssituationen insgesamt nur 5% der Patienten intubiert werden mussten, 97% wurden mit Antagonisten behandelt, nur 2% wurden nach der Gabe von Naloxon noch intubiert, da eine bleibende Bewusstlosigkeit bei Mischintoxikation bestand. Inzwischen ist man der Ansicht, dass die Therapie mit Antagonisten eine höhere Sicherheit bietet, als die invasivere Therapie mit Intubation und Beatmung. Dies gilt insbesondere für Patienten mit Opiatmonointoxikation. Auch die Vermeidung eines Intensivaufenthaltes ist erstrebenswert. Vorgehen bei Opiatintoxikation : - Sauerstoffzufuhr, ggf. Maskenbeatmung - Venenzugang - titrierte Gabe von Naloxon bis zum Erreichen einer ausreichenden Atmung ( z.B. Atemfrequenz 7-10/min ); zur besseren Dosierung 1:10-Verdünnung - RTW-Transport ( Anmerkung : es muss NAW-Transport sein ! ) - Überwachung über ca. 2 Stunden Wird der erwünschte Zustand mit bis zu 0,8mg Naloxon nicht erreicht, bleibt als Therapie der 2. Wahl die Intubation und Beatmung. Primäre Therapie bleibt die Intubation bei Aspiration oder bei protrahierter Hypoxie. Grundsätzlich ist das erhöhte Aspirationsrisiko bei der Maskenbeatmung zu beachten. Problem der kürzeren Halbwertszeit von Naloxon Da die Atemdepression durch Opiate typischerweise in der frühen Phase nach intravenöser Applikation auftritt und es innerhalb der ersten Stunde zu einer deutlichen Abflutung kommt, spielt die deutlich kürzere Halbwertszeit von Naloxon nicht eine so entscheidende Rolle. Aber wenn auch in der Praxis ein Wiedereintreten der Atemdepression sehr selten beobachtet wurde, sollte sicherheitshalber dennoch überwacht werden. Eine zusätzliche intramuskuläre Gabe von Naloxon zur Verlängerung ist abzulehnen, da die unkontrollierte Resorption alle Nebenwirkungen des Medikamentes auslösen kann. Opiatentzug Das Opiatentzugsyndrom bei Heroinabhängigkeit setzt etwa 7 Stunden nach der letzten Applikation ein. Damit ist der Abhängige auf ständigen Nachschub angewiesen. Die Einnahme richtet sich dann im Wesentlichen nur noch auf die Vermeidung der Entzugssymptomatik. psychische, vegetative und somatische Symptome - Gänsehaut 6 - Rascher Wechsel von Heiß- und Kaltempfindungen - Weite Pupillen - Psychomotorische Unruhe - Muskelschmerzen, Schmerzen in den großen Gelenken - Erbrechen - Schlaflosigkeit Durch Gabe von Opiaten wird die Entzugssymptomatik sofort durchbrochen. Cave Überdosierung von Antagonisten Kompartmentsyndrom als Komplikation - möglicherweise systemisch durch Hypoxie und Hypothermie bedingte Lagerungsschäden bei lokaler Ischämie mit Mikrozirkulationsstörung und konsekutiver Muskelnekrose - möglicherweise durch direkte toxische Wirkung von Heroin/Kokain auf die Muskelzellen - möglicherweise immunologische Ursachen - typische Folge des Kompartment-Syndroms ist ein akutes Nierenversagen ● Halluzinogene - Stoffe, die eine sinnestäuschende Wirkung hervorrufen im Idealfall Erlebniserweiterung ohne Realitätsverlust klassischer Vertreter : LSD ( Lysergsäure-Diäthylamid ) weitere Vertreter : Mescalin, Psilocybin, Psilocin ( kommen in einigen Pilzen und Kakteen vor und haben serotoninerge Wirkungen ) - Konsumenten sind in den letzten 10 Jahren stetig zurückgegangen - Notfallmedizinisch relevant allenfalls der „Horrortrip“ mit psychoaktiver Reizüberflutung und extrem negativer Sinneswahrnehmung - Therapie mit Benzodiazepinen oder hochpotenten Neuroleptika ( Haloperidol ) ● Designerdrogen : Amphetamine, Metamphetamine, MDMA siehe Extrareferat vom September 04 7