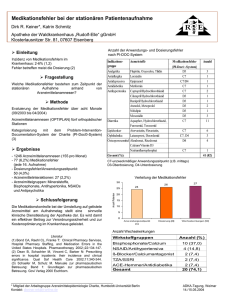
Schulungspräsentation-MedRec - Ärztliches Zentrum für Qualität
Werbung

High 5s-Projekt: Arzneimitteltherapiesicherheit an Übergängen im Behandlungsprozess Präsentierende Person Krankenhaus XY Datum Gliederung High 5s-Projekt Hintergrund Medication Reconciliation SOP Medication Reconciliation Implementierung im Krankenhaus XY 2 High 5s-Projekt 3 Das High 5s Projekt… … wurde 2007 durch die Weltgesundheitsorganisation (WHO) zur Verbesserung der Patientensicherheit in Krankenhäusern initiiert … basiert auf einer weltweiten Zusammenarbeit von: 8 Ländern, vertreten durch nationale Organisationen und Krankenhäuser WHO Collaborating Centre for Patient Safety (Joint Commission International) WHO Patient Safety 4 Warum High 5s? Ursprungsidee: 5 Probleme - 5 Länder - 5 Jahre Ziel ist die Förderung der Implementierung und Evaluation standardisierter Lösungskonzepte zur Patientensicherheit innerhalb einer multinationalen Lerngemeinschaft um eine Reduzierung von relevanten Patientensicherheitsproblemen zu erreichen Machbarkeit steht im Fokus der Evaluation! 5 High 5s in Deutschland Ärztliches Zentrum für Qualität in der Medizin Gefördert durch das Bundesministerium für Gesundheit ÄZQ:Koordination und Implementierung Institut für Patientensicherheit beauftragt durch Aktionsbündnis Patientensicherheit APS/IfPS: Auswertung 6 Hintergrund Medication Reconciliation 7 Auftreten von Medikationsfehlern Besonders anfällige Schnittstellen: 1. Krankenhausaufnahme 2. Verlegung innerhalb des Krankenhauses 3. Krankenhausentlassung 8 Auftreten von Medikationsfehlern Besonders anfällige Schnittstellen: 1. Krankenhausaufnahme 2. Verlegung innerhalb des Krankenhauses 3. Krankenhausentlassung Tam et al. (2005). Frequency, type and clinical importance of medication history errors at admission to hospital: a systematic review. CMAJ. 173(5): 510-5 22 Studien, 3755 Patienten: o Bis zu 54 % der Patienten hatten mindestens eine Abweichung bei der Arzneimittelanamnese o Bis zu 75 % dieser Abweichungen waren unbeabsichtigt Risikopräventionsstrategie: Medication Reconciliation 9 Hintergrund Medication Reconciliation o Mind. ¼ der unerwünschten Arzneimittelereignisse sind vermeidbar auf Medikationsfehler zurückzuführen (Institute of Medicine Report 2006) o Medikationsfehler beruhen häufig auf Kommunikationsdefiziten bezgl. der Medikation an Schnittstellen o Medikationsfehler z. B. Auslassung Doppeleinnahme Dosierungsfehler 10 Was ist Medication Reconciliation? Med Rec: Fomales Verfahren zum Abgleich von BPMH Bestmöglicher Medikationsanamnese AMO Verordneter Medikation Diskrepanzen werden mit Verordner geklärt. MedRec-Intervention bei High 5s beinhaltet nicht explizit eine Re-evaluierung oder Überprüfung der Medikation im klinischen Sinne! Ziel: Reduktion von Diskrepanzen (Dokumentations- und Medikationsfehler) und unerwünschten Arzneimittelereignissen 11 Nutzen von Medication Reconciliation Transparente und nachvollziehbare Medikation durch eine verbesserte Dokumentation und Kommunikation o MedRec… … optimiert u.a. die Umstellung auf Hausliste dadurch positiver pharmakoökonomischer Effekt … Verbessert die Kooperation zwischen Klinik und niedergelassenen Ärzten … Trägt zur Patientencompliance und Kundenbindung bei o Kosteneffektivität von MedRec wurde belegt (Etchells et al. 2012) o Vorreiterrolle der Klinik Verfahren gewinnt in Deutschland an Bedeutung, z.B. bei Zertifizierungen o MedRec-Implementierung schafft Renommee und kann Alleinstellungsmerkmal auf dem lokalen Krankenhausmarkt sein 12 Begriff: Medication Reconciliation Es gibt leider keine deutsche Entsprechung des englischsprachigen Begriffs Medication Reconciliation. Daher wird auf die Übersetzung des bewusst verzichtet. Medication Reconciliation bedeutet: Medikationsabgleich + Beseitigung von Diskrepanzen in Rücksprache mit Verordner = MedRec „Medikationsüberprüfung“ wäre zu unspezifisch und suggeriert weitere Prüfungen der Medikation in klinischem Sinne, die jedoch nicht Teil der High 5s-Definition von MedRec sind. 13 High 5s SOP Medication Reconciliation 14 Med Rec bei High 5s Internationale Lerngemeinschaft: MedRec wird implementiert in Australien Frankreich Niederlande USA Deutschland Kanada nimmt beratend teil Entwicklung der SOP: Kampagne des Institute for Safe Medication Practices Canada: High 5s-Fokus: Med Rec bei Krankenhausaufnahme innerhalb von 24h besonders vulnerable Gruppe von Patienten ≥ 65 Jahre, die nicht elektiv aufgenommen werden (Notfälle) spätere Ausweitung auf alle Patienten und Schnittstellen empfohlen 15 BPMH (Best Possible Medication History) Eine Voraussetzung für Med Rec ist die Erhebung einer Bestmöglichen Medikationsanamnese (BPMH) Wer Festlegung durch Krankenhaus: Ärztin bzw. Arzt, Mitarbeiterin bzw. Mitarbeiter der Apotheke, Pflegende Wie Anhand mehrerer Quellen, systematisch, ggf. anhand eines Leitfadens Doku BPMH-Liste: Schriftlich (elektronisch oder papierbasiert) und einheitlich auf speziellem krankenhauseigenen Formular Durchschnittsdauer: 30-40 Min. 16 Nationale Implementierungshilfen BPMH-Leitfaden 10 Tipps für die Erstellung der BPMH BPMH-Befragungsleitfaden Beispiele für Dokumentation der BPMH Patienteninformation 17 17 AMO (Admission Medication Orders) AufnahmeMedikamentenverordnung (AMO) Wer Ärztin bzw. Arzt Wie Bestenfalls auf Grundlage der BPMH Doku AMO-Formular oder BPMH-Liste: schriftliche Dokumentation bei Änderungen der Hausmedikation. Festlegung durch KH: Nachvollziehbarkeit muss gewährleistet sein. 18 Abgleich – Medication Reconciliation Abgleich BPMH - AMO Wer Festlegung durch Krankenhaus: Verordnende Person, erfahrene klinische Mitarbeiterin bzw. Mitarbeiter, Apothekerin bzw. Apotheker Wie Systematischer Vergleich der BPMH-Liste mit den Verordnungen der AMO zur Identifikation und Beseitigung von Diskrepanzen Doku AMO oder BPMH-Liste wird ggf. ergänzt und bei identifizierten und geklärten Änderungen / Diskrepanzen aktualisiert 19 Med Rec bei Aufnahme - Vorgehen Zwei Vorgehensweisen: Proaktiv empfohlen Retroaktiv 20 Med Rec bei Aufnahme - Vorgehen Proaktives Modell BPMH AMO Abgleich BPMH - AMO Klärung von Diskrepanzen 1. Erstellung der BPMH 2. Ausstellung der AMO durch Verordner auf Grundlage der BPMH 3. Abgleich der BPMH mit der AMO → kann zeitgleich mit Ausstellung der AMO durch Verordner erfolgen (aber sinnvoller ist es, wenn eine andere Person den Abgleich macht) 21 Med Rec bei Aufnahme - Vorgehen Retroaktives Modell Erste / vorläufige Medikamentenanamnese AMO BPMH Abgleich BPMH AMO und Klärung von Diskrepanzen 1. Erhebung einer ersten Medikamentenanamnese wie gewohnt 2. Ausstellung der AMO durch Verordner 3. Erstellung der BPMH 4. Abgleich der BPMH mit der AMO; Ermittlung von Diskrepanzen und Klärung mit dem Verordner 22 Beispieldokumentation für BPMH mit AMO Jedes Medikament der BPMH …. …sollte vom Verordner berücksichtigt werden → Dokumentation 23 Beispieldokumentation für BPMH mit AMO Festlegung durch Krankenhaus: wie genau sollen Änderungen dokumentiert werden? z.B. • • • • Pausieren von Marcumar bei operativen Eingriffen Umstellung auf Hausliste, Generika Dosisanpassungen aufgrund von Nierenfunktion Absetzen von Nahrungsergänzungsmitteln 24 Diskrepanzen - Beispiele Bestehende Diskrepanzen werden unterschieden in: Beabsichtigte Unbeabsichtigte = Dokumentationsfehler = Medikationsfehler Medikation wurde bewusst geändert, abgesetzt oder hinzugefügt Ohne eindeutige Dokumentation bzw. Begründung Medikation wurde versehentlich geändert, abgesetzt oder hinzugefügt Deshalb ohne Dokumentation bzw. Begründung Beispiel: Medikament z.B. Ibuprofen ist in BPMH aufgeführt Das Medikament ist nicht in KHVerordnung enthalten, ohne Begründung Rücksprache mit verordnender Person: Pat. sollte keine NSAID erhalten, wurde nur mündlich mitgeteilt und nicht dokumentiert Beispiel: Doppeleinnahme Hausarzt hatte orales Antidiabetikum verordnet Bei Aufnahme in das KH soll dies umgestellt werden In Verordnung des KH sind beide Präparate angegeben 25 Nach dem MedRec-Prozess: Evaluation Monatliche Datenerhebung: Dokumentations- und Aktenanalyse von einem unabhängigen Mitarbeiter Eintrag in Datenbank Bestehen nach erfolgtem MedRecProzess noch Diskrepanzen? Auswertung der High 5s-Indikatoren 26 Nach dem MedRec-Prozess: Evaluation Monatliche Datenerhebung: Dokumentations- und Aktenanalyse von einem unabhängigen Mitarbeiter Eintrag in Datenbank Bestehen nach erfolgtem MedRecProzess noch Diskrepanzen? Auswertung der High 5s-Indikatoren Prozess MR 1: Anteil der Notfallpatienten ≥ 65 Jahre, bei denen MedRec innerhalb von 24 Stunden nach Aufnahme erfolgt ist MR 1 bildet die Grundgesamtheit für: Ergebnis MR 2: Durchschnittliche Anzahl der Dokumentationsfehler pro Patient MR 3: Durchschnittliche Anzahl der Medikationsfehler pro Patient MR 4: Anteil der Patienten mit MedRec24, bei denen noch mindestens ein Medikationsfehler bestand 27 Ergebnisse eines Projektkrankenhauses Mitarbeiterbefragung im Rahmen der MedRecImplementierung auf 4 kardiologischen Stationen: Ist das Projekt hilfreich für Ihre Arbeit? Bayer K/Renner D/Schnitzer C. 2013 28 Ergebnisse eines Projektkrankenhauses Mitarbeiterbefragung im Rahmen der MedRecImplementierung auf 4 kardiologischen Stationen: Ist das Projekt hilfreich für Ihre Arbeit? Bayer K/Renner D/Schnitzer C. 2013 Durchschnittlich 36 kardiologische Patienten ≥ 65 Jahre im Monat SOP MedRec Basiserhebung Bayer K/Renner D/Schnitzer C. 2013 29 Implementierung im Krankenhaus Krankenhaus-Logo 30 Einführung 31 Zeitplan 32 Nächste Schritte 33 Vielen Dank für Ihre Aufmerksamkeit. i Projektkoordinator/in: Tel.: Mail: Krankenhaus-Logo 34 Quellenangaben Bayer K, Renner D, Schnitzer C. Sicherstellung der richtigen Medikation bei stationärer Aufnahme: Einführung einer international standardisierten Handlungsempfehlung (Poster). 38. ADKA-Kongress und Mitgliederversammlung. 30.05.-02.06.2013, Dresden. 2013 Etchells E, Koo M, Daneman N, McDonald A, Baker M, Matlow A, Krahn M, Mittmann N (2012). Comparative economic analyses of patient safety improvement strategies in acute care: a systematic review. BMJ Qual Saf. 21(6): 448-56 Institute of Medicine (IOM), Committee on Identifying and Preventing Medication Errors (2006). Preventing Medication Errors. Aspden P, Wolcott JA, Bootman JL, Cronenwett LR (ed). Washington, DC: National Academies Press Kwan Y, Fernandes OA, Nagge JJ, Wong GG, Huh JH, Hurn DA, Pond GR, Bajcar JM (2007). Pharmacist medication assessments in a surgical preadmission clinic. Arch of Intern Med 167(10): 1034-40 Renner D, Bayer K, Fishman L, Berning D, Lessing C, Thomeczek C. Medication Reconciliation im High 5s-Projekt: Versuch der Implementierung eines internationalen Standards in Deutschland (Poster). 4. Deutscher Kongress für Patientensicherheit bei medikamentöser Therapie. 13.-14.06.2013, Berlin. 2013 Tam VC, Knowles SR, Cornish PL, Fine N, Marchesano R, Etchells EE (2005). Frequency, type and clinical importance of medication history errors at admission to hospital: a systematic review. CMAJ.173(5): 510-5 35 Medication Reconciliation - Nutzen Verringerung von Medikationsfehlern Kwan et al. (2007). Pharmacist medication assessments in a surgical preadmission clinic. Arch of Intern Med 167(10): 1034-40 Randomisierte kontrollierte Studie mit 464 Patienten Mind. 1 Medikationsdiskrepanz Ohne Med Rec 40% Mit Med Rec 20% p < .001 Kostenreduktion durch Klärung von Medikationsdiskrepanzen Etchells et al. (2012). Comparative economic analyses of patient safety improvement strategies in acute care: a systematic review. BMJ Qual Saf. 21(6): 448-56 Systematischer Review „Pharmacist-led medication reconciliation to prevent potential adverse drug events dominated (lower costs, better safety) a strategy of no reconciliation“ „[…] pharmacist-led medication reconciliation […] were economically attractive patient safety improvement strategies“ 36 Implementierungsmaterialien SOP-Kurzversion 37 Implementierungsmaterialien Tipps für die BPMH-Umsetzung Verschiedene Dokumentationsvorlagen Befragungsleitfaden für die BPMH SOP-Kurzversion 38 Implementierungsmaterialien Tipps für die BPMH-Umsetzung SOP-Kurzversion 39 Implementierungsmaterialien Tipps für die BPMH-Umsetzung Befragungsleitfaden für die BPMH SOP-Kurzversion 40 Implementierungsmaterialien Tipps für die BPMH-Umsetzung Befragungsleitfaden für die BPMH SOP-Kurzversion Patienteninformation 41