Dr. Mühldorfer - Grundlagen und
Werbung

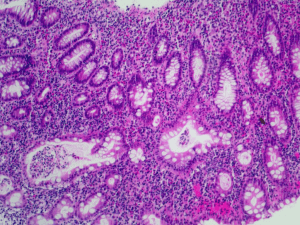
Chronisch entzündliche Darmerkrankungen Grundlagen und Diagnosestellung PD Dr. S. Mühldorfer Medizinische Klinik I Gastroenterologie Grundlagen Chronisch entzündliche Darmerkrankungen (CED) Chronische, in Schüben verlaufende Entzündung des Verdauungstraktes unbekannter Ursache Hauptformen: Morbus Crohn Colitis ulcerosa Colitis indeterminata Keine eindeutige Unterscheidung zwischen Morbus Crohn und Colitis ulcerosa möglich (10%) Symptome Die Beschwerden bei CED können vielfältig sein Häufig beinhalten sie: Durchfall für mehr als 6 Wochen Bauchschmerzen Gewichtsverlust Entzündung anderer Organe CED – typische Befallsmuster Morbus Crohn Segmentale Verteilung der Entzündung Colitis ulcerosa Vom Enddarm ausgehende kontinuierliche Entzündung Morbus Crohn vs. Colitis ulcerosa Entzündung der Darmwand Morbus Crohn Colitis ulcerosa Klinische Verlaufsformen M. Crohn Entzündlich Stenosierend (Stenose = Verengung) Penetrierend mit Fisteln und/oder Konglomerattumor (Verklebung bzw. Verwachsung von z. B. Dick- und Dünndarm) Fisteln bei Morbus Crohn Entero-enteral (zwischen benachbarten Darmschlingen) Entero-kutan (Darm zur Haut) Entero-vesikal (Darm zur Harnblase) Entero-vaginal (Darm zur Vagina) Klinische Verlaufsformen Colitis ulcerosa Backwash-Ileitis Proktitis • Befall des Enddarms • Schmerzhafter Stuhldrang (Tenesmus) • Stuhlinkontinenz • Blut- und Schleimabgang Linksseiten-Colitis • Befall der linken Dickdarmhälfte • Blutige Durchfälle • Obstipation Pancolitis • Befall des gesamten Dickdarms • Gewichtsverlust • Fieber • Massive Blutungen • Bauchschmerzen Beschwerden außerhalb des Verdauungstrakts Können Initialsymptome sein Können in direktem Zusammenhang mit CED-Aktivität stehen Können auch unabhängig von der CEDAktivität auftreten Gelenkbeteiligung Arthritis der peripheren Gelenke Arme, Beine, Hände, Füße Eher große als kleine Gelenke Oft nur ein Gelenk (monoartikulär) Asymmetrisch Gelenkbeteiligung Axial Wirbel Arthritis der axialen Gelenke An der Wirbelsäule Sakroileitis: Entzündung der Iliosakralgelenke (Verbindung zwischen Kreuz- u. Darmbein) Ankylosierende Spondylitis/Morbus Bechterew: Entzündung/Versteifung der Wirbelsäule) Iliosakralgelenk Peripher Hautbeteiligung Pyoderma gangraenosum Schmerzhafte, großflächige Geschwürsbildung und Absterben der Haut mit Narbenbildung Erythema nodosum Akute sehr schmerzhafte Entzündung des Unterhautfettgewebes mit Knotenbildung Häufig an Unterschenkelstreckseiten, am Knie und den Sprunggelenken Häufig verbunden mit allgemeinem Krankheitsgefühl und Fieber Pyoderma gangraenosum Erythema nodosum Augenbeteiligung Iridozyklitis (~ 30-50%) Uveitis (~ 13%) Entzündung der Regenbogenhaut (Iris) Entzündung der Aderhaut und Iris Episkleritis Entzündung der Lederhaut CED - Ursachen Genaue Ursache unbekannt Nicht ein Auslöser, mehrere Faktoren müssen zusammenkommen Genetik Erbliche Veranlagung Umweltfaktoren, z. B. Infekte, Barriere Nahrungsbestandteile, Lebensstil Störung der Schleimhautbarriere Fehlleitung des Immunsystems führt zu überschießender Immunreaktion/Entzündung Immunsystem CED Infektion Bakterieller Strom Klassifikation des Morbus Crohn Alter bei Dx Lokalisation Muster Montreal Wien A1 <16 Jahre <40 Jahre A2 17-40 Jahre >40 Jahre A3 >40 Jahre L1 Ileum Ileum L2 Kolon Kolon L3 Ileum + Kolon Ileum + Kolon L4 Oberer GI-Trakt Oberer GI-Trakt B1 Inflammatorisch Inflammatorisch B2 Strikturierend Strikturierend B3 Penetrierend Penetrierend P Perianal Schweregrad-Einteilung der Colitis ulcerosa Mild Mäßig Schwer Blutige Stühle <4 ≥ 4 falls ≥ 6 und Puls <90 ≤90 >90 oder Temperatur <37,5° ≤37,8° >37,8° oder Hb >11,5g/dl ≥ 10,5g/dl < 10,5g/dl oder BKS < 20mm/h ≤ 30mm/h > 30mm/h oder CRP Normal ≤ 30mg/l > 30mg/l Nach Truelove und Witts Diagnostik Eine einzelne Untersuchung für die Diagnosestellung einer CED gibt es nicht Die Diagnose setzt sich zusammen aus: Krankengeschichte Beschwerdebild Kombination aus biochemischen, sonografischen, endoskopischen, histologischen und/oder radiologischen Befunden Laboruntersuchungen Initiale Labordiagnostik: Mikrobiologische Tests auf infektiöse Durchfallerreger Blutbild, CRP, Harnstoff, Kreatinin, Elektrolyte, Leberwerte, Eisenstoffwechsel Zusätzliche Tests bei Patienten mit Auslandsreiseanamnese Ggf. Calprotectin im Stuhl zur Abgrenzung nicht entzündlicher Ursachen Laboruntersuchungen im Verlauf Bei untypischem und oder schwerem klinischem Bild sollte eine erweiterte mikrobiologische und virologische Diagnostik erfolgen Cytomegalovirus-Colitis Immunhistochemie der Biopsie Antigennachweis im Blut PCR aus Blut oder Biopsie Diagnostik bei V.a. CED Sonografie Ileo-Koloskopie (mit Biopsie) Erweiterte Dünndarmdiagnostik MR-Enteroklysma Kapselendoskopie Gastroskopie (mit Biopsie) Sonografie Vorteile: Keine Patientenbelastung, keine Vorbereitung Beurteilung der Darmwand und der umgebenden Strukturen Breite Verfügbarkeit Preiswert Nachteile: Nur unvollständige Beurteilung des Darms Untersucher- und Geräteabhängig Fehlende Histologie Sonografie Anastomosenstenose Sonografie Abszess neben dem term. Ileum Sonografie Interenterische Fistel Endoskopie Koloskopie Ileokoloskopie Rektoskopie Sigmoidoskopie Gastroskopie Dickdarmspiegelung über den After Dickdarmspiegelung bis zum Übergang in den Dünndarm (terminales Ileum) Spiegelung des Enddarms Spiegelung von Enddarm und Sigma Spiegelung des Magens und des Zwölffingerdarms über den Mund Endoskopische Befunde bei Morbus Crohn Endoskopische Befunde bei Colitis ulcerosa HD-Endoskopie HD-Endoskopie Dünndarmdiagnostik Röntgen-Doppelkontrast Coecum Term. Ileum Fadenförmige Stenose Dünndarmdiagnostik MR-Enteroklysma Coecum Albert Stenose Konglomerat Kapselendoskopie Die Kapselendoskopie kann bei symptomatischen Patienten mit Verdacht auf einen Dünndarmbefall erwogen werden, wenn Strikturen bzw. Stenosen ausgeschlossen worden sind die Endoskopie des terminalen Ileums unauffällig oder technisch nicht möglich war der Ultraschall, Durchleuchtungs- und/oder Schnittbildverfahren keine Läsionen des Dünndarms gezeigt haben Kapselendoskopie Morbus Crohn Frühstadium Akuter Schub Kapselendoskopie Colitis ulcerosa Karzinomfrüherkennung bei Colitis ulcerosa - 2011 Indikation Bei totalem oder subtotalen Befall nach 8 Krankheits-Jahren oder bei linksseitiger Kolitis nach 15 Jahren Zeitpunkt Möglichst inaktive Krankheitsphase Endoskopie Totale Ileo-Koloskopie Biopsien Stufenbiopsien (4 alle 10 cm) – oder Chromoendoskopie mit gezielten Biopsien aus allen auffälligen Arealen Häufigkeit Ohne Neubildungen: Kontrolle im jährlichen Abstand. Bei fraglichen Neubildungen: Kontrolle nach 3 Monaten Bedeutung Bei eindeutiger, durch Zweitmeinung bestätigter hochgradiger intraepithelialer Neoplasie (lEN): Proktokolektomie Bei niedriggradiger IEN: Proktokolektomie nicht zwingend Chromoendoskopie bei CED Chromoendoskopie bei CED Vielen Dank für Ihre Aufmerksamkeit