Deutsches Ärzteblatt 1989: A-3390
Werbung

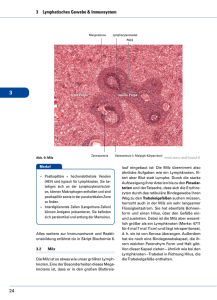
DEUTSCHES ÄRZTEBLATT ZUR FORTBILDUNG Hiläre und mediastinale Lymphknotenvergrößerungen sind in der Regel Ausdruck systemischer entzündlicher oder tumoröser Erkrankungen. Die Klinik ist uncharakteristisch und wird von der Grunderkrankung bestimmt. Die konventionelle Röntgenübersichtsaufnahme gehört an den Anfang der Diagnostik und ergibt meist erste Hinweise auf die Erkrankung. Dabei kommen auch andere bildgebende Verfahren wie Computertomographie zum Einsatz. Eine endgültige Sicherung der Grunderkrankung ist jedoch meist erst durch bioptische Verfahren mit histologischer Befundklärung möglich. Die Therapie richtet sich selbstverständlich nach der Grunderkrankung. Erkrankungen der Lunge (19) Hiläre und mediastinale Lymphome Ulrich Gatzemeier ergrößerungen hilärer und mediastinaler Lymphknoten sind in aller Regel Ausdruck systemisch-entzündlicher oder tumoröser Erkrankungen. Häufig ergibt die Routineübersichtsaufnahme bei beschwerdefreien Patienten den ersten Hinweis auf die Erkrankung und führt zu weitergehender Diagnostik. Radiologisch ist die Beurteilung, ob Hilus oder Mediastinum noch normal sind oder bereits pathologische Veränderungen mit Lymphknotenvergrößerungen vorliegen, oft äußerst schwierig, da die Summation der Strukturen zu Überlagerungsphänomenen führt. Lymphknoten von weniger als zwei cm Durchmesser sind nur dann erfaßbar, wenn sie nicht von anderen Mediastinalorganen überlagert werden. Eines der wenigen Symptome, die auf eine Erkrankung des Mediastinums mit Lymphknotenvergrößerungen hinweisen, ist der chronisch unproduktive unstillbare Husten. Daneben können uncharakteristische Symptome wie Schmerz, Dyspnoe, Heiserkeit ebenfalls durch mediastinale Lymphknotenprozesse verursacht werden. Natürlich wird die Symptomatik auch bestimmt durch die zugrundeliegende entzündliche oder tumoröse Erkrankung. Ein mögliches Unterschei- dungsmerkmal in der Differentialdiagnose hilärer und mediastinaler Lymphknotenvergrößerungen ist die einseitige oder doppelseitige Erkrankung. 1. Differentialdiagnose 1.1 Doppelseitige Lymphknotenvergrößerungen 1.1.1 Idiopathische Genese: 75 bis 90 Prozent der Patienten mit Sarkoidose zeigen eine mediastinale und hiläre Lymphknotenbeteiligung, wobei ungefähr 50 Prozent eine zusätzliche Parenchymbeteiligung aufweisen. Die Lymphknotenvergrößerungen sind meistens symmetrisch, nur bei ein bis drei Prozent der Patienten kommen auch einseitige Lymphknotenvergrößerungen vor. Die Histiocytosis X und die ideopathische pulmonale Hämosiderose zeigen ebenfalls beidseitig symmetrische hiläre Lymphknotenvergrößerungen, verbunden meistens mit einer alveolären und interstitiellen Lungenbeteiligung. 1.1.2 Neoplastische Genese: Beim Morbus Hodgkin kommt es bei mehr als 90 Prozent der Pa- A-3390 (42) Dt. Ärztebl. 86, Heft 45, 9. November 1989 tienten zu einer intrathorakalen Manifestation der Erkrankung, dabei bei ungefähr 50 Prozent der Fälle zu einer typischen bilateralen, meist asymmetrischen Lymphknotenvergrößerung des Mediastinums. 30 Prozent der Patienten zeigen auch eine Beteiligung des Lungenparenchyms sowie in weiteren 30 Prozent eine Pleurabeteiligung. Non-Hodgkin-Lymphome sind ebenfalls in hohem Maße mit bilateralen Lymphknotenvergrößerungen verbunden, ähnlich wie beim Morbus Hodgkin. Auch andere maligne Systemerkrankungen wie Leukämien und Plasmozytome zeigen gewöhnlich symmetrische beidseitige Lymphknotenvergrößerungen, bei den Leukämien häufig verbunden mit Lungen- und Pleurabeteiligung. Auch die broncho-pulmonale Amyloidose weist zeitweise kalzifizierte Lymphknoten im Hilus und Mediastinum auf. 1.1.3 Entzündliche Genese: Aufgrund einer entzündlichen Erkrankung wie Röteln, ECHO-ViPneumologisch-onkologische Abteilung (Leiter: Dr. med. Ulrich Gatzemeier) des Krankenhauses Großhansdorf, Zentrum für Pneumologie und Thoraxchirurgie (Amtlicher Direktor: Prof. Dr. med. H. Magnussen), LVA Freie und Hansestadt Hamburg ruserkrankungen, Varizellen, Epstein-Barr-Mononukleose kann es zu reaktiven bilateralen hilären Lymphknotenvergrößerungen kommen, die jedoch meistens mit entsprechenden parenchymatösen Lungenveränderungen oder den systemischen Zeichen einer Infektionserkrankung wie Fieber oder Exanthem und ähnlichem verbunden sind. Tabelle 1: Einseitige Lymphknotenvergrößerungen 1. Idiopathische Genese: Sarkoidose (nur bei ein bis drei Prozent) 2. Neoplastische Genese: Bronchialkarzinom 3. Entzündliche Genese: 1.1.4 Exogene Noxen: Silikose und chronische Berylliose zeigen häufig eine symmetrische Vergrößerung der broncho-pulmonalen Lymphknoten. Zusätzlich sind die typischen retikonodulären Veränderungen im Lungenbereich vorhanden. 1.2 Einseitige Lymphknotenvergrößerungen Tuberkulose (80 Prozent) Bordetella pertussis (selten) Tabelle 2: Doppelseitige Lymphknotenvergrößerungen 1. Idiopathische Genese: Sarkoidose (70 bis 90 Prozent) Histiocytosis X idiopathische pulmonale Hämosiderose 2. Neoplastische Genese: 1.2.1 Idiopathische Genese: Bei ungefähr ein bis drei Prozent der Sarkoidosen ist eine einseitige Lymphknotenvergrößerung im Bereich der mediastinalen oder hilären Lymphknoten möglich. 1.2.2 Neoplastische Genese: Patienten mit Bronchial-Karzinomen weisen bei Metastasierung meistens einseitige Lymphknotenvergrößerungen mit großer Variabilität auf. Morbus Hodgkin Non-Hodgkin-Lymphome Leukämien Plasmozytom broncho-pulmonale Amyloidose 3. Entzündliche Genese: Röteln ECHO-Virus-Erkrankung Varizellen Epstein-Barr-Mononukleose 4. Exogene Noxen: 1.2.3 Entzündliche Genese: Eine Tuberkulose geht bei einer Lymphknotenbeteiligung in 80 Prozent der Fälle mit einer einseitigen Lymphknotenvergrößerung einher. Dabei sind in 60 Prozent der Fälle meistens hiläre und in 40 Prozent kombiniert hiläre und paratracheale Lymphknoten vergrößert. Eine gleichseitige Lungenbeteiligung ist die Regel. Alleinige Lymphknotenvergrößerungen als Manifestation der Tuberkulose sind äußerst selten. Als seltenere Infektionserkrankung kann die Infektion mit Bordetella pertussis einseitige hiläre Lymphknotenvergrößerungen verursachen, meistens verbunden mit einer ipsilateralen Segmentpneumonie. Silikose chronische Berylliose 1.3 Ein- oder doppelseitige Lymphknotenvergrößerungen 1.3.1: Aus dem Bereich der idiopathischen Genese keine Erkrankungen. 1.3.2 Neoplastische Genese: In Verbindung mit einer Lymphangiosis carcinomatosa verschiedenster metastasierender Karzinomformen sowie beim bronchioloalveolären Karzinom kommen einseitige A-3392 (44) Dt. Ärztebl. 86, Heft 45, 9. November 1989 oder beidseitige Lymphknotenvergrößerungen in gleicher Verteilung vor, verbunden mit der typischen retikulären oder retikulo-nodulären Veränderung im Parenchym der Lunge. 1.3.3 Entzündliche Genese: Mykoplasmeninfektionen oder zum Beispiel auch die Ornithose können mit einseitigen oder beiseitigen hilären Lymphknotenvergrößerungen verbunden sein, als Reaktion bei einer entsprechenden Pneumonie. 2. Diagnostisches Vorgehen 2.1 Bildgebende Verfahren 2.1.1: Die wichtigste Methode zur Erkennung und Erfassung von Lymphknotenvergrößerungen im Hilus und Mediastinum ist die konventionelle Röntgenuntersuchung der Thoraxorgane in zwei Ebenen, eventuell verbunden mit einer Durchleuchtung oder entsprechenden konventionellen Tomographien mit Hilusfilter. Damit lassen sich bei guter Technik und insbesondere bei Tomographien in sitzender Stellung (Kompressionseffekt bei liegender Aufnahme) der größte Teil der hilären und mediastinalen Lymphknoten erfassen. Die Spezifität und Sensitivität ist dabei allerdings meistens sehr gering. Erfaßt werden Lymphknoten ab einer Größe von etwa 1,5 bis 2,0 cm. Unter zwei cm Größe sind Lymphknoten nur dann erfaßbar, wenn keine Überlagerung von anderen Mediastinalorganen vorliegt. 2.1.2: Neben der konventionellen Technik hat die Computertomographie als weitere diagnostische Methode einen hohen Stellenwert. Beim Bronchialkarzinom können bei Vorliegen von regionären Lymphknotenmetastasen etwa 80 Prozent der Fälle mit dieser Methode nachgewiesen werden. Die Spezifität ist allerdings bei 16 Prozent falsch positiven Resultaten relativ schlecht. Die Sensitivität dagegen ist mit nur zwei Prozent falsch negativen Resultaten sehr hoch. Andere bildgebende Verfahren wie die endoskopische Sonographie oder die Magnetresonanztechnik haben bei der Differentialdiagnose der hilären und mediastinalen Lymphknoten derzeit noch keine wesentliche Bedeutung und sind in ihrer Wertigkeit derzeit noch nicht abzuschätzen. In ersten Untersuchungen könnte sich ein Vorteil in der Beurteilung der hilären und mediastinalen Lymphknoten für die Magnetresonanztechnik ergeben. 2.2 Endoskopisch bioptische Verfahren 2.2.1: Da es sich bei den pathologischen Lymphknotenveränderungen im Hilus und Mediastinum um eine Manifestation von Systemerkrankungen entzündlicher oder tumoröser Genese handelt, ist die Bronchoskopie die entscheidende endoskopische Methode, mit deren Hilfe histologisches, zytologisches oder bakteriologisches Material aus dem Bereich der Lunge über eine transbronchiale Biopsie oder die broncho-alveoläre Lavage zur lichtmikroskopischen oder bakteriologischen Aufarbeitung gewonnen werden kann. Damit können bereits, je nach Autor, 30 bis 70 Prozent der Ursachen der Lymphknotenvergrößerungen zugeordnet und geklärt werden. Insbesondere bei neoplastischen Erkrankungen wie dem Morbus Hodgkin und den Non-HodgkinLymphomen und leukämischen Formen sind die Lymphknotenvergrößerung im Hilus und Mediastinum häufig jedoch die einzige Manifestation der Erkrankung. Dann wird die Bronchoskopie in der Regel auch mit transbronchialer Nadelbiopsie keine weitere Klärung erbringen. 2.2.2: In diesen Fällen ist die Mediastinoskopie die Methode der Wahl. Erreichbar sind in der Regel die Lymphknoten des oberen und vorderen Mediastinums bis in den Bereich der Tracheobronchialwinkel und der Bifurkation. Damit dürfte bei nahezu 95 Prozent der Patienten mit Lymphknotenvergrößerungen im Hilus und Mediastinum eine Diagnose zu erreichen sein. 2.2.3: Nur bei ausgesprochen selten vorkommenden isolierten Lymphknotenvergrößerungen im hilären Bereich sowie im aortopulmonalen Fenster ist die offene chirurgische Biopsie über einen parasternalen Zugang indiziert. Insbesondere bei den Prozessen im aorto-pulmonalen Fenster links ist dieses die einzige Methode, bioptisch Material zu gewinnen. 2.2.4: Auch serologische und immunologische Verfahren sind bei der Diagnostik vor allem der entzündlichen Erkrankungen eine wesentliche Hilfe, um zur Diagnose zu kommen. 3. Therapie In Anbetracht der röntgenologischen Vielfältigkeit besteht auch bei einem „typischen Röntgenbefund" Elastase-Diagnostik des Pankreas-Karzinoms Von einigen Untersuchungsgruppen wurde beschrieben, daß die Elastase aus azurophilem Granula von polymorphkernigen Granulozyten bei schweren Infektionen wie Sepsis vermehrt im Serum nachgewiesen werden kann. Duswald et al. konnten an chirurgischen Patienten nachweisen, daß während einer septischen Infektion die Elastasewerte erhöht sind und die Beobachtung des Verlaufs der Elastase eine Aussage über die Prognose der Krankheit zuläßt. Mit den vorliegenden Untersuchungen sollte die Frage beantwortet werden, ob die Elastasebestimmung für die Tumordiagnostik bei chirurgischen Patienten von Bedeutung sein kann. Zum Vergleich wurden Patienten mit septischen Komplikationen und Patienten mit komplikationslosen postoperativen Verläufen herangezogen. Es zeigte sich, daß septische Patienten stark erhöhte Elastasewerte aufwiesen. Sie lagen durchschnittlich bei 390 ng/ml, während Patienten mit komplikationslos verlaufenden Operationen nur durch- unter therapeutischen Aspekten immer die Notwendigkeit der histologischen Befundklärung. Eine spezielle Therapie von pathologisch veränderten, vergrößerten hilären oder mediastinalen Lymphknoten gibt es nicht. Die Therapie muß sich immer auf die vorliegende Grunderkrankung beziehen. Diesbezüglich wird auf die entsprechenden Folgen der Serie verwiesen. Anschrift des Verfassers: Dr. med. Ulrich Gatzemeier Leiter der PneumologischOnkologischen Abteilung Krankenhaus Großhansdorf Zentrum für Pneumologie und Thoraxchirurgie LVA Freie und Hansestadt Hamburg Wöhrendamm 80 2070 Großhansdorf Fuß SIE REFERIERT schnittliche Werte von 229 ng/ml aufwiesen. Tumorpatienten hatten dagegen nur geringgradig erhöhte Elastasewerte, die durchschnittlich bei 290 ng/ml lagen. Auffällig war eine Gruppe von Patienten mit Pankreaskopfkarzinom, bei denen die Elastasewerte regelmäßig sehr stark erhöht (375 ng/ml) waren. Die Autoren kommen zu der Schlußfolgerung, daß die Elastasebestimmung für die Tumordiagnostik keine zuverlässigen Informationen gibt, ausgenommen beim Pankreaskopfkarzinom. Dabei könnte die Elastasebestimmung hilfreich sein, besonders auch deswegen, weil die übliche Laborenzymdiagnostik in diesen Fällen auch nicht zuverlässig ist. Lng Dütschke, P. et al.: Neue Aspekte der Pankreaskarzinomdiagnostik durch die Bestimmung der Granulozytenelastase, Medizinische Klinik 84 (1989), 77-80 Prof. Dr. J. Seifert, Experimentelle Chirurgie der Abteilung Allgemeine Chirurgie, Klinikum der Universität, Michaelistraße 5, 2300 Kiel 1 Dt. Ärztebl. 86, Heft 45, 9. November 1989 (47) A-3395