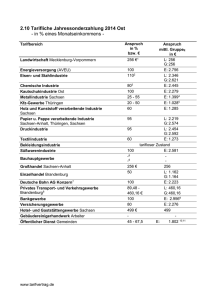
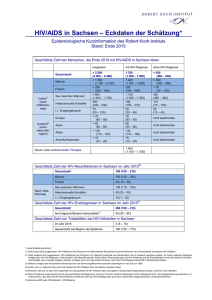
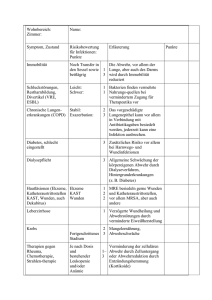
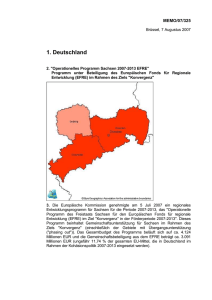
Infektionsepidemiologischer Jahresbericht 2011
Werbung

LANDESUNTERSUCHUNGSANSTALT FÜR DAS GESUNDHEITSUND VETERINÄRWESEN Infektionsepidemiologischer Jahresbericht 2011 über erfasste übertragbare Krankheiten im Freistaat Sachsen Inhaltsverzeichnis Abkürzungen.....................................................................................................................................................................................................3 1Einleitung............................................................................................................................................................................................4 2 Zu ausgewählten Infektionskrankheiten....................................................................................................................................5 2.1Borreliose............................................................................................................................................................................................5 2.2 Chlamydia trachomatis-Infektion................................................................................................................................................5 2.3 Clostridium difficile-Infektion.......................................................................................................................................................6 2.4Creutzfedt-Jakob-Krankheit..........................................................................................................................................................7 2.5 Denguefieber......................................................................................................................................................................................7 2.6Diphtherie...........................................................................................................................................................................................8 2.7Echinokokkose....................................................................................................................................................................................9 2.8EHEC-Infektion..................................................................................................................................................................................9 2.9Enterovirus-Infektion.................................................................................................................................................................... 11 2.10 Frühsommer-Meningoenzephalitis (FSME)............................................................................................................................ 11 2.11Gasbrand.......................................................................................................................................................................................... 12 2.12 Gonorrhoe (Tripper)....................................................................................................................................................................... 13 2.13 Haemophilus influenzae, invasive Erkrankung...................................................................................................................... 13 2.14Hantavirus-Infektion..................................................................................................................................................................... 14 2.15 HUS, enteropathisch..................................................................................................................................................................... 15 2.16 Influenza........................................................................................................................................................................................... 16 2.17Legionellose..................................................................................................................................................................................... 16 2.18Leptospirose..................................................................................................................................................................................... 17 2.19Listeriose.......................................................................................................................................................................................... 18 2.19.1 Listeriose, konnatal........................................................................................................................................................................ 19 2.20 Lues (Syphilis)................................................................................................................................................................................. 19 2.21Malaria.............................................................................................................................................................................................. 20 2.22Masern.............................................................................................................................................................................................. 21 2.23Meningitis/Enzephalitis .............................................................................................................................................................. 22 2.23.1 Bakterielle Meningitis/Enzephalitis.......................................................................................................................................... 23 2.23.2 Virusbedingte Meningitis/Enzephalitis.................................................................................................................................... 24 2.23.3 Sonstige Meningitis/Enzephalitis.............................................................................................................................................. 24 2.24 Meningokokken, invasive Erkrankung...................................................................................................................................... 24 2.25 MRSA (Methicillin-resistenter Staphylococcus aureus) - invasive Erkrankung........................................................... 25 2.25.1cMRSA............................................................................................................................................................................................... 26 2.26Mumps.............................................................................................................................................................................................. 26 2.27 Mycoplasma hominis-Infektion................................................................................................................................................. 27 2.28Norovirus-Infektion....................................................................................................................................................................... 27 2.29Ornithose.......................................................................................................................................................................................... 28 2.30Paratyphus....................................................................................................................................................................................... 29 2.31Pertussis............................................................................................................................................................................................ 29 2.32 Pneumokokken, invasive Erkrankung....................................................................................................................................... 31 2.33Q-Fieber............................................................................................................................................................................................ 32 2.34Rotavirus-Infektion....................................................................................................................................................................... 33 2.35Salmonellen-Infektion.................................................................................................................................................................. 34 2.36Shigellose......................................................................................................................................................................................... 35 2.37 Infektion durch Streptokokken der Gruppe B (GBS)............................................................................................................ 36 2.38Tuberkulose...................................................................................................................................................................................... 37 2.39Tularämie.......................................................................................................................................................................................... 38 2.40Typhus............................................................................................................................................................................................... 39 2.41Virushepatitis.................................................................................................................................................................................. 40 2.41.1 Virushepatitis A.............................................................................................................................................................................. 40 2.41.2 Virushepatitis B.............................................................................................................................................................................. 41 2.41.3 Virushepatitis C.............................................................................................................................................................................. 42 2.41.4 Virushepatitis E............................................................................................................................................................................... 43 2.42Windpocken..................................................................................................................................................................................... 44 2.43Zytomegalie..................................................................................................................................................................................... 44 │1 3 Weiteres von infektionsepidemiologischer Bedeutung....................................................................................................... 45 3.1Impfen............................................................................................................................................................................................... 45 3.1.1 Impfkalender (Stand 01.01.2011)............................................................................................................................................. 46 3.2 Nosokomialer Ausbruch............................................................................................................................................................... 47 4 Übersicht über erfasste meldepflichtige Infektionskrankheiten im Freistaat Sachsen ............................................. 48 5 Literaturhinweise, Quellenverzeichnisse................................................................................................................................. 50 2│ Epidemiologische Information für den Freistaat Sachsen Abkürzungen A CJK DB EHEC E EW FSME GBS HIV HUS HSE IfSG IfSGMeldeVO IgG IgM KBE KBR LK LT MMR-Impfung MRSA NRZ ÖGD PCR RKI SIKO SK spp. STIKO SurvStat@RKI T TSS WHO Ausscheider Creutzfeldt-Jakob-Krankheit Direktionsbezirk Enterohämorrhagische Escherichia coli Erkrankung(en) Einwohner Frühsommer-Meningoenzephalitis Gruppe B-Streptokokken Humanes Immundefizienz-Virus Hämolytisch-urämisches Syndrom Humane Spongiforme Enzephalopathien Infektionsschutzgesetz Sächsische Meldeverordnung zu IfSG Immunglobulin G Immunglobulin M Koloniebildende Einheit Komplementbindungsreaktion Landkreis Lysotyp Mumps-Masern-Röteln-Impfung Methicillin-resistenter Staphylococcus aureus Nationales Referenzzentrum Öffentlicher Gesundheitsdienst Polymerase change reaction Robert Koch-Institut Sächsische Impfkommission Stadtkreis Spezies (pl.) Ständige Impfkommission am Robert Koch-Institut Möglichkeit der öffentlichen Abfrage von Meldedaten Tod(esfall) Toxisches Schocksyndrom World Health Organization (Weltgesundheitsorganisation) │3 1Einleitung Der vorliegende Bericht soll einen umfassenden Überblick über das Infektionsgeschehen im Freistaat Sachsen im Jahr 2011 vermitteln. Hiermit erfolgt eine abschließende Bewertung der im Berichtsjahr 2011 von den Gesundheitsämtern an das Fachgebiet Infektionsepidemiologie übermittelten Daten. Einen Schwerpunkt bilden die Auswertung und der Vergleich der Daten des Freistaates Sachsen mit den für Deutschland erfassten Zahlen. Dies geschieht sowohl in tabellarischer, grafischer wie auch in textlicher Form. Als Grundlage für die Angaben der Bundesdaten diente das Infektionsepidemiologische Jahrbuch meldepflichtiger Krankheiten für 2011 des Robert Koch-Instituts Berlin. Diese umfassende Auswertung zeigt die Notwendigkeit der Arbeit des Öffentlichen Gesund-heitsdienstes in der Prävention sowie bei der Bekämpfung von einzelnen Infektionskrankheiten und Ausbrüchen. Sie bildet die Grundlage für die Erstellung von Merkblättern, Impfempfehlungen, wissenschaftlichen Studien, Veröffentlichungen u. ä. Weiterhin dient sie als Arbeitsgrundlage für verschiedene Arbeitsgremien und -gruppen, die sich mit dem Thema Infektionsschutz befassen. Nicht zuletzt soll sie Ärzte, medizinisches Personal, Mitarbeiter im Öffentlichen Gesundheits-dienst (ÖGD) sowie sonstige Interessierte über das derzeitige Vorkommen und die Entwicklung der wichtigsten übertragbaren Krankheiten aufklären. Zum 16. Dezember 2011 trat die novellierte IfSGMeldeVO in Sachsen in Kraft. Damit wurden im § 1 die namentliche Meldepflicht der Erkrankung und des Todes an invasiven Pneumokokken sowie Herpes zoster und Windpocken neu aufgenommen. Mit der Aufnahme als Extra-Meldetatbestand im § 4 wurde der geänderten Stellung von Clostridium difficile in der jüngsten Vergangenheit Rechnung getragen. In § 2 erfolgte eine Erweiterung der namentlichen Meldepflicht des Nachweises von community acquired Methicillinresistenten Staphylococcus aureus (caMRSA), wenn dieser auf eine akute Infektion hinweist. Im Gegenzug entfiel die Meldepflicht epidemiologisch unbedeutender Erkrankungen wie Rotz, Toxisches Schocksyndrom, Trachom und Biogenen Aminen. An dieser Stelle danken wir allen Ärztinnen und Ärzten, Laboratorien und Krankenhäusern, die durch die Erfüllung Ihrer Meldepflicht aktiv zur Überwachung des Infektionsgeschehens beigetragen haben. Ebenso danken wir allen Mitarbeiterinnen und Mitarbeitern in den sächsischen Gesundheitsämtern, die uns auch im vergangenen Berichtsjahr mit Fachkompetenz und oftmals aufwändiger Recherche unterstützt haben und freuen uns auf eine weitere gute Zusammenarbeit. 4│ 2 Zu ausgewählten Infektionskrankheiten 2.1Borreliose Die Erreger der Lyme-Borreliose sind Bakterien: die Borrelien. Übertragen wird die Erkrankung durch den Stich infizierter Zecken. Als typisches Zeichen der Erkrankung tritt kurze Zeit nach der Infektion um die Stichstelle eine scharf abgegrenzte ringförmige Rötung auf: das Erythema chronicum migrans (ECM). Im weiteren Verlauf kann es in schwereren Fällen zu Erkrankungen mit Beteiligung des Zentralnervensystems kommen (frühe Neuroborreliose). Ein Spätstadium der Borreliose ist die Lyme-Arthritis. Sie kann unter Umständen erst Monate bis Jahre nach einer Infektion auftreten. Ein rechtzeitiges Erkennen und Behandeln einer Borreliose ist deshalb sehr wichtig. Eine Auswertung des Borreliose-Vorkommens auf gesamtdeutscher Ebene ist leider nicht möglich, da es keine einheitliche Meldepflicht gibt. Die Bundesländer Berlin, Brandenburg, Mecklenburg-Vorpommern, Sachsen-Anhalt, Sachsen und Thüringen haben mit Inkrafttreten des Infektionsschutzgesetzes Gebrauch von der Möglichkeit der Ausweitung der Meldepflicht gemacht, so dass dort die Borreliose erfasst wird. Zum 30.6.2011 haben Rheinland-Pfalz und das Saarland als erste westdeutsche Bundesländer mit einer entsprechenden Verordnung die Meldepflicht für Borreliose eingeführt. Tabelle 1: Borreliose 2006 bis 2011 in Sachsen Jahr Erkrankungen Inzidenz 2006 2007 2008 2009 2010 2011 2.219 1.967 1.941 1.790 1.353 1.570 51,7 46,0 45,7 42,4 32,3 37,7 Legt man die erhobenen Daten aus den bereits über Jahre meldenden Bundesländern zu Grunde, konnte erstmals seit langem ein Ansteigen der Neuerkrankungsraten registriert werden. Dieser Anstieg konnte in Sachsen ebenfalls verzeichnet werden. Wie aus der Tabelle 1 ersichtlich, lag die Inzidenz der Borreliose 2011 mit 37,7 Erkrankungen pro 100.000 Einwohner deutlich höher als im Vorjahr. Es kamen 1.570 Erkrankungen zur Meldung. Nachdem im Jahr 2006 mit 51,7 Erkrankungen pro 100.000 Einwohner die bisher höchste Neuerkrankungsrate erreicht wurde, waren die Erkrankungszahlen rückläufig. 2011 wurde nun erstmals wieder ein Ansteigen der gemeldeten Borreliose-Fälle registriert. Die meisten Patienten (1.504) gaben als Symptom ein Erythema migrans an. In 54 Fällen wurde die Erkrankung als frühe Neuroborreliose, darunter 16-mal mit dem klinischen Bild einer Meningitis, erfasst (z. T. Mehrfachsymptomatik angegeben). Im Berichtszeitraum 2011 kamen in Sachsen 24 Fälle einer akuten Lyme-Arthritis zur Meldung. Wie schon in den vergangenen Jahren waren hauptsächlich Patienten im Alter zwischen 45 und 64 Jahren betroffen. Beim Auftreten der Borreliose-Erkrankungen ist ein saisonaler Verlauf zu beobachten. Mit dem Ansteigen der Außentemperaturen, das die Entwicklung in der Zeckenpopulation begünstigt, wird eine Zunahme der Infektionen registriert. Der Höhepunkt lag im Jahr 2011 in den Monaten Juli bis September. 2.2 Chlamydia trachomatis-Infektion Chlamydia trachomatis gehört weltweit zu den bedeutendsten Erregern sexuell übertragbarer Erkrankungen in den Industriestaaten. Es handelt sich um ein Bakterium, welches die häufigste Ursache von Urogenitalinfektionen ist. Für Deutschland gibt es über die Zahl der Neuinfektionen keine genauen Angaben. Laut Aussage des RKI wird jährlich mit etwa 300.000 genitalen Chlamydia-Neuinfektionen gerechnet. │5 Seit Januar 2008 wird nach einem Beschluss des Gemeinsamen Bundesausschusses der Ärzte und Krankenkassen in Deutschland allen Frauen bis zum vollendeten 25. Lebensjahr ein jährliches Screening auf genitale Chlamydia trachomatis-Infektionen angeboten. Da diese Infektion nach dem Infektionsschutzgesetz nicht meldepflichtig ist, stehen für Deutschland keine vergleichbaren Zahlen zur Verfügung. In Sachsen besteht für akute Chlamydia trachomatis-Infektionen gemäß § 2 IfSGMeldeVO eine nichtnamentliche Labormeldepflicht an das zuständige Gesundheitsamt. Tabelle 2: Chlamydia trachomatis-Infektionen 2006 bis 2011 in Sachsen Jahr Infektionen Infektionen/100.000 EW 2006 2007 2008 2009 2010 2011 2.183 2.558 3.750 4.252 3.926 3.967 50,8 59,9 88,2 100,8 93,6 95,6 Im Freistaat kamen im Berichtsjahr mit 3.967 Fällen in etwa gleich viele Infektionen zur Meldung wie im Vorjahr. Es wurde ein minimaler Anstieg um 1 % verzeichnet. Mit hoher Wahrscheinlichkeit handelte es sich hierbei um eine normale Schwankung der Meldedaten. Betroffen waren, wie auch schon in den vergangenen Jahren, überwiegend weibliche Patienten (79 %) im Alter zwischen 15 bis 45 Jahren. 2.3 Clostridium difficile-Infektion Clostridium difficile ist ein anaerob wachsendes, sporenbildendes Stäbchenbakterium, welches überall in der Umwelt vorkommt. Bei Menschen und Tieren ist der Erreger häufig im Magen-Darm-Trakt zu finden. Kommt es nun zu einer Störung des mikrobiologischen Gleichgewichts (z. B. durch Antibiotikatherapie oder einen darmchirurgischen Eingriff) kann hieraus eine starke Vermehrung von Clostridium difficile resultieren. Die durch den Keim produzierten Toxine können zu schweren Darmentzündungen führen. Die Symptomatik reicht von blanden Durchfallerkrankungen bis hin zu schwersten Verläufen (toxisches Megakolon, pseudomembranöse Kolitis). In den letzten Jahren wurde weltweit nicht nur über einen Inzidenzanstieg der Clostridium difficile-Infektionen sondern auch über eine Zunahme der Schwere der Erkrankungen berichtet. Anstelle einer Falldefinition werden bundesweit spezifische Meldekriterien für die Einordnung des Falls als Grundlage herangezogen. Bundesweit sind nur die schweren Verläufe einer Clostridium difficile-Infektion nach § 6 Abs. 1, Nr. 5a IfSG (Arztmeldung) meldepflichtig. Aufgrund der unterschiedlichen Meldekriterien und der somit problematischen Einordnung wurden für Deutschland keine Aussagen über das Vorkommen der Infektion für das Jahr 2011 gemacht. Im Freistaat Sachsen wird gemäß Landesverordnung jeder Erkrankungsfall von Clostridium difficile an die zuständige Landesbehörde übermittelt. Mit der Novellierung der IfSGMeldeVO wurde zum 16. Dezember 2011 Clostridium difficile als Extra-Meldetatbestand im § 4 aufgenommen. Somit wurde der Bedeutung des Erregers, welche sich in über Jahre rasant steigende Erkrankungszahlen äußert, Rechnung getragen. Tabelle 3: Clostridium difficile 2006 bis 2011 in Sachsen 6│ Jahr E Inzidenz Todesfälle 2006 2007 2008 2009 2010 2011 2.321 2.984 3.422 3.499 4.737 5.837 54,0 69,8 80,5 82,9 113,0 140,7 3 15 14 Die Zahl der im Jahr 2011 in Sachsen registrierten Erkrankungen durch Clostridium difficile stieg gegenüber 2010 deutlich (+ 23 %) an. Es kamen 5.837 Infektionen zur Meldung, was einer Inzidenz von 141 Erkrankungen pro 100.000 Einwohner entsprach. Der größte Anteil (73 %) konnte auch im Berichtsjahr 2011 den über 65-Jährigen zugeordnet werden. 14 Patienten kamen als krankheitsbedingt verstorben zur Meldung. Die Betroffen waren bis auf einen 61-Jährigen, zwischen 74 und 92 Jahren alt. 2.4Creutzfedt-Jakob-Krankheit Die Creutzfeldt-Jakob-Krankheit gehört zur Gruppe der humanen spongiformen Enzephalopathien. Bemerkbar macht sie sich durch einen fortschreitenden Verlust der geistigen Fähigkeiten. Später kommen Koordinationsschwierigkeiten hinzu. Grund dafür sind Veränderungen im Gehirn; die auslösenden Faktoren sind wahrscheinlich Prionen (Proteine). Betroffen sind hauptsächlich Personen über 60 Jahre. Die Übertragung der Infektion ist bisher noch weitgehend unerforscht. Bekannt wurde jedoch das gehäufte Auftreten nach Hirnhaut- und Hornhauttransplantationen, sowie nach Injektion von menschlichem Wachstumshormon. Die Erkrankung verläuft immer tödlich - eine endgültige Diagnose kann erst durch eine postmortale Untersuchung des Gehirns gestellt werden. Tabelle 4: Creutzfeldt-Jakob-Krankheit 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 7 7 6 7 7 12 Deutschland Inzidenz E Inzidenz 0,2 0,2 0,1 0,2 0,2 0,3 94 98 121 85 128 128 0,1 0,1 0,2 0,1 0,2 0,2 Laut RKI kamen im Jahr 2011 bundesweit 128 Creutzfeldt-Jakob-Fälle zur Meldung. Wie schon in den Vorjahren wurden keine Fälle der varianten Form der CJK (vCJK) übermittelt. In Sachsen wurde ein Anstieg der übermittelten Erkrankungen vermerkt. Es kamen im Berichtszeitraum 12 Fälle zur Meldung, von denen bisher 11 als verstorben registriert wurden. Bei den Patienten handelte es sich um 9 Frauen und 2 Männer im Alter zwischen 61 und 79 Jahren. Die Neuerkrankungsrate lag bei 0,3 Erkrankungen pro 100.000 Einwohner und somit wie auch schon im Vorjahr über der bundesdeutschen Inzidenz. Bei 8 der 11 Verstorbenen erfolgten keine Sektionen, somit wurden diese als klinische CJK-Todesfälle eingestuft. In 3 Fällen verstorbener Patienten erfolgte die Rückmeldung durch das NRZ, welche die bereits gestellte Diagnose bestätigte. 2.5 Denguefieber Das Dengue-Fieber ist eine in den Tropen und Subtropen weit verbreitete Virusinfektion mit jährlich mehreren Millionen Erkrankungsfällen. Der Erreger ist das Dengue-Virus (vier Serotypen), dessen natürliches Reservoir der Mensch ist. Das Virus wird durch den Stich verschiedener Arten der Aedes-Moskitos von Mensch zu Mensch übertragen. Es verursacht eine akut fieberhafte Erkrankung mit Kopf- und Gliederschmerzen, selten Hautausschlag. Denguefieber kann in drei verschiedenen Krankheitsformen (Dengue-Fieber, hämorrhagisches Dengue-Fieber, Dengue-Schock-Syndrom) auftreten. Zum 1. Januar 2010 traten Änderungen der Falldefinition für Denguevirus in Kraft. Diese betrafen den labordiagnostischen Nachweis. Es wurde der zunehmend verwendete Antigennachweis neu aufgenommen. Des Weiteren wird nun ausdrücklich auf die besonders hohen Anforderungen an die labordiagnostische Bestätigung von Infektionen außerhalb bislang bekannter Endemiegebiete hingewiesen. │7 Tabelle 5: Denguefieber 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 8 4 6 9 15 8 Deutschland Inzidenz E Inzidenz 0,2 0,09 0,1 0,2 0,4 0,2 174 263 273 298 595 288 0,2 0,3 0,3 0,4 0,7 0,4 2011 kamen in Deutschland 288 Erkrankungen (0,4 Erkrankungen pro 100.000 Einwohner) zur Meldung. Im Vergleich zum Vorjahr entsprach dies einem deutlichen Rückgang der Infektionen um 52 %. Im Freistaat Sachsen wurden im Berichtsjahr 8 Erkrankungen (0,2 Erkrankungen pro 100.000 Einwohner) sowie eine Infektion ohne bestehendes klinisches Bild erfasst. Dies bedeutete einen Rückgang der übermittelten Fälle um 47 %. Nachdem es im vergangenen Jahr in Sachsen und auch bundesweit zu einem deutlichen Anstieg der Neuerkrankungsrate gekommen war, bewegten sich die nun gemeldeten Infektionen wieder auf „normalem“ Niveau. Als Infektionsländer wurden genannt: Thailand (4-mal), Bangladesch, Indien, Kuba, Saudi-Arabien und Vietnam (je einmal). In allen Fällen handelte es sich um die klassische Form eines Denguefiebers. Die Erkrankten waren, bis auf ein 6-jähriges Mädchen, zwischen 29 und 49 Jahren alt. 2.6Diphtherie Das klinische Bild der Diphtherie kann das einer schweren Rachenentzündung annehmen, die durch toxinproduzierende Bakterien der Art Corynebacterium (C.) diphtheriae oder anderer Species, z. B. C. ulcerans hervorgerufen wird. Bei einer Hautdiphtherie werden toxinproduzierende Erreger in Wunden nachgewiesen. Corynebakterien werden vorwiegend durch Tröpfchen übertragen. Die Diphtherie gehört zu den impfpräventablen Erkrankungen, wobei die Schutzwirkung der Impfung gegen das C. ulcerans-spezifische Toxin bisher nicht ausreichend nachgewiesen ist. Auch der Wert einer Antitoxingabe bei C. ulcerans-Diphtherie ist unsicher. Dennoch wird die Antitoxingabe bei Diphtherieverdacht als notfalltherapeutische Maßnahme weiterhin empfohlen. Tabelle 6: Diphtherie 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 3 1 Deutschland Inzidenz E Inzidenz 0,07 0,02 2 4 8 4 <0,01 <0,01 0,01 <0,01 Bundesweit kamen im Berichtsjahr 4 Erkrankungen zur Meldung. Hierbei handelte es sich um Hautdiphtherie. Jeweils 2 Fälle wurden durch C. ulcerans sowie C. diphtheriae hervorgerufen. Im Freistaat Sachsen wurde eine Erkrankung an (Haut-)Diphtherie gemeldet. ]] Nach Beendigung eines Freiwilligen Sozialen Jahres in Indien begab sich eine 20-jährige Frau Mitte August 2011 wegen Hautläsionen (Fistelbildung am Bein) in ärztliche Behandlung. Aus Wundabstrich wurde eine Mischinfektion von Corynebacterium diphtheriae (mit Nachweis des Diphtherietoxins) und betahämolysierenden Streptokokken nachgewiesen und daraufhin eine Antibiotikatherapie eingeleitet. Die Erkrankte hatte im Jahr 2002 eine Auffrischimpfung mit azellulärem Diphtherie-Tetanus-Pertussis-Kombinationsimpfstoff erhalten. Das Gesundheitsamt versuchte trotz unkooperativen Verhaltens der Familienangehörigen eine 8│ risikoadaptierte Betreuung (Gesundheits-, Impfstatuskontrolle, Beratung sowie Impf- und ggf. Antibiotikaprophylaxe) durchzuführen. Insgesamt wurden 30 Kontaktpersonen aus 3 Landkreisen ermittelt und in die prophylaktische Betreuung einbezogen. Fünf Tage später bestand der Verdacht einer Sekundärinfektion bei der 10-jährigen Schwester der Patientin, als bei dieser Fieber und Hauterscheinungen (Grunderkrankung: Neurodermitis) festgestellt wurden. Allerdings bestätigte sich der Diphtherie-Verdacht nicht, es wurden beta-hämolysierende Streptokokken nachgewiesen. Ein Diphtherie-Impfnachweis aus dem Jahr 2002 lag vor. 2.7Echinokokkose Die Echinokokkose ist eine Parasitenerkrankung des Menschen. Die Infektion wird durch Vertreter der Gattung Echinococcus verursacht – die zystische Echinokokkose durch den Kleinen Hundebandwurm (E. granulosus) und die alveoläre Echinokokkose durch den Kleinen Fuchsbandwurm (E. multilocularis). E. vogeli kommt nur in Zentral- und Südamerika vor, Infektionen beim Menschen sind sehr selten. Als Übertragungswege der vom Parasiten ausgeschiedenen Eier kommen für den Menschen direkte Kontakte (Fell des Hauptwirtes), Schmierinfektionen, der Umgang mit kontaminierter Erde oder die Aufnahme kontaminierter Nahrungsmittel in Betracht. Im Darm schlüpfen die Larven und erreichen über die Pfortader die Leber und von dort auch andere Organe wie z. B. die Lunge. Die Echinokokkose hat eine sehr lange Inkubationszeit (bis zu 15 Jahre). Bei dem Erreger der Echinokokkose (Echinococcus sp.) handelt es sich nach dem Infektionsschutzgesetz um eine nichtnamentliche Direktmeldung an das RKI. Leider wird in diesem Fall oft die Sächsische Meldeverordnung außer Acht gelassen, die besagt, dass in Sachsen diese Erkrankung namentlich an das zuständige Gesundheitsamt zu melden ist. Somit kann hier von einer deutlichen Untererfassung ausgegangen werden. Um dieser entgegenzuwirken, wurde seitens der sächsischen Landesstelle eine Rückmeldung der am RKI eingegangenen Erhebungsbögen angeregt. Tabelle 7: Echinokokkose 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 1 1 3 Deutschland Inzidenz E Inzidenz 0,02 0,02 0,07 130 93 117 112 117 142 0,2 0,1 0,1 0,1 0,1 0,2 Laut RKI kamen im Jahr 2011 bundesweit 142 Echinokokkosen zur Meldung, was einem deutlichen Anstieg um 21 % entsprach. In 88 Fällen handelte es sich um eine zystische und 32-mal um die alveoläre Form. Alle anderen gemeldeten Infektionen (n = 22) wurden nicht differenziert. Im Freistaat Sachsen wurden 3 Erkrankungen übermittelt. ]] Bei einem 38-jährigen Serben wurde eine Echinokokken-Zyste im rechten Leberlappen festgestellt. Die Untersuchung erbrachte den Nachweis von Echinococcus species. Zur Infektionsquelle konnte der Patient keine Angaben machen. ]] In der Leber einer 45-jährigen Frau zeigten sich ausgedehnte Nekrosen. Serologisch sowie histopathologisch (Leberpräparat) konnte eine Infektion mit Echinococcus multilocularis bestätigt werden. Auf Grund der bestehenden Klinik handelte es sich um eine alveoläre Echinokokkose. Zur Infektionsquelle wurden keine Angaben gemacht. ]] Bei einer 71-Jährigen, welche bereits im April über allgemeinen Leistungsabfall klagte, ergaben die eingeleiteten Untersuchungen Veränderungen an der Leber, die eine Teilresektion des Organs (Hemihepatektomie) erforderlich machten. Die Bestätigung der Infektion gelang bei der Patientin mittels IgM-Antikörper-Nachweis gegen Echinococcus multilocularis. Eine mögliche Infektionsquelle wurde nicht eruiert. 2.8EHEC-Infektion EHEC sind Escherichia coli Stämme, die sogenannte Shigatoxine bilden und schwere blutige Durchfälle auslösen können. Als lebensbedrohliche Komplikation kann das enteropathische hämolytisch-urämische Syndrom (HUS) auftreten. Als Erregerreservoir werden Tiere (hauptsächlich Wiederkäuer) angesehen. Die Übertragung auf den Menschen erfolgt fäkaloral, über kontaminierte Lebensmittel bzw. Wasser sowie auch durch direkten Kontakt von Mensch zu Mensch. │9 Tabelle 8: EHEC 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 82 70 110 73 75 177 Deutschland Inzidenz E Inzidenz 1,9 1,6 2,6 1,7 1,8 4,2 1.180 839 834 836 918 4.908 1,4 1,0 1,0 1,0 1,1 6,0 Laut Infektionsepidemiologischem Jahrbuch des RKI kamen im Jahr 2011 insgesamt 4.908 Infektionen zur Meldung, was einer Neuerkrankungsrate von 6 Erkrankungen pro 100.000 Einwohner und der höchsten seit Einführung des Infektionsschutzgesetzes 2001 entsprach. Ingesamt wurden 21 Todesfälle registriert. In 1.371 Fällen wurden Angaben zur Serogruppe gemacht. Auf die Serogruppe O104 entfielen dabei 49 % der Nennungen. Die nachfolgend am häufigsten genannten waren O157 (9 %), O91 (7 %) und O26 (6 %). In den Monaten Mai bis Juni 2011 kam es zu einem großen Ausbruch durch EHEC der Serogruppe O104:H4. Diesem konnten 2.966 EHEC- sowie 827 HUS-Erkrankungen zugeordnet werden. Überwiegend betroffen waren die fünf nördlichsten Bundesländer Hamburg, Schleswig-Holstein, Bremen, Mecklenburg-Vorpommern und Niedersachsen. Dies war somit der bisher größte EHEC-bedingte Krankheitsausbruch in Deutschland. Was die Anzahl der HUS-Fälle anbelangt, wurde eine Häufung von diesem Ausmaß zuvor weltweit noch nicht beschrieben. Es erkrankten - im Gegensatz zu den normalerweise registrierten Fällen von EHEC- bzw. HUS-Erkrankungen, die vor allem in der Altersgruppe der Kleinkinder auftreten - vorwiegend Erwachsene, insbesondere Frauen. 68 % der HUSPatienten und 58 % der mit EHEC-Gastroenteritis Erkrankten waren weiblichen Geschlechts. Insgesamt 35 (4,1 %) der HUS- und 18 (0,6 %) der EHEC-Patienten verstarben an den Folgen der Erkrankung. Nachdem durch eine Vielzahl epidemiologischer Studien das Infektionsvehikel (Bockshornkleesamen aus Ägypten, vertrieben durch einen Betrieb in Niedersachsen) identifiziert werden konnte und ein entsprechender Vertriebsstopp vollzogen war, wurden deutschlandweit nur noch vereinzelte Sekundärübertragungen (v. a. über Haushaltskontakte, Laborinfektionen oder Kontamination von Lebensmitteln durch EHEC-Ausscheider) registriert. Derzeit deutet nichts darauf hin, dass sich der Erreger O104:H4, der bisher nicht beim Tier, nicht in Lebensmitteln und nur selten beim Menschen beschrieben wurde, nach Ende des Ausbruchs endemisch in Deutschland etabliert hat. Der Freistaat Sachsen blieb vom EHEC/HUS-Ausbruch nahezu unberührt. Mit 11 EHEC-Infektionen sowie 3 HUS-Fällen bildete Sachsen das Schlusslicht in dieser Ausbruchs-Meldekategorie. Gerade während, wie auch nach dem großen Ausbruchsgeschehen, galt dem Erreger EHEC besondere Aufmerksamkeit, was sich auch in einer deutlich höheren Untersuchungsfrequenz niederschlug. Mit einer Inzidenz von 4,2 Erkrankungen pro 100.000 Einwohner kamen im Freistaat Sachsen 177 Fälle mit klinischem Bild zur Meldung. Weiterhin wurden 70 symptomlose Infektionen erfasst. Dominierend waren die Serotypen O91, O26 und O157. Hauptsächlich betroffen waren Kinder; hier besonders die Altersgruppe der 1 bis unter 5-Jährigen. Es wurden in Sachsen 6 EHEC-bedingte Ausbrüche mit 5 oder mehr EHEC-Infektionen registriert. Die beiden Geschehen mit den meisten Fällen sollen an dieser Stelle kurz beschrieben werden. ]] In einer Kindertagesstätte erkrankten 4 Kleinkinder im Alter zwischen einem und 2 Jahren mit Durchfall (teils blutig) bzw. auch Erbrechen. Ein Kind musste stationär behandelt werden. Die Stuhluntersuchungen mittels PCR erbrachten bei allen Erkrankten den Nachweis des Shigatoxin-Gens 1; in einem Fall konnte der Colityp O 26 bestimmt werden. Bei Umgebungsuntersuchungen konnten zusätzlich eine Mutter sowie 5 weitere Kita-Kinder als asymptomatische Infektionen ermittelt werden (Nachweis stx1). Es ergaben sich keinerlei Hinweise auf die Infektionsquelle. ]] Aus einem anderen Landkreis erkrankten ebenfalls in einer Kindertagesstätte über einen Zeitraum von 4 Wochen 4 Kinder im Alter von 3 bzw. 7 Jahren mit Erbrechen. Bei einem Jungen trat zusätzlich Durchfall auf. In jeweils 2 10 │ Fällen wurde Shigatoxin 1 bzw. 1 und 2 nachgewiesen. Die eingeleiteten Umgebungsuntersuchungen erbrachten bei weiteren 3 symptomlosen Besuchern der Einrichtung den Nachweis von Shigatoxin 1 bzw. 1 und 2. Eine Infektionsquelle konnte nicht ermittelt werden. 2.9Enterovirus-Infektion Enteroviren gehören zur Familie Picornaviridae. Von Bedeutung für den Menschen sind Polio-, Coxsackie- und ECHOVirus sowie die Humanen Enterovirus-Typen 70 und 71. Die Infektionen mit Enteroviren kommen weltweit vor und lösen in der Sommerzeit häufig Erkrankungen aus. Die Übertragung erfolgt hauptsächlich fäkal-oral, kann jedoch auch über Tröpfcheninfektion erfolgen. Die Krankheitsbilder sind sehr vielseitig (z. B. respiratorische Infektionen, Hand-Fuß-MundKrankheit, Gastroenteritis und Meningitis). Diese Infektion ist nach dem Infektionsschutzgesetz nicht meldepflichtig, daher stehen für Deutschland keine vergleichbaren Zahlen zur Verfügung. Im Freistaat Sachsen wurden im Berichtsjahr 199 Enterovirusnachweise registriert. Bei 82 Patienten zeigte sich eine gastroenteritische, 69 eine meningitische (Nachweis im Liquor) und 4 eine respiratorische Symptomatik. Weiteren 42 Erregernachweisen konnte kein klinisches Bild zugeordnet werden. 2.10 Frühsommer-Meningoenzephalitis (FSME) Die Frühsommer-Meningoenzephalitis (FSME) ist eine entzündliche Erkrankung des Gehirns oder der Hirnhäute, die durch das FSME-Virus ausgelöst wird. Das Virus wird durch Zeckenstiche übertragen. Nach Ausbruch der Krankheit ist eine Therapie sehr schwierig. Bei etwa zehn Prozent der infizierten Personen befällt das Virus das Zentralnervensystem. Ein Teil dieser Patienten wiederum leidet an Spätfolgen wie Konzentrationsstörungen, Kopfschmerzen und Psychosen. Eine Impfung gegen FSME wird Personen, die sich in FSME-Risikogebieten aufhalten oder Personen, die durch FSME beruflich gefährdet sind (z. B. Forstarbeiter, Exponierte in der Landwirtschaft, exponiertes Laborpersonal) empfohlen. Die Risikogebiete werden nach bestimmten Kriterien definiert und durch Landkarten ausgewiesen, die jährlich vom Robert Koch-Institut aktualisiert werden. Innerhalb Deutschlands werden die Kosten für die Impfung in der Regel von den gesetzlichen Krankenkassen übernommen. Tabelle 9: FSME 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 4 2 1 4 6 5 Deutschland Inzidenz E Inzidenz 0,09 0,03 0,02 0,09 0,1 0,1 546 239 289 313 260 422 0,7 0,3 0,4 0,4 0,3 0,5 Deutschlandweit wurden im Berichtsjahr 422 Erkrankungsfälle (0,5 Erkrankungen pro 100.000 Einwohner) gemeldet. Dies entsprach einem überaus deutlichen Anstieg von 63 % im Vergleich zum Jahr 2010. Die Gründe hierfür liegen möglicherweise in einer erhöhten Zeckenaktivität, dem Freizeitverhalten der Menschen sowie einem gestiegenen Bewusstsein der Bevölkerung gegenüber dieser Krankheit. Auch das diagnostische und Meldeverhalten der Ärzte beeinflusst die Erkrankungszahlen. Die höchsten Neuerkrankungsraten wiesen wie auch schon in den vergangenen Jahren das Bundesland Baden-Württemberg und der Freistaat Bayern auf. In insgesamt 406 Fällen wurde als Infektionsland Deutschland angegeben; 5-mal wurden Österreich, 4-mal die Schweiz und jeweils einmal Polen, die Tschechische Republik und Italien genannt. Die Mehrzahl aller übermittelten FSME-Fälle betrafen unvollständige bzw. ungeimpfte Personen. │11 Es wurde ein durch FSME bedingter Todesfall übermittelt. Eine 74-Jährige (ungeimpft) verstarb unter dem klinischen Bild einer Meningitis. Im Freistaat Sachsen kamen 5 Erkrankungen ungeimpfter Patienten (darunter 3 mit meningitischer Symptomatik) zur Meldung. In allen Fällen erfolgte der Nachweis durch intrathekal gebildete FSME-spezifische Antikörper (erhöhter Liquor/Serum-Index). Tabelle 10: Aufstellung der FSME-Fälle in Sachsen 2011 Stadt- bzw. Landkreis Patient Symptomatik mögl. Infektionsort Zeckenstich LK Bautzen m, 62 Jahre Meningitis autochthon erinnerlich LK Bautzen w, 44 Jahre ZNS-Symptomatik autochthon erinnerlich Vogtlandkreis m, 29 Jahre ZNS-Symptomatik autochthon erinnerlich SK Dresden m, 52 Jahre Meningitis autochthon erinnerlich Vogtlandkreis m, 49 Jahre Meningitis autochthon nicht erinnerlich Auch im Jahr 2011 galt keine Region in Sachsen als FSME-Risikogebiet. 2.11Gasbrand Gasbrand wird zu 90 % durch das Bakterium Clostridium perfringens hervorgerufen und kann schwere Infektionen mit Gewebezersetzung auslösen. Der Erreger kann überall vorhanden sein: z. B. auf der Haut, im Darm sowie im Erdreich oder Staub. Gasbrand heißt diese Erkrankung, weil die Bakterien ein Gas produzieren, welches im umgebenden Gewebe eine Zellmembranzerstörung und Ödembildung bewirkt. Die Gasbranderreger sind Anaerobier; das heißt, sie gedeihen im sauerstoffarmen Gewebe besonders gut und sterben im sauerstoffangereicherten Gewebe ab. Tabelle 11: Gasbrand-Erkrankungen 2006 bis 2011 in Sachsen Jahr E Inzidenz 2006 2007 2008 2009 2010 2011 2 2 5 5 8 7 0,03 0,03 0,1 0,1 0,2 0,2 Vergleichbare Zahlen für Deutschland stehen leider nicht zur Verfügung, da diese Infektion nach dem Infektionsschutzgesetz nicht der Meldepflicht unterliegt. Im Jahr 2011 wurden im Freistaat 7 Erkrankungen, darunter 4 mit Todesfolge erfasst. Das entsprach einer Inzidenz von 0,2 Erkrankungen pro 100.000 Einwohner. ]] Eine 48-jährige Frau (Karzinompatientin) erkrankte mit Erbrechen, Durchfall und septischem Krankheitsbild aufgrund einer Darmperforation. Die Infektion konnte nicht beherrscht werden und die Patientin verstarb einen Tag nach ihrer stationären Aufnahme. Histologisch wurde postmortal aus Gewebeproben verschiedener Organe Clostridium perfringens nachgewiesen. Mit hoher Wahrscheinlichkeit handelte es sich um eine endogene Infektion. ]] Bei einem 80-jährigen Mann, der sich einer Ileus-Operation unterziehen musste, zeigten sich kurz nach dem Eingriff an der Wunde Entzündungszeichen und ein Abstrich erbrachte den Nachweis von Clostridium perfringens. Die Infektion konnte nicht beherrscht werden; der Mann verstarb einen Tag später im septischen Schock. ]] Ein 66-jähriger Diabetiker erkrankte nach einer Oberschenkelamputation und verstarb kurz darauf. Aus einer Gewebeprobe der Operationswunde konnte Clostridium perfringens nachgewiesen werden. 12 │ ]] Aus einem Landkreis wurden die Erkrankung und der Tod eines 82-jährigen Mannes gemeldet. Der Patient, der mit hohem Fieber und Sepsis hospitalisiert werden musste, verstarb einen Tag später an Herz-Kreislauf-Versagen. Aus der Blutkultur wurde Clostridium perfringens nachgewiesen. Eine Erhebung der Anamnese war nicht mehr möglich. 2.12 Gonorrhoe (Tripper) Die durch Bakterien der Art Neisseria gonorrhoeae verursachte Infektion ist eine der häufigsten Geschlechtskrankheiten in Deutschland. Die Übertragung erfolgt in erster Linie beim Geschlechtsverkehr. Infizierte Schwangere können ihr Kind während der Geburt anstecken, was zu einer Konjunktivitis des Neugeborenen führen kann. Dies war früher eine der häufigsten Ursachen für die Erblindung von Kindern in der westlichen Welt. Um dies zu verhindern, wurde den Neugeborenen sofort nach der Geburt Silbernitrat in die Augen getropft. In der heutigen Zeit können solche Fälle durch Vorsorgeuntersuchungen in der Schwangerschaft weitestgehend verhindert werden. Für das Bundesgebiet kann über die aufgetretenen Infektionen im Jahr leider keine Auskunft gegeben werden, da hier keine Meldepflicht existiert. Der Freistaat Sachsen hat von der Möglichkeit der Erweiterung der Meldepflicht mittels Sächsischer Meldeverordnung Gebrauch gemacht. Gemäß § 2 IfSGMeldeVO besteht eine nichtnamentliche Labormeldepflicht für den direkten Nachweis von Neisseria gonorrhoeae. Tabelle 12: Gonorrhoe-Infektionen 2006 bis 2011 in Sachsen Jahr Infektionen Infektionen/100.000 EW 2006 2007 2008 2009 2010 2011 459 463 428 531 598 573 10,7 10,8 10,1 12,6 14,3 13,8 Im Jahr 2011 kamen insgesamt 573 Infektionen (13,8 Fälle pro 100.000 Einwohner) zur Meldung. Somit sank die Infektionsrate gegenüber dem Vorjahr 2010 leicht um 4,2 %. Ob es sich um einen echten Rückgang oder um eine meldetechnisch bedingte Schwankung handelte, bleibt abzuwarten. 2.13 Haemophilus influenzae, invasive Erkrankung Bei Haemophilus influenzae handelt es sich um ein Bakterium, das insbesondere auch invasive Erkrankungen auslösen kann. Die Übertragung des Erregers geschieht durch Tröpfcheninfektion. Haemophilus influenzae kann als bekapseltes (Kapseltyp a bis f) und unbekapseltes Bakterium auftreten. Der Kapseltyp b (Hib) kann besonders bei Kleinkindern schwerste Erkrankungen (wie z. B. Meningitis, Sepsis, Epiglottitis, Pneumonie) hervorrufen. Gegen diesen Typ wird in Deutschland seit 1990 eine Schutzimpfung im Kleinkindalter empfohlen. Tabelle 13: Haemophilus influenzae, invasive Erkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 9 7 4 8 6 8 Deutschland Inzidenz E Inzidenz 0,2 0,2 0,09 0,2 0,1 0,2 121 93 152 185 210 271 0,2 0,1 0,2 0,2 0,3 0,3 │13 2011 wurden bundesweit 271 invasive Erkrankungen durch Haemophilus influenzae gemeldet. Das entsprach einer Zunahme um 29 % gegenüber dem Vorjahreszeitraum und damit der höchsten Inzidenz seit der Einführung der IfSGMeldepflicht. Der seit Jahren beobachtete Trend steigender Erkrankungsraten setzte sich somit auch im Jahr 2011 fort. Am häufigsten waren Säuglinge, Kleinkinder und ältere Erwachsene betroffen. Im Vergleich zum Vorjahr konnte bei den unter Einjährigen ein deutlicher Anstieg der Infektionen beobachtet werden. Bei rund 2/3 der Patienten lag das Alter bei 60 Jahren bzw. darüber. In 155 Fällen wurden Angaben zu einer durchgeführten Erregertypisierung gemacht, wobei in 146 Aussagen zum Kapseltyp getroffen wurden. 13-mal handelte es sich um den impfpräventablen Typ b, 101-mal wurde keine Kapsel gefunden (a bis f negativ) und 26-mal wurden der Typ f, 4-mal der Typ e und 2-mal Typ a angegeben. Im gesamten Bundesgebiet wurden 2011 8 Todesfälle registriert. Im Freistaat Sachsen kamen im Berichtsjahr 8 Erkrankungen (0,2 Erkrankungen pro 100.000 Einwohner) zur Meldung. ]] Ein 2-jähriger ungeimpfter Junge erkrankte nach seiner Rückkehr von einem 3-monatigen Aufenthalt in Japan (Mutter Japanerin) mit Fieber, Erbrechen und meningitischer Symptomatik. Der Erregernachweis Haemophilus influenzae Kapseltyp b gelang aus der Blutkultur. ]] Bei einem 1-Jährigen zeigten sich Erbrechen, Fieber und Meningitis und er musste stationär behandelt werden. Aus Liquor wurde Haemophilus influenzae nachgewiesen. Die Serotypbestimmung erfolgte nicht. Laut Impfausweis hatte das Kind 3 Hib-Impfungen erhalten, allerdings fehlte zur Vervollständigung der Grundimmunisierung die 4. Impfung. Die anderen Betroffenen waren bis auf einen 27-Jährigen zwischen 46 und 88 Jahre alt und ungeimpft. Der Erregernachweis erfolgte jeweils aus der Blutkultur. In lediglich einem Fall wurde der Kapseltyp f bestimmt. Über Todesfälle wurde nicht berichtet. 2.14Hantavirus-Infektion Das natürliche Reservoir der Hantaviren sind infizierte Nagetiere (verschiedene Mäuse- und Rattenarten). Die Krankheit wird durch infektiöse Exkremente (z. B. in staubhaltiger Luft alter Scheunen, Dachböden) oder durch Biss übertragen. Häufungen im Herbst oder zu Winterbeginn sind möglich. Es gibt verschiedene Erregertypen. Die Typen Hantaan und Seoul können das sogenannte schwere Hämorrhagische Fieber mit Nierenversagen hervorrufen. Es beginnt mit Fieber, Kopf-, Rückenschmerzen und Schwindel, dann folgen Hautblutungen. Nach 4 bis 7 Tagen beginnt die 2. Phase mit Nierenversagen, Schleimhautblutungen und Lungenödem. Der Erkrankungsverlauf mit den Typen Dobrava und Puumala, welche auch in Deutschland verbreitet sind, ist milder. 90 % der Infektionen werden unter Umständen nicht einmal bemerkt. Im Jahr 2011 wurden in Deutschland mit 0,4 Erkrankungen pro 100.000 Einwohner nur 85 % der im Vorjahr übermittelten Hantavirus-Infektionen gemeldet. Nach den in den Jahren 2005, 2007 und 2010 hohen Fallzahlen wurde 2011 eine relativ niedrige Neuerkrankungsrate erreicht. Da die höchsten Fallzahlen in den letzten beiden Quartalen 2011 registriert wurden, kann für das Jahr 2012 dahingehend eine Epidemie erwartet werden. Todesfälle im Zusammenhang mit einer Hantavirus-Infektion wurden im Berichtsjahr 2011 nicht erfasst. Tabelle 14 : Hantavirus-Erkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen 14 │ Jahr E 2006 2007 2008 2009 2010 2011 1 5 1 3 3 Deutschland Inzidenz E Inzidenz 0,02 0,1 0,02 0,1 0,1 72 1.688 234 181 2.016 305 0,09 2,1 0,3 0,2 2,5 0,4 Im Freistaat Sachsen kamen 3 Erkrankungen (0,1 Erkrankungen pro 100.000 Einwohner) ohne hämorrhagischen Verlauf zur Meldung: ]] Ein 39-Jähriger erkrankte mit Rückenschmerzen, Nierenproblemen und Fieber und musste daraufhin hospitalisiert werden. Serologische Untersuchungen erbrachten den Nachweis von Antikörpern gegen Hantavirus (unspezifiziert). Der Patient arbeitet als Kraftfahrer und übernachtet häufig in einfachen Unterkünften. ]] Aus einem Landkreis wurde die Erkrankung einer 48-jährigen Tierpflegerin gemeldet. Bei der Patientin zeigten sich Fieber und Nierenfunktionsstörungen. Serologische Untersuchungen erbrachten den Nachweis von Antikörpern gegen Hantavirus (unspezifiziert). Die Patientin berichtete über starken Mäusebefall in der Schweinezuchtanlage, in der sie beschäftigt ist. ]] Eine 73-Jährige wurde mit Kopfschmerzen, Husten und Fieber hospitalisiert. Es erfolgte der serologische Nachweis einer Dobravavirus-Infektion. Die Ermittlungen zur Infektionsquelle ergaben einen 5-monatigen Aufenthalt in Ungarn, von dem die Patientin erst wenige Tage zuvor zurückgekehrt war. In Ungarn besitzt die Frau ein Grundstück in ländlicher Umgebung mit verschiedenen Haustieren. 2.15 HUS, enteropathisch Das enteropatische hämolytisch-urämische Syndrom (HUS) charakterisiert sich durch eine hämolytische Anämie, Thrombozytopenie und akute Nierenfunktionsstörungen. Es kann als schwere Komplikation einer EHEC-Infektion auftreten. Unter Umständen können diese Erkrankungen einen tödlichen Ausgang nehmen. Einzelne Fälle beschrieben das Auftreten auch im Zusammenhang mit einer Shigellen-Infektion. Tabelle 15: HUS, enteropathisch 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 3 2 3 4 Deutschland Inzidenz E Inzidenz 0,07 0,05 0,07 1,0 63 45 59 66 65 877 0,08 0,05 0,07 0,08 0,08 1,1 Im Berichtsjahr 2011 wurden in Deutschland 877 HUS-Erkrankungen, welche die Referenzdefinition erfüllten, übermittelt. Dies bedeutete die höchste Zahl an Fällen seit Einführung des IfSG im Jahr 2001. Bundesweit wurde somit eine Neuerkrankungsrate von 1,1 Erkrankungen pro 100.000 Einwohner erreicht. Hauptsächlich begründete sich diese hohe Rate durch den EHEC-Ausbruch im Jahr 2011. Es wurden 37 Todesfälle im Zusammenhang mit HUS-Erkrankungen übermittelt. In den Monaten Mai bis Juni kam es zu einem großen Ausbruch durch EHEC der Serogruppe O 104. Diesem konnten 2.966 EHEC- sowie 827 HUS-Erkrankungen mit 35 Todesfällen zugeordnet werden. Hauptsächlich betroffen waren die nördlichen Bundesländer Deutschlands. Die höchsten Inzidenzen erreichten Hamburg (13,3), Schleswig-Holstein (6,0), Bremen (3,0) Mecklenburg-Vorpommern (2,3) und Niedersachsen (1,8). Bei diesem Ausbruch waren die meisten HUSPatienten Erwachsene, davon zwei Drittel Frauen. Im Freistaat Sachsen wurden im Berichtszeitraum 4 Erkrankungen übermittelt, was einer Neuerkrankungsrate von 0,1 Erkrankungen pro 100.000 Einwohner entsprach. 3 HUS-Erkrankungen wurden dem bundesdeutschen Ausbruchsgeschehen zugeordnet. ]] 3 Frauen im Alter von 31, 34 und 59 Jahren aus verschiedenen Landkreisen, erkrankten zunächst mit blutigen Durchfällen. Im weiteren Verlauf kam es zur Ausbildung des hämolytisch-urämischen Syndroms (HUS), sodass die Frauen intensivmedizinisch betreut werden mussten. Die Patientinnen hatten sich im fraglichen Infektionszeitraum in Norddeutschland aufgehalten und dort auch Rohgemüse verzehrt. In einem Fall erbrachte die Stuhluntersuchung E. coli O104:H4, Shigatoxin II, bei den anderen wurde E. coli mit Shigatoxin 2 bzw. E. coli mit Shigatoxin (nicht differenziert) nachwiesen. │15 Ein weiterer HUS-Fall ohne Bezug zum Ausbruchsgeschehen wurde im September des Jahres übermittelt. ]] Ein 3-jähriger Junge erkrankte zunächst mit Durchfall, später schwer mit Anämie, Thrombozytopenie und Nierenfunktionsstörung, weshalb das Kind intensivmedizinisch betreut werden musste. Aus Stuhl wurde E. coli O 157 stx 1 nachgewiesen. Die Umgebungsuntersuchungen in der Kindertagesstätte verliefen mit negativen Ergebnissen. Lediglich beim symptomlosen 40 jährigen Vater des Jungen wurde aus Stuhl Shigatoxin 1 nachgewiesen. 2.16 Influenza Die Influenza ist eine Infektion der Atemwege durch Viren vom Typ A, B oder C aus der Familie der Orthomyxoviren. Für den Menschen relevant sind Influenza A- und Influenza B-Viren. Influenzaerkrankungen treten auf der Nordhalbkugel in der Regel gehäuft von Dezember bis April auf und sind sehr ansteckend. Nach Angaben des Robert Koch-Instituts infizieren sich bei den jährlichen Influenza-Wellen bzw. Epidemien, die sich von Jahr zu Jahr deutlich voneinander unterscheiden, in Deutschland schätzungsweise jeweils 10 bis 20 Prozent der Bevölkerung. Tabelle 16: Influenza 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 279 1.935 1.111 13.784 304 3.534 Deutschland Inzidenz E Inzidenz 6,5 45,3 26,1 326,6 7,3 84,8 3.804 18.902 14.854 178.630 3.466 43.768 4,6 23,0 18,1 214,7 4,2 53,5 Nach der Ausnahmesituation in der Saison 2009/2010 (Pandemie) konnte wieder der „übliche“ Verlauf wie in früheren Jahren beobachten werden: Vereinzelte Fälle im Herbst/Winter des Vorjahres, Anstieg der Welle ab Januar, Abklingen bis April. Auffällig und anders als in der Vorsaison war insbesondere der zweigipflige Verlauf der diesjährigen Influenzawelle. Eine Influenza A(H1N1)pdm09-Welle, die ihren Gipfel Anfang Februar fand und eine Influenza B-Welle mit Höhepunkt Mitte März 2011. Verglichen mit den Vorjahren (mit Ausnahme des Jahres 2009) wurden deutlich mehr Influenza-Erkrankungen übermittelt. Die bundesweite Inzidenz lag bei 53,5 Erkrankungen pro 100.000 Einwohner. Es überwogen die Infektionen mit Influenza A-Viren deutlich gegenüber denen mit Influenza B Viren. Unter den Influenza A-Erkrankungen mit bekanntem Subtyp dominierte mit rund 99 % der Subtyp A(H1N1)pdm09 gegenüber A(H3N2). Im Berichtsjahr 2011 wurden deutschlandweit 156 Todesfälle entsprechend der Referenzdefinition an das RKI übermittelt. Im Freistaat Sachsen kamen 3.534 Erkrankungen an Influenza zur Meldung, die sich wie folgt aufschlüsselten: 2.153mal Influenza A, 1.246-mal Influenza B sowie 129-mal Influenza A/B (ohne Differenzierung). Mit einer Neuerkrankungsrate von 84,8 Erkrankungen pro 100.000 Einwohner lag diese deutlich über der bundesdeutschen Inzidenz. Im Berichtsjahr wurden insgesamt 6 durch Influenza A(H1N1)pdm09 bedingte Todesfälle erfasst. Bis auf einen 73-jährigen Mann waren alle Patienten ungeimpft. Risikofaktoren bzw. prädisponierende Grunderkrankungen lagen bei allen Verstorbenen vor. Betroffen waren 5 Männer im Alter zwischen 25 und 79 Jahren sowie ein 9-jähriger Junge. Die Infektionen wurden mittels PCR bestätigt. Die Influenzasaison 2010/2011 ging mit der letzten Aprilwoche 2011 zu Ende. Eine abschließende, ausführliche Auswertung erfolgte, wie auch schon in den Vorjahren, im Rahmen eines Sonderheftes der LUA-Mitteilungen. 2.17Legionellose Die Erreger der Legionellose sind Bakterien (Legionella pneumophila), welche als sogenannte Umweltkeime in natürlichen, aber auch künstlichen wasserführenden Systemen vorkommen. Ihr primäres Reservoir ist das Süßwasser. Hier sind sie in geringer Zahl natürlicher Bestandteil von Oberflächengewässern und Grundwasser. Eine erhöhte Vermehrung der 16 │ Legionellen begünstigen Wassertemperaturen zwischen 25 und 45° C und die Wasser-Verweildauer im Leitungssystem. Eine Verbreitung wird durch das Entstehen von Aerosolen gefördert. Zur Erkrankung kann es kommen, wenn die Erreger in die tieferen Atemwege gelangen. Die Symptomatik reicht von asymptomatischen Infektionen bis hin zu schwerwiegenden Pneumonien mit tödlichem Verlauf. Unterschieden werden zwei Arten der Legionellen-Infektion: Das sogenannte Pontiac-Fieber (Fieber, Husten, Muskelschmerzen) und die Legionärskrankheit, die zusätzlich mit einer Pneumonie einhergeht. Nach neuesten Schätzungen geht man davon aus, dass in Deutschland etwa 4 % aller auftretenden Pneumonien durch Legionellen verursacht werden. Als Risikogruppen gelten Abwehrgeschwächte, chronisch Kranke und ältere Menschen sowie Raucher. Bundesweit wurden 639 Erkrankungen registriert, was einer Neuerkrankungsrate von 0,8 Erkrankungen pro 100.000 Einwohner und einem leichten Rückgang um 8 % gegenüber dem Vorjahr 2010 entsprach. Der krankheitsbedingte Tod durch die Legionärskrankheit wurde in 30 Fällen gemeldet. Tabelle 17: Legionellose 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 39 21 12 16 34 21 Deutschland Inzidenz E Inzidenz 0,9 0,5 0,3 0,4 0,8 0,5 571 529 525 503 692 639 0,7 0,6 0,6 0,6 0,8 0,8 Im Freistaat Sachsen wurden 21 Erkrankungen, darunter eine mit Todesfolge, erfasst. Dies bedeutete gegenüber dem Berichtsjahr 2010 einen Rückgang der Erkrankungszahlen um 38 %. Ausbrüche wurden nicht verzeichnet. 13 Patienten gehörten zur Altersgruppe der erwerbstätigen Erwachsenen (25- bis 64-Jährigen) und 7 zu den Senioren (65 Jahre und älter). Geschlechtsspezifisch betrachtet, waren fast nur Männer (n = 19) betroffen. Die Hälfte (n = 11) aller Patienten konnten keine außerhäuslichen Expositionen benennen. Bei 6 Erkrankten konnten mit hoher Wahrscheinlichkeit Infektionsquellen im Ausland (Hotelaufenthalte in Argentinien, Griechenland, Italien, Portugal bzw. Russische Föderation) angenommen werden. Die anderen Infektionsquellen lagen mit hoher Wahrscheinlichkeit in Deutschland. Hier gaben jeweils 2 Patienten Hotelbzw. Krankenhausaufenthalte an: ]] Ein 13-jähriges Mädchen erkrankte mit Husten, Fieber und Pneumonie. Die Infektion wurde serologisch bestätigt. In Wasserproben der häuslichen Wasserversorgungen fanden sich Legionellen der Serogruppe 2 - 14. ]] Eine weitere Erkrankung betraf einen 69-jährigen vorgeschädigten (Hypertonie, Adipositas) Mann, bei dem sich symptomatisch Fieber, Pneumonie und Gewichtsverlust zeigten und der auf Grund der Schwere des Krankheitsbildes intensivmedizinisch behandelt werden musste. Als Infektionsquelle konnte eine knapp 2-wöchige Kreuzfahrt angenommen werden. Die zuständigen Behörden im Heimathafen des Passagierschiffs wurden über den Erkrankungsfall unterrichtet. In einem Fall konnte der Aufenthalt auf einem Campingplatz als Infektionsquelle angesehen werden. In welchem Umfang weitere Wasserproben in den einzelnen Bereichen untersucht worden sind, wurde nicht bekannt. Zur Meldung kam ein Todesfall an Legionellose: ]] Ein 47-jähriger vorgeschädigter Patient erkrankte mit Fieber und einer Pneumonie und musste stationär behandelt werden. Der Mann verstarb 2 Wochen später. Im häuslichen Umfeld des Patienten wurden Wasserproben entnommen, deren Untersuchungen mit negativen Ergebnissen verliefen. 2.18Leptospirose Die Leptospirose ist eine weltweit auftretende, akut verlaufende Infektionskrankheit, die durch gramnegative Bakterien (Leptospira interrogans) hervorgerufen wird. Die natürlichen Wirte der Leptospiren sind vorrangig Ratten und Mäuse, aber auch zahlreiche andere Haus-, Nutz- und Wildtiere. Diese scheiden die Bakterien über den Urin aus. Der Mensch infiziert sich durch direkten oder indirekten Kontakt, meist mit kontaminiertem Erdreich oder Wasser. Die Infektion verläuft häufig mit grippaler Symptomatik, es können jedoch auch lebensbedrohliche Formen mit Blutungsneigung, Leber- oder Nierenversagen (Morbus Weil) auftreten. │17 Tabelle 18: Leptospirose 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 1 8 2 2 3 2 Deutschland Inzidenz E Inzidenz 0,02 0,2 0,05 0,05 0,07 0,05 46 166 66 92 70 51 0,05 0,2 0,08 0,1 0,08 0,06 Laut dem Infektionsepidemiologischen Jahrbuch des RKI kamen 2011 deutschlandweit 51 Leptospirosen gemäß Referenzdefinition zur Meldung. Damit lag die Inzidenz mit 0,06 Erkrankungen pro 100.000 Einwohner deutlich (- 27 %) unter der des Vorjahres 2010. Der rückläufige Trend hielt somit vorerst an. Es wurden im gesamten Bundesgebiet keine Todesfälle durch Leptospirose registriert. In Sachsen konnten im Jahr 2011 zwei Leptospirose-Erkrankungen erfasst werden. ]] Ein Ehepaar, welches sich im Juni in Griechenland (Korfu) aufgehalten hatte, erkrankte kurz nach der Heimreise mit Fieber und grippeähnlicher Symptomatik. Bei dem 32-jährigen Mann konnte die Infektion serologisch gesichert werden. Seine 31-jährige Frau wurde im epidemiologischen Zusammenhang erfasst. Die beiden gaben an, während ihres Urlaubs unwissentlich in der Nähe von Abwasserrohren geschnorchelt zu haben. 2.19Listeriose Die Erreger der Listeriose sind stäbchenförmige Bakterien, die in der Umwelt nahezu weltweit verbreitet sind. Viele Säugetiere tragen Listerien im Darm und scheiden sie im Stuhl aus. Die Inkubationszeit beträgt zwischen 3 bis 70 Tagen. Genauere Angaben fehlen, da die Listeriose meist unbemerkt lokal beginnt (Besiedlung im Magen-Darm-Trakt) und bei guter Immunabwehr oft symptomlos verläuft. Überwiegend tritt ein leichtes Krankheitsgefühl mit Fieber auf. Die Erregeraufnahme erfolgt hauptsächlich durch den Verzehr kontaminierter Lebensmittel (u. a. Rohmilchprodukte, Rohwürste u. ä.). Gefährlich ist die Infektion für Schwangere (sie geben die Infektion an das noch ungeborene Kind weiter) und immunsupprimierte Personen (mögliche Komplikationen: Meningitiden, Enzephalitiden sowie Herzerkrankungen). Tabelle 19: Listeriose 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 29 32 25 23 25 23 Deutschland Inzidenz E Inzidenz 0,7 0,8 0,6 0,5 0,6 0,6 513 356 308 396 390 337 0,6 0,4 0,4 0,5 0,5 0,4 Bundesweit wurden im Berichtszeitraum 335 Listeriosen (0,4 Erkrankungen pro 100.000 Einwohner) erfasst. Die Erkrankungszahlen lagen etwas (14 %) unter der des Vorjahres. Es kamen 22 Todesfälle (7 % der Erkrankten) zur Meldung, die nicht-schwangerschafts-assoziierte Listeriosen betrafen. Die Listeriose gehört neben der Meningokokken-Meningitis zu den meldepflichtigen bakteriellen Erkrankungen mit der höchsten Letalität. In Sachsen wurden 23 Listeriosen (0,6 Erkrankungen pro 100.000 Einwohner) sowie 3 Erregernachweise ohne Angaben zum klinischen Bild erfasst. Die Erkrankungszahlen lagen somit auf dem Niveau der letzten Jahre. 5 Erkrankungen verliefen mit einer Sepsis, in 4 Fällen wurde das Krankheitsbild einer Meningitis (Erregernachweis aus Liquor) beschrieben und einmal wurde die Infektion bei einem Neugeborenen und seiner Mutter diagnostiziert (siehe unter 2.21.1 Listeriose, konnatal). Fieber wurde bei den meisten Patienten als Hauptsymptom angegeben. 18 │ Im Hinblick auf die Altersverteilung bei den Listeriosen wurde festgestellt, dass wie auch schon in den vergangenen Jahren, fast alle Patienten in die Altersgruppe der älteren Erwachsenen (über 60 Jahre) einzuordnen waren (n = 18). Bei vielen Patienten bestand zudem noch eine Grunderkrankung. Ausbrüche kamen nicht zur Meldung. 2 Patienten verstarben an der Infektion: ]] Eine 84-Jährige erkrankte zunächst mit grippaler Symptomatik, später zeigten sich Fieber, Pneumonie und eine Sepsis. Aus Blut wurde Listeria monozytogenes nachgewiesen. Trotz intensivmedizinischer Versorgung verstarb die Frau 4 Tage später. Es ergaben sich keine Hinweise auf eine mögliche Infektionsquelle. ]] Ein 78-jähriger Mann wurde bei bestehender Sepsis hospitalisiert. Der Nachweis von Listeria monocytogenes gelang aus der Blutkultur. Die Infektion konnte nicht beherrscht werden; der Mann verstarb 4 Tage später. Bestehende Vorerkrankungen des Patienten waren nicht bekannt. Eine Infektionsquelle wurde nicht eruiert. 2.19.1 Listeriose, konnatal Schwangere haben ein deutlich höheres Risiko, an einer Listeriose zu erkranken. Meist äußert sich die Erkrankung als grippeähnlicher kurzer Fieberschub, der oft nicht ernst genommen wird. Es kann sich jedoch eine Entzündung des Mutterkuchens einstellen und die Infektion geht auf das ungeborene Kind über (konnatale Infektion durch diaplazentare Übertragung). Bei Infektionen im ersten Trimenon der Schwangerschaft kann der Fötus absterben und es kommt zum Abort. Spätere Infektionen, führen zu einer intrauterinen Listeriose, welche zum Tod und damit zum Spätabort des ungeborenen Kindes führen oder eine Frühgeburt auslösen kann. Laut dem Statistischen Jahrbuch des RKI 2011 wurden bundesweit 18 Schwangerschafts-Listeriosen zur Meldung. 5 kamen als Frühgeburt (vor 37. SSW) zur Welt, die übrigen 12 termingerecht mit einer Neugeborenen-Listeriose. Ein frühgeborenes Kind verstarb einen Tag nach der Geburt. Im Freistaat Sachsen wurde im Jahr 2011 eine konnatale Listeriose erfasst: ]] Bei einer 28-jährigen Frau aus der Stadt Dresden kam es in der 34. Schwangerschaftswoche zu einer Frühgeburt. Das Neugeborene war klinisch unauffällig. Mittels PCR wurde bei dem Mädchen aus Magensaft, Bindehaut sowie einem Ohrabstrich Listeria monocytogenes SG 4b nachgewiesen. Auch ein Abstrich der Eihaut (Hülle der Fruchtblase) erbrachte den Nachweis von Listeria monocytogenes. Die Suche nach der möglichen Infektionsquelle verlief mit negativen Ergebnissen. 2.20 Lues (Syphilis) Der Erreger der Syphilis ist das Bakterium Treponema pallidum, welches bei direkten sexuellen Kontakten über kleinste Verletzungen der Schleimhaut oder Haut in den Organismus eindringt. Von Bedeutung ist besonders die diaplazentare Übertragung der werdenden Mutter auf ihr ungeborenes Kind (Fehlgeburt, Missbildungen). Nur etwa die Hälfte der sich infizierenden Patienten erkrankt symptomatisch. Unbehandelt bilden sich häufig chronische Verläufe heraus. Die Syphilis kann mittels Antibiotika gut beherrscht werden. Die Infektion unterliegt nach dem Infektionsschutzgesetz einer nichtnamentlichen Meldepflicht in Form einer Direktmeldung der Labore an das RKI. Tabelle 20: Lues-Infektionen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 120 88 168 136 123 122 Deutschland Inzidenz E Inzidenz 2,8 2,1 4,0 3,2 2,9 2,9 2.671 2.799 2.821 2.742 3.033 3.698 3,3 3,4 3,4 2,9 3,7 4,5 │19 Es kamen deutschlandweit 3.124 Infektionen (3,8 Fälle pro 100.000 Einwohner) zur Meldung. Das waren 22 % mehr als 2010. In 72 % der Meldungen lagen Informationen zum Infektionsland vor, hiervon wurde in 93 % der Fälle Deutschland angegeben. Der Anteil der Frauen lag bei 6 %. 2001 lag der Frauenanteil dieser Infektion noch bei 16 %. Entsprechend war die Syphilis-Inzidenz bei Männern mit rund 9 Fällen pro 100.000 Einwohner etwa 15-mal höher als bei den Frauen mit etwa 0,6 Neuinfektionen pro 100.000 Einwohner. In Sachsen lag die Zahl der registrierten Neuerkrankungen auf dem Niveau des Vorjahres. Im Berichtsjahr wurden 122 Infektionen (2,9 Fälle pro 100.000 Einwohner) übermittelt die hauptsächlich Patienten im Alter zwischen 25 und 44 (6,2 Infektionen pro 100.000 der Altersgruppe) betrafen. Bei 56 der insgesamt 64 Patienten dieser Altersgruppe handelte es sich um Männer. 2.21Malaria Die Malaria (Erreger Plasmodien) ist eine der bedeutendsten Infektionskrankheiten weltweit. Sie tritt in tropischen und subtropischen Regionen aller Kontinente (außer Australien) endemisch auf (Malariagürtel – siehe Abb. 24). Die 4 verschiedenen Plasmodien-Arten werden durch Mücken übertragen. Die Erkrankung beginnt mit uncharakteristischen Beschwerden wie Fieber, Kopf- und Gliederschmerzen sowie allgemeinem Krankheitsgefühl. Die Intensität der Manifestation einer Plasmodien-Infektion hängt vom Grad der Immunität des Infizierten ab. Nichtimmune sind somit am stärksten gefährdet, unter ihnen besonders Kleinkinder und ältere Menschen. Weltweit sterben jährlich etwa 1,5 bis 2,7 Millionen Menschen an den Folgen der Malaria. Mehr als 80 % der Todesfälle betreffen Säuglinge und Kleinkinder bis zum 5. Lebensjahr in Afrika südlich der Sahara. Nach Schätzungen der Weltgesundheitsorganisation (WHO) stirbt etwa alle 30 Sekunden ein Kind an Malaria. Bisher gibt es keinen offiziell zugelassenen Malaria-Impfstoff, es wird jedoch daran gearbeitet. So zeigten bisherige Testreihen in Mosambik und Tansania, dass der in Erprobung befindliche Impfstoff sicher und effektiv bei wenigen Wochen alten Babys wirkt. Aktuell wird im Großversuch getestet: 16.000 Kinder aus sieben afrikanischen Ländern sind daran beteiligt. Man hofft auf eine Zulassung im Jahr 2014. Bei dem Erreger der Malaria (Plasmodium sp.) handelt es sich nach dem Infektionsschutzgesetz um eine bundesweite Direktmeldung der Labore an das RKI. Leider wird, wie schon bei der Echinokokkose erwähnt, in diesem Fall oft die Sächsische Meldeverordnung außer Acht gelassen, die besagt, dass in Sachsen diese Erkrankung namentlich an das zuständige Gesundheitsamt zu melden ist. Laut dem Infektionsepidemiologischen Jahrbuch des RKI kamen im Jahr 2011 deutschlandweit 562 Erkrankungen (0,7 Erkrankungen pro 100.000 Einwohner), darunter ein Todesfall, zur Meldung, was einem Rückgang (um 9 %) gegenüber dem Vorjahr entsprach. In 530 Fällen lagen Angaben zur Erregerspezies vor: 77 % aller Infektionen waren durch Plasmodium falciparum, 11 % durch P. vivax und jeweils 3 P. malariae und P. ovale verursacht. Mischinfektionen hatten einen Anteil von 4 %. Der überwiegende Teil der Erkrankungen wurde, wie auch schon in den vergangenen Jahren, in Afrika erworben. Tabelle 21: Malariaerkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 19 8 14 8 10 20 Deutschland Inzidenz E Inzidenz 0,4 0,2 0,3 0,2 0,2 0,5 569 542 554 526 617 562 0,7 0,7 0,7 0,6 0,8 0,7 In Sachsen wurden insgesamt 20 Erkrankungen erfasst, was einer Inzidenz von 0,5 Erkrankungen pro 100.000 Einwohner entsprach. Somit kam es hier zu einer Verdopplung der erfassten Fälle. Verursacht waren 7 Erkrankungen durch Plasmodium falciparum (Malaria tropica) und 6 durch Plasmodium vivax (Malaria tertiana). 5 Erkrankungen waren Mischinfektionen durch Plasmodium falciparum und Plasmodium vivax. In 2 weiteren Fällen wurde - Malaria nicht spezifiziert- angegeben. 20 │ Abbildung 1: Malariaerkrankungen in Sachsen nach Infektionsgebieten 2011 (n = 20) Als Infektionsgebiete wurden Äquatorialguinea, Gambia, Ghana, Indien, Kenia, Kongo, Pakistan, Sierra Leone, Thailand, Togo, Uganda und Venezuela genannt. Bis auf einen 31-jährigen pakistanischen Asylbewerber waren alle Erkrankten Deutsche, welche sich aus den verschiedensten Gründen (Urlaub, berufliche Verpflichtungen) im Ausland aufhielten. Keiner der Patienten hatte die empfohlene Chemoprophylaxe durchgeführt. Es erkrankten ausschließlich Erwachsene. Im Berichtsjahr wurden in Sachsen 2 Todesfälle an Malaria tropica übermittelt. ]] Eine 74-Jährige erkrankte noch während ihres Urlaubsaufenthaltes in Gambia so schwer, dass sie die Reise abbrechen und nach Deutschland ausgeflogen werden musste. Die Patientin verstarb trotz intensivmedizinischer Behandlung 4 Wochen später an Multiorganversagen und septischem Krankheitsbild. Die Frau, die bereits seit Jahren an Diabetes Typ II und Hypertonie litt, hatte keine Chemoprophylaxe durchgeführt. ]] Der zweite Todesfall betraf einen 48-jährigen Mann, welcher sich aufgrund seiner beruflichen Tätigkeit als Bauarbeiter (auch schon in der Vergangenheit) ebenfalls oft in Äquatorialguinea aufgehalten hatte. Kurz nach der Rückkehr von seiner letzten Reise erkrankte er mit Schüttelfrost, Fieber und Bewusstseinstrübung. Er musste daraufhin stationär behandelt werden. Sein Zustand verschlechterte sich zusehends und er verstarb etwa 4 Wochen nach Erkrankungsbeginn an Multiorganversagen. Die Ermittlungen ergaben, dass der Mann eine Chemoprophylaxe zwar begonnen, jedoch nicht konsequent zu Ende geführt hatte. 2.22Masern Die Masern-Erkrankung ist eine der ansteckendsten Krankheiten, die nur beim Menschen vorkommt. Sie geht einher mit einem typischen Ausschlag, Entzündung der oberen Atemwege und häufig schweren Komplikationen (Mittelohr-, Lungen- und Gehirnentzündung). Das Masernvirus gehört zur Gruppe der Paramyxoviren. Das Virus wird durch Tröpfcheninfektion beim Niesen, Husten und Sprechen oder beim direkten Kontakt mit Erkrankten übertragen. Die Masern sind weltweit in Gebieten mit unzureichenden Impfraten verbreitet. Das Ziel der WHO, Masern in der europäischen Region bis 2010 zu eliminieren, konnte bisher aufgrund einer unzureichenden Herdimmunität nicht erreicht werden und wurde nun auf das Jahr 2015 verschoben. │21 Tabelle 22: Masernerkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 1 1 3* 2 4 23 Deutschland Inzidenz E Inzidenz 0,02 0,02 0,07 0,03 0,10 0,6 2.307 566 916 574 780 1.607 2,8 0,7 1,1 0,7 1,0 2,0 * darunter 1 Impfmasern Im Jahr 2011 wurden deutschlandweit 1.607 Masernerkrankungen gemeldet; das entsprach einem enormen Anstieg von rund 106 % gegenüber den im Vorjahr übermittelten Fällen. Die bundesweite Inzidenz lag bei 2 Erkrankungen pro 100.000 Einwohner. Die höchsten Erkrankungszahlen wurden aus Baden-Württemberg, Berlin, Bayern, Saarland Hamburg und Hessen gemeldet. Diese Bundesländer machten 82 % aller im Berichtsjahr erfassten Erkrankungen aus. Es kam der masernassozierte Tod eines jungen Mannes zur Meldung. In Sachsen wurden im Jahr 2011 23 Erkrankungen registriert, wobei allein 20 auf das 2. Quartal entfielen. Dies bedeutete eine enorme Zunahme, denn in den vergangenen 5 Jahren kamen lediglich zwischen einer und 4 Infektionen pro Jahr zur Meldung. Unter den Patienten waren 3 Säuglinge im Alter von 10 Monaten, 3 Kinder zwischen einem und 5 Jahren, 9 Kinder bis 12 sowie 8 Erwachsene von 20 bis 57Jahren. Eine 33-Jährige gab an, gegen Masern geimpft zu sein. Alle anderen Betroffenen hatten nie eine Masernimpfung erhalten. Innerhalb 3 familiärer Ausbrüche kamen 12 Fälle zur Meldung: ]] Es erkrankten eine Frau (44) ihr Sohn (20) sowie ihre Tochter (15). Alle 3 Personen waren ungeimpft. Bei dem 20-Jährigen wurde die Infektion mittels PCR aus Rachenabstrich und Urin, bei der 15-Jährigen serologisch bestätigt und die Mutter der beiden im epidemiologischen Zusammenhang erfasst. ]] In einer Familie erkrankten 4 Geschwister im Alter von 6, 8, 10 und 12 Jahren mit typischer Masern-Symptomatik. Bei dem 10-jährigen Jungen wurde die Infektion serologisch bestätigt, die anderen als klinisch-epidemiologische Fälle registriert. Alle Kinder waren ungeimpft, da die Eltern Impfgegner sind. Eine Infektionsquelle konnte nicht eruiert werden. ]] Bei einem Familienvater (39) und seinen 3 Kindern (3, 5, 7) zeigten sich Fieber, Exanthem und teils auch wässriger Schnupfen. Die Infektionen zweier Kinder und des Vaters wurden serologisch (IgM) bestätigt. Auch in dieser Familie waren die Betroffenen ungeimpft. Die Suche nach einer Infektionsquelle erbrachte keine Ergebnisse. Ob sich die Neuerkrankungszahlen weiterhin auf diesem hohen Niveau bewegen, bleibt abzuwarten. An dieser Stelle erfolgt noch einmal der Hinweis auf die Impfempfehlung der Sächsischen Impfkommission: „Die SIKO empfiehlt allen nach 1958 geborenen Personen, die nicht entsprechend den Sächsischen Impfempfehlungen immunisiert sind bzw. nachweislich eine Masernerkrankung durchgemacht haben, sich impfen zu lassen. Prinzipiell gibt es keine Altersbegrenzung für die Masernimpfung, nur Schwangere dürfen nicht geimpft werden.“ 2.23Meningitis/Enzephalitis Die Meningitis ist eine Entzündung der Hirnhäute (Meningen). Bakterien oder Viren sind die häufigsten Verursacher der Meningitis. In vielen Fällen kommt es auch zu einer Entzündung des Gehirns (Enzephalitis). Man spricht dann von einer Meningoenzephalitis. Kinder oder Patienten mit geschwächtem Immunsystem haben ein besonders hohes Risiko, an einer Meningitis zu erkranken. Das Hauptsymptom der Meningitis ist die Nackensteifigkeit (Meningismus). Weitere Zeichen sind ein allgemeines Krankheitsgefühl, Kopfschmerzen, hohes Fieber, Erbrechen und Lichtempfindlichkeit. Seltener tritt Benommenheit bis hin zum Koma auf. 22 │ Im Folgenden werden die Erkrankungen, bei denen das klinische Bild einer Meningitis/Enzephalitis vorlag, genannt und nach Erregern aufgeschlüsselt. Als Hauptkriterium gilt der Nachweis aus Liquor. Tabelle 23: Erkrankungen mit dem klinischen Bild Meningitis/Enzephalitis in Sachsen (Vergleich 2011 zu 2010) Erreger bakterielle Erreger gesamt Borrelien Haemophilus influenzae Listerien Meningokokken M. tuberkulosis Pneumokokken S. agalactiae / GBS Sonstige Streptokokken Staphylococcus aureus sonstige Staphylokokken virale Erreger gesamt Adenovirus Enterovirus FSME-Virus Herpesvirus Influenza A-Virus Parvovirus B19 Varizella-Zoster-Virus sonstige Erreger Toxoplasma gondii Gesamtzahl Jahr 2011 Erkrankung Tod Inzidenz 45 16 1 4 7 3 10 1 5 1 2 83 1 2 1 0,02 0,05 1,99 1 1,66 0,07 0,10 1 1 7 0,17 0,02 0,02 3,05 69 3 4 7 1 1 129 1 1 1,03 0,34 0,02 0,10 0,17 0,07 0,24 0,02 Jahr 2010 Erkrankung Tod Inzidenz 61 16 2 4 14 1 20 2 1 1 1,45 0,38 0,05 0,10 0,33 0,02 0,48 0,05 0,02 0,02 48 2 32 2 3 1 1 7 1,14 0,05 0,76 0,05 0,07 0,02 0,02 0,17 109 2,60 Wie aus der Tabelle ersichtlich, kamen in Sachsen im Berichtsjahr 129 Erkrankungen mit dem klinischen Bild einer Meningitis zur Meldung. In 45 Fällen waren diese bakteriellen Ursprungs, 83-mal virus- und einmal durch Protozoonen bedingt. Der Nachweis der jeweiligen Erreger gelang ausschließlich aus Liquor. Bei 7 Patienten führte die Erkrankung zum Tod. 2.23.1 Bakterielle Meningitis/Enzephalitis Im Berichtsjahr wurden 45 Erkrankungen übermittelt. Die in Sachsen im Berichtsjahr erfassten Erreger dieses Krankheitsbildes sind in Tabelle 23 aufgeführt. 5 Patienten verstarben. ]] Zur Durchführung einer Hautbiopsie bei bestehender Schuppenflechte wurde eine 48-jährige Frau (Alkoholikerin) stationär aufgenommen. Eine bereits länger andauernde Prednisolon-Behandlung war bekannt. 8 Tage später erkrankte die Patientin mit meningitischer Symptomatik und Sepsis. Aus Blut und Liquor wurde MRSA nachgewiesen. Die Infektion konnte nicht beherrscht werden; die Frau verstarb 5 Tage nach Erkrankungsbeginn. ]] Eine 58-jährige Frau wurde tot in ihrer Wohnung aufgefunden. Die Untersuchung von eitrigem Liquor erbrachte den Nachweis von Neisseria meningitidis Serogruppe B. ]] Bei einem 79-jährigen Mann zeigten sich zunächst Fieber und Schläfrigkeit und im weiteren Verlauf ein meningitisches Krankheitsbild, unter dem der Patient schließlich verstarb. Der Nachweis Streptococcus pneumoniae gelang aus Blut und Liquor. │23 ]] Ein 49-jähriger Mann, der wegen einer Knochenmarktransplantation bei akuter Leukämie intensivmedizinisch behandelt wurde, entwickelte eine Meningoenzephalitis. Aus Liquor des Patienten konnte Staphylococcus haemolyticus nachgewiesen werden. Der Patient verstarb einige Tage später. ]] Bei einer mit meningitischer Symptomatik erkrankten 87-jährigen Frau wurden aus Liquor Staphylokokken nachgewiesen. Die Patientin verstarb 3 Tage nach Erkrankungsbeginn. 2.23.2 Virusbedingte Meningitis/Enzephalitis Wie aus Tabelle 23 ersichtlich, wurden in Sachsen 83 Erkrankungen virusbedingter Meningitiden bzw. Enzephalitiden erfasst. Eine Patientin wurde als krankheitsbedingt verstorben registriert. ]] Bei einer 69-Jährigen zeigten sich Bewusstseinsstörungen, Krampfanfälle und Meningitis und sie wurde daraufhin noch am selben Tag stationär aufgenommen. Aus Liquor der Patientin wurde Herpes simplex (erhöhter Liquor-Serum Antikörper-Index) nachgewiesen. Nach 21 Tagen intensivmedizinischer Behandlung verstarb die Frau im Koma. 2.23.3 Sonstige Meningitis/Enzephalitis Bei dem bereits oben erwähnten 49-jährigen Mann, der wegen einer Knochenmarktransplantation bei akuter Leukämie intensivmedizinisch behandelt wurde, entwickelte eine Meningoenzephalitis. Aus Liquor des Patienten konnte Staphylococcus haemolyticus nachgewiesen werden. Der Patient verstarb einige Tage später. Die postmortale Untersuchung des Gehirns erbrachte zusätzlich den Nachweis von Toxoplasma gondii. 2.24 Meningokokken, invasive Erkrankung Verursacht werden diese Erkrankungen durch Neisseria meningitidis (gramnegative Bakterien). Zurzeit sind 13 verschiedene Serogruppen bekannt, wobei in Deutschland seit Jahren überwiegend die Serogruppen B und C vorkommen. Meningokokken werden durch Tröpfcheninfektion von Mensch zu Mensch übertragen. Untersuchungen zur Besiedlung der Schleimhäute im Nasen-Rachen-Raum zeigten, dass je nach Altersgruppe bis zu 30 % der Bevölkerung Meningokokken auf der Schleimhautoberfläche tragen. Die Erkrankungen verlaufen in etwa der Hälfte der Fälle als eitrige Meningitis. Bei etwa einem Viertel aller Erkrankungsfälle ist der Verlauf durch eine Sepsis gekennzeichnet, die bei 10 bis 15 % der Patienten als eine besonders schwere Form des septischen Schocks, als Waterhouse-Friderichsen-Syndrom, auftreten kann, welches durch eine sehr hohe Letalität gekennzeichnet ist. Tabelle 24: Invasive Meningokokkenerkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 34 27 20 19 23 16 Deutschland Inzidenz E Inzidenz 0,8 0,6 0,5 0,5 0,5 0,4 555 439 452 493 385 370 0,7 0,5 0,5 0,6 0,5 0,5 2011 wurden bundesweit 370 Fälle (Inzidenz 0,5 Erkrankungen pro 100.000 Einwohner) an das RKI gemeldet, welche die Referenzdefinition erfüllten. Dies waren 4 % weniger als im Vorjahr 2010. Der abnehmende Trend setzte sich mit dem Berichtsjahr 2011 weiter fort. Es wurde die niedrigste Inzidenz seit Einführung des IfSG im Jahr 2001 erreicht. Bei 84 % der übermittelten Fälle lagen Angaben zur Serogruppe vor. Demnach sind Erreger der Serogruppe B, für die noch keine Impfung verfügbar ist, für 73 % - also für die Mehrzahl - der Erkrankungen verantwortlich. Der Anteil der Serogruppe C ist mit 20 % leicht gesunken (Vorjahr 22 %). Als krankheitsbedingt verstorben kamen bundesweit im Berichtsjahr 30 Fälle zur Übermittlung. Im Freistaat Sachsen wurden 16 Meningokokkenerkrankungen, darunter 1 Todesfall erfasst. Somit wurde ein Drittel weniger Infektionen übermittelt als noch im Vorjahr (23), was der bisher niedrigsten Inzidenz der letzten 5 Jahre entsprach. Mit einer Neuerkrankungsrate von 0,4 Erkrankungen pro 100.000 Einwohner lag diese etwas unter dem für Deutschland errechneten Wert. 24 │ Die meisten Fälle traten in der Altersgruppe der 1- bis unter 5-Jährigen (4) sowie bei den über 65-Jährigen (4) auf. 3 Patienten konnten der Altersgruppe der 25- bis unter 45-Jährigen zugeordnet werden. Insgesamt erfolgte 11-mal eine Subtypisierung, welche in allen Fällen die Serogruppe B erbrachte. Im Zusammenhang mit allen Infektionen wurde nach vorliegenden Informationen bei rund 300 Kontaktpersonen eine medikamentöse Prophylaxe durchgeführt. Laut Angaben zur klinischen Ausprägung der Infektion lag in je 7 Fällen eine Meningitis bzw. eine Sepsis und 2-mal ein Waterhouse-Friderichsen-Syndrom vor. ]] Eine 58-jährige Frau wurde tot in ihrer Wohnung aufgefunden. Die Untersuchung von eitrigem Liquor erbrachte den Nachweis von Neisseria meningitidis Serogruppe B. 2.25 MRSA (Methicillin-resistenter Staphylococcus aureus) - invasive Erkrankung Staphylokokken sind unbewegliche, nicht sporenbildende grampositive Bakterien und als Besiedler der Haut sowie der Schleimhäute des Mund-Rachenraums bei Menschen und Tier weit verbreitet. Als Infektionserreger sind sie fakultativ pathogen. Die stärkste Pathopotenz besitzt Staphylococcus aureus. Als vielfach antibiotikaresistenter Keim spielt dieser bei immunsuprimierten Patienten in bestimmten Einrichtungen (Seniorenheime, Krankenhäuser o. ä.) eine besondere Rolle. So kommt es bei dieser Personengruppe häufig zu Wundheilungsstörungen oder auch septischen Krankheitsverläufen, welche unter Umständen zum Tode führen können. Gemäß der Verordnung zur Anpassung der Meldepflicht nach §7 IfSG an die epidemiologische Lage ist der Nachweis von MRSA aus Blut oder Liquor seit dem 01.07.2009 meldepflichtig (Bundesgesetzblatt, Jahrgang 2009 Teil I Nr. 27, ausgegeben am 28. Mai 2009). Ziele dieser Verordnung sind die Erfassung von schweren, lebensbedrohlichen MRSAInfektionen (Indikator für das Gesamtaufkommen an MRSA-Infektionen), die Beurteilung von Trends, die Erfassung von Häufungen sowie die Evaluation von Interventionsmaßnahmen. Tabelle 25: MRSA-Infektionen 2006 bis 2011 in Sachsen und Deutschland Jahr Fälle 2009 2010 2011 88 247 306 Sachsen Inf./100.000 EW 2,0 5,6 7,3 Deutschland Fälle Inf./100.000 EW 276 3.748 4.216 0,34 4,6 5,2 Laut dem Statistischen Jahrbuch des RKI wurden für das Jahr 2011 4.216 MRSA-Nachweise, die die Referenzdefinition erfüllten, gemeldet. Es ergab sich ein bundesweiter Wert von 5,2 Fällen pro 100.000 Einwohner, wobei die regionalen Inzidenzen der einzelnen Bundesländer (2,3 Infektionen pro 100.000 Einwohner in Baden-Württemberg und 8,8 Infektionen pro 100.000 Einwohner in Berlin) eine große Schwankungsbreite aufwiesen. Die Gründe hierfür sind bisher nicht eindeutig erklärbar. Es wurden bundesweit 353 Todesfälle als direkte Folge einer MRSA-Infektion der betroffenen Patienten übermittelt. In Sachsen kamen im Berichtsjahr 306 MRSA-Infektionen, darunter 8 mit Todesfolge zur Meldung. Im Vergleich zum Vorjahr ergab sich somit ein Anstieg um 24 %. Die Inzidenz betrug 7 Infektionen pro 100.000 Einwohner, wobei die übermittelten Fälle territorial sehr ungleichmäßig verteilt waren. So wurde im Landkreis Görlitz lediglich eine Neuerkrankungsrate von 1,4 Erkrankungen pro 100.000 Einwohner registriert und im Landkreis Sächsische Schweiz-Osterzgebirge der 18 fache Wert (25 Erkrankungen pro 100.000 Einwohner). Dieser hohe Wert war dabei auf die intensive Untersuchungsrate einer großen Rehabilitations-Klinik zurückzuführen. Schon im Vorjahr wurde hier eine ähnliche Inzidenz erreicht, die jedoch 2011 noch einmal um 28 % anstieg. Die Erkrankungsrate stieg mit zunehmendem Alter deutlich an. Die jüngsten Erkrankten waren Kinder im Alter von 1 bzw. 3 Jahren und der älteste Patient war 96 Jahre alt. Wie schon in den Vorjahren, lag der Anteil der betroffenen Männer um das Doppelte höher als der der Frauen. │25 Abbildung 3: Gliederung der MRSA nach Altersgruppen Die Ermittlungen von Angaben zum klinischen Bild gestalteten sich zum Teil schwierig, da sich einige behandelnde Ärzte auf die Labormeldepflicht beriefen und somit ihrer Auskunftspflicht nicht nachkamen. Für 259 Patienten lagen Informationen zum klinischen Bild vor (z. T. Mehrfachnennungen) vor. Bei 61 % der Betroffenen wurde Fieber angegeben, für 48 % ein septischer Verlauf. Als häufigste Risikofaktoren bzw. Ursachen einer MRSA-Infektion kamen zentralvenöse Katheter oder invasive Zugänge (21 %) zur Meldung. Gefolgt wurden diese von Infektionen der Haut- und Weichteile (8 %). Im Berichtszeitraum kamen 8 Todesfälle zur Meldung. Es kann hierbei jedoch von einer erheblichen Untererfassung ausgegangen werden. ]] Die Verstorbenen waren 5 Männer im Alter zwischen 43 und 68 Jahren sowie 3 Frauen (48, 72 bzw. 77 Jahre alt). In 5 Fällen wurde ein septischer Krankheitsverlauf, sowie je einmal eine Meningitis, Pneumonie bzw. Fieber angegeben. Die MRSA-Nachweise wurden bis auf 2 Fälle (aus Liquor) aus der Blutkultur geführt. 2.25.1cMRSA Der Begriff „cMRSA“ steht für den ambulant erworbenen („community-aquired“) Methicillin-resistenten Staphylococcus aureus. MRSA sind bisher vor allem als Erreger nosokomialer Infektionen bekannt. Man spricht hier auch von haMRSA („hospitalaquired“ MRSA). Im Gegensatz dazu verursacht cMRSA überwiegend Infektionen im ambulanten Bereich, auch bei jungen und gesunden Menschen ohne erkennbare Risikofaktoren. Klinisch manifestiert sich eine Infektion oft durch multiple und rezidivierende Abszesse und tiefgehende Haut- und Weichteilinfektionen, aber auch lebensbedrohliche Erkrankungen kommen vor. Zum 16. Dezember 2011 trat die novellierte IfSGMeldeVO in Sachsen in Kraft. In § 2 erfolgte eine Erweiterung der namentlichen Meldepflicht des Nachweises von community acquired Methicillin-resistenten Staphylococcus aureus (cMRSA), wenn von einer akuten Infektion ausgegangen werden kann. In Sachsen wurden bis zum Jahresende 2011 keine Nachweise von caMRSA übermittelt. 2.26Mumps Mumps ist eine durch Tröpfcheninfektion übertragene Viruserkrankung, die hauptsächlich bei Kindern vorkommt, aber auch Erwachsene betreffen kann. Bei Mumps kommt es in erster Linie zu einer schmerzhaften Entzündung der Ohrspeicheldrüsen, welche dann stark anschwellen. Im Kindesalter verläuft die Erkrankung in der Regel harmlos und Komplikationen sind selten. Bei ungefähr 3 bis 15 % der Betroffenen entwickelt sich eine Meningitis. Wenn das Mumpsvirus die Hoden infiziert (Orchitis), kann es eine Zeugungsunfähigkeit verursachen. Zur Vorbeugung steht eine Impfung zur Verfügung. Sie bietet den einzigen sicheren Schutz gegen Mumps. Empfohlen wird diese als Kombinationsimpfung zusammen mit Masern und Röteln (MMR). 26 │ Mumps ist nach dem Infektionsschutzgesetz nicht meldepflichtig, insofern kann leider keine Einschätzung über die epidemiologische Lage in ganz Deutschland erfolgen. Tabelle 26: Mumpserkrankungen 2006 bis 2011 in Sachsen Jahr E Inzidenz 2006 2007 2008 2009 2010 2011 17 24 19 42 31 13 0,4 0,6 0,5 1,0 0,7 0,3 Nachdem in den letzten beiden Jahren hohe Erkrankungszahlen, die teilweise durch verschiedene Ausbrüche bedingt waren, erreicht wurden, sank die Neuerkrankungsrate im Berichtsjahr 2011 deutlich ab. Mit 13 Fällen lag die Inzidenz im Freistaat Sachsen so niedrig wie noch nie. Es wurden keine Häufungen gemeldet; es handelte sich bei allen Infektionen um Einzelfälle. 2.27 Mycoplasma hominis-Infektion Mycoplasma hominis (gramnegatives Bakterium) führt zu Entzündungen des Urogenitaltraktes. Eine Übertragung des Erregers von der Mutter auf ihr Kind ist unter der Geburt möglich. Beim Neugeborenen kann dies zu schweren respiratorischen Erkrankungen bis hin zur Ausbildung einer Sepsis führen. Für Deutschland stehen leider keine vergleichbaren Zahlen zur Verfügung, da diese Infektion nach dem Infektionsschutzgesetz nicht meldepflichtig ist. In Sachsen besteht für Mycoplasma species gemäß § 2 Abs. 1 IfSGMeldeVO eine namentliche Labormeldepflicht an das zuständige Gesundheitsamt. Tabelle 27: Mycoplasma hominis-Infektionen 2006 bis 2011 in Sachsen Jahr Infektionen Infektionen/100.000 EW 2006 2007 2008 2009 2010 2011 542 563 490 535 565 489 12,6 13,2 11,5 12,7 13,5 11,8 Insgesamt wurden im Berichtsjahr 489 Infektionen erfasst. Dies entsprach einem deutlichen Rückgang (13 %) gegenüber 2010. 2.28Norovirus-Infektion Noroviren werden der Gruppe der Caliciviren zugeordnet. Sie kommen weltweit vor und sind die Ursache für einen Großteil der virusbedingten Magen-Darm-Erkrankungen bei Kindern und Erwachsenen. Die Übertragung erfolgt meist fäkal-oral oder durch die orale Aufnahme virushaltiger Tröpfchen. Es kommt dann in den meisten Fällen zu schwallartigem Erbrechen, teils auch mit Durchfall einhergehend. Ein gehäuftes Auftreten ist vor allem in den Wintermonaten zu beobachten. Im September 2009 wurden die bestehenden Übermittlungskriterien für Norovirus-Infektionen geändert. Alle labordiagnostisch bestätigten Erkrankungen waren wie bisher als Einzelfälle zu übermitteln. Die klinisch-epidemiologischen Fälle im Rahmen von Häufungen wurden in Form einer aggregierten Meldung zusammengefasst. Dies sollte in Zeiten einer hohen Norovirusaktivität zu einer Entlastung der Mitarbeiter der Gesundheitsämter führen, da nun nicht mehr jeder Fall einzeln in das elektronische Meldesystem einzupflegen war. │27 Diese vom RKI initiierte Vorgehensweise wurde von den meisten Gesundheitsämtern Sachsens gut angenommen. Später zeigte sich jedoch, dass mit diesen Daten eine altersspezifische Auswertung nun nicht mehr möglich war. Diese aggregierten Zahlen gingen deshalb nicht in die bundesweite Jahresstatistik ein; es wurden nur die labordiagnostisch bestätigten Erkrankungen berücksichtigt. Zum 01.01.2011 hat sich aufgrund der geänderten Falldefinition für die norovirusbedingten Gastroenteritiden die Datengrundlage für die Surveillance grundlegend verändert. Seit diesem Zeitpunkt wurden ausschließlich labordiagnostisch bestätigte Erkrankungen an das RKI übermittelt. Um eine Vergleichbarkeit der Daten zu erhalten, wurden die aktuelle Fall- und Referenzdefinition auch auf die Fälle der Vorjahre angewandt. Es kamen im Berichtsjahr 2011 deutschlandweit 116.109 labordiagnostisch bestätigte Norovirus-Erkrankungen zur Meldung (142 Erkrankungen pro 100.000 Einwohner). Dies entsprach gegenüber dem Berichtsjahr 2010 einem Rückgang um 17 %. Insgesamt wurden in ganz Deutschland 43 Todesfälle, die durch eine Norovirusinfektion bedingt waren übermittelt. Im Berichtsjahr 2011 gingen 13.117 labordiagnostisch bestätigte Erkrankungen in die sächsische Meldung ein. Dies entsprach einer Neuerkrankungsrate von 315 Erkrankungen pro 100.000 Einwohner. Berücksichtigt man für den direkten Vergleich nur die labordiagnostisch gesicherten Erkrankungen des Vorjahres, ergab sich ein leichter Rückgang um 2 %. Zusätzlich wurden 29 symptomlose Ausscheider erfasst. Die wöchentliche Neuerkrankungsrate lag in den Monaten Januar und Februar bei 8 bzw. 9 Erkrankungen pro 100.000 Einwohner. Bis August sank diese auf etwa 2 Erkrankungen pro 100.000 Einwohner ab. Von da an stieg sie, bis sie im Dezember den Jahreshöchststand von 15 Erkrankungen pro 100.000 Einwohner erreichte. Im Zusammenhang mit 434 Geschehen konnten im Freistaat Sachsen weitere 6.067 klinische Erkrankungen registriert werden. Betroffen waren dabei 173 Senioren- sowie Behindertenwohnheime und Einrichtungen für betreutes Wohnen, 109 medizinische Einrichtungen und 143 Kindereinrichtungen. 5 Geschehen betrafen Familien und weitere 4 Häufungen konnten keiner bestehenden Kategorie zugeordnet werden. Bei insgesamt 143 norovirusbedingten Ausbrüchen wurden 20 und mehr Erkrankungen erfasst. Es wurden 6 norovirusbedingte Todesfälle registriert. ]] Im Zusammenhang mit 2 unterschiedlichen Ausbrüchen wurden 2 Todesfälle erfasst. Eine 91 jährige Frau wurde mit gastroenteritischer Symptomatik und Exsikkose hospitalisiert. Die Infektion konnte nicht mehr beherrscht werden; die Patientin verstarb wenige Tage später. ]] Auf der kardiologischen Station eines Krankenhauses erkrankten 9 Patienten mit Durchfall und Erbrechen. Der mikrobiologische Nachweis gelang bei 6 Personen. Ein 81-Jähriger verstarb 2 Tage nach Erkrankungsbeginn an den Folgen der Infektion. Der Norovirusnachweis gelang aus Stuhl. ]] Weitere Todesfälle betrafen 3 männliche Patienten im Alter von 65 bzw. 68 Jahren mit bestehenden Grunderkrankungen. ]] Besonders tragisch war der krankheitsbedingte Tod eines 2 Monate alten Säuglings. Bei dem Jungen zeigte sich zunächst eine gastroenteritische Symptomatik. Das Kind verstarb einen Tag nach Erkrankungsbeginn. Der Erregernachweis gelang aus Stuhl des Patienten. 2.29Ornithose Bakterien der Art Chlamydophila psittaci verursachen zumeist eine atypische Pneumonie. Darüber hinaus können fast alle Organe durch eine Infektion betroffen werden, was zu vielfältigen Krankheitsbildern (Kopf-, Muskel-, Gelenk¬schmerzen, Lebervergrößerung, Entzündung des Herzens, des Gehirns, der Bindehäute) führt. Der natürliche Wirt dieser weltweit verbreiteten Chlamydienart sind Vögel, weshalb die Erkrankung neben Psittakose auch Ornithose oder Papageienkrankheit genannt wird. Übertragen werden diese Chlamydien durch das Einatmen von erregerhaltigem Staub (z. B. eingetrockneter Vogelkot). Im Jahr 2011 wurden 16 Ornithosen gemäß der Referenzdefinition an das RKI übermittelt. Die Zahl der Erkrankungen hat sich im Vergleich zum Vorjahr (25 Erkrankungen) etwas verringert. Bei allen Fällen wurde Deutschland als Infektionsland angegeben. 28 │ Tabelle 28: Ornithose 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 5 1 3 2 1 Deutschland Inzidenz E Inzidenz 0,1 0,02 0,07 0,05 0,02 26 12 22 26 25 16 0,06 0,01 0,03 0,03 0,03 0,02 Auf den Freistaat Sachsen entfiel im Jahr 2011 eine Erkrankung. ]] Eine 51-jährige Frau erkrankte mit Fieber, Husten und Kreislaufschwäche. Eine Blutuntersuchung mittels KBR erbrachte einen deutlich erhöhten Chlamydiales-Antikörper-Wert. Die Patientin hatte im Vorfeld ihrer Erkrankung Kontakt zu Enten. Das zuständige LÜVA wurde informiert. 2.30Paratyphus Paratyphus wird durch Salmonella Paratyphi (Serovare A, B und C) verursacht. Das klinische Bild ist dem des Typhus sehr ähnlich, verläuft meist jedoch etwas milder. Der Mensch scheidet den Erreger mit dem Stuhl aus. Die Aufnahme erfolgt dann oral über verunreinigte Nahrungsmittel, Trinkwasser oder direkten Kontakt. Tabelle 29: Paratyphus 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 5 1 1 1 2 Deutschland Inzidenz E Inzidenz 0,12 0,02 0,02 0,02 0,05 73 72 86 76 57 57 <0,1 <0,1 <0,1 <0,1 <0,1 <0,1 In Deutschland kamen wie auch schon im Vorjahr 57 Erkrankungen (0,07 Erkrankungen pro 100.000 Einwohner) zur Meldung. 80 % der Fälle wurden als importiert angesehen. Als häufigste Infektionsländer wurden 19-mal Indien und je 7-mal Afghanistan und die Türkei genannt. In 12 Fällen wurde Deutschland als Infektionsland angegeben. Todesfälle kamen nicht zur Meldung. Auf den Freistaat Sachsen entfielen in diesem Jahr 2 Erkrankungen. ]] Bei einem 52-Jährigen, welcher mit Fieber, Krämpfen und Durchfall erkrankte, erbrachte eine Stuhluntersuchung den Nachweis von S. Paratyphi B. Zur Infektionsquelle konnten keine Aussagen gemacht werden. ]] Eine 20-Jährige erkrankte nach einem 3-monatigen Aufenthalt in Indien mit Bauchkrämpfen und Fieber. Aus der Blutkultur gelang der Nachweis von S. Paratyphi A. 2.31Pertussis Pertussis (Keuchhusten) ist eine akute bakterielle (Bordetella pertussis) Infektionskrankheit der Atemwege. Die Betroffenen erkranken mit den typischen Hustenanfällen bis hin zum Erbrechen; bei Säuglingen können unter Umständen auch lebensbedrohliche Atemstillstände auftreten. Infektionsquellen sind auch Infizierte, die (noch) keine Symptomatik aufweisen, den extrem infektiösen Erreger jedoch in sich tragen und über Tröpfcheninfektionen weitergeben. Weltweit geht man von ca. 51 Millionen Pertussis-Fällen jährlich aus – es wird geschätzt, dass etwa 600.000 Menschen an den Folgen der Krankheit versterben. Besonders betroffen sind vor allem die Entwicklungsländer. Aber auch in den Industriestaaten nimmt die Erkrankungshäufigkeit wieder zu, da noch immer zu wenig Gebrauch von der vorhandenen Schutzimpfung gemacht wird. │29 Pertussis ist laut Infektionsschutzgesetz nicht meldepflichtig, insofern kann keine Einschätzung über die epidemiologische Lage in ganz Deutschland erfolgen. Tabelle 30: Pertussis 2006 bis 2011 in Sachsen Jahr E Inzidenz 2006 2007 2008 2009 2010 2011 512 1.221 909 1.554 796 1.241 11,9 28,6 21,4 36,8 19,0 29,8 Im Freistaat Sachsen wurden im Berichtsjahr 1.241 Pertussiserkrankungen (30 Erkrankungen pro 100.000 Einwohner) erfasst. Dies bedeutete einen überaus deutlichen Anstieg (56 %) gegenüber dem Jahr 2010. Der Keuchhusten hatte sich in den vorhergehenden Jahrzehnten zunehmend zu einer Erwachsenenerkrankung entwickelt, wobei jedoch in den letzten Jahren ein kontinuierliches Absinken des Durchschnittsalters der im Freistaat erkrankten Patienten registriert wurde. Während bei Erwachsenen - sicherlich mitbedingt durch die Empfehlung einer Boosterimpfung aller Erwachsener aller 10 Jahre durch die Sächsische Impfkommission im Jahr 20071 - ein Rückgang der Neuerkrankungen zu verzeichnen ist, nahmen die Erkrankungszahlen in der besonders gefährdeten Risikogruppe der Säuglinge bedauerlicherweise zu. Die Gründe hierfür sind bisher nicht bekannt. Gerade Kinder im ersten Lebensjahr, bei denen der Keuchhusten ein lebensbedrohliches Krankheitsbild darstellen kann, gilt es mehr zu schützen. Kontaktpersonen von Säuglingen sollten deshalb einen sicheren Impfschutz besitzen, damit von ihnen keine Ansteckungsgefahr bzw. Übertragungsrisiko ausgeht. Vergleicht man die Erkrankungszahlen der letzten Jahre, so kann man einen Gipfel aller zwei Jahre beobachten. In der Abbildung 4 ist der Verlauf der Erkrankungszahlen 2011 im Vergleich zum Vorjahr dargestellt. Abbildung 4: Pertussiserkrankungen in Sachsen – Vergleich 2010/2011 nach Wochen Im Vergleich der Neuerkrankungsraten der 3 Direktionsbezirke konnte festgestellt werden, dass sich auch im Berichtsjahr 2011 die Inzidenzen deutlich unterschieden. Im Direktionsbezirk Dresden wurden mit 567 Erkrankungen, wie auch schon in den Vorjahren, die höchste Neuerkrankungsrate (35 Erkrankungen pro 100.000 Einwohner) erreicht. 1 Die STIKO empfiehlt derzeit nur eine einmalige Auffrischung im Erwachsenenalter und keine regelmäßige Boosterung aller 10 Jahre wie die SIKO. 30 │ Die Landkreise mit den höchsten Inzidenzen waren Görlitz (42 Erkrankungen pro 100.000 Einwohner) und Bautzen (37 Erkrankungen pro 100.000 Einwohner). In den Direktionsbezirken Chemnitz und Leipzig bewegten sich die Neuerkrankungsraten auf deutlich niedrigerem Niveau. Der Direktionsbezirk Chemnitz erreichte eine Jahres-Inzidenz von 28 und der Direktionsbezirk Leipzig von 25 Erkrankungen pro 100.000 Einwohner. Aus der Abbildung 5 sind die Inzidenzen der sächsischen Land- und Stadtkreise im Jahr 2011 ersichtlich. Abbildung 5: Pertussis-Inzidenzen 2011 nach Land- und Stadtkreisen Ein hoher Prozentsatz der aufgetretenen Infektionen konnte den gemeldeten Häufungen zugeordnet werden. Es wurden 35 Ausbrüche registriert, bei denen 5 oder mehr Personen betroffen waren. Auf die größten Erkrankungshäufungen im Jahr 2011 soll hier näher eingegangen werden: ]] In einer Gemeinde erkrankten Kinder aus verschiedenen Kindertagestätten und Schulen. Weitere Kontaktinfektionen fanden sich in den Familien der Betroffen. Von den 25 erkrankten Personen konnten 16 keinen vollständigen Impfnachweis erbringen. Bei Umgebungsuntersuchungen wurden weitere 9 symptomlose Keimträger ermittelt. Insgesamt konnten dieser Erkrankungshäufung 29 Kinder und 5 Erwachsene zugeordnet werden. ]] In der Stadt Leipzig erkrankten 11 Personen (10 Kinder, 1 Erwachsener) aus 7 verschiedenen Familien, welche im gleichen Haus wohnen. Zusätzlich kamen weitere Fälle als Kontaktinfektionen in einer Kindertagesstätte sowie einer Schule zur Meldung. Es ergab sich somit ein Stand von 29 erkrankten Personen (21 Kinder und Jugendliche, 8 Erwachsene). Bis auf eine 11-Jährige konnte keiner der Betroffenen einen vollständigen Impfnachweis erbringen. 26 Infektionen wurden mittels PCR bestätigt, 3 im epidemiologischen Zusammenhang erfasst. Rund 81 % aller erkrankten Patienten verfügten über keinen bzw. einen nur unvollständigen Impfschutz. 238 Personen (19 %) erkrankten trotz vollständiger Immunisierung. Dies wurde in allen Altersgruppen beobachtet. Dieser hohe Anteil trotz Impfung, der in den letzten 5 Jahren zwischen 10 und 16 % betrug, ist bei dieser impfpräventablen Erkrankung nicht ungewöhnlich, wenn auch nicht zufriedenstellend. Insbesondere in der Altersgruppe der Kleinkinder kam es vermehrt zu so genannten Impfdurchbrüchen und gerade diese Altersgruppe war im Jahr 2011 im Zusammenhang mit Erkrankungshäufungen auch anteilig mehr betroffen als in den Jahren zuvor. 2.32 Pneumokokken, invasive Erkrankung Infektionen durch Streptococcus pneumoniae gehören mit zu den schwersten Erkrankungen des Menschens und führen weltweit pro Jahr zu etwa zwei Millionen Todesfällen. Von Infektionen durch dieses Bakterium sind insbesondere Kinder in den ersten fünf Lebensjahren sowie ältere Menschen betroffen. Für ältere Menschen, sowie für Erwachsene und Kinder mit Vorerkrankungen oder Abwehrschwäche können sie schlimmstenfalls eine tödliche Bedrohung darstellen. │31 Laut IfSG besteht für die Pneumokokken keine Meldepflicht, so dass ein deutschlandweiter Vergleich nicht möglich ist. Tabelle 31: Invasive Pneumokokkeninfektionen 2006 bis 2011 in Sachsen Jahr E T Inzidenz 2006 2007 2008 2009 2010 2011 60 63 72 112 120 141 5 6 11 8 2 3 1,4 1,5 1,7 2,7 2,9 3,4 Wie aus Tabelle 31 zu entnehmen, haben die Infektionen in Sachsen während der vergangenen 6 Jahre kontinuierlich zugenommen. Der sprunghafte Anstieg im Jahr 2009 gegenüber dem Vorjahr ist größtenteils auf eine Änderung der Falldefinition zum 01.01.2009 (Erweiterung der klinischen Kategorien) zurückzuführen. 2011 wurden in Sachsen insgesamt 141 invasive Erkrankungen (darunter 3 Todesfälle) durch Pneumokokken erfasst. Dies entsprach einer Neuerkrankungsrate von 3,4 Erkrankungen pro 100.000 Einwohner und damit einem deutlichen Anstieg der Erkrankungszahlen um 18 %. In 96 Fällen kam es zur Ausbildung einer Pneumonie. 49-mal wurden eine Sepsis, 10 mal Meningitis und 2-mal eine Peritonitis als vorherrschendes klinisches Bild angegeben (Mehrfachnennung möglich). 7 der betroffenen Patienten (5 %) gaben eine Pneumokokkenimpfung an. Mit 3 erfassten Todesfällen lag die Mortalität bei 2,1 %. ]] Ein 79-jähriger Mann erkrankte zunächst mit Fieber und Schläfrigkeit. Im weiteren Verlauf zeigte sich ein meningitisches Krankheitsbild, unter dem der Patient schließlich verstarb. Der Nachweis Streptococcus pneumoniae gelang aus Blut und Liquor. ]] Eine 57-jährige Frau entwickelte ein septisches Krankheitsbild. Die Patientin verstarb 2 Tage nach Erkrankungsbeginn. Der Erregernachweis erfolgte aus Blut. ]] Ein 82-jähriger Mann erkrankte mit einer Pneumonie und Sepsis und wurde intensivmedizinisch behandelt. Die Infektion konnte jedoch nicht mehr beherrscht werden und der Patient verstarb 3 Tage nach Erkrankungsbeginn. Auch hier konnte Streptococcus pneumoniae aus Blut nachgewiesen werden. Der Großteil der Infektionen (n = 121) wurde in den Altersgruppen ab 45 Jahre verzeichnet. Die Altersgruppen der Säuglinge sowie der Kinder zwischen 1 und 5 Jahren zählten lediglich 2 Fälle. Bei den 5 bis unter 15-Jährigen wurden 4 Infektionen registriert. In der Altersgruppe der unter 15- bis unter 25-Jährigen traten ebenfalls 4 Erkrankungen auf. 2.33Q-Fieber Q-Fieber ist eine fast weltweit vorkommende Zoonose, welche durch das Bakterium Coxiella burnetii verursacht wird. Die Übertragung vom Tier auf den Menschen erfolgt in der Regel auf dem Luftweg über die erregerbelasteten getrockneten Ausscheidungen infizierter Haus- und Nutztiere sowie über die durch infektiösen Zeckenkot belastete Schafschur. Gefährdet sind insbesondere Personen, die engen Umgang mit Tieren haben, z. B. Schlachthauspersonal, Tierfellverarbeiter, Tierhalter und veterinärmedizinisches Personal. In Abortmaterial und Geburtsprodukten infizierter Tiere werden massiv Coxiellen gefunden. Infizierte Tiere scheiden den Erreger auch über Milch, Urin und Kot aus. Ebenso besteht eine Gefährdung für Laborpersonal. Q-Fieber-Kleinraumepidemien treten vor allem in ländlichen Gebieten auf. Bundesweit wurden 287 Q-Fieber-Erkrankungen (0,4 Erkrankungen pro 100.000 Einwohner) registriert. Im Vergleich zum Vorjahr wurden deutlich weniger Infektionen als 2010 (360) erfasst, jedoch lagen die Erkrankungszahlen etwas über dem 5-Jahresmittelwert von 240 Fällen. 162-mal konnten die Infektionen im Rahmen von Ausbrüchen registriert werden. Es wurde ein labordiagnostisch bestätigter Todesfall im Zusammenhang mit Q-Fieber übermittelt. 32 │ Tabelle 32: Q-Fieber 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 1 4 - Deutschland Inzidenz E Inzidenz 0,02 0,09 - 204 83 370 191 360 287 0,3 0,1 0,5 0,2 0,4 0,4 In Sachsen kam 2011 lediglich eine symptomlose Infektion zur Meldung: ]] Bei einer 47-Jährigen, welche ursächlich wegen eines Herzversagens stationär behandelt werden musste, wurden eine Herzmuskelbiopsie sowie eine Blutabnahme angeordnet. Eine krankheitstypische Symptomatik, die auf eine QFieber-Erkrankung schließen ließ, lag bei der Patientin nicht vor. Es gelang jedoch der IgM- und IgG-Antikörpernachweis gegen Coxiella burnetii. Die Infektionsquelle konnte nicht eruiert werden. 2.34Rotavirus-Infektion Rotaviren sind die häufigste Ursache für schwere Durchfall-Erkrankungen bei Säuglingen und Kindern. Fast alle ungeimpften Kinder erkranken bis zu einem Alter von fünf Jahren an einer Rotavirus-Infektion. Die Viren werden mit dem Stuhl ausgeschieden und durch Schmierinfektion übertragen. Hauptsaison sind die Wintermonate. Tabelle 33: Rotavirus-Erkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 10.273 9.354 11.296 8.016 5.331 9.694 Deutschland Inzidenz E Inzidenz 239,1 218,9 265,8 189,9 127,0 232,5 67.027 59.393 77.532 62.223 54.052 54.444 81,4 72,2 94,5 76,1 66,1 66,6 Im gesamten Bundesgebiet wurden im Berichtsjahr 54.444 Rotaviruserkrankungen erfasst (Vorjahr: 54.052). Die Zahl der Erkrankungen stieg dabei unwesentlich und erreichte in etwa die Neuerkrankungsrate des Vorjahres. Es kamen 7 Todesfälle zur Meldung, welche Patienten im Alter zwischen 79 und 89 Jahren betrafen. In Sachsen kamen mit 9.694 Erkrankungen sowie 12 symptomlosen Ausscheidern (233 Erkrankungen pro 100.000 Einwohner) im Berichtsjahr 82 % mehr Rotavirosen zur Meldung als 2010 (127 Erkrankungen pro 100.000 Einwohner). Somit zeichnete sich das Jahr 2011 durch eine hohe Rotavirus-Aktivität aus. Die Rotaviruserkrankungen folgten auch im Jahr 2011 dem saisonal üblichen Verlauf. Die wöchentliche Inzidenz stieg von Beginn des Jahres kontinuierlich an und erreichte in den Monaten März und April ihren Höhepunkt mit bis zu 13 Erkrankungen pro 100.000 Einwohner. Hauptsächlich betroffen waren die Altersgruppen der Säuglinge und Kleinkinder unter 5 Jahre. Im Berichtsjahr wurden in Sachsen 171 durch Rotaviren bedingte Erkrankungshäufungen gemeldet, bei denen 2.424 Personen betroffen waren. Die meisten Infektionen (n = 1.177) wurden aus 84 Kindereinrichtungen gemeldet, gefolgt von 61 Seniorenheimen mit 1.094 erkrankten Personen. Es wurden im Berichtsjahr 2011 im Freistaat Sachsen keine Todesfälle im Zusammenhang mit Rotavirus-Infektionen übermittelt. │33 2.35Salmonellen-Infektion Salmonellen sind stäbchenförmige Bakterien. Weltweit sind derzeit etwa 2.200 Serovare bekannt. Die durch eine Salmonellen-Infektion verursachten Symptome sind vielfältig; meist dominieren Bauchschmerzen, Durchfall, Fieber und Erbrechen. Die Krankheitszeichen können leicht, unter Umständen aber auch sehr heftig ausgeprägt sein. Bei Säuglingen und Kleinkindern, Schwangeren, alten oder kranken Menschen sowie immunsupprimierten Personen kann eine Salmonelleninfektion unter Umständen zu einem schweren Krankheitsverlauf bis hin zum Tod führen. Deutschlandweit wurden im Berichtsjahr 24.512 Salmonellen-Erkrankungen (30 Erkrankungen pro 100.000 Einwohner) registriert, die der Referenzdefinition des RKI entsprachen. Dies stellte einen leichten Rückgang (- 3 %) zum Vorjahr dar. Der seit Jahren anhaltende rückläufige Trend hielt somit an. Es wurden 24 Todesfälle im Zusammenhang mit einer Salmonellen-Infektion erfasst. In 94 % der Meldungen wurde mindestens ein Infektionsland angegeben. Bei 92 % der Nennungen wurde Deutschland aufgeführt. Die anderen Nennungen entfielen laut RKI auf die typischen Urlaubsländer wie die Türkei und Ägypten (2 bzw. 1 %), Spanien, Thailand und Italien (jeweils rund 0,5 %). Tabelle 34: Salmonellenerkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 3.608 3.290 3.174 2.146 1.954 1.757 Deutschland Inzidenz E Inzidenz 84,0 77,0 74,7 50,9 46,6 42,1 52.609 55.415 42.924 31.409 25.307 24.512 63,9 67,4 52,3 38,4 30,9 30,0 Mit 1.757 Erkrankungen und 144 Ausscheidern setzte sich der rückläufige Trend auch im Freistaat Sachsen fort. Es wurde ein Neuerkrankungshäufigkeit von 42 Erkrankungen pro 100.000 Einwohner errechnet. Diese lag um 10 % niedriger als die von 2010 (47 Erkrankungen pro 100.000 Einwohner). Es kamen 2 Todesfälle im Zusammenhang mit einer Salmonellen-Infektion zur Meldung: ]] Ein 84-jähriger, allein lebender Mann musste mit massiven Durchfällen und in schlechtem Allgemeinzustand hospitalisiert werden. Er verstarb 2 Tage später. Aus Stuhl wurde Salmonella Typhimurium nachgewiesen. Eine Infektionsquelle ließ sich nicht ermitteln. ]] Der zweite Fall betraf eine 68-jährige Patientin mit bestehenden Vorerkrankungen. Sie erkrankte mit Durchfall, Erbrechen und Sepsis und verstarb eine Woche nach ihrer stationären Aufnahme. Aus Blut und Stuhl konnte ebenfalls Salmonella Typhimurium nachgewiesen werden. Auch in diesem Fall ergaben sich keine Hinweise auf die mögliche Infektionsquelle. Bezug nehmend auf die im Jahr 2011 erfassten Salmonella-Serovare sank der Anteil des Serovars Salmonella Typhimurium etwas ab (Vorjahr: 41 %), konnte aber mit rund 37 % seine führende Stellung am Gesamtvorkommen behaupten. An zweiter Stelle lagen die Infektionen durch Salmonella Enteritidis mit 33 %. Den dritte Rang nahm (wie auch schon in den Vorjahren) mit rund 39 Infektionen der Serotyp Salmonella Infantis (2,1 %) ein. Die Anteile aller weiteren Serovare lagen unter 1 %. Insgesamt wurden 52 unterschiedliche Serotypen erfasst. In weiteren rund 200 Fällen wurde bis zur Serogruppe B und bei etwa 60 Infektionen bis zur Serogruppe C typisiert. Insgesamt wurden 6 salmonellenbedingte Erkrankungshäufungen erfasst. Mit 135 Erkrankungen sowie 70 Ausscheidern wurden zwar weniger Häufungen, jedoch deutlich mehr Fälle registriert als im Vorjahr (2010 = 70 Erkrankungen und 36 Ausscheider). Dies entsprach wie bereits im Vorjahr einem Anteil von rund 4 % am Gesamtvorkommen der Salmonelleninfektionen. Die Geschehen waren 3-mal durch Salmonella Enteritidis, 2-mal durch Salmonella Typhimurium und einmal durch Salmonella Goldcoast verursacht. 34 │ Abbildung 6: Verteilung der häufigsten Salmonellen-Serovare in Sachsen 2007 bis 2011 Auf den größten salmonellenbedingten Ausbruch im Jahr 2011 soll hier näher eingegangen werden: ]] Ein regionaler Speisenversorger stellt täglich etwa 400 Portionen her und beliefert verschiedene Kindereinrichtungen, Schulen, Betriebe und Einzelpersonen über Thermophore und Assietten. Innerhalb einer Woche erkrankten 116 Personen in 5 Kindertagesstätten und einer Schule mit gastroenteritischer Symptomatik. Alle hatten verschiedene Speisen verzehrt, welche ausschließlich über Thermophore des genannten Herstellers geliefert worden waren. 10 Kinder mussten stationär behandelt werden. Weitere 60 Personen wurden als Ausscheider registriert. In der Küche des Speisenherstellers konnten z. T. leichte küchentechnische Mängel festgestellt werden, jedoch fanden sich keine erhöhten Keimzahlen oder Salmonellen-Nachweise am Inventar. Bei 7 nach eigenen Angaben nicht erkrankten Mitarbeitern erbrachten Stuhluntersuchungen ebenfalls den Nachweis von Salmonella Enteritidis. Es konnte nicht geklärt werden, wann sich die Beschäftigten infiziert hatten. Möglich scheint eine Kontamination der Thermophore mit Salmonellen über mehrere Tage. Rückstellproben standen leider weder in der Küche noch in den belieferten Einrichtungen für Untersuchungen zur Verfügung. Als Besonderheit soll an dieser Stelle eine mit hoher Wahrscheinlichkeit heimtierassoziierte Salmonellen-Häufung beschrieben werden: ]] In einem Landkreis erkrankte ein 6 Monate alter Säugling mit Durchfall. Aus Stuhl wurde Salmonella Goldcoast nachgewiesen. Eingeleitete Umgebungsuntersuchungen im Familienumfeld des Kindes erbrachten bei den symptomlosen Eltern und dem 5-jährigen, ebenfalls nicht erkrankten Bruder auch den Nachweis von Salmonella Goldcoast. Im Haushalt der Familie lebte seit längerer Zeit eine Kornnatter. Leider wurden an dem Tier keine Untersuchungen durchgeführt. Auf die durch Salmonella Typhi und Salmonella Paratyphi verursachten Erkrankungsbilder wird unter Paratyphus (2.30) und Typhus (2.40) separat eingegangen. 2.36Shigellose Die Shigellose (Shigellenruhr) ist eine durch gramnegative Bakterien verursachte Infektionskrankheit, die hauptsächlich den Dickdarm betrifft. Sie äußert sich in plötzlichem Fieber, Erbrechen (teilweise blutigen) Durchfällen, schmerzhaftem Stuhlgang und Gliederschmerzen. Die Shigellenruhr wird durch verunreinigte Lebensmittel oder Wasser übertragen. Da die Infektionsdosis sehr niedrig ist (bereits weniger als 200 Bakterien können eine Erkrankung auslösen), können Shigellen leicht von Mensch zu Mensch übertragen werden. │35 Tabelle 35: Shigellose, Erkrankungen 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 85 81 41 51 54 42 Deutschland Inzidenz E Inzidenz 2,0 1,9 1,0 1,2 1,3 1,0 814 869 575 617 731 679 1,0 1,1 0,7 0,8 0,9 0,8 2011 kamen in Deutschland 679 Erkrankungen zur Meldung, was einem Rückgang um 18 % im Vergleich zum Vorjahr (731) entsprach; die Neuerkrankungsrate lag somit bei 0,8 Erkrankungen pro 100.000 Einwohner. Es kam kein Shigellose-Fall als krankheitsbedingt verstorben zur Meldung. Auf Sachsen entfielen 42 Shigellosen. Die Inzidenz betrug 1,0 Erkrankungen pro 100.000 Einwohner und lag somit etwas unter der des Vorjahres. 37 Erkrankungen waren bedingt durch S. sonnei, 2 Erkrankungen durch S. flexneri und eine durch Shigella dysenteriae. In 2 weiteren Fällen erfolgte keine Serotypenbestimmung. Als Infektionsquelle konnte bei über der Hälfte aller Fälle ein Auslandsaufenthalt (26) angenommen werden. Die am häufigsten genannten Infektionsländer waren Ägypten, Indien und Peru. Bei den 16 in Deutschland erworbenen Fällen gelang es nur z. T. die Ursache zur eruieren: 3 familiäre sowie 3 sexuell bedingte Sekundärinfektionen wurden ermittelt. 2.37 Infektion durch Streptokokken der Gruppe B (GBS) Streptococcus agalactiae gehört zur Gruppe B der Streptokokken und ist der Hauptverursacher einer bakteriellen Sepsis, Pneumonie und Meningitis bei Neugeborenen sowie des Kindbettfiebers. Diese Bakterien gelten zwar nicht als „typische“ Erreger einer Geschlechtskrankheit, sie können aber beim Sexualkontakt weitergegeben werden. Die Trägerrate liegt zwischen 10 und 30 %. Die Infektionssymptomatik bei Neugeborenen kann in den ersten 5 Lebenstagen („early-onset“) oder erst nach einer Latenzzeit von sieben Tagen oder länger („late-onset“) auftreten. Wegen der Bedeutung als Verursacher schwerer Neugeboreneninfektionen wird bei Schwangeren eine Vorsorgeuntersuchung auf GBS gegen Ende der Schwangerschaft (35. bis 37. SSW) empfohlen. Wurde bei der Schwangeren GBS nachgewiesen, erfolgt unter der Geburt eine prophylaktische Antibiotikabehandlung der Mutter. Tabelle 36: Streptokokken der Gruppe B-Infektionen 2006 bis 2011 in Sachsen Jahr Infektionen Infektionen/100.000 EW 2006 2007 2008 2009 2010 2011 1.270 1.824 1.752 1.711 1.887 1.982 29,6 42,7 41,2 40,5 45,0 47,8 Diese Infektion ist nach dem Infektionsschutzgesetz nicht meldepflichtig; daher stehen für Deutschland keine vergleichbaren Zahlen zur Verfügung. In Sachsen besteht gemäß § 2 IfSGMeldeVO eine Labormeldepflicht für den direkten Nachweis von Gruppe B-Streptokokken bei Schwangeren und Neugeborenen. Im Berichtsjahr 2011 kamen insgesamt 1.982 Erregernachweise bei 1.959 Schwangeren und 23 Neugeborenen zur Meldung. Dies bedeutet gegenüber dem Vorjahr einen leichten Anstieg um 5 %. Der Anteil der Neugeborenen betrug wie bereits im Vorjahr 1,2 %. 36 │ Die Dunkelziffer ist mit Sicherheit noch weitaus höher. Da es sich beim sogenannten „Schwangeren-Screening auf GBS“ um eine individuelle Gesundheitsleistung handelt, das heißt, die Kosten dieser Untersuchung werden unter Umständen nicht von der gesetzlichen Krankenkasse übernommen, nehmen mit hoher Wahrscheinlichkeit viele Schwangere diese Vorsorgemaßnahme nicht in Anspruch. In einem Fall manifestierte sich die Infektion zu einer „late-onset“-Erkrankung des Kindes: ]] Etwa 3 Wochen nach seiner Geburt erkrankte ein weiblicher Säugling mit meningitischer Symptomatik. Aus Liquor des Kindes konnten Streptokokken der Gruppe B nachgewiesen werden. Es konnte nicht geklärt werden, ob die GBSInfektion der Mutter während der Schwangerschaft bekannt war. 2.38Tuberkulose Die Erkrankung wird durch Erreger des Mycobacterium tuberculosis-Komplexes hervorgerufen. Die Übertragung erfolgt in der Regel von Mensch zu Mensch als Tröpfcheninfektion. Bei einem hohen Prozentsatz der Infizierten bleibt die Infektion symptomlos. Die Krankheit bricht oft dann aus, wenn das Immunsystem der Betroffenen z. B. aufgrund von Mangelernährung oder in Folge anderer Erkrankungen geschwächt ist. Sie äußert sich mit unspezifischen Symptomen wie Müdigkeit, Schwäche, Appetitlosigkeit, leichtem Fieber und Gewichtsabnahme. In Abhängigkeit von den betroffenen Organen ist eine vielfältige Symptomatik möglich, wobei sich ca. 4/5 aller Tuberkulosen in der Lunge manifestieren. Unbehandelt geht die Tuberkulose mit einem langen und schweren Verlauf einher. Die frühzeitige Erkennung infektiöser Personen sowie eine schnell eingeleitete und konsequent durchgeführte Therapie (über mindestens sechs Monate) sind deshalb besonders wichtig, um bestehende Infektketten zu unterbrechen. Tabelle 37: Tuberkulose 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 202 177 181 196 158 124 Deutschland Inzidenz E Inzidenz 4,7 4,1 4,3 4,6 3,8 2,9 5.404 5.027 4.526 4.432 4.362 4.299 6,6 6,1 5,5 5,4 5,3 5,3 2011 kamen in Deutschland 4.299 Erkrankungen zur Meldung (5,3 Erkrankungen pro 100.000 Einwohner). Gegenüber dem Vorjahr blieb die Inzidenz gleich; es wurden etwa 1,4 % weniger Fälle übermittelt. Seit 2009 wurde das dritte Jahr in Folge eine geringe Abnahme der Fallzahlen registriert. Mit einem Anteil von 80 %, zu denen die entsprechenden Angaben vorlagen, trat die Tuberkulose in erster Linie als Lungentuberkulose auf, während sich rund 21 % ausschließlich extrapulmonal manifestierten. Hierbei waren bei rund 10 % die Lymphknoten betroffen. Unter den Lungentuberkulosen betrug der Anteil der offenen Form 73 %. In 114 Fällen wurde die Tuberkulose als Todesursache angesehen. Bei den unter 15-jährigen Patienten wurde kein Todesfall registriert. Zur Meldung kamen in Sachsen 124 Fälle, was einer Neuerkrankungsrate von 2,9 Erkrankungen pro 100.000 Einwohner entsprach. Diese Anzahl bedeutete eine Abnahme von 23 % gegenüber dem Vorjahr und lag unter dem 5-Jahres-Mittelwert (183 Fälle). Bei der Betrachtung der hauptsächlich betroffenen Organe dominierte die Lunge mit einem Anteil von 87 %, gefolgt von den Lymphknoten mit 4 %. In einem Fall handelte es sich um eine disseminierte Tuberkulose (3 oder mehr betroffene Organsysteme). 52 Infektionen (42 %) betrafen ausländische Bürger bzw. Aussiedler. Insgesamt kamen 5 tuberkulosebedingte Todesfälle zur Meldung: ]] Betroffen waren 3 männliche Patienten im Alter zwischen 49 und 82 Jahren sowie 2 Frauen (78 und 83 Jahre alt). Bei allen Patienten wurde eine Beteiligung der Atmungsorgane angegeben. Eine weitere, durch Mykobakterien verursachte Erkrankung ist die tuberkulöse Meningitis. Diese tritt durch neurologische Symptome in Erscheinung. │37 In Sachsen kamen 3 durch Mycobacterium tuberculosis bedingte Meningitiden zur Meldung: ]] Aus unterschiedlichen Landkreisen wurden die Erkrankungen einer Frau sowie eines Mannes (beide 64 Jahre alt) gemeldet. Auch bei einem 6-Jährigen zeigte sich eine meningitische Symptomatik. Der Erregernachweis Mycobacterium tuberculosis gelang jeweils aus Liquor der Patienten. Die territoriale Verteilung zeigt deutlich, dass die Inzidenz in allen Stadtkreisen (3,3 bis 4,5 Erkrankungen pro 100.000 Einwohner) wie auch schon in den Vorjahren beobachtet, über dem sachsenweiten Durchschnitt lag. Ähnlich hohe Werte wurden im Landkreis Zwickau (4,6) und im Vogtlandkreis (3,6) erreicht. Die höchste Inzidenz konnte erneut in der Altersgruppe der über 65-Jährigen beobachtet werden. Hier wurde eine altersspezifische Inzidenz von 4,9 Erkrankungen pro 100.000 der Altersgruppe erreicht. Das Erkrankungsrisiko der in Deutschland geborenen Bevölkerung nimmt ab dem 65. Lebensjahr stark zu. Begründet werden kann dies auch mit den im Alter verringerten Abwehrkräften. Verbunden mit der Wahrscheinlichkeit, an einer oder auch an mehreren anderen Erkrankungen zu leiden, begünstigt das den Ausbruch oder die Reaktivierung der Tuberkulose. Männer erkrankten deutlich häufiger als Frauen: rund zwei Drittel der betroffenen Patienten waren männlich. Bei den im Ausland geborenen Erkrankten ergab sich eine ähnliche Geschlechtsverteilung. Von den insgesamt 52 Betroffenen waren 31 Männer. Im Berichtsjahr 2011 kamen in Sachsen 3 Tuberkulosen bei Kindern zur Meldung. ]] Betroffen waren zwei mazedonische Schwestern im Alter von 10 Monaten bzw. 2 Jahren, welche sich mit ihrer Familie als Asylbewerber in Deutschland aufhielten. Die begonnenen Tuberkulose-Behandlungen wurden mit an Sicherheit grenzender Wahrscheinlichkeit abgebrochen; die Familie reiste zurück in ihr Heimatland. ]] Ein 6-jähriger deutscher Junge erkrankte mit meningitischer Symptomatik. Aus Liquor wurde Mycobacterium tuberculosis nachgewiesen. Hinweise auf die Infektionsquelle ergaben sich nicht. Abbildung 7: Tuberkulose nach Altersgruppen und Geschlecht in Sachsen 2011 2.39Tularämie Die Tularämie, auch Hasenpest genannt, wird durch das Bakterium Francisella tularensis hervorgerufen. Eine Infektion erfolgt durch Haut- oder Schleimhautkontakt mit infektiösem Tiermaterial, durch Verzehr von nicht ausreichend erhitztem, kontaminierten Fleisch (Hasen), anderen Lebensmitteln bzw. durch Aufnahme von belastetem Wasser. Möglich sind auch die Aufnahme des Erregers über Inhalation von infektiösem Staub und der Kontakt mit kontaminierten blutsaugenden Insekten. Auch als Laborinfektion spielt die Tularämie eine Rolle. Die Infektion sollte rechtzeitig erkannt und antibiotisch behandelt werden, da die Sterblichkeit über 30 % betragen kann. Es kamen bundesweit 17 Erkrankungen zur Meldung, was einer Neuerkrankungsrate von 0,02 Erkrankungen pro 100.000 Einwohner entsprach. Es kann jedoch von einer hohen Dunkelziffer ausgegangen werden, da Seroprävalenzstudien eine Durchseuchung von 2 % belegen. Über Todesfälle wurde nicht berichtet. 38 │ Tabelle 38: Tularämie 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 2 5 1 Deutschland Inzidenz E Inzidenz 0,05 0,1 0,02 1 20 15 10 31 17 <0,01 0,02 0,02 0,01 0,04 0,02 Bis auf 3 Fälle (einmal Schweden, 2-mal Türkei) gaben alle Betroffenen als Infektionsland Deutschland an. Auf den Freistaat Sachsen entfiel eine Erkrankung. ]] Ein 12-jähriges Mädchen erkrankte bereits Mitte Oktober 2010 mit Bauch- und Muskelschmerzen, Fieber, Lymphknotenschwellung und einem Hautgeschwür am Bein. Eine Blutuntersuchung im Januar erbrachte den serologischen Nachweis einer Infektion mit Francisella tularensis. Als Infektionsquelle konnte ein einwöchiger Aufenthalt auf einem Reiterhof in Sachsen-Anhalt im Oktober 2010 angenommen werden. Bei diesem Fall handelte es sich um die ulzeroglanduläre Form einer Tularämie. 2.40Typhus Typhus ist eine bakterielle Infektionskrankheit, die durch Salmonella Typhi ausgelöst wird. Nach einer Inkubationszeit von mehreren Tagen beginnt die Erkrankung mit Kopfschmerzen, Mattigkeit, konstant hohem Fieber (über Wochen möglich), grau-gelb belegter Zunge, stark beeinträchtigtem Allgemeinbefinden, langsamem Puls und Exanthem. Die Diagnose wird über den Erregernachweis gesichert. 2 bis 5 % der Patienten scheiden den Erreger auf Dauer aus (Keimreservoir ist oft die Gallenblase). Der Erreger schadet dem Wirt nicht, benutzt ihn aber als Plattform für seine Vermehrung. Eine genaue Kontrolle und Behandlung der Typhuspatienten bis zur endgültigen Ausheilung sind sehr wichtig. Heute wird ein erheblicher Teil der gemeldeten Erkrankungen nur noch durch Reisen ins Ausland erworben bzw. betrifft nach Deutschland eingereiste Ausländer. Es wurden bundesweit 59 Erkrankungen (0,07 Erkrankungen pro 100.000 Einwohner) erfasst. Das waren etwa 17 % weniger als im Vorjahr. Etwa 93 % dieser Infektionen wurden vermutlich importiert. Wie auch schon in den letzten Jahren war hierbei Indien der mit Abstand am häufigsten genannte Infektionsort (35-mal). Über Todesfälle wurde nicht berichtet. Tabelle 39: Typhus 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 3 4 2 1 2 Deutschland Inzidenz E Inzidenz 0,07 0,09 0,05 0,02 0,05 76 59 69 65 71 59 0,09 0,07 0,08 0,08 0,09 0,07 Auf den Freistaat Sachsen entfielen in diesem Jahr 2 Erkrankungen sowie ein symptomloser Ausscheider. ]] Bei einer 21-Jährigen zeigten sich symptomatisch Fieber, Bauchkrämpfen, Verstopfung und später Durchfall. Daraufhin wurde sie stationär behandelt. Die Patientin, die 2 Tage vor Krankenhausaufnahme von einer 2-monatigen Indien-Reise zurückgekehrt war, gab an, schon während ihres Auslandsaufenthaltes erkrankt gewesen zu sein. Die eingeleiteten Blutuntersuchungen erbrachten den Nachweis von Salmonella Typhi. Eine Typhus-Prophylaxe hatte die Frau nicht durchgeführt. │39 ]] Ein 33-jähriger pakistanischer Student, welcher sich von Februar bis April auf Heimaturlaub befunden hatte, erkrankte 2 Wochen nach seiner Rückkehr nach Leipzig mit Fieber. Aus der Blutkultur konnte Salmonella Typhi nachgewiesen werden. Der Patient hatte im Vorfeld seiner Reise keine Typhus-Prophylaxe erhalten. ]] Eine aus Pakistan eingereiste 46-jährige Asylbewerberin konnte im Zuge der Aufnahmeuntersuchung als Ausscheider von Salmonella Typhi ermittelt werden (Erregernachweis im Stuhl). Die Patientin, die keinerlei Symptomatik aufwies, wurde stationär einer antibiotischen Behandlung zugeführt. Die Umgebungsuntersuchungen im Umfeld der Frau ergaben keine weiteren Infektionen mit Salmonella Typhi. 2.41Virushepatitis Die Virushepatitis ist eine Infektion mit überwiegender Entzündung der Leber, welche durch die Hepatitisviren A bis E hervorgerufen wird. Die einzelnen Hepatitisformen zeigen im akuten Stadium eine ähnliche Symptomatik (Übelkeit, Fieber, Oberbauchbeschwerden, Ikterus). Unterschiede bestehen in der Wahrscheinlichkeit der Ausbildung von chronischen Verlaufsformen (Hepatitis B und C) und in der unterschiedlichen Übertragungsweise. 2.41.1 Virushepatitis A Hervorgerufen wird diese Form der Virushepatitis durch das Hepatitisvirus A, das zu den kleinen RNA-Viren (picorna-viridae von pico = klein) zählt. Die Erkrankung verläuft meist akut (Leberentzündung mit Gelbsucht = Ikterus). Die Übertragung erfolgt fäkal-oral. Das Virus wird mit dem Stuhl ausgeschieden, direkt von Mensch zu Mensch übertragen oder über die Nahrung (verunreinigtes Trinkwasser oder andere kontaminierte Lebensmittel) aufgenommen. Die Inkubationszeit liegt zwischen 2 und 7 (meist um die 4) Wochen. In Ländern mit niedrigem Hygienestandard ist die Durchseuchung relativ hoch. Eine Schutzimpfung gegen die Erkrankung steht zur Verfügung. Deutschlandweit wurde erstmals seit 2008 ein leichter Anstieg der Fallzahlen (+ 6 %) registriert. Es kamen 833 Erkrankungen zur Meldung, was einer Neuerkrankungsrate von 1 Erkrankung pro 100.000 Einwohner entsprach. Im Bundesgebiet wurden insgesamt 3 Todesfälle im Zusammenhang mit einer Virushepatitis A-Erkrankung registriert. Nach dem Infektionsepidemiologischen Jahresbericht des RKI entfielen von den 806 Nennungen zum Infektionsland 70 % auf Deutschland. Bei 9 % wurde ein Aufenthalt in der Türkei angegeben. Insgesamt wurden bei 75 % der Fälle europäische Länder (einschließlich Deutschland), bei 17 % asiatische, bei 6 % afrikanische und bei 2 % amerikanische Länder angegeben. Nachdem 2010 mit lediglich 8 Infektionen in Sachsen im Vergleich zu den Vorjahren außergewöhnlich wenige Fälle zur Meldung kamen, stieg die Zahl der Neuerkrankungen 2011 wieder auf das in den Vorjahren übliche Niveau an. Tabelle 40: Virushepatitis A 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 28 28 38 22 8 26 Deutschland Inzidenz E Inzidenz 0,7 0,7 0,9 0,5 0,2 0,6 1.229 939 1.073 928 788 833 1,5 1,1 1,3 1,1 1,0 1,0 Es wurden 26 Erkrankungen (darunter ein Todesfall) übermittelt, was einer Inzidenz von 0,6 Erkrankungen pro 100.000 Einwohner entsprach. Bei den Betroffenen handelte es sich um Erwachsene im Alter zwischen 20 und 84 Jahren. Weiterhin wurden 6 Labornachweise bei asymptomatischen Personen registriert. Die Ermittlungen zu den Infektionsquellen ergaben bei 7 Personen Auslandsaufenthalte. ]] Eine 74-Jährige erkrankte Mitte September mit Oberbauchbeschwerden und Ikterus. Trotz zunehmender Verschlechterung des Allgemeinzustandes weigerte sich die Frau, einen Arzt zu konsultieren. Mitte Oktober musste die Patientin im komatösen Zustand bei Leberversagen stationär aufgenommen werden und verstarb 3 Tage später. Die Infektionsursache konnte nicht geklärt werden. 40 │ In einem Landkreis kam es zu einem Virushepatitis A-Ausbruch in einem Wohnheim für körperlich und geistig behinderte Menschen: ]] Es erkrankten über einen Zeitraum von 8 Wochen 9 Personen im Alter zwischen 33 und 84 Jahren (darunter einmal Personal). Zusätzlich konnten bei Umgebungsuntersuchungen 2 weitere asymptomatische Keimträger unter den Bewohnern ermittelt werden. Es wurden umfangreiche Untersuchungsmaßnahmen sowie Immunisierungen eingeleitet. Die Infektionsursache konnte nicht geklärt werden. Der zeitliche Verlauf des Ausbruchs sprach für eine Mensch-zu-Mensch-Übertragung. Die Sächsische Impfkommission empfiehlt die Hepatitis A-Impfung für alle Kinder, Jugendlichen und Erwachsenen. Falls die Patienten bisher ebenfalls keine Hepatitis B-Impfung erhalten haben, sollten vorzugsweise Kombinationsimpfstoffe (HAV/HBV) verwendet werden. 2.41.2 Virushepatitis B Die Hepatitis B ist eine Erkrankung, die vorwiegend sexuell und durch Blut und Körperflüssigkeiten übertragen wird. Die Inkubationszeit beträgt bei der Virushepatitis B ca. 2 bis 6 Monate. In den meisten Fällen heilt die Erkrankung aus, jedoch können 5 bis 10 % (bei Kleinkindern deutlich mehr) in chronische Verlaufsformen übergehen. Nach Angaben der WHO haben weltweit etwa 2 Milliarden Menschen eine HBV-Infektion durchgemacht und 5 bis 7 Prozent der Weltbevölkerung (etwa 300 bis 420 Millionen Menschen) sind chronisch mit dem Hepatitis B-Virus infiziert. Es gibt eine wirksame Schutzimpfung. Die Impfung gegen Hepatitis B ist in Deutschland Standardimpfung für Säuglinge, Kinder und Jugendliche sowie für definierte Risikogruppen. In Sachsen empfiehlt die SIKO die Hepatitis B-Impfung für alle Kinder, Jugendliche und Erwachsene, die bisher noch keine Hepatitis B-Impfung erhalten haben. Vorzugsweise sollten hier Kombinationsimpfstoffe (HAV/HBV) verwendet werden. Bundesweit kamen 806 akute Erkrankungen beim RKI zur Meldung, die der Referenzdefinition entsprachen. Bei weiteren 1.122 Fallmeldungen war entweder das klinische Bild einer akuten Hepatitis nicht erfüllt oder es lagen hierzu keine Angaben vor. Erstmals konnten wieder leicht steigende Fallzahlen beobachtet werden. Die Inzidenzen variierten unter den Bundesländern zwischen 0,4 Erkrankungen pro 100.000 Einwohner in Thüringen und Mecklenburg-Vorpommern und 2,9 in Bremen. Die Inzidenz lag bei Männern mit 1,4 Erkrankungen pro 100.000 Einwohner deutlich höher als bei Frauen mit 0,6 Erkrankungen pro 100.000 Einwohner. Tabelle 41: Virushepatitis B 2006 bis 2011 in Sachsen und Deutschland Jahr E Sachsen Inzidenz 2006 2007 2008 2009 2010 2011 60 60 47 68 40 55 1,4 1,4 1,1 1,6 1,0 1,3 asympt. Inf. 184 209 189 183 203 192 Deutschland E Inzidenz 1.185 1.002 820 754 767 806 1,4 1,2 1,0 0,9 0,9 1,0 Wie in der Tabelle 41 dargestellt, kamen in Sachsen 55 Erkrankungen (1,3 Erkrankungen pro 100.000 Einwohner) zur Meldung, was einem leichten Anstieg der Inzidenz gegenüber dem Vorjahr entsprach. Während die chronischen Virushepatitis B-Infektionen bundesweit keine Beachtung finden, werden diese in Sachsen erfasst, soweit es sich um Erstmeldungen handelt. 2011 kamen auf diesem Weg 8 Erkrankungen sowie 79 Fälle ohne bestehendes oder bekanntes klinisches Bild zur Meldung. Diese sind in den Gesamtzahlen der Jahresstatistik enthalten. Die Anzahl der asymptomatischen Infektionen lag mit 192 Meldungen in etwa auf dem Niveau von 2010 (203 Carrier gemeldet). │41 Es wurden im Berichtszeitraum 2 Todesfälle registriert, die einem Virushepatitis B-Ausbruch in einem Altenpflegeheim zugeordnet werden: ]] Eine 73-jährige Frau erkrankte mit Ikterus, erhöhten Transaminasen und dunklem Urin. Da sich ihr Gesundheitszustand zunehmend verschlechterte, wurde sie kurz darauf stationär aufgenommen, verstarb jedoch eine Woche später an akutem Leberversagen. ]] Bei einem 87-jährigen Mann zeigte sich symptomatisch ein schwerer Ikterus. Der Patient verstarb wenig später an einer serologisch und immunhistologisch gesicherten Virushepatitis B-Infektion. Im Jahr 2011 kamen 2 Virushepatitis B-Ausbrüche in Seniorenheimen zur Meldung: ]] In einem Altenpflegeheim wurde eine Häufung von insgesamt 7 akuten Hepatitis B-Infektionen registriert, darunter 5 mit klinischem Bild und 2 Todesfälle im direkten Zusammenhang. Da es sich bei allen Betroffenen um Diabetiker handelte, die aber nicht durchweg insulinpflichtig waren, könnten die beiden im Heim vorhandenen Blutzuckermessgeräte als Infektionsquelle in Frage kommen. Im Heim wohnen 41 Senioren, von denen 12 Diabetiker sind. Umgebungsuntersuchungen wurden bei ca. 80 Personen (Bewohner, Angehörige, Personal) durchgeführt und waren bei Angehörigen und Personal negativ. Unter den Bewohnern wurden 7 weitere Hepatitis B-Virusträger identifiziert. Genotypisierungen durch das Referenzzentrum wurden veranlasst und laut Zwischenbefund handelte es sich um eine hoch pathogene Virusvariante. Das RKI wurde in die Ermittlungen einbezogen und war vor Ort. ]] In einem Seniorenheim wurden 5 Virushepatitis B-Infektionen bei Bewohnern einer Pflegestation, die jedoch in verschiedenen Zimmern untergebracht waren, diagnostiziert. Da die meisten Patienten nicht unter einer Akutsymptomatik litten (lediglich eine Patientin wies einen Ikterus auf), wurde das gehäufte Auftreten der Infektionen erst anhand der veranlassten Blutuntersuchungen durch die betreuende Hausärztin bemerkt. Nach ersten Ermittlungen liegt der Verdacht nahe, dass die Übertragung durch Fußpflege-Instrumente erfolgt sein könnte. Weiterführende Informationen lagen nicht vor. 2.41.3 Virushepatitis C Die Hepatitis C ist eine durch Hepatitis C-Viren ausgelöste Leberentzündung, ähnlich der Virushepatitis B, die meist über Blut bzw. Blutprodukte von infizierten Personen, intravenösen Drogengebrauch und Geschlechtsverkehr mit infizierten Personen übertragen wird. Bei einer nicht unerheblichen Zahl der Fälle lässt sich jedoch der Übertragungsweg nicht eindeutig abklären. Die Inkubationszeit kann zwischen 2 bis teilweise sogar 26 Wochen liegen. In etwa 70 % der Fälle nimmt die Infektion einen chronischen Verlauf. Dieser führt mit einer Wahrscheinlichkeit von ca. 20 % innerhalb von 20 Jahren zu einer Leberzirrhose, gleichzeitig ist das Risiko für die Entwicklung eines hepatozellulären Karzinoms erhöht. Ein Impfstoff gegen Hepatitis C ist noch nicht verfügbar. Die Referenzdefinition basiert auf Fallmeldungen mit erstmaligem Labornachweis einer HCV-Infektion, unabhängig vom klinischen Bild oder der Verlaufsform. Die so angepasste Referenzdefinition bedingt, dass auch Fälle berücksichtigt werden, bei denen das klinische Bild nicht erfüllt ist oder keine Informationen hierzu vorliegen. Die Beschreibung der Daten aus den Vorjahren, etwa zum Vergleich mit aktuellen Daten, erfolgte auf der Basis der aktuellen Referenzdefinition. So wurden bundesweit im Berichtsjahr 5.040 Labornachweise von erstdiagnostizierter Virushepatitis C erfasst, darunter handelte es sich bei 3.249 um asymptomatische Infektionen bzw. um Infektionen mit unbekanntem klinischen Bild. Tabelle 42: Virushepatitis C 2006 bis 2011 in Sachsen und Deutschland Jahr E 2006 2007 2008 2009 2010 2011 21 25 24 34 43 36 Sachsen Inzidenz asympt. Inf. 0,5 0,6 0,6 0,8 1,0 0,9 267 286 299 227 235 244 E Deutschland Inzidenz asympt. Inf. 2.184 2.004 1.776 1.640 1.715 1.785 2,6 2,4 2,2 2,0 2,2 2,2 5.377 4.854 4.419 3.826 3.568 3.249 In Sachsen wurden 280 Labornachweise von erstdiagnostizierter Virushepatitis C erfasst, bei denen es sich in 244 Fällen um asymptomatische Infektionen bzw. um Infektionen mit unbekanntem klinischen Bild handelte, was in etwa der Zahl des Vorjahres entsprach. 42 │ Die Zahl der gemeldeten Infektionen mit bekanntem klinischen Bild sank gegenüber dem Vorjahr leicht um 16 %. Es kamen 36 Fälle zur Meldung. Die Ermittlungen zu den möglichen Infektionsquellen ergaben 5-mal den intravenösen Gebrauch von Drogen, 2-mal einen operativen Eingriff. 3 Personen gaben Geschlechtsverkehr mit einem Virushepatitis C-Träger und in jeweils einem Fall gingen Tätowierungen bzw. Piercings voraus. Den meisten Patienten konnte jedoch keine mögliche Infektionsquelle zugeordnet werden. Bei den VHC-Nachweisen, bei denen das klinische Bild nicht erfüllt war oder keine Informationen hierzu vorlagen, konnte ein leichter Anstieg verzeichnet werden. Aus dem Erzgebirgskreis wurde eine VHC-Häufung gemeldet: ]] Ein 38-jähriger i. v. Drogenabhängiger erkrankte mit Oberbauchbeschwerden und erhöhten Transaminasen. Daraufhin wurde er stationär aufgenommen. Bei dem Patienten konnte eine akute Virushepatitis C diagnostiziert werden. Der Patient gab an, mit weiteren Drogenabhängigen ab und zu das Spritzenbesteck getauscht zu haben. Die Umgebungsuntersuchungen in dieser „Fixergemeinschaft“ erbrachten bei einem Mann (42 Jahre alt) und 2 Frauen (20 und 24 Jahre alt) Virushepatitis C-Infektionen ohne bestehende Symptomatik. Todesfälle durch eine VHC-Infektion kamen nicht zur Meldung. 2.41.4 Virushepatitis E Diese Erkrankung tritt, ähnlich der Virushepatitis A, als akut verlaufende Leberentzündung auf, welche ausheilt und keinen chronischen Verlauf nimmt. Die Inkubationszeit liegt zwischen 2 und 9 Wochen. Die Infektion kann insbesondere bei Schwangeren im 3. Trimenon gefährlich werden. Die Erkrankung kann hier fulminant verlaufen und Todesfälle sind nicht selten. Als Hauptverbreitungsgebiete gelten die Länder Südost- und Zentralasiens, der Nahe Osten, Nord- und Westafrika sowie Mittelamerika (Mexiko). In den letzten Jahren wurde in Deutschland ein endemisches Auftreten als lebensmittelbedingte Zoonose beobachtet. Ein wirksamer Impfstoff wird derzeit in Studien erprobt. Bundesweit wurde in den letzten Jahren ein kontinuierliches Ansteigen der Fallzahlen beobachtet. Die Gründe für den Anstieg sind bisher nicht bekannt. Es wird vermutet, dass das Diagnoseverhalten eine Rolle spielt, jedoch ist auch eine tatsächliche Zunahme der Infektionen wahrscheinlich. Dafür spricht, dass der Anstieg der Fallzahlen fast nur bei den in Deutschland erworbenen Infektionen zu sehen ist und die Zahl der im Ausland erworbenen Fälle relativ konstant bleibt. International und auch in Deutschland verdichten sich die Hinweise, wonach die Hepatitis E eine klassische Zoonose sein könnte, die man durch den Verzehr von nicht durchgegartem Schweinefleisch, insbesondere Wildschweinfleisch und Innereien erwerben kann. Tabelle 43: Virushepatitis E 2006 bis 2011 in Sachsen und Deutschland Sachsen Jahr E 2006 2007 2008 2009 2010 2011 6 10 17 13 12 18 Deutschland Inzidenz E Inzidenz 0,1 0,2 0,4 0,3 0,3 0,4 51 73 104 109 221 238 0,06 0,08 0,1 0,1 0,3 0,3 Laut dem Infektionsepidemiologischen Jahrbuch des RKI wurden bundesweit insgesamt 238 Hepatitis E-Erkrankungen (0,3 Erkrankungen pro 100.000 Einwohner) übermittelt. Somit wurden in etwa die gleiche Zahl an Neuerkrankungen wie im Vorjahr 2010 erreicht. Bei weiteren 43 Fällen handelte es sich um labordiagnostische Nachweise ohne bzw. mit unbekanntem klinischen Bild. Es wurde ein Todesfall im Zusammenhang mit einer Hepatitis E-Infektion registriert. Im Freistaat kamen 18 Erkrankungen und 2 labordiagnostische Nachweise ohne bestehendes klinisches Bild aus unterschiedlichen Landkreisen zur Meldung. In Sachsen stieg somit die Neuerkrankungsrate leicht um 50 % auf 0,4 Erkrankungen pro 100.000 Einwohner an. Bis auf einen symptomlosen 9-Jährigen, waren die Patienten zwischen 24 und 69 Jahre alt. │43 In 5 Fällen konnten nach Auslandsaufenthalten Bangladesch, Indien, Italien, Spanien bzw. Tansania als mögliche Infektionsquelle ermittelt werden. Ein weiterer Patient gab den gelegentlichen Verzehr von Hackfleisch an und eine Frau arbeitete als Reinigungskraft in verschiedenen Hotels. Weitere 15 Infektionen wurden als autochthon erworben eingestuft. Hier ergaben sich keinerlei Hinweise auf eine Infektionsquelle. Todesfälle an Virushepatitis E kamen im Berichtsjahr 2011 nicht zur Meldung. 2.42Windpocken Windpocken – verursacht durch das Varizella-Zoster-Virus, sind eine meist mild verlaufende exanthematische Erkrankung, die hauptsächlich im Kindesalter auftritt. Dabei können Komplikationen auch bei sonst gesunden Kindern vorkommen. Bei den bisher seltenen Erkrankungen im Jugendlichen- und Erwachsenenalter sind insbesondere immungeschwächte Personen durch schwere und teilweise lebensbedrohliche Verläufe gefährdet, dies betrifft auch alle Neugeborenen, deren Mütter sich wenige Tage vor bis nach der Geburt infiziert haben. Bei Infektion in der Schwangerschaft kann das fetale Varizellensyndrom mit Fehlbildungen oder letalem Ausgang (Abort) auftreten. Laut IfSG besteht für die Windpocken keine Meldepflicht, so dass ein deutschlandweiter Vergleich nicht möglich ist. In Sachsen ist eine Impfung für alle ungeimpften Kinder und Jugendlichen mit negativer Varizellenanamnese und alle empfänglichen Erwachsenen als Nachholimpfung empfohlen. Seit dem 01.01.2010 gibt es eine Impfempfehlung der Sächsischen Impfkommission gegen Herpes zoster für Personen ab 50 Jahre, um die Reaktivierung der Windpocken - die Gürtelrose, zu verhindern. Leider steht der entsprechende Impfstoff derzeit in Deutschland nicht zur Verfügung. Tabelle 44: Windpocken-Erkrankungen 2006 bis 2011 im Freistaat Sachsen Jahr E/T Inzidenz 2006 2007 2008 2009 2010 2011 1.702 1.208 1.514/1 1.004 638 683 39,6 28,3 35,6 23,8 15,2 16,4 Im Freistaat kamen 683 Erkrankungen zur Meldung. Mit einer Inzidenz von 16,4 Erkrankungen pro 100.000 Einwohner wurde erstmals wieder ein leichtes Ansteigen der Neuerkrankungsrate registriert. Angeborene Infektionen wurden im Berichtsjahr nicht übermittelt. 2.43Zytomegalie Die Erkrankung wird durch das Humane Cytomegalievirus (CMV), welches zur Familie der Herpesviren gehört, ausgelöst. Bei rund 99 % aller Infizierten verläuft die Erstinfektion symptomlos oder nur mit leichten Krankheitszeichen. Das Virus bleibt nach der Infektion lebenslang im Körper und kann nach der Erkrankung noch wochenlang über Urin und Speichel ausgeschieden werden. Nach dem IfSG ist die Zytomegalievirus-Infektion nicht meldepflichtig. Somit können für Deutschland keine Aussagen getroffen werden. In Sachsen sind die Erkrankung, der Tod an angeborener Zytomegalie sowie jeder CMV-Erregernachweis, sofern dieser auf eine akute Infektion hinweist, meldepflichtig. Auf dieser Grundlage kamen im Berichtsjahr 64 Nachweise zur Übermittlung. Konnatale Zytomegalievirus-Infektionen wurden im Berichtsjahr nicht erfasst. 44 │ 3 Weiteres von infektionsepidemiologischer Bedeutung 3.1Impfen Bei der Bekämpfung von Infektionskrankheiten nehmen die Schutzimpfungen neben der Verbesserung der sozialen und hygienischen Lebensbedingungen einen hohen Stellenwert ein. Sie zählen zu den effektivsten, sichersten und kostengünstigsten Präventivmaßnahmen der modernen Medizin. Infektionskrankheiten stellten in der Vergangenheit die häufigste Todesursache dar. Die Influenza-Pandemie von 1918/19 forderte weltweit 40 Millionen Todesopfer. Um 1900 verstarben in Deutschland allein an Keuchhusten, Diphtherie und Scharlach jährlich noch etwa 65.000 Kinder. Groß angelegte Impfprogramme führten weltweit zum Rückgang zahlreicher bedrohlicher übertragbarer Krankheiten. Die Ausrottung der Pocken 1980 und die weitgehende Eliminierung der Poliomyelitis (Kinderlähmung) sind dabei die besten Beispiele für die Effektivität von Impfungen. Grundlage der Impfprogramme bildet u. a. die ständige Erhebung zuverlässiger Daten über die Entwicklung der Infektionskrankheiten (z. B. Neuerkrankungsraten, Seroprävalenz, Durchimmunisierungsraten). Der Rückgang der Erkrankungshäufigkeiten im Zusammenhang mit der Einführung von Impfungen und mit dem Anstieg von Durchimpfungsraten belegt die Effektivität von Impfprogrammen. Durch das seit dem 01.01.2001 geltende Infektionsschutzgesetz (IfSG) konnten bestehende Datenlücken hinsichtlich der Erhebung des Vorkommens impfpräventabler Erkrankungen und der Umsetzung von Impfprogrammen zum Teil geschlossen werden. Sachsen hat, wie einige andere Bundesländer auch, von der Möglichkeit Gebrauch gemacht, mit Länderverordnungen die Meldepflicht um bestimmte (impfpräventable) Krankheiten zu erweitern (z. B. Mumps, Pertussis, Röteln). Im Freistaat Sachsen wurde durch das Sächsische Sozial- und Verbraucherschutzministerium ein eigenes Beratergremium zu Impffragen berufen - die Sächsische Impfkommission (SIKO). Durch diese werden Impfempfehlungen für Sachsen formuliert; die Entwicklungen im Impfschutz und bei Impfstoffen beobachtet und diskutiert und die Veröffentlichungen von Expertengremien verfolgt. Durch die Sächsische Impfkommission werden Ärzte und Gesundheitsämter zu Impffragen beraten und maßgeblich Aufgaben bei deren diesbezüglicher Aus-, Weiter- und Fortbildung übernommen. Die SIKO tritt für die Schaffung von Rechtssicherheit bei Impfungen sowie für die Dokumentation von Impfungen ein. │45 3.1.1 Impfkalender (Stand 01.01.2011) Impfstoff Geburt 7. Woche1 Hepatitis B3, 6 und Hepatitis A6 (HBV/HAV) Diphtherie, Tetanus, Pertussis2, 3, 4 3. Mon.1 4. Mon.1 5. Mon.1 6. Mon.1 13. Mon.1 24. Mon.1 11. Lbj.1 13. Lbj.1 HBV 3/43 oder HAV / HBV6 HBV 1 / HBV 23 1. DTPa 2. DTPa 3. DTPa Haemophilus influenzae Typ b2, 3 1. Hib 3 2. Hib 3. Hib Polio (IPV)2, 3 (trivalent) 1. IPV 3 2. IPV 3. IPV 4. DTPa Masern, Mumps, Röteln (MMR) Varizellen (VZV)5 1.VZV 26. Lbj.1 alle 10 über Jahre 50 Jahre über 60 Jahre HAV / HBV6 5. DTPa od. Tdpa4 Tdpa Tdpa IPV 2. MMR 2.VZV Meningokokken (Gruppe C) Influenza8 jährlich8 Pneumokokken Rotaviren10 18. Lbj.1 4. IPV 1. MMR Meningokokken C7 6. Lbj.1 alle 6 Jahre Pneumokokken9 Rotaviren Humane Papillomaviren (HPV)11 HPV Herpes zoster Herpes zoster 1 Zeitangabendefinition: Es bedeuten z. B.: 3. Monat = ab 3. Mon. = vollendeter 2. Monat; 7. Woche = ab 7. Woche = vollendete 6. Woche; 6. Lebensjahr = ab 5. Geburtstag 2 Abstände zwischen den Impfungen 1-3 bzw. 1 und 2 mindestens 4 Wochen, zwischen der 3. und 4. bzw. 2. und 3. Impfung zur Vervollständigung der Grundimmunisierung mindestens 6 Monate 3 bei Antigenkombinationen, die eine Pertussiskomponente enthalten, sind 3 Injektionen im Säuglingsalter erforderlich 4 ab 6. Lebensjahr Fachinformation zu den Impfstoffen wegen Altersbegrenzung hinsichtlich reduzierten Di-Toxoid-Gehalts beachten 5 alle ungeimpften Kinder/Jugendlichen mit negativer Varizellenanamnese und alle empfänglichen Erwachsenen als Nachholeimpfung 6 ab 2. Lebensjahr Kombinationsimpfung HAV/HBV empfohlen, falls Grundimmunisierung gegen HBV nicht im Säuglingsalter begonnen wurde; wenn ja, dann Hepatitis A monovalent impfen. 7 Im 1. Lebensjahr. 2 Injektionen (Herstellerangaben beachten), ab 2. Lebensjahr 1 Injektion. Bei Impfung im Säuglingsalter wird eine Boosterung ab 2. Lebensjahr empfohlen. 8 ab vollendetem 6. Lebensmonat 9 Die Standardimpfung wird bis zum 24. Lebensmonat entsprechend dem jeweiligen Immunisierungsschema mit Konjugatimpfstoff empfohlen, bei Kindern nach dem 24. Lebensmonat sind nur Indikationsimpfungen empfohlen. 10 orale Impfung mit 2 oder 3 Dosen (Herstellerangaben beachten), Simultanimpfung siehe E 1, Seite 8 und 12 (Fußnote ******) 11 alle Mädchen und Frauen Abbildung 8: Synopsis-Impfkalender für Kinder, Jugendliche und Erwachsene im Freistaat Sachsen 46 │ 3.2 Nosokomialer Ausbruch Grundlage für jegliche Maßnahmen gegen nosokomiale Erreger ist eine belastbare Datenlage. Deshalb werden seit August 2011 alle nosokomialen Ausbrüche über die Landesstellen an das Robert Koch-Institut übermittelt. Es erfolgt dann eine zentrale Auswertung der Daten und somit können Zusammenhänge und Entwicklungen identifiziert und analysiert werden. Im Freistaat Sachsen kam im Jahr 2011 lediglich eine nosokomiale Häufung zur Meldung. ]] Auf der Intensivstation eines Krankenhauses erkrankten 6 Personen mit erhöhten Temperaturen und Atembeschwerden. Bei diesen sowie weiteren 4 Patienten wurden aus verschiedenen Materialien (Gewebeproben, Wund- und Analabstrichen) ESBL- und Carbapenemase-bildende Klebsiella pneumoniae (KPC) nachgewiesen. Eingeleitete Abklatschproben von Bedienteilen der Betten, Arbeitsflächen sowie vom Beatmungsgerät erbrachten ebenfalls den Nachweis des Erregers. Ein Resistogramm zeigte, dass diese Isolate denen der Patienten ähnelten, z. T. auch identisch waren. Eine weitere Typisierung wurde angestrebt; die Ergebnisse jedoch nicht bekannt. Um eine noch größere Ausbreitung des Erregers zu verhindern, wurden umfangreiche Reinigungs- und Desinfektionsmaßnahmen angeordnet sowie keine neuen Patienten auf der betroffenen Station aufgenommen. │47 4 Übersicht über erfasste meldepflichtige Infektionskrankheiten im Freistaat Sachsen Jahresvergleich 2011 (Stand 01.03.2012) und 2010 Meldekategorie Adenovirus-Enteritis Adenovirus-Infektion, respiratorisch Adenovirus-Konjunktivitis Amöbenruhr Astrovirus-Enteritis Borreliose Brucellose Campylobacter-Enteritis Chikungunyafieber Chlamydia trachomatisInfektion Clostridium difficile-Enteritis Creutzfeldt-Jakob-Krankheit Denguefieber Diphtherie Echinokokkose EHEC1)-Erkrankung Enterovirusinfektion Escherichia coli-Enteritis FSME2) Gasbrand Giardiasis Gonorrhoe GBS3)-Infektion H. influenzae-Erkrankung (invasiv) Hantavirus-Erkrankung Hepatitis A Hepatitis B Hepatitis C Hepatitis D Hepatitis E HUS4), enteropathisch Influenza Kryptosporidiose Legionellose Lepra 48 │ Erkrankung 1.971 Jahr 2011 laborT diagn. Nachw.* 3 56 Inzidenz** Erkrankung 47,3 2.954 20 31 1.320 1.353 3 5.638 1 21 43 1.536 1.570 10 18 0,5 1,0 36,8 37,7 6.167 53 147,9 3.967 5.837 12 8 1 3 177 1.029 5 7 299 1 70 199 41 140,0 0,3 0,2 < 0,1 0,1 4,2 4.737 7 15 3 1 75 24,7 0,1 0,2 7,2 736 6 8 349 8 0,2 6 3 26 55 36 1 2 0,1 0,6 1,3 0,9 3 8 40 43 12 8 6 1 1 0,4 0,1 84,8 2,9 0,5 18 4 3.534 119 21 Inzidenz** 5 52 70,5 0,5 0,7 31,5 32,3 0,1 134,5 5 10 65 3.926 14 10 4 79 573 1.982 6 192 244 Jahr 2010 laborT diagn. Nachw.* 2 304 124 34 1 15 6 1 45 128 34 1 3 36 598 1.887 2 1 203 235 3 1 9 2 1 113,0 0,2 0,4 0,1 <0 ,1 1,8 17,6 0,1 0,2 8,3 1 0,1 2 3 0,1 0,2 1,0 1,0 0,3 2 2 7,3 3,0 0,8 < 0,1 Meldekategorie Leptospirose Listeriose Malaria Masern Meningokokken-Erkrankung (invasiv) MRSA5)-Infektion (invasiv) Mumps Mycoplasma hominisInfektion Mycoplasma-Infektion, respiratorisch Norovirus-Enteritis Ornithose Parainfluenza-Infektion Paratyphus Parvovirus B19-Infektion Pertussis Pneumokokken-Erkrankung (invasiv) Q-Fieber Rotavirus-Erkrankung Röteln RS-Virus-Infektion Salmonellose Scharlach Shigellose Syphilis Tetanus Toxoplasmose Trichinellose Tuberkulose Tularämie Typhus abdominalis Windpocken Yersiniose Zytomegalievirus-Infektion angeborene Infektion Erkrankung 2 23 20 23 16 299 13 Jahr 2011 laborT diagn. Nachw.* 3 Inzidenz** < 0,1 0,6 0,5 0,6 0,4 3 25 10 4 23 8 7,2 0,3 228 31 2 2 1 7 Erkrankung 489 1 1.075 1 < 0,1 13.117 1 29 6 314,7 < 0,1 1.757 1.537 42 <0,1 69 83 3 1 12 556 144 3 2 19 2 565 0,1 0,6 0,2 0,1 0,5 1 5,4 0,7 21.083 43 3 502,8 41 2 9.694 2 2 Inzidenz** 457 47 1.241 141 Jahr 2010 laborT diagn. Nachw.* 2 29,8 3,4 1 796 120 232,5 < 0,1 5.331 2 42,1 36,9 1,0 1.954 1.892 54 1,2 , 2,9 < 0,1 < 0,1 16,4 10,0 1 51 1 158 5 1 638 433 122 52 10 1 122 1 2 683 418 2 5 1 6 64 2 < 0,1 154 47 3 1 17 2 425 95 2 3 127,1 < 0,1 1 46,6 45,1 1,3 2 123 10 5 1 4 48 4 19,0 2,9 < 0,1 1,2 < 0,1 3,8 0,1 < 0,1 15,2 10,3 1)Enterohämorrhagische Escherchia coli 2)Frühsommer-Meningoenzephalitis 3)Gruppe B-Streptokokken 4)Hämolytisch-urämisches Syndrom 5)Methicillin-resistenter Staphylococcus aureus T Todesfall * labordiagnostischer Nachweis bei nicht erfülltem bzw. unbekanntem klinischen Bild ** Erkrankungen pro 100.000 Einwohner │49 5 Literaturhinweise, Quellenverzeichnisse ]] Empfehlungen der Ständigen Impfkommission (STIKO) am Robert Koch-Institut – Stand 01.01.2011; ]] Empfehlungen der Sächsischen Impfkommission zur Durchführung von Schutzimpfungen im Freistaat Sachsen vom 01.01.2011; ]] Infektionsepidemiologisches Jahrbuch des Robert Koch-Institut für 2011, Berlin, 2012; ]] Webseiten des Robert Koch-Instituts: www.rki.de > Infektionskrankheiten A–Z; www.3rki/survstat/; ]] Epidemiologisches Bulletin, Robert Koch-Institut Berlin, Auszüge 2008 - 2011 Abbildungsnachweise: ]] Abbildung 7: (Impfkalender) www.slaek.de Soweit nicht anders angegeben, wurden die Abbildungen im Fachgebiet Infektionsepidemiologie und Gesundheitsberichterstattung der LUA angefertigt. Nachdruck und Verbreitung des Inhaltes - auch auszugsweise - sind nur mit Quellenangabe, die Vervielfältigung von Teilen dieses Epidemiologischen Jahresberichtes nur für den Dienstgebrauch gestattet. 50 │ Herausgeber: Landesuntersuchungsanstalt für das Gesundheits- und Veterinärwesen Sachsen Jägerstr. 8/10, 01099 Dresden Redaktion: Dr. med. S.-S. Merbecks, LUA Sachsen, Standort Chemnitz, Zschopauer Str. 87, 09111 Chemnitz Tel.: 0351/8144-3200 Gestaltung und Satz: SG IT, LUA Sachsen, Standort Dresden, Jägerstr. 8/10, 01099 Dresden, Tel.: 0351/8144 1712 Fax: 0351/8144 1710 Redaktionsschluss: 30. Oktober 2014 Bezug: Dieses offizielles Mitteilungsblatt der Landesuntersuchungsanstalt für das Gesundheits- und Veterinärwesen des Freistaates Sachsen kann kostenfrei im Internet abgerufen werden: www.lua.sachsen.de Nachdruck und Verbreitung des Inhaltes - auch auszugsweise - sind nur mit Quellenangabe, die Vervielfältigung von Teilen dieses Epidemiologischen Jahresberichtes nur für den Dienstgebrauch gestattet.