Das kolorektale Karzinom
Werbung

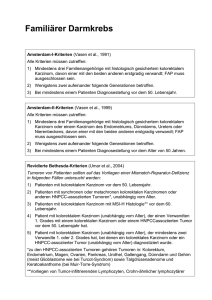
Das kolorektale Karzinom 1.1: Was ist ein kolorektales Karzinom? Einführung Das kolorektale Karzinom ist ein Begriff, der den Tumor des Kolons (Dickdarm) und des Rektums (Mastdarm) impliziert. Diese beiden Tumortypen werden oft zusammen besprochen, da sie viele Gemeinsamkeiten in der Pathophysiologie, in den Symptomen, dem Krankheitsverlauf und in der Prognose aufweisen. Aber es gibt auch wichtige Unterschiede zwischen beiden Tumortypen, auf die im Verlaufe dieser Lerneinheit eingegangen wird. Das kolorektale Karzinom ist eine häufig vorkommende, oft tödlich verlaufende Erkrankung. 1999 erkrankten in den USA etwa 30.000 Patienten an einem kolorektalen Karzinom. Weltweit waren es 810.000, für Deutschland gibt es nur eine Schätzung, die bei 55.000 bis 60.000 Neuerkrankungen pro Jahr liegt. Das kolorektale Karzinom ist die vierthäufigste Krebserkrankung, nur Lungenkarzinom, das Mammakarzinom und das Prostatakarzinom treten häufiger auf. In den USA versterben an dieser Erkrankung ungefähr 55.000 Patienten pro Jahr. (2) Das Kolonkarzinom tritt dreimal häufiger auf als das Rektumkarzinom. (2) Wenn es früh genug diagnostiziert wird, ist das kolorektale Karzinom zu einem hohen Maß heilbar. Jedoch muß man feststellen, daß die meisten Patienten (mehr als 50 % der Patienten mit Kolonkarzinom und fast 70 % mit Rektumkarzinom) zu einem Zeitpunkt diagnostiziert werden, an dem die Erkrankung bereits die Lymphknoten befallen hat oder sogar metastasiert (Fernmetastasen) ist. Dieses ist mit einem Anstieg der Mortalität und einer Verringerung des Langzeitüberlebens verbunden. Insgesamt ist das kolorektale Karzinom für ungefähr die Hälfte aller Patienten innerhalb von 5 Jahren nach der Diagnosestellung eine tödlich verlaufende Erkrankung. (5) Somit ist das kolorektale Karzinom jährlich für eine hohe Zahl an Todesfällen verantwortlich. Die Inzidenz des kolorektalen Karzinoms (und entsprechende Todesfälle, die mit dieser Erkrankung verbunden sind) variiert weltweit. Die höchsten Raten findet man in Nordamerika und Westeuropa, die geringsten Todesraten in Asien. So variiert die Inzidenz z. B. von 3,4 Fällen/100.000 Einwohnern in Nigeria, verglichen zu 35,8 Fällen/100.000 in Connecticut (USA). (5) Unterschiede in der Ernährung (besonders die Einnahme fetthaltiger Speisen) werden angeschuldigt, eine bedeutende Rolle in der Inzidenz und damit in den Unterschieden zwischen den einzelnen Ländern zu spielen. Die meisten Patienten mit einem kolorektalen Karzinom sind ältere Patienten, wie eine Übersichtsarbeit zeigt. (28) Mehr als 50 % der neu diagnostizierten Patienten sind 70 Jahre oder älter. Weniger als 15 % der neu diagnostizierten Patienten sind zwischen 0 und 54 Jahren, ungefähr 20 % aller Patienten sind 80 Jahre und älter. Männer und Frauen sind gleichermaßen von dieser Erkrankung betroffen. In Deutschland sind mehr Männer als Frauen betroffen. (Kompendium Schmoll, Höffken, Possinger, 1997) Pathophysiologie Um zu verstehen, inwieweit das kolorektale Karzinom die normale Körperfunktion beeinflußt, ist es unumgänglich, die Morphologie und die funktionellen Aufgaben des Kolons und Rektums zu kennen. Wie Abb. 1.1a zeigt, gehören das Kolon und das Rektum zum Dickdarm, dessen große, voluminöse tubuläre Strukturen charakteristisch für das Ende des Verdauungstraktes sind. Das Kolon stellt den Teil des Verdauungstraktes dar, der zwischen dem Dünndarm und dem Rektum lokalisiert ist. Der Dickdarm hat eine Länge von etwa 1,50 m bis 1,80 m und besteht aus einem aufsteigenden (Colon ascendens), einem querlaufenden (Colon transversum) und einem absteigenden Ast (Colon descendens), der am unteren Teil über das Sigma (Colon sigmoideum) in das Rektum ( Mastdarm) einmündet. Das Rektum ist das etwa 15 - 21 cm langen Endstück des Verdauungstraktes. Das Kolon und das Rektum verdicken die aus dem Dünndarm kommende flüssige Nahrung durch Wasserabsorbtion und bilden so eine verformbare Masse, den Stuhl, der solange im Kolon und Rektum verbleibt, bis der Körper ihn ausscheidet. Die Morphologie des Kolons (struktureller Aufbau) zeigt, daß das auch als Darmrohr bezeichnete Endstück des Verdauungstraktes im Inneren eine Schleimhaut besitzt, die zusammenhängend ist und lediglich kleine Poren aufweist, aus denen Schleim in das Lumen des Dickdarms abgesondert wird. Diese Öffnungen nennt man Darmkrypten. Unter der Schleimhaut (Tunica mucosa) liegt die Unterschleimhaut oder Submucosa (Tela submucosa). Diese sitzt auf einer Muskelschicht auf, die für die Kontraktion sowohl der Längs- wie auch der Querkontraktion des Dickdarms verantwortlich ist (Tunica muscularis stratum circulare und Tunica muscularis stratum longitudinale). Die Schleimabsonderung dient dazu, den sich allmählich verdickenden Speisebrei gut gleitfähig zu machen. (vergleiche hierzu auch Abbildung 1.1c) Pathologie Über 90 % aller kolorektaler Karzinome werden als Adenokarzinome eingestuft. (4) Adenokarzinome entwickeln sich langsam und können eine lange Zeit bereits vorhanden sein, bevor sie Symptome verursachen. Das kolorektale Karzinom hat seinen Ausgangspunkt in der Mucosa. Von dort kann der Tumor in das Lumen des Kolons oder des Rektums wachsen und/oder sich auf das gesunde umgebende Gewebe ausdehnen (so z. B. entlang der Mucosa) oder aber in die Tiefe (invasiv) wachsen und die Submucosa oder die darunter liegenden Muskelschichten penetrieren. Wenn das Wachstum nicht gebremst wird, kann der Tumor sich in folgender Weise ausgebreitet haben: die angrenzenden Organe werden befallen, wie z. B. die Harnblase oder der Dünndarm, Lymphknoten über das Lymphdrainagesystem oder andere Bereiche des Körpers über den Blutweg (gewöhnlich die Leber). Das Ausmaß und die Lokalisation des Tumorwachstums ist bei jedem Patienten unterschiedlich, ebenso wie die Symptome des kolorektalen Karzinoms. Symptome In der frühen Entwicklungsphase eines kolorektalen Karzinoms, in der das Wachstum auf die Mucosa begrenzt ist, hat der Patient nur in seltenen Fällen Symptome. Wenn jedoch der Tumor sich ausbreitet in das Lumen des Dickdarms, haben Patienten eine für diese Erkrankung typische Symptomatik wie etwa Durchfall, das Gefühl, daß der Darm sich nie leert (bei einem Rektumkarzinom), Verstopfung, Blutungen (diese können so schwer ausfallen, daß sie eine Anämie verursachen), Abgang kleiner Stuhlgänge, erhöhte Abdominalbeschwerden (Gasbildung). Der Tumor kann bei Patienten zu Gewichtsverlust unbekannter Ursache und zu Abgeschlagenheit führen. Die Symptome sind von Patient zu Patient unterschiedlich und sind typisch für die Lokalisation des Tumors, der an dieser Stelle die Passage des Darminhalts beeinflußt. Da der rechte aufsteigende Kolon (Colon ascendens) ein weites Lumen besitzt und überwiegend flüssigen Darminhalt transportiert, wird ein Tumor an dieser Stelle keine merkliche Obstruktion verursachen. Nur in einer sehr späten Phase der Tumorerkrankung wird eine solche Obstruktion evident. In der Tat können Tumoren des rechten Kolons symptomlos eine solche Größe erreichen, die unschwer durch die Bauchdecke zu ertasten sind. Der linke Kolon (Colon descendens) hat ein geringeres Lumen mit einem halbfesten Stuhl. Wenn die Lokalisation des Tumors sich in diesem Bereich befindet, treten Obstruktionen früher auf. Bei diesen Patienten wechseln sich Verstopfung und häufige Stuhlgänge ab, wobei blutig tingierte Stühle nicht ungewöhnlich sind. Beim Rektumkarzinom sind Blutungen während der Defäkation die Regel, wobei der Patient häufig das Gefühl einer inkompletten Stuhlentleerung hat. Im Falle der Metastasierung des Tumors zeigen Patienten Symptome, die auf eine veränderte Funktion des Organs schließen lassen, das durch die Metastasen befallen ist. Durch den enterohepatischen Kreislauf (das Blut, das den Kolon durchströmt, gelangt zunächst zur Leber) ist die Leber der häufigste Sitz der Metastasen bei Patienten mit einem Kolonkarzinom. 80 % aller Todesfälle beim Kolonkarzinom wird auf ein Leberversagen zurückgeführt. (8) Da das Rektum im tiefen Becken lokalisiert ist (der unterste Teil des Körperstamms) wird das Blut aus dem Rektum in dem systemischen Kreislauf gesandt und nicht wie beim Kolon zunächst durch die Leber. Als Folge hiervon ist im Falle einer Metastasierung des Rektumkarzinoms mit einem anderen Verteilungsmuster an Metastasen zu rechnen als beim Kolonkarzinom. Im Falle des Rektumkarzinoms findet man in erster Linie Metastasen im Peritoneum, in der Blase oder dem angrenzenden Gewebe. Auch sind Lungen, Leber, Knochen und/oder andere Metastasen bekannt, die in weiter entlegenen Körperteilen auftreten (Hirnmetastasen). Ätiologie Die genauen Gründe und Ursachen für ein kolorektales Karzinom sind nicht bekannt. Jedoch weisen demographische Studien, Trendanalyse und Interventionsstudien auf die wesentlichen Rollen von Umweltfaktoren, von familiären und hereditären Faktoren (erbliche Belastung) und auf eine individuelle Empfindlichkeit hin. Im einzelnen sind folgende Faktoren zu nennen: • Polypen: Schätzungsweise 30 % aller Menschen im mittleren Alter und ältere Patienten haben adenomatöse Polypen im Kolon. Auch wenn nur wenige Polypen maligne werden, läßt sich anhand der adenomatösen Polyposis sehr gut die Entwicklung von einem Adenom (gutartig) zu einem Tumor belegen, zumal Patienten mit einem kolorektalen Karzinom neben dem Tumor häufig auch noch Polypen haben. • Familiäre Faktoren: ungefähr 25 % der Patienten mit einem kolorektalen Karzinom haben in ihren Familien auch diese Erkrankung (Familienanamnese). • Genetische (hereditäre Faktoren): Die familiäre adenomatöse Polyposis (FAP) ist eine genetische Erkrankung, die bei den betroffenen Patienten von 100 bis zu 1000 adenomatösen Polypen entlang des Kolons und Rektums führen kann. Wenn diese Patienten nicht behandelt werden, entwickelt sich bei fast allen das kolorektale Karzinom, bevor sie 40 Jahre alt werden. (11) Neben der FAP gibt es das Gardner-Turcot-Syndrom und das Peutz-Jeghers-Syndrom, die familiäre juvenile Polyposis und das heriditäre nichtpolypöse kolorektale Krebssyndrom (HNPCC oder auch Lynch-Syndrom genannt). Weniger als 0,5 % der kolorektalen Karzinome sind auf die FAP und 10 bis 15 % auf das Lynch-Syndrom zurückzuführen. Somit entstehen etwa 15 % aller kolorektaler Tumoren auf dem Boden einer hereditären Disposition. • Entzündliche Darmerkrankungen (Inflammatory Bowl Disease oder IBD): Patienten mit einem IBD (z. B. Cholitis ulcerosa oder Morbus Crohn) unterliegen einem höheren Risiko, an einem Kolonkarzinom zu erkranken. Ungefähr 1 % dieser Patienten wiesen in ihrer Anamnese ein IBD auf. (5) • Es sind eine Reihe von Faktoren untersucht worden, die darüber hinaus die Entstehung eines kolorektalen Karzinoms begünstigen. Zu denen zählen Die Faecapentaene, mutagen wirkende Substanzen, die vom gesamten Darm produziert werden. Der Effekt von Nahrungsbestandteilen Produkte des Cholesterin-Metabolismus können ebenso wie Calcium-Pyrolyse-Produkte (Verbindungen, die beim Grillen oder beim Braten von Fleisch bei hohen Temperaturen entstehen) die Entstehung des kolorektalen Karzinoms fördern. Genetische Mutationen Auf diesem Gebiet werden intensive Anstrengungen unternommen, um prognostisch ungünstige Faktoren ausfindig zu machen (z. B. Mutationen, die mit Sicherheit zu einem malignen Krankheitsverlauf führen). Zu diesen Faktoren gehören Mutationen des APC-Gens (Adenomatöse Polyposis Coli-Gen) auf dem Chromosom 5q21, deren Träger zu 70 % eine Entwicklung von adenomatösen Kolon-Polypen zum kolorektalen Tumoren durchmachen werden. Weitere prognostisch ungünstige Mutationen sind die des K-ras-Gens im Codon 12 und 13 sowie Mutationen im Tumorsuppressorgen p53 (auch TP53 genannt) auf dem Chromosom 17p53 und der Verlust des Suppressorgens DCC (deleted in colon cancer) auf dem Chromosom 18q21. Diagnose Die Diagnose des kolorektalen Karzinoms orientiert sich zunächst an den Symptomen des Patienten, wie z. B. blutig tingierte Stühle, Abdominalschmerz, Durchfall und Obstipation (Verstopfung). Bedenkt man aber, daß viele Patienten mit einem kolorektalen Karzinom keine Symptome aufzeigen, Screening-Programme hingegen aber einen frühen Nachweis des Tumors erlauben, werden die Diagnosen häufig nach den Resultaten des Screenings gestellt und weniger als Folge der Symptome des Patienten. Leitlinien für das Screening Einige einfach durchzuführende Tests ermöglichen den Nachweis eines Kolonkarzinoms in frühen Stadien. Da ein früher Nachweis die Aussichten für ein Langzeitüberleben dramatisch erhöht, sind Screening-Programme zur Erkennung des kolorektalen Karzinoms in den Routine-Untersuchungen der Ärzte fest verankert (Studien für ältere Patienten, aber auch für Patienten im mittleren Alter). Viele onkologische Arbeitskreise haben Richtlinien für das Screening des kolorektalen Karzinoms vorgeschlagen. Leider stimmen sie nicht alle überein und werden darüber hinaus auch nicht immer genau von den Ärzten berücksichtigt. Die Richtlinien der World Health Organisation (WHO Collaborating Center) zur Prävention des kolorektalen Karzinoms sind in Tabelle 1.1a aufgelistet. (30) Tabelle 1.1a Sreening (Reihenuntersuchung) beim kolorektalen Karzinom Test Untersuchung auf Blut im Stuhl Beschreibung Abstriche aus 3 hintereinander folgenden Stuhlentleerungen werden auf dafür speziell beschichteten Trägern auf Spuren von Blut untersucht. Rektumpalpation alle 3 bis 5 Jahre, Der Arzt führt - versehen mit einem Gummihandschuh - einen mit Gleitmittel beginnend mit befeuchteten Finger in das Rektum ein, um dem 50. unregelmäßige ggf. verhärtete Strukturen zu Lebensjahr ertasten. Rektosigmoidoskopie alle 3 bis 5 Jahre, Inspektion des unteren und mittleren Enddarms mittels eines starren Rohres mit beginnend mit spitzennaher Beleuchtung oder eines flexiblen dem 50. Fiberendoskops; potentiell verdächtige Lebensjahr Tumorlokalisationen werden biopsiert (Probeentnahme mittels vorgesehener Schneidevorrichtung am Endoskop) Auf diese Weise werden ungefähr 65 % aller kolorektalen Karzinome nachgewiesen (4). Koloskopie nach Inspektion der inneren Kolonwände ggf. bis Indikationsstellung zum Zäkum (Blinddarm) mit einem flexiblen Endoskop über rektal oder intraoperativ durch Schnittöffnung usw. Anwendung jährlich beginnend mit dem 50. Lebensjahr