Zell-abhängige
Werbung

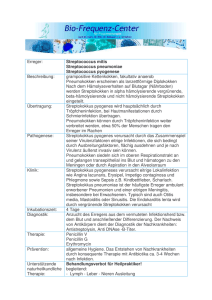
Streptokokken – Killerbakterien und ihre Krankheitsbilder Rainer Gattringer; IHMT/KH Elisabethinen Linz; AnalyseBiolab Klassifikation Mikrobiologie Streptokokken • Gram-Positive Kokken • Paarweise oder in Ketten • Taxonomie des Genus Streptococcus in den letzten Jahren vielen Änderungen unterworfen • Hämolyseverhalten – ß-Hämolyse • Steptococcus pyogenes – Alpha-Hämolyse • Streptococcus pneumoniae ß-Hämolyse Alpha-Hämolyse Krankheitsbilder Streptokokken • Verschiedenste (schwere) Krankheitsbilder – Streptococcus pyogenes (Streptokokken der Gruppe A) • Tonsillitis, Scharlach, Erysipel, Toxic-Schock Syndrom, nekrotisierende Fasziitis – Streptococcus pneumoniae • Pneumonie, Otitis media, Meningitis, Sepsis – Streptococcus bovis • Endokarditis (GI-Tumor assoziiert) Krankheitsbilder Streptococcus pyogenes Streptokokken der Gruppe A/Krankheitsbilder • Tonsillopharyngitis, Scharlach, Erysipel Haut− und Weichteilinfektionen • Sepsis, Pneumonie, Endokarditis, septische Arthritis, Myositis, nekrotisierende Fasziitis, Meningitis und Peritonitis • Streptokokken−Toxin−Schock−Syndrom (Streptococcal Toxic Shock Syndrome) • Postinfektiöse Glomerulonephritis • Rheumatische Endokarditis Wichtigste Virulenzfaktor • M−Protein – 100 verschiedene Typen bekannt – Zellwandproteine schützen Streptococcus pyogenes vor Phagozytose durch Monozyten und Granulozyten – Wirken als Adhäsine Weitere Virulenzfaktoren • Zelloberflächenmoleküle: Hyaluronsäurekapsel,C5a−Peptidase und Sic (Streptococcal Inhibitor of Complement) • Sezernierte Proteine: Streptolysine, Streptokinase,Hyaluronidase, Cysteinproteinase • Pyrogene Exotoxine (SPE), früher als erythrogene Toxine bezeichnet – SPE sind für das Scharlach−Exanthem – Streptokokken−Stämme, die SPE bilden können Scharlach verursachen – „Superantigene“ Schwere invasive Infektionen Streptococcus pyogenes • Toxisches Schocksyndrom • Nekrotisierenden Fasziitis • Invasiven Infektionen häufig mit den Typen M1 und M3 assoziiert Wirtsfaktoren • Neben den Virulenzfaktoren sind in der Pathogenese der schweren invasiven GAS−Infektionen auch Wirtsfaktoren von Bedeutung – Ausbruch in einer spanischen Kindertagesstätte erkrankten innerhalb einer Woche drei 1− bis 3−jährige Kinder an einem lebensbedrohlichen STSS, von denen eines verstarb • Aguero J, Ortega−Mendi M, Cano ME. Outbreak of invasive group A streptococcal disease among children attending a day−care center. Pediatr Infect Dis J 2008; 27: 602 ± 604 Nekrotisierende Fasziitis (NF) durch Streptococcus pyogenes • Lebensbedrohliche Weichteilinfektion, • Foudroyant ausbreitende Nekrosen der betroffenen Faszien • Keime durch ein Bagatelltrauma inokuliert • Rasche Myolyse • Nachfolgende Ödem führt zur Kompression muskelversorgender kleiner Gefäße • Steigenden Gewebedruck durch Ausdehnung der Weichteile im Bereich der unteren Extremität durch die umgebenden Faszien limitiert • Ausgeprägte Muskelnekrose folgt, die sich entlang der Muskelfasern ausbreitet und durch pathogene Komponenten der Streptokokken verstärkt wird Nekrotisierende Fasziitis durch Streptococcus pyogenes • Betroffen das subkutane Gewebe und der Bereich der Faszien bis hin zur Muskulatur • Initial diffuse, schmerzhafte Rötung • Haut kann sich bläulich−rot bis bläulich−grau verfärben • Es bilden sich konfluierende Blasen mit visköser, rötlicher Flüssigkeit • Hohes Fieber • Zunehmende Weichteil−/Muskelschmerzen – Die zu Beginn für den klinischen Lokalbefund übermäßig groß erscheinen • Labor: starke Linksverschiebung, CRP, PCT Nekrotisierende Fasziitis • Der entscheidende Schritt für das Überleben der Patienten mit NF liegt in der frühzeitigen Diagnose • Klinisches Bild („pain out of proportion“) !! • Bildgebung: – Ultraschall (echoarmer Saum zwischen Subkutis und Muskulatur nachweisen, der morphologisch der Kolliquationsnekrose der Faszie entspricht) – CT; MRT • Mikrobiologie – Gewebeproben; Gram-Färbung • Probeinzision Nekrotisierende Fasziitis Therapie • Die nekrotisierende Fasziitis ist eine foudroyant verlaufende Weichteilinfektion • Überleben bei frühzeitiger und radikaler chirurgischer Therapie höher • Anstieg der Letalität bei unzureichendem chirugischen Debridement • Radikales Débridement +Beseitigung des nekrotischen Gewebes • In Spätstadien mit deutlicher Muskelbeteiligung kann Amputation unumgänglich sein Nekrotisierende Fasziitis Antimikrobielle Therapie • Penicillin G iv (3 x 5 – 10 Mio IE); Alternative: Kefzol 3x2g • + Clindamycin 3 x 900 -1200mg – Toxinhemmung durch Clindamycin (Alternative Linezolid) • Mischinfektionen – Ampicillin/Sulbactam oder Amoxicillin/Clavulansäure – + Clindamycin Risikofaktoren für eine NF • Männlich • <2 Jahre, >70 Jahre • Alkoholismus • Diabetes • Chronische Nierenerkrankung • Chronische Wunden • Viele Leute im gemeinsamen Haushalt • Fettleibigkeit • Rauchen • Varicellen • Schwangerschaft und Geburt Streptokokken−Toxin−Schock−Syndrom STSS • Etwa in der Hälfte der Fälle geht das streptokokkenassoziierte toxische Schock-Syndrom mit einer nekrotisierenden Fasziitis einher • Rasanter Verlauf • Hohe Letalität • Schnelles multimodales Eingreifen notwendig Streptokokken−Toxin−Schock−Syndrom • Das STSS ist mit Stämmen assoziiert, die bestimmte pyrogene Exotoxine (SPE) produzieren • SPE ähneln in der Struktur und der Antigenität den Exotoxinen, die durch Staphylococcus aureus produziert werden und mit dem Staphylokokken−Toxin−Schock−Syndrom assoziiert sind • Wie die Staphylokokken−Exotoxine können SPE−A, −B, −C, und −F als Superantigene wirken Streptokokken−Toxin−Schock−Syndrom • Führen zu einer starken Aktivierung von CD4+− oderCD8+−T−Zellen • Anders als konventionelle Antigene binden Superantigene am T−Zell−Rezeptor außerhalb der spezifischen Bindungsregion und können polyklonal T−Zellen aktivieren • Führt zum maximalen Aktivieren des Immunsystems mit überschießendem Freisetzen von Zytokinen und freien Radikalen • Folge: Schock und Multiorganversagen Woher kommen sie eigentlich? • Reservoir für S. pyogenes ist der Mensch • Asymptomatische Besiedlung des Rachens ist dann bei bis zu 20 % der Bevölkerung nachweisbar • Tröpfcheninfektion oder direkten Kontakt von Mensch zu Mensch • Selten durch kontaminierte Lebensmittel und Wasser. Haut- u. Weichteilinfektionen durch S. pyogenes entstehen durch Kontaktbzw. Schmierinfektion • Enges Zusammenleben (z.B. in Schulen, Kasernen, Heimen) begünstigt in jedem Lebensalter die Ausbreitung des Erregers. • Patienten mit einer akuten Streptokokken-Infektion, die nicht spezifisch behandelt wurden, können bis zu 3 Wochen kontagiös sein; unbehandelte Patienten mit eitrigen Ausscheidungen auch länger. Nach Beginn einer wirksamen antibiotischen Therapie erlischt die Ansteckungsfähigkeit nach 24 Stunden. (RKI) Welcher Erreger? • 45jährige Hausbesorgerin • Telefoniert am frühen Nachmittag mit Tochter • Gibt an sich plötzlich nicht wohlzufühlen • 2 Stunden später Zusammenbruch • Notarzt kommt; Intubation • Ad Intensiv • Multiorganversagen • Am Abend verstorben • Nachtrag: in Bildgebung keine Milz (kongenitale Asplenie) Pneumokokken Streptococcus pneumoniae Pneumokokken • Hochinvasiver, Gram-positiver, extrazellulärer Erreger • Verursacht mehr Morbidität und Mortalität als viele andere Erreger • Meistens betroffen Kinder und Personen >60 – “with 1 million children below 5 years of age dying yearly” (Centers for Disease Control 2008) • Von der Sinusitis über die Pneumonie bis zur Sepsis • Letalität: – Pneumonie 5% – Sepsis 20% – Meningitis 30% Tomasz et al. 1997 OPSI-Syndrom "overwhelming postsplenectomy infection Verbrauchskoagulopathie/Waterhouse Friedrichsen Syndrom Streptococcus pneumoniae Pneumokokken • Verursacht zwar schlimme Erkrankungen • Jedoch besiedelt den Nasenrachenraum – 60% der Kleinkinder • Von der Besiedelung zur Infektion – Sehr oft mit anderen Infektionen assoziiert • Influenza Streptococcus pneumoniae Gram-positiver Diplococcus1,2 Kapsel-Polysaccharide d.h. paarweise gelagert ovale, unbewegliche Kokken Chromosomale DNA Polysaccharidkapsel3-5 Wichtigster Virulenzfaktor Schützt den Keim vor Phagozytose Bestimmt den Serotyp (>90) Plasmid-DNA Ansatzpunkt der Impfung (zusätzliche Erbinformation, z.B. für Antibiotika-Resistenzgene) 1. Centers for Disease Control and Prevention. Epidemiology and Prevention of Vaccine Preventable Diseases. The Pink Book. 11 th Edition. May 2009. 2. Watson DA et al. Eur J Clin Microbiol Infect Dis. 1995;14:479-490. 3. Peter G, Klein JO. In: Principles and Practice of Pediatric Infectious Diseases. 3 rd ed. New York, NY: Churchill Livingstone, 2008: 725 - 33). 4. Dagan R et al. In: Textbook of Pediatric Infectious Diseases. Vol 1. 5th ed. Philadelphia, PA: Saunders; 2004. 5. Weinberger DM et al. PLoS Pathog 2009;5(6):e10000476. 6. Gladstone RA et al. J Med Microbiol Press 2011; 60: 1-8. Invasive Pneumokokken-Erkrankungen treten das ganze Jahr über auf (ECDC) Verteilung der gemeldeten IPD-Fälle pro Monat 2010, alle Altersgruppen (n = 21.209) 1500 Fälle 1200 900 600 300 0 Jan Feb Mär Apr Mai Jun Jul Aug Sep Okt Nov Dez Monat Quelle: Länderberichte: Österreich, Zypern, Tschechien, Dänemark, Estland, Finnland, Ungarn, Irland, Lettland, Litauen, Luxenburg, Slowakei, Slowenien, Spanien, Schweden, Großbritannien und Norwegen. Malta berichtete keine Fälle European Centre for Disease Prevention and Control. Surveillance of invasive pneumococcal disease in Europe, 2010 Inzidenz invasiver PneumokokkenErkrankungen nach Altersgruppen, AUT Durchschnittliche jährliche altersgruppen- und geschlechtsspezifische Inzidenzrate registrierter invasiver Pneumokokken-Erkrankungen per 100.000 Personenjahre, 2005-2014 Erwachsene ≥50 Jahre Pneumokokken-Jahresbericht 2014. Nationale Referenzzentrale für Pneumokokken (AGES) Resistenz und Therapie der Wahl • Penicillin G iv • Alternative: Makrolide iv; Cefazolin Pneumokokken/Impfung • Polysaccharidimpfstoff – 23-valenter Polysaccharidimpfstoff • Konjugatimpfstoff – 10-valenter Konjugatimpfstoff (Gratiskinderimpfprogramm) 13-valenter Konjugatimpfstoff Polysaccharidimpfstoff /Konjugatimpfstoff • Gereinigtes Kapselpolysaccharid-Antigene von 23 Serotypen • Kohlenhydrate schwache Antigene • Produzieren: B-Zell abhängige weitgehend über IgM vermittelte humorale Immunität • B-Zellen brauchen die Unterstützung von T-Zellen, ansonsten: - Keine Gedächniszellen - Antikörperklassenwechsel beeinträchtigt - Bildung von hochaviden Antikörpern beeinträchtigt • Immunantwort von begrenzter Dauer Polysaccharidimpfstoff /Konjugatimpfstoff • Kapselpolysaccharide an hochimmunogenes Protein gekoppelt – CRM 197 Trägerprotein (Diphterietoxin) • Zusätzliche T-Zellantwort wird generiert, dadurch: - Bildung von Gedächniszellen - Antikörperklassenwechsel - Aviditätsreifung - Induktion einer „mukosalen Immunität“ Häufigsten Serotypen bei invasiven Isolaten Österreich 2014 (AURES) • Kleinkindern bis zum 2. Lebensjahr : – Typ 15A am häufigsten • Altersgruppe der ab 60-Jährigen: – Serotypen 3, 7F, 14 • 37jähriger Patient • Bikuspide Aortenklappe • Vergrünende Streptokokken in der Blutkultur • Endokarditis der Aortenklappe Zusammenfassung • ß-hämolysierende Streptokokken und massive Krankheitsbilder – Streptococcus pyogenes = Streptokokken der Gruppe A – Nekrotisierende Fasziitis, Toxic Schock Syndrom – Schnelles Eingreifen sehr wichtig – Wichtigste: chirugische Sanierung – AB: Penicllin + Clindamycin • Pneumokokken – Sepsis, Meningitis, Pneumonie – Penicillin iv (sehr geringe Penicillinresistenz in A) – Impfung