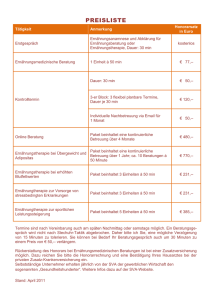
Warum wir auch nach REDOXS weiter Glutamin
Werbung

Erscheinungsort: Wien; Verlagspostamt: A-8600 Bruck/Mur – GZ 05Z036253 M Jahrgang 10, Ausgabe 3/13 Die negativen Ergebnisse der gerade publizierten REDOXS-Studie, der bislang größten multizentrischen geblindeten, randomisiert kontrollierten Studie zu Glutamin (GLN) hat in der Intensivmedizin wie ein Blitz eingeschlagen (Heyland D; N Engl J Med 3013; 368:1489). Zum ersten Mal überhaupt war die Gabe von GLN bei kritisch-kranken Patienten mit einer Verschlechterung der Prognose assoziiert. Was ist falsch gelaufen? Wir beginnen langsam zu verstehen, dass diese negativen Ergebnisse Folge einer Kombination von bislang nicht beachteten Faktoren darstellt. Wir wissen seit den frühen 80er Jahren, dass sich bei vielen kritisch-kranken Patienten eine Depletion des GLN ausbildet und dass die niedrigen Plasmaspiegel einen unabhängigen Risikofaktor für die Mortalität darstellen (Wernermann J; Curr Opin Anaesthesiol 2008; 21:155). REDOXS wurde nach Analyse einer größeren Zahl von randomisierten Studien zur GLN-Supplementierung, die zu positiven Ergebnissen geführt hatten, geplant (Heyland D; Proc Nutr Soc 2006; 65:250). INHALT ISSN 2227-8524 Warum wir auch nach REDOXS weiter Glutamin verwenden sollten… © MM Berger, CHUV Burn ICU Im Jahre 2005 war die allgemeine Meinung, dass eine frühzeitige Verabfolgung einer „ausreichenden“, also einer höheren Dosis von GLN, den Patienten noch besser nützen könnte. Daher wurde die REDOXS-Studie mit einem gegenüber allen früheren Untersuchungen abweichenden Protokoll geplant. In einem 2*2 faktoriellen Design wurde die Gabe von GLN, GLN plus Antioxidantien (vor allem Selen), nur Antioxidantien mit Placebo verglichen. Nur Pa- Glutamin bei Intensivpatienten • Gewichtsreduktion durch Wasser • Milchprodukte und DiabetesRisiko unter der Lupe • Stevia als Süßstoff • Soft-Drinks und Nierensteine • Lebensmittel-bedingte Infektionen • Ernährungstherapie in der Onkologie wirkt • Ernährungsteams • Mitteilungen der AKE, DGEM und SSNC/GESKES • Kongresse und Veranstaltungen www.nutrition-news.cc | Archiv: www.medicom.cc ©Andres Rodriguez - Fotolia.com Nutrition-News ab sofort auf allen Symbolbild, ©Fotolia.com Tablet-PCs * *) iPad Samsung Galaxy Tab Sony Tablet S Acer Iconia Tab Acer Transformer Google Nexus HTC Flyer Motorola Xoom Amazon Kindle Fire RIM Blackberry Playbook TABLET APP APP jetzt kostenlos abholen: os nl te s ko www.medicom.cc AppStore GooglePlayStore Glutamin bei Intensivpatienten A randomized trial of glutamine and antioxidants in critically ill patients. Heyland D, Muscedere J, Wischmeyer PE, Cook D, Jones G, Albert M, Elke G, Berger MM, Day AG, Canadian Critical Care Trials Group. N Engl N Engl J Med 2013; 368(16): 1489-97 Kingston General Hospital, Kingston, ON, Canada. BACKGROUND: Critically ill patients have considerable oxidative stress. Glutamine and antioxidant supplementation may offer therapeutic benefit, although current data are conflicting. METHODS: In this blinded 2-by-2 factorial trial, we randomly assigned 1223 critically ill adults in 40 intensive care units (ICUs) in Canada, the United States and Europe, who had multiorgan failure and were receiving mechanical ventilation to receive supplements of glutamine, antioxidants, both, or placebo. Supplements were started within 24 hours after admission to the ICU and were provided both intravenously and enterally. The primary outcome was 28-day mortality. Because of the interim-analysis plan, a P value < 0.044 at the final analysis was considered to indicate statistical significance. RESULTS: There was a trend toward increased mortality at 28 days tienten mit mindestens zwei Organversagen wurden innerhalb der ersten 24 Stunden nach Aufnahme in die Studie inkludiert, wobei die Supplementierung über den gesamten Intensivaufenthalt bzw. über 28 Tage erfolgt ist. Dieser Zeitablauf der Verabreichung von GLN und der Schweregrad der Erkrankung hat sich grundsätzlich von den vorhergehenden Studien unterschieden, in denen GLN mit einer parenteralen oder enteralen Ernährung bei stabilen Patienten verabreicht wurde. In der REDOXS-Studie waren 93,5% der Patienten im Schock und 36,3% hatten ein Nierenversagen (wobei letzteres als Warnhinweis vom Hersteller gegen die Verwendung von GLN angegeben wird). Unglücklicherweise waren, wenn man die Anzahl der Organversagen betrachtet, signifikant mehr Patienten mit > 3 Organversagen in der GLN-Gruppe (30,6% gegenüber 24,2%, p = 0,015), was für sich betrachtet ausreichend wä- among patients who received glutamine as compared with those who did not receive glutamine (32.4% vs. 27.2%; adjusted odds ratio, 1.28; 95% confidence interval [CI], 1.00 to 1.64; P=0.05). In-hospital mortality and mortality at 6 months were significantly higher among those who received glutamine than among those who did not. Glutamine had no effect on rates of organ failure or infectious complications. Antioxidants had no effect on 28-day-mortality (30.8%, vs. 28.8% with no antioxidants; adjusted odds ratio, 1.09; 95% CI, 0.86 to 1.40; P=0.48) or any other secondary end point. There were no differences among the groups with respect to serious adverse events (P=0.83). CONCLUSIONS: Early provision of glutamine or antioxidants did not improve clinical outcomes, and glutamine was associated with an increase in mortality among critically ill patients with multiorgan failure. re, um die höhere Mortalität in dieser Gruppe zu erklären. Zudem wird GLN vorwiegend in der Niere verwertet: Sowohl das akute als auch das chronische Nierenversagen verändert die metabolischen Funktionen dieses Organs, darunter auch die Synthese und Verstoffwechselung von GLN. Ein anderer schwerwiegender Unterschied der neuen Studie lag darin, dass GLN von der Ernährung getrennt verabreicht wurde und nicht, wie in allen vorhergehenden Studien, als Komponente der verwendeten Nährlösungen. Auch war die Dosis von GLN in dieser Studie wesentlich höher: Die kombinierte enterale und intravenöse Supplementierung mit GLN resultierte in einer Gesamtdosis von 0,78 g GLN/kg KG/Tag. Zusätzlich wurde in dieser Studie die Mehrzahl der Patienten mangelhaft ernährt, während sie meist die volle GLNDosis erhielten. Bei 41% der Patienten wurde weniger als 33% des vorgeschriebenen Energieziels verabreicht, nur 24% Nr. 3, 2013 der Patienten erhielten > 66% davon (Heyland D; unpublizierte Daten). Schließlich wurden bei einigen Patienten, bei denen diese Spiegel gemessen wurden, sehr hohe Konzentrationen von GLN im Plasma bei der Aufnahme nachgewiesen. Derartig erhöhte GLNPlasmakonzentrationen sind mit einer schlechten Prognose assoziiert (Rodas P; Clin Sci 2012; 122:591). Offensichtlich wäre die Möglichkeit einer Akutbestimmung der GLN-Spiegel Voraussetzung für eine adäquate Therapiesteuerung für dieses exogene Substrat. Um die Ergebnisse der REDOXS-Studie besser verstehen zu können, ist es hilfreich, zwei frühere europäische GLN-Studien mit ebenfalls enttäuschenden Ergebnissen zu analysieren: Die erste, die skandinavische GLN-Studie, hatte 413 Patienten eingeschlossen und war durch eine sehr langsame Patienteninklusion in der Untersuchung gekennzeichnet: Die Patienten wurden innerhalb der ersten drei Tage nach Aufnahme entweder enteral oder parente- Glutamin bei Intensivpatienten ral ernährt und dann in eine GLNGruppe (0,28 g GLN/kg KG/Tag, also eine Dosis, die etwas unter der empfohlenen von 0,35 g/kg KG/Tag liegt, über die gesamte Intensivaufenthaltsdauer) oder Plazebo-Gruppe randomisiert (Wernermann J; Acta Anaesthesiol Scand 2011; 55:812). Unter der intravenösen GLN-Supplementierung wurde in der per-protocol-Analyse eine Verminderung der Mortalität beobachtet, während das primäre Studienziel, die Besserung im SOFA-Score, nicht erreicht wurde. Die zweite, die schottische Studie mit dem Acronym SIGNET, hatte auch ein 2*2 faktorielles Design eingesetzt und 502 Patienten mit gastrointestinalem Versagen eingeschlossen (Andrews P; BMJ 2011; 342:d1543). Die Patienten wurden randomisiert in Gruppen, die entweder eine parenterale Dosis von 20,2 g GLN, oder 500 µg Selen, oder beides im Vergleich zu Plazebo erhielten. Diese Studie weist einige Schwächen auf, darunter die Tatsache, dass ein großer Teil der Patienten nicht die vollständige GLN-Dosis erhalten hatte und das nur über einen kurzen Zeitraum. Im Endeffekt wurde in beiden Studien eine niedrige oder unzureichende Dosis von GLN verabfolgt. In der Selen-Gruppe von SIGNET wurde eine Reduktion der infektiösen Komplikationen nur bei jenen Patienten beobachtet, die das Supplement länger als fünf Tage erhielten (OR 0,53 (0,30 0,93), während für GLN unabhängig von der Verabreichungsdauer kein Effekt nachweisbar war. In der REDOXS-Studie hatte eine Selen-Supplementierung weder positive noch negative Auswirkungen, was möglicherweise dadurch erklärt werden kann, dass die nordamerikanische Bevölkerung ausreichende Selen-Speicher und damit normale Plasmakonzentrationen bei der Aufnahme aufweist, gegenüber einer grenzwertigen Selen-Versorgung der europäischen Bevölkerung (Rayman M; Lancet 2012; 379:1256). Tatsächlich könnte die Zufuhr überhöhter Mengen von GLN nicht harmlos sein. Nebenwirkungen wurden bei verschiedenen Personengruppen, wie Body-Buildern, die über einen langen Zeitraum hohe Dosen (40 g/Tag) zu sich nehmen, beobachtet (Holecek M; JPEN 2013; e-pub). Bezüglich einer Langzeitgabe hoher GLN-Dosen wurden verschiedene Bedenken geäußert. Dazu gehören eine Kompetition des Transportes mit anderen Aminosäuren in die Zelle (geänderte Verteilung zwischen Geweben, Resorption in Niere und Darm), eine Störung des endogenen GLN-Stoffwechsels und Steigerung der Glutamatund Ammoniak-Produktion, mit Störung der Ammoniak-Detoxifikation, einer Änderung des Plasmamusters von Aminosäuren und schließlich auch ein nicht definierter Einfluss einer chronischen GLN-Zufuhr auf das Immunsystem (Holecek M; JPEN 2013; e-pub). Eine Pharmakonutrition mit einzelnen hochdosierten Nährstoffen ist also nicht harmlos und sollte daher mit Vorsicht gehandhabt werden. Wenn man REDOXS und Probleme bei Gesunden betrachtet, muss man weitere Untersuchungen fordern: Es besteht kein Zweifel daran, dass ein GLN-Mangelzustand ausgeglichen werden sollte, wie das in vielen Studien gezeigt wurde. Eine Supplementierung dagegen jenseits einer Ernährungsdosis solle jedoch nur mit Vorsicht getestet werden. Haben wir nun ausreichende Argumente in die eine oder andere Richtung? Es gibt nun zu GLN drei große Studien mit entweder neutralen oder negativen Ergebnissen, die sehr stark eine MetaAnalyse beeinflussen, was erklärt, warum in der jüngsten - im Gegensatz zu früheren Meta-Analysen - keine signifikante Reduktion der Mortalität gezeigt werden konnte (Bollhalder L; Clin Nutr 2013; 32:213). Jedoch ist auch in dieser Analyse der günstige Effekt auf Nr. 3, 2013 infektiöse Komplikationen und die Aufenthaltsdauer bestätigt worden. REDOXS entwertet nicht die positiven Ergebnisse vorhergehender RCTs, in denen ernährungstherapeutische Dosierungen von GLN als Komponente der Ernährungstherapie bei zuvor stabilisierten Intensivpatienten untersucht wurden (Heyland D; JPEN 2013; 37:442). Diese Aussage wird unterstützt durch eine neue italienische medizinisch-ökonomische Studie, in der die Verwendung von GLN in der parenteralen Ernährung stark befürwortet wird (Pradelli L; Int J Technol Assess Health Care 2012; 28:22): Die Mehrkosten für GLN wurden wettgemacht durch Einsparungen bei den ICU- und Antibiotika-Kosten. Derartige Ergebnisse können nur generiert werden, wenn „das Ernährungskonzept GLN“ auch wirksam ist. Zusammenfassend kann die frühe Gabe von überhöhten, „pharmakologischen“ Dosen von GLN bei Patienten mit Multiorganversagen nicht befürwortet werden. Trotz der nunmehrigen Abschwächung der Evidenz in der Meta-Analyse durch REDOXS ist jedoch die derzeitige Empfehlung der Dosis von 0,35 g/ kg KG/Tag GLN mit der parenteralen Ernährung von stabilisierten Intensivpatienten weiterhin gültig, ebenso wie die enterale Supplementierung bei Trauma- und Verbrennungs-Patienten, Erkrankungsgruppen, bei denen sich ausgeprägte GLN-Mangelzustände ausbilden (Singer P; Clin Nutr 2009; 28:387). Interessenskonflikte: Die Autorin hat Vortragshonorare und Forschungsförderungen von verschiedenen Ernährungsfirmen (Aguettant, Baxter, B. Braun, FreseniusKabi AG, Nestle Medical Nutrition, Novartis) erhalten Prof. Dr. Mette M. Berger Service of Adult Intensive Care Medicine & Burns Lausanne University Hospital [email protected] Gewichtsreduktion durch Wasser Wasser trinken und Übergewicht Überflüssige Pfunde einfach wegspülen? Association between water consumption and body weight outcomes: A systematic review. Muckelbauer R, Sarganas G, Grüneis A, Müller-Nordhorn J. Am J Clin Nutr 2013; first published ahead of print June 26, 2013 as doi: 10.3945/ajcn.112.055061 Berlin School of Public Health, Charité University Medical Center Berlin, Berlin, Germany. BACKGROUND: Drinking water is often applied as a dietary means for weight loss and overweight/obesity prevention, but no evidence-based recommendation exists for this indication. OBJECTIVE: We summarized the existing evidence on the association between water consumption and body weight outcomes in adults of any body weight status. DESIGN: In a systematic review, we retrieved studies from 4 electronic databases (MEDLINE, EMBASE, CINAHL, and COCHRANE), crossreferences by PubMed functions and hand-searching, and experts’ recommendations. Any type of study including adults aged >18 y that reported the association between daily water consumption and any weight-related outcome, such as body weight, body mass index, or body weight classifications, was eligible. RESULTS: Of 4963 retrieved records, 11 original studies and 2 systematic reviews were included. In participants dieting for weight In ihrem aktuellen Beitrag geben Muckelbauer und Mitarbeiter eine systematische Übersicht über die Beziehung zwischen Trinkverhalten und Prävention bzw. Therapie von Übergewicht. Insgesamt wurden in die Analyse elf Originalarbeiten und zwei systematische Reviews einbezogen. Die Arbeiten entstammen den Jahren 2003 bis 2012. Bei den der Analyse zugrunde liegenden Originalarbeiten handelt es sich um insgesamt fünf Longitudinal-Studien (drei mit einem Beobachtungszeitraum > 12 Wochen, zwei mit einem Beobachtungszeitraum < 12 Wochen und sechs Querschnitts-Studien (zwei davon mit direk- loss or maintenance, a randomized controlled trial, a nonrandomized controlled trial, and an observational longitudinal study showed that increased water consumption, in addition to a program for weight loss or maintenance, reduced body weight after 3–12 mo compared with such a program alone. In mixed-weight populations not primarily dieting for weight loss or maintenance, 2 short-term randomized trials showed no effect of water consumption on body weight; 6 cross-sectional studies showed inconsistent results. CONCLUSIONS: Studies of individuals dieting for weight loss or maintenance suggest a weight-reducing effect of increased water consumption, whereas studies in general mixed-weight populations yielded inconsistent results. The evidence for this association is still low, mostly because of the lack of good-quality studies. This trial was registered at www.crd.york.ac.uk/Prospero as CRD42012002585. tem Bezug auf das Trinken von Leitungswasser oder Mineralwasser). Bei den drei Longitudinal-Studien mit einem Beobachtungszeitraum > 12 Wochen wurden mehrheitlich Frauen untersucht, die Zahl der insgesamt eingeschlossenen Probandinnen war eher gering (ca. 225). Eine dieser randomisierten, kontrollierten Studien unter einer hypokalorischen Diät zeigte, dass die Probandinnen, die zusätzlich jeweils 0,5 L Wasser vor einer der drei Hauptmahlzeiten tranken, nach zwölf Wochen eine um ca. 2 kg höhere Gewichtsreduktion aufwiesen als die Probandinnen mit unverändertem Trinkverhalten. Die Querschnitts-Studien zur Nr. 3, 2013 Beziehung von Trinkverhalten und Körpergewicht bzw. Körperzusammensetzung (Fettmasse/fettfreie Masse) ergaben keine konsistenten Ergebnisse. Aus diesen Studien wird deutlich, dass das Trinkverhalten in den meisten bisherigen diätetischen Interventions-Studien viel zu wenig und meist nicht systematisch und wenig detailliert berücksichtigt wurde. Das hängt sicherlich damit zusammen, dass Wasser als der nach wie vor bedeutendste Durstlöscher und hauptsächlich als Lösungs- und Transportmittel in unserem Körper angesehen wird. Gewichtsreduktion durch Wasser Tierexperimentelle Untersuchungen aus den 80er Jahren zeigten allerdings bereits, dass Änderungen in der Osmolarität (der Konzentration von gelösten Teilchen in einem Liter Wasser) des Blutes signifikante Effekte auf die Regulation wichtiger Stoffwechselwege haben (Haussinger D; Biochem J 1996; 313:697; Lang F; Physiol Rev 1998; 78:247). Etwas vereinfacht dargestellt, kam es während einer Perfusion der isolierten Rattenleber mit einem hypoosmolaren Medium zur Aufnahme von Wasser in die Zellen, gefolgt von einer Volumenzunahme von ca. 10%, die wiederum assoziiert war mit einer Aktivierung anaboler Stoffwechselvorgänge wie Gluconeogenese, Lipogenese und Proteinbiosynthese. Umgekehrt führte die Perfusion der isolierten Rattenleber mit einem hyperosmolaren Medium zur Abgabe von Wasser aus den Zellen, gefolgt von einer Volumenabnahme von ca. 10%, die nun assoziiert war mit einer Aktivierung kataboler Stoffwechselvorgänge wie Glycolyse, Lipolyse und Proteolyse. Später konnte gezeigt werden, dass alle osmotisch aktiven Gewebe (z. B. Muskel und Haut) diesem Muster folgen. Auch könnte nachgewiesen werden, dass eine optimale Insulinwirkung an die Aufnahme von Wasser in die Insulin-abhängigen Organe geknüpft ist und dass eine Blockade dieser Wasserbewegung zu einer verminderten Insulinwirkung führt. Unsere Gruppe konnte in klinischen Studien zeigen, dass das Trinken von 0,5 L Zimmer-warmem (22 °C) Leitungswasser nach 12 Stunden Nahrungskarenz bei gesunden normalgewichtigen Männern und Frauen innerhalb von zehn Minuten zu einer deutlichen Steigerung des Energieumsatzes (+ 30%) führte und dass dieser Effekt mehr als 60 Minuten anhielt. Der Effekt war 1) geringer, aber noch deutlich präsent nach dem Trinken von Körper-warmem (37 °C) Leitungswas- ser (vermindert um den für das Aufwärmen notwendigen Betrag), 2) nahezu unterdrückt unter partieller ß-Blockade und 3) deutlich vermindert nach dem Trinken von 0,5 L isotoner KochsalzLösung. Interessanterweise war der erhöhte Energieumsatz bei den Männern mit einem deutlich erhöhten Umsatz an Fetten, bei den Frauen von Kohlenhydraten verbunden. Hochgerechnet auf das Trinken von täglich 2 L Wasser im nüchternen Zustand ergab sich ein zusätzlicher Energieverbrauch von täglich ca. 100 kcal. Aus diesen Ergebnissen schlossen wir auf einen Wasser-induzierten thermogenen Effekt, vermittelt über einen möglicherweise durch die Leber induzierten osmo-sympathischen Reflex (Boschmann M; J Clin Endocrinol & Metab 2003; 88:6015; Boschmann M; J Clin Endocrinol & Metab 2007; 92:3334). Mittlerweile gibt es nicht nur tierexperimentelle, sondern auch klinische Beweise für solch einen Reflex (Lechner SG; Neuron 2011; 69:332; May M; PLoS One 2011; 6:e25898). Erste Ergebnisse deuten darauf hin, dass bei Männern die sympathische, bei Frauen die osmotische Komponente dieses Reflexes ausgeprägter ist. Insgesamt zeigt sich, dass das Trinken von Wasser in jedem Falle eine positive Wirkung auf den Stoffwechsel hat. Diese scheint aber abhängig davon zu sein, ob das Wasser im nüchternen Zustand oder vor bzw. während einer Mahlzeit getrunken wird. Im nüchternen Zustand wird eher Energie verbraucht, beim Trinken von Wasser kurz vor oder während des Essens möglicherweise die Wirkung von Insulin verbessert. Klinische Beweise dafür stehen bisher aus. Möglicherweise trägt aber der thermogene Effekt von Wasser unter einer hypokalorischen Diät bzw. beim Fasten dazu bei, dass das Trinken von einer ausreichenden Menge Wasser, mindesNr. 3, 2013 tens 2 L, zu einer größeren Gewichtsabnahme führt. Dass das Trinken von Wasser vor der Mahlzeit bereits zu einer Magendehnung und damit zu einem reduzierten Hungergefühl beiträgt, ist sicherlich auch bedeutsam. Es wäre auch zu prüfen, ob gerade der verstärkte Konsum von isotonischen/isoosmolaren oder hypertonischen/hyperosmolaren Getränken, speziell bei Jugendlichen, die Osmoregulation während und nach einer Mahlzeit so beeinträchtigt, dass die postprandiale Insulinsensitivität vermindert wird. Zur Klärung der möglichen, von Wasser induzierten Effekte und deren Mechanismen, speziell zur Prävention von Übergewicht bzw. Therapie von Adipositas, sind jedoch größere longitudinale Studien unter klar definierten und kontrollierten Bedingungen sowohl an gesunden, normalgewichtigen Männern und Frauen als auch an Übergewichtigen/Adipösen ohne und mit beispielsweise metabolischem Syndrom bzw. an jüngeren und älteren Probanden notwendig. Bei den Adipösen muss man sicherlich auch differenzieren, ob sie noch in der dynamischen oder schon statischen Entwicklungsphase sind und wie lange die Adipositas bereits besteht. Für pauschale Empfehlungen zum Trinken von Wasser ist es daher noch zu früh. Interessenskonflikte: Keine Dr. Michael Boschmann Koordinator und Leiter von Klinischen Interventionsstudien am Experimental & Clinical Research Center (ECRC) Eine Kooperation zwischen Charité Universitätsmedizin Berlin und Max-Delbrück-Centrum für Molekulare Medizin, Berlin [email protected] Milchprodukte und Diabetes-Risiko Milchprodukte und Diabetes-Risiko unter der Lupe The amount and type of dairy product intake and incident type 2 diabetes: Results from the EPIC-InterAct Study. Sluijs I, Forouhi NG, Beulens JW, van der Schouw YT, Agnoli C, Arriola L, Balkau B, Barricarte A, Boeing H, Bueno-de-Mesquita HB, Clavel-Chapelon F, Crowe FL, de Lauzon-Guillain B, Drogan D, Franks PW, Gavrila D, Gonzalez C, Halkjaer J, Kaaks R, Moskal A, Nilsson P, Overvad K, Palli D, Panico S, Quirós JR, Ricceri F, Rinaldi S, Rolandsson O, Sacerdote C, Sánchez MJ, Slimani N, Spijkerman AM, Teucher B, Tjonneland A, Tormo MJ, Tumino R, van der A DL, Sharp SJ, Langenberg C, Feskens EJ, Riboli E, Wareham NJ on behalf of The InterAct Consortium. Am J Clin Nutr 2012; 96(2): 382-90 University Medical Center Utrecht, Netherlands. RESULTS: Intake of total dairy products was not associated with BACKGROUND: Dairy product intake may be inversely associated with risk of type 2 diabetes, but the evidence is inconclusive for total diabetes (HR for the comparison of the highest with the lowest quintile of total dairy products: 1.01; 95% CI: 0.83, 1.34; P-trend = 0.92) dairy products and sparse for types of dairy products. OBJECTIVE: The objective was to investigate the prospective as- in an analysis adjusted for age, sex, BMI, diabetes risk factors, educasociation of total dairy products and different dairy subtypes with in- tion, and dietary factors. Of the dairy subtypes, cheese intake tended cidence of diabetes in populations with marked variation of intake of to have an inverse association with diabetes (HR: 0.88; 95% CI: 0.76, 1.02; P-trend = 0.01), and a higher combined intake of fermented these food groups. DESIGN: A nested case-cohort within 8 European countries of the dairy products (cheese, yogurt, and thick fermented milk) was inEuropean Prospective Investigation into Cancer and Nutrition Study (n versely associated with diabetes (HR: 0.88; 95% CI: 0.78, 0.99; = 340,234; 3.99 million person-years of follow-up) included a random P-trend = 0.02) in adjusted analyses that compared extreme quintiles. CONCLUSIONS: This large prospective study found no association subcohort (n = 16,835) and incident diabetes cases (n = 12,403). Baseline dairy product intake was assessed by using dietary question- between total dairy product intake and diabetes risk. An inverse assonaires. Country-specific Prentice-weighted Cox regression HRs were ciation of cheese intake and combined fermented dairy product intake with diabetes is suggested, which merits further study. calculated and pooled by using a random-effects meta-analysis. Diese neue, vom InterAct-Konsortium veröffentlichte Arbeit untersuchte den Zusammenhang zwischen dem Konsum von Milch und Milchprodukten und dem Risiko für die Entwicklung eines Typ-2 Diabetes. Die Grundlage für diese Analyse lieferten die Daten von mehr als 340.000 Teilnehmern von EPIC-Kohorten aus acht europäischen Ländern. Dafür wurde ein prospektives „nested“ Fall-Kontroll-Design gewählt. In die Auswertung gingen 12.403 Personen mit verifiziertem, im Beobachtungszeitraum neu aufgetretenem Typ-2 Diabetes mellitus sowie 16.835 Kontrollpersonen ohne Hinweis für Diabetes ein. Das Hauptergebnis dieser Arbeit war, dass kein Zusammenhang zwischen dem Verzehr von Milch und Milchprodukten und dem Diabetesrisiko erkennbar war. gewicht/Adipositas, daneben gibt es zahlreiche Hinweise, dass Nahrungskomponenten per se das Diabetesrisiko modulieren können. Diese Studie liefert damit einen wichtigen Beitrag zur aktuellen Diskussion, welche Ernährung bzw. Ernährungskomponenten das Risiko für Typ-2 Diabetes beeinflussen. Dieses Thema gewinnt nicht zuletzt dadurch an Bedeutung, weil die Zahl der Menschen mit dieser Stoffwechselerkrankung in den westlichen Industrieländern weiterhin kontinuierlich ansteigt und inzwischen 8 bis 10% der Gesamtpopulation betrifft. Hauptrisikofaktor ist unverändert Über- Die Studie verdient deshalb besondere Beachtung, weil sie eine vergleichsweise große Stichprobe umfasst und sehr sorgfältig ausgewertet wurde. Wichtig ist in diesem Zusammenhang der Hinweis, dass es bereits eine ganze Reihe von Studien zu dieser Thematik gibt, die aber meist deutlich kleiner waren und für kürzere Zeit liefen. Die Mehrzahl dieser Studien hatte eine inverse Beziehung zwischen Milchkonsum und Risiko für Typ-2 Diabetes ge- Nr. 3, 2013 Milchprodukte und Diabetes-Risiko zeigt; allerdings waren die Ergebnisse insgesamt eher inkonsistent, wenn nicht sogar widersprüchlich. Da der Milchkonsum weltweit erheblich variiert, nicht zuletzt wegen der ungleichen Verteilung der Laktose-Unverträglichkeit, ist diese Studie für uns deshalb wertvoll, weil sie in Europa durchgeführt wurde. Interessant war beim direkten Vergleich zwischen diesen acht europäischen Ländern, dass es innerhalb Europas offensichtlich erhebliche Unterschiede im Verzehr von Milch und Milchprodukten gibt. Die höchste Aufnahme von Milch und Milchprodukten fand sich in Großbritannien, den Niederlanden und Schweden, während Deutschland, Frankreich und Italien entgegen der subjektiven Wahrnehmung am unteren Ende der Rangliste landeten. Erwartungsgemäß fand sich in Frankreich und Italien der größte Käseverzehr, dagegen wurde im Norden Europas deutlich mehr Joghurt konsumiert. Erwähnenswert ist auch, dass Frauen im Durchschnitt mehr Milch und Milchprodukte pro Tag verzehren als Männer (307 vs. 250 g/Tag, p < 0,001). Die Personen mit hohem Konsum von Milch und Milchprodukten waren außerdem körperlich aktiver und hatten einen etwas niedrigeren BMI als Personen mit niedrigem Konsum. Im Hinblick auf den primären Endpunkt, das Neuauftreten eines Typ-2 Diabetes mellitus, zeigte sich zwischen der Quintile mit dem höchsten Verzehr von Milch und Milchprodukten und der niedrigsten Quintile kein Unterschied im Diabetesrisiko (HR 1,01), selbst wenn für zahlreiche potenzielle Störfaktoren adjustiert wurde. Die Unterteilung in einzelne Milchkomponenten wie Trinkmilch, Käse und fermentierte Milchprodukte insgesamt ergab weitere interessante Befunde. So war ein hoher Käseverzehr mit einem etwas niedrigeren Diabetesrisiko assoziiert (HR 0,88; p = 0,01). Die Kombination von Käse, Joghurt und fermentierter © siepmannH_pixelio.de Dickmilch war ebenfalls mit einem geringeren Diabetesrisiko verknüpft (HR 0,88; p = 0,02). Adjustierung für zahlreiche potenzielle Einflussfaktoren wie BMI, Geschlecht, Bewegung, Bildung, Rauchen, Hypertonie, Alkohol, aber auch einzelne Milchbestandteile wie Kalzium, Magnesium und Vitamin D hatten keinen relevanten Effekt auf diese Assoziationen. Lediglich bei Berücksichtigung der Zufuhr gesättigter Fette fand sich eine geringe Abschwächung der inversen Beziehung zwischen Käseverzehr und Diabetesrisiko (HR 0,92). Obwohl ca. zwei Drittel des Konsums von Milchprodukten auf normale und fettreduzierte Milch zurückzuführen war, war es hauptsächlich aus methodischen Gründen nicht möglich, potenzielle Unterschiede zwischen diesen beiden Milcharten herauszuarbeiten. Andere Studien hatten immerhin bereits Hinweise erbracht, dass der Fettgehalt der Milch relevant sein könnte und vor allem fettreduzierte Milch partiell vor Diabetes schützt, während Milch insgesamt sogar zu einem geringen, nicht-signifikanten Risikoanstieg führt. Letzteres fand sich auch in der vorliegenden Auswertung. Zu dieser Frage besteht sicher noch Forschungsbedarf. Die Autoren merken selbstkritisch an, dass sie mit einer Reihe von methodischen Problemen konfrontiert waren, die vor allem durch die teilweise recht unterschiedlichen Methoden zur Erfassung der Ernährungsgewohnheiten bedingt Nr. 3, 2013 waren. Dies wird im Zusammenhang mit anderen Publikationen der EPICKohorte nicht immer so klar dargestellt. Es wurden verschiedene Sensitivitätsanalysen durchgeführt, die die Plausibilität der vorgestellten Ergebnisse im Wesentlichen bestätigten. Die Lehre daraus kann nur sein, dass wir bessere Erhebungsinstrumente brauchen, vor allem um mögliche Zusammenhänge präziser ermitteln zu können. Die allgemeine Schlussfolgerung aus dieser sehr sorgfältig durchgeführten, prospektiven Fall-Kontroll-Studie lautet, dass Milch und Milchprodukte insgesamt nicht vor Typ-2 Diabetes schützen, aber umgekehrt wohl auch nicht das Risiko erhöhen. Gleichzeitig fanden sich deutliche Hinweise, dass Käse und andere fermentierte Milchprodukte invers mit dem Risiko für Typ-2 Diabetes assoziiert sind. Trotz diverser Limitationen hat diese Analyse durchaus Konsequenzen für die Praxis der Ernährungsberatung, wenn man sich die Ernährungssituation insgesamt vor Augen führt. Die Ernährung in Europa ist immer noch durch einen sehr hohen Konsum von (rotem) Fleisch und Fleischwaren geprägt. Dies hat nach anderen Auswertungen der EPIC-Daten langfristig ungünstige Folgen für das Diabetes- und KHK-Risiko, die Gesamtmortalität sowie das Kolonkarzinomrisiko. Vor diesem Hintergrund erscheint es durchaus sinnvoll, den hohen Fleischkonsum durch die Empfehlung eines höheren Konsums von Milchprodukten zu reduzieren, zumal dies nach anderen Analysen auch mit einer zumindest gering-gradigen Senkung des Risikos für Herz-Kreislauf-Erkrankungen einhergehen könnte. Interessenskonflikte: Keine Prof. Dr. Hans Hauner Else Kröner-Fresenius-Zentrum für Ernährungsmedizin Technische Universität München [email protected] Stevia als Süßstoff Stevia – Die Lösung für alle Naschkatzen? Stevia rebaudiana Bertoni, source of a high-potency natural sweetener: A comprehensive review on the biochemical, nutritional and functional aspects. Lemus-Mondaca R, Vega-Gálvez A, Zura-Bravo L, Ah-Hen K. Food Chemistry 2012; 132:1121-1132 Department of Food Engineering, Universidad de La Serena, Av. Raúl Bitrán s/n, P.O. Box 599, La Serena, Chile Department of Mechanical Engineering, Universidad de Santiago de Chile, Av. Bdo. O’Higgins 3363, Santiago, Chile Stevia rebaudiana Bertoni, an ancient perennial shrub of South America, produces diterpene glycosides that are low calorie sweeteners, about 300 times sweeter than saccharose. Stevia extracts, besides having therapeutic properties, contain a high level of sweetening compounds, known as steviol glycosides, which are thought to possess antioxidant, antimicrobial and antifungal activity. Stevioside and rebaudioside A are the main sweetening compounds of interest. They are thermostable even at temperatures of up to 200 °C, making Die Blätter der Pflanze Stevia (Stevia rebaudiana Bertoni) enthalten Diterpenglykoside, die Steviolglykoside, mit einer Süßkraft, die in etwa der synthetischer Süßstoffe wie Aspartam entspricht. Die Steviolglykoside sind somit natürlicher Herkunft und machen sie daher als Alternative zu den bisherigen Süßstoffen interessant. Toxikologisch unbedenklich sind sie allerdings ebenfalls nicht; wie mit nahezu jeder anderen Verbindung, ob natürlichen oder synthetischen Ursprungs, können auch mit Steviolglykosiden ab einer bestimmten Dosierung unerwünschte Wirkungen hervorgerufen werden. Der von der EFSA festgelegte ADI liegt für die Steviolglykoside bei 4 mg/kg KG (EFSA Journal 2010; 8: 1537), der für Aspartam liegt im Vergleich hierzu bei 40 mg/kg KG (EFSA 2013). Die positiven Wirkungen aller Süßstoffe werden aber zunehmend kontrovers diskutiert. Vor allem ihr Beitrag zur Reduktion des Übergewichtes oder ihre them suitable for use in cooked foods. S. rebaudiana has a great potential as a new agricultural crop since consumer demand for herbal foods is increasing and proximate analysis has shown that Stevia also contains folic acid, vitamin C and all of the indispensable amino acids with the exception of tryptophan. Stevia cultivation and production would further help those who have to restrict carbohydrate intake in their diet; to enjoy the sweet taste with minimal calories. Rolle im diätetischen Management des Typ-2-Diabetes wird von manchen Autoren epidemiologischer Studien als weniger groß angegeben als bisher angenommen, oder eventuell sogar als kontraproduktiv beschrieben. Für synthetische Süßstoffe liegen zum Beispiel Ergebnisse aus einer epidemiologischen Studie vor, in der sowohl der Konsum von gezuckerten Getränken als auch derjenige von künstlich gesüßten Getränken mit einem erhöhten Risiko für Typ-2-Diabetes assoziiert war (Fagherazzi G; Am J Clin Nutr 2013; 97:517). Auch wenn es einige formale Schwächen bei dieser Studie gab, fand diese viel Beachtung, wobei die Autoren allerdings selbst schlussfolgern, dass noch entsprechende randomisierte Studien erforderlich sind, um eine kausale Verbindung zu zeigen. Für Steviolglykoside jedenfalls liegen deutlich weniger Studienergebnisse vor, die zudem noch relativ uneinheitlich sind. Die US Academy of Nutrition and Dietetics stellt in ihrer Stellungnahme (Fitch C; J Acad Nutr Diet 2012; 112: Nr. 3, 2013 739) lediglich fest, dass es zwar geringe metabolische Auswirkungen im Zusammenhang mit dem Konsum von Steviolglykosiden geben kann, vergibt allerdings nur einen Evidenzgrad II (= fair, I = good, III = limited). Neben diesen sozusagen eigentlichen Wirkungen von Steviolglykosiden berichtet der oben genannte Review von Lemus-Mondaca et al. noch von einer ganzen Reihe von weiteren Effekten, wie antimikrobieller, antioxidativer, antidiabetischer, antihypertensiver oder antikanzerogener Wirkung, um nur ein paar wenige zu nennen. Offen gestanden erscheint es dem Autor dieser Zeilen ein wenig erstaunlich, dass eine Pflanze oder ein Extrakt dieser Pflanze so viele unterschiedliche positive Wirkungen haben soll, ein genauerer Blick auf und in die zitierte Literatur zeigt aber relativ rasch, dass für die kolportierten Wirkungen nur wenig verlässliche Studienergebnisse vorliegen. Am interessantesten - aus Sicht der (klinischen) Ernährung - dürfte weiterhin Stevia als Süßstoff einzig und allein die Energie-einsparende Wirkung bei hoher Süßkraft sein. Es muss in diesem Zusammenhang aber auch festgehalten werden, dass die Süße von Steviolglykosiden der anderer synthetischer Süßstoffe nicht gleichwertig ist, da sie einige off-flavours (bitter, lakritzartig) enthält. Daher werden Steviolglykoside sehr selten als alleiniges Süßungsmittel eingesetzt, sondern meist in Kombination mit Zucker (wobei bis zu 30% des Zuckergehaltes bei gleicher Süße reduziert werden können) oder in Kombination mit anderen Süßstoffen. Süßstoffe im Allgemeinen, inzwischen auch Steviolglykoside, werden dafür kritisiert, dass sie keinen Beitrag zur Reduktion der Energieaufnahme liefern, sondern im Gegenteil durch Vortäuschen einer Zuckeraufnahme den Organismus analog zu Zucker in eine postprandiale Hypoglykämie schicken, mit den entsprechenden Folgen für die weitere Energieaufnahme. Appleton und Blundell (Physiol Behav 2007; 92:479) konnten beispielsweise an Verbrauchern mit einem häufigen Konsum von künstlichen Süßstoffen zeigen, dass offensichtlich ein Gewöhnungseffekt auftritt, der Auswirkungen auf das Appetitgefühl nach Süßstoffaufnahme hat. In einer Übersichtsarbeit zu diesem Thema (Mattes RD, Am J Clin Nutr 2009; 89:1) wird postuliert, dass nicht-nutritive Süßstoffe die Energieaufnahme fördern und damit zur Übergewichtsproblematik beitragen. Pikanterweise muss allerdings eingeräumt werden, dass viele der vermuteten Mechanismen nicht evidenzbasiert sind und dass erst langfristige, randomisierte Kontrollstudien erforderlich sind, bevor endgültige Aussagen gemacht werden können. Die Aussagen aus dem genannten Review beziehen sich auf Aspartam, Acesulfam K, Saccharin usw., für Steviolglykoside ist die Evidenz noch weitaus schwächer. mittelzusatzstoff zugelassen sind, während die Stevia-Pflanze als solche weiterhin in Europa nicht verkehrsfähig ist. Studien, die sich auf die Pflanze oder relativ unspezifizierte Pflanzenextrakte beziehen, sollten nicht auf den Zusatzstoff E960 übertragen werden. Ein Beispiel für eine Reihe von möglichen Wirkungen weiterer Inhaltsstoffe der Steviapflanze findet sich in der Arbeit von Shivanna ( J Diabetes Complications 2013; 27:103), die in der Pflanze ein großes Potential bei der Linderung von Leber- und Nierenschäden diabetischer Ratten zusätzlich zu den hypoglykämischen Effekten sehen. Sie haben aber hierfür entweder pulverisierte, getrocknete Steviablätter oder polyphenolreiche Extrakte verwendet, beide haben mit dem zugelassenen Zusatzstoff nichts zu tun. Interessenskonflikte: Keine Univ.-Prof. Dr. Jürgen König Abschließend ist zu beachten, dass in Europa nur Steviolglykoside in hochreiner Form (mindestens 95%) als Lebens- Nr. 3, 2013 Department für Ernährungswissenschaften der Universität Wien [email protected] Soft-Drinks und Nierensteine Erhöhen Soft-Drinks das Nierensteinrisiko? Soda and Other Beverages and the Risk of Kidney Stones. Ferraro PM, Taylor EN, Gambaro G, Curhan GC. Clin J Am Soc Nephrol. 2013; 8: 1384-95 Division of Nephrology-Renal Program, Department of Internal Medicine and Medical Specialties, Catholic University of the Sacred Heart, Rome, Italy. BACKGROUND AND OBJECTIVES: Not all fluids may be equally beneficial for reducing the risk of kidney stones. In particular, it is not clear whether sugar and artificially sweetened soda increase the risk. DESIGN, SETTING, PARTICIPANTS, & MEASUREMENTS: We prospectively analyzed the association between intake of several types of beverages and incidence of kidney stones in three large ongoing cohort studies. Information on consumption of beverages and development of kidney stones was collected by validated questionnaires. RESULTS: The analysis involved 194,095 participants; over a median follow-up of more than 8 years, 4462 incident cases occurred. There was a 23% higher risk of developing kidney stones in the highest category of consumption of sugar-sweetened cola compared with Vorbeugen ist besser als Heilen – bei wenigen Menschen wird dieser banale Satz mehr Resonanz finden als bei Patienten nach einer Nierenkolik, die sich nur sehr ungern an die damit einhergehenden Empfindungen erinnern. "Viel trinken" ist die unbestrittene Empfehlung zur Reduktion künftiger Koliken; nur über das "Was" herrscht Unsicherheit. Entsprechend dem Trend der Zeit gelten Fruchtsäfte als "gesund"; die darin enthaltene Zitronensäure soll darüber hinaus helfen, Kalzium im Harn zu binden und damit eine Ausfällung von Nierensteinen verhindern (Wasser hat bekanntlich keine Lobby und einen variablen Kalziumgehalt). In ihrer nunmehr vorliegenden Studie versuchen Ferraro und Mitarbeiter anhand der Analyse der Daten dreier großer longitudinaler Studien, der Health Professionals Follow-Up Study (42.991 the lowest category (P for trend=0.02) and a 33% higher risk of developing kidney stones for sugar-sweetened noncola (P for trend=0.003); there was a marginally significant higher risk of developing kidney stones for artificially sweetened noncola (P for trend=0.05). Also, there was an 18% higher risk for punch (P for trend=0.04) and lower risks of 26% for caffeinated coffee (P for trend<0.001), 16% for decaffeinated coffee (P for trend=0.01), 11% for tea (P for trend=0.02), 31%33% for wine (P for trend<0.005), 41% for beer (P for trend<0.001), and 12% for orange juice (P for trend=0.004). CONCLUSIONS: Consumption of sugar-sweetened soda and punch is associated with a higher risk of stone formation, whereas consumption of coffee, tea, beer, wine, and orange juice is associated with a lower risk. Männer), der Nurses Health Study I (62.252 Frauen) und der Nurses Health Study II (88.852 Frauen), das Risiko für die Entwicklung von Nierensteinen mit dem Konsum unterschiedlicher Erfrischungsgetränke statistisch in Beziehung zu setzen. Die hauptsächlichen Schlussfolgerungen bestehen darin, dass der Genuss von mit Zucker gesüßten Limonaden und Cola-Getränken mit einem höheren Risiko eines Nierensteinleidens einhergeht, während der Konsum von Kaffee, Tee, Bier, Wein und Orangensaft dieses erniedrigt und mit künstlichen Süßstoffen versetzte „light“-Getränke und Obstgetränke, wie Apfel- oder Grapefruit-Saft, keinen Einfluss haben. Aus dieser Analyse kann allenfalls eine Assoziation, jedoch kein kausaler Zusammenhang, abgeleitet werden. Nr. 3, 2013 Auch finden sich Schwächen in der nur unzureichend beschriebenen Methode der statistischen Auswertung und es ist nicht klar, ob die untersuchte Population im Vergleich zur Gesamtbevölkerung überhaupt repräsentativ ist, zumal sie ausschließlich aus Gesundheitsberufen rekrutiert ist. Trotz der hohen Zahl an Studienteilnehmern ist die Anzahl der Fälle mit Nierensteinen gering; eine chemische Analyse der Steine erfolgte nicht, und die individuellen Kohorten sind inhomogen. Die Ergebnisse sind im Kontext anderer Studien zu sehen, welche unterschiedliche Beeinflussung des Nierensteinrisikos durch verschiedene Getränke und vor allem auch Alkohol nachgewiesen haben. Der protektive Effekt von Kaffee und Tee wird meist auf den Gehalt von Coffein zurückgeführt, das die Diurese und Ausschei- Soft-Drinks und Nierensteine dung von Magnesium und Kalium erhöht. Allerdings war in der vorliegenden Studie der günstige Effekt auch bei Konsum von dekoffeiniertem Kaffee nachweisbar. Eine Differenzierung der Soda-Getränke in coffeinhältig und nicht-coffeinhältig ist hier leider nicht erfolgt. Der protektive Effekt von Alkohol wird durch seine diuretische Wirkung über Suppression von ADH, jener von Orangensaft mit dem hohen Gehalt an Natriumzitrat erklärt. Verschiedene Faktoren könnten ein erhöhtes lithogenes Risiko durch Fruktose erklären. Fruktose steigert die Harnausscheidung von Oxalat, Harnsäure und Kalzium, und könnte damit sowohl die Bildung von Oxalat- als auch von Urat-Steinen erhöhen. Fruktose könnte aber auch indirekt über Steigerung anderer lithogener Risikofaktoren, wie Adipositas oder Gicht, die Steinbildung begünstigen. Fruktose-Konsum selbst ist ein unabhängiger Risikofaktor für Nierenerkrankungen, möglicherweise auch durch damit einhergehende Endothelschäden (Choi ME; JASN 2009; 20:457). Andererseits sind Nierensteine auch ein Risikofaktor für eine chronische Niereninsuffizienz (Rule C; JASN 2009; 4:804). Fruktose könnte damit direkt und indirekt an der heute zu beobachtenden „Epidemie“ des chronischen Nierenversagens beteiligt sein. Zuckerhältige Soda-Getränke mit ihrem breiten Spektrum an Nebenwirkungen und insbesondere als Risikofaktoren für die Adipositas, das metabolische Syndrom und die Steigerung anderer kardiovaskulärer Risikofaktoren, wie Hypertonie, sind weltweit zu einem schwerwiegenden Gesundheitsproblem geworden. Die möglichen ne- gativen Auswirkungen auf die Niere und auch die Bildung von Nierensteinen unterstützen die Notwendigkeit präventive gesundheitspolitische Maßnahmen zu setzen. Aber auch bei Cola-Getränken und gezuckerten Limonaden muss man wohl zugestehen, dass „die Dosis das Gift macht“. Leider ist dieser quantitative Aspekt aus methodischen Gründen in dieser Analyse zu kurz gekommen. Die Ergebnisse beziehen sich auf Personen, die mehr als ein Getränk/Tag (> ca. 250 mL) getrunken haben. In Anbetracht der Tatsache, dass beispielsweise mehr als 20 Millionen Amerikaner mehr als zwei Liter Cola-Getränke pro Tag trinken, könnte die gesundheitspolitische Bedeutung auch dieser möglichen lithogenen Nebenwirkung von gesüßten Getränken durchaus relevant sein. Bezüglich der Vermeidung von Nierensteinen heißt es weiterhin "VIEL trinken!", dabei sollte aber auch beachtet werden, WAS man trinkt. Interessenskonflikte: Keine Prof. Dr. Heinz Pflüger Dr. Wolfgang Huf Abteilung für Urologie Prof. Dr. Ludwig Kramer 1. Medizinische Abteilung Krankenhaus Hietzing mit Neurologischem Zentrum Rosenhügel [email protected] [email protected] [email protected] Nr. 3, 2013 Lebensmittel-bedingte Infektionen Lebensmittel-bedingte Infektionen: Wie sicher sind Lebensmittel? Attribution of Foodborne Illnesses, Hospitalizations, and Deaths to Food Commodities by using Outbreak Data, United States, 1998–2008 Painter JA, Hoekstra RM, Ayers T, Tauxe RV, Braden CR, Angulo FJ, Griffin PM. Emerging Infectious Diseases 2013; 19:407-15 Centers for Disease Control and Prevention, Atlanta, GA, USA Each year, >9 million foodborne illnesses are estimated to be caused by major pathogens acquired in the United States. Preventing these illnesses is challenging because resources are limited and linking individual illnesses to a particular food is rarely possible except during an outbreak. We developed a method of attributing illnesses to food commodities that uses data from outbreaks associated with both simple and complex foods. Using data from outbreak-associated illnesses for 1998–2008, we estimated annual US food-borne illnesses, hospi- Die Sicherheit und Kennzeichnung unserer Lebensmittel stehen regelmäßig im Fokus der Öffentlichkeit. Lebensmittel-bedingte Erkrankungen oder sogar Todesfälle machen immer wieder Schlagzeilen. Dabei spielen Infektionen durch kontaminierte Lebensmittel eine herausragende Rolle. Die aktuellste und bisher größte Lebensmittel-bedingte Infektionswelle in Deutschland wurde durch (besonders kälteresistente und hitzebeständige) Noroviren in gefrorenen Erdbeeren (und dem unzureichenden Erhitzen) verursacht. Sie forderte zwar keine Menschenleben, im September 2012 waren aber rund 11.200 Menschen an Brechdurchfall erkrankt, 32 Patienten kamen ins Krankenhaus (www.tagesschau.de; 5.10.2012). Im Jahre 2011 erkrankten im Zuge einer Epidemie mit enterohämorrhagischen E. coli (EHEC, Typ O104:H4), verursacht durch kontaminierte ägypti- talizations, and deaths attributable to each of 17 food commodities. We attributed 46% of illnesses to produce and found that more deaths were attributed to poultry than to any other commodity. To the extent that these estimates reflect the commodities causing all foodborne illness, they indicate that efforts are particularly needed to prevent contamination of produce and poultry. Methods to incorporate data from other sources are needed to improve attribution estimates for some commodities and agents. sche Bockshornkleesamen, rund 4.200 Menschen in der gesamten EU; deutschlandweit starben 53 Menschen an einem durch diesen gefährlichen Darmerreger verursachten hämolytisch-urämischen Syndrom (HUS) (www.spiegel.de; 29.11.2011; www.zeit.de; 5.7.2011). Im November 2009 forderte der Verzehr von Quargel insgesamt acht Menschenleben in Deutschland und Österreich. Durch einen betriebsinternen Fehler waren keine wirksamen Schutzkulturen (Konservierungsmittel) als Listerienhemmer im Käse vorhanden. Bis zu diesem Zeitpunkt war der aggressive Bakterienstamm der Listeria monocytogenes in Österreich unbekannt (www.nachrichten.at; 28.2.2010). Trotz aller gesundheitspolitischen Vorschriften und immer strikter werdenden hygienischen Maßnahmen sind jedes Jahr weltweit Tausende von Menschen von Lebensmittel-bedingten Infektionen betroffen. Selbst in hochNr. 3, 2013 entwickelten Ländern, wie den USA, stellt diese Art von Erkrankungen ein relevantes Gesundheitsproblem dar. Jährlich verursachen dort Lebensmittelinfektionen geschätzte 48 Millionen Erkrankungen, von denen über 9 Millionen von bekannten Erregern verursacht werden. Aber nur eine geringe Zahl der Lebensmittel-bedingten Infektionen, Krankenhausaufenthalte und Todesfälle werden auch als solches erkannt. Auch das kontaminierte Lebensmittel, das die Erkrankung verursacht, kann nur selten identifiziert werden. Painter und Mitarbeiter entwickelten daher eine Methode, mit welcher sie Erkrankungen bestimmten Lebensmittelerzeugnissen zuordnen können, indem sie Daten der an das „Center for Disease Control and Prevention (CDC)“ gemeldeten Krankheitsausbrüche (zwei oder mehr Fälle einer ähnlichen Erkrankung verursacht durch Lebensmittel-bedingte Infektionen Nahrungsaufnahme) analysieren, die sowohl mit „einfachen“ als auch mit „komplexen“ Lebensmitteln assoziiert sind. Um später Prioritäten für die Verbesserung der Lebensmittelsicherheit setzen zu können, wurden die Lebensmittel in 17 sich gegenseitig ausschließende Gruppen kategorisiert: Wassertiere: Fische, Schalentiere, Weichtiere Landtiere: Milchprodukte, Eier, Rind-, Wild-, Schweine-, Geflügelfleisch Pflanzen: Getreide/Bohnen, Öle/ Zucker, Obst/Nüsse, Pilze, Blatt-, Wurzelgemüse, Sprossen, Kletter-/ Strunkpflanzen Als „einfach“ gelten Lebensmittel, die einen oder alle Zutaten aus nur einer Erzeugnis-Gruppe beinhalten (z. B. Apfelsaft oder Obstsalat aus Obst/Nüsse), während „komplexe“ Lebensmittel aus Inhaltsstoffen von mehr als einer Erzeugnis-Gruppe (z. B. Apfelstrudel aus Obst/Nüsse, Getreide/Bohnen, Öle/Zucker und Milchprodukte) bestehen. Das bedeutet, dass „komplexe“ Lebensmittel wie z. B. ein Apfelstrudel mit vier Zutaten-Gruppen vier Mal, je einmal in jeder Kategorie, eingeschlossen werden. Wasser wird nicht berücksichtigt. Über einen Beobachtungszeitraum von 11 Jahren (1998 – 2008) wurden in den USA insgesamt 13.352 Lebensmittelbedingte Krankheitsausbrüche, die 271.974 Erkrankungsfälle verursachten, an die CDC gemeldet. 4.887 dieser Ausbrüche (37%) konnten Lebensmittel und einem einzigen Krankheitserreger zugeordnet werden und verursachten 128.269 (47%) Erkrankungen; 298 dieser Ausbrüche wurden ausgeschlossen, da nur unzureichende Informationen bezüglich der möglichen © Fotostudio Works_Lehre Villach_pixelio.de auslösenden Lebensmittel zur Verfügung standen und somit die Inhaltsstoffe keiner bestimmten Kategorie zugeordnet werden konnten. Der endgültige Datensatz bestand somit aus 4.589 Krankheitsausbrüchen und insgesamt 120.321 assoziierten Erkrankungen verursacht durch 36 Erreger. Alles in allem konnte ein Norovirus als Verursacher der meisten Ausbrüche (1.419) und nahrungsmittelbedingten Erkrankungen (41.257) identifiziert werden. Diese Zahlen lagen weit über dem Median für alle Erreger (29 Ausbrüche, 1.208 Erkrankungen). „Komplexe“ Lebensmittel galten als Verursacher für 2.239 (49%) der Ausbrüche; die mediane Zahl der Erzeugnis-Gruppen lag bei 4 (Bereich 2 – 13). Ermittelt wurde auch der prozentuelle Anteil der möglichen Krankheitsverursacher von 9,6 Millionen geschätzten jährlichen Erkrankungen in den USA. Dabei ließen sich etwa 4,9 Millionen der Erkrankungen (ca. 51%) kontaminierten Pflanzen, etwa 4 Millionen (ca. 42%) Landtieren und etwa 600.000 (ca. 6%) Wassertieren zuordnen. Von den 9,6 Millionen Erkrankungen Nr. 3, 2013 mit einem bekannten Erreger wurden 57% durch Viren (vor allem in Blattgemüse, Obst/Nüssen, Milchprodukten) verursacht, 38% durch Bakterien (vor allem in Milchprodukten, Geflügel und Rindfleisch) und je etwa 2,5% durch chemische Stoffe (vor allem in Fischen) und Parasiten (vor allem in Weichtieren und Obst/Nüssen). Etwa 46% der Nahrungsmittelinfektionen wurden durch Obst und Gemüse (hierbei vor allem durch Blattgemüse mit etwa 22%) ausgelöst. Frühere amerikanische Studien haben ebenfalls gezeigt, dass kontaminiertes Obst und Gemüse in Lebensmitteln Ursache war für etwa die Hälfte der Norovirus-Ausbrüche zwischen 2001 – 2008 und die zweit-häufigste Ursache für E. coli O157-Ausbrüche zwischen 1982 – 2002 (Hall AJ; Emerg Infect Dis 2012; 18:1566; Rangel JM; Emerg Infect Dis. 2005; 11:603). Die meisten der insgesamt 1.451 Todesfälle hingegen wurden durch Verzehr von kontaminiertem Fleisch (43% von Fleisch von Landtieren, vor allem von Geflügel) verursacht. Immerhin 19% aller Todesfälle durch Lebensmit- Lebensmittel-bedingte Infektionen telinfektionen sind Listerien (63%)oder Salmonellen (26%)-belastetem Geflügel anzurechnen. Aus diesen Ergebnissen wird deutlich, dass das Hauptaugenmerk der Lebensmittelsicherheit auf die Vermeidung von Kontaminationen von Geflügel, Obst und Gemüse gelegt werden muss. Ebenfalls weit oben auf der Liste jener Lebensmittel, die am häufigsten Krankheiten und Todesfälle verursachen, finden sich Milchprodukte, wie Käse, durch dessen Verzehr die meisten Norovirus-Erkrankungen (70%) innerhalb dieser Gruppe ausgelöst wurden. Aber auch in Europa sind Lebensmittel nicht so sicher wie man gerne annehmen möchte. Durch die industrielle Großproduktion von Lebensmitteln, die Massentierhaltung und die Globalisierung der Vermarktung kommt es zu länderübergreifenden Krankheitsausbrüchen gleichzeitig in mehreren EU-Mitgliedsstaaten. Gerade Deutschland war in den letzten Jahren stark von derartigen Epidemien betroffen. Neben der EU-weiten EHEC-Epidemie 2011 erhielt das Bundesinstitut für Risikobewertung (BfR) Informationen zu 89 weiteren Lebensmittel-bedingten Krankheitsausbrüchen, wobei mehr als ein Drittel davon durch Salmonellen verursacht wurden, gefolgt von Noroviren und Campylobacter-Bakterien (siehe Tabelle 1). Bei 50 der insgesamt 90 gemeldeten Ausbrüche konnte ein Lebensmittel als Ursache der Erkrankungen ermittelt werden. Die Kategorie „Fertiggerichte und zubereitete Speisen“ (n = 14) dominierte unter den Verursachern, gefolgt von „Fleisch, Fleischerzeugnissen und Wurstwaren“ (n = 5) sowie „feine Backwaren“ und „Frischgemüse“ (n = je 4) (Stellungnahme Nr. 035/2012 des BfR vom 19.9.2012). In Österreich warnten die Agentur für Gesundheits- und Ernährungssicher- Tabelle 1: Gemeldete Lebensmittel-bedingte Infektionen 2011 nach Erregern Erreger Anzahl gemeldeter Ausbrüche (%) Salmonella spp. 34 (37,8%) Norovirus 14 (15,6%) Campylobacter spp. 8 (8,9%) Bacillus cereus 6 (6,7%) Histamin 4 (4,4%) Clostridium perfringens 2 (2,2%) Staphylococcus aureus/SET 2 (2,2%) E. coli (VTEC) 2 (2,2%) Clostridium botulinum Toxin 2 (2,2%) Giardia lamblia 1 (1,1%) Yersinia enterocolitica 1 (1,1%) Unbekannt/keine Angaben 1 (1,1%) Gesamt 90 (100%) Quelle: Stellungnahme Nr. 035/2012 des BfR vom 19.9.2012 heit (AGES) und das Europäische Schnellwarnsystem für Lebens- und Futtermittel (RASFF) im Zeitraum von einem Jahr ( Juni 2012 – Juni 2013) insgesamt achtmal vor verseuchten Lebensmitteln. Die Hälfte davon betraf Listerien (in Käse und Fleisch), der Rest der Produkte war mit Pseudomonas aeruginosa, Salmonellen, Bacillus cereus und Escherichia coli verunreinigt (www.ages.at /ages/ernaehrungssicherheit/produktwarnsystem/produktwarnungen). Von den knapp 31.000 Proben, die 2012 im Zuge von amtlichen Kontrollen in Österreich untersucht und begutachtet wurden, mussten lediglich 0,4% als gesundheitsschädlich beurteilt werden. Die meisten Beanstandungen erfolgten – wie in den vergangenen Jahren – wegen Kennzeichnungsmängeln oder Irreführung bei 8,7% der Proben (Lebensmittelsicherheitsbericht 2012). Auch in Mitteleuropa kann also das Zusammenwirken von Fehlern in Produktion, Lagerung, Transport, der Nr. 3, 2013 Missachtung von hygienischen Vorschriften und dem Versagen von Warnund Kontrollsystemen die Gesundheit der Bevölkerung durch kontaminierte Lebensmittel (unnötig) gefährden. Zusammenfassend liefert die Analyse dieser riesigen Fallzahlen von Lebensmittel-bedingten Infektionen aus dem amerikanischen CDC wertvolle Informationen über auslösende Erreger, der wichtigsten Arten der kontaminierten Lebensmittel und Zutaten, und auch über die Bedingungen, wie, wann und wo Übertragungen stattfinden können. Auf Basis dieser sicher auch für Europa gültigen Daten sollte es möglich sein, verbesserte präventive Maßnahmen und Hygienevorschriften zu definieren und effektivere Kontrollmechanismen einzuführen. Interessenskonflikte: Keine Mag. Elisabeth Mayer AKE-Geschäftsstelle [email protected] Ernährungstherapie in der Onkologie wirkt Individuelle Ernährungstherapie bringt langfristige Vorteile bei colorektalen Karzinomen Individualized nutrition intervention is of major benefit to colorectal cancer patients: Long-term follow-up of a randomized controlled trial of nutritional therapy. Ravasco P, Monteiro-Grillo I, Camilo M. Am J Clin Nutr 2012; 96:1346-53 Unidade de Nutrição e Metabolismo, Instituto de Medicina Molecular, Faculdade de Medicina da Universidade de Lisboa, Lisbon, Portugal. BACKGROUND: In our published randomized trial in colorectal cancer, group 1 (n = 37) received individualized nutritional counseling and education about regular foods, group 2 (n = 37) received dietary supplements and consumed their usual diet of regular foods, and group 3 (n = 37) consumed their usual diet of regular foods. Neither group 2 nor group 3 received individualized counseling. Early nutritional counseling during radiotherapy was highly effective at reducing acute radiotherapy toxicity and improving nutritional intake/status and quality of life (QoL). Efficacy persisted for 3 mo after the intervention. OBJECTIVE: The objective was to perform long-term follow-up in survivors of that clinical trial to specifically evaluate survival, late toxicity, QoL, and nutritional variables. DESIGN: Medical data were collected from patients' records, and prescheduled interviews were conducted by dietitians for individualized evaluations. Analyses and comparisons between groups (adjusted for stage) were performed after a median follow-up of 6.5 (range: 4.9-8.1) y. RESULTS: Patients complied with the Radiotherapy Department's follow-up protocol. Nutritional deterioration was higher (P < 0.001) in group 3 (n = 26) and group 2 (n = 29) than in group 1 (n = 34). Ade- Die Zusammenhänge zwischen Tumorkachexie, verminderter Lebensqualität, eingeschränkten Therapieoptionen und reduziertem Outcome von onkologischen Patienten sind wissenschaftlich unumstritten (De Wys WD; Am J Med 1980; 69:491; Ottery FD; Semin Oncol 1995; 22:98). Hauptursachen für einen verminderten Ernährungsstatus sind eine zu geringe Nährstoffzufuhr, beeinträchtigte Nährstoffresorption und Tumor- sowie Therapie-bedingte Stoff- quate nutritional status was maintained in 91% of group 1 patients but not in any of the group 3 patients (P < 0.002). Intakes in group 1 were similar to reference values, and the patients adhered to the prescribed recommendations. Intakes in groups 2 and 3 were lower than recommended intakes: group 3 group 2 < group 1 (P = 0.001). Median survival in group 3 was 4.9 y (30% died), in group 2 was 6.5 y (22% died), and in group 1 was 7.3 y (only 8% died): group 3 > group 2 > group 1 (P < 0.01). Late radiotherapy toxicity was higher in group 3 (n = 17; 65%) and group 2 (n = 17; 59%) than in group 1 (n = 3; 9%): group 3 group 2 > group 1 (P < 0.001). QoL was worse in groups 3 and 2 than in group 1: group 3 group 2 < group 1 (P < 0.002). Worse radiotherapy toxicity, QoL, and mortality were associated with deteriorated nutritional status and intake (P < 0.001). Likewise, depleted intake, nutritional status, and QoL predicted shorter survival and late toxicity (HR: 8.25; 95% CI: 2.74, 1.47; P < 0.001). CONCLUSIONS: This study conveys novel information about the effectiveness of nutrition at improving long-term prognosis in colorectal cancer. Overall, the data indicate that early individualized nutritional counseling and education during radiotherapy is valuable for patients. wechselveränderungen. Als geeignetste Gegenmaßnahme wird eine kompetente, individuelle Ernährungstherapie, möglichst bei Diagnosestellung der Erkrankung, angesehen. Bis heute gibt es jedoch nur sehr wenige systematische Untersuchungen über die Effektivität und Nachhaltigkeit einer diätologischen Betreuung und Schulung onkologischer Patienten. Daher ist die 2005 publizierte, methodisch hochwertige, prospektive, randoNr. 3, 2013 misierte, kontrollierte Studie von Paula Ravasco aus Portugal an Patienten mit Strahlentherapie bei Colorektalen Karzinomen von besonderem Interesse (Ravasco P; Clin Oncol 2005; 23:1431). Eingeschlossen wurden damals 111 (66 Männer/45 Frauen) ambulante Patienten mit einem Altersdurchschnitt von 58 Jahren. 45 waren im Stadium I/II und 66 im Stadium III/IV. Alle Patienten wurden neoadjuvant präoperativ zur Chemotherapie bzw. einem palliativen Ernährungstherapie in der Onkologie wirkt Vorgehen bestrahlt. Nach Stadium stratifiziert wurden drei gleichwertige Gruppen (je 37) randomisiert. ■ ■ ■ Die erste Gruppe (G1) erhielt eine patientenbezogene Ernährungsberatung sowie Schulung basierend auf einer individuellen, Symptom-orientierten Auswahl von Nahrungsmitteln. Zum Beispiel: Heidelbeer- und lang gezogener Schwarztee, geschabte Äpfel bei Diarrhoe; vermehrte Auswahl von (laktosefreien) Milchprodukten, Eier, Fisch, um die Proteinzufuhr zu steigern; regelmäßige Mahlzeiten, um die erforderlichen Nährstoffmengen zu erreichen usw. Die zweite Gruppe (G2) wurde aufgefordert, zusätzlich zu ihrer gewohnten Ernährung täglich zwei Packungen eiweißreiche Zusatznahrung, welche 40 g Protein und 400 kcal enthielten, zu konsumieren. Die Patienten mussten die Zufuhr dokumentieren und wurden diesbezüglich täglich von Angehörigen bzw. Pflegepersonen überwacht, erhielten aber keine individuelle Ernährungstherapie. Die dritte Gruppe (G3, Kontrollgruppe) wurde gebeten, sich nach Gutdünken (ad libitum - ohne weitere Intervention) zu ernähren. Überwacht und dokumentiert wurde die Medikation, der Ernährungsstatus nach PG-SGA (Patient-Generated Subjective Global Assessment), das Gewicht, ein 24-h-Ernährungsprotokoll, die Nebenwirkungen der Therapie, die Ernährungsinterventionen (G1 und G2) sowie Akzeptanz und Compliance zu Beginn, 14-tägig während der Behandlung, am Ende und drei Monate nach der Strahlentherapie. Primäre Endpunkte der Studie waren das Körpergewicht, die Energiezufuhr sowie die Lebensqualität. Alle Patienten konnten die Studie beenden. Zu Beginn der Bestrahlung gab es zwischen den drei Gruppen keine Abbildung? © alexks signifikanten Unterschiede im Stadium, im Ernährungszustand, sowie der Energie- und Proteinzufuhr. Am Ende der Strahlentherapie konnte G1 mittels Ernährungstherapie und Schulung die Energiezufuhr um 555 kcal (Bereich 398-758 kcal) (p = 0,002) erhöhen. G2 schaffte durch die zusätzliche Trinknahrung ein Plus von 296 kcal (Bereich 286-401 kcal) (p = 0,04), während in der ad-libitum-Gruppe G3 die Energiezufuhr um 285 kcal (Bereich 201-398 kcal) (p < 0,01) sank. Drei Monate nach der Strahlentherapie konnte G1 die erlernten Ernährungsempfehlungen weiter fortsetzen, während in G2 und G3 die Energiezufuhr im Stadium I/II wieder auf das Ausgangsniveau zurückging und bei Stadium III/IV sogar noch darunter lag. Zu Beginn der Bestrahlung waren Appetitlosigkeit, Übelkeit, Erbrechen sowie Diarrhoe in allen drei Gruppen ähnlich. Am Ende der Bestrahlung und drei Monate danach litten 90% aller Patienten unter diesen Symptomen, allerdings mehr Patienten in G3 als in G2 und am wenigsten in G1. Während in G3 68% Antiemetika (Metroclopramid und Domperidon) im Nr. 3, 2013 Zeitraum der Bestrahlung erhielten, waren es in G2 49% und in G1 nur 5% der Patienten. Drei Monate nach der Bestrahlung benötigte in G1 kein Patient diese Medikamente, 10% erhielten sie in G2 weiter und 32% in G3. Auch bei der Verordnung von Loperamid gegen Diarrhoe gab es signifikante Unterschiede in den drei Gruppen (7% G1, 53% G2, 78% G3). Drei Monate nach der Bestrahlung benötigte niemand aus G1 Loperamid, aber 15% in G2 und 54% in G3. Während sich die Lebensqualität (gemessen wurden die physikalischen, funktionellen, emotionalen, sozialen und kognitiven Funktionen) in G1 signifikant steigerte, waren die Verbesserungen in G2 deutlich geringer und in G3 verschlechterten sich alle Funktionen. Müdigkeit, Schmerzen, Übelkeit und Erbrechen waren in G3 ebenfalls deutlich schlechter und korrelierten mit der Nahrungszufuhr sowie Körperzusammensetzung. Diese Arbeit untersuchte damals erstmalig systematisch die Effektivität der Ernährungstherapie. Umso wertvoller scheint es, dass nun das gleiche Kollektiv nach 6,5 (Bereich 4,9-8,1) Jahren Ernährungstherapie in der Onkologie wirkt nochmals nachuntersucht wurde (Ravasco P; Am J clin Nutr 2012; 96: 1346). Diese Nachuntersuchung beschreibt die Langzeiteffekte der Ernährungstherapie inklusive Ernährungsschulung. Der Ernährungszustand war in G1 (n = 34) besser als in G2 (n = 29) und G3 (n = 26). 91% der Patienten in G1 wiesen gemäß PG-SGA einen adäquaten Ernährungszustand auf, doch niemand in G3. Während G1 die Ernährungsempfehlungen umsetzen konnte, lagen G2 und G3 unter den empfohlenen Mengen. 30% der Patienten in G3 verstarben, das mediane Überleben betrug 4,9 Jahre. Das mediane Überleben in G2 betrug 6,5 Jahre, 22% verstarben. In der Gruppe G1 verstarben nur 8%, verlängerte sich die Überlebenszeit um 50% im Vergleich zu G3, lag im Median bei 7,3 Jahren. Die Spätfolgen der Strahlentherapie waren in G3 höher (n = 17; 65%) als in G2 (n = 17; 59%) und in G1 (n = 3; 9%). Die Lebensqualität war in G1 besser als in G2, gefolgt von G3. Mehr Strahlentherapie-Toxizität, reduzierte Lebens- qualität und höhere Sterblichkeit waren mit einem reduzierten Ernährungszustand sowie verminderter Nahrungsaufnahme assoziiert. Zusammenfassend bestätigen die Langzeitergebnisse dieser wichtigen Studie, dass eine frühzeitige, individuelle und kompetente Ernährungstherapie für onkologische Patienten deutliche Vorteile bringt. Ernährungsstatus, Nahrungsaufnahme und Lebensqualität stellen deutliche Prognose-Faktoren dar. Durch die Ernährungsschulung profitieren die Patienten nicht nur unmittelbar, sondern auch langfristig. Die klinische Praxis sowie eine zunehmende Zahl von methodisch einwandfreien Studien belegen die steigende Bedeutung einer umfassenden, supportiven Tumortherapie (Nebenwirkungsund Komplikationsmanagement, Ernährung, Bewegung/Training, Psychoonkologie,...). Ganz nach dem Motto von Hippokrates „Deine Nahrung soll deine Medizin sein“ sollte wieder ein viel stärkeres Bewusstsein für die gezielte, qualitative und quantitative Auswahl unserer Nahrungsmittel geschaffen werden. Aus gesundheitsökonomischer Sicht könnten so mit einfachen Maßnahmen hohe Folgekosten reduziert werden. Wie auch in der vorgestellten Studie werden onkologische Patienten weitgehend ambulant betreut. Bis heute gibt es keine flächendeckende, routinemäßige, ernährungstherapeutische Versorgung für nicht-stationäre Tumorpatienten. Es wird noch zahlreicher Anstrengungen und eines aktiven politischen Willens bedürfen, um unsere onkologischen Patienten auch zu Hause optimal versorgen zu können. Interessenskonflikte: Vortragshonorare Firmen Baxter, B.Braun, Fresenius, Nestle, Nutricia Elisabeth Hütterer, Diaetologin Abteilung für Onkologie Medizinische Universität Wien [email protected] Impressum Herausgeber: Prof. Dr. Wilfred Druml, AKE; Prof. Dr. Stephan C. Bischoff, DGEM; Prof. Dr. Peter E. Ballmer, SSNC/GESKES E-Mail: [email protected], www.ake-nutrition.at Erscheinungsort: Wien Verbreitung: Deutschland, Österreich, Schweiz Für den Inhalt verantwortlich: Prof. Dr. Wilfred Druml, Priv. Doz. Dr. Karin Schindler, AKH Wien, Währinger Gürtel 18-20, 1090 Wien Der Inhalt namentlich gekennzeichneter Beiträge spiegelt die Meinung der Verfasser wider und muss nicht mit jener der Redaktion und dem Verlag übereinstimmen. Bei Beiträgen mit der Kennzeichnung Pharma- bzw. Med. Tech.-Forum haftet für den Inhalt der Auftraggeber (Wirtschaft). Beirat: Priv. Doz. Dr. Michael Adolph, Prof. Dr. Peter E. Ballmer, Prof. Dr. Stephan C. Bischoff, Prim. Doz. Dr. Peter Fasching, Prof. Dr. Michael Hiesmayr, Dr. Klara Jadrna, Prof. Dr. Berthold Koletzko, Prof. Dr. Herbert Lochs, Prof. Dr. Christian Madl, Prof. Dr. Erich Roth, Dr. Luzia Valentini Ziele der Nutrition-News: Interdisziplinäres Diskussionsforum und Informationen zu aktuellen Themen der klinischen Ernährung. Kommentare und Zuschriften erbeten an: AKE, E-Mail: [email protected]; DGEM, E-Mail: [email protected]; SSNC/GESKES, E-Mail: [email protected] Heftpreis: EUR 10,-, Jahresabonnement EUR 40,- (exkl. Versandkosten) Copyright & allgemeine Hinweise: Mit der Annahme eines Beitrags zur Veröffentlichung erwirbt der Verlag vom Autor alle Nutzungsrechte, insbesondere das Recht der weiteren Vervielfältigung und Verbreitung zu gewerblichen Zwecken mit Hilfe fotomechanischer oder anderer Verfahren sowie im Internet. Die Zeitschrift sowie alle in ihr enthaltenen einzelnen Beiträge und Abbildungen sind urheberrechtlich geschützt. Jede Verwertung, die nicht ausdrücklich vom Urheberrechtsgesetz zugelassen ist, bedarf der vorherigen schriftlichen Zustimmung des Verlags. Das gilt insbesondere für Vervielfältigungen, Bearbeitungen, Übersetzungen, Mikroverfilmungen und die Einspeicherung und Verarbeitung in elektronischen Systemen. Angaben über Dosierungsanweisungen und Applikationsformen sind anhand anderer Literaturstellen oder der Packungsbeilage auf ihre Richtigkeit zu überprüfen. Der Verlag übernimmt keine Gewähr. Aus Gründen der Lesbarkeit wurde im Text die männliche Form gewählt, nichtsdestoweniger beziehen sich die Angaben auf Angehörige beider Geschlechter. Verleger/Anzeigen/Layout: Medicom Verlags GmbH, A-8600 Bruck/Mur, Koloman-Wallisch-Platz 12, PF 1, Tel.: +43 (3862) 56 400-0 Fax: +43 (3862) 56 400-16, E-Mail: [email protected] NUTRITION-News-Archiv unter: www.medicom.cc Nr. 3, 2013 Ernährungsteams Abteilung „Klinische Ernährung“ des Klinikums St. Georg, Leipzig Das Leipziger Klinikum St. Georg stellt mit seinen 1.000 Betten in 26 Kliniken und über 3.000 Mitarbeitern eines der größten Krankenhäuser mit Schwerpunktversorgung in Sachsen dar. Die Abteilung „Klinische Ernährung“ wurde als Teil der Klinik für Allgemein- und Visceralchirurgie 1981 gegründet und bildet damit das zweitälteste „Ernährungsteam“ in Deutschland. Der damalige Chefarzt der chirurgischen Klinik Prof. Dr. W. Hartig und sein Mitarbeiter Prof. Dr. G. Schmoz etablierten die Abteilung mit Fokus auf die perioperative künstliche Ernährung. Anerkennung erhielt die Abteilung sowohl national als Zentrum für künstliche Ernährung in der DDR als auch international durch intensive Forschungsarbeit auf dem Gebiet des chirurgischen Metabolismus. Dies fand am Kongress der Europäischen Gesellschaft für Klinische Ernährung und Stoffwechsel (ESPEN) mit Prof. Dr. Wolfgang Hartig 1988 in Leipzig seinen Ausdruck. Die Abteilung konnte auch nach dem Chefarztwechsel 1999 weitergeführt und 2007 um ein multimodales Adipositasprogramm erweitert werden. Seit 2009 werden alle Patienten bei der Aufnahme in das Klinikum einem Screening des Ernährungszustandes unterzogen. Bei auffälligem Vorscreening wird das „Assessment“ in der Abteilung „Klinische Ernährung“ angeschlossen, aus welchem Ernährungsempfehlungen resultieren, die an die Stationsärzte zur Beratung der Patienten weitergegeben werden. Zu den Aufgabengebieten der Abteilung gehören: Ernährungsmedizinisches Risikoscreening, Verlaufskontrolle Erfassung des Ernährungsstatus (Anthropometrie), der Körperzusammensetzung (Bioelektrische Im- pedanzanalyse), des Energieverbrauchs (Indirekte Kalorimetrie) Erstellung von individuellen Ernährungsprogrammen (enteral und parenteral) Mitbetreuung von stationären und ambulanten Patienten unter künstlicher Ernährung Schulung von Patienten und Angehörigen im Umgang mit enteraler/ parenteraler Heimernährung Überleitungsmanagement in Zusammenarbeit mit Sozialdienst, Hausarzt und Home Care Service Ernährungssprechstunde und Diätberatung Multimodales Adipositasprogramm Das 2007 etablierte multimodale Adipositasprogramm mit primär konservativem Ansatz strebt, mit guten Ergebnissen, die Ausschöpfung aller konservativen Methoden zur Vermeidung eines bariatrischen Eingriffs an. 2012 wurde das St. Georg Adipositasprogramm in den Krankenhausplan des Freistaates Sachsen als eines von vier Zentren für die Versorgung morbid adipöser Patienten aufgenommen. Im Juli 2013 konnte in Vereinbarung mit den Krankenkassen ein ganztägiges Programm mit noch individuellerer und intensiverer Betreuung in Gruppen mit jeweils sechs Patienten aufgenommen werden. Nr. 3, 2013 Das interdisziplinäre Team setzt sich aus dem Chefarzt der Klinik, einem Oberarzt für Chirurgie, einer Ernährungswissenschaftlerin, einer DiplomChemikerin, der leitenden Diätassistentin sowie einer Pflegekraft zusammen. Assoziiert sind die Klinikumsapothekerin, eine Oberärztin für Innere Medizin, zwei Psychologen und auch ein Physiotherapeut. Weiterhin ist die Abteilung in klinische Forschungsprojekte und die Erstellung der S-3-Leitlinien der Deutschen Gesellschaft für Ernährungsmedizin e.V. (DGEM) eingebunden. Vom 31.8. bis 3.9.2013 wird nach 25 Jahren der ESPEN-Kongress mit Prof. Dr. Arved Weimann als Präsidenten (von 2008 – 2010 Präsident der DGEM) erneut in Leipzig stattfinden. Mit Bezug zur „Awareness“ für die klinische Ernährung als auch zur Geschichte ist das Motto “Tearing down barriers – nutrition brings people together“. Chefarzt Prof. Dr. med. Arved Weimann M. A. Klinik für Allgemeinund Visceralchirurgie Klinikum St. Georg gGmbH Leipzig [email protected] Mitteilungen der AKE, DGEM und SSNC/GESKES Ernährung 2013 in Zürich Ehrungen von DGEM und GESKES: Während der Abendveranstaltung der „Ernährung 2013“ verlieh Professor S. Bischoff als DGEM-Präsident nach einer ausführlichen Laudatio die DGEMEhrenmitgliedschaft an Professor Dr. Rémy Meier, Liestal. Prof. Meier ist Facharzt für Gastroenterologie FMH und Facharzt für Innere Medizin FMH. Er arbeitet an der Medizinischen Universitätsklinik Kantonsspital Liestal und als akademischer Lehrer der Abteilung Gastroenterologie und Hepatologie des Universitätsspitals Basel. Zwischen dem 06. und 08. Juni 2013 fand die 12. Dreiländertagung der AKE, der DGM und der GESKES an der Eidgenössischen Technischen Hochschule in Zürich unter dem Motto „Patientenzentriert, wirksam und effizient“ statt. Die Tagung war mit über 650 Teilnehmern sehr gut besucht. Der Tagungsort und das Programm wurden allgemein gelobt und die einzelnen Symposien und wissenschaftlichen Sitzungen wurden stets vor vollem Publikum abgehalten. Ein großer Erfolg war auch das wissenschaftliche Programm am Freitag in französischer Sprache und der zum ersten Mal in der Schweiz durchgeführte ESPEN-„Life Long Learning“-Kurs („Ernährung bei Leber und Pankreas“). Der Preis für die besten eingereichten Abstracts wurde mit je SFR 1500,– an - Frau M. Rühlin, Kantonsspital Winterthur (hier im Bild) und an - Herrn J. Nikolov, Charité-Universitätsmedizin Berlin überreicht. Die Organisatoren möchten allen Teilnehmern und den Sponsoren an dieser Stelle recht herzlich danken, da sie alle für diese erfolgreiche Tagung mitverantwortlich waren. Ebenfalls geht ein großer Dank an alle Vorsitzenden und Referenten, welche ausgezeichnete Arbeit geleistet haben. Wir wünschen allen drei mitbeteiligten Gesellschaften, dass diese Tagung in den nächsten Jahren weiterhin so erfolgreich durchgeführt werden kann. Für die Organisation: Frau Beatrice Conrad-Frey, Prof. Rémy Meier, Prof. Peter E. Ballmer Bei der Leitlinienentwicklung von DGEM und ESPEN ist er mit einer Arbeitsgruppe aktiv. Er ist seit vielen Jahren im Präsidium der GESKES und für die Organisation der gemeinsamen Jahrestagung in der Schweiz zuständig. Die Entwicklung des LLL-KursSystems der ESPEN hat er entscheidend mitgeprägt. Das DGEM-Präsidium freut sich über die Ehrung von Prof. Dr. Herbert Lochs, Innsbruck, unserem langjährigen Präsidiumsmitglied. Ihm wurde aufgrund seiner Verdienste in der Förderung der Ernährung die Ehrenmitgliedschaft der GESKES verliehen. Wir gratulieren ihm ganz herzlich. Merken Sie sich diese Termine vor: AKE-Herbsttagung 27. Seminar für Infusions- und Ernährungstherapie & Infusionskurs XIV 17. – 19. Oktober 2013 „Michael Pacher Haus“, St. Wolfgang Anmeldung: www.kongressmanagement.at Info: www.ake-nutrition.at, AKE-Geschäftsstelle: +43(1).969 04 87 Das Seminar ist anrechenbar für das Diplom-Fortbildungs-Programm der Österreichischen Ärztekammer. 27. Irseer Fortbildungsveranstaltung Perioperative und intensivmedizinische Ernährung 25. – 27. Oktober 2013 Schwäbisches Tagungs- und Bildungszentrum Kloster Irsee 87660 Irsee, Tel.: 08341/906-00 Wissenschaftliche Leitung: PD Dr. Michael Adolph, Klinikum der Eberhard-Karls-Universität Tübingen Anmeldung : www.dgem.de Die Fortbildung wird für das Fortbildungszertifikat der Bayerischen Landesärztekammer angemeldet (ca. 11 Punkte). Nr. 3, 2013 Mitteilungen der Deutschen Gesellschaft für Ernährungsmedizin e.V. (DGEM) Die DGEM-Mitgliederversammlung fand, wie jedes Jahr, während der gemeinsamen Dreiländer- Der kommende gemeinsame Jahreskongress „Ernährung tagung „Ernährung 2013“ in Zürich am Donnerstag, den 2014“, wird unter Prof. Bischoffs Leitung vom 26. – 28. Juni 6. Juni 2013 von 11.30 – 12.30 Uhr statt. 2014 im Forum Ludwigsburg stattfinden. Neben der österreichischen und der schweizerischen Partnergesellschaft, AKE Nach Verabschiedung des Protokolls der Mitgliederversamm- und GESKES, werden erneut der Berufsverband der Oecolung 2012 in Nürnberg berichtete Prof. Dr. Stephan C. Bi- trophologen, der VDOE, und zum ersten Mal der Bundesschoff im Auftrag des Präsidiums über die Aktivitäten des verband Deutscher Ernährungsmediziner, der BDEM e. V., vergangenen Jahres. Hauptschwerpunkte waren: die Tagung mit ausrichten. • Die Fertigstellung der aktualisierten DGEM-Leitlinien Mit dem Motto „Ernährungsmedizin ist Partnerschaft“ und „Klinische Ernährung“, die seit Februar kontinuierlich in der entsprechenden Programmgestaltung möchten die beteiunserer Fachzeitschrift „Aktuelle Ernährungsmedizin“ ver- ligten Gesellschaften auf ein gemeinsames Ziel hinwirken: In öffentlicht werden, sowie jedem medizinischen Fachbereich soll die Ernährungstherapie • die Organisation und Ausrichtung des 35. ESPEN neben der Haupttherapie als notwendiges „Plus“ für die PatienKongresses vom 31. August – 3. Sept. 2013 in Leipzig, ten etabliert werden. Prof. Bischoff bittet die Mitglieder, sowie der Themenvorschläge für die Programmgestaltung bei ihm oder • Jahreskongress 2014 der DGEM Info- und Geschäftsstelle einzureichen. DGEM-Veranstaltung im Herbst 27. Irseer Fortbildungsveranstaltung Perioperative und intensivmedizinische Ernährung 25. - 26. Oktober 2013, Irsee Schwäbisches Tagungs- und Bildungszentrum Kloster Irsee 87660 Irsee, Tel.: 08341/906-00 Wissenschaftliche Leitung: PD Dr. Michael Adolph, Klinikum der Eberhard-Karls-Universität Tübingen Die Fortbildung wird für das Fortbildungszertifikat der Bayerischen Landesärztekammer angemeldet (ca. 11 Punkte). Anmeldung: www.dgem.de Programmvorschau: Freitag, 25. Oktober 2013 Von der Theorie zur Praxis: Erfolgreiche Implementierung des Ernährungsmanagements in der Klinik • Ursachen und Diagnose der Mangelernährung U. Kampa, Hattingen • Klinische Relevanz der Mangelernährung K. Norman, Berlin • Abbildung der Mangelernährung im DRG-System J. Ockenga, Bremen • Erfolgreiche Umsetzung der Ernährungstherapie unter G-DRG – das Beispiel aus der Klinik T. Reinbold, Lünen • Verhandeln im Gesundheitswesen: „Wie überzeuge ich mein Gegenüber…“ M. Welke / Kommunikationstrainer, Kleve Samstag, 26. Oktober 2013 Die Ernährung des kritisch Kranken: Top-aktuell und brandheiß: Die neuesten Studien der letzten 12 Monate werfen Fragen auf – gibt es dazu auch Antworten? • Clinical outcome in critically ill patients – can we improve it by special nutrients? A. van Zanten, Gelderse • Glutamin und Antioxidantien – überwiegt der Schaden den Nutzen? G. Elke, Kiel • Glutamin in postoperative and critically ill patients – where are the benefits? P. van Leeuwen, Amsterdam • Der kritisch Kranke und die Eiweißzufuhr: Ist sie wichtiger als die Kalorienzufuhr? T. Felbinger, München • Der kritisch Kranke und die Energiezufuhr: Wann, wieviel und wie? K. Mayer, Gießen • Komplikationen in der Chirurgie – wie optimiere ich mein Ernährungsmanagement? C. Paul, Leverkusen • Messung des gastralen Residualvolumens – völlig überflüssig? R. Imoberdorf, Winterthur Nr. 3, 2013 Ernährungstherapie für pflegerische und pharmazeutische Fachkräfte – Zertifiziert von der DGEM • Ernährungsphysiologie • Bedarfsgerechte Ernährung • Mangelernährung • Enterale Ernährungstherapie • Parenterale Ernährung • Leitlinien Enterale Ernährung/ Parenterale Ernährung • Behandlung der Adipositas • Ernährungstherapie in der Intensivmedizin • Ernährungstherapie bei verschiedenen Erkrankungen • Ernährung in der Kinderheilkunde • Ernährung von Schwangeren und Stillenden • Hygiene-Fragen im Rahmen der Ernährungstherapie • Expertenstandard DNQP „Ernährungsmanagement“ • Information zu Fachgesellschaften • Ernährungspfade - 90 Unterrichtsstunden - Hospitation in der Klinik - 2 Prüfungen Informationen unter: www.bildungsnetz-krankenhaus.de Kongresse und Veranstaltungen Jahrestagung des Verbands der Oecotrophologen e.V. (VDOE) 2. Ernährungssymposium der AUVA Trauma und Katabolie 6. – 7. September 2013 27. September 2013 BONN, Deutschland WIEN, Österreich Information: www.vdeo.de/jahrestagung.html Information: www.auva.at Wissenschaftliches Symposium der DGE 2013 9. - 12. September 2013 29. Jahrestagung der Deutschen Adipositas-Gesellschaft e.V. MÜNCHEN, Deutschland 3. – 5. Oktober 2013 Information: www.dge.de/rd/nugo/ HANNOVER, Deutschland Information: www.adipositas-gesellschaft.de 20th International Congress of Nutrition 15. – 20. September 2013 GRANADA, Spanien European Society of Intensive Care Medicine ESICM LIVES 2013 Information: icn2013.com 5. – 9. Oktober 2013 PARIS, Frankreich Der Darm als Zentrum der Gesundheit und Krankheit Information: www.esicm.org/events/annual-congress 20. September 2013 WIEN, Österreich AKE-Herbsttagung 2013 (mit Infusionskurs) Information: www.dgmim.de/index.php 17. - 19. Oktober 2013 ST. WOLFGANG, Österreich Seniorenernährung Information: www.ake-nutrition.at 20. – 21. September 2013 HAMBURG, Deutschland 27. Irseer Fortbildungsveranstaltung der DGEM Information: www.weiterbildung-ernaehrung.de/? page=seniorenernaehrung2 25. – 26. Oktober 2013 IRSEE (Bayern), Deutschland Information: www.dgem.de 49th EASD Meeting of the European Association for the Study of Diabetes 23. – 27. September 2013 BARCELONA, Spanien nutritionDay 2013 7. November 2013 Information: www.nutritionday.org Information: www.easd.org 17. Heidelberger Ernährungsforum 2013 Nutrisan 2013: Fachmesse für Lebensmittelintoleranzen und eine ausgewogene Ernährung 25. – 26. September 2013 22. - 24. November 2013 HEIDELBERG, Deutschland BOZEN, Italien Information: www.gesunde-ernaehrung.org Information: www.fierabolzano.it/nutrisan/de/ Spezialseminar: Brennpunkt Lunge: Diätetik bei COPD, allergisches Asthma und Lungenkrebs Diagnostik Update Refresher 26. - 28. September WIEN, Österreich WIEN, Österreich Information: www.fomf.at 26. – 27. November 2013 Information: www.diaetologen.at 26. - 28. September 2013 13. DIVI Kongress Deutsche Interdisziplinäre Vereinigung für Intensivund Notfallmedizin Innovation trifft Kompetenz SALZBURG, Österreich 4. - 6. Dezember 2013 Information: www.oegim.at LEIPZIG, Deutschland 44. Jahrestagung der Österreichischen Gesellschaft für Innere Medizin Information: www.divi2013.de Nr. 3, 2013 os nl st e ko Schneller informiert mit Nutrition-News e-p@per Lesen Sie wann immer und wo immer Sie wollen Integrierte Videos und Animationen Schnellere eit Veerfügbark er von Informationen auch für iPad + Android Lesezeichen für den schnellen Zugriff auf Artikel Zugriff auf 10.000 Artikel im Archiv Sie erhalten das e-p@per für jede neue Ausgabe der „Nutrition-News“ kostenlos als Link zu unserer Homepage mit Ihrem persönlichen Newsletter. www.medicom.cc online & kostenlos