PDF (83 KB, Datei ist nicht barrierefrei)
Werbung

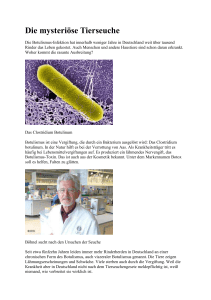
56 Seltene und importierte Infektionskrankheiten Botulismus 2.3 Botulismus Erreger Clostridium botulinum (Gattung Clostridium, Familie Bacillaceae), ein obligat anaerober Sporenbildner bildet Neurotoxine, deren Typen A, B, E und F bei Menschen eine Intoxikation verursachen. Vorkommen Die Sporen von Clostridium botulinum kommen ubiquitär im Erdreich und Meeresboden vor. Erkrankungen an Botulismus sind in Deutschland sehr selten, werden aber regelmäßig beobachtet. Infektionsweg Lebensmittelbedingter Botulismus: Aufnahme von Toxinen, die in kontaminierten Lebensmitteln unter anaeroben Bedingungen bei Temperaturen zwischen 3 und 50 ºC durch ein Auskeimen der Sporen gebildet werden können. In erster Linie sind es nicht adäquat zubereitete Konserven wie z. B. eingemachtes Gemüse oder Fleisch- und Fischzubereitungen. Falls toxinhaltige Nahrungsmittel vor dem Verzehr nicht ausreichend gekocht bzw. erhitzt werden, kommt es nach dem Verzehr zu einer Intoxikation. Wundbotulismus: Erkrankungen durch Toxinresorption aus mit C. botulinum infizierten Wunden (in Deutschland v. a. bei i. v.-Drogenabhängigen). Säuglingsbotulismus („infantiler Botulismus“) wird verursacht durch eine Besiedlung des Magen-Darmtraktes von Säuglingen mit der Vegetativform von C. botulinum. Die Toxinbildung erfolgt in vivo. Diese Form kann auch bei Erwachsenen mit veränderter Anatomie oder veränderter bakterieller Besiedlung des Magen-Darmtraktes auftreten. Eine häufige Quelle der Clostridiumsporen beim Säuglingsbotulismus ist Honig. Obwohl betroffene Patienten häufig relevante Mengen an Clostridien und Toxinen mit dem Stuhl ausscheiden, sind bisher keine direkten Mensch-zu-Mensch-Übertragungen beschrieben worden. Prophylaxe Herstellung von Konserven o. a. Lebensmitteln unter Bedingungen, bei denen Sporen von Clostridium botulinum nicht überleben. Auf klärung über adäquate Konserven- und Speisenzubereitung im häuslichen Bereich, weil hier die Risiken erfahrungsgemäß höher sind als bei kommerzieller Herstellung. Besondere Vorsicht bei nicht einwandfreien Speisen! Konserven mit Bombagen oder bei denen nach dem Öffnen Gas und Flüssigkeit entweichen, sind zu verwerfen. Durch Kochen (10–15 Min.) wird das hitzelabile Toxin zerstört, auf verdächtige Speisen sollte trotzdem verzichtet werden. Säuglinge bzw. Kleinkinder dürfen im 1. Lebensjahr keinen Honig erhalten! Inkubationszeit Bei lebensmittelbedingtem Botulismus 12–36 Stunden (in Einzelfällen auch kürzer oder länger), sie ist abhängig von der aufgenommenen Toxinmenge. Je früher die Symptomatik beginnt, desto ausgeprägter ist die Intoxikation und umso höher die Letalität. Beim Säuglingsbotulismus ist die Inkubationszeit nicht bestimmbar. Symptomatik/Verlauf Lebensmittelbedingter Botulismus: Zu Beginn der Erkrankung werden häufig Übelkeit, Erbrechen und Durchfälle angegeben. Der weitere klinische Verlauf des klassischen Botulismus ist primär gekennzeichnet von neurologischen Manifestationen, anfangs meist verschwommenes Sehen, Doppelbilder, Lichtscheu, Schluckstörungen und ein trockener Mund. In aller Regel manifestiert sich anschließend eine symmetrische, absteigende, schlaffe Parese. Die Patienten sind bei vollem Bewusstsein und fieberfrei (erst bei komplizierenden Sekundärinfektionen entwickeln die Patienten Fieber). Abortive Verläufe sind möglich. Bei frühzeitiger, adäquater Therapie kann die Letalität des klassischen Botulismus auf 5–10 % gesenkt werden. Die Rekonvaleszenz dauert meist Monate bis Jahre. Säuglingsbotulismus beginnt mit Obstipation, Verweigerung der Nahrungsaufnahme, Ruhelosigkeit. Mit fortschreitender Intoxikation treten Schluckstörungen, Ptosis der Augenlider und zunehmende muskuläre Hypotonie auf. Einige Säuglinge werden respiratorisch insuffizient. Säuglingsbotulismus wird als einer der möglichen Auslöser des plötzlichen Kindstods diskutiert. Botulismus Seltene und importierte Infektionskrankheiten Nach Botulismus entwickelt sich keine Immunität. Diagnostik Nachweis des Toxins im Serum, in Erbrochenem, im Mageninhalt, in Stuhl- oder Nahrungsmittelproben. Erregeranzucht aus dem Stuhl (typischerweise bei Säuglingsbotulismus) bzw. Wundmaterial (Wundbotulismus). Der Toxinnachweis erfolgt im Tierversuch (Maus) oder immunologisch. Wegweisend für die Diagnose beim lebensmittelbedingten Botulismus können die Nahrungsmittelanamnese und Suche nach weiteren Erkrankungsfällen in der Umgebung sein. Beratung und Spezialdiagnostik bietet z. B. das Konsiliarlaboratorium für anaerobe Bakterien am Institut für Med. Mikrobiologie und Infektionsepidemiologie der Universität Leipzig an. Differenzialdiagnose Poliomyelitis, Tetanus, Tollwut, Enzephalitiden und Intoxikationen anderer Genese. Therapie Sofortige Magen- und Darmentleerung. Die Behandlung mit Antitoxin und eine unterstützende symptomatische, intensivmedizinische Therapie sollte möglichst frühzeitig begonnen werden. Bei Säuglingsbotulismus orale Gabe von Penicillin. Meldevorschriften Meldepflicht bei Krankheitsverdacht, Erkrankung und Tod gemäß § 6 Abs. 1 Nr. 1 des IfSG und bei Nachweis des Erregers oder des Toxins in Verbindung mit einer akuten Infektion gemäß § 7 Abs. 1 Nr. 7 IfSG. 57 Titelfotos: Dr. Hans R. Gelderblom/Kazimierz Madela(oben)/Robert Koch-Institut Oben: Clostridium difficile NCTC 13307 Mitte: Corynebacterium diphtheriae mitis, Darstellung mit Polkörnchen Unten: SARS-CoV, Severe acute respiratory syndrome coronavirus, Virusreplikation Steckbriefe seltener und importierter Infektionskrankheiten Robert-Koch-Institut, Berlin 2011 ISBN 978-3-89606-240-6 Herausgeber Robert Koch-Institut www.rki.de Redakteur Dr. sc. med. Wolfgang Kiehl An der vorliegenden Neuauflage haben aus dem RKI mitgewirkt: Dr. Anton Aebischer, Dr. Katharina Alpers, Dr. Mona Askar, Susanne Behnke, Dr. Justus Benzler, Dr. Helen Bernard, Dr. Udo Buchholz, Dr. Silke Buda, Dr. Mirko Faber, Dr. Lena Fiebig, Dr. Christina Frank, Dr. Manuel Dehnert, Dr. Yvonne Deleré, Dr. Brigitte Dorner, Sandra Dudareva, Dr. Tim Eckmanns, Susanne Glasmacher, PD Dr. Walter Haas, Dr. Osamah Hamouda, Dr. Wiebke Hellenbrand, Dr. Michael Höhle, Bettina Keller, Dr. Albrecht Kiderlen, Christian Klotz, Dr. Judith Koch, Dr. Gabriele Laude, Dr. Astrid Lewin, Dr. Ulrich Marcus, Dr. Astrid Milde-Busch, Prof. Dr. Matthias Niedrig, Dr. Wolfgang Rabsch, Dr. Sabine Reiter, Dr. Bettina Rosner, Dr. Julia Sasse, Dr. Irene Schöneberg, Mario Schummert, Prof. Dr. Frank Seeber, Prof. Dr. Klaus Stark, Dr. Kathrin Tintelnot, Dr. Maria Wadl, Dr. Dirk Werber, Dr. Ole Wichmann. Die Kapitel zu den Bartonella-Infektionen wurden von Prof. Dr. Volkhard Kempf, Frankfurt/Main bearbeitet. Die vorige Auflage war erarbeitet worden von: Dr. Katharina Alpers, Dr. Gabriele Laude, Jens Mehlhose, Prof. Dr. Matthias Niedrig (verantwortlich), Prof. Klaus Stark, Dr. Kathrin Tintelnot (alle RKI); Prof. Dr. Gert-Dieter Burchardt, Prof. Dr. Herbert Schmitz, Prof. Dr. Egbert Tannich (alle Bernhard-Nocht-Institut); Dr. Barbara Reinhardt (Universität Ulm). Mitgearbeitet hatten: Dr. Justus Benzler, Dr. Christina Frank, Dr. Andreas Jansen, Dr. Wolfgang Kiehl, Dr. Judith Koch, Dr. Katrin Leitmeyer, Prof. Dr. Georg Pauli, Dr. Doris Radun, Dr. Irene Schöneberg, Dr. habil. Eckart Schreier, Dr. Brunhilde Schweiger (alle RKI) sowie Dr. Martin Pfeffer (München). Satz & Druck Westkreuz-Druckerei Ahrens KG Berlin/Bonn