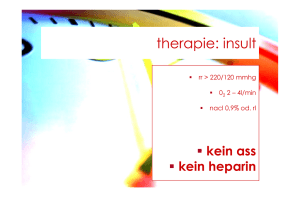
klinische kompetenzen : neurostatus
Werbung

Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 KLINISCHE KOMPETENZEN : NEUROSTATUS INTERAKTIVE SEMINARE Prof Med Jean-Marie Annoni University of Fribourg, Switzerland email. [email protected] und PD Dr Andrea Humm, Kantonspitahl, CH Fribourg, email : [email protected] Drs Michel Chofflon, Friedrich Medlin, Ettore Accolla, Claude Vaney, Martin Corboz, Barbara Bulambo 1) THEMEN DER NEUROLOGIE-SEMINARE 1 bis 4 • Die Neurologieseminare bestehen aus vier Sitzungen zu zwei Stunden, in Gruppen von ungefähr 6 Studenten pro Ausbildner. • Das Lernziel ist die Erhebung einer neurologischen Anamnese und die Durchführung eines Neurostatus. • Der Neurostatus prüft das zentrale und das periphere Nervensystem, die neuromuskuläre Ueberleitung und den Muskel. ALLGEMEINE ZIELE FUER DIE 4 SEMINARE Der Neurostatus gehört zur allgemeinen Untersuchung des Patienten, ob dieser für ein neurologisches Problem konsultiert oder nicht. Selbst wenn aufgrund der Anamnese keine neurologischen Beschwerden besteht, ist es angebracht, einen einfachen « standardisierten » Neurostatus zu erheben. Falls der Patient für ein neurologisches Problem konsultiert, wird die Untersuchung in Bezug auf das gestellte Problem ausgerichtet, komplettiert und verfeinert. Ein « standardisierter » Neurostatus ist eine willkürliche Vereinfachung, einerseits sollte er für jeden Arzt / jede Aerztin leicht durchführbar sein, andererseits vollständig genug, um sowohl das zentrale auch als das periphere Nervensystem zu testen. • Fähigkeit, bei einem Patienten mit einem neurologischen Problem eine gezielte Anamnese zu erheben. • Fähigkeit, einen Neurostatus zu erheben, der folgende Elemente untersucht : - die höheren kognitiven Funktionen, summarisch ; - die Hirnnerven; - den Hals und Rumpf; - das motorische System; - die mono- und polysynaptischen Reflexe; - das sensible System; - die Koordination; - das Gleichgewicht und den Gang. • Fähigkeit, zu differenzieren, ob es sich um ein Problem des zentralen oder peripheren Nervensystem handelt ; Fähigkeit, eine Läsion topographisch zu lokalisieren. Im Zentralnervensystem : Page 1/16 - Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 Fähigkeit, eine einseitige (rechts oder links), eine bilaterale, multifokale oder diffuse Läsion zu erkennen ; Hemiparese und Paraparese. Kenntnis der Somatotopie und der Verteilung der Rindenfeldern (Homunkulus). Fähigkeit, eine supratentorielle von einer infratentoriellen Läsion zu unterscheiden. Kenntnis der grossen Rückenmarksbahnen und die Fähigkeit, das Läsionsniveau zu bestimmen. Page 2/16 Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 Im peripheren Nervensystem: - Fähigkeit, eine radikuläre Läsion, eine Plexusläsion und eine periphere Nervenläsion (Versorgungsgebiet des Nervens) zu unterscheiden : zum beispiel C7/radial und L5/Nervus Tibialis). UNTERRICHTSMETHODE Zweistündige Sitzungen (2 x 45 Min.). Gruppen mit ungefähr 6 Studenten pro Ausbildner. Praktische Uebungen des Neurostatus durch die Studenten, mit einem freiwilligen Patienten oder, falls nicht möglich, mit einem standardisierten, simulierten Patienten. ORGANISATION DER 4 SEMINARE 1. 2. 3. 4. Neurologie 1 : Allgemeine Einführung, Mental Status; Hirnnerven ; Neurologie 2 : Motorisches und sensibles System, Reflexe, Koordination, Gang Neurologie 3 : Neuro- Anamnese und Wiederholung des Neurostatus mit einem Patient. Neurologie 4 : Neuro-Anamnese und Wiederholung des Neurostatus mit einem Patient. Als Information : NEUROSTATUS für den OSCE Anamnese Die neurologische Anamnese folgt denselben Prinzipien wie jede medizinische Anamnese. • Der Patient trägt seine Beschwerden und Symptome vor. • Die Anamnese wird mit gezielten Fragen vervollständigt. Jede Beschwerde sollte unter einem pathophysiologischen Gesichtspunkt/Mechanismus betrachtet werden. o Charakterisierung des Problems und seiner Lokalisation o Auftreten (akut, progressiv etc.) o Umstände des Auftretens o Neues oder wiederholt auftretendes Symptom o Auslösende, verstärkende oder lindernde Faktoren o Assoziierte Symptome (zBsp. Müdigkeit, Kopfschmerzen, Muskelschmerzen, Schwindel, Kontaktverlust, Halluzinationen, kognitive/motorische/sensible Störungen, Sphinkter-, Koordinations- oder Gangstörungen o Verlauf der Symptome o Medikamente dagegen eingenommen? Effekt? o Hat das soziale Umfeld etwas bemerkt? (Heteroanamnese wenn möglich) • Die neurologische Anamnese wird mit Elementen der allgemeinen medizinischen Anamnese vervollständigt (Medikamente, persönliche Vorgeschichte, Familienanamnese) Standardisierter Neurostatus Mental Status / Höhere kognitive Funktionen Die höheren kognitiven Funktionen werden zu einem grossen Teil während der Anamnese beurteilt. Mindestens folgende Aspekte sollten beachtet werden: • Patient adäquat? Kollaboration (gut/mässig/schlecht). Allgemeine Erscheinung (physisch, Hygiene, Schminke, Kleidung). • Bewusstsein (Vigilanz, Glasgow Coma Scale), Konzentration. Page 3/16 Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 • Örtliche, zeitliche und autopsychische Orientierung. • Episodisches Gedächtnis (Erinnerung von aktuellen und vergangenen Tatsachen). • Verbales/visuelles Gedächtnis: 3 Wörter aus dem MMS, 3 Objekte verstecken • Sprache (Sprachfluss). Vereinfachter Aphasietest : 3 Objekte benennen, einen Satz nachsprechen, eine einfache und eine komplexe Aufforderung verstehen und befolgen, einen Satz lesen und schreiben (Unterscheidung zw. Sprachverständnis und produktion). • Gnosien: Farben und ein Gesicht erkennen. • Unterscheidung zwischen einer Hemianopsie (Verlust eines Teiles des Gesichtsfeldes) und einem hemispatialen Neglekt (Extinktion, eine Linie in der Mitte durstreichen). • Praxien: (Fähigkeit, eine Geste auszuführen, in Abwesenheit einer Parese oder Paralyse): „Zähneputzen“, sinnlose Gesten (Hand auf die Backe) • Frontale Funktionen : Gegen-Sakkaden, Unterdrückung/Kontrolle von Gesten. Archaische (Primitiv-)Reflexe: Palmomentalreflex, Nasopalpebralreflex (Glabellareflex), Greifreflex (grasping). Hirnnerven I: II: Geruch (Seife) Sehschärfe (Brille?): 3 Finger /Tafel aus 3 Metern Distanz oder lesen mit 40 cm Abstand (jedes Auge einzeln). Gesichtsfeld (fingerperimetrisch/manuell), alle 4 Quadranten, beide Augen separat. Extinktion. Augenhintergrund. III, IV VI: Augenmotorik (in alle Richtungen, zBsp ein „H“ mit dem Finger zeichnen). Lidspalt. Pupillen: rund, symmetrisch, Lichtreaktion direkt und indirekt, Konvergenz. V: Sensibilität des Gesichts (in allen drei Trigeminus-Arealen) : Berührung und Schmerz, Kornealreflex, Trophik und Kraft der Kaumuskulatur , Masseterreflex. VII: Mimik, (obere Gesichtsmuskulatur: Augen schliessen/weit öffnen, Stirn runzeln; untere: Backen aufblasen). Geschmack (anamnestisch). Ev. auch Hyperakusis, Sensibilität der Ohrmuschel, verminderte Tränensekretion (anamnestisch) VIII: Gehör (Flüstersprache auf 3m, beide Ohren einzeln) Rinne-, Weber-Versuch. Nystagmus, Schwindel, Romberg. Unterberger IX et X:Brechreflex und velopalatiner Reflex (Auslösen von Würgereflex NICHT am osce gefragt). Gaumensegel, in Ruhe und beim Phonieren. Schlucken, Artikulation, Phonation. Geschmack (bitter) XI: Kraft der musculi sternocleidomastoideus und trapezius. XII Zunge, in Ruhe und beim Herausstrecken. Nacken • Beweglichkeit, Schmerzhaftigkeit, Meningismus, Lhermitte-Zeichen. • Karotiden auskultatorisch (Strömungsgeräusch?). Obere Extremität (OE) • Inspektion (Symmetrie? Zittern? Faszikulationen? Behaarung) Page 4/16 • • • • • • • • Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 Tonus (Froment Manöver) Kraft der Muskelgruppen einzeln und immer im Seitenvergleich: Abduktion Oberarm (Mm. deltoideus und supraspinatus), Adduktion Oberarm (Mm infraspinatus subscapularis, teres minor und caput breve des Biceps), Flexion/Extension im Ellbogen (Biceps/Triceps). Extension im Handgelenk (Mm extensor carpi radialis & ulnaris), Faust machen lassen (Fingerflexoren), Finger gestreckt weit auseinander/geschlossen nebeneinander (Mm interossei und lumbricales). N.radialis: oberflächliche Fingerextensoren. N.medianus: Opposition, Fingerflexoren. Positionsversuch (Vorhalten der Arme in Supinationsstellung mit geschlossenen Augen). Muskeleigenreflexe (abgeschwächt/lebhaft/gesteigert): Bizeps, Trizeps, Styloradialis, Hoffmann/Trömmer Oberflächensensibilität (Berührung, Schmerz, Temperatur): mit zwei Fingern auf beiden Seiten berühren. Unterscheidung zwischen Spitz und Stumpf in verschiedenen Innervationsarealen/radikulären Arealen. Tiefensensibilität Lagesinn (Daumen seitlich halten, nach oben oder unten bewegen), Vibrationssinn/Pallästhesie (Stimmgabel) Diadochokinese (schnell abwechselnde antagonistische Bewegungen zBsp. „Marionetten“, abwechselnde Handbewegungen) Finger-Nase-Versuch (Augen offen und dann geschlossen). Rumpf Bauchhautreflex. Oberflächliche Sensibilität (sensibles Niveau ?). Untere Extremität (UE) • Inspektion (Symmetrie? Zittern? Faszikulationen? Behaarung). Im Zweifelsfall Umfang 15cm vom Knie messen. • Tonus (Knie beugen) • Kraft. Positionsversuch (Mingazzini der UE: wenn möglich beide Beine gleichzeitig, bei älteren Patienten Beine einzeln testen). Bewegungen in der Hüfte: Extension, Flexion (M.iliopsoas), Abduktion (M.gluteus medius), Adduktion (Mm adductor brevis, longus und magnus). Psoas: Hüftflexion gegen Widerstand. Im Knie: Extension (M. quadriceps), Flexion (M.biceps femoris). Im Fussgelenk: Dorsalextension (M. tibialis ant), plantarflexion (M.gastrocnemius). Bei verdacht auf L5-Defizit gegen Läsion des N.fibularis communis: Dorsalextension des Fusses und Extension der grossen Zehe gegen Widerstand UND tibialis posterior (Inversion des Fusses). • Muskeleigenreflexe (abgeschwächt/lebhaft/gesteigert): Patellarsehnen- und Achillessehnenreflex beidseits. • Plantarreflex (Babinski-Zeichen oder -Phänomen). • Oberflächensensibilität (Berührung, Schmerz, Temperatur). Berührung: Immen an beiden Beinen und in verschiedenen Höhen (Unter-, Oberschenkel, Fuss). Spitz-StumpfDiskrimination an beiden Beinen und in zwei Dermatomen. Bei Verdacht auf L5/N.fibularis communis-Läsion Sensibilitätsverlust am äusseren Rand des Beines und auf dem Fussrücken suchen. • Tiefensensibilität (Lagesinn der Grosszehe, Pallästhesie am Malleolus internus). • Knie-Hacke-Versuch mit offenen und geschlossenen Augen • Gleichgewicht und Gang Page 5/16 • • • • • Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 Aufrechtstand, Füsse geschlossen nebeneinander, Augen offen und geschlossen (Romberg). Gang (Schrittlänge, Symmetrie der Schritte, Armpendeln, Wenden). Fersen- und Fussspitzengang. Seiltänzergang (Strichgang). Auf der Stelle gehen (Unterberger Tretversuch, auch 8. Hirnnerv) Wirbelsäure • Inspektion: Fehlstellungen, Skoliose, Hyperlordose, paravertebrale Muskulatur • Beweglichkeit (Schober / Finger-Boden-Abstand) • Palpation, Perkussion und axiale Kompression (Schmerz?) • Lasègue: Passives Anheben der gestreckten UE aus der Horizontale: Auslösen eines lumboradikulären Schmerzes (Muskelspannung entspricht nicht einem positiven Lasègue, sondern nur Streching-Bedarf). Nur lumbale Schmerzen gelten sind nicht unbedingt als positiver Lasègue. • Umgekehrter/Retro Lasègue: in Seiten- oder Bauchlage, Oberschenkel nach dorsal dehnen, das Sakrum mit der Hand stabilisieren, zur Vermeidung einer Hyperlordose. Positiv v.a. bei Wurzelkompression L2-3 (4). NEUROLOGIE 1 : THEMA DER SITZUNG A. Allgemeine Einführung in den Neurostatus B. Mental Status (Hirnrindenfelder) C. Hirnnerven UNTERRICHTSMETHODE • • • Zweistündige Sitzungen. Gruppen mit ungefähr 6 Studenten pro Ausbildner. Demonstration und Praktische Übungen des Neurostatus durch die Studenten, A. Allgemeine Einführung in die neurologische Untersuchung (15 Min.) Ziel: den globalen Ablauf der neurologischen Untersuchung verstehen (ohne Detailkenntnisse, wird im Seminar Neurologie 4 vertieft). Anamnese Die neurologische Anamnese befolgt dieselben Prinzipien wie jede medizinische Anamnese. • Der Patient beschreibt seine Beschwerden und Symptome. • Gezielte Fragen ergänzen die erhaltenen Informationen. Jede Beschwerde sollte unter einem pathophysiologischen Gesichtswinkel betrachtet werden. • Die Anamnese wird manchmal mit einem Angehörigen ergänzt (Fremdanamnese). • Die neurologische Anamnese wird mit den herkömmlichen Elementen der allgemeinen medizinischen Anamnese ergänzt. Page 6/16 Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Neurostatus Jean-Marie Annoni-2017 1. Höhere kognitive Funktionen : Zum grossen Teil während der Anamnese. Archaische Reflexe 2. Hirnnerven I - XII (Gesichtsfeld nicht vergessen) 3. Nacken :Beweglichkeit, Karotiden ohne Geräusch. 4. Obere Extremität (OE) : Inspektion. Barré Kraft Tonus. Muskeleigenreflexe Sensibilität , Koordination 5. Rumpf : Bauchhautreflex, Sensibilität. 6. Untere Extremität (UE) : Inspektion, Mingazzini , Kraft Tonus. Muskeleigenreflexe Sensibilität, Koordination 7. Gleichgewicht Aufrechtstand, Gang, Seiltänzergang (Strichgang). Wirbelsäue : Fehlstellungen, Beweglichkeit, Lasègue B. Kognitive Funktionen (Rindenfelder):(30 mn) Ziele: Der Mentalstatus gehört zum Arsenal eines jeden Arztes. Er hat zum Ziel, die Vigilanz, Orientierung, die Aufmerksamkeit, die Affektivität, den Sprachfluss, das Sprachverständnis. die Denkschemas und die höheren kognitiven Fähigkeiten des Patienten zu beurteilen. Das Ziel des Seminars ist das Erlernen häufig vorkommender Elemente. Es handelt sich folglich eher um ein Screening als um eine sorgfältige Diagnose. Cave at: Der Mental- oder kognitive Status, unzureichend oder unangebracht ausgeführt, kann vom Patienten als verletzend empfunden werden. Anamnese : Beginn der Beschwerden, auslösende oder verstärkende Faktoren, Beobachtungen nahestehender Personen (Fremdanamnese), konkrete Beispiel erfragen. Bei der Fremdanamnese (entsprechend der Beschwerden) gezielt folgende Symptome erfragen: Amnesie, Aphasie, Apraxie, Agnosie, Hemineglekt, Frontalhirnzeichen, Verwirrtheitszustände 1. 1 Einige Definitionen : Aphasie: es handelt sich um eine Störung der gesprochenen oder gelesenen Sprache, der Sprachproduktion oder des Sprachverständnisses. Nicht dazu gehören Dysarthrien, Stottern und Sprachstörungen bei Psychose. In erster Linie nach einem CVI, einem Tumor oder einer anderen fokalen Läsion suchen. • Amnesie: Störung des Festhaltens, der Speicherung oder des Abrufens von aktuellen oder vergangenen Ereignissen, Kenntnissen oder affektiven Erinnerungen. Es kann eine Tendenz zur Konfabulation bestehen. Z.Bsp. Korsakoff-Syndrom. Nach Alkoholabusus oder Vitamin(B1)-Karenz suchen. • Frontalhirn-Syndrom: Verhaltensstörung, die in erster Linie die Fähigkeit beeinträchtigt, eine Handlung zu initiieren und zu planen, das Verhalten der Situation anzupassen (Perseverieren), Anfälligkeit auf Interferenzen (Ablenkbarkeit). Das Frontalhirn-Syndrom kann ebenfalls durch eine Tendenz zur Passivität oder im Gegenteil zur Aggressivität gekennzeichnet sein. Nach einem ehemaligen Schädel-Hirn-Trauma (SHT) suchen. • Akuter Verwirrtheitszustand: Globale kognitive Störung, die gleichzeitig die Aufmerksamkeit, den SchlafWachrhythmus und das psychomotorische Verhalten beeinträchtigt: nach Fieber, Trauma, Elektrolytentgleisung, metabolischer Störung (Blutzucker, Harnstoff, Leberenzymwerte, Gayet-Wernicke) suchen. Differentialdiagnose : Psychiatrische Dekompensation. • Hemineglekt : Tendenz, die Aufmerksamkeit zur Seite der Hirnläsion zu orientieren, zusammen mit einer Verminderung der Fähigkeit, die kontrolaterale Seite zu erkundend und wahrzunehmen (wird auch spatiale Agnosie genannt). • Fortschreitende Demenz: Progressiver Verlust der intellektuellen Fähigkeiten, der zu einer Beeinträchtigung der sozialen und professionellen Interaktionen führt. Charakteristisch sind Gedächtnisstörungen und mindestens eines der folgenden Symptome: Verminderung der Abstraktionsfähigkeit, des Urteilvermögens, einer höheren • Page 7/16 Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 Mentalstatus 1. Erscheinung, Affektivität und Verhalten: • Bewusstsein (Vigilanz, zur Erinnerung : Glasgow-Koma-Skala). • Allgemeine Erscheinung (physisch, Hygiene, Schminke, Kleidung). • Haltung (kooperativ). • Motorisches Verhalten (Akinesie, unwillkürliche Bewegungen, Manierismen). • Denkinhalte (Halluzinationen, Delir). • Nosognosie (Fähigkeit, die aktuelle Situation zu verstehen). • Ausdruck der Affektivität und der Stimmung : Beobachtung des Gesichtsausdrucks, der Gestik und der Sprache. Affektivität = sichtbarer Ausdruck des inneren Zustandes, der sich während der Untersuchung ändern kann (Anpassung des affektiven Verhaltens). Stimmung (dauernde und subjektive Grundstimmung, vom Patienten zum Ausdruck gebracht). 2. Kognitiver Status: • Aufmerksamkeit und Konzentration (Erhaltung der Konzentration). • Orientierung : zeitlich, örtlich und autopsychisch (Alter, Tätigkeit, usw.). • Episodisches Gedächtnis (Erinnerung von aktuellen und vergangenen Tatsachen). • Sprache (Sprachfluss). Vereinfachter Aphasietest : 3 Objekte benennen, einen Satz nachsprechen, eine einfache und eine komplexe Aufforderung verstehen und befolgen, einen Satz lesen und schreiben (Unterscheidung zw. Sprachverständnis und -produktion). • Gnosien (Fähigkeit, einen erhaltenen Stimulus zu erkennen, in Abwesenheit einer sensoriellen Störung) und gestische Ausdrucksweisen / Praxien (Fähigkeit, eine Geste auszuführen, in Abwesenheit einer Parese oder Paralyse). • • Unterscheidung zwischen einer Hemianopsie (Verlust eines Teiles des Gesichtsfeldes) und einem hemispatialen Neglekt (Vernachlässigung einer Hälfte des Raumes trotz normalem Gesichtsfeld, vor allem nach rechtsparietaler Läsion). Frontale Funktionen : Planung der Tagesaktivitäten, Unterdrückung/Kontrolle der Gesten. kognitiven Funktion, Veränderung der Persönlichkeit. Familienanamnese auf fortschreitende, neurologische Erkrankungen. Page 8/16 Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; • 3. Jean-Marie Annoni-2017 Archaische Reflexe (Primitivreflexe): Palmomentalreflex, Schnauzreflex, Nasopalpebralreflex (Glabellareflex), Saugreflex (succion), Greifreflex (grasping). Mini-Mental-Test/Scoring (MMS) nach Folstein (max. 30 Punkte) : Beurteilt vor allem das Gedächtnis und weniger die Sprache, jedoch weder die frontalen noch die spatialen Hirnfunktionen. Es handelt sich um ein Mittel, um das Bestehen kognitiver Defizite zu bestätigen, aber nicht genauer zu diagnostizieren. Zum Beispiel erlaubt der MMS keine Unterscheidung zwischen Demenz und Delir, gleichzeitig bestehende Pathologien (Depression, Aphasie) und das Ausbildungsniveau beeinflussen das Scoring; sensorielle Defizite erschweren die Ausführung und verschlechtern die Aussagekraft des Tests. 4. UHRENTEST (erlaubt es, in sehr kurzer Zeit wichtige kognitive Aspekte der Demenz zu untersuchen (Gedächtnis, konstruktive Praxis, exekutive Funktionen, Sprache, Erkennen). o INSTRUKTION IST : „BITTE ZEICHNEN SIE EINE UHR MIT ALLEN ZAHLEN UND ZEIGERN DIE NÖTIG SIND UND SAGEN SIE MIR, WENN SIE FERTIG SIND.“ o EVALUATION: SIND 12 ZAHLEN VORHANDEN? (1 PUNKT) ; IST DIE ZAHL „12“ OBEN? (2 PUNKTEN); SIND ZWEI UNTERSCHEIDBARE ZEIGER VORHANDEN? (Z.B. DICKE ODER LÄNGE) (2 PUNKTEN) STIMMT DIE GEZEICHNETE ZEIT MIT DER ZEIT IM „FAHRPL ANFORMAT“ ÜBEREIN? (2 PUNKTEN) o INTERPRETATION UHREN-TEST 0 - 5 PUNKTE: EINE EINGEHENDE UNTERSUCHUNG (Z.B. AN EINER MEMORY CLINIC) IST ANGE-ZEIGT ; 6 - 7 PUNKTE: AUFGRUND DES RESULTATES IM UHREN-TEST IST NOCH KEINE WEITERE ABKLÄRUNG ANGEZEIGT. TROTZDEM KANN AUFGRUND DES KLINISCHEN URTEILS EINE EIN-GEHENDE UNTERSUCHUNG INDIZIERT SEIN. WEITERFÜHRENDE LITERATUR: Verhaltensneurologie Armin Schnider : Page 9/16 Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Jean-Marie Annoni-2017 C. Untersuchung der Hirnnerven : 45 mn 1 2 Anamnese I: Geruch (normal, vermindert, ausgelöscht). II: Monokulare Läsionen des Sehnervens erkennen, von binokularen, retrochiasmalen Läsionen zu unterscheiden, Gesichtsfeldausfälle. Amaurosis fugax. Anamnese der Optikus-Neuritis. Die typische Anamnese der prä- und retrochiasmalen Gesichtsfeldausfälle bestimmen. III-IV-VI: Doppelbilder, Lidspalte, zu eng (Ptosis), zu weit, Anisokorie. V: Hypoästhesie, Dysästhesie des Gesichts. Trigeminus-Neuralgie und ihre typische Anamnese. Kaustörungen. VII: Fazialis-Parese (zentrale oder periphere). Geschmacksstörung (Ageusie), verminderter Speichel- (Hyposalivatio) und Tränenfluss (Hypolacrimatio), einseitige Geräuschüberempfindlichkeit (Hyperakusis). VIII: Vestibulärer Komponente: echten Schwindel von Pseudoschwindel unterscheiden. Kochleäre Komponente: Hypoakusis, Tinnitus. IX-X: Artikulationsstörung (Dysarthrie), Phonationsstörung/Heiserkeit (Dysphonie), Schluckstörung (Dysphagie), Regurgitation von Flüssigkeiten (aus der Nase), nasale Stimme. XI: Musculi sternocleidomastoïdeus und trapezius. XII: Beweglichkeit der Zunge, Atrophie, Faszikulationen. Untersuchung I: Seitengetennt die Nasenlöcher mit nicht irritierenden Geruchsstoffen testen. II: Visus seitengetrennt: Finger oder visuelle Tafel auf 3 Meter oder lesen auf 40 cm Distanz. Fingerperimetrische Gesichtsfeldprüfung, Unterscheidung von prä- und retrochiasmalen Defiziten. Gesichtsfeldausfälle, homonym und nichthomonym. Page 10/16 Klinische Kompetenzen Neurologie : Anamnese und Neurostatus ; Augenhintergrund : Papille, Netzhaut, Gefässe. Jean-Marie Annoni-2017 III-IV-VI: Spontanstellung der Bulbi (Primärposition), horizontale und vertikale Augenmotorik (normal, limitiert, mit oder ohne Doppelbilder, Sakkaden, Nystagmus). Im Folgen, ein H in Luft zeichen. Pupillenreflex: Lichtreflex, direkter oder konsensueller, Konvergenzreaktion. V: Sensibilität, Topik der 3 Aeste. Kornealreflex: Afferentes (V) versus efferentes Defizit (VII). Direkter und konsensueller Reflex. Masseterreflex. VII: Unterscheidung einer zentralen von einer peripheren Fazialisparese. Fazialisäste für die Mimik. Lagophtalmus und Bell-Phänomen. (und « signe de Souques »). Zosterbläschen in Ohrmuschel und Gehörgang. Der Geschmack wird in der Routineuntersuchung selten getestet. VIII: Vestibuläre Komponente: Formen des Nystagmus (Spontannystagmus, Lagerungsnystagmus,..), Blickrichtungsnystagmus immer zentral bedingt Unterschiede und Charakteristik. Romberg- und Unterberger-Test, Seiltänzergang (Strichgang). Kochleäre Komponente: Flüstern, Rinne- und Weberversuch. IX-X: Beurteilung des Schluckens und Phonierens, Heiserkeit, Aphonie. Gaumensegel in Ruhe und beim Phonieren, Kulissenphänomen (« signe de rideau »), Gaumensegel- und Würgreflex. XI: Musculi sternocleidomastoideus und trapezius. XII: Herausstrecken und Mobilität der Zunge. Page 11/16 Klinische Kompetenzen : Anamnese und Neurostatus ; Jean-Marie Annoni NEUROLOGIE 2 THEMA DER SITZUNG A. Motorisches System und Reflexe B. Sensibles System C. Koordination (Kleinhirntests), Gleichgewicht und Gang UNTERRICHTSMETHODE • • Zweistündige Sitzungen. Gruppen mit ungefähr 6 Studenten pro Ausbildner. Uebung des Neurostatus zwischen den Studenten. A. Motorisches System und Reflexe (45 mn) Anamnese Beschwerden konzentrieren sich auf Lähmungen (Paralysen) und Schwächen (Paresen : Schwäche, Ermüdbarkeit, Schwierigkeiten mit Feinmotorik. Symptome akut oder progressiv, transitorisch, permanent, fluktuierend. Vom Patienten bemerkte Atrophie. Unwillkürliche Bewegungen : Tremor, Faszikulationen, andere. Verlangsamung der Bewegungen. Neurostatus Motorisches System und Reflexe - Inspektion: Atrophie, Hypertrophie, unwillkürliche Bewegungen, Faszikulationen, Verteilungsmuster. - Palpation der Muskeln: Muskelschmerz (Myalgien), Konsistenz. - Perkussion: Idiomuskuläre Kontraktion, Myotonie. Die idiomuskuläre Kontraktion entspricht einer direkten Reaktion der Muskelfasern, wenn diese beklopft werden. Sie verschwindet frühzeitig bei primären Muskelerkrankungen (bei noch erhaltenen Muskeleigenreflexen (MER)), umgekehrt bleibt sie bei primären peripheren Neuropathien auch bei ausgefallenen MER meist erhalten (typisch Guillain-Barré Syndrom). Die Myotonie ist eine langsame Kontraktur der Muskelfasern mit anschliessend nur wieder langsamer Entspannung, ausgelöst durch Willkürinnervation. Sie weist auf eine abnorme Erregbarkeit der Muskelfasern hin. - Kraft: Quantifizierung der Kraft in allen Muskelgruppen (Beurteilung von M1-5). Bei allfälligem Defizit, Verteilungsmuster genauer bestimmen. M0 = Plegie ohne sichtbare Muskelkontraktion. M1 = funktionell Plegie, aber sichtbare Muskelkontraktion. M2 = höchstgradige Parese mit minimem Bewegungseffekt unter Ausschaltung der Schwerkraft. M3 = Parese, welche gerade die Ueberwindung der Schwerkraft erlaubt. M4 = verminderte Kraft gegen Widerstand. M5 = normale Kraft gegen Widerstand. Stuhlsteigen: effizientere Prüfung der Kraft als im Liegen (hierbei ist mehr als 60% Kraftverlust nötig, damit das Defizit zuverlässig erkannt zu werden kann). Page 12/16 Klinische Kompetenzen : Anamnese und Neurostatus ; Jean-Marie Annoni Wiederholte Testung kann ein latentes Defizit entlarven. Kennmuskeln der OE alle Muskeln erhalten Zuflüsse von mehreren cervikalen Wurzeln – Angabe der jeweils wichtigsten radikulären Versorgung • Armabduktion: M. deltoideus, C5, N. axillaris • Flexion im Ellbogen: M. biceps brachii, C6, N. musculocutaneus • Extension im Ellbogen: M. tricpes, C7, N. radialis • Extension im Handgelenk: M. extensor carpi radialis & ulnaris, C7, N. radialis • Flexion der Finger: M. flexor digitorum superficialis & profundus; C8, N. medianus & ulnaris • Spreizen der Finger und Adduktion der Finger: Mm. Interossei und M. lumbricales, Th1, N. Ulnaris • Abuktion des Daumens: M. abductor pollicis brevis, Th 1, N. Medianus Kennmuskeln der UE alle Muskeln erhalten Zuflüsse von mehreren lumbosakralen Wurzeln – Angabe der jeweils wichtigsten radikulären Versorgung • Hüftflexion: M. iliopsoas, L3, N. femoralis, • Hüftadduktion: Mm. adductor brevis, longus und mangus, L2-3, N. obturator • Hüftabduktion: M. glutaeus medius, L5, Nn. clunei sup. • Kniestreckung: M. quadriceps, L4, N. femoralis • Kniebeugung: M. biceps femoris, S2, N. ischadicus • Dorsalextension des Fuss und der Grosszehe: M: tibialis anterior und M. extensor hallucis, L5, N. peronaeus profundus (> Fersengang) • Plantarflexion des Fusses: M. gastrocnemius, S1, N. tibialis (> Zehengang) Vorhalteversuche (Barré, Mingazzini) Absinken bei leichter bis mässiger zentraler Parese der Extremität. Tonus: residuelle leichte Muskelspannung bei aktiver Entspannung • Hypertonie, Hypotonie (Mitschwingen der Arme, oder des Fusses) • Spastische Tonuserhöhung: Klappmesser-Phänomen, erhöhter Tonus variabel und von Geschwindigkeit der passiven Bewegung abhängig. Am besten erkennbar bei der raschen Ellbogenflexion und der raschen Knieextension/-flexion. MER gesteigert. • Rigor = extrapyramidale Tonuserhöhung (typisch für M. Parkinson): homogene Tonuserhöhung der Flektoren und Extensoren > charakteristische Haltung mit vornübergebeugtem Oberkörper, flektierten Armen und Knien. Zahnrad-phänomen, am besten Erkennbar bei Bewegung des Handgelenkes und im Ellbogengelenk. Diskretes Zahnradphänomen nur bei Anspannung der Gegenseite erkennbar (manoeuvre de Froment). MER in der Regel normal. • Hypotonie: bei peripheren Nervenläsionen und Kleinhirnläsionen (ipsilateral!) Muskeleigenreflexe (MER) Vermindert bei peripherer Läsion, gesteigert bei zentraler Läsion. Page 13/16 Klinische Kompetenzen : Anamnese und Neurostatus ; Jean-Marie Annoni Erlauben zusammen mit der Beurteilung der Kraft die Identifizierung eines radikulären Syndroms Radiusperiostreflex: C5/6 Bicpesreflex: C6 (weniger C5) Tricepsreflex: C7 Ulnarreflex: Trömnerreflex: C8 (falls gesteigert = Hoffman Zeichen = Pyramidenbahnzeichen der OE) Adduktorenreflex: L3 Patellarsehenreflex: L4 (Tibialis posterior Reflex: L5 – inkonstant vorhanden) Achillessehnenreflex: S1 Fremdreflexe (kutane Afferenz, Muskelefferenz) Fremdreflexe dienen in erster Linie dem Nachweis einer zentralen Läsion. Bauchhautreflexe: rasches Bestreichen der Bauchhaut zum Nabel hin (alle 4 Quadranten) > normalerweise symmetrische Kontraktur der Abdominalmuskulatur im ipislateralen Quadranten. Bei Ausfall Hinweis auf zentrale Läsion (= Babinski-Zeichen am Rumpf). Cave: fehlt häufig bei Adipositas ohne lokalisatorische Bedeutung. Babinski-Zeichen: Bestreichen der lateralen Fusssohle > Dorsalextension der Grosszehe (und Spreizen der übrigen Zehen) bei Läsion der Pyramidenbahn. Cave: Fluchtreflex. B. Sensibles System (30 mn) ZIELE DIESES ABSCHNITTTES Anamnese : Hypästhesie, Anästhesie, Parästhesie, Dysästhesie, Schmerzen, Lagesinn. Neurostaus : - Oberflächensensibilität (epikritische S.): Mit dem Finger leicht berühren, dann spitze und stumpfe Berührung testen: normal, symmetrisch, Vergleich proximal - distal. NB: einige Authoren empfehlen den Tastsinn entsprechend der Dermatome zu testen, wieder andere gehen eher diagonal über diesselben (von medial nach lateral). Beide Techniken sind gleichwertig, wie auch noch viele andere, aber die Studentin/der Student soll ihre/seine Vorgehensweise verstehen und erklären können. - Schmerz(spitz) und Temperaturempfinden. - Tiefensensibilität. Page 14/16 Klinische Kompetenzen : Anamnese und Neurostatus ; - Jean-Marie Annoni Lagesinn: Daumen-Finden, Lagesinn des Zeigefingers und der grossen Zehe (beidseitig lateral im Endglied gehalten, mit kleinsten Bewegungen). Pallästhesie. Komplexe Leistungen der Sensibilität: Graphästhesie, Stereognosie, Extinktionsphänomen. C. Koordination (kleinhirntests), Gleichgewicht und Gang (15 mn). Anamnese - Störungen des Gleichgewichts. - Störungen der Koordination der Hände und Beine. - Gangstörungen. - Sprechstörungen (zerebelläre Dysarthrie, skandierte Sprache). Neurostatus Augenmotorik (siehe oben) Untere und obere Extremitäten - Tonus (schon unter Motorik behandelt): suchen nach etwaigem Hypotonus. - Rebound-Phänomen (Stewart-Holmes-Test). - Diadochokinese (Marionnetten-Hände; alternierendes Klopfen). - Eumetrischer oder dysmetrischer Zeigefinger-Nase-Versuch. - Knie-Hacke-Versuch. Gleichgewicht - Aufrechtstehen (étude du polygone de sustentation), unverändert nach Schliessen der Augen (Romberg). - Gang normal (Symmetrie und Länge der Schritte, Armpendeln, Wenden). - Fersen- und Fussspitzengang ohne Befund (o.B.). - Seiltänzergang (Strichgang) gut ausgeführt. - Unterberger-Tretversuch : ohne Abweichung. - Kauern (normalerweise mit Anheben der Fersen). Page 15/16 Klinische Kompetenzen : Anamnese und Neurostatus ; Jean-Marie Annoni NEUROLOGIE 3 UND NEUROLOGIE 4 THEMA DER SITZUNGEN Orientierter Neurostatus mit einem Patient. UNTERRICHTSMETHODE • • Zweistündige Sitzungen. Gruppen mit ungefähr 6 Studenten und 1 Patient pro Ausbildner. Uebung des Neurostatus mit dem Patient. DEMONSTRIERTEN ZEICHEN Abhängig von Patienten Demonstrierung und Praktisch der Neurologischen Untersuchung bei den Studenten Lernressourcen Kurzlehrbuch Neurologie [Broschiert], Heinrich Mattle Marco Mumenthaler, Thieme, Stuttgart; Auflage: 3., vollst. überarb. u. akt. Aufl. (2010) Kapit 3 e Neurologie Par Jean Cambier, Maurice Masson, Henri Dehen, Catherine Masson, Elsevier, MASSON, 12 édition 2008 chap1-6 WEITERFÜHRENDE LITERATUR : DeJong’s The Neurological Examination, Sixth Edition William Campbell, Philadelphia, Lippincott Williams & Wilkins, 2005. (Référence extensive) "Adams and Victor's Principles of Neurology, Allan Ropper, Martin Samuels, 9th Edition" McGraw-Hill 2009 e-learning / video Site du college des enseignants en neurologie : http://www.cen-neurologie.fr/ http://e-learning.studmed.unibe.ch/podcast/media/m4v/Neurologische_Untersuchung.m4v Neurologische Untersuchung Demonstrierung unil https://moodle2.unil.ch/login/index.php (erreichbar durch Switch unifr) ***** Page 16/16