Zyste von Toxoplasma gondii
Werbung

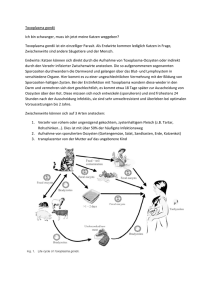
Zyste von Toxoplasma gondii Aus Parasitology Today Vol. 11/No. 12/95 Foto H. Mehlhorn/aus Aspöck, Auer & Walochnik.) DENISIA 6, 2002 Tachyzoit von Toxoplasma gondii Pseudozyste von Toxoplasma gondii Bastet-Katze (600 v. Chr.) Museen in Berlin 2. Auflage Ägyptisches Museum Berlin Oozysten von Toxoplasma gondii Toxoplasma gondii 1 Katze scheidet im Verlauf von 2-3 Wochen insgesamt 7 8 ca. 10 – 10 Oozysten aus H. Aspöck & H. Auer Häufigkeit von ToxoplasmaInfektionen in Mitteleuropa • • Oozysten ausscheidender Katzen: 1 - 2 % Seropositive Katzen: 50 – 60 % H. Aspöck & H. Auer Zyklus von Toxoplasma gondii Toxoplasma gondii Verbreitung: weltweit, > 1 Mrd., vielleicht > 1500 Mill. Menschen infiziert Spezifischer Wirt: Katzenartige Raubtiere, bes. Hauskatze Unspezifischer Wirte: (wahrscheinlich) alle Säugetiere, viele Vögel H. Aspöck & H. Auer Grundformen der klinischen Manifestation der Toxoplasma-Infektion • • • Postnatale Infektion des Immungesunden Postnatale Infektion des Immunsupprimierten Pränatale Infektion H. Aspöck & H. Auer aus ASPÖCK 1982 Postnatale Toxoplasmose (Lymphadenitis toxoplasmotica) Bastei Galerie Nr. 35 Bastei Galerie Nr. 35 Bastei Galerie Nr. 35 Bastei Galerie Nr. 35 Bastei Galerie Nr. 35 Zerebrale Toxoplasmose bei AIDS Pränatale Toxoplasmose O. Gsell & W. Mohr 1967 Pränatale Toxoplasmose O. Gsell & W. Mohr 1967 Pränatale Toxoplasmose Simon & Jänner 1981/Aspöck et al. 2002 Pränatale Toxoplasmose Foto Mittelviefhaus & Gellrich aus ASPÖCK 1996 Bedeutung des Zeitpunkts der Erstinfektion mit Toxoplasma während der Schwangerschaft 100% Abortus 90 en n e r Sch bo e 80 g n U im were es d Fal der 70 o k le d i s K sri er I rank n o 60 ti nfe hei k e ktio t In f 50 n 40 30 20 klin.unauffällig 10 0 2. Trimenon 3. Trimenon 1. Trimenon H. Aspöck & H. Auer H. Aspöck & H. Auer Klinik der pränatalen Toxoplasmose • Vollbild (Hydrocephalus, Retinochorioditis, verkalkte Herde im ZNS) sehr selten: ca. 1 % aller unbehandelten pränatalen Toxoplasma-Infektionen • Leichte Schädigungen bei Geburt: ca. 10 % • Bei Geburt ohne Symptome, erst später klinische Manifestation: ca. 90 % Häufigkeit von pränataler Toxoplasmose mit klinischer Manifestation bei Geburt 1 – 10 pro 10.000 Geburten H. Aspöck & H. Auer Augentoxoplasmose nach pränataler Infektion Foto Mittelviefhaus & Gellrich aus ASPÖCK 1996 Diagnostik der Toxoplasma-Infektionen • • • Serodiagnostik Klinische Befunde Erreger-Nachweis H. Aspöck & H. Auer H. Aspöck & H. Auer Antikörper-Titer hoher Bereich niedriger Bereich Gesamt Ig IgM IgM Avidität 1 2 3 4 5 6 7 8 Wochen 3 4 5 6 7 8 Monate 1 2 3 4 5 6 7 8 9 Jahre Infektion nach Infektion H. Aspöck & H. Auer Antikörper-Titer hoher Bereich niedriger Bereich Gesamt Ig IgM IgM Avidität 1 2 3 4 5 6 7 8 Wochen 3 4 5 6 7 8 Monate 1 2 3 4 5 6 7 8 9 Jahre Infektion nach Infektion Plazentagängigkeit von Antikörpern IgM IgD IgG IgE IgA : : : : : + - H. Aspöck & H. Auer H. Aspöck & H. Auer Augentoxoplasmose 50-90 % der pränatal Infizierten entwickeln Retinochorioiditis, davon die meisten in den ersten beiden Lebensjahren In < 1% der postnatal Infizierten (andere Schätzungen: in 2-3% der Erkrankten) Reaktivierung von Zysten in Retina und Chorioidea H. Aspöck & H. Auer Prävention pränataler Toxoplasmose • • • • • Serologischer Test vor der Schwangerschaft! Expositionsprophylaxe! Serologisches Screening der Schwangeren Bei Verdacht Behandlung Neonatal-Screening, bei Infektion Behandlung H. Aspöck & H. Auer Allgemeines Schema der ToxoplasmoseÜberwachung der Schwangeren in Österreich 1. Test möglichst früh zu Beginn der Schwangerschaft Negativ Niedriger Titer Hoher Titer Kontrollen im 2.und 3. Trimester (Intervalle nicht länger als 2 Monate) Kontrolle 2-3 Wochen später zur Verifizierung der vermutlich alten Infektion Sofortige Abklärung durch weitere Tests mit dieser und einer 2. Serumprobe Bei Verdacht auf Erstinfektion (hoher Titer oder Serokonversion oder signifikanter Titeranstieg) sofortige Therapie und PCR mit Amnionflüssigkeit H. Aspöck & H. Auer Toxoplasmose-Überwachung während der Schwangerschaft • Chemotherapie möglichst sofort nach Bestätigung des Verdachts der Primoinfektion • Dadurch möglicherweise Verhinderung der diaplazentaren Infektion • Chemotherapie des Foetus vermutlich von entscheidender Bedeutung H. Aspöck & H. Auer Toxoplasmose-Prophylaxe • Keine Impfung verfügbar • Beabsichtigte Infektion vor Schwangerschaft nicht empfehlen! • Expositionsprophylaxe bei seronegativen Schwangeren und seronegativen Personen mit beeinträchtigtem Immunsystem von größter Bedeutung. • Chemoprophylaxe bei seronegativen Personen in keinem Fall gerechtfertigt; hingegen bei seropositiven Personen mit beeinträchtigtem Immunsystem (bes. AIDS-Patienten) sehr wichtig. H. Aspöck & H. Auer • • • Toxoplasmose Expositionsprophylaxe Kein rohes oder ungenügend gekochtes Fleisch essen! Kontakt mit Katzen meiden! Allgemeine Hygiene-Maßnahmen zur Vermeidung der oralen Aufnahme von Oozysten beachten! H. Aspöck & H. Auer Entamoeba histolytica und die Amöbose Entamoeba histolytica – Amöbose Häufigkeit 350 – 500 Mio: Entamoeba dispar/Jahr 30 – 50 Mio: E. histolytica (invasiv)/Jahr 3 – 5 Mio: Amöbenleberabszess/Jahr 100.000: Todesfälle/Jahr H. Aspöck & H. Auer Entamoeba histolytica Verbreitung: Weltweit („warme Länder“) Infektionsquelle: Mensch Transmission: Fäko-oral (direkt oder indirekt) H. Aspöck & H. Auer KAYSER & al 10. Aufl. H. Aspöck & H. Auer Amöbenruhr Pathogenese und Klinik Pathogenese: Entzündung der Kolonschleimhaut Klinik: Asymptomatisch – blutig-schleimige Diarrhoen, Nausea, Bauchschmerzen H. Aspöck & H. Auer Extraintestinale Amöbose (ALA) Klinik Inkubation: 1 Woche bis Jahre Abdominale oder thorakale Schmerzen Leukozytose BSG ↑ , CRP↑ DD: pyogener Abszess BINFORD & CONNOR 1976 H. Aspöck & H. Auer Amöbenruhr Diagnostik Anamnese Stuhl nativ: Schleim, Blut (warm) Stuhl: Anreicherung, Färbung Differenzierung (E. histolytica, E. dispar): PCR, Koproantigen H. Aspöck & H. Auer Extraintestinale Amöbose (ALA) Diagnostik Anamnese Klinik Labor Sonographie Runde/ovale RF, solitär, re Lela, echoarm mit dorsaler Schallverstärkung Serologie Sensitivität: Fast 100 % (Koprologie) MEYER 2000 Extraintestinale Amöbose – ALA Überwachung Stationäre Therapie Klin. Kontrollen (AZ, Temp, RR, Herzfrequenz) Labor (BSG, CRP, Leberwerte) Sonographie (Größenabnahme nach 2 bis 20 Monaten) Serologie (Absinken der Antikörper nach Monaten) H. Aspöck & H. Auer H. Aspöck & H. Auer Amöbose Therapie Medikamentös: Metronidazol: 3 x 10 mg/kg/die, 10 Tage Anschließend: Diloxanidfuroat (Furamide®): 3 x 500 mg/die, 10 Tage Punktion (ALA): Nur bei Gefahr einer Ruptur