Krankheit Zeichen Mikrobe/Virus Immunität
Werbung

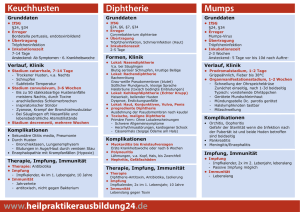
Krankheit Tuberkulose (Tbc, Schwindsucht) Zeichen Schwächung des Allgemeinzustands, Müdigkeit, Appetitlosigkeit, Gewichtsabnahme, Lustlosigkeit, evtl. Fieber; Auswurf von (blutigem) Schleim Mikrobe/Virus Tuberkel Bakterien (Mycobakterium tuberkulosis), befällt alle Organe, meist die Lunge Immunität Inkubationszeit 4-6 Wochen; nach durchgemachter Krankheit KEINE Immunität; lebenslange Wiedererkrankung möglich (Tbc Bakterien kapseln sich ein) Risiken Bedingungen Bei geschwächtem Ansteckung durch engen Allgemeinzustand durch Kontakt von Mensch zu Mensch (Tröpfchenz.B. Hunger, mangelnde Hygiene; Erkrankungsinfektion) bei offener wahrscheinlichkeit Lungen-Tbc; bei Westeuropa 1:100.000; da rechtzeitiger, korrekter Behandlung kaum heute Tbc freier ViehKomplikationen; Risiko bestand daraus kein Erkrankungspotential heute vorwiegend mehr (Milch, Fleisch) Drogensüchtige und bereits Schwerkranke Impfstoff: abgeschwächte, lebende Tbc-Bakterien von Rindern mit Aluminiumsalze bzw. -verbindungen, Glucose, Dextran, Triton, Polygelin, Humanalbumin, Salze, etc. Wirkung: gemäß Studie 1979 in Indien mit 7,5 Jahre Laufzeit an über 364.000 Menschen (unfreiwillig) – Ergebnis „0% Schutzwirkung“. Da durch natürliche Erkrankung keine Immunität, kann auch Impfung keine Immunität bewirken. Nebenwirkungen: Abszesse an Impfstelle, verzögert Knochenmarksentzündungen, Knochen- und Gelenksentzündungen, Arthritis, Affektionen am Auge, Hauttuberkulide, Schäden am Zentralen Nervensystem mit Todesfolge Impfplan Ö: nicht mehr Bestandteil eines Impfprogramms Sonstiges: Impfung in Schweden bereits seit 1985 verboten. Erkrankung ist meldepflichtig! Impfung erfolgt in „Notsituation“. Vorsorge: Hygiene, gesunde Ernährung und Bewegung an frischer Luft, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Tbc Arzt involvieren; Isolation notwendig wegen Ansteckungsgefahr (Krankenhaus); Fussbäder und Darmreinigung, warme Brustwickel, Stärkung des Allgemeinzustands und insbesondere des Immunsystems, lange Genesungszeit, Angocin Anti Infekt N, frische Oreganoblätter kauen, ätherische Kräuteröllösung in Raum vernebeln Krankheit Diphterie Zeichen Entzündung im Nasen-Rachenraum bis zum Kehlkopf; geschwollene Mandeln mit Fieber, Hals- und Schluckbeschwerden, trockener bellender Husten, Heiserkeit; grau-weißlicher Belag auf entzündeten Stellen Mikrobe/Virus Diphterie Bazillus (Corynebakterium diphteriae), befallen vorwiegend den Nasen-Rachenraum und kann bis in die Lunge vordringen Immunität Inkubationszeit meist 3-5 Tage; nach durchgemachter Krankheit KEINE Immunität; Wiedererkrankung auch mehrmals bei entsprechendem Umfeld möglich Risiken Bedingungen Ansteckung durch engen verläuft bei ca. 90% der Kontakt von Mensch zu Erkrankten als harmlose Mensch (Tröpfchenleichte Rachenentzündung infektion) und über ohne dass Diptherie infizierte Gegenstände; erkannt wird; bei korrekter Behandlung Erkrankungswahrkein Komplikationsrisiko; scheinlichkeit DE 0 bis 1 kann sehr selten zu Fall pro Jahr Herzmuskel-, Leber-, Nieren- und Nervenschädigungen führen, hin bis akuter Erstickungsgefahr Impfstoff: durch Formalin entgiftete, isolierte und gereinigte Diphteriegiftstoffe gebunden an Aluminiumverbindungen, konserviert mit Thiomersal und Formaldehyd, Glyzerin Wirkung: Es wird „entgiftetes Gift“ verimpft, wodurch Immunisierung über 3 Impfschritte und über Auffrischungsimpfungen erreicht werden soll. Kein unabhängiger Wirknachweis. Da durch natürliche Erkrankung keine Immunität, kann auch Impfung keine Immunität bewirken. Immunität gegen Gift gibt es nicht. Nebenwirkungen: Gemäß Studie 1992 zieht DTP-Impfung statistisch erhöhtes Risiko für Kinderlähmung nach sich. Impfplan Ö: Teil der 6-fach Impfungen 3., 5. und 12. Monat, danach regelmäßig Auffrischungsimpfungen Sonstiges: Diphterieepidemien treten statistisch insbesondere in Gebieten mit hoher Durchimpfungsrate (über 90% z.B. Russland, Ukraine) auf. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, gesunde Ernährung und Bewegung an frischer Luft, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Diphterie unverzüglich medizinisch fachkundige Person involvieren; anfangs kalte Halswickel mit Quark, Magnesiumchlorid, Fussbäder und Darmreinigung, täglich mit z.B. kalt gepressten Olivenöl gurgeln, Salbei Tee trinken, pflanzliches Antibiotika Angocin Anti Infekt N, frische Oreganoblätter kauen, ätherische Kräuteröllösung in Raum vernebeln Krankheit Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Tage bis Wochen Tetanus Bazillus Inkubationszeit Kein Ansteckungsrisiko; Wichtig ist die richtige Tetanus (Wundstarrkrampf) nach Verletzung (Clostrium tetani), meist 2-14 Tage; heute bei rechtzeitiger Wundversorgung; jährlich Muskelzuckungen entwickeln sich nach durchgekorrekter Behandlung in DE weniger als 20 Fälle und Muskelkrämpfe nur in anaeroben machter Krankheit i.d.R. Heilung ohne zuerst im Gesicht Umfeld (z.B. tiefe KEINE Immunität; bleibende Schäden; KEIN und Nacken dann Quetsch-, Stich, Wiedererkrankung Risiko besteht bei Körper; Beeinträcht- Biss-, Schussbei entsprechendem Schürfwunden oder stark igung der Atmung wunden) Umfeld möglich blutenden Wunden Impfstoff: entgiftete Absonderungen der Tetanus Bazillen mit Aluminiumstoffen, Thiomersal, Formaldehyd, Polysorbat 80 etc. Wirkung: wird „entgiftetes Gift“ verimpft, wodurch Immunisierung über 3 Impfschritte und über Auffrischungsimpfungen erreicht werden soll. Körper kann nicht gegen Gift immun werden! Kein unabhängiger Wirknachweis. Nebenwirkungen: Es können allergische Reaktionen hin bis Schockzustände auftreten, verkürzte Impfabstände erhöhen das Risiko. Impfplan Ö: Teil der 6-fach Impfungen 3., 5. und 12. Monat, danach regelmäßig Auffrischungsimpfungen Sonstiges: E werden in D mehr Personen vom Blitz getroffen als sich eine Tetanusinfektion zuziehen. Sollte ein Arzt die Behandlung verweigern, wenn einer Tetanus Impfung nicht zugestimmt wird, ist der Arzt zu wechseln und dieser Arzt bei der Gesundheitsbehörde zu melden! Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, gesunde Ernährung und Bewegung an frischer Luft, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Tetanus unverzüglich medizinisch fachkundige Person involvieren; Aconitum Globuli zum Schmerz nehmen, tiefere nicht blutende Wunde soll nach Möglichkeit zum Bluten gebracht werden, mit Calendula Essenz in ein wenig Wasser gelöst die Wunde desinfizieren, pflanzliches Antibiotika Angocin Anti Infekt N Tabletten einnehmen, frische Oreganoblätter kauen, Arnica Globuli nehmen; Ledum Globuli falls auch Nerven betroffen sind, bei Stichverletzungen zusätzlich Ledum Globuli Krankheit Pertussis (Keuchhusten) Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Mit den verbesserten Nur im Säuglingsalter Keuchhusten Inkubationszeit Anfänglich Lebensbedingungen gefährlich, da Schleim meist 7-10 Tage; gewöhnlicher Husten Bakterium (Bordetella nach durchgekaum abgehustet wird und stetige Abnahme der Fälle steigert sich in 2 und vorwiegend milder Phasen über 2-6 pertussis), befallen machter Krankheit wegen Erbrechen Erstickungsgefahr besteht; Verlauf ; letzter Pertussis Wochen hin zum die Lunge KEINE volle Ansteckung durch Toter in D in 1995 Immunität; Krampfhusten, dann Wiedererkrankung direktes Anhusten langsame Abheilung, Einziehen beim fallweise im reifen (Tröpfcheninfektion) so lange Hustenanfälle Einatmen, Erbrechen, Erwachsenenalter vorliegen; gefährliche möglich Babies können Verschleppung bei Schleim nicht fiebersenkenden Mitteln! abhusten Impfstoff: abgetötete Bestandteile der Keuchhusten Bakterien mit filamentöses Hämagglutinin meist in Kombination mit Aluminiumhydroxid, Aluminiumphosphat und Thiomersal, Phenoxyethanol, Phosphat gepufferte Natriumchloridlösung, Pertactin, Fimbriae Wirkung: Nachweis von unabhängiger Stelle für Immunisierung fehlt! Neuer azellulärer Impfstoff (Pa) soll laut Hersteller ungefährlicher sein als bisherige Impfstoffe. In der Schweiz trat 1994/95 Keuchhustenepidemie auf, wobei etwa 90% gegen Keuchhusten geimpft waren. Laut Hersteller Schutz erst nach 3ter Impfdosis Nebenwirkungen: Impfung ist oft Grund für (unerkannte) Enzephalopathie mit Folgeschäden. Statistischer Zusammenhang mit plötzlichem Kindstod (80% der SIDS Fälle binnen 7 Tage nach Pertussis Impfung), Krampfanfälle, bei jedem vierten geimpften Kind Allergieentwicklung. Laut ersten Erfahrungen hat neuer Impfstoff mindestens so schwere Nebenwirkungen wie vorherige Impfstoffe. Statistisch starker Anstieg von Pertussis bei geimpften Erwachsenen! Bei Erkrankung trotz Impfung ist der Krankheitsverlauf schwerwiegender. Bei ca. 1:500 Kinder tritt direkt oder kurz nach der Pertussis Impfung eine zentralnervöse Störung auch (schrilles Schreien des Kindes, dann apatisch) – Gefahr Gerhirnentzündung! Impfplan Ö: Teil der 6-fach Impfungen 3., 5. und 12. Monat, danach regelmäßig Auffrischungsimpfungen Sonstiges: Nie Epileptiker oder zu Krämpfen neigenden Kinder gegen Pertussis impfen wegen Risiko einer Gehirnentzündung! Da Säuglinge besonders von Pertussis gefährdet sind (Erstickungsgefahr wegen Schleim) kommt der versprochene Impfschutz für diese zu spät. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, hustenden Personen nicht zu nahe kommen, gesunde Ernährung und Bewegung an frischer Luft, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Tetanus unverzüglich medizinisch fachkundige Person involvieren; Fussbäder, warme Brustwickel, Wald- und Höhenlust lindern Husten, keine hustenreizende Speisen (Nüsse, Krümelgebäck etc), kleinere Mahlzeiten dafür öfters essen, pflanzliches Antibiotika Angocin Anti Infekt N Tabletten einnehmen, frische Oreganoblätter kauen, durch korrekte naturheilkundliche Behandlung kann Erkrankung um mehrere Wochen verkürzt werden, ätherische Kräuteröllösung inhalieren Krankheit Polio (Kinderlähmung) Zeichen Mikrobe/Virus Immunität Risiken Bedingungen 1. bis 2. Tag Pico-RNA-Viren Ansteckung vor allem Inkubationszeit Wichtig ist die Hygiene Unwohlsein, Fieber, Typ I, II und III, meist 3-14 Tage; je fäkal-oral (Schmierund Vermeidung von zu evtl Durchfall u. befallen Muskeln infektion), tlw auch über nach Virentyp nahem Kontakt mit Halsschmerzen Nach bzw. Nerven Speichel (Tröpfchendurchgemachter anderen Menschen, letzter 1-2 Tagen fieberfrei infektion); Erhöhtes Krankheit hat man Wildpoliofall in D in 1978 erneuter Fieberschub Immunität; Risiko bei niedrigem mit Nackensteife und Erkrankung mit Zuckerspiegel; leichte bis schwere aufkommendes Fieber anderem Virentyp Lähmungserscheindarf keinesfalls möglich ungen (inklusive unterdrückt werden (nur Atemsystem); bei ca. Begrenzung auf alters0,5% Auftreten erster gerechte Temperatur); bei Lähmungserscheinca. 0,5% Risiko von ungen nach 11 – 17 leichten bis schweren Tagen. Lähmungen Impfstoff: abgetötete Viren der Typen I, II und III gezüchtet auf Affennierenzellkulturen oder abgetöteten menschlichen Föten, Formaldehyd, Phenoxyethanol, Ethanol, Neomycin, Streptomycin, körperfremde Aminosäuren, Polymyxin B, Phenolrot, Polysorbat 80, Salze; tlw wird der Impfstoff gentechnisch hergestellt Wirkung: Kein unabhängiger Wirknachweis. In 2012 in einer Provinz in Indien ca 47.500 direkte Impftote nach Impfaktion. Nebenwirkungen: Durch Ausscheidung nach Impfung Gefahr der Ansteckung für andere (Wildpolio kommt in Europa nicht mehr vor). Über Schluckimpfung (OPV) wegen Schmierinfektionen erhöhte Poliofälle, führte zur OPV Abschaffung. Impfplan Ö: Teil der 6-fach Impfungen 3., 5. und 12. Monat, danach regelmäßig Auffrischungsimpfungen Sonstiges: Polioerkrankung in Verbindung mit Lähmungen traten erstmals auf bei Pocken geimpften Personen, seitdem Verbreitung. Heute erkranken bei Polioausbrüchen statistisch signifikant erhöht die gegen Polio geimpften Personen. Die Polio Viren sterben bei 40°C ab. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, auf Hygiene achten, Menschenansammlungen vermeiden, gesunde Ernährung und kein Überanstrengungen, bei Epidemie Auszugsmehl und gewöhnlichen Haushaltszucker strikt meiden, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Tetanus unverzüglich medizinisch fachkundige Person involvieren; im Anfangsstadium Magnesiumchlorid nach Methodik von Dr. A. Neveu / Prof. Pierre Delbert, Fussbäder und Darmreinigung sind wichtig, pflanzliches Antibiotika Angocin Anti Infekt N Tabletten einnehmen, frische Oreganoblätter kauen Krankheit Haemophilus influenzae Typ b (Hib) Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Fast nur Risikogruppen Inkubationszeit Ab dem 5. Lebensjahr Hib Bakterien Anfangs normale erkranken, dh bei sehr meist 2-5 Tage; wird der Körper mit Hib (Haemophilus Erkältungszeichen, schwachem Immuninfluenzae Typ b), nach durchInfektion i.d.R. ohne dh Halsschmerzen, gemachter Komplikation fertig. system und schlechtem befallen NasenFieber, Kinder sind Allgemeinzustand, Krankheit keine Übertragung durch weinerlich und Rachenraum, Immunität; ZweitTröpfcheninfektion; bei gehäuft im Winter; 90% wobei sie bei 5müde, verweigern 10% der gesunden erkrankung schwachem Immunsystem Erkrankungen vor 6. LJ, Essen, evtl. 75% vor 2. LJ, 50% vor 1. Menschen nachmöglich können bei Kleinkinder Erbrechen; selten LJ; gestillte Babies haben als Folge HirnhautentBenommenheit, gewiesen werden zündung oder Kehlkopfbis 6 Monate einen hohen Krämpfe / deckelentzündung Mutterschutz Zuckungen, hohes auftreten Fieber, Nackensteife Impfstoff: Bestandteile des Hib Bakteriums gebunden an Giftstoffe von Diphterie- oder Wundstarrkrampf (Konjugatimpfstoffe) und an quecksilberhaltigen Substanzen (z.B. Thiomersal), Aluminiumhydroxid, Phenoxyethanol etc. Wirkung: Nachweis von unabhängiger Stelle für Immunisierung fehlt! In D wurden 6/1994 – 6/1995 62 Hib Fälle bekannt, davon waren 33 gegen Hib geimpft. Nebenwirkungen: Am Paul-Ehrlich Institut wurden von 6/1990 bis 12/1993 alleinig 514 Fälle gemeldet. Seit Einführung der Hib Impfung vermehrt Erkrankungen mit Hirnhautentzündungen durch vor allem Pneumokokken (Mirkobenverschiebung). Impfplan Ö: Teil der 6-fach Impfungen 3., 5. und 12. Monat, danach regelmäßig Auffrischungsimpfungen Sonstiges: Hib Infektionen sind erst mit Einführung der Hib Impfung aktuell geworden. Hib Erkrankungen treten statistisch vermehrt nach Pertussis Impfung auf. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, gesunde Ernährung und Bewegung an frischer Luft, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Tetanus unverzüglich medizinisch fachkundige Person involvieren; Fussbäder und Darmreinigung, pflanzliches Antibiotika Angocin Anti Infekt N Tabletten einnehmen, frische Oreganoblätter kauen; ätherische Kräuteröllösung in Raum vernebeln Krankheit Meningokokken Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Unspezifisch; nach Erkrankungen, bei der Bei schwachem ImmunInkubationszeit Meningokokken kurzem Unwohlsein Meningokokken system und schlechtem Bakterien, bislang meist 3-4 Tage; Kopfschmerzen, nachgewiesen werden, Allgemeinzustand 13 verschiedene nach Fieber, Übelkeit, durchgemachter stellen bereits eine Serotypen Erbrechen, bei ca bekannt, alle sind Krankheit nur tlw. Komplikation dar 75% treten Haut(Kettenreaktion). gegen Hitze, Immunität auf blutungen auf, Gehirnentzündung, Kälte, Austrockn- Serotyp; Zweitverfallenes erkrankung Blutvergiftung und ung und Säure Aussehen, Unruhe, empfindlich möglich; 2-25% der Infekten der Nebennieren; schweres KrankheitsÜbertragung durch Menschen sind gefühl; Säuglinge Keimträger ohne Tröpfcheninfektion Nahrungsverweigerselbst zu erkranken ung, Schläfrigkeit, Reizbarkeit, Aufschreien und Krämpfe, Fontanelle vorgewölbt Impfstoff: Einzelimpfstoff gegen Meningokokken C, Kombiimpfstoff gegen A, C, W135 und Y, sowie gegen A und C. Totimpfstoff = Teile des Bakteriums und Eiweißstoff (Diptherie oder Tetanustoxin) als Konjugatimpfstoff je nach Hersteller mit Aluminiumphosphat, Natriumchlorid, Lactose, Natriumhydrogenphosphat 2H20, Natriummonohydrogenphosphat etc. Wirkung: Körper kann nicht gegen Gifte immun werden. Keine unabhängige Studien für Nachweis einer Immunisierung! Nebenwirkungen: übliche Reaktionen und Komplikationen Impfplan Ö: 1x 12-14.Monat, danach Auffrischungen Sonstiges: zZ läuft Test in Kuba für Impfung gegen Meningokokken B. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, gesunde Ernährung und Bewegung an frischer Luft, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Meningokokken unverzüglich medizinisch fachkundige Person involvieren; Fussbäder und Darmreinigung, pflanzliches Antibiotika Angocin Anti Infekt N Tabletten einnehmen, frische Oreganoblätter kauen; ätherische Kräuteröllösung in Raum vernebeln Krankheit Pneumokokken Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Uneinheitlich; nach Streptokokken, Inkubationszeit Erkrankungen, bei denen Bei schwachem Immunkurzem Unwohlsein bislang über 90 entfällt da engogen; Pneumokokken system und schlechtem hohes Fieber, Serotypen; nach durchnachgewiesen werden: Allgemeinzustand; da der Kopfschmerzen, kommen bei gemachter Hirnhaut- und Gehirnent- Körper Pneumokokken Nackensteifigkeit, vielen Infekten Krankheit nur tlw. zündung, Blutvergiftung, zulässt haben diese eine erbrechen, schweres vor und treten im Immunität auf eitrige Infekte im Nasen-, Aufgabe für einen SelbstKrankheitsgefühl; Körper von selbst Serotyp; ZweitRachen-, Augen-, und heilungsversuch des bei Säuglingen auf (endogen), dh erkrankung Ohrenbereich; durch Organismus, um Nahrungsverweiger- sie folgen laut möglich; ca 40einseitige Behandlung zur belastende Substanzen ung, Schläfrigkeit, Schulmedizin dem 70% der Menschen Symptomlinderung kann loszuwerden. Dieser Reizbarkeit, Pleomorphismus, sind Keimträger zu Komplikationen und Prozess verläuft beim Aufschreien und den die Schulohne selbst zu Folgeschäden führen gesunden Menschen Krämpfe, Fontanelle medizin jedoch erkranken symptomfrei, dh der vorgewölbt, Unruhe, ablehnt?! Mensch lebt in Symbiose Mittelohrenzündung, mit Pneumokokken; beschleunigter Atem, Gefahr besteht bei Verlust verfallenes Aussehen dieser Balance Impfstoff: Bestandteile von 17-23 der wichtigsten Pneumokokkenhüllen mit Diphterie-, Tetanustoxid oder Eiweißstoffen von Menengitiserregern kombiniert (Konjugatimpfstoff für Kinder unter 2J.) gebunden je nach Hersteller an Phenol, Aluminiumphosphat, Thiomersal etc. Wirkung: Wird selbst in Arztkreisen bezweifelt. Nachweis von unabhängiger Stelle für Immunisierung fehlt! Bei über 90 verschiedenen Serotypen ist eine Immunisierung praktisch so gut wie ausgeschlossen. Nebenwirkungen: verstärktes Auftreten von üblichen Nebenwirkungen schon ab der ersten Auffrischungsimpfung Impfplan Ö: Teil der 6-fach Impfungen 3., 5. und 12. Monat, danach regelmäßig Auffrischungsimpfungen Sonstiges: Seit Hib Massenimpfungen statistisch vermehrtes Auftreten von Pneumokokkeninfektionen. Antwort ist vermehrtes Impfen gegen Pneumokokken. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, gesunde Ernährung und Bewegung, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Verdacht auf Tetanus unverzüglich medizinisch fachkundige Person involvieren; Fussbäder und Darmreinigung, pflanzliches Antibiotika Angocin Anti Infekt N Tabletten einnehmen, frische Oreganoblätter kauen; ätherische Kräuteröllösung in Raum vernebeln Krankheit Rotaviren (Durchfallvirus) Zeichen Wässriger Durchfall mit erhöhter Körpertemperatur, begleitet von Müdigkeit, Appetitlosigkeit, Brechreiz, selten Schnupfen und Husten; Symptome wie bei einer MagenDarm-Entzündung; Dauer ca. 6-8 Tage (schulmedizinisch) Mikrobe/Virus Rotaviren (Familie der Reoviridae) mit Serotypen A-G, weltweit verbreitet und überall vorhanden; Erstinfektion zw. 3–24 Lebensmonat Immunität Inkubationszeit vermutet mit 1-3 Tage; nach durchgemachter Krankheit Immunität auf Serotyp; Immunität erfolgt meist ohne bewusst durchgemachter Erkrankung Risiken Bedingungen Gestillte Babies erkranken Bei schwachem Immunnicht. Hoher Nestschutz system im Alter von 3M für ersten 3 Lebensbis 6J; mangelnde monate; Bis 3. LJ >90% Hygiene; vorwiegend in Erstinfektion unbemerkt den Wintermonaten; bis bis leichter Durchfall; zum 3.LJ sind bereits über Infektion durch oral90% immun; Kontakt mit fäkalen Weg (SchmierRotaviren alleine führt nur infektion); bei korrekter zur Erkrankung bei Behandlung ist eine schwachem Immunsystem Erkrankung folgenlos, sehr selten Hirn(haut)entzündung, Dehydration Impfstoff: lebende, abgeschwächte gentechnisch hergestellte Rotaviren je nach Hersteller mit Saccharose, Dextran, Sorbito, Aminosäuren, Dulbecco’s, Calciumcarbonat, Xanthan-Gummi etc. Wirkung: ca. 20% reagieren auf Impfung mit Fieber und Durchfall, davon ca 10% mit Erbrechen und vollen Erkrankungssymptomen. Der Immunitätsnachweis von 85-95% gegeben von den Herstellern beruht auf Anzahl gebildeter Antikörperanzahl, was jedoch keinen direkten Rückschluss auf echte Immunität zulässt. Nebenwirkungen: Es ist wahrscheinlicher an den Nebenwirkungen der Impfung zu leiden als an einer Erkrankung von Rotaviren. In USA führte Impfung bei 1:10.000 Fällen zu Darmeinstülpungen und wurde dann zurückgezogen. Impfplan Ö: Impfung wird in Ö zwar empfohlen, ist jedoch im Impfplan 2013 nicht enthalten Sonstiges: kein Nutzen in industrialisierten Ländern (eher stärkere Nebenwirkungen durch Impfung als bei echter Erkrankung), in Entwicklungsländern wäre über Beseitigung der Schmierinfektionswege, dh Hygiene und verbesserte Lebensbedingungen dauerhaft und damit viel besser geholfen als impfen und die Verhältnisse fortbestehen lassen. Rotavirenerkrankungen sind erst mit der Impfung aktuell geworden. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, auf Hygiene achten, gesunde Ernährung und bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: grundsätzlich wie bei jedem Durchfall; während Behandlung extra hygienische Aufmerksamkeit walten lassen, warme oder ansteigende Fußbäder und Darmreinigung, ungezuckerten Tee trinken und auf ausreichend (Mineral)wasserzufuhr achten, Magnesiumchlorid, frische Oreganoblätter kauen, ätherische Kräuteröllösung inhalieren Krankheit Masern Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Zuerst Unwohlsein, Masernvirus Inkubationszeit 10- Übertragung durch Allgemeinzustand Mattigkeit, kaum (Morbillivirus); 14 Tage; nach Tröpfcheninfektion; entscheidet über Infektion; Hunger; dann Masern sind vom durchgemachter KEINE Fieber senkenden niedriger BlutzuckerHusten, Schnupfen 9. Tag der Krankheit Mittel verabreichen, diese spiegel begünstigt und Fieber. Dann 2-3 Ansteckung bis Immunität; Bei erhöhen die SterblichInfektion; KrankheitsTag danach zweiter zum Abklingen des Kindern Immunität keitsrate erheblich; kein verlauf bis ca 5 Jahre Fieberschub und Fiebers ansteckend auch ohne bewusst applizieren insbesondere unkomplizierter als Beginn typischer (ca. 4 Tag nach durchgemachter von kortison- oder danach; Keinesfalls MMR Masernausschlag am Ausschlagsbeginn); Erkrankung zinkhaltigen Salben, da Impfung von ganzen Körper inkl. sehr hohe möglich; falls sonst gefährliche Schwangeren! Bis Ende Gesicht, Dauer bis zu Ansteckungsrate Mutter immun, Komplikationen möglich 10.Jhdt bewusste 2 Wochen; Lichtdann erhält das (Mittelohrentzündung, Ansteckung noch im empfindlichkeit, alles Baby Mutterschutz Fieberkrämpfe, Vorschulalter praktiziert schmerzt; für 6-12 Monate Hirn(haut)entzündungen Impfstoff: vermehrungsfähige, abgeschwächte Masernviren auf befruchteten Hühnereiern oder menschlichen Krebszellen gezüchtet, enthält Spuren von Hühnereiweiß und Antibiotika, Humanalbumin, Phenolrot, Glutamat, Sorbitol, Dextran 70, Purine, Pyrimidine, Salze, Polysorbat 80, Cholesterin, Vitamine, Gelatine, etc. Wirkung: In USA belegter markanter Anstieg von Autismus seit Beginn der Masern Impfung. Trotz auch 2-facher Masernimpfung Erkrankungen an Masern, Sterblichkeitsrate dann 10-fach erhöht; Impfung verschiebt das Erkrankungsbild weg von der Hering’schen Regel Nebenwirkungen: Sieh auch Wirkung. Geimpfte scheiden bis zu 4 Wochen das Masernvirus aus. Unterschied in der Immunreaktion zwischen Wildmasern und Impfstoff-Maserviren. Impfplan Ö: 12-14. Lebensmonat und danach Auffrischungsimpfungen Sonstiges: Masernerkrankung fördert Entwicklung / Reifung des Kindes (erhöhte Selbstständigkeit); ein normales Durchmachen der Masernerkrankung (auch Mumps und Röteln) im Kindesalter hebt das Immunsystem ( bis dahin chronische Erkrankungen verschwinden gutteils, Stottern, Bettnässen etc.) und senkt im späteren Leben das Krebs- und Allergierisiko, sowie MS-Risiko; die Erkrankung ist bei Kindern weniger schwerer als bei Jugendlichen / Erwachsenen und nach der Erkrankung nimmt die Infektanfälligkeit ab; laut deutsches IfSG Impfzwang möglich! Teilnahme von Kleinkindern an Masernparties macht Sinn. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, gesunde Ernährung, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: Bettruhe/Bettwärme im abgedunkelten Zimmer und bis 2./3. Tag fieberfrei nicht unter Menschen gehen, Fußbäder und Darmreinigung, warme Brustwickel bei Husten, ätherische Kräuteröllösung in Schlafraum stellen Krankheit Mumps (Ziegenpeter) Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Harmlose KinderMumpsvirus Inkubationszeit 14- Übertragung durch Allgemeinzustand krankheit meist im (Paramyxovirus); 21 Tage; nach Tröpfcheninfektion; entscheidet über Infektion, Alter von 4-6J., Ca. 7 Tage vor durchgemachter Komplikationen sehr niedriger Blutzuckeranfänglich Drüsenanschwellung Krankheit zu 99% selten, Mittelohrentspiegel begünstigt Unwohlsein und und ca. 9 Tage nach Immunität; zündung, Bauchspeichel- Infektion; KrankheitsMattigkeit, dann Ausbruch der Bei ca. ca 20% drüsenentzündung, verlauf bis ca 5 Jahre Entzündung der Krankheit symptomlos, ca Hodenentzündung, milde unkomplizierter als Speicheldrüsen ansteckend 45% grippale Gehirnhautentzündung; danach; Keinesfalls MMR insbes. der OhrSymptome, bei ca. schwerwiegendste Folge Impfung von speicheldrüsen mit 35% klassische hautpsächlich einseitiger Schwangeren! Drüsenvergrößerung, SpeicheldrüsenHörverlust bei ca Fieber, evtl. mit entzündung; 1:100.000 mit OhrKopf- und Gliederspeicheldrüsenentzündung schmerzen; Dauer ca 3-7 Tage Impfstoff: vermehrungsfähige, abgeschwächte Mumpsviren auf befruchteten Hühnereiern oder menschlichen Krebszellen gezüchtet, enthält Spuren von Hühnereiweiß und Antibiotika, Sorbitol, hydrolisierte Gelatine Wirkung: Ca. 5% entwickeln Ohrspeicheldrüsenentzündung. Nach 2 Fällen kleinerer Epidemien in der Schweiz stellte sich heraus, dass die Fälle mit Komplikationen bei allen 2-fach geimpften Kinder auftraten und bei ca 3% der ungeimpften Kinder. Wirkungsgrad aus diversen Studien in unterschiedlichen Ländern belegt mit praktisch 0%. Nebenwirkungen: Mumpsimpfungen sind sogar laut WHO selbst der häufigste Auslöser für Ohrspeicheldrüsenentzündung. Zahlreiche Studien belegen Zusammenhang zwischen MMR Impfungen und Diabetesrisiko, in D gibt e sogar derartige anerkannte Impfschäden (vor 1986). Geimpfte Mütter können ihren Säuglingen keinen Mutterschutz (für die ersten 6-12M.) mehr mitgeben, dh Säuglinge erkranken zu früh an Mumps! Impfplan Ö: 12-14. Lebensmonat und danach Auffrischungsimpfungen Sonstiges: Mumpserkrankung fördert Entwicklung / Reifung des Kindes (erhöhte Selbstständigkeit); ein normales Durchmachen der Mumpserkrankung (auch Masern und Röteln) im Kindesalter hebt das Immunsystem an. Schutzwirkung von Mutter mit normal durchgemachter Mumps gibt Schutz an Kind weiter, reicht für ca. 6-12 Monate. Mumps verringert u.a. das Eierstockkrebsrisiko deutlich, sowie es das Erkrankungsrisiko an MS verringert. Erkrankung verläuft im Jugend- /Erwachsenenalter schwerer. Teilnahme von Kleinkindern an Mumpsparties nicht sinnvoll allerdings soll Ansteckung auch nicht verhindert werden. Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, gesunde Ernährung, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: Ohr- und Halspartie warm halten, wegen Kauschwierigkeiten einfache/breiige Nahrung essen, erst 2-3 Tage Symptomfreiheit wieder unter Menschen gehen, ätherische Kräuteröllösung in Schlafraum stellen Krankheit Röteln Zeichen Harmlose Kinderkrankheit, anfänglich Unwohlsein und Mattigkeit, dann leichtes Fieber, Lymphknotenschwellung mit feinfleckigem, hellroten, teils juckendem Hautauschlag, Dauer nur 1-3 Tage Mikrobe/Virus Rötelnvirus (Togaviren); Ca. 5 Tage vor und ca. 7 Tage nach Auftreten des Ausschlags sehr ansteckend Immunität Inkubationszeit 1421 Tage; nach durchgemachter Krankheit besteht zu 95-98% eine Immunität; in der Dritten Welt haben >90% eine Immunität Risiken Übertragung durch Tröpfcheninfektion; Röteln im Kindesalter risikolos und selten mit Thrombozytopenie, bei Erkrankung ab Jugendlich können selten Gelenksbeschwerden oder Gelenksentzündungen auftreten, sehr selten Nervenentzündungen, Enzephalitits Bedingungen Allgemeinzustand entscheidet über Infektion, niedriger Blutzuckerspiegel begünstigt Infektion; Keinesfalls MMR Impfung von Schwangeren, bei Röteln in 3-4. Schwangerschaftsmonat evtl. Kindesmissbildung, geistiger Retard, Seh- / Hörbehinderung; in D ca. 4 Fälle pro Jahr, wovon 50% geimpft sind Impfstoff: vermehrungsfähige, abgeschwächte Rötelnviren auf abgetriebenen menschlichen Föten gezüchtet, enthält Spuren von Hühnereiweiß und Antibiotika, Humanalbumin, Harnstoffe, Phenolrot, hydrolisierte Gelatine, Glutaminsäure, Vitamine, Dextran 70, Phenolsulfurphthalein etc.. Teilweise gentechnisch hergestellte Impfstoffe. Wirkung: Bei voll geimpften Schwangeren treten immer wieder Rötelnerkrankungen auf. In USA betreffen ca. 65% der Rötelnfälle geimpften Erwachsenen. Bei ca. 80% der Geimpften sind Zweiterkrankungen beobachtet worden. Nebenwirkungen: Das CDC (Centre of Desease Control) in den USA bestätigt einen Zusammenhang zwischen chronischer Arthritis und Rötelnimpfung. Durch die Impfung werden tlw. Rötelnerkrankungen vom Kleinkindalter ins Jugend- / Erwachsenalter verschoben, wo die Erkrankung schwerere Komplikationen mit sich bringen kann (insbesondere bei Schwangeren, meist mit Schwangerschaftsabbruch als Folge). Impfplan Ö: 12-14. Lebensmonat und danach Auffrischungsimpfungen Sonstiges: Rötelnerkrankung fördert Entwicklung / Reifung des Kindes (erhöhte Selbstständigkeit); ein normales Durchmachen der Rötelnerkrankung (auch Masern und Mumps) im Kindesalter hebt das Immunsystem an. Verringert u.a. das Krebsrisiko und MS-Risiko sofern die Erkrankung im Kindesalter war. Rötelnansteckung ist im Kindesalter erwünscht und sollte nicht verhindert werden, Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei starkem Juckreiz helfen kalte Waschungen oder kühle Bad mit Kamillenabsud, warme Fussbäder, ätherische Kräuteröllösung in Schlafraum stellen Krankheit Windpocken (Spitze Blattern, Varizellen) Zeichen Kinderkrankheit, anfänglich Mattigund Appetitlosigkeit, dann nur kurz leichtes Fieber und Unwohlsein; nach ca. 1-3 Tagen nässende Bläschen überall am Körper inkl. Kopf und Schleimhäute, Juckreiz der Bläschen, welche dann Eintrocknen und verkrusten/ abheilen Mikrobe/Virus Windpockenvirus (Varizella-ZosterVirus); Ansteckend bis Abheilung der Bläschen, ca. 90% der Angesteckten entwickeln Windpocken Immunität Inkubationszeit 1114 Tage; nach durchgemachter Krankheit fast volle Immunität, sehr selten Zweiterkrankung Risiken Bedingungen Übertragung durch Allgemeinzustand Tröpfcheninfektion, entscheidet über Infektion, Gegenstände und selbst niedriger Blutzuckerüber Luft; Windpocken spiegel begünstigt im Kindesalter risikolos, Infektion; immune Mütter Komplikationen durch geben Schutz weiter, Fehlbehandlung oder dieser nimmt im ersten wenn Immunsystem Lebensjahr kontinuierlich bereits geschwächt; sehr ab; bei Windpocken selten Enzephalitits, geimpften Müttern können Hepatitis, Myokarditis; Säuglinge bereits WindFieber senkende Mittel pocken bekommen können zu Komplikationen führen, keinesfalls Aspirin bis 6 Wochen nach Erkrankung! Impfstoff: vermehrungsfähige, abgeschwächte Varizella-Zoster-Viren auf abgetöteten menschlichen Föten gezüchtet, enthält Framycetinsulfat, Humanalbumin, Lactose, Sorbitol, D-Mannitol, Aminosäuren, Antibiotika, Phenolrot etc. Wirkung: Jeder 10te Geimpfte erkrankt binnen 10 Jahren an Windpocken, Ursache unklar. Latentes Risiko von Gürtelrose Entwicklung. Nebenwirkungen: Schwere Erkrankung durch Impfung bei stark geschwächtem oder dysfunktionalem Immunsystem (Morbus Hodgkin, Leukämie, AIDS) mit schweren allergischen Reaktionen und 14 Todesfällen in den USA (1995-1998). Durch Verschiebung der Windpockenerkrankung vom Kindesalter ins Jugend- / Erwachsenenalter kann dies dann Gürtelrose zur Folge haben. Impfplan Ö: nicht im Ö Impfplan enthalten Sonstiges: Windpockenerkrankung fördert Entwicklung / Reifung des Kindes (erhöhte Selbstständigkeit); ein normales Durchmachen der Windpockenerkrankung im Kindesalter hebt das Immunsystem an. Verringert u.a. das Krebsrisiko und Diabetes Risiko erheblich sofern die Erkrankung im Kindesalter war. Windpockenansteckung ist im Kindesalter erwünscht und sollte nicht verhindert werden, Vorsorge: (ungeimpfte) Mütter sollen ihre Babies stillen, bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: bei Kindern Fingernägel sehr kurz schneiden (kratzen), bei starkem Jucken kalte Auflagen aus Wasser, bei Unruhe abends warmes Fußbad, ätherische Kräuteröllösung in Schlafraum stellen Krankheit Hepatitis B (Gelbsucht) Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Bei geschwächtem Inkubationszeit Ansteckung durch Blut Hepatits Virus Entzündung der Allgemeinzustand; meist 50-90 Tage; und Genitalsekret von Typ A bis Typ E, Leber; Unwohlsein, niedriger Blutzuckervorwiegend Typ nach durchgeMensch (nicht über müde, lustlos, machter Krankheit Speichel); Säuglinge/ spiegel begünstigt Appetitlosigkeit, B, befällt die i.dR. volle Kinder nur über erkrankte Infektion; ca. 1% der dann vermehrt Leber, über Immunität; nicht Mutter; bei unter 1% der Europäer ist Virusträger, Blutlaborcheck Bilirubin im Harn nachweisbar; Typ jeder Virusträger Erkrankten chronische Hepatitis bekommt man (dunkler Urin) und nicht, man holt sie sich im im Stuhl (heller, fast A und C meist erkrankt, Leberentzündung mit möglichem Leberschaden Drogenmilieu oder durch farbloser Stuhl), milder Verlauf übermäßigen SexualBilirubin im Blut verkehr (meist durch führt zu gelblichen homosexuelle Praktiken) Augenweiß. Impfstoff: gentechnisch hergestellt (Virus nicht anzüchtbar) mit Aluminiumhydroxid oder Formaldehyd je nach Hersteller, Thiomersal, Salze, Polysorbat 20, Thiocyanat, Benzoesäure etc. Wirkung: Studie in USA zeigt 6 Jahre nach Impfeinführung keinen signifikanten Rückgang der Erkrankungen, Studie in England zeigt insgesamt erhöhte Erkrankungsanfälligkeit der Hepatitis B Geimpften. Impfung kann zu falsch-positiven HIV Tests führen. Laut Chirurgenvereinigung USA AAPS ist Risiko an Impfkomplikationen zu erkranken 3x höher als an Hepatitis zu erkranken. Nebenwirkungen: Impfung mit höchster gemeldeter Komplikationsrate, ca 1% für Tage bis Wochen Gelenkschmerzen, plötzlicher Kindstod, erhöhtes Risiko für Diabetes und MS Entwicklung Impfplan Ö: ab dem 7. Lebensjahr mit Auffrischungen Sonstiges: in D seit Einführung der Hepatitis B Massenimpfung ansteigende Sterbefälle. Erkrankungsrate ca. 0,005%. Meldepflichtig! Vorsorge: Eine Übertragung ist nur von infiziertem frischen Blut möglich, nicht z.B. vom Speichel oder über Gegenstände. Mit einer Hepatitis steckt man sich nicht so einfach an, man holt sie sich z.B. in der Drogenszene oder durch hohe Zahl von Geschlechtsverkehr u.a. im unkontrollierten Prostitutionsmilieu. Bis zu 20% Trägerrate in Südostasien und Afrika. Medizinisches Personal hat die hygienischen Vorschriften zu beachten und kann sich bei Hochrisiko-Tätigkeit (Arbeit mit Blut, Unfallabteilung etc.) impfen lassen, soll jedoch sofort nach der Impfung die Gifte ausleiten! (Ungeimpfte) Mütter sollen ihre Babies stillen. Bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: Darmreinigung, Fußbäder, Behandlung über Naturheilkunde, Krankheit Warzenviren (Humane HPV) Zeichen Warzen / Feigwarzen auf der Haut, vorwiegend an Schleimhäuten im Genital- und Analbereich, seltener im Mund-NasenRachenraum Mikrobe/Virus Papilloma Viren vorwiegend Typ B, befällt vorwiegend Schleimhäute und seltener Haut, über 100 Arten, davon werden 13 als Hochrisikoarten eingestuft Immunität Keine spezifische Inkubationszeit; die meisten Menschen sind unbemerkt zeitweise Träger von HPV, keine Immunität Risiken Bedingungen Übertragung durch Warzen kommen und ungeschützten verschwinden oft ohne Geschlechtsverkehr; Laut Zutun von selbst, oder Schulmedizin Hauptwerden chirurgisch auslöser für Gebärmutter- entfernt oder verödet halskrebs; Virusträger erkrankt nur sehr selten, dann meist an gutartigen Tumorbildungen, etwa 0,1% der Erkrankungen sind bösartig Impfstoff: gentechnisch hergestelltes Hühnereiweiß mit 2-4 Hochrisiko-Genotypen plus einige Niedrigrisiko-Genotypen mit Aluminiumphosphat, Natriumborat, Polysorbat 80, L-Histidin etc. Wirkung: Zusammenhang HPV und Gebärmutterhalskrebs ist nicht nachgewiesen und Sinnhaftigkeit der Impfung wird selbst in Arztkreisen bezweifelt, da Immunisierung bei hoher Genotypenzahl praktisch unmöglich. Nachweis von unabhängiger Stelle für Immunisierung fehlt! Körper kann selbst keine Immunisierung erreichen, also kann es auch keine Impfung. Es werden auffällig viele Impfreaktionen / Impfkomplikationen mit Folgeschäden gemeldet mit vorübergehende Seh- und Hörstörungen, plötzliche Menstruationsblutungen, spannende Brüste mit Milchabsonderung, plötzlicher Tod, bei Schwangeren Risiko des Abort. Nebenwirkungen: auffällig viele Impfreaktionen und Impfkomplikationen mit Folgeschäden. Ohnmacht, vorübergehende Seh- und Hörstörungen, plötzliche Menstruationsblutungen und spannende Brüste mit milchähnlichen Absonderungen, Abort und erhöhtes Multiple Sklerose Risiko Impfplan Ö: nicht im Ö Impfplan enthalten, Impfung wird vor dem ersten Geschlechtsverkehr empfohlen, zZ noch ohne Auffrischungsempfehlung Sonstiges: es sollen neuerdings auch Buben massengeimpft werden, obwohl die HPV Impfung keine Immunität schon allein wegen der über 100 Genotypen bringen kann. Praktisch alle sexuell aktiven Menschen sind in ihrem Leben zeitweilig HPV Träger, ohne daran zu erkranken. Somit ist HPV Nachweis für Gebärmutterhalskrebs ohne wirklichen Nutzen, die Ursache ist nicht das HPV, obwohl dieses u.U bei entsprechender Prädisposition Auslöser sein kann. Da beschnittene Männer laut Studien weniger oft HPV Träger sind, müsste „man“ derselben Logik wie für Impfungen angewendet künftig alle Männer zwangsbeschneiden. Allerdings, Frauen können auch ohne HPV Nachweis einen Gebärmutterhalskrebs entwickeln. Die Impfung kostet etwa 400-500€!! Vorsorge: Genitalhygiene bei beiden Partnern; (ungeimpfte) Mütter sollen ihre Babies stillen. Bei Kindern und Erwachsenen regelmäßige Überprüfung der Vitalität des Immunsystems Behandlung: allfällig entdeckte Warzen entfernen / veröden lassen Krankheit Zeckenstich (FSME = FrühSommerMeningoEnzephalitits) Zeichen zuerst Fieber, Kopfund Gliederschmerzen; bei wenigen dann nach 4-6 Tagen erneuter Fieberanstieg mit Kopfschmerzen, evtl Nackensteife. In Ausnahmefällen mit Nervenschädigungen (Lähmungserscheinungen) Mikrobe/Virus FSME Viren in befallenen Zecken; Ca. 530% der Zecken tragen das Bakterium Borrelia burgdorferi in sich, gegen das keine Immunität entsteht; neu entdeckt Erlichia Bakterium, Rolle bei Menschen noch unklar Immunität Inkubationszeit ca. 7-10 Tage; volle Immunität nach Erkrankung; keine Immunität gegen Borrelia burgdorferi Risiken Bedingungen Übertragung durch Biss Zecken kommen in Höhen von einer befallenen über 1000m kaum vor, Zecken, bis ca. 3h nach treten von Mai bis Anfang Biss bei Entfernung mit Oktober auf, sind aktiv Zeckenzange ohne FSME vor allem nachmittags und Risiko, danach Risiko abends, leben bevorzugt in stetig ansteigend. Risiko Untergehölz von Wald, von 1:80.000 bei Biss auf Flussläufen und Riedgras; Herzmuskelschwäche / Übertragung des FSME Bewegungs- Sinnesorgan- Virus und damit auf störungen; Zeckenbiss Borrelia burgdorferi kann bei unter 1% zu erfolgt erst bei Erbrechen bakterieller Lymeder Zecke nach Saugakt! Borreliose führen, die Zecke beim Herausziehen Gelenkschmerzen und nicht Zerdrücken!!! Lähmungserscheinungen u.v.m. hervorruft Impfstoff: abgetötete Zeckenviren gezüchtet auf Hühnerfibroblasten-Zellkulturen, Aluminiumhydroxid mit Thiomersal und Spuren von Hühnereiweiss, Formaldehyd, Antibiotika, Protaminsulfat, Polygelin, Chlortetracyclin etc. Wirkung: zur Grundimmunisierung 3 Impfdosen erforderlich. Laut SVA Info in Ö an Bauern zeigt Impfung kein sinkendes FSME Risiko. Selbst Ärzte bezweifeln Auffrischung nach 3 Jahren Nebenwirkungen: Auffällig hohe Impfreaktionen / Impfkomplikationen inkl. Auslösung von Multiple Sklerose Impfplan Ö: im 13.&14. Lebensmonat, dritte und letzte Teilimpfung dann 20-24 LM, Auffrischung 5 LJ und dann alle 5 Jahre; Meldepflicht Sonstiges: In den so genannten Zeckenendemiegebieten sind gemäß BAG ca. 1% der Zecken virusinfiziert. Ca. 80 – 100 FSME Fälle pro Jahr in Ö, ca. 300 Fälle in D pro Jahr; Das eigentliche Gesundheitsrisiko eines Zeckenbisses besteht vor allem durch die Borrelia burgdorferi, gegen welche es keine Impfung gibt. Der Virus und/oder Borrelia burgdorferi wird von der Zecke erst dann übertragen, wenn diese den Mageninhalt zum Ende des Vollsaufens (nach mehreren Stunden) in die Bisswunde erbricht. Deshalb soll eine Zecke beim Entfernen aus der Haut keinesfalls zerdrückt werden. Vorsorge: nach Aufenthalt in disponierten Stellen Körper nach Zecken absuchen und ggf sofort mit Zeckenzange entfernen Behandlung: Zecke ohne diese zu Zerdrücken möglichst ganz herausziehen, Bißwunde desinfizieren. Bei hohem Fieber kalte Serienwaschungen, Fußbäder und Darmreinigung. Häufig kommt es selbst bei schweren Verläufen zur völligen Ausheilung, Heilpraktiker/Homöopath hinzuziehen Gegen das eigentlich größere Problem aus einem Zeckenbiss, nämlich das der Lyme-Borreliose, welche durch das Bakterium burgdorfi (zur Gruppe der Spirochäten gehörend) zur Erkrankung mit Gelenksschmerzen, evtl. Lähmungserscheinungen kommt, gibt es KEINE bei uns zugelassene Impfung. Die Behandlung von Lyme-Borreliose bedarf eines Experten und umfasst Homöopathie und Phytologie. Krankheit Zeichen Grippeerkrankung Schnupfen, Husten, (Influenza) Halsweh, evtl Ohrenschmerzen, Kopf- und Gliederschmerzen, Fieber evtl mit Erbrechen und/oder Durchfall, starkes Krankgefühl Mikrobe/Virus Immunität Risiken Bedingungen Inkubationszeit Übertragung durch Bei schwachem Influenza Viren wenige Stunden bis Tröpfcheninfektion und Allgemeinzustand, mit jedes Jahr über Luftweg Übermüdung, niedriger wechselnden Typ, 7 Tage, Immunität befällt obere nur gegen den Blutzuckerspiegel durchgemachten begünstigt Infektion; Atemwege; etwa 300 weitere Typ. Mikroben können grippeähnliche Infekte verursachen Impfstoff: vermehrungsfähige, abgeschwächte oder abgetötete Influenzaviren Typ A, B oder C auf befruchteten Hühnereiern oder tierischen Krebszellen gezüchtet mit Polysorbat 80 oder Thiomersal, beträchtlich Spuren von Hühnereiweiß und Formalin, Natriummonohydrogenphosphat, Kaliumhydrogenphosphat, Kaliumchlorid, Magnesiumchlorid, Formaldehyd, Diäthyläther, Hydrocortison, Antibiotika. Jedes Jahr neue Zusammensetzung, neuerdings ohne Thiomersal aber gleichwertigen ebenfalls quecksilberhaltigen Ersatz; neu auch gentechnisch hergestellt aus Nierenzellen eines Hundes Wirkung: Beschwerden über dauerhafte Schwächung des Immunsystems während der ganzen Winterzeit. Schutzwirkung einer Influenza Impfung wurde nie nachgewiesen. Bei jedes Jahr wechselnden Viren ist eine Immunisierung selbst theoretisch so gut wie unmöglich. Nebenwirkungen: Ca. jeder 2te Impfung verursacht schweren grippalen Infekt, gehäuft bei älteren Menschen. Impfplan Ö: ab dem 7. Lebensmonat jährlich Sonstiges: Neuerdings Impfung auch von Schwangeren ab 3.Monat sowie älteren Menschen und chronisch geschwächten Menschen, sowie alle Kranken, welche in medizinischer Behandlung sind. Die so genannte „Spanische Grippe“ dürfte nicht durch einen Grippevirus ausgelöst sein, Ursache noch immer unklar! Vorsorge: gesunde Ernährung und vitales Immunsystems Behandlung: rechtzeitig, dh schon den ersten Anzeichen Gripp-Heel oder alternativ Oscilococcinum einnehmen, heißen Zitronensaft mit Honig trinken, Ingwer über 30 Min. kochen und dies dann schluckweise über den Tag verteilt trinken, frische Oreganoblätter kauen, ätherische Kräuteröllösung in Raum vernebeln, körperliche Anstrengung und Kälte vermeiden Krankheit Tollwut Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Tollwutvirus Inkubationszeit Nur durch Biss eines toll- Bei schwachem Anfangs nervös und meist 3 Wochen bis Allgemeinzustand, Kopfschmerzen, wütigen Tieres (Füchse, 3-6 Monate, keine Übermüdung, niedriger Hunde, Katzen und bei dann Fieber, starkes Immunität schwächerem Blutzuckerspiegel Kopfweh, licht- und Immunsystem, keine begünstigt Infektion; geräuschempfindlich, Unruhe und von Übertragung nur durch Angst geplagt, Berührung; Unter 1% der von einem tollwütigen Muskelkrämpfe im Tier Gebissenen Atmungssystem und Herz, großer Durst, erkranken an Tollwut; Schluckbeschwerden Ausgang meist tödlich Impfstoff: abgetötete auf menschlichen Föten gezüchtete Tollwutviren mit Spuren von Hühnereiweiß und Thiomersal, Kälberserum, Antibiotika, Phenolrot, Polygelin etc.. Genmanipulierte Impfstoffe in Vorbereitung. Wirkung: Eine Immunität durch Impfung ist nie nachgewiesen worden. Nach Impfung wilder Hunde in Kenia starben diese alle an Tollwut. Fälle in den USA von Bissen nicht tollwütiger Hunde bei denen der Gebissene geimpft wurde und dann an Tollwut erkrankte/starb. Nebenwirkungen: die Impfung selbst birgt das Risiko, die Tollwut auslösen, gegen welche man (auf Verdacht?) geimpft wurde! Impfplan Ö: nicht im Ö Impfplan enthalten, Meldepflicht! Sonstiges: In D ca. 1 Fall pro Jahr Vorsorge: gesunde Ernährung und vitales Immunsystems Behandlung: falls Wunde von verdächtigem Tier zugefügt wurde, diese stark zum Bluten bringen, 2-3 mal abwechselnd mit viel Wasser und mit desinfizierenden, wundheilenden Mitteln aus spülen. Alternativ Essig oder Zitrone auf die Wunde träufeln. Heilpraktiker aufsuchen, Tollwut ist homöopathisch behandelbar Krankheit Scharlach Zeichen Mikrobe/Virus Immunität Risiken Bedingungen Anfangs Müdigkeit, Bei schwachem Streptokokken A Inkubationszeit Ansteckung von Mensch Unruhe, Kinder sind mit verschiedenen meist 1-7 Tage, volle zu Mensch und über Allgemeinzustand; nicht „anhänglich“; Untertypen, befällt Immunität, außer bei infizierte Gegenstände. jeder Angesteckte Schluckbeschwerden, Kinder zwischen 2 Behandlung mit erkrankt auch an Heute bei korrekter Halsschmerzen, bis 9 Jahren Antibiotika, dies Behandlung Scharlach Erbrechen, Fieber. führt zu (naturheilkundlich) keine Ab 2ten Tag am Zweiterkrankungen Risiken; früher GelenkRumpf und InnenMittelohr-, Nieren-, und seite der OberHerzmuskelentzündungen schenkel feinmit Folgeschäden fleckiger Ausschlag. Zunge anfangs belegt dann Himbeerzunge; 2-3.te Woche Haut schält sich an Handflächen und Fußsohlen Impfstoff: keiner, Impfstoff entwickelt in 60-iger Jahre wurde wegen starker Nebenwirkungen vom Markt genommen Wirkung: Eine Immunität durch Impfung ist nie nachgewiesen worden. Nebenwirkungen: Scharlach verschwand in Europa ohne Impfung Impfplan Ö: nicht im Ö Impfplan enthalten Sonstiges: Scharlach verschwand praktisch zur Gänze ohne Impfung aufgrund verbesserter Lebensbedingungen und Hygiene; letzter Scharlachtoter in D 1984. Ebenso wie Scharlach gingen Cholera und Typhus ohne Impfstoff zurück. Vorsorge: gesunde Ernährung und vitales Immunsystems Behandlung: Bei Halsschmerzen helfen kalte Wickel. Mundspülungen und Gurgeln mit Salbeitee (evtl. mit Honig gesüsst), Fußbäder. Angocin Anti Infekt N und frische Oreganoblätter kauen. Suchen sie einen Heilpraktiker auf.