Werbung

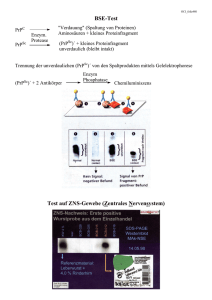
Prionen als Krankheitserreger Neben AIDS hat wohl keine Krankheit die Menschen, die Medizin, die Medien sowie die Politiker so sehr beschäftigt wie BSE und damit zusammenhängende Krankheiten, wie z.B. die Creutzfeldt-Jakob-Krankheit. Diese ursprünglich auf Rinder, bzw. Schafe (Scrapie), begrenzte Erkrankung hat u.a. den Haushalt der Europäischen Union (EU) mit Milliarden von DM belastet, in England viele Rinderzüchter in den Ruin getrieben sowie das Verhältnis von Großbritannien zum europäischen Kontinent teilweise erheblich gestört. Obwohl die Anzahl der an BSE Erkrankten, präziser der an der n.v. Creutzfeldt-JakobKrankheit Erkrankten, zur Zeit in England 85 und in Frankreich 4 Verstorbene umfasst (Stand: November 2000), wird darüber spekuliert, ob sich hier möglicherweise eine Epidemie anbahnt. Es ist mittlerweile unumstritten, dass BSE die Artengrenze übersprungen hat und auch den Menschen infizieren kann. Jedoch sind die genauen Überträgermechanismen und vor allem das mögliche Ausmaß der Übertragung noch nicht hinreichend bekannt. Sollten die schlimmsten Prognosen eintreffen, so sind bereits Millionen von Menschen infiziert und würden in den nächsten Jahren erkranken und versterben. So hält der englische Epidemiologe Roy Anderson aus Oxford bis zu 500.000 Tote in den nächsten 30 Jahren für nicht unmöglich. Andere - genauso renommierte - Wissenschaftler gehen von vernachlässigbar kleinen Zahlen an infizierten Menschen aus. In einigen Jahren werden wir mehr wissen. Entstehung von BSE Die meisten Wissenschaftler sind sich darin einig, dass BSE durch an Scrapie erkrankte Schafe entstand. Diese wurden zu Tiermehl verarbeitet und an Rinder verfüttert. Die Krankheitserreger der Schafe breiteten sich in veränderter Form auch bei Rindern aus. Die Erkrankung wird wahrscheinlich durch Eiweißverbindungen oder Viren hervorgerufen. Hierzu gibt es zwei Hypothesen: Nach der Prionen-Hypothese werden normale Nervenproteine aus ungeklärter Ursache zu infektiösen Eiweißmolekülen (Prionen), die dann weitere Nervenproteine "anstecken". Nach der Virus-Theorie verursacht ein gegen Hitze und Chemikalien resistentes Virus die Krankheit. Das Immunsystem kann die Erreger nicht unschädlich machen. Die Schuldigen Britische Tiermehlhersteller haben belastete Tierkadaver unzureichend erhitzt, um Kosten zu sparen. Britische Futtermittelhersteller mischten infiziertes Tiermehl in das Mastfutter, so dass Kühe, die sonst nur Pflanzen fressen, mit tierischem Eiweiß zwangsernährt wurden. Die britische Regierung hat aus wirtschaftlichen Interessen die Gefahren jahrelang heruntergespielt und wichtige Erkenntnisse zurückgehalten. Der wissenschaftliche Veterinärausschuss der EU-Kommission hat nicht rechtzeitig reagierte und damit ein Ansteckungsrisiko beim Menschen in Kauf genommen. Importeure und Exporteure haben britische Kälber und Rindfleisch umdeklariert und mit gefälschten Papieren über Europas Grenzen verschoben. Ähnliche Erkrankungen Bei Mensch und Tier sind eine Vielzahl schwammartiger Gehirnerkrankungen bekannt Scrapie bei Schafen, Encephalopathien bei Nerzen, Ziegen und Katzen, beim Menschen Kuru Kuru, Gerstmann-Sträussler-Scheinker-Syndrom (GSS) und Fatale Familiäre Insomnia (FFI). Die Übertragung erfolgt teilweise über Artgrenzen hinaus: Die Erkrankungen führen immer zum Tod. Creutzfeld-Jakob-Krankheit Inzwischen wird kaum mehr bezweifelt, dass diese Krankheit durch BSE hervorgerufen werden kann. In England sind 42 und in Frankreich ist ein Mensch an einer neuen Variante von Creutzfeld-Jakob erkrankt. Selbst britische Wissenschaftler gehen nun von einer Infektion dieser Patienten durch den Verzehr BSE-verseuchter Nahrungsmittel aus. Ansteckungsrisiko In Hirn, Rückenmark und Augen kommen die Krankheitserreger in der größten Konzentration vor. Ebenfalls hohe Konzentrationen weisen Mandeln, Thymusdrüse, Milz, Darm, Wirbelsäule, Nerven und Lymphknoten auf. Die üblichen Zubereitungsmethoden wie Kochen und Backen können den Krankheitserreger nicht abtöten. Nur durch Temperaturen von 133 Grad über 20 Minuten und gleichzeitig hohen Druck (3 bar) wird der Erreger unwirksam. Wie gefährlich einzelne Produkte sind, erfahren Sie hier. BSE bei Fischen? Die derzeit populärste Theorie über den BSE-Erreger geht von veränderten Prionproteinen aus. Diese Eiweiße kommen im Gehirn vor und können sich (unter bisher nicht geklärten Umständen) zu einer abnormalen Form verändern, die dann BSE auslöst. In Lachshirnen wurden Prionproteine nachgewiesen - jedoch nur die normale Form. Ob sich Lachse tatsächlich anstecken können, ist nicht bewiesen. Allgemeines BSE ist eine Erkrankung, die an sich nur bei Rindern auftritt. Da sie aber vom Rind auf den Menschen übertragbar ist, und dort zu einer der Creutzfeldt-Jakob- Erkrankung ähnlichen Erkrankung, der n.v. Creutzfeldt- Jakob- Erkrankung führt, wird sie an dieser Stelle ausführlich dargestellt. Kurze Historie des Rinderwahns 18.Jhdt Bei Schafen ist seit dem 18. Jahrhundert die Traberkrankheit (engl. Scrapie) bekannt. Sie hat bei den Schafen die gleiche Symptome wie BSE bei den Rindern. Durch Verfütterung von ungenügend erhitztem Tiermehl von erkrankten oder an Scrapie verstorbenen Schafen an Rinder konnte der Erreger wahrscheinlich die Artengrenze zu den Rindern überwinden. 1984/1985 Ende des Jahres 1984 wurde diese Erkrankung das erste Mal von einem Tierarzt in West Sussex in England bei einer Kuh beobachtet. Das Tier verstarb am 11. Februar 1985. Im späteren Verlauf wurden weitere Tiere mit diesen Symptomen registriert. Die betroffenen Tiere zeigten sich ungewöhnlich aggressiv und litten unter schweren Störungen ihrer Körperkoordinationen. Sie konnten ihre Gliedmaßen nicht mehr kontrollieren, stürzten ständig und verstarben nach kurzer Zeit. Als zahlreiche weitere Tieren an der gleichen neuen Krankheit verstarben, wurden die Kadaver im Central Laboratory in Weybridge nahe London untersucht. Im Gehirn der Tiere zeigte sich ein massenhafter Untergang von Nervenzellen. Diese "Löcher" im Hirngewebe erinnern unter dem Mikroskop an einen Schwamm. Deshalb wurde der Rinderkrankheit der Name Bovine Spongiforme Encephalopathie (BSE) gegeben. In den Medien wurde die neue Krankheit verkürzt als Rinderwahn bezeichnet. 1987 - Entdeckung des Erregers Auf der Suche nach dem Erreger wurde eine besondere Form von Eiweißen entdeckt, die sogenannten Prionen. Es handelt sich dabei im Prinzip um körpereigene Eiweiße, die jedoch erhebliche strukturelle Veränderungen aufweisen. Es stellte sich heraus, dass Prionen auch bei anderen seltenen Krankheiten bei Tieren und Menschen eine Rolle spielen. Dazu gehören die Traberkrankheit bei Schafen und die Bovine Spongiforme Encephalopathie (BSE) beim Rind. Beim Menschen wurden bei der Creutzfeldt-Jakob-Krankheit, die über Rinder übertragene nvCreutzfeld-Jakob-Krankheit, Kuru, dem Gerstmann-Sträussler-Syndrom und der Fatal Familial Insomnia (FFI) Prionen gefunden. Da diese veränderten Eiweiße (Prionen) all diesen Erkrankungen zu Grunde liegen, fasst man sie neuerdings unter dem Begriff Prionenkrankheiten zusammen. Der Neurologe Stanley Prusiner erhielt 1997 für die Aufstellung einer Theorie über die Natur der Prionenkrankheiten den Nobelpreis für Medizin. Erste Hinweise verdichten sich, dass Tiermehl die Prionen übertragen könnte 1988 Die britische Regierung verbietet die Fütterung von Tiermehl an Wiederkäuer, der Export bleibt aber erlaubt. 1990 Die EU führt eine Meldepflicht für BSE Fälle ein. Aus einzelnen Fällen entwickelte sich schnell eine Epidemie. Bis 1996 verendeten innerhalb eines Jahres alleine in Großbritannien 170.000 Rinder. Doch auch außerhalb Europas traten, bedingt durch den weitreichenden Tierhandel, Erkrankungsfälle auf. Juni1994 Die EU erlässt ein Verbot zur Verfütterung von Tiermehl an Wiederkäuer, also Rinder und Schafe. Die Verfütterung an andere Tiere bleibt erlaubt. 1995 Der erste Patient stirbt an nvCJD, der neuen Variante der Creutzfeldt-Jakob-Krankheit, die vermutlich durch den Konsum von Rinderprodukten auf den Menschen übertragen wird. 1996 Am 20. März 1996 erklärte der britische Gesundheitsminister Dorrell, es gebe eine neuartige Form einer sonst seltenen Hirnerkrankung. Angesichts der Ähnlichkeit der Symptome zwischen der bei Menschen auftretenden Creutzfeldt-Jakob-Krankheit und BSE müsse von einer Übertragung des unbekannten Erregers zwischen Rind und Mensch ausgegangen werden. Die EU verhängte ein Verbot für den Export britischer Rinder. Tiermehl musste von nun an mit einer Temperatur von 133°C unter einem Druck von 3 bar 20 Minuten lang sterilisiert werden. Die Übertragung des Erregers von Kühen auf den Menschen wird aus folgenden Gründen angenommen: • • Anders als bei der "normalen CJD" tritt diese Krankheit auch bei jungen Menschen auf. Die Form der veränderten Prionen ähnelt der von BSE-Prionen. Die britische Regierung reagierte erst sehr spät und veranlasste die Notschlachtung und Verbrennung von Herden mit erkrankten Tieren. Von 1996 bis 1999 bestand in der EU ein Exportverbot für britische Rinder, Rindfleisch und Tiermehl. Im eigenen Land wurde der Verkauf von Rindfleisch mit Knochen sowie von Nervengewebehaltigen Produkten aus Rindern verboten, nachdem bekannt wurde, dass dieses Material besonders infektiös ist. 2000 Bis November des Jahres 2000 verstarben 88 Menschen an der neuen Erkrankung in England und 2 in Frankreich, 2 weitere liegen mit typischen Symptomen im Sterben. Die EU beschließt im April die Einführung eines BSE-Schnelltests ab Januar 2001 für Risikotiere im Alter von mehr als 30 Monaten. Ab dem 1. Juli 2001 müssen dann alle mehr als 30 Monate alten Tiere, die für den menschlichen Verzehr bestimmt sind, getestet werden. Seit September 2000 ist eine neue EU-weite Kennzeichnungspflicht für Rindfleisch in Kraft, an der die Verbraucher erkennen können, wo ein Tier geschlachtet wurde. Seit Oktober 2000 müssen Hirn, Schädel, Augen und Milz von Rindern nach der Schlachtung vernichtet werden, damit diese Gewebe, die potentiell die höchste Konzentration der Erreger enthalten, nicht in die Nahrungskette gelangen können. Am 26. November wird in Deutschland der erste Fall von BSE bei einem in Deutschland geborenen und aufgewachsenen Rind diagnostiziert. Die Bundesregierung beschließt daraufhin, eine Rechtsverordnung zum Verbot der Verfütterung von Tiermehl zu erlassen. Sie entscheidet sich aber aus juristischen Gründen dafür, diesen Sachverhalt als Gesetz zu verabschieden. Dieses Gesetz hatte die kürzeste Laufzeit in der Geschichte der BRD: Die erste Gesetzesvorlage lag am 28.11.00 vor, am 30.11.00 wurde das Gesetz vom Deutschen Bundestag beschlossen, am 1.12.00 gab der Bundesrat seine Zustimmung und am 2.12.00 trat es in Kraft. Es sei erwähnt, dass die Verfütterung von Tiermehl an Wiederkäuer EU-weit bereits seit 1994 verboten ist. Siehe auch näheres dazu unter Tiermehl. Übertragungswege Besonders hohe Erregerkonzentrationen wurden zunächst im Nervengewebe (Gehirn und Rückenmark) der erkrankten Tiere entdeckt. Sie lagern sich jedoch auch stark in den Lymphorganen wie der Milz an. Inzwischen wurden sie jedoch auch im Muskel und im Blut der kranken Tiere nachgewiesen. Kälber können sich bei der Mutter über den Mutterkuchen anstecken (maternale bzw. vertikale Transmission). Die Infektion wurde ursprünglich vermutlich über Tierfutter verbreitet. Diesem wurde Tiermehl beigemischt. Seit 1972 wurde in Großbritannien die Wärmebehandlung nur noch mit 80° C statt mit 130° C durchgeführt. Dadurch könnte der besonders hitzebeständige Erreger von an der Traberkrankheit (Scrapie) infizierten Schafen auf Rinder übertragen worden sein. In Deutschland wurde Tiermehl wie folgt behandelt: 133°C mit einem Druck von 3 bar, 20 Minuten. Der EU Lenkungsausschuss hält diese Behandlung nicht mehr für ausreichend sicher und empfiehlt stattdessen die folgende Behandlung: 140°C, 3,6 bar, 30 Minuten. Inzwischen wurde nachgewiesen, dass auch andere Tierarten, wie Mäuse, Affen und Katzen, infiziert werden können. Bei aller Vorsicht sollte man bedenken, dass die Wahrscheinlichkeit, sich jetzt noch mit BSE zu infizieren außerordentlich gering ist. Dennoch sollte man beim Kauf von Rindfleisch und Rinderprodukten sehr genau auf die Herkunft des Tieres (Züchter, Schlachthof) achten. Eine Berliner Firma namens Biopsytec arbeitet an einem hervorragendem Ohrmarkierungssystem, das mit Hilfe eines genetischen Fingerabdrucks die Herkunft eines Stücks Fleisch im Supermarkt eindeutig zu einer Herde zurückführen lässt. Rinderprodukte Die folgenden Produkte stammen von Rindern: • • • • Milch Alle bisherigen Erkenntnisse deuten darauf hin, dass Milch und Milchprodukte, wie Käse und Joghurt ohne Gelatine, als sicher anzusehen sind. Arzneimittel Bestimmte Teile von Arzneimitteln, wie deren Kapseln, bestehen Gelatine. Einige Medikamente, wie zum Beispiel Insulin, werden zum Teil aus Rinderorganen gewonnen. Gelatine Gelatine wird vor allem aus Knochen und anderen Schlachtabfallprodukten gewonnen. Sie ist beispielsweise in Joghurt, vielen Fertigsüßspeisen, Gummibärchen und einigen Medikamenten enthalten. Diese Produkte können nicht als unbedenklich angesehen werden. Gelatine in Deutschland wird jedoch zu ca. 90% aus Schweineknochen gewonnen. Außerdem sind die meisten Gelatineprodukte, die aus Rinderknochen bestehen, für den Export in islamische Länder (Schweinefleischverbot) gedacht. Impfstoffe Einige Impfstoffe, wie z.B. die gegen Kinderlähmung oder Röteln, werden auf • • • Zellkulturen gezüchtet, deren Nährflüssigkeit Kälberserum enthält. Seit einigen Jahren werden jedoch nur noch Kälberseren von Tieren aus BSE-freien Ländern verwendet. Kosmetika Einige Kosmetika, vor allem Antifaltencremes und Lippenstifte, können Rinderbestandteile enthalten. Eine Übertragung durch die Haut ist allerdings extrem unwahrscheinlich. Brühwürfel Brühwürfel und Rinderextrakte enthalten ebenfalls eine Reihe von Rinderprodukten. In Deutschland werden sie seit 1996 nur noch aus BSE-freien Beständen (Argentinien) hergestellt. Rindfleisch Generell sind in Innereien, Hirn- und Nervengewebe mehr Prionen zu finden, als im Muskelfleisch. Wer dennoch weiterhin Rindfleisch verzehren will, sollte dies nur aus überwachten Beständen tun. Am Besten aus ökologisch geführten Bauernhöfen. Weitere Lebensmittel Für die folgenden Lebensmittel lässt sich derzeit folgendes feststellen: • • • • • Schwein Obwohl Schweine bisher auch mit Tiermehl gefüttert wurden, besteht nach derzeitigem Wissensstand keinerlei Gefahr bezüglich einer Ansteckung mit BSE. Lamm Wegen des Vorkommens der Prionenerkrankung namens Scrapie bei Schafen wird vor dem Verzehr von Fleisch, das von Lämmern oder Schafen stammt, gewarnt. Fisch Zuchtfische, vor allem Lachs aus Norwegen und Forellen, dürfen auch weiterhin mit Fischmehl gefüttert werden. Trotzdem besteht nach dem derzeitigen Wissensstand keinerlei Gefahr bezüglich einer Ansteckung mit BSE. Wurstwaren Wegen der Vielzahl an Wurstprodukten, wie z.B. Salami, Wienerwurst, Leberwurst, diversen Bratwürsten oder Weißwurst, lässt sich hier keine generelle Empfehlung geben. Kaufen Sie diese Produkte möglichst bei einer Fachmetzgerei und fragen Sie nach den Wurstbestandteilen, und bei Rindsprodukten, gegebenenfalls nach dem Herkunftsort. Geflügel Auch Geflügel wird bzw. wurde mit Tiermehl gefüttert. Mit Ausnahme von Hühnern besteht nach dem derzeitigen Wissensstand keinerlei Gefahr bezüglich einer Infektion mit BSE. Tiermehl Wie bereits erwähnt, gibt es zahlreiche Hinweise darauf, dass die Verbreitung von BSE auf die Verfütterung von Tiermehl zurückzuführen ist. Im Tiermehl werden u.a. tote Schafe, totes Geflügel sowie Hunde- und Katzenkadaver verarbeitet. Bis zum Jahre 1994 war der Einsatz dieses Futtermittels auch bei Wiederkäuern, also auch bei Rindern, üblich und erlaubt. Die Verfütterung an andere Tiere, wie z.B. Schweine war bis zum 1. Dez.00 in Deutschland immer noch erlaubt. Noch Anfang November 2000 hatte sich der deutsche Landwirtschaftsminister bei der EU gegen ein generelles Verbot von Tiermehlfutter ausgesprochen. Erst unter dem Druck der Ereignisse anlässlich des Auftretens eines BSEFalls bei einem deutschen Rind in Schleswig Holstein musste er seine Einstellung ändern. Ursprünglich sollte daher per Rechtsverordnung, also durch die Bundesregierung, in Deutschland Tiermehl ab dem 29.11.2000 generell verboten werden. Aus rechtlichen Gründen war dafür aber ein Gesetz, das durch den deutschen Bundestag sowie den Bundesrat verabschiedet werden muss, erforderlich. Wie oben bereits erwähnt, lag die erste Vorlage eines Gesetzentwurfs schon am 28.11.00 vor, am 30.11.00 wurde das Gesetz vom deutschen Bundestag beschlossen, am 1.12.00 gab der Bundesrat seine Zustimmung, kurz darauf unterzeichnete es der Bundespräsident und am 2.12.00 trat es bereits in Kraft. Nach Inkrafttreten des Gesetzes dürfen die Bauern aber noch Altbestände verbrauchen, was etwa nach einen Monat abgeschlossen sei dürfte. Erlaubt bleibt aber das Verfüttern von Fischmehl an Fische. Ein Verstoß gegen das Gesetz wird erstaunlicherweise nur als Ordnungswidrigkeit mit einer maximalen Geldbuße von 50 000 DM geahndet. Krankheitsverlauf Erkrankte Rinder fallen zunächst durch ihre besondere Aggressivität und Ängstlichkeit auf. Ferner kann eine vermehrte Schmerzempfindlichkeit auftreten. Die Rinder verlieren schließlich die Kontrolle über ihre Gliedmaßen. Sie torkeln, taumeln, knicken ein, bis sie zu Boden stürzen. Diese Gangstörungen können ein Hinweis darauf sein, dass sich die krankhaften Veränderungen schwerpunktmäßig im Kleinhirn der Tiere abspielen. Das Kleinhirn ist für die Steuerung von Bewegungsabläufen zuständig. Rinder erkranken in der Regel im Alter von 4-5 Jahren. Der Krankheitsverlauf schreitet rasch voran und dauert zwischen einem und fünf Monaten. Die Erkrankung führt stets zum Tod. Erreger Es gilt mittlerweile als nahezu sicher, dass Prionen die Erreger dieser Krankheit sind. Prionen sind jedoch keine Krankheitserreger im klassischen Sinne. So unterscheiden sie sich z.B. wesentlich von Viren und Bakterien. Hitze von 100° C, Chemikalien und vielen Desinfektionsmitteln wiederstehen sie. Sogar im Boden können sie Jahre überdauern. Es handelt sich bei den Prionen (PrPSc) um Eiweiße, die möglicherweise durch Genmutationen oder Infektion aus den körpereigenen Eiweißen (PrPC) gebildet werden. Der Zusatz "Sc" steht für Scrapie-spezifisch, der von "C" für cellulär, also für körpereigen. Die Prionen (PrPSc) unterscheiden sich von den natürlichen Eiweißen durch eine teilweise andere Abfolge von Aminosäuren. Dadurch besitzen sie eine andere Faltung und damit eine abweichende räumliche Struktur. Das Gen, welches die Information für dieses Prion-Protein trägt, liegt auf dem Chromosom 20. Über die Funktion der Prionen und den Mechanismus ihrer Infektiosiät ist bisher wenig bekannt. Inkubationszeit Die genaue Inkubationszeit ist nicht bekannt. Man geht jedoch von einem Zeitraum von 5-7 Jahren aus. Während dieser Zeit sind die Rinder scheinbar völlig gesund. Die ersten Krankheitszeichen treten erst im Endstadium der Erkrankung auf. Diagnose Die erste Veränderung, die man in den Gehirnproben unter dem Mikroskop sehen kann, ist die Astrogliose. Darunter versteht man die Tatsache, dass zunächst die Astrozyten im Bereich ihrer Endplatten, die den Hirngefäßen anliegen, beginnen anzuschwellen und dann später die gesamte Zelle. Als Neuroglia ("Leim") bezeichnet man das Hüll- und Stützgewebe des Gehirns. Es besteht aus Astrozyten (Makroglia), Oligodendrozyten (Oligodendroglia) und Hortgazellen (Mikroglia). Außerdem wird vermehrt ein bestimmtes Eiweiß mit der Bezeichnung glial fibrillary acidic protein (GFAP) gebildet. Dieses Eiweiß ist nach einer besonderen Anfärbung im Mikroskop sichtbar. Typisch sind ferner die vermehrte Bildung von Vakuolen ("Bläschen") in den Astrozyten (Makroglia) und möglicherweise auch in den Oligodendrozyten. Durch die vermehrte Vakuolenbildung schwellen die Zellen bis zu einer kritischen Größe an und gehen dann unter. Dadurch entstehen "Löcher" im Gewebe, die insgesamt betrachtet an die löchrige Struktur eines Schwammes erinnern. Man spricht deshalb auch vom Status spongiosus. Es kann außerdem zu Veränderungen der Nervenzellen, einer Abnahme der Verschaltung der Nervenzellen (synaptische Kontakte) untereinander bis hin zum kompletten Verlust von Nervenzellen kommen. Besonders bei längerem Krankheitsverlauf kann die Ablagerung von Amyloiden ("Stärkekörnern") beobachtet werden. Amyloide sind Komplexe aus Eiweißen und Zuckern (Protein-Polysaccharid-Komplex). Sie haben die Struktur kleinster Fäserchen, die sich seitlich aneinander reihen. Sie lagern sich bevorzugt in der Nähe von Gefäßen ab. Dadurch kommt es wahrscheinlich zu einer Beeinträchtigung des lokalen Stoffaustausches. Durch die Bindung an einen Farbstoff (Kongorot) können sie im Gewebe sichtbar gemacht werden. Im Hirngewebe kann außerdem ein charakteristisches Eiweiß (Protein) nachgewiesen werden. Es heißt Prionenprotein (PrPSc,). Der Zusatz "Sc" steht für Scrapie spezifisch. Prionenproteine (PrPC)- wobei das Suffix "C" "cellular" bedeutet- werden auch vom gesunden Körper gebildet. Über ihrer Funktion ist bisher wenig bekannt. Die Variante "Sc", die bei Prionenkrankheiten gefunden wird, unterscheidet sich von der normalen Variante PrPC durch eine geringe Veränderung in der Abfolge der Aminosäuren aus denen sie besteht. Diese Variante entsteht durch eine Mutation des Genes, das dieses Eiweiß kodiert. Andererseits kann das veränderte Eiweiß, Prion (PrPSc)genannt, vermutlich auch auf dem Wege einer Infektion in einen gesunden Körper gelangen und dort die Bildung von krankhaftem Eiweiß (PrPSC) anregen. Die typischen Veränderungen im Gehirn von Tieren und Menschen, die an einer Prionenkrankheit leiden, ähneln stark den bei der Traberkrankheit der Schafe beobachteten Veränderungen. Deshalb wurde frühzeitig eine ursächliche Beziehungen zwischen diesen Erkrankungen hergestellt. Traberkrankheit (engl. Scrapie) Krankheit und Verlauf Die Traberkrankheit bei Schafen ist in Großbritannien bereits seit dem 18. Jahrhundert bekannt und tritt bis heute gelegentlich auf. Der Name rührt von der Tendenz der erkrankten Schafe her, sich die Wolle abzuscheuern. Ferner treten Störungen der Körperkoordination und beim Laufen auf, die auf eine Erkrankung des Kleinhirns hindeuten. Daher stammt die deutsche Bezeichnung "Traberkrankheit" und die französische Bezeichnung "la tremblante". Gelegentlich wird auch ein Hang zum übermäßigen Wassersaufen (Polydypsie) beobachtet. Die Variation der Symptome erklärt sich vermutlich aus dem Befall jeweils anderer Teile des Gehirns. Wegen der langen Inkubationszeit, die mehrere Jahre betragen kann, erschient der symptomatische Krankheitsverlauf mit einer Dauer von zwei bis sechs Monaten relativ kurz. Erreger Prionen , näheres zu den Prionen siehe unter BSE Inkubationszeit Bis zum Auftreten der ersten körperlichen Symptome vergehen drei bis vier Jahre. Bis zu diesem Zeitpunkt sind die Tiere äußerlich gesund. Diagnose siehe unter BSE. Übertragungswege Die genauen Übertragungswege sind nicht bekannt. Die Erkrankung kann über den Mutterkuchen in der Gebärmutter der Tiere an den Embryo weitergegeben werden. Ferner lässt sich durch Übertragung von Nervengewebe erkrankter Tiere auf gesunde Schafe eine experimentelle Erkrankung erzeugen. Die so erzeugte Traberkrankheit hat einen schwereren Verlauf und führt zu wesentlich ausgeprägteren Veränderungen am Gehirn als die natürliche Infektion. Therapie Eine spezifische Therapie der Erkrankung gibt es, wie bei allen anderen Prionenkrankheiten, auch hier nicht. Die Tiere werden, um ein Ausbreiten der Erkrankung zu verhindern, vorsorglich isoliert und notgeschlachtet. Die Verbrennung der Kadaver soll die Infektionsquelle beseitigen. Wegen der langen Inkubationszeit und der spät einsetzenden Symptome ist die Aussonderung erkrankter Tiere schwierig. Daher ist mit einer unbekannten Zahl kranker Tiere in einer scheinbar normalen Herde zu rechnen. Weitere Prionenerkrankungen bei Tieren Außer bei Schafen und Rindern treten auch bei anderen Tieren Erkrankungen des Gehirns auf, die ähnliche Krankheitssymptome verursachen. Im Gehirn kommt es dabei zu den typischen schwammartigen Veränderungen. Man spricht daher allgemein auch von transmissibler spongiformer Enzephalitis (TSE). Krankheit transmissible mink encephalopathy chronic wasting disease übertragbare spongiforme Enzephalopathien ohne spezielle Eigennamen bei weiteren Tierarten Abkürzun erkranktes Tier g TME Nerz CWD Elche, Hirsche Hauskatzen, arabischer Oryx, Gemse, Kudu, Antilope BSE-Test Seit 1998 gibt es einen BSE-Schnelltest. Die erste Hoffnung, man könne so infizierte Tiere leichter aussondern, wurde leider bisher nicht erfüllt. Der Test schlägt erst bei Tieren an, die bereits mindestens 30 Monte alt und zudem schon hochinfektiös sind. Es ist nicht möglich, diesen Test an lebenden Tieren durchzuführen. Für den Test muss aus dem getöteten Tier Gewebe aus dem Gehirn entnommen und untersucht werden. Das Ergebnis liegt dann innerhalb weniger Tage vor. Ein negativer Test gibt allerdings keine 100% Sicherheit, dass das Tier auch tatsächlich gesund ist. Entsprechend einer Eil-Rechtsverordnung aus dem Gesundheitsministerium in Berlin müssen in Deutschland ab dem 6. Nov.00 alle geschlachteten Rinder mit einem Alter über 30 Monate dem Schnelltest unterzogen werden. Wie oben erwähnt, gilt dies in der EU erst ab dem 1. Juli 2001. Da ein Test bis zu 200 DM kostet, ist mit geringen Preissteigerungen für Rindfleisch zu rechnen Es sei erwähnt, dass ca. 60-70% der Schlachttiere in Deutschland Jungbullen in einem Alter zwischen 17 und 22 Monaten sind. In diesen Fällen greift der Schnelltest natürlich nicht. Therapie Eine Behandlung der BSE ist bisher nicht möglich. Die Isolation erkrankter Tiere ist wegen der langen Inkubationszeit und dem innerhalb des Krankheitsverlaufes späten Auftreten der typischen Symptome schwierig. Es ist deshalb wahrscheinlich, dass es in den Rinderherden eine bisher unbekannte Zahl infizierter, aber noch nicht erkrankter Tiere gibt. So könnte man sich die, trotz umfangreicher Notschlachtungen, immer wieder neu auftretenden Erkrankungsfälle bei Rindern erklären. Creutzfeldt-Jakob-Disease (CJD) Allgemeines Die Creutzfeldt-Jakob-Krankeit (Krankheit=Disease wurde 1920 erstmals beschrieben. Sie tritt sehr selten auf. Weltweit tritt sie mit einer Häufigkeit von 0,5- 1 Fall pro 1 Million Menschen pro Jahr auf. Man unterscheidet eine zufällig (sporadisch) auftretende Form von einer dominant vererbbaren und familiär gehäuft auftretenden Variante. Die familiär gehäufte Variante wird z.B. bei Israelis beobachtet, die aus der Slowakei oder aus Libyen stammen. Insgesamt sind ca. 15% der Fälle erblich, 80% sporadisch und 5% durch verunreinigte Instrumente oder aus der Hypophyse von Verstorbenen hergestellte Wachstumshormone übertragen worden. Eine Infektionsübertragung von Erkrankten auf Gesunde ist somit sehr selten und auf natürlichem Wege nicht möglich. Die sogenannte neue Variante der Krankheit nvCreutzfeldt-Jakob-Krankheit entspricht bezüglich der Symptome der natürlich vorkommenden Erkrankung Creutzfeldt - Jakob Erkrankung, wird aber wahrscheinlich beim Menschen durch den Verzehr von mit BSE verseuchtem Rindfleisch ausgelöst. Nähere Informationen dazu finden Sie hier Die Krankheit zeichnet sich durch eine rasch voranschreitende Demenz aus. Unter Demenz versteht man den Verlust erworbener intellektueller Fähigkeiten. Ursache sind Schädigungen des Gehirns. Sie zeichnen sich durch Gedächtnisstörungen, Störungen der Wahrnehmung und Persönlichkeitsveränderungen aus. Der Krankheitsverlauf ist zunächst schleichend. Wegen der eher unspezifischen klinischen Krankheitszeichen ist die Abgrenzung zu anderen dementiellen Veränderungen anderer Ursache schwierig. Zusätzlich treten Muskelkrämpfe und Muskelzuckungen auf. In späten Krankheitsstadien kommt es zu willkürlichen und unwillkürlichen Bewegungsstörungen. Das Erkrankungsalter legt zwischen 55 und 75 Jahren. Die Krankheit hat einen Verlauf von unter einem Jahr und endet immer mit dem Tod. Erreger Es gilt mittlerweile als nahezu sicher, dass Prionen die Erreger dieser Krankheit sind. Prionen sind jedoch keine Krankheitserreger im klassischen Sinne. So unterscheiden sich z.B. wesentlich von Viren und Bakterien. Hitze von 100° C, Chemikalien und vielen Desinfektionsmitteln wiederstehen sie. Sogar im Boden können sie Jahre überdauern. Es handelt sich bei den Prionen (PrPSc) um Eiweiße, die möglicherweise durch Genmutationen oder Infektion aus den körpereigenen Eiweißen (PrPC) gebildet werden. Der Zusatz "Sc" steht für Scrapie- spezifisch, der von "C" für cellulär, also für körpereigen. Die Prionen (PrPSc) unterscheiden sich von den natürlichen Eiweißen durch eine teilweise andere Abfolge von Aminosäuren. Dadurch besitzen sie eine andere Faltung und damit eine abweichende räumliche Struktur. Über die Funktion der Prionen und den Mechanismus ihrer Infektiosiät ist bisher wenig bekannt. Es werden mehrere Theorien diskutiert. Der Bildung des Eiweißes PrPSc liegt eine Punktmutation in einem Gen (PRNP) der erkrankten Patienten zu Grunde. Bisher sind Mutationen an unterschiedlichen Stellen des Gens bekannt, die alle zum Erkrankungsbild der CJD führen. Es kommt dadurch zum Einbau jeweils einer anderen Aminosäure als im normalen Eiweiß PrPC. Meist treten diese Mutationen spontan auf. Bei 15% der Erkrankten handelt es sich um eine erbliche Veränderung (familiäre CJD). Symptome Die Erkrankung beginnt mit uncharakteristischen Beschwerden, wie z.B. Schlafstörungen. Nach und nach treten außerdem psychische Symptome auf, wie z.B. Wahnvorstellungen oder Halluzinationen. Zusätzlich kommt es zu einem Gedächtnisverlust sowie zu neuropsychologischen Symptomen, wie Aphasie, also die Unfähigkeit sprechen zu können, oder Alexie, also die Unfähigkeit zu lesen. Die Erkrankung schreitet dann schnell voran und führt zu vielfältigen Symptomen wie: Lähmungen Tremor, also Zittern von Armen, Beinen oder dem Kopf Chorea, darunter versteht man ausladende Bewegungen des Körpers, die sich bei Erregung verstärken und im Schlaf aufhören Zerebellare Ataxie, d.h. ein unkoordinierter Bewegungsablauf Myoklonien, dass sind blitzartig ablaufende Zuckungen in der Muskulatur, die z.B. durch akustische Reize ausgelöst Epileptische Anfälle Im Endstadium der Erkrankung haben die Patienten keinerlei Möglichkeit, mit ihrer Umwelt Kontakt aufzunehmen und umgekehrt. Die Patienten versterben nach wenigen Monaten bis 2 Jahren im Zustand der Dezerebration, d.h. einer Enthirnungsstarre. Inkubationszeit Über die Zeit bis zum ersten Ausbruch von Krankheitszeichen gibt es noch keine verlässlichen Daten. Diagnose Die Diagnose wird anhand des neurologischen Befundes gestellt. Die erste Veränderung, die man an Hirnbiopsien unter dem Mikroskop sehen kann, ist die Astrogliose. Darunter versteht man die Tatsache, dass zunächst die Astrozyten im Bereich ihrer Endplatten, die den Hirngefäßen anliegen, beginnen anzuschwellen und dann später die gesamte Zelle. Als Neuroglia ("Leim") bezeichnet man das Hüll- und Stützgewebe des Gehirns. Es besteht aus Astrozyten (Makroglia), Oligodendrozyten (Oligodendroglia) und Hortgazellen (Mikroglia). Außerdem wird vermehrt ein bestimmtes Eiweiß mit der Bezeichnung glial fibrillary acidic protein (GFAP) gebildet. Dieses Eiweiß ist nach einer besonderen Anfärbung im Mikroskop sichtbar. Typisch sind ferner die vermehrte Bildung von Vakuolen ("Bläßchen") in den Astrozyten (Makroglia) und möglicherweise auch in den Oligodendrozyten. Durch die vermehrte Vakuolenbildung schwellen die Zellen bis zu einer kritischen Größe an und gehen dann unter. Dadurch entstehen "Löcher" im Gewebe, die insgesamt betrachtet an die löchrige Struktur eines Schwammes erinnern. Man spricht deshalb auch vom Status spongiosus. Es kann außerdem zu Veränderungen der Nervenzellen, einer Abnahme der Verschaltung der Nervenzellen (synaptische Kontakte) untereinander bis hin zum kompletten Verlust von Nervenzellen kommen. Besonders bei längerem Krankheitverlauf kann die Ablagerung von Amyloiden ("Stärkekörnern") beobachtet werden. Amyloide sind Komplexe aus Eiweißen und Zuckern (Protein-Polysaccharid-Komplex). Sie haben die Struktur kleinster Fäserchen, die sich seitlich aneinander reihen. Sie lagern sich bevorzugt in der Nähe von Gefäßen und ab. Dadurch kommt es wahrscheinlich zu einer Beeinträchtigung des lokalen Stoffaustausches. Durch die Bindung an einen Farbstoff (Kongorot) können sie im Gewebe sichtbar gemacht werden. In manchen Fällen zeigt die Bluthirnschranke eine vermehrte Durchlässigkeit. Die Bluthirnschranke ist eine Art Filter, die normalerweise verhindert, dass Stoffe aus den kleinen Gefäßen ins Hirngewebe gelangen. Sie wird vermutlich durch die Zellen (Kapillarendothel), welche die Wände der kleinen Blutgefäße (Kapillaren) auskleiden, gebildet. Normalerweise ist dieses "Filter" nur über einen aktiven Stofftransport durch den Körper jener Zellen passierbar aus denen es besteht. Obgleich man bei den Prionenkrankheiten auch von einer transmissiblen spongiformen Encephalitis spricht, treten doch keine klassischen Veränderungen, wie etwa die Invasion von Entzündungszellen, in das erkrankte Gewebe auf. Im Hirngewebe kann außerdem ein charakteristisches Eiweiß (Protein) nachgewiesen werden. Es heißt Prionenprotein (PrPSc,). Der Zusatz "Sc" steht für Scrapie spezifisch. Prionenproteine (PrPC)- wobei das Suffix "C" "cellular" bedeutet- werden auch vom gesunden Körper gebildet. Über ihrer Funktion ist bisher wenig bekannt. Die Variante "Sc", die bei Prionenkrankheiten gefunden wird, unterscheidet sich von der normalen Variante PrPC durch eine geringe Veränderung in der Abfolge der Aminosäuren aus denen sie besteht. Diese Variante entsteht durch eine Mutation des Genes, das dieses Eiweiß kodiert. Andererseits kann das veränderte Eiweiß, Prion (PrPSc)genannt, vermutlich auch auf dem Wege einer Infektion in einen gesunden Körper gelangen und dort die Bildung von krankhaftem Eiweiß (PrPSC) anregen. Die typischen Veränderungen im Gehirn von Tieren und Menschen, die an einer Prionenkrankheit leiden, ähneln stark den bei BSE an Rindern sowie den bei an der Traberkrankheit erkrankten Schafen beobachteten Veränderungen. Deshalb wurde frühzeitig eine ursächliche Beziehungen zwischen diesen Erkrankungen hergestellt. Übertragungswege CJD ist unter normalen Bedingungen nicht ansteckend. Bei weniger als 5% der Erkrankten liegt eine Übertragung der Erreger im Rahmen eines operativen Eingriffs vor oder durch das Verabreichen von z.B. Wachstumshormon, die aus der Hypophyse von Verstorbenen gewonnen werden. Als Infektionsquelle kommen Hirnhaut- und Hornhauttransplantationen in Betracht. Extrem selten sind verunreinigte Operationsinstrumente, stereotaktische Elektroden oder wachstumshormon- oder gonadotropinhaltige Medikamente die Ursache. Therapie Eine Therapie ist bisher nicht möglich. Die Erkrankung endet stets mit dem Tode. New variant Creutzfeldt - Jakob-Disease (nvCJD) Allgemeines Die nvCreutzfeldt-Jakob-Krankeit entspricht bezüglich der Symptome der natürlich vorkommenden Erkrankung Creutzfeldt - Jakob - Erkrankung (CJD). Allerdings sind im Gegensatz zur CJD von dieser Krankheit bisher besonders jüngere Menschen betroffen. Der Alterdurchschnitt liegt hier bei 29 Jahren. Insgesamt sind an dieser Krankheit nachgewiesenermaßen bisher 85 Personen in England und 4 in Frankreich verstorben (Stand: November 2000). Außerdem ist diese Erkrankung übertragbar, z.B. von erkrankten Rindern, und besitzt keine erblich bedingten Genmutationen als Ursache. Erreger Es gilt mittlerweile als nahezu sicher, dass Prionen die Erreger dieser Krankheit sind. Prionen sind jedoch keine Krankheitserreger im klassischen Sinne. So unterscheiden sich z.B. wesentlich von Viren und Bakterien. Hitze von 100° C, Chemikalien und vielen Desinfektionsmitteln wiederstehen sie. Sogar im Boden können sie Jahre überdauern. Es handelt sich bei den Prionen (PrPSc) um Eiweiße, die möglicherweise durch Genmutationen oder Infektion aus den körpereigenen Eiweißen (PrPC) gebildet werden. Das Gen, welches die Information für dieses Prion-Protein trägt, liegt auf dem Chromosom 20. Der Zusatz "Sc" steht für Scrapie- spezifisch, der von "C" für cellulär, also für körpereigen. Die Prionen (PrPSc) unterscheiden sich von den natürlichen Eiweißen durch eine teilweise andere Abfolge von Aminosäuren. Dadurch besitzen sie eine andere Faltung und damit eine abweichende räumliche Struktur. Über die Funktion der Prionen und den Mechanismus ihrer Infektiosiät ist bisher wenig bekannt. Es werden mehrere Theorien diskutiert. Symptome Die Erkrankung beginnt mit uncharakteristischen Beschwerden, wie z.B. Schlafstörungen. Nach und nach treten außerdem psychische Symptome auf, wie z.B. Wahnvorstellungen oder Halluzinationen. Zusätzlich kommt es zu einem Gedächtnisverlust sowie zu neuropsychologischen Symptomen, wie Aphasie, also die Unfähigkeit sprechen zu können, oder Alexie, also die Unfähigkeit zu lesen. Die Erkrankung schreitet dann schnell voran und führt zu vielfältigen Symptomen wie: Lähmungen Tremor, also Zittern von Armen, Beinen oder dem Kopf Chorea, darunter versteht man ausladende Bewegungen des Körpers, die sich bei Erregung verstärken und im Schlaf aufhören Zerebellare Ataxie, d.h. ein unkoordinierter Bewegungsablauf Myoklonien, dass sind blitzartig ablaufende Zuckungen in der Muskulatur, die z.B. durch akustische Reize ausgelöst Epileptische Anfälle Im Endstadium der Erkrankung haben die Patienten keinerlei Möglichkeit, mit ihrer Umwelt Kontakt aufzunehmen und umgekehrt. Die Patienten versterben nach wenigen Monaten bis 2 Jahren im Zustand der Dezerebration, d.h. einer Enthirnungsstarre. Inkubationszeit Über die Zeit bis zum Ausbruch der ersten Krankheitszeichen sind keine genauen Zahlen bekannt. Es handelt sich aber wahrscheinlich um einen Zeitraum von mehreren Jahren. Häufigkeit Diese Erkrankung war bis vor wenigen Jahren nahezu unbekannt und auch die "normale" Creutzfeldt- Jakob- Erkrankung kam nur extrem selten vor. Dies hat sich in allerletzter Zeit teilweise dramatisch geändert. Im Mutterland von BSE, also in England, sind bis November 2000 85 Menschen an der nvCJD verstorben. In Frankreich hat es bisher 4 Todesfälle an nv CJD gegeben. Der englische Epidemiologe Roy Anderson aus Oxford hält bis zu 500.000 Tote in den nächsten 30 Jahren für nicht unmöglich. Diagnose Die Diagnose wird anhand des neurologischen Befundes gestellt. Die erste Veränderung, die man an Hirnbiopsien unter dem Mikroskop sehen kann, ist die Astrogliose. Darunter versteht man die Tatsache, dass zunächst die Astrozyten im Bereich ihrer Endplatten, die den Hirngefäßen anliegen, beginnen anzuschwellen und dann später die gesamte Zelle. Als Neuroglia ("Leim") bezeichnet man das Hüll- und Stützgewebe des Gehirns. Es besteht aus Astrozyten (Makroglia), Oligodendrozyten (Oligodendroglia) und Hortgazellen (Mikroglia). Außerdem wird vermehrt ein bestimmtes Eiweiß mit der Bezeichnung glial fibrillary acidic protein (GFAP) gebildet. Dieses Eiweiß ist nach einer besonderen Anfärbung im Mikroskop sichtbar. Typisch sind ferner die vermehrte Bildung von Vakuolen ("Bläßchen") in den Astrozyten (Makroglia) und möglicherweise auch in den Oligodendrozyten. Durch die vermehrte Vakuolenbildung schwellen die Zellen bis zu einer kritischen Größe an und gehen dann unter. Dadurch entstehen "Löcher" im Gewebe, die insgesamt betrachtet an die löchrige Struktur eines Schwammes erinnern. Man spricht deshalb auch vom Status spongiosus. Es kann außerdem zu Veränderungen der Nervenzellen, einer Abnahme der Verschaltung der Nervenzellen (synaptische Kontakte) untereinander bis hin zum kompletten Verlust von Nervenzellen kommen. Besonders bei längerem Krankheitverlauf kann die Ablagerung von Amyloiden ("Stärkekörnern") beobachtet werden. Amyloide sind Komplexe aus Eiweißen und Zuckern (Protein-polysaccharin-komplex). Sie haben die Struktur kleinster Fäserchen, die sich seitlich aneinander reihen. Sie lagern sich bevorzugt in der Nähe von Gefäßen und ab. Dadurch kommt es wahrscheinlich zu einer Beeinträchtigung des lokalen Stoffaustausches. Durch die Bindung an einen Farbstoff (Kongorot) können sie im Gewebe sichtbar gemacht werden. Im Hirngewebe kann außerdem ein charakteristisches Eiweiß (Protein) nachgewiesen werden. Es heißt Prionenprotein (PrPSc,). Der Zusatz "Sc" steht für Scrapie spezifisch. Prionenproteine (PrPC)- wobei das Suffix "C" "cellular" bedeutet- werden auch vom gesunden Körper gebildet. Über ihrer Funktion ist bisher wenig bekannt. Die Variante "Sc", die bei Prionenkrankheiten gefunden wird, unterscheidet sich von der normalen Variante PrPC durch eine geringe Veränderung in der Abfolge der Aminosäuren aus denen sie besteht. Diese Variante entsteht durch eine Mutation des Genes, das dieses Eiweiß kodiert. Andererseits kann das veränderte Eiweiß, Prion (PrPSc)genannt, vermutlich auch auf dem Wege einer Infektion in einen gesunden Körper gelangen und dort die Bildung von krankhaftem Eiweiß (PrPSC) anregen. Die typischen Veränderungen im Gehirn von Tieren und Menschen, die an einer Prionenkrankheit leiden, ähneln stark den bei der Traberkrankheit der Schafe sowie den bei BSE bei Rindern beobachteten Veränderungen. Deshalb wurde frühzeitig eine ursächliche Beziehungen zwischen diesen Erkrankungen hergestellt. Übertragungswege Die Übertragung erfolgt über den Verzehr von Nahrungsmitteln aus Rindern. Als besonders infektiös gelten Nervengewebe, lymphatisches Gewebe und andere innere Organe. Allerdings gibt es experimentelle Hinweise dafür, dass auch das Fleisch erkrankter Tiere, wenn auch in geringerem Maße, infektiös ist. Die Inaktivierung des Erregers durch Kochen ist wegen seiner ungewöhnlichen Hitzebeständigkeit nicht möglich. Therapie Eine Therapie gibt es bislang nicht. Die Erkrankung endet immer mit dem Tode. Ernährung BSE - Rinderwahnsinn Mehr als 175.000 Rinder starben bisher in Großbritannien an BSE, und Woche für Woche erhöht sich die Zahl. Das Kürzel BSE bedeutet Bovine (Rind) Spongiforme Encephalopathie - eine schwammartige Erkrankung des Gehirns. Eine Übertragung auf Menschen wird für sehr wahrscheinlich gehalten. Es gibt bisher weder Nachweismethode (am lebenden Menschen oder Tier) noch Behandlungsmöglichkeit oder Impfschutz. Exportverbot für britisches Rindfleisch am 1.8.99 gelockert! Am 14.7.99 hat die EU-Kommission das seit dem 27.3.96 bestehende weltweite Ausfuhrverbot für britisches Rindfleisch unter bestimmten Auflagen gelockert. Diese sind u.a.: • • • • nur Fleisch ohne Knochen von Rindern, die zwischen 6 und 30 Monaten alt sind die Herkunft der Tiere muss eindeutig nachvollziehbar sein nur in besonders zugelassenen Schlachthöfen gewonnenes Fleisch Nach Ansicht der Verbraucher-Zentrale NRW kommt diese Entscheidung viel zu früh und ist unvereinbar mit dem Verbraucherschutz. In Großbritannien gab es 1998 immer noch über 3.000 neue BSE-Fälle und selbst in den ersten fünf Monaten dieses Jahres noch fast 1.500 (BSE in Europa). Verbraucherinnen und Verbraucher können nun bei Rindfleisch und rindfleischhaltigen Erzeugnissen ohne Herkunftsangabe nicht mehr ausschließen, dass diese von britischen Rindern stammen könnten (Einkauftipps). BSE auf Menschen übertragbar? Diese Frage wurde in den vergangenen Jahren immer wieder unterschiedlich beantwortet. Seit Herbst 1997 wird jedoch allgemein davon ausgegangen, dass der Verzehr von BSEinfizierten Rinderprodukten eine ähnliche Erkrankung bei Menschen auslösen kann. Creutzfeld-Jacob-Krankheit GENTECHNIK Prionen – Proteine auf Abwegen? Was weiß man über die mutmaßlichen BSE-Erreger? Martin H. Groschup (Tübingen) und Thomas C. Mettenleiter (Insel Riems)(Abgeändert v.:C.S.) Die Rinderseuche BSE hat Konsequenzen für den gesamten europäischen Rindfleischmarkt Im Jahre 1986 wurde der erste Fall der Bovinen Spongiformen Enzephalopathie (BSE) bei einem Rind in Großbritannien diagnostiziert. Seitdem entwickelte sich eine BSE-Epidemie unerwarteten Ausmaßes. Es wird geschätzt, daß sich zwischen 1977 und 1995 über 900.000 britische Rinder mit dem BSE-Erreger infiziert haben. Von diesen erkrankten im Vereinigten Königreich bis Ende 1996 ca. 165.000 Tiere an BSE, während die anderen Tiere vor dem Ausbruch der klinischen Erkrankung geschlachtet wurden. Die Verfütterung von infektiösem Tiermehl stellt nach heutigem Kenntnisstand den wichtigsten Übertragungsweg für den Erreger dar. Die Frage, ob der BSE-Erreger vom Scrapie-Erreger der Schafe und Ziegen abstammt oder ob er schon immer beim Rind auftrat, ist bis heute ungeklärt. Hier sollen kurz der aktuelle Wissensstand zur Natur dieser außergewöhnlichen Erreger dargestellt und die hierzu in der Bundesforschungsanstalt für Viruskrankheiten der Tiere (BFAV) durchgeführten Forschungsvorhaben vorgestellt werden. BSE und verwandte Krankheiten Der „Rinderwahnsinn" ist die zur Zeit wohl bekannteste aus einer ganzen Gruppe von Krankheiten, die alle ein ähnliches Erscheinungsbild aufweisen. Man spricht von den sogenannten ‘Transmissiblen Spongiformen Enzephalopathien’ (TSEs), was sich mit ‘übertragbaren schwammartigen Gehirnerkrankungen’ übersetzen läßt. TSEs sind bei Mensch und Tier bereits seit Jahrhunderten bekannt. Die Krankheit ‘Scrapie’ wurde im 18. Jahrhundert erstmals bei Schafen und Ziegen beschrieben. Vereinzelte Ausbrüche der übertragbaren Nerz-Enzephalopathie wurden seit 1947 vorwiegend in den Vereinigten Staaten beobachtet. Dagegen kommt die 'Chronic Wasting Disease' in den USA und in Kanada erst seit 1967 bei in Gefangenschaft gehaltenen Maultierhirschen und Elchen vor. Beim Menschen kennt man seit der Jahrhundertwende die Creutzfeldt-Jakob-Krankheit (CJK), das Gerstmann-Sträussler-Scheinker-Syndrom (GSS) und die Kuru sowie – seit 1992 – die tödliche familiäre Schlaflosigkeit (FFI). Inzwischen ist für nahezu alle TSE-Formen die Übertragbarkeit von einem Individuum auf ein anderes belegt. Abb. 1: Klinisches Bild eines an Scrapie erkrankten Schafes (Aufnahme: M. Dawson, Central Veterinary Laboratory, GB). Betroffene Tiere leiden unter erhöhter Schreckhaftigkeit, Stelzgang, Muskelzittern, Abmagerung und Juckreiz, weshalb sie im Extremfall ihr Wollvlies ganz oder teilweise herunterkratzen. TSEs bei Mensch und Tier führen erst nach jahrelangen Inkubationszeiten zur Erkrankung (Abb. 1). Besonders betroffen sind bestimmte Bereiche der grauen Gehirnsubstanz, die mikroskopisch schwammartige Veränderungen aufweisen, was auf das Absterben von Nervenzellen zurückzuführen ist (Abb. 2). In vielen Fällen finden sich Ablagerungen aus unlöslichen Proteinen ("amyloide Plaques"). Abb. 2: Spongiforme Veränderungen im Rückenmark eines an BSE verendeten Rindes (a) im Vergleich zum Rückenmark eines gesunden Tieres (b) (Aufnahmen: G.A.H. Wells, Central Veterinary Laboratory, GB). Die Arbeit mit transgenen Tieren, also mit Organismen, die neben ihrer eigenen Erbsubstanz auch kleinere Stücke fremden Erbguts tragen, hat wesentlich dazu beigetragen, die Krankheiten besser zu verstehen und Forschungsarbeiten zu vereinfachen und zu beschleunigen. So wird an der BFAV ein wichtiger Teil der Untersuchungen zu BSE mit transgenen Mäusen durchgeführt, die einfacher zu halten und schneller zu vermehren sind als etwa Rinder. Die Natur der Erreger TSE-Erreger geben den Mikrobiologen nach wie vor Rätsel auf. Daß es sich um wahrhaft 'unkonventionelle' Erreger handelt, zeigt schon ein Blick auf ihre beispiellos hohe Stabilität. Nur konzentrierte Säuren oder Laugen und chlorhaltige Lösungen inaktivieren sie zuverlässig. Dagegen sind herkömmliche formaldehyd- oder alkohol-haltige Desinfektionsmittel völlig wirkungslos. TSE-Erreger widerstehen ultravioletter oder ionisierender Strahlung, die bei Viren durch die Schädigung des Erbguts zu einer völligen Zerstörung ihrer Infektiosität führen. Aufgrund dieser Eigenschaften vermutete der amerikanische Mikrobiologe Griffith 1967, daß es sich bei diesen Erregern um reine Proteine, also um Eiweiße, handeln könnte. Der Amerikaner Prusiner griff diesen Gedanken Ende der siebziger Jahre auf und formulierte im Jahre 1982 die Grundlagen der Prion-Theorie. Sie geht davon aus, daß ein krankhaft verändertes Eiweiß, das Prion-Protein, den Infektionserreger darstellt, was eine grundlegend neue Klasse von Infektionserregern postuliert (Viren besitzen immerhin neben einer Eiweißhülle auch noch eine darinliegende Erbsubstanz, die Nukleinsäuren DNS oder RNS). Der eindeutige Beweis für diese Theorie steht allerdings noch aus. Daneben wird weiterhin diskutiert, daß ein Virus für diese Erkrankungen verantwortlich sein könnte, welches das Prion-Protein nur als Rezeptor zum Eindringen in die Zelle benutzt. Anhänger der Virino-Theorie postulieren dagegen, daß eine kleine virale Nukleinsäure nicht von viruseigenen Proteinen, sondern von Prion-Protein umgeben ist. Bisher gelang es aber nicht, eine solche erregerspezifische Nukleinsäure nachzuweisen. Ein natürlicher Bestandteil des Körpers Eines der zahlreichen Proteine, die natürlicherweise in den Hirnzellen von Menschen und Wirbeltieren vorkommen, ist das sogenannte Prion-Protein (PrPC). Schon früh wurde gezeigt, daß im Gehirn erkrankter Personen und Tiere eine veränderte Form dieses Proteins auftritt, die immer mit dem Vorhandensein des infektiösen Agens korreliert. Diese Form wird als pathologisches Prion-Protein (PrPSc) bezeichnet. Die Funktion des Prion-Proteins ist bis heute unklar: Transgene Mäuse, die nicht mehr in der Lage sind, das zelluläre PrPC zu bilden (PrP0/0-Mäuse), entwickeln sich völlig normal. Möglicherweise spielt PrPC bei der Regulation der inneren Uhr oder bei der Nervenreizleitung in Synapsen eine Rolle. Das Gen für das Prion-Protein liegt im Erbgut bei Mensch und Tier jeweils nur einmal je Chromosomensatz vor. Das Protein besteht – je nach Spezies – aus 254 bis 273 Aminosäuren. Bei seiner Bildung in der Zelle wird es mit unterschiedlichen Mengen von Zuckerresten verknüpft. Reifes Prion-Protein weist daher drei verschiedene Molekularmassen auf, die sich in biochemisch-immunologischen Nachweisverfahren als charakteristische Banden darstellen lassen (vgl. Abb. 5). Das pathologische Prion-Protein Abb. 3: Prion-Theorie: Umformung des zellulären Prion-Proteins (grün) in seine pathologische Form (rot). Pathologisches Prion-Protein lagert sich an zelluläres Prion-Protein an und bildet mit ihm einen Intermediär-Komplex, aus dem zwei pathologische Prion-Protein-Moleküle hervorgehen. Nach der Prion-Theorie stellt die Umwandlung vom natürlichen zellulären Prion-Protein (PrPC) zum pathologischen Prion-Protein (PrPSc) das Schlüsselereignis für die Vermehrung des infektiösen Agens dar (Abb. 3). Wie diese Umwandlung im Einzelnen im Organismus vonstatten geht, ist bislang noch nicht geklärt. Abb. 4: Immun-histochemischer Nachweis der Ablagerung von pathologischem PrionProtein im Gehirn einer an Scrapie erkrankten Maus. Die pathologischen Prion-Proteine wurden markiert und angefärbt: Sie sind in den befallenen Zellen als rote, kleinkörnige Ablagerungen zu erkennen. Anders als PrPC liegen PrPSc als intrazellulär abgelagerte Aggregate vor (Abb. 4). Die Proteine besitzen eine partielle Resistenz gegenüber dem eiweißabbauenden Enzym Proteinase-K: Nur das erste Drittel der Aminosäurekette wird enzymatisch verdaut. Der Nachweis der Anreicherung des resistenten Reststücks im Gehirn besitzt diagnostische Bedeutung (Abb. 5). Gegen zelluläres wie auch pathologisches Prion-Protein bildet das Immunsystem aufgrund der natürlichen Toleranz gegenüber körpereigenen Bestandteilen keine Antikörper. Deshalb ist derzeit keine Serodiagnostik für diese Erkrankungen möglich. Abb. 5: Immunoblot-Nachweis des pathologischen Prion-Proteins (PrPSc) im Gehirn eines an BSE verendeten Rindes. PrPSc wurde gereinigt, aufgetrennt und sichtbar gemacht. Die drei charakteristischen Banden sind nur im Gehirnextrakt des BSE-Tieres, nicht aber im Gewebe eines gesunden Rindes nachzuweisen. PrPSc besitzt darüber hinaus eine partielle Proteinase K- (PK) Resistenz: die Behandlung mit dem Enzym führt nicht zum vollständigen Verdau. Die Pathogenese Infektionsversuche belegen, daß die Bildung des normalen Prion-Proteins in den Zellen nicht nur eine Voraussetzung für den Ausbruch der Erkrankung darstellt, sondern auch für die Vermehrung der Erreger notwendig ist. Mäuse ohne Prion-Gen erkranken nicht und produzieren auch keine infektiösen Erreger. Wird allerdings das Gen repariert, so bilden diese Tiere wieder Prion-Protein und werden für die Krankheit empfänglich. Implantationsexperimente mit embryonalem Nervengewebe einer PrP-bildenden Maus in das Gehirn einer PrP0/0-Maus erbrachten einen weiteren Einblick in die Pathogenese dieser Erkrankungsgruppe: Nach einer Infektion der so implantierten Mäuse mit Scrapie-Erregern degenerieren ausschließlich die Zellen im implantierten Gewebe und bilden pathologisches PrP, ohne daß die Mäuse erkranken. Inzwischen wurden transgene Mäuse hergestellt, bei denen das PrP-Gen gezielt entweder nur in Nervenzellen oder nur in Astrozyten (Stützzellen des Nervengewebes) gebildet wird. Da beide Maustypen an Scrapie erkranken, sind wohl beide Zellarten infizierbar und vermehren den Scrapie-Errreger. Welcher Mechanismus ursächlich für den Untergang der Zellen verantwortlich ist, ist bisher noch unklar. Ein synthetisches ‘Mini-Eiweiß’ aus 20 Aminosäuren, das einem Teilstück von PrP entspricht, bringt in der Zellkultur neuronale Zellen von normalen Mäusen zum Absterben, nicht aber die Zellen von PrP0/0-Mäusen. Trotz großer Anstrengungen konnte bisher kein chemischer Unterschied zwischen PrPC und PrPSc gefunden werden. Physikalische Untersuchungen zeigen aber, daß PrPSc vorwiegend aus ß-Faltblatt-Strukturen aufgebaut ist, während PrPC einen höheren Anteil an α -helikalen Strukturen aufweist. Das heißt, beide Erscheinungsformen des Proteins bestehen aus den gleichen Aminosäuren, haben aber eine andere räumliche Struktur. Dies könnte die unterschiedlichen Eigenschaften von PrPSc und PrPC zumindest teilweise erklären. Die Artbarriere Die Übertragung von TSEs über verschiedene Tierarten hinweg verläuft im allgemeinen sehr ineffizient. Man spricht hier von einer Artbarriere. So sind Mäuse nur dann mit HamsterPrionen infizierbar, wenn sie das Hamster-Prion-Protein-Gen tragen. Diese Mäuse bilden dann folgerichtig auch nur pathologisches Hamster-PrPSc und kein Maus-PrPSc. Dabei unterscheiden sich die Hamster- und die Maus-Prion-Proteine nur in wenigen Aminosäuren. Generell wird angenommen, daß die Artbarriere umso niedriger ist, je mehr sich die PrionProteine der verschiedenen Arten ähneln. Wie nun in Großbritannien die Krankheit trotz Artbarriere von Scrapie-infizierten Schafen auf Rinder übergesprungen sein könnte, verdeutlicht das Denkmodell. Ist nun die Prion-Theorie bewiesen? Die beschriebenen Ergebnisse belegen eine enge Assoziation zwischen Erkrankung, ursächlichem Infektionserreger und Prion-Protein. Sie beweisen allerdings nicht endgültig, daß der Infektionserreger mit dem pathologischen PrP identisch ist. Veränderungen im PrPGen, die in bestimmten Familien gefunden werden, haben ein deutlich höheres Auftreten von TSE zur Folge und transgene Mäuse, die solch ein mutiertes menschliches PrP-Gen tragen, erkranken spontan. Zwar war diese Erkrankung auf andere Mäuse übertragbar, es ließ sich aber in deren Gehirn kein pathologisches PrP nachweisen. Den wichtigsten Einwand gegen die Prion-Theorie stellt aber die Beobachtung von TSEErregerstämmen dar, die sich durch unterschiedliche Inkubationszeiten sowie durch unterschiedliche Zerstörungsmuster im Gehirn auszeichnen. Es ist unklar, wie diese Stammeseigenschaften von einem einzigen Protein mit einer fest definierten Aminosäuresequenz codiert werden sollten. Deshalb kann bis heute nicht ausgeschlossen werden, daß neben PrP auch andere Faktoren ursächlich an der Krankheit beteiligt sind. Dr. Martin H. Groschup, Bundesforschungsanstalt für Viruskrankheiten der Tiere, Paul-Ehrlich-Str. 28, 72076 Tübingen PD Dr. Thomas C. Mettenleiter, Bundesforschungsanstalt für Viruskrankheiten der Tiere, Friedrich-Loeffler-Institute, 17498 Insel Riems Information zu den Nervenzellen Stütz- und Hüllzellen des Nervensystems Einleitung Fast im gesamten Organismus sind die Nervenzellen von ihrer Umgebung durch spezielle Stütz- bzw. Hüllzellen, den Astrozyten, abgegrenzt. Im Bereich des ZNS werden diese Zellen als Gliazellen, im Bereich des PNS als Schwannsche Zellen bezeichnet. Glia Das Stützgewebe des ZNS sind die Gliazellen. Nervenzellen stehen untereinander lediglich über Synapsen in Kontakt, im übrigen werden sie voneinander wie auch von den Blutgefäßen und den Nervenwasser (Liquor-)räumen durch Gliazellen räumlich und wohl auch elektrisch isoliert. Dabei läßt sich die direkte Umhüllung der Nervenzellen und ihrer Fortsätze durch Oligodendrogliazellen (Oligodendrozyten)von den gefäßbegleitenden Astrogliazellen (Astrozyten)unterscheiden. Außerdem findet sich im ZNS ein Gruppe spezialisierter Abwehrzellen, die sogenannte Mikroglia . Bei Entzündung oder Gewebsuntergang im ZNS kommt es zur Vermehrung von Mikroglia, anschließend bilden Astrozyten ein Narbe aus. Schwannsche Zellen Das PNS besteht im wesentlichen aus Nervenzellfortsätzen. Diese werden von der Umgebung durch eine Umhüllung durch die Schwannschen Zellen getrennt. Dabei lassen sich die - meist dickeren - Nervenzellfortsätze, die einzeln von mehreren Lagen zwiebelschalenartig aufgerollten Schwannzellzytoplasmas umhüllt sind ("bemarkte Nerven", links) von den meist dünneren - Nervenzellfortsätzen unterscheiden, die ohne "eigene" Schwannsche Zelle zu mehreren zwischen Schwannzellfortsetzen verlaufen ("unbemarkte Nerven", rechts). Die Schwannzellfortsätze bilden dabei das sogenannte"Mark" (=Myelin), welches aufgrund seines hohen Fettanteils (Phospholipide) bereits makroskopisch den bemarkten (=myelinisierten) Nerven ein weißlich-gelbliches Aussehen verleiht. Betrachtet man einen bemarkten Nerven von der Längsseite, so lassen sich in regelmäßigen Abständen Unterbrechungen der Markscheiden finden, die sogenannten Ranvierschen Schnürringe. Sie entsprechen jeweils dem Übergang zweier Schwannscher Zellen. Eine große Anzahl von Fortsätzen verläuft gemeinsam und bildet im Bereich des peripheren Nervensystems mit dem bloßen Auge sichtbare Faserzüge, die peripheren Nerven. Quellen: medicine-worldwide Uni Tübingen Uni Gießen Christina Senkbeil 11EB 9. Dezember 2000