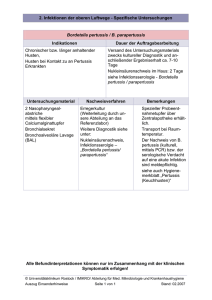
Aus dem Kinderkrankenhaus Kliniken der Stadt Köln
Werbung

1 A u s d e r K l i n i k f ü r K i n d e r - u n d J u g e n d me d i z i n d e r K l i n i k e n d e r S t a d t K ö l n g G mb H , Kinderkrankenhaus A k a d e mi s c h e s L e h r k r a n k e n h a u s f ü r d i e U n i v e r s i t ä t z u K ö l n C h e f a r z t : P r o f e s s o r D r . me d . M . W e i ß und einer Kölner Praxis für Kinderheilkunde und Jugendmedizin Schwierigkeiten bei der Diagnostik der Pertussis INAUGURAL-DISSERTATION zur Erlangung der Doktorwürde der Hohen Medizinischen Fakultät der Universität zu Köln vorgelegt von Cirsten Dammers-Müller geb. Dammers aus Jülich Promoviert am 18.August 2010 2 Gedruckt: Aachener Copy Aachenerstraße 287 50931 Köln Gedruckt mit Genehmigung der medizinischen Fakultät der Universität zu Köln im Jahre 2010 3 Dekanin/Dekan: Universitätsprofessor Dr. med. J. Klosterkötter 1. Berichterstatterin/Berichterstatter: Privatdozent Dr. med. H.-G. Terheggen 2. Berichterstatterin/Berichterstatter: Universitätsprofessor Dr. med. M. Krönke Erklärung Ich erkläre hiermit, dass ich die vorliegende Arbeit ohne unzulässige Hilfe Dritter und ohne Benutzung anderer als der angegebenen Hilfsmittel angefertigt habe; die aus fremden Quellen direkt oder indirekt übernommen Gedanken sind als solche kenntlich gemacht. Bei der Auswahl und Auswertung des Materials sowie bei der Herstellung des Manuskriptes habe ich Unterstützungsleistungen von Herrn Privatdozent Dr. med. Terheggen erhalten. Weitere Personen waren an der geistigen Herstellung der vorliegenden Arbeit nicht beteiligt. Insbesondere habe ich nicht die Hilfe eines Promotionsberaters in Anspruch genommen. Dritte haben von mir weder unmittelbar noch mittelbar geldwerte Leistungen für Arbeiten erhalten, die im Zusammenhang mit dem Inhalt der vorgelegten Dissertation stehen. Die Arbeit wurde von mir bisher weder im Inland noch im Ausland in gleicher oder ähnlicher Form einer anderen Prüfungsbehörde vorgelegt und ist auch noch nicht veröffentlicht. Köln, den 10.01.2010 4 Die Krankengeschichten, die dieser Arbeit zugrunde liegen wurden in der privatärztlichen Praxis für Kinder- und Jugendmedizin von Herrn Privatdozent Dr. med. Terheggen und den Ärzten des Kinderkrankenhauses Kliniken der Stadt Köln erhoben und von mir ausgewertet. 5 Herrn Privatdozent Dr. med. Terheggen danke ich für die Überlassung des Themas und die Förderung dieser Dissertation. Für die Einsichtnahme in die Karteien und Krankenakten danken wir den Chefärzten des Kinderkrankenhauses Kliniken der Stadt Köln 6 Für Leonard, Gesine, Cristina und meine Eltern 7 Inhaltsverzeichnis Seite 1. 2. 3. 4. 5. 6. 7. 7.1. 7.1.1 7.1.2. 7.1.3. 7.1.4. 7.2. 7.2.1. 7.2.2. 7.2.3. 7.2.4. 7.2.5. 7.2.6. 8. 8.1. 8.2. 8.3. 8.3.1. 8.3.2. 8.3.3. 8.4. 8.5. 9. 9.1. 9.2. 9.3. 10. 10.1. 10.1.1. 10.1.1.1. 10.1.1.2. 10.1.1.3. 10.1.1.4. 10.1.2. 10.1.2.1. 10.1.3. 10.1.3.1. Formulierung der Fragestellung Einleitung Pertussis: Historische Vorbemerkungen Taxonomie der Bordetella pertussis Klinischer Verlauf der Erkrankung Definitionen Das Pertussis-Syndrom Virale Erreger des Pertussis-Syndroms Respiratory-Syncytial-Virus Adenoviren Influenzaviren Parainfluenzaviren Bakterielle Erreger des Pertussis-Syndroms Hämophilus influenzae Mycoplasmataceae Chlamydiaceae Streptokokken Staphylokokken Moraxella catharrhalis Diagnostische Methodik Hämatologische Diagnostik Bakteriologische Diagnostik Serologische Diagnostik Indirekte Immunfluoreszenz Enzymimmunologische Verfahren (ELISA) Direkte Immunfluoreszenz Polymerase-Kettenreation (PCR) Radiologische Diagnostik Kasuistik Retrospektive Studie in einer kinder- und jungendärztlichen Praxis in Köln Prospektive Studie in einer kinder- und jugendärztlichen Praxis in Köln Prospektive Studie im Kinderkrankenhaus der Stadt Köln Auswertung der Fälle Retrospektive Studie in einer kinder-und jungendärztlichen Praxis in Köln Diagnostisches Schema Daten zur Person und Familie Altersverteilung Geschlechtsverteilung Weitere Kinder mit Pertussis und Pertussissyndrom in der Familie Pertussis-Infektion Epidemiologische Daten Saisonale Verteilung Symptome vor Vorstellung in der Praxis Dauer des bestehenden Hustens 14 15 17 18 20 22 23 23 23 25 27 29 31 31 33 35 38 41 43 44 45 46 48 48 48 50 50 52 53 55 169 203 222 222 223 224 224 225 226 227 228 228 230 230 8 10.1.3.2. 10.1.3.3. 10.1.3.4. 10.1.4. 10.1.5. 10.1.5.1. 10.1.5.2. 10.1.5.3. 10.1.5.4. 10.1.6. 10.2. 10.2.1. 10.2.1.1. 10.2.1.2. 10.2.1.3. 10.2.1.4. 10.2.2. 10.2.2.1. 10.2.3. 10.2.3.1. 10.2.3.2. 10.2.3.3. 10.2.3.4. 10.2.4. 10.2.5. 10.2.5.1. 10.2.5.2. 10.2.5.3. 10.2.5.4. 10.2.6. 10.3. 10.3.1. 10.3.1.1. 10.3.1.2. 10.3.1.3. 10.3.1.4. 10.3.2. 10.3.2.1. 10.3.3. 10.3.3.1. 10.3.3.2. 10.3.3.3. 10.3.3.4. 10.3.3.5. 10.3.4. 10.3.5. 10.3.5.1. 10.3.5.2. 10.3.5.3. 10.3.5.4. 10.3.5.5. 10.3.6. Charakter des Hustens Tageszeitliche Häufung des Hustens Husten mit anschließendem Erbrechen Klinischer Befund bei Vorstellung in der Praxis Diagnostik in der Praxis Weißes Blutbild in Abhängigkeit vom Alter Blutsenkungsgeschwindigkeit Fieber C – reaktives Protein Bakteriologische und serologische Diagnostik Prospektive Studie in einer kinder- und jungendärztlichen Praxis in Köln Daten zur Person und Familie Altersverteilung Geschlechtsverteilung Weitere Kinder mit Pertussis und Pertussissyndrom in der Familie Pertussis-Infektion Epidemiologische Daten Saisonale Verteilung Symptome vor Vorstellung in der Praxis Dauer des bestehenden Hustens Charakter des Hustens Tageszeitliche Häufung des Hustens Husten mit anschließendem Erbrechen Klinischer Befund bei Vorstellung in der Praxis Diagnostik in der Praxis Weißes Blutbild in Abhängigkeit vom Alter Blutsenkungsgeschwindigkeit Fieber C – reaktives Protein (Korrelation der CRP-Werte mit dem klinischen und bakteriologischen Befund) Bakteriologische und serologische Diagnostik Prospektive Studie im Kinderkrankenhaus der Stadt Köln Daten zur Person und Familie Altersverteilung Geschlechtsverteilung Weitere Kinder mit Pertussis und Pertussissyndrom in der Familie Pertussis-Infektion Epidemiologische Daten Saisonale Verteilung Symptome vor der stationären Aufnahme Dauer des bestehenden Hustens Charakter des Hustens Husten mit Gesichtsrötung Husten mit Zyanose Husten mit anschließendem Erbrechen Klinischer Befund bei Vorstellung in der Praxis Diagnostik im Krankenhaus Weißes Blutbild in Abhängigkeit vom Alter C – reaktives Protein Spateldruckversuch Fieber Radiologische Diagnostik Bakteriologische und serologische Diagnostik 232 232 232 233 235 235 237 237 238 242 246 247 247 249 249 250 250 250 252 252 253 253 253 254 255 255 256 256 257 260 262 264 264 266 266 267 267 267 269 269 271 271 271 271 272 274 274 274 277 278 278 279 9 11. 11.1. 11.2. 11.3. 11.4. 11.5. 11.6. 11.7. 11.7.1. 11.7.2. 11.7.3. 11.8. 11.8.1. 11.8.2. 11.8.3. 11.8.3.1. 11.8.4. 12. 13. 14. Diskussion Altersverteilung Geschlechtsverteilung Weitere Pertussiserkrankungen in der Familie Saisonale Verteilung Symptome vor Vorstellung in der Praxis und im Krankenhaus Klinischer Befund bei Vorstellung in der Praxis und im Krankenhaus Hämatologischer Befund Weißes Blutbild C – reaktives Protein Blutsenkungsgeschwindigkei Bakteriologischer und serologischer Befund Diskussion zum Thema Pertussis Bordetella pertussis in Koinfektion mit anderen Erregern Diskussion zum Thema Pertussis-Syndrom durch bakterielle Erreger Bakteriologische Studien anderer Autoren Diskussion zum Thema Pertussis-Syndrom durch atypische Erreger oder Viren Zusammenfassung Das Pertussis-Syndrom: Bewertung der Ergebnisse Literaturverzeichnis Lebenslauf 281 281 286 287 290 294 300 304 304 313 318 320 320 325 333 343 354 357 361 365 374 10 Tabellenverzeichnis Tabelle 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. 22. 23. 24. 25. 26. 27. 28. 29. 30. Seite Normwerte für Leukozyten und Lymphozyten in Abhängigkeit vom Alter Auswertung der Studien: Diagnostisches Schema Studie A Altersverteilung der Kinder mit pertussiformem Husten und Pertussis Geschlechtsverteilung der Kinder mit pertussiformem Husten und Pertussis Weitere Kinder mit Pertussis oder Pertussissyndrom in der Familie Klinische Diagnosen bei der Aufnahmuntersuchung Auswertung der Blutbildveränderung in Abhängigkeit vom Alter und in Abhängigkeit von der Diagnose BSG-Höchstwerte bei der ersten Vorstellung in der Praxis bei Kindern mit pertussiformem Husten BSG-Höchstwerte bei Kindern mit Pertussis C-reaktives Protein bei Patienten mit Pertussis C-reaktives Protein bei Patienten mit Pertussis-Syndrom Bakteriologische und serologische Befunde bei Kindern mit pertussiformem Husten Auflistung der Erreger des Pertussis-Syndroms, unter Berücksichtigung von serologischen, kulturellen und hämatologischen Nachweisen Studie B Altersverteilung der Kinder mit pertussiformem Husten und Pertussis Geschlechtsverteilung der Kinder mit pertussiformem Husten und Pertussis Geschlechtsverteilung der Kinder mit der Diagnose Pertussis Klinische Diagnosen bei der Aufnahmeuntersuchung Auswertung der Blutbildveränderung in Abhängigkeit von der Diagnose und vom Alter BSG-Höchstwerte bei der ersten Vorstellung in der Praxis bei Kindern mit pertussiformem Husten BSG-Höchstwerte bei Kindern mit der Diagnose Pertussis C-reaktives Protein bei Patienten mit Pertussis C-reaktives Protein bei Patienten mit Pertussis-Syndrom Bakteriologische und serologische Befunde bei Kindern mit pertussiformem Husten Studie C Altersverteilung der Kinder mit pertussiformem Husten und Pertussis Geschlechtsverteilung der Kinder mit pertussiformem Husten und Pertussis Geschlechtsverteilung der Kinder mit Pertussis Klinische Diagnosen bei der Aufnahmeuntersuchung Klinische Diagnosen bei der Aufnahmeuntersuchung: Angabe des Befundes und der Patientennummer, unterteilt in Pertussis-Syndrom und Pertussis Auswertung der Blutbildveränderungen in Abhängigkeit von der Diagnose C-reaktives Protein bei Patienten mit Pertussis 45 223 224 226 227 233 235 236 237 238 240 243 245 247 249 249 254 255 256 256 257 258 261 264 266 266 272 273 274 277 11 31. 32. 33. 34. 35. 36. 37. 38. 39. 40. 41. 42. 43. 44. 45. 46. 47. 48. 49. 50. 51. 52. 53. 54. 55. 56. 57. 58. 59. 60. 61. 62. C-reaktives Protein bei Patienten mit Pertussis-Syndrom Auflistung der Nachweisverfahren des Keuchhustens und Auflistung der Erreger der Begleitinfektionen bei Pertussis Diskussion Altersverteilung der Pertussis im Literaturvergleich Altersgipfel der Pertussis im Literaturvergleich Geschlechtsverteilung der Patienten mit pertussiformem Husten Geschlechtsverteilung der Pertussis im Literaturvergleich Saisonale Häufung des Pertussis-Syndromes Saisonale Häufung der Pertussis Tabellarische Aufstellung der Symptome der Pertussis vor Vorstellung in der Praxis, bzw. vor Vorstellung im Krankenhaus Klinische Befunde im Vergleich der eigenen Studien Klinische Befunde bei der Pertussis im Literaturvergleich Studienvergleich der Blutbildveränderungen mit der Diagnose Pertussis und Pertussis-Syndrom Übersicht über die von den einzelnen Autoren verwandten hämatologischen Kriterien und die Abhängigkeit der hämatologischen Befunde von Alter und Krankheitsstadium Veränderungen des weißen Blutbildes bei Keuchhusten (n. Lagergren) Häufigkeit von Leukozytose und Lymphozytose bei der Pertussis C – reaktives Protein bei klinisch unauffälligen Patienten mit Pertussis C – reaktives Protein bei Patienten mit Pertussis und Infektzeichen im Bereich der oberen u./o. unteren Atemwege in Studie A C – reaktives Protein bei Patienten mit Pertussis und Infektzeichen im Bereich der oberen u./o. unteren Atemwege in Studie B C – reaktives Protein bei Patienten mit Pertussis und Infektzeichen im Bereich der oberen u./o. unteren Atemwege in Studie C C-reaktives Protein bei Patienten mit Pertussis und Pneumonie in den Studien A-C Verlässlichkeit der bakteriologischen Keuchhustendiagnostik. Zusammenstellung der Literaturangaben. Studie A: Begleitende Kontamination/Infektion bei Pertussis: Zusammenstellung von Erregern und Entzündungsparametern. Studie B: Begleitende Kontamination/Infektion bei Pertussis: Zusammenstellung von Erregern und Entzündungsparametern Nasenrachenabstriche bei Patienten mit gesicherter Pertussis in Studie A Nasenrachenabstriche bei Patienten mit gesicherter Pertussis in Studie B Koinfektion bei Atemwegserkrankungen durch Bordetella pertussis und RS- Viren. Erregerspektrum des Pertussis-Syndroms im Nasenrachenabstrich Bakteriologische Befunde und Entzündungsparameter bei Patienten mit Pertussis-Syndrom in Studie A Bakteriologische Befunde und Entzündungsparameter bei Patienten mit Pertussis-Syndrom in Studie B Bakteriologische Befunde und Entzündungsparameter bei Patienten mit Pertussis-Syndrom in Studie C Bakteriologische Befunde und Entzündungsparameter bei Patienten mit Pertussis-Syndrom und Nachweis von Hämophilus influenzae im Nasenrachenabstrich Bakteriologische Befunde und Entzündungsparameter bei Patienten mit Pertussis-Syndrom und Nachweis von Moraxella catarrhalis im Nasenrachenabstrich 277 279 283 284 286 287 292 292 296 300 302 305 307 309 312 314 315 316 316 317 324 328 329 330 331 332 334 335 336337 337 339 340 12 63. 64. 65. 66. 67. Bakteriologische Befunde und Entzündungsparameter bei Patienten mit Pertussis-Syndrom und Nachweis von Streptococcus pneumoniae im Nasenrachenabstrich Bakteriologische Befunde und Entzündungsparameter bei Patienten mit Pertussis-Syndrom und Nachweis von mehreren Keimen im Nasenrachenabstrich Studie von Brorson und Malmvall über persistierenden Husten bei Kindern Nachweis von Moraxella catharrhalis bei hustenden Kindern. Einige Ergebnisse und Literaturübersicht. Besiedlung mit Haemophilus influenzae Streptococcus pneumoniae bei gesunden und kranken Kindern. Literaturauswahl. 341 342 344 348 352 13 Abbildungsverzeichnis Abb. 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. 20. 21. 22. 23. Seite Studie A Alter der Kinder mit pertussiformem Husten Alter der Kinder mit Pertussis Saisonale Verteilung der Kinder mit pertussiformem Husten Saisonale Verteilung der Kinder mit Pertussis Dauer des vorbestehenden Hustens bei pertussiform hustenden Kindern Dauer des vorbestehenden Hustens bei Kindern mit Pertussis Hustendauer bei unkomplizierten Fällen von Pertussis in Bezug zur Lymphozytenzahl Studie B Alter der Kinder mit pertussiformem Husten Alter der Kinder mit Pertussis Saisonale Verteilung der Kinder mit pertussiformem Husten Saisonale Verteilung der Kinder mit Pertussis Dauer des vorbestehenden Hustens bei pertussiform hustenden Kindern Dauer des vorbestehenden Hustens bei Kindern mit Pertussis Studie C Alter der Kinder mit pertussiformem Husten Alter der Kinder mit Pertussis Saisonale Verteilung der Kinder mit pertussiformem Husten Saisonale Verteilung der Kinder mit Pertussis Dauer des vorbestehenden Hustens bei pertussiform hustenden Kindern Dauer des vorbestehenden Hustens bei Kindern mit Pertussis Alter der Kinder mit Pertussisin Bezug zur Lymphozytenzahl Diskussion Altersgipfel der Pertussis im Literaturvergleich Altersgipfel der Pertussis im Literaturvergleich: Säuglinge und Kleinkinder Saisonale Verteilung der Pertussis: Epidemisches Verhalten der Studien A-C 225 225 228 229 230 231 236 248 248 250 251 252 253 264 265 267 268 269 270 275 284 285 291 14 1. Formulierung der Fragestellung Die vorliegende Arbeit hat ihren Impetus aus der Erfordernis, die Relevanz bakteriologischer Isolate, hämatologischer und serologischer Befunde am Beispiel von Bordetella pertussis und der in Kapitel 7 erwähnten Erreger des Pertussis-Syndroms auf ihre klinische Bedeutung und pathoätiologische Wertigkeit zu prüfen, wobei insbesondere folgende Ansätze gewählt wurden: • Sammlung der klinischen, hämatologischen, bakteriologischen und serologischen Daten von 8/86 bis 8/93 in Form einer retrospektiven Studie in einer kinderärztlichen Praxis in Köln • Sammlung der klinischen, hämatologischen, bakteriologischen und serologischen Daten von 6/93 bis 1/95 in Form einer prospektiven Studie in einer kinderärztlichen Praxis in Köln • Sammlung der klinischen, hämatologischen, bakteriologischen und serologischen Daten von 12/93 bis 1/95 in Form einer prospektiven Studie im Kinderkrankenhaus der Stadt Köln in Köln-Riehl • Auswertung dieser Daten in Bezug auf die Frage nach den Schwierigkeiten bei der Diagnostik der Pertussis und der pathoätiologischen Bedeutung des Pertussis-Syndroms 15 2. Einleitung Die Kinderkrankheit Pertussis wird gerade in der jetzigen Zeit kontrovers diskutiert; insbesondere nach dem Entschluss zu einer allgemeinen Impfempfehlung der STIKO (Ständige Impfkommission des Bundesgesundheitsamtes) vom 01.07.1991. (159) In der Bundesrepublik Deutschland wurde 1975 die bis zu diesem Zeitpunkt bestehende Impfempfehlung stark eingeschränkt. Die Impfakzeptanz ging Anfang der 70er Jahre von ca. 80 % rasch auf 10 % zurück. Infolgedessen kam es zu einem schnellen Anstieg der Morbidität, die 1990 ähnliche Werte erreichte, wie sie vor der Impfära in den 40er Jahren bestanden hatten. Im Gegensatz zur ehemaligen DDR, in der 1964 die Pertussisimpfung als Pflichtimpfung eingeführt worden war, wurde der Keuchhusten in der Bundesrepublik Deutschland wieder zu einer der häufigsten Infektionskrankheiten. In den neuen Bundesländern erkrankten bis zur Wiedervereinigung jährlich weniger als einer von 100.000 Personen an Pertussis, während in den alten Bundesländern jährlich 160 von 100.000 Personen erkrankten. Diese Zahlen spiegeln die Verhältnisse in zwei Landesteilen mit und ohne Pertussisimpfung wieder. In den vergangenen Jahren wurde eine deutlich Zunahme von Keuchhusten-Erkrankungen im Jugendlichen und Erwachsenenalter festgestellt. Der Trend, der sich in Großbritannien, Frankreich, USA, Kanada und Australien zeigte, ist auch in Deutschland zu registrieren. (110) Steigende Erkrankungszahlen bei den unter sechs Monate alten Kindern, sinkende Inzidenzen im Vorschulalter, mehr Fallzahlen bei Jugendlichen und Erwachsenen: diese epidemiologische Beobachtung ist typisch für ein Land mit einer hohen Durchimpfungsrate im Säuglingsalter. (145) Man muss davon ausgehen, daß der Impfschutz mit azellulären Pertussis-Impfstoffen nach 5-7 Jahren nachlässt. Die STIKO hat beschlossen im Vorschulalter eine Auffrischimpfung mit TdaP zu empfehlen. Im Erwachsenenalter wird die Pertussis-Impfung derzeit neben beruflich Exponierten für bestimmte Gruppen wie Frauen mit Kinderwunsch oder engen Haushaltskontaktpersonen zu Neugeborenen empfohlen. Aus epidemiologischer Sicht wäre jedoch die Einführung einer generellen Auffrischimpfung im Erwachsenenalter alle 10 Jahre anzustreben. (110) Diese einmalige Impfung führt besonders dann, wenn durch Vorerkrankung immunologisches Gedächtnis besteht, zu einer ausreichenden Serokonversion. (37,170) ein 16 Studie A: Retrospektive Studie in einer kinderärztlichen Praxis in Köln Dauer der Studie: 08/86 bis 8/93 Studie B: Prospektive Studie in einer kinderärztlichen Praxis in Köln. Dauer der Studie: 06/93 bis 01/95 Studie C: Prospektive Studie im Kinderkrankenhaus Amsterdamer Straße in Köln. Dauer der Studie: 12/93 bis 12/94 Bei der Auswertung dieser Daten soll insbesondere auf die Frage nach den Schwierigkeiten bei der Diagnostik der Pertussis und des Pertussis-Syndroms eingegangen werden. 17 3. Pertussis: Historische Vorbemerkungen Ob die Griechen, Römer und Araber den Keuchhusten gekannt haben, ist ungewiss, jedenfalls hatten sie keine besondere Bezeichnung für ihn. Einige Berichte des 15. und 16. Jahrhunderts erwähnen keuchhustenähnliche Erkrankungen, so auch MOULTON (29) im Jahre 1540. Die erste sichere Kenntnis besitzen wir durch GUILLAUME DE BAILLOU (29), der über die Keuchhustenepidemie des Jahres 1578 in Paris berichtete. Er bezeichnet den Keuchhusten als quinta. Die zweite dokumentierte Epidemie brach 1658 in London aus; WILLIS beschrieb sie als tussis puerorum convulsiva seu suffocativa. Im Jahre 1670 spricht SYDENHAM von Pertussis. Im Französischen bezeichnet man den Keuchhusten als coqueluche, da man gegen Erkältungen eine Kaputze (cucullio) anzog, während sich im Englischen der Ausdruck “schreiender Husten” whooping cough einbürgerte. Seit der Mitte des 18. Jahrhunderts häufen sich die Mitteilungen über Keuchhustenepidemien, sie blieben auf kleinere Bezirke beschränkt und befielen auch in undurchseuchten Gebieten fast nur Kinder unter 10 Jahren. Zu Beginn des 19. Jahrhunderts war der Keuchhusten zunächst in Europa heimisch; von hier gelangte er in alle Weltteile (22, 71). Für ROSEN VON ROSENSTEIN (107) war der Keuchhusten eine Krankheit, an der man ebenso wie Pocken und Masern nur einmal erkrankte. Der Erreger des Keuchhustens, Bordetella pertussis wurde bereits 1883 von BURGER gesehen, aber erst 1906 durch BORDET UND GENGOU (18) in Reinzucht nachgewiesen. Keuchhustenartige Krankheitsbilder können durch weitere Bordetella-Spezies verursacht werden. Von ELDERLING UND KENDRICK wurden 1937 Bordetella parapertussis und Bordetella bronchiseptica beschrieben. Die ersten Impfversuche mit einem Pertussis-Impfstoff fanden 1933 statt. Die Entwicklung von azellulären Pertussis-Impfstoffen wurde in den 70er Jahren des 20. Jahrhunderts begonnen. Bereits 1981 wurde in Japan eine azelluläre Keuchhusten-Vakzine zugelassen und zur Impfung von über zweijährigen Kindern, seit 1989 auch zur Impfung von Säuglingen, eingesetzt. Die heute in Deutschland gebräuchlichen Impfstoffe basieren auf der japanischen Entwicklung. Durch die zunehmende Immunisierung gegen Pertussis kam es zu einem laufenden Rückgang der Pertussis-Erkrankungen und der Pertussis-Todesfälle. 18 4. Taxonomie der Bordetella pertussis In der Gattung Bordetella sind die Spezies Bordetella pertussis, Bordetella parapertussis, Bordetella bronchiseptica und seit kurzem auch Bordetella avium zusammengefasst. Die Bakterien sind in Größe, Morphologie und Anfärbbarkeit weitgehend ähnlich. Das Genus Bordetella findet sich 1984 in Bergey`s Manual of Determinative Bacteriology in der Gruppe der Genera mit unklarer Einordnung. 1986 schlugen DE LEY ET AL (79) die Zuordnung von Bordetella zu einer neuen Familie Alcaligenaceae vor. Der Keuchhustenerreger wurde im Jahre 1906 zuerst von BORDET und GENGOU (18) beschrieben und wegen seiner Wachstumseigenschaften zunächst in die Gattung Hämophilus eingeordnet, später als eigenes Genus zu Ehren Bordets als Bordetella bezeichnet. Bordetella pertussis ist ein kleines (Größe: ca. 0,4 x 0,5um), kokkoides oder ovoides, bekapseltes gramnegatives Bakterium, das strikt aerob wächst und keine Sporen bildet. Mikroskopisch kann das Bakterium nicht von Hämophilusbakterien unterschieden werden. Die Spezies Bordetella pertussis und Bordetella parapertussis sind unbeweglich, Bordetella bronchiseptica ist beweglich (54). Keuchhustenbakterien haben hohe Nährbodenansprüche (156) und wachsen in der Primärkultur am besten auf Kartoffel-Glycerin-Agar mit 20 % Blut. In jungen Kulturen sehen die Keime mikroskopisch kokkoid, in älteren Kulturen pleomorph aus. Mit geeigneten Färbemethoden lässt sich eine Kapsel nachweisen. 19 Eine ringförmig um das Bakterium liegende, als Sphäroid bezeichnete, zunächst mit der Zellwand verbundene Struktur, die während der Vermehrung der Bakterien sezerniert wird (54), bezeichnet man als Pertussis-Toxin (1, 134). Neben der Kapsel unterscheidet man unterschiedliche, von der Zellwand ausgehende Strukturen: • filamentöse Strukturen, die als Fimbrien Träger der Agglutinogene sind, die FilamentHämagglutinogene(FHA), von Bakterien sezernierte Adhäsine • protektive Antigene (Größe: 69 kDa), nicht den Fimbrien zugeordnete Proteine • enzymatisch aktive Teile des Adenylatzyclasetoxins, welche die Funktion der phagozytierenden Zellen hemmen • thermolabile, dermatonekrotisierende Toxine, denen Bedeutung bei der Auslösung des Hustens beigemessen wird • Tracheazytotoxine, die dem Mukopeptid der Zellwand verwandt sind • zwei strukturchemisch ähnliche Endotoxine, die sich in ihrer biologischen Funktion nicht signifikant von den Lipopolysaccariden anderer gramnegativer Bakterien unterscheiden Ein der Bordetella pertussis ähnliches Bakterium, das vor allem bei milderen Verläufen des Keuchhustens isoliert wurde, bezeichnete man als Bordetella parapertussis und ein weiterer, bei Menschen Pneumonien verursachender Erreger wurde als Bordetella bronchiseptica dem Genus zugeordnet. Zum Genus Bordetella wird auch Bordetella avium gezählt, der Erreger einer Rhinotracheitis bei Putern, der bisher noch nicht bei Menschen isoliert wurde. Zwischen Bordetella pertussis und Bordetella parapertussis besteht eine fast komplette DNAHomologie von 94 %. Bordetella bronchiseptica und Bordetella avium unterscheiden sich von beiden und untereinander erheblich. 20 5. Klinischer Verlauf der Erkrankung Keuchhusten ist nach wie vor eine ernstzunehmende Infektionskrankheit. Vor dem Aussprechen der Impfempfehlung der STIKO für die Pertussisimpfung 1991 hatte diese Erkrankung aufgrund der niedrigen Durchimpfungsrate in den alten Bundesländern an Bedeutung gewonnen (162). Nach Wiedereinführung der Pflichtimpfung verschob sich das Erkrankungsalter hin zu Jugendlichen und Erwachsenen. Die Übertragung von Bordetella pertussis erfolgt durch Tröpfcheninfektion bei direktem Anhusten aus einer Entfernung von ein bis zwei Metern. Infektionsquellen sind Erkrankte im Stadium catarrhale (Prodromalstadium), sowie abortiv oder atypisch erkrankte Personen (22). Die Inkubationszeit dauert 7 - 14 Tage. Die Diagnose beruht in der Regel auf der typischen klinischen Symptomatik, die in drei Stadien (163) verläuft: Das Stadium catarrhale dauert 1 - 2 Wochen. In diesem uncharakteristischen Krankheitsstadium treten Schnupfen, Heiserkeit, subfebrile Temperaturen und Rötung der Konjunktiven auf. In diesem Stadium tritt der Husten vorwiegend nächtlich auf und geht über in anfallsartigen Krampfhusten. Das Stadium convulsivum dauert 3 - 6 Wochen. Vor allem nachts kommt es zu anfallsartigen Hustenparoxysmen. Stakkatoartigen Hustenstößen bei meist vorgestreckter Zunge folgt häufig ein juchzendes Inspirium durch Verengung der Stimmritze. Während des Hustenanfalles werden Zyanose und Rötung des Gesichtes mit Vorquellen und Tränen der Augen beobachtet. Zur Apnoe kann es durch einen Glottiskrampf oder durch einen Krampf der Bronchialmuskulatur kommen. Häufig kommt es am Ende der Hustenattacken zum Heraufwürgen von glasigem Schleim und Erbrechen. Der Keuchhustenanfall ist damit meist nicht beendet, denn nach kurzer Pause folgt die nächste Attacke in abgeschwächter Form. Nach stärkeren Anfällen sind die Kinder völlig erschöpft. Nach mehreren Wochen kommt es zum allmählichen Nachlassen der Hustenattacken. Nach heutiger Auffassung ist ursächlich für die Hustenattacken im Stadium convulsivum ein von Pertussis-Erregern gebildetes Protein, das Pertussis-Toxin. Als bakterielles Ektotoxin bindet es an Zellrezeptoren, bewirkt zelluläre Funktionsveränderungen und ist therapeutisch nicht mehr beeinflussbar. Das dritte Stadium mit nachlassendem Husten heißt Stadium decrementi. Seine Verlaufsform hängt von Konstitution und Psyche der Kinder ab. Psychisch labile Kinder können über längere Zeit bei Atemwegsinfekten, leichten Anstrengungen und psychischer Belastung erneut Anfälle aufweisen, auch aufgrund der für lange Zeit gestörten mukoziliären Clearence. Diese Hustenanfälle in der gestörten Rekonvaleszenz werden Husten-Tics genannt. 21 Der Verlauf des Keuchhustens bei Neugeborenen und jungen Säuglingen ist häufig abortiv. Die Keuchhustenanfälle werden oft bereits einige Tage nach der Infektion klinisch manifest. Gefährlich sind nach Hustenanfällen auftretende apnoische Anfälle, die Sauerstoffmangel des Gehirns mit Paresen und Krämpfen zur Folge haben können (100, 148, 154). Die häufigsten Komplikationen der Pertussis sind Bronchitis, Bronchiolitis oder Bronchopneumonie (148, 105, 121). Pertussispneumonien stellen pathoanatomisch Bronchopneumonien in Form von feinstfleckigen peribronchialen Herdpneumonien, hilifugalen Pneumonien oder grobfleckigen und hililobären Pneumonien dar. Sie entstehen meist durch Superinfektion. Als Folgeerkrankung von Pneumonien können sich Bronchiektasien entwickeln. Besonders gefährdet sind dystrophische Kinder (148, 154, 121). Auch sollte nicht vergessen werden, dass Keuchhusten eine Tuberkulose reaktivieren kann. Eine gefährliche Komplikation auf neurologischem Sektor ist die Pertussisenzephalopathie, die zu vorübergehenden oder bleibenden Schäden führen kann. Fieberkrämpfe stellen eine weitere Komplikation seitens des Zentralnervensystens dar, ausgelöst durch raschen Temperaturanstieg. Betroffen sind Kinder vom 6. Lebensmonat bis zum 4. Lebensjahr, bei denen auch im Verlauf von anderen fieberhaften Infekten Konvulsionen auftreten. 22 6. Definitionen Pertussis: Hierunter fallen die Kinder mit dem Symptom des pertussiformen Hustens, die serologische Hinweise auf eine frische Pertussisinfektion haben, oder die eine positive Pertussis-Kultur haben, oder deren hämatologischer Befund für eine Pertussis spricht (s. Diagnostische Methodik), oder die sich bei Geschwisterkindern mit nachgewiesener Pertussis infiziert haben. Pertussis und Begleitinfektionen: Hierunter fallen die Kinder mit dem Symptom des pertussiformen Hustens, die eine Pertussis haben (s. oben) und eine bakteriologisch nachgewiesene Begleitinfektion oder Kontamination. Pertussis- Syndrom durch andere Erreger: Hierunter fallen die Kinder mit dem Symptom des pertussiformen Hustens, die eine bakteriologisch oder serologisch nachgewiesene Infektion mit einem das Pertussis-Syndrom hervorrufenden Erreger haben (s. Erreger des Pertussis-Syndroms, Kapitel 7.1. und 7.2). Pertussis-Syndrom ohne Erregernachweis: Hierunter fallen die Kinder mit dem Symptom des pertussiformen Hustens, die a) eine negative Pertussis-Serologie haben und bei denen kein anderer Erreger, der das Pertussis-Syndrom hervorruft, nachgewiesen wurde, oder die b) eine negative Pertussis-Serologie haben und bei denen keine weitere serologische oder bakteriologische Diagnostik durchgeführt wurde, oder c) die einen hämatologischen Befund haben, der nicht für eine Pertussis spricht, oder bei denen d) keine hämatologische Diagnostik durchgeführt wurde. Es ist nicht auszuschließen, dass in dieser Gruppe auch einige Pertussis-Fälle oder PertussisSyndrome durch andere Erreger verstecken. Dafür gibt es jedoch keine Beweise. Die Unvollständigkeit der Untersuchungen in dieser Gruppe wird erklärt durch eine schnelle spontane Besserung, einen mangelnden Konsens der Eltern, ökonomische Gründe, eine Kombination dieser Faktoren. 23 7. Das Pertussis-Syndrom Unter Pertussis-Syndrom versteht man ein Krankheitsbild, das Kinder mit dem Symptom des pertussiformen Hustens umfasst, die eine bakteriologisch oder serologisch nachgewiesene Infektion mit einem das Pertussis-Syndrom hervorrufenden Erreger haben. Neben Bordetellen kommen virale und weitere bakterielle Erreger in Frage. 7.1. Virale Erreger des Pertussis-Syndroms 7.1.1. Respiratory-Syncytial-Virus RS-Viren gehören zur Gattung Pneumovirus der Familie der Paramyxoviren. Anhand des größten Hüll-Glykoproteins lassen sich Subtypen A und B unterscheiden. Zur gleichen Gattung gehört das für Menschen nicht pathogene RS-Virus des Rindes und das Pneumonievirus der Maus (181). RS-Viren sind weltweit verbreitet. Erkrankungen treten während des ganzen Jahres auf. Epidemien treten gehäuft im Spätherbst auf, dauern etwa 4 - 5 Monate und haben einen Peak von ca. 4 Wochen (181). Vor allem Säuglinge sind von den RSV-Infektionen betroffen. Die meisten Menschen werden vom RS-Virus mehrmals infiziert. Dies kann schon im Jahr nach der Erstinfektion - meist in milder Form - vorkommen. Infektionen können bereits bei Neugeborenen auftreten, trotz vorhandener mütterlicher Antikörper. Dies läßt vermuten, dass Bronchiolitis und Pneumonie durch immunpathologische Reaktionen hervorgerufen werden. Es wird angenommen, dass entweder Immunkomplexe, zelluläre Immunreaktionen oder allergische IgE-abhängige Immunreaktionen eine Rolle spielen. Bei Kleinkindern werden Pneumonien zu 40 % durch RS-Viren verursacht. Eine Bronchiolitis während der ersten Lebensmonate ist zu 90 % die Folge einer Infektion mit dem RS-Virus (152). Die Überlebenszeit von RS-Viren in respiratorischem Sekret beträgt 20 Minuten auf nicht desinfizierten oder ungewaschenen Händen, 45 Minuten auf Papierhandtüchern, bis zu 5 Stunden auf Einmalhandschuhen, bis zu 6 Stunden auf Stethoskopen und bis zu 7 Stunden auf Kunststoffoberflächen. Gegenüber Desinfektionsmitteln oder Detergentien ist der Erreger aber sehr empfindlich. Morphologisch enthält das RS-Virus, von dem 2 Serotypen (Typ A und Typ B) bekannt sind, ein nicht segmentiertes RNS-Genom mit helikaler Symmetrie und amorpher lipidhaltiger Hülle. Das Virus hat einen Durchmesser von 150 bis 300 nm, die innere Helix von 12 nm. Der Mantel mit seinen Glycoprotein-Spikes gibt dem Virus das Aussehen eines Distelkopfes. Der Name Respiratory Syncytial-Virus kommt durch seine Fähigkeit zustande, Zellkulturen von heteroploiden 24 menschlichen Zellen wie HEp-2 oder HeLa-Zellen in seiner Gegenwart zur Ausbildung von Synzytien anzuregen. Übertragen wird die Infektion zwar auch durch Tröpfchen, einen wichtigen Weg vor allem bei der nosokomialen Ausbreitung stellt jedoch die Zwischeninfektion von Erwachsenen im Bindehautund Nasopharynxbereich dar. Die Inkubationszeit beträgt ca. 5 Tage. Klinisch beginnt die Erkrankung bei Kleinkindern häufig mit einer Rhinitis, die in die tieferen Atemwege deszendiert. Auch kann der Husten pertussiform sein. Je nach Lebensalter bleibt es bei einer Tracheobronchitis, oder es entwickelt sich eine Bronchiolitis oder Pneumonie. Die Kinder werden dyspnoisch, die Atmung wird gepresst und keuchend. Typische Symptome sind Fieber und Husten. Bei den meisten Kindern dauert das Krankheitsgeschehen 1 - 3 Wochen. Das ThoraxRöntgenbild zeigt Veränderungen entsprechend einer Bronchiolitis bzw. einer interstitiellen Pneumonie. Im Säuglings- und Kindesalter kann die Infektion vor allem bei bakterieller Superinfektion zum Exitus letalis führen. Infektionen älterer Kinder verlaufen meistens als Tracheobronchitis mit Husten und Fieber, häufig kompliziert durch eine Otitis media. Obwohl experimentell ein Neurotropismus für das RS-Virus nachgewiesen wurde, scheint eine ZNSInfektion beim Menschen in Form einer Meningitis oder Myelitis jedoch sehr selten zu sein. Die Diagnose setzt sich zusammen aus dem klinischen Bild, dem Alter des Kindes und dem jahreszeitlichen Auftreten der Infektion. Sinnvoll ist der Nachweis infektiöser Viren aus Nasensekret und der Nachweis spezifischer Immunreaktionen. Komplementbindendende Antikörper gegen RS-Viren sind erst zwei Wochen nach Infektion erfassbar. Auch ein Nachweis von RSV-Genomfragmenten mittels PCR ist möglich. Eine spezifische Therapie ist nicht bekannt. Eine inhalative Ribavirin-Therapie kann unter bestimmten Voraussetzungen in Erwägung gezogen werden. Der Nachweis einer Wirkung liegt jedoch nur in vitro vor (59). Bislang ist kein Impfstoff zur aktiven Immunisierung verfügbar. Zur passiven Immunisierung steht ein gegen das F-Protein des RSV-Virus gerichteter monoklonaler Antikörper (Palivizumab) zur Verfügung. Eine neue Studie (47) war die Basis für die europäische Zulassung von Palivizumab mit der Indikation "Kinder unter 2 Jahren mit hämodynamisch signifikanten kongenitalen Herzfehlern". In dieser Studie konnte nachgewiesen werden, dass bei Kindern, die Palivizumab erhielten, die Hospitalisationsrate um 45 % reduziert werden konnte. Prophylaktische Maßnahmen gegen die Einschleppung der RS-Viren in die Krankenhäuser spielen heutzutage eine entscheidende Rolle. Nosokomiale RSV-Infektionen könnten durch Verkleinerung der Pflegebereiche auf Krankenhausstationen erreicht werden. Die effektivste Maßnahme zur Verhinderung von RSV-Infektionen ist das Händewaschen. Auch ein häufiger Kittelwechsel wird zu den wichtigsten vorbeugenden Maßnahmen gerechnet. 25 7.1.2. Adenoviren Adenoviren bilden die Familie der Adenoviridae; sie besteht aus den beiden Gattungen Mastadenovirus und Aviadenovirus, welche die bei Säugern bzw. Vögeln vorkommenden Typen umfassen. Der Name leitet sich von "Adenoiden" ab, in deren Gewebe diese Viren erstmalig gefunden wurden. Adenoviren des Menschen kommen weltweit vor, sowohl endemisch als auch epidemisch. Man unterscheidet ca. 42 serologische Typen und rechnet damit, dass ca. 5 - 15 % aller Erkältungskrankheiten durch Adenoviren verursacht werden. Adenoviren hat man nach verschiedenen Kriterien eingeteilt: • Agglutination von Affen- und Rattenerythrozyten • Fähigkeit in Nagern, Tumoren zu erzeugen • Einteilung nach Sequenzhomologien der DNS Morphologisch sind Adenoviren ikosaedrische Viren von 80 nm Durchmesser mit 252 Kapsomeren und einer doppelsträngigen DNA mit etwa 35000 bp. Die Viren besitzen keine Membran, sind stabil gegen Lipidlösungsmittel und weisen eine hohe Tenazität auf. Die Virionen tragen antennenartige Fortsätze, sog. Fibern an den Scheitelpunkten, die als Hämagglutinine wirksam sind und der Anheftung der Viren an die Zelle dienen. Die 42 menschenpathogenen Serotypen werden aufgrund ihrer Hämagglutinationsfähigkeit in die Untergruppen A - D aufgeteilt (158). Infektionsquelle ist der Mensch. Die Durchseuchung setzt schon früh im Kindesalter ein, so dass Adenovirusinfektionen beim Kind eine wichtigere Rolle spielen als beim Erwachsenen. 40 - 60 % der Kinder haben Antikörper gegen die Serotypen 1, 2 und 5, wohingegen die Seroprävalenz bei 3, 4 und 7 erst in älteren Jahrgängen zunimmt. Adenoviren verursachen drei verschiedene Krankheitsbilder, die einzeln aber auch in Kombination auftreten können (14). • Infektionsmodus: Aerogene Übertragung Infektionen des Repirationstraktes äußern sich je nach infizierendem Virustypus und auch nach der Disposition des Infizierten in einer Rhinitis oder abakteriellen Pharyngitis, aber auch als akute, influenzaähnliche Infektion. Vor allem Kinder im Vorschulalter sind häufiger betroffen. Es gibt auch Pneumonien, die beim Kleinkind auch ohne Superinfektion schwer verlaufen können. Die Adenoviren 3, 4 und 7 26 übertreffen die Typen 1, 2 und 5 an Pathogenität. Ein Pertussis-Syndrom ist bei Kindern mit Adenovirus-Isolierungen assoziiert worden. Hier könnte es sich aber auch um eine Koinfektion mit Bordetella pertussis handeln. • Infektionsmodus: Übertragung durch Badewasser oder iatrogen durch ungenügend sterilisierte augenärztliche Instrumente. Die Augenerkrankungen reichen von follikulärer Konjunktivitis bis zu einer manchmal mit bleibender Visusverminderung verlaufenden Keratokonjunktivitis. Neben Adenovirus 8, dem Haupterreger der epidemischen Keratokonjunktivitis, werden insbesondere die Typen 19 und 37 gefunden. • Infektionsmodus: Fäkal-oraler Übertragungsmodus Bei den intestinalen Infektionen ist zu beachten, dass die primären Gastroenteritiden v. a. bei Kleinkindern durch die Virenstämme 40 und 41 verursacht werden. Dennoch ist zu bemerken, dass Adenoviren bei Diarrhoekindern häufig mit anderen enteropathogenen Erregern gefunden werden. Die akute hämorrhagische Zystitis wird meist bei männlichen Kindern in 20 - 70 % der Fälle durch Adenoviren verursacht. Folgende Diagnostikverfahren stehen zur Verfügung. Die Komplementbindungsreaktion, der Neutralisationstest, die Virusanzucht, die qualitative PCR und das Viruslastassay, die quantitative PCR (75). Die Therapie der Adenovirus-Infektionen erfolgt rein symptomatisch. Eine Immunprophylaxe, eine orale Lebendimpfung mit Viren in Gelantinekapseln, ist allenfalls bei Militäreinheiten angezeigt. Die generelle Prognose bei Adenovirusinfektionen ist sehr gut. Sekundäre bakterielle Komplikationen können, wenn sie unbehandelt bleiben, zu einem längeren Krankheitsverlauf oder einem chronischen Verlauf führen. Kritisch zu sehen ist die Prognose von Adenovirusinfektionen bei Säuglingen und immunsupprimierten Kindern. 27 7.1.3. Influenzaviren In der Familie der Orthomyxoviren kennt man ein Genus, Influenzavirus, mit den drei Typen Influenza A, B und C. Sie können sphärisch (Durchmesser 80 -100 nm) oder filamentös auftreten. Das Virus besteht aus dem Nukleokapsid und einer Hülle mit einer Lipidmembran. Aus der Hülle ragen in etwa 10 nm Länge zwei morphologisch unterscheidbare Glykoproteine, das Hämagglutinin (H) und die Neuraminidase (N). Das H bewirkt die Adsorption des Virus an die Wirtszelle (136). Bei den Influenza-A-Viren existiert eine Vielzahl von serologisch unterscheidbaren Subtypen, von denen manche den Menschen und gleichzeitig viele Tierspezies infizieren können. Erhebliche Publizität haben in jüngster Zeit ein Influenza A-Virus vom Typ H5N1 als Erreger der Vogelgrippe und H1N1 als Erreger der Schweinegrippe erlangt. Influenza-AVirus-Infektionen besitzen als Auslöser von Epidemien und, wie viele befürchten, von zukünftigen Pandemien enorme medizinische Bedeutung! Influenza-B-Viren infizieren, soweit bekannt, ausschließlich den Menschen. Das Influenza-C-Virus spielt als Pathogen des Menschen praktisch keine Rolle (34). Influenzaviren ändern sich offenbar fortwährend leicht ("Antigen-Drift") so das jedes Jahr neue, leicht verschiedene Stämme auftreten. Durch Doppelinfektion einer Wirtszelle mit zwei verschiedenen Influenzastämmen resultieren neue Influenza-Subtypen, gegen die große Menschenpopulationen immun nicht sind ("Antigen-Shift"). Experimentelle Untersuchungsergebnisse lassen darauf schließen, dass genomische Neuorientierungen zwischen menschlichen und tierischen Influenzaviren auftreten können, die dann Panepidemien auslösen (45) und in unregelmäßigen Zeitabständen über Kontinente dahinziehen. Aus historischen Berichten und durch serologische Untersuchungen hat man eine Epidemiologie der Influenza-A-Subtypen beim Menschen zusammenstellen können, die weit in die Zeit zurückreicht, bevor das erste Influenzavirus 1933 isoliert wurde. Besonders gravierend war die Panepidemie 1918, bei der ca. 20 Mio. Menschen in der Welt an einer Influenza-A-Infektion (H1-N1-Subtyp) starben. Die Influenzaviren werden durch Aerosole übertragen. Die Virusausscheidung von der Schleimhaut beginnt sehr rasch nach der Infektion und kann eine Woche lang anhalten. Nach einer Inkubationszeit, die 1 - 5 Tage betragen kann, kommt es ohne Prodromi zu hohen Körpertemperaturen, Schüttelfrost, Übelkeit, Kopfschmerzen und Myalgien/Arthralgien. Der sich einstellende Husten hat häufig infolge des zähen Schleimes einen pertussiformen Charakter. Vor allem bei Kleinkindern kann Durchfall mit Fieber klinisch im Vordergrund stehen. Generell muß man daran denken, dass die respiratorische Symptomatik bei diesem Virus klinisch durchaus diskret sein kann, im Gegensatz zum subjektiv schlechten Befinden des Patienten. Bei 28 unkompliziertem Verlauf dauern die Symptome 3 - 4 Tage an. Husten und Abgeschlagenheit dauern in den meisten Fällen länger (45). Komplikationen sind in allen Altersgruppen möglich. Tracheobronchitis und Otitis media (12 - 33 %) sind bei Kindern häufige Komplikationen. Bei Befall des Larynx entwickelt sich gelegentlich das Bild eines manchmal intubationsbedürftigen Pseudokrupps. Primäre Grippepneumonien sind unmittelbar durch Influenzaviren hervorgerufen. Röntgenologisch äußern sie sich in herdförmig verstreuten, rundlichen Infiltraten. Bakterielle Superinfektionen, vorwiegend mit Pneumokokken, Hämophilus influenzae, Streptokokken und Staphylokokken führen zu schwersten Krankheitsbildern. In Form von Bronchopneumonien mit Bronchiektasien als möglicher Folgeerkrankung. Im Zusammenhang mit Influenzainfektionen sind auch Enzephalitiden und das Guillain-Barré-Syndrom beobachtet worden. Perikarditiden und Myokarditiden kommen im Rahmen von Influenzaerkrankungen vor, wenngleich der ätiologische Beweis selten geführt wird. Als diagnostisches Spezimen kommen Nasen-Rachenabstriche und Rachenspülflüssigkeiten in Frage. Man verwendet moderne Antigennachweisverfahren auf enzymimmunologischer oder immunfluoreszenzserologischer Grundlage. Ein inzwischen entwickelter Schnelltest erleichtert die Diagnostik in der täglichen Praxis. Mit Hilfe der Komplementbindungsreaktion (KBR) ist eine typenspezifische Antikörperbestimmung möglich. Zur subtypenspezifischen Serodiagnostik eignet sich der HHT. Als spezifisches Therapeutikum gegen das Influenza-A-Virus steht seit 1966 Amantadin zur Verfügung. Die Substanz kann prophylaktisch in Epidemien und frühtherapeutisch eingesetzt werden. Amantadin ruft zum Teil starke Nebenwirkungen hervor, wirkt nur bei Typ A-Viren und wird schnell wirkungslos, da die Viren Resistenzen entwickeln. Seit Herbst 1999 sind mit Zanamivir und Oseltamivir zwei Virustatika auf dem Markt, die aktiv Influenza-A- und B-Viren bekämpfen. Beide Substanzen hemmen die virale Neuraminidase, die die Freisetzung von neu gebildeten Viren aus infizierten Zellen unterstützt. Weltweit werden Influenza-Referenzlaboratorien unterhalten, die Virusisolate typisieren, um Antigendrifts und neue Reassortanten zu erfassen. Die WHO erlässt vor jeder Influenza-Saison eine Empfehlung für die jeweilige Zusammensetzung des Impfstoffes. In Deutschland sind Spaltimpfstoffe und Subunitvaccinen zugelassen. Die jährliche Impfung, vorzugsweise im Herbst, wird vor allem beruflich exponierten Personen sowie älteren oder speziell durch Herz-KreislaufLeiden vorgeschädigten Menschen empfohlen. Auf jeden Fall sollte geimpft werden, wenn Epidemien auftreten oder wenn sie auf Grund epidemiologischer Beobachtungen befürchtet werden. 29 7.1.4. Parainfluenzaviren Die Parainfluenzaviren gehören zur Familie der Paramyxoviridae. Sie haben eine unsegmentierte RNA mit helikaler Symmetrie. Die Größe des Virus beträgt ca. 150 - 200 nm. Auf seiner Oberfläche trägt es viruskodierte Spike-ähnliche Glykoproteine (118). Die einen enthalten das Hämagglutinin gekoppelt mit Neuraminidase (HN-Protein) und die anderen das sog. Fusions-(F)Protein. Das Hämagglutinin ist für die Virusanbindung an neuraminsäurehaltige Zellrezeptoren und für die Penetration des Virus-Nukleokapsids in die Zelle verantwortlich. Die Neuraminidase ermöglicht das Durchdringen der Schleimschicht auf Epithelzellen, verhindert die Selbstaggregation von Viruspartikeln und unterstützt die Virusfreisetzung aus infizierten Zellen. Parainfluenzaviren werden in vier verschiedene Typen eingeteilt. Die einzelnen Typen haben Antigengemeinschaften miteinander, mit den animalen Paramyxoviren, dem Mumpsvirus und dem Sendaivirus, das von der Maus stammt und Parainfluenza 1 ähnelt. Parainfluenza Typ 3 ist vor allem verantwortlich für Infektionen im 1. Lebensjahr, während die Typen 1 und 2 vorwiegend Kleinkinder infizieren. Parainfluenza Typ 4 wird sehr viel seltener diagnostiziert, da das Virus viel schwerer anzüchtbar ist. Während Parainfluenza-Typ 3-Infektionen keinen saisonalen Gipfel aufweisen, scheinen Typ 1 und 2 Infektionen vornehmlich im Herbst aufzutreten. Die Übertragung geschieht durch direkten Kontakt von Mensch zu Mensch und durch Tröpfcheninfektion. Bei Parainfluenza Typ 3 ist die Übertragbarkeit doppelt so groß wie bei Parainfluenza Typ 1 und 2. Die Virusausscheidung dauert bei Erstinfektionen durchschnittlich 8 Tage. Nach Einschleppung der Viren durch Kindergartenkinder in die Familien kommt es bei über 60 % der Familienangehörigen zu serologisch nachweisbaren Infektionen. Im Alter von 2 Jahren sind durchschnittlich etwa 60 % der Kinder erstmals infiziert (14). Das epidemiologische Verhalten der Parainfluenzaviren, hat in den letzten Jahrzehnten immer wieder gewechselt: Mal traten die Infektionen endemisch auf, mal in mehrjährigem Zyklus epidemisch, sogar mit einem Wechsel der bevorzugten Jahreszeit (45). Nach einer kurzen Inkubationszeit von 2 - 6 Tagen können Parainfluenzaviren Krankheitsbilder vom Schnupfen, pertussiformen Husten über eine fieberhafte Pharyngitis bis zur Bronchiolitis und schweren Pneumonie hervorrufen. Typ-1-Infektionen rufen vor allem Laryngo- Tracheobronchitiden hervor. Typ-2-Infektionen ähneln denen durch Typ 1, sind aber seltener und verlaufen leichter. Parainfluenza-Typ-3-Infektionen weisen klinisch große Ähnlichkeit mit 30 Respiratory-Syncytial-Virusinfektionen auf. Sie führen zu Pneumonie und Bronchiolitis bei Säuglingen, zu Tracheobronchitis bei älteren Kindern. Als Komplikationen sind bakterielle Superinfektionen und Otitis media zu nennen. Bei Immundefizienzen kann es zu weiteren Organbeteiligungen (Herz, Niere) kommen. Die Diagnose einer Parainfluenzavirusinfektion bedarf einer virologisch-serologischen Diagnostik. Die Virusisolierung ist in Zellkulturen aus Rachenabstrichen oder Rachenspülflüssigkeit prinzipiell möglich. Die Methode des immunologischen Antigennachweises ist etabliert, wird aber in den Laboratorien praktisch nicht eingesetzt. Dies ist umso unverständlicher, als die parallele Untersuchung auf Adenoviren, Influenzaviren und RS-Viren mit dieser Methode in wenigen Stunden möglich wäre. Eine serologische Diagnose ist auch bei Untersuchung gepaarter Seren mittels Komplementbindungsreaktion möglich. Die Verdachtsdiagnose ergibt sich aus der Klinik und der epidemiologischen Situation (90). Eine spezifische Therapie ist nicht bekannt. 31 7.2. Bakterielle Erreger des Pertussis-Syndroms 7.2.1. Hämophilus influenzae Zu der Familie der Pasteurellaceae zählt als wichtigste pathogene Gattung das Genus Haemophilus. Den haemophilen Bakterien rechnet man solche zu, die bei ihrer Vermehrung Wachstumsfaktoren benötigen, die im Blut vorkommen. Der wichtigste humanpathogene Erreger ist Hämophilus influenzae. Die Bezeichnung rührt daher, dass der Keim während einer Influenzaepidemie entdeckt und fälschlicherweie als Erreger dieser Infektionen angesehen wurde. Es gibt zahlreiche gut definierte weitere Hämophilusarten wie z. B. H. parainfluenzae, H. haemolyticus, H. seguis, H. aphrophilus und H. paraphrophilus, allesamt auffindbar als Bestandteil der Schleimhautflora des Menschen. Hämophilus ducrey ist der Erreger des Ulcus molle. In den USA beträgt die Inzidenz invasiver H.-influenzae-b-Infekte bei Kindern im Alter von 0 bis 5 Jahren 0,2/1000/Jahr. In den ersten 5 Lebensjahren ist in 50 % bis 75 % aller bakteriellen Meningitiden H. influenzae als Erreger zu identifizieren. H. influenzae konnte bei 40 - 70 % der untersuchten Fälle im Nasopharynx-Bereich nachgewiesen werden (95). Morphologisch handelt es sich um kleine (Länge 1,0 - 1,5 um, Breite 0,3 um) oft bekapselte, unbewegliche gramnegative Stäbchen. Als fakultative Anaerobier müssen H. influenzae im Medium die Wuchsstoffe X (Hämin, das zur Synthese von Häm enthaltenden Enzymen wie Zytochrom, Katalase und Oxidase benötigt wird) und V (NAD und NADP) angeboten werden. Da manche Bakterien, v. a. Staphylococcus aureus, NAD im Überschuss produzieren und ins Medium sezernieren, wächst H. influenzae häufig in unmittelbarer Nachbarschaft von Staphylococcusaureus-Kolonien, was als Ammenphänomen bezeichnet wird. Bekapselte Stämme von H. influenzae können aufgrund der chemischen Feinstruktur des Kapselpolysaccharids in die Serovare a-f unterteilt werden. Serovar b verursacht am häufigsten humane Infekte. H. influenzae ist ein Schleimhautparasit, der ausschließlich beim Menschen vorkommt. Infektionsquellen sind Erkrankte oder Keimträger (131). Die Übertragung erfolgt durch Tröpfcheninfektion. Meist handelt es sich um unbekapselte Stämme. Wesentlicher Pathogenitätsfaktor ist die Kapsel, die den Keim vor Phagozytose schützt. An Haemophilus-Infektionen erkranken häufig Kinder im Alter zwischen 6 Monaten und 4 Jahren. Ein Grund liegt wahrscheinlich darin, dass mit zunehmendem Alter die Anzahl der Personen mit protektivem Antikörper-Titer gegen das Kapselpolysaccharid zunimmt. Das bereits zuvor erwähnte Serovar b gilt als wichtiger Erreger der bakteriellen Meningitis, akuten Epiglottitis, Pneumonie und Empyem, septischen Arthritis, Osteomyelitis, Perikarditis sowie Otitis 32 media und Sinusitis. Eine besondere Form bei ein- bis dreijährigen Kleinkindern ist die kryptogene Sepsis ohne lokalisierten Herd. Über Meningitis und Pneumonie durch H. influenzae Serovar-b wird jetzt zunehmend auch bei Erwachsenen berichtet, vor allem bei Patienten jenseits des 55. Lebensjahres mit konsumierenden Grunderkrankungen. Auch unbekapselte H.-influenzaeStämme können bei immunkompromittierten Erwachsenen Infekte der Respirationsorgane sowie Otitis media und Sinusitis verursachen (180). Der kulturelle Erregernachweis ist oft schwierig. Zum einen ist H. influenzae sehr umweltempfindlich und wird häufig von der oropharyngealen Begleitflora unterdrückt. Bei Isolation aus Blutkultur oder Liquor sollte stets eine Typenspezifizierung erfolgen. Sinnvoll ist ferner eine Antibiotikaresistenzbestimmung, da ß-laktamasebildende Stämme vorkommen können. Kulturen werden auf Blutagar zusammen mit Staphylococcus aureus als Amme und auf Schokoladenagar angesetzt. Bei tracheobronchialen Infekten und pertussiformen Husten sind im Kindesalter Amoxicilline Therapie der Wahl, wenn die Erreger empfindlich sind. Bilden die Erreger Betalaktamase, so könne bei Kindern neuere Oralcephalosporine, Amoxicillin/Betalaktamaseinhibitor-Kombinationen, Cotrimoxazol und Makrolide eingesetzt werden (102). Prophylaktisch bietet die aktive Impfung in über 90 % Schutz vor Infektionen durch Typ b. Die passive Immunisierung mit Anti-Typ b-Hyperimmunglobulin wird für Patienten mit hohem Infektionsrisiko empfohlen, die noch nicht aktiv geimpft sind. 33 7.2.2. Mycoplasmataceae In der Familie der Mycoplasmataceae findet man die Gattungen Mycoplasma und Ureaplasma. Es handelt sich um zellwandlose Prokaryonten, auch Mollicutes genannt, mit einem kleineren Genom gegenüber normalen Bakterien. Sie kommen bei Pflanzen und Tieren als Bestandteil der Normalflora vor, sind aber auch als Krankheitserreger weit verbreitet. Hier sind vor allem Mycoplasma pneumoniae, Mycoplasma hominis und Mycoplasma genitalium zu nennen. Aus der Gattung Ureaplasma ist Ureaplasma urelyticum zu nennen. Die Übertragung erfolgt durch Tröpfcheninfektion. Intensiver Kontakt ist aufgrund der Erregerempfindlichkeit und der geringen Infektiosität notwendig. Aus diesem Grund breitet sich die Infektion häufig in Familien und Kindergärten aus. Der Erkrankungsgipfel liegt zwischen dem fünften und dem fünfzehnten Lebensjahr. Morphologisch ist die häufigste Grundform der vielgestaltigen Erreger die kokkoide Zelle mit einem Durchmesser von 0,3 bis 0,8 um. Aber auch Scheiben und pilzartige Fäden kommen vor. Die zellwandlosen Prokaryonten entbehren Geißeln, Fimbrien, Pili und Kapseln. Mykoplasmen können auf isotonen, künstlichen Nährmedien kultiviert werden, die Protein und Cholesterin enthalten. Nach zwei bis acht Tagen entwickeln sich Kolonien. Mykoplasmen besitzen keine Zytochrome. Mykoplasma pneumoniae bildet bei Respiration Wasserstoffperoxid. Dieser wird ausgeschieden und wirkt als Hämolysin. Mykoplasma pneumoniae breitet sich primär in den Respirationsorganen aus. Dies erklärt sich durch die große Affinität von Mykoplasma pneumoniae zum Epithel des oberen Respirationstraktes. Die Bakterien haften auf der Epithelzelloberfläche und zerstören Zilienapparat und Epithelzellen. Es folgt die Ausbildung eines peribronchialen entzündlichen Infiltrates. Die Klinik der durch Mycoplasma pneumoniae hervorgerufenen primär atypischen Pneumonie beginnt nach einer Inkubationszeit von 10 bis 20 Tagen mit Fieber, Abgeschlagenheit, Kopfschmerzen und hartnäckigem Husten ohne starke Sekretproduktion. Auch kann der Husten pertussiform sein. Unter Ausbildung starker Ohrenschmerzen kann sich eine Otitis media mit Manifestation am Trommelfell ausbilden, auch Myringitis bullosa genannt. Eine Manifestation als Sinusitis, Pharyngitis und Bronchitis ist möglich. In 20 % der Kinder mit Pneumonien gehen diese röntgenologisch mit einer Pleuritis einher. Während oder kurz nach dem akuten Infekt können Folgekrankheiten wie Peri-Myokarditis, Pankreatitis, Arthritis, Erythema nodosum, Erythema exsudativum multiforme, hämolytische Anämien, Polyneuritis und Guillain-Barré-Syndrom auftreten. Hierbei konnte nie ein 34 ortsspezifischer Erregernachweis geführt werden. Häufig gelingt der Nachweis von mit dem Wirtsgewebe reagierenden Autoantikörpern. Bei den Infektionen des Urogenitaltraktes kommen als ursächliche Keime M. hominis, M. genitalium und U. Urealyticum in Frage. Sie können dort unspezifische Erkrankungen hervorrufen. Sie verursachen beim Mann die nicht gonorrhoische Urethritis, bzw. Prostatitis; im weiblichen Genitaltrakt werden sie als Erreger des AdnexitisKomplexes (Bartholinitis, Salpingitis, Tuboovarialabszeß) gefunden. Peri- oder postpartal werden milde Verlaufsformen von Puerperalsepsis beschrieben. Als ursächliche Erreger bei Aborten und Fertilitätsstörungen sind sie umstritten (95). Die Diskrepanz der milden Klinik und des fehlenden Auskultationsbefundes zum RöntgenThoraxbefund ist typisch für die Mykoplasmenpneumonie. Hier zeigt sich meist eine einseitig segmental begrenzte Bronchopneumonie. Laborchemisch zeigt sich oft eine diskrete Leukozytose. Leukozyten >15000/ul sind selten. Oft sind Kälteagglutinine nachweisbar. Die Erreger können auf Spezialmedien angezüchtet werden. Die Gewinnung von Material erfolgt aus Rachenabstrichen, Sputum und Bronchialsekret. Routinemäßig stehen serologische Nachweisverfahren zur Verfügung, hier die passive Hämagglutination- und die Komplementbindungsreaktion. Antikörpertiter sind von Beginn der zweiten Krankheitswoche an nachweisbar. Bei Verdacht auf Mykoplasmenpneumonie sind Erythromycin- bei älteren Kindern auch Tetracyklin-Präparate indiziert. Nach M. pneumoniae-Infektion besteht ab dem 5. Lebensjahr eine begrenzte Immunität. Re-Infekte sind möglich. Eine Impfprophylaxe gibt es nicht. 35 7.2.3. Chlamydiaceae In der Familie der Chlamydiaceae findet man die Gattung Chlamydia mit den Species trachomatis und psittaci. Chlamydia psittaci zeichnet sich durch Homogenität aus. C. trachomatis kann in zahlreiche Serovare unterteilt werden. Biovar trachoma findet sich bei Infektionen von Schleimhäuten. Biovar lymphogranuloma venerum bei systemischen Infektionen des lymphatischen Systems. Biovar maus verursacht ausschließlich bei diesem Nager Pneumonien. Chlamydien wachsen obligat intrazellulär. Der Grund hierfür ist der nicht vollständige Apparat für den Energiestoffwechsel. Ihre Zellwand reagiert gramnegativ. Ohne Zwischenwirt werden sie von Mensch zu Mensch oder von Tier zu Mensch übertragen. Die Chlamydien durchlaufen, nach Aufnahme durch Phagozytose in die Wirtszelle, einen Zyklus, der mit der Exozytose oder Ruptur der Wirtszelle endet. Hierbei gelangen neue Elementarkörperchen, die infektiöse Form der Chlamydien, in den Extrazellulärraum (131). Man unterscheidet morphologisch und funktionell zwei unterschiedliche Chlamydienformen. Elementarkörper sind kugelig, sehr dicht mit einem Durchmesser von etwa 300 nm. Initialkörper sind größer mit einem Durchmesser von circa 1000 nm und oval bis kugelig. Die Zellhülle der Elementar-und Initialkörper ähnelt der von gramenegativen Stäbchenbakterien. Neben der inneren Zytoplasmamembran gibt es eine äußere Membran. Ornithose heißt eine Zoonose hervorgerufen durch C. psittaci. Diese ist weltweit verbreitet. Infektionsquelle für den Menschen sind Papageien und papageienähnliche Vögel. Erreger werden im Kot und anderen Sekreten der infizierten Vögel jahrelang ausgeschieden. Eine neubeschriebene Untergruppe von C. psittaci, sog. TWAR-Stämme (etabliert als neue Spezies C. pneumoniae) wird von Mensch zu Mensch übertragen. Bei Verdacht besteht Meldepflicht. Die systemische Erkrankung verläuft in zwei Phasen. Nach Inhalation und Invasion über den Respirationstrakt erfolgt eine hämatogene Ausbreitung in die retikuloendothelialen Zellen von Leber und Milz, wo die Vermehrung stattfindet. Eine sich anschließende Organmanifestation findet bevorzugt in der Lunge statt. Der häufig auftretende Husten kann auch pertussiform sein. Nach einer Inkubationszeit von 1 - 2 Wochen beginnt die Erkrankung mit plötzlichem Schüttelfrost, Fieber, starken diffusen Kopfschmerzen und Muskel- und Gelenkschmerzen. Die Verdachtsdiagnose sollte sich bei Pneumonie und Hepatosplenomegalie stellen. Typisch ist auch eine Diskrepanz zwischen Auskultations- und Röntgenbefund. Radiologisch zeigen sich fleckförmige, alveoläre und interstitielle Infiltrate, die konfluieren können. Laborchemisch kann eine diskrete Leukopenie auftreten, akut auch eine Proteinurie und ein Anstieg der Leberenzyme. 36 Für den Erregernachweis ist der direkte Nachweis die Methode der Wahl. Amplifikationsverfahren (PCR) besitzen eine sehr hohe Sensivität und Spezifität, erfordern aber einen hohen Aufwand und hohe Kosten. Die Anzucht erfolgt in der Kultur. Der Antigen-Nachweis durch ELISA oder direkten Immunfluoreszenztest kann falsch positive Befunde erbringen und sollte daher mit einem zweiten Test bestätigt werden (114). Die Ornithose kann mit Tetrazyklinen erfolgreich behandelt werden. Entscheidend ist eine ausreichende Therapiedauer von mindestens zwei Wochen. Alternativen sind Chinolone und Makrolide (Erythromycin und insbesondere neuere Derivate wie Clarithromycin und Azithromycin) (114). Für die Behandlung von Kindern kommen nur Makrolide in Frage. Eine Prophylaxe durch Impfung ist nicht möglich. Die Erkrankung hinterlässt nur eine teilweise und zeitlich begrenzte Immunität. Aus diesem Grund kommt hygienischen Maßnahmen eine große Bedeutung zu. Okulogenitale Infekte werden hervorgerufen durch die Serovare D-K von Chlamydia trachomatis, die ihr natürliches Reservoir im Genitaltrakt, in der Zervix der Frau und in der Urethra des Mannes haben. Die Übertragung erfolgt entweder perinatal oder durch Geschlechtsverkehr. Das verursachte Krankheitsbild ist beim Mann die nicht gonorrhöische und postgonorrhöische Urethritis; bei der Frau verläuft die Infektion meist symptomlos oder als Dysuriesyndrom. Hieraus kann eine Adnexitis entstehen bis hin zum Tuboovarialabszess. Nach einer perinatalen Infektion beim Passieren des mit Chlamydien besiedelten Geburtskanales kann es zur typischen Chlamydieninfektion des Neugeborenen kommen, der Einschlusskörperchenkonjunktivitis. Diese äußert sich 5 Tage bis 2 Wochen nach der Geburt als eitrige hartnäckige Konjunktivitis. Die Schwimmbadkonjunktivitis des Erwachsenen ist heute wesentlich seltener. Eine Chlamydieninfektion kann sich beim Neugeborenen in Form einer afebrilen Pneumonie manifestieren. Auffällig ist hier die Diskrepanz zwischen geringer Klinik und einer ausgedehnten Verschattung im Röntgen-Thorax. Die Prognose dieser Erkrankung ist gut, sie heilt auch unbehandelt meist folgenlos ab. Aus diagnostischer Sicht ist ein Erregernachweis mit Darstellung der Elementarkörper mittels direkter Immunfluoreszenz oder durch die Anzüchtung in der Zellkultur möglich. Therapeutisch kommen Tetrazykline in Frage, bei Kindern Erythromycin. Entscheidend ist wegen des Infektionsweges die Partnerbehandlung. Die Einschlusskörperchenkonjunktivitis wird lokal durch Tetrazykline behandelt. Das Trachom, hervorgerufen durch C. trachomatis Serovar A - C, ist eine akut oder chronisch verlaufende Keratokonjunktivitis. Nach einer Inkubationszeit von 5 bis 7 Tagen beginnt sie mit Jucken, Brennen oder Tränen im Konjunktivalbereich. 37 Nach der WHO-Einteilung gibt es vier Stadien: • Stadium I: Beginnendes Trachom (unreife Follikel, leichte Papillenhypertrophie, beginnende Keratitis) • Stadium II: Manifestes Trachom (Hypertrophie der Follikel und Papillen, Läsionen des Bindehautepithels, Pannusbildung) • Stadium III: Narbiges Trachom (Erosionen der Kornea, Entropium, Trichiasis) • Stadium IV: Abgeheiltes Trachom (Narbenbildung) Die Übertragung erfolgt durch Tröpfcheninfektion innerhalb der engeren Familie. Eine SchmutzSchmierinfektion ist ebenfalls möglich. Die Diagnostik gelingt schon rein mikroskopisch in Abstrichen durch Auffinden der typischen Einschlusskörperchen. Weiterhin sind Antigen- und Antikörpernachweis möglich. Eine langandauernde Therapie mit Tetrazyklinen oder Sulfonamiden, möglichst im Stadium I gegeben, kann den Verlauf stoppen. Entscheidend ist die Prophylaxe durch hygienische Maßnahmen. Das Lymphogranuloma inguinale ist eine Geschlechtskrankheit durch invasive C. trachomatisSerovare L 1-L 3. Das Erregerreservoir befindet sich im Genitaltrakt des Menschen. Die Übertragung erfolgt durch Geschlechtsverkehr. Vorherrschend tritt die Erkrankung in Gebieten mit schlechten hygienischen Verhältnissen auf. Die Inkubationszeit beträgt 3 - 20 Tage. Es bildet sich nahezu ausschließlich im Genitalbereich eine Papel, die zum Bläschen wird und sich zum oberflächlichen Geschwür entwickelt. Über die Lymphbahn gelangen die Erreger in die regionalen Lymphknotenstationen, die einige Wochen danach schmerzhaft anschwellen und eitrig einschmelzen. Weitere Stadien sind die granulomatöse Entzündung und die bindegewebige Vernarbung. Die Züchtung des Erregers ist möglich. Die Diagnose wird jedoch überwiegend serologisch gestellt durch Komplement-Bindungsreaktion. Therapeutisch bevorzugt werden Tetrazykline oder Erythromycine eingesetzt. 38 7.2.4. Streptokokken Die Gattung Streptococcus, die neuerdings keiner Familie zugeordnet wird, setzt sich aus vielen Arten zusammen. Bakterien der Gattung Streptococcus sind grampositiv und aerob wachsende Kokken. Die weitere Einteilung erfolgt aufgrund ihres Hämolyseverhaltens und ihres Gruppenantigens. Man unterscheidet die hämolysierenden Streptokokken der serologischen Gruppen A (S. pyogenes), B (S. agalactiae), C und G von den vergrünenden oder nichthämolysierenden Streptokokken. Eine besondere Spezies ist S. pneumoniae, die früher als eigene Gattung "Pneumokokken" geführt wurde. Die Enterokokken werden heute taxonomisch als eigene Gattung betrachtet mit den wichtigsten Spezies Enterococcus faecalis und Enterococcus faecium. Streptococcus pyogenes (A-Streptokokken) Der Oropharynx des erkrankten und des gesunden Keimträgers kann als Reservoir für Streptococcus pyogenes angesehen werden. Die Übertragung erfolgt durch Tröpfcheninfektion. Streptokokkeninfektionen treten gehäuft im Winter und Frühjahr auf und betreffen vornehmlich Schulkinder. Pathogenetisch spielt eine Vielzahl von zellulären und extrazellulären Faktoren zusammen. Der wichtigste Virulenzfaktor ist das M-Protein, das eine stark Phagozytose hemmende Wirkung besitzt. Zellwandbestandteile spielen eine große Rolle, ebenso wie Exoenzyme. Hier sind vor allem die Streptolysine O und S zu nennen, die Streptokinase und die Desoxyribonuklease. Die wichtigste S.-pyogenes-Infektion ist die akute Pharyngitis, meist in Form einer hochfieberhaften exsudativen Tonsillitis. Weitere klinische Manifestationen im Respirationstrakt sind die akute Sinusitis, die akute Otitis media und die Pneumonie. Der Scharlach ist eine Sonderform der Streptokokkken-Pharyngitis, bei der A-Streptokokken erythrogene Toxine produzieren und der betroffene Patient keine Immunität besitzt. Die zweitwichtigste Manifestastion sind die Infektionen der Haut. Die Pyodermie betrifft nur die Epidermis. Sie kann in Form der Impetigo contagiosa vor allem bei Kleinkindern epidemisch auftreten. Das Erysipel ist ein pathognomonisches A-Streptokokken-Krankheitsbild, bei dem auch tiefere Hautschichten betroffen werden können. Ausgehend von Mikrotraumen kann weiterhin eine Phlegmone entstehen, bei der sich die Infektion subkutan oder subfaszial ausbreiten kann. Erwähnung finden sollen hier neuerlich auftretende invasive Gruppe-A-Streptokokkeninfektionen der Haut und des Weichteilgewebes. Kompliziert werden können diese durch eine nekrotisierende Fasziitis oder Myositis, oft mit lebensbedrohlichem Verlauf (103). Aus den genannten pyogenen Streptokokkeninfekten kann sich insbesondere bei nicht rechtzeitig begonnener antibiotischer Therapie eine Streptokokkensepsis entwickeln. 39 Die wichtigste mikrobiologisch-diagnostische Maßnahme ist der Erregernachweis aus Abstrichund Punktionsmaterialien sowie der Blutkultur. Bei den meisten A-Streptokokkeninfektionen lässt sich serologisch eine Titerbewegung in den Antikörpern gegen Streptolysin O (ASO-, ASL-Titer) und in den Antikörpern gegen DNAse B (ADB-, Streptodornase-Titer) feststellen. Die Diagnose der nekrotisierenden Fasziitis wird primär klinisch gestellt. Auch sonographische Methoden finden Verwendung. Bei differentialdiagnostischer Ungewissheit im Frühstadium der Erkrankung sollte eine Probeexzision bis zur Faszie durchgeführt werden. Mittel der Wahl in der Therapie ist Penizillin G. Die Penizillintherapie unterscheidet sich in Dosierung und Dauer abhängig von der Manifestation und der Fulminanz. Bei Vorliegen einer Penizillinallergie sind Erythromycin oder Vancomycin Alternativpräparate. Hämolysierende Streptokokken der serologischen Gruppen C und G Diese Streptokokken können eine Pharyngitis oder Wundinfektionen hervorrufen. Systemischseptische Infektionen durch diese Bakterien kommen fast ausschließlich bei abwehrgeschwächten Patienten vor. Orale Streptokokken Vergrünende Streptokokken haben ihren natürlichen Standort im Oropharynx des Menschen, S. bovis im Darm von Mensch und Tier. Dazu gehören die Spezies S. bovis, S. sanguis, S. salivarius, S. mutans und S. milleri. Ihre eigentliche medizinische Bedeutung liegt darin, dass sie eine bakterielle Endokarditis verursachen können. Sie sind für mehr als die Hälfte der Fälle von natürlicher Herzklappenendokarditis verantwortlich. Enterokokken Der natürliche Standort der Enterokokken ist der Darm von Mensch und Tier. E. faecalis spielt eine Rolle als Erreger akuter Harnwegsinfekte sowie Adnexitiden der Frau. Von größerer medizinischer Bedeutung ist jedoch die Enterokokken-Endokarditis. Im klinischen Verlauf muss sie zwischen der akut-fulminanten S.-aureus-Endokarditis und der Endokarditis-Lenta eingeordnet werden. Ansonsten wird den Enterokokken eine Rolle als Wundinfektionserreger zugesprochen. Pneumokokken (Streptococcus pneumoniae) Das typische Habitat von Pneumokokken ist die Schleimhaut des oberen Respirationstraktes des Menschen. Ungefähr 40 - 70 % der gesunden Erwachsenen sind Keimträger. Die Abwehrmechanismen des Respirationstraktes verhindern die Entstehung von Pneumonien. Prädisponierende Faktoren sind pulmonale Grundleiden, vorausgegangene Infektionen, 40 Milzextirpation oder Komplementdefekte. Im mikroskopischen Bild stellen sich Pneumokokken als lanzettförmige Diplokokken dar. Häufig lässt sich schon im Grampräparat ohne Zusatz von spezifischem Antiserum eine Kapsel darstellen. Die Polysaccharidkapsel ist für die Pathogenität der Pneumokokken entscheidend. Immunologisch gibt es viele verschiedene Polysaccaridkapseltypen und damit unterschiedliche Serotypen der Pneumokokkenstämme. Früher war die Lobärpneumonie die typischste und wichtigste Pneumokokkenerkrankung. Sie wird heute deutlich seltener gesehen. Die Bronchopneumonie durch Pneumokokken ist heute wesentlich häufiger. Pneumokokken sind die mit Abstand häufigsten Erreger ambulant erworbener Bronchopneumonien. Der Hustentyp ist mitunter auch pertussiform. Die akute Sinusitis und die akute Otitis media sind weitere typische Pneumokokkeninfekte. Ein schweres Krankheitsbild ist die Pneumokokken-Meningitis. Bei Patienten über vierzig Jahre ist sie die häufigste bakterielle Meningitis. Die Diagnostik erfolgt über den Erregernachweis in den entsprechenden Materialien. Zu beachten ist, dass Pneumokokken wegen ihres starken Autolysesystems auf dem Transport rasch absterben können. Bei Pneumonien wichtig sind vor allem auch Blutkulturen. Patienten mit einem positiven Schnelltest auf Pneumokokken können auch mit einer Monotherapie (Penicillin oder Cephalosporin) behandelt werden. Die Therapie ist entsprechend den Ergebnissen der mikrobiologischen Diagnostik anzupassen. (44) Hier soll die unkritische Anwendung von Breitspektrumantibiotika in der ambulanten Therapie erwähnt werden. Neben den meist hohen Verschreibungskosten ist ein viel weitreichenderes Problem die Gefahr der Resistenzentwicklung. Insbesondere zu erwähnen ist hier die Resistenzzunahme bei A-Streptokokken gegenüber Makroliden und von B-Streptokokken gegenüber Makroliden und Clindamycin. Eine bedrohliche Veränderung der Antibiotikaempfindlichkeit von Pneumokokken ist zu verzeichnen. So hat in Spanien die Rate von Penicillin-resistenten Pneumokokken-Isolaten bei invasiven Erkrankungen zwischen 1989-91 und 1992-95 von 44 auf 72%, die Cefotaxim-Resistenz von 6 auf 28% zugenommen. In der täglichen Praxis korreliert die Erwartungshaltung der Eltern der zu behandelnden Kinder, ein Antibiotokum verschrieben zu bekommen, am engsten mit der tatsächlichen, jedoch nicht indizierten Verschreibung eines Antibiotikums. Es besteht die Möglichkeit zur aktiven Immunisierung gegen Pneumokokken, empfohlen für Personen älter als 60 Jahre. Die Grundimmunisierung gegen Pneumokokken soll für alle Kinder bis 24 Monate erfolgen, in der Regel zeitgleich mit den anderen im Säuglingsalter empfohlenen Impfungen. 41 7.2.5. Staphylokokken Die Gattung Staphylococcus umfasst grampositive, Katalase-positive, aerob wachsende Kokken und gehört zur Familie der Mikrococcaceae. Weitere humanmedizinisch bedeutsame Gattungen dieser Familie sind Stomatococcus und Micrococcus. Die koagulase-positive Spezies S. aureus ist Erreger unspezifischer pyogener septischer Infekte. Einige Krankheitsbilder lassen sich ätiopathogenetisch auf ein bestimmtes Staphylokokentoxin beziehen (z. B. Toxic-Shock-Syndrom). Koagulase-negative Staphylokokken der Novobiocin-empfindlichen Spezies, vor allem S. epidermidis, S. haemolyticus und S. hominis, gewinnen zunehmend an Bedeutung als "opportunistische" Krankheitserreger bei disponierten Patienten. Die Novobiocin-resistenten Spezies, vor allem S. saprophyticus, können urogenitale Infektionen verursachen. Grampositive Kokken der Gattungen Micrococcus und Stomatococcus kommen nur selten als Infektionserreger in Betracht: Septikämie bei abwehrgeschwächten Patienten, Endokarditis. Einen Krankheitswert für Infektionen des Respirationstraktes hat nur Staphylococcus aureus (95). Staphylococcus aureus S. aureus ist als Kommensale der physiologischen Körperflora von Mensch und Tier anzusehen. S. aureus kann beim Menschen auf der Schleimhaut der vorderen Nasenhöhle, des Rachens, der Ausführungsgänge der Brustdrüse und auch im Darm angetroffen werden. S. aureus kommt auf der Hautoberfläche vor allen Dingen im Bereich der Achselhöhlen und im Bereich der Perinealregion vor. Die Keimträgerrate ist auch bei Langzeitpatienten und bei medizinischem Personal hoch. Infektionen mit S. aureus können aus der eigenen Flora als auch exogen durch SchmutzSchmierinfektion erfolgen. Bei invasiven S. aureus Prozessen kommt es nach der Infektion und In-situ-Vermehrung zur Schädigung bedingt durch die Virulenzfaktoren von S. aureus wie Zellhüllbestandteilen und extrazellulären Produkten. Der Infektionsort, die Virulenz des Infektionsstammes und die Abwehrlage des Patienten bestimmen die Schwere der Erkrankung. Bei Toxin-vermittelten Erkrankungen spielt das Toxin die entscheidende Rolle, während der eigentliche Infektionsherd, wo das Toxin produziert wird, sogar inapparent bleiben kann (131). Klinisch unterscheidet man lokale oberflächliche von tiefen systemischen Prozessen. Ein typischer oberflächlicher Prozess ist der Furunkel. Die generalisierte Pyodermie ist überwiegend eine Folgeinfektion nach einer primären Streptococcus-pyogenes-Infektion. S. aureus kann als einer der häufigsten Erreger von Wundinfektionen gelten. Die eitrige Parotitis, die Mastitis puerperalis sowie die primär hämatogene Osteomyelitis sind überwiegend durch S. aureus hervorgerufen. Eine 42 gefürchtete invasive S. aureus-Erkrankung ist die Pneumonie, hier kann auch ein PertussisSyndrom möglich sein. Staphylokokkeninfektionen der Lunge neigen zur Abszedierung, Empyemund Pneumothoraxbildung. Sämtliche oberflächliche bzw. tiefe Prozesse können zu einer Einschwemmung in die Blutbahn und damit zur Endokarditis oder zum Vollbild der Sepsis führen. Entscheidend für die Diagnosestellung ist der mikroskopische und kulturelle Nachweis des Erregers aus dem erkrankten Organ, Eiter, Blut oder Trachealabstrich. Die Spezifierung von S. aureus erfolgt durch Bestimmen der Koagulase. Oft wird wegen des rascheren Ergebnisses der Clumping factor nachgewiesen. Bei positivem Resultat kann dann auf den Koagulasetest verzichtet werden. Chirurgische Interventionen sind bei vielen invasiven, vor allem abszedierenden S.-aureusInfektionen, indiziert. In der Chemotherapie sind Benzylpenicilline Mittel der ersten Wahl gegen nicht Penizillinase-bildende S.-aureus-Stämme. Wegen des hohen Anteils von Penizillinasebildenden Stämmen muß in der kalkulierten Chemotherapie primär ein Isoxazolylpenizillin eingesetzt werden, bei schweren Infektionen in Kombination mit einem Aminoglykosid. Vancomycin ist ein Alternativantibiotikum bei Penizillinallergie, während Clindamycin Mittel der ersten Wahl bei der Osteomyelitis und der Pneumonie ist. Eine Impfprophylaxe gegen S. aureus, auch der toxinvermittelten Erkrankung, gibt es bisher nicht. Zur Prävention vor allem nosokomialer Infektionen sind hospitalhygienische Maßnahmen entscheidend. 43 7.2.6. Moraxella catharrhalis Moraxella catharrhalis gehört zur Familie der Neisseriaceae. Sie vertritt als einzige die Gattung Moraxella. Es handelt sich um gramnegative Kokken. Ihr Durchmesser beträgt 0,6 - 1,0 um. Sie liegen manchmal einzeln, meist aber als Diplokokken nebeneinander. Die Kolonien sind auf Blutagar nicht hämolysierend. Es wird eine saisonale Häufung von durch M. catharrhalis hervorgerufenen Infektionskrankheiten in den Wintermonaten bis zum Frühjahr angegeben (38,139). Überwiegender Standort ist die Schleimhautmembran des oberen Respirationstraktes. Bisher zählte man diesen Keim zumeist zu den apathogenen Neisserien, der belanglose katharrhalische Erscheinungen hervorrief. Die Bedeutung von M. catharrhalis bei pulmonalen Erkrankungen wird von verschiedenen Autoren diskutiert (30,38,60,117,135) und übereinstimmend festgestellt, dass M. catharrhalis als potentiell pathogener Erreger bei Pneumonien, Bronchitiden und möglicherweise auch anderen bronchopulmonalen Erkrankungen eine Rolle spielt. Erst seit ca. 20 Jahren wird eine erneute Zunahme der M.-catharrhalis-Isolate beobachtet. Es könnte sich die Virulenz von M. catharrhalis geändert haben, so dass der Keim in jüngerer Zeit bedeutsamer geworden ist. Man beschreibt seit seiner erstmaligen Erwähnung 1896 durch Frosch und Kolle (60) neben den oben genannten folgende Erkrankungen: Eitrige Meningitis (6,35), Otitis media (117), Sinusitis (6,16), Konjunktivitis (31), influenzaartige Epidemien (60), Laryngitis und pertussiformer Husten (6, 91, 151) und atypischer Krupphusten (60). Nach den Empfehlungen für bakteriologische Untersuchungen bei Lungenerkrankungen (128, 43) wird zur Diagnosesicherung Sputum zur Eliminierung der Mundflora gewaschen und Untersuchungs-material direkt auf Blutagar und Selektivnährboden ausgestrichen. M. catharrhalis neigt zur Bildung einer ß-Laktamase, die die Wirkung der klassischen Laktamase hemmt (60). Die Acylureidopenizilline und die neuen Cephalosporine sind gut wirksam. 44 8. Diagnostische Methodik Wichtig für die Diagnosestellung sind Anamnese und klinisches Bild. Im Stadium catharrhale und bei atypischen Verläufen ist der Keuchhusten wegen des uncharakteristischen Krankheitsbildes oft schwierig zu diagnostizieren. Vor allem im Stadium catharrhale, in dem das typische klinische Bild der Pertussisinfektion fehlt, ist eine frühzeitige Diagnose notwendig, um durch Antibiotikabehandlung die Übertragungsrate so gering wie möglich zu halten (13). In solchen Situationen benötigt der behandelnde Arzt die Hilfe des Mikrobiologen und Laboratoriumsmediziners. Die letzten Jahre haben methodische Verbesserungen gebracht, die die Treffsicherheit der bakteriologischen Diagnostik erhöhen (81). Da auch andere Erreger wie verschiedene Viren und wie Bakterien ein Pertussis-Syndrom hervorrufen können, ist eine hämatologische und serologische Labordiagnostik von Nöten (110). Erst im Stadium convulsivum wird die Pertussis leichter erkannt. Provozierbar ist ein Hustenanfall durch Druck auf den Zungengrund oder Berührung der Rachenhinterwand. 45 8.1. Hämatologische Diagnostik Eine Leukozytose bei gleichzeitig bestehender Lymphozytose wird in der Literatur (46, 106,156) als eine auf Pertussis hinweisende Blutbildveränderung angesehen. Es müssen jedoch altersabhängige Normwerte für die Leukocytenzahl sowie den prozentualen Anteil und Absolutwert der Lymphozyten verwendet werden. Lebensalter Leukozyten total Lymphozyten absolut Geburt Mittelwert 95%-Bereich (in Klammern: Extrembereich) 18100 (9000-30000) Mittelwert 95%-Bereich (in Klammern: Extrembereich) 5500 (2000-11000) 31 6800 (3500-14500) 59 7600 (4500-12500) 62 7000 (4000-10500) 61 6300 (3000-9500) 59 4500 (2000-8000) 50 3500 (1500-7000) 42 3300 (1500-6800) 39 3100 (1500-6500) 38 2900 (1200-5800) 37 4 Monate 8 Monate 12 Monate 2 Jahre 4 Jahre 6 Jahre 8 Jahre 10 Jahre 14 Jahre Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent Anzahl/µl Prozent 11500 (6000-17000) 12200 (6000-17500) 11400 (6000-17500) 10600 (6000-17000) 9100 (5500-15500) 8500 (5000-14500) 8300 (4500-13500) 8100 (4500-13500) 7900 (4500-13000) Tab. 1: Normwerte für Leukozyten und Lymphozyten in Abhängigkeit vom Alter (99) Die Veränderungen des weißen Blutbildes im Sinne einer Leukozytose und einer Lymphozytose werden mit Fortschreiten der Erkrankung häufiger beobachtet als im Frühstadium. Für den Arzt ist die hämatologische Untersuchung im Frühstadium zur Diagnosefindung deshalb häufig keine große Hilfe. Heute gibt es mehr atypische und leichte Verläufe als früher. Ein möglicher, wenn auch unbewiesener, Erklärungsansatz könnte in der sinkenden Virulenz der Bordetellenstämme liegen. Hieraus ergibt sich eine Minderproduktion der Toxine. Das könnte für die Blutbildveränderungen verantwortlich sein (80). Der Wert der Blutbilduntersuchung unterliegt einer weiteren Einschränkung, da auch bei anderen Erkrankungen des Respirationstraktes Leukozytose und Lymphozytose beobachtet werden, insbesondere bei Virusinfektionen (80). 46 8.2. Bakteriologische Diagnostik Die Erregeranzüchtung ist eine Methode für die Frühdiagnostik. Der Untersucher führt einen sterilen Tupfer flach durch den unteren Nasengang des Patienten vor bis zur Rachenhinterwand, belässt ihn dort für einige Sekunden und zieht ihn wieder heraus. Ein Nasopharyngealabstrich ist nur im Frühstadium der Pertussis sinnvoll. In den beiden ersten Wochen nach Hustenbeginn ist die Isolierwahrscheinlichkeit am größten. Bei Husten, länger bestehend als sechs Wochen, ist ein Anzuchterfolg unwahrscheinlich (81). Als Transportmedium ist Kohle-Pferdeblut-Agar dem klassischen Bordet-Gengou-Agar überlegen. Er eignet sich sowohl für die Anzüchtung von Bordetellen als auch für den Transport von Nasopharyngealabstrichen. Dem Agar werden 10 % Pferdeblut und 40 mg/dl Cephalexin zur Unterdrückung der Nasopharyngealflora zugesetzt (160). Bei kurzen Transportwegen, zum Beispiel von der Praxis zum Institut, empfiehlt sich eine umgehende Abgabe im Institut. Bei größeren Entfernungen empfiehlt es sich, die mit dem Nasopharyngealabstrich inokulierten Transportmedien in der Praxis bei 37,0 °C bis zum nächsten Morgen zu bebrüten und sie dann per Boten ins Institut zu schicken. Bei Verwendung der geeigneten Materialien und bei Beachtung der Regeln bezüglich des Transportes gelingt es häufig, die Bordetellen nachzuweisen (81, 68). Falls eine Bebrütung nicht möglich ist empfiehlt es sich die Tupfer bis zur Weiterleitung ins Labor im Kühlschrank aufzubewahren. Die Abstrichtupfer werden nach Eingang im Labor mit einem Plattensatz aus 3 Platten ausgestrichen und verdächtige Kolonien anhand des Differenzierungshandbuches bearbeitet. Der schwer anzüchtbare Erreger des Keuchhustens B. pertussis wird eingehender beschrieben, auf B. parapertussis (bei milden Formen von Keuchhusten isoliert), B. bronchiseptica (bei Tieren und Menschen vereinzelt Pneumonien verursachend) und B. avium (Erreger der Rhintracheitis bei Putern) wird nur in Form einer Tabelle eingegangen. Im Grampräparat zeigen sich kleine gramnegative, kokkoide bis kurze Stäbchen. 47 Kultur: Columbia Agar mit Blut: Nur frische Isolate wachsen nach einigen Passagen auf einfachem Blutagar, ansonsten ist zur Anzucht ein Spezialnährmedium erforderlich, der Bordet-GengouAgar. Die 7-tägige Bebrütung findet in einer feuchten Kammer statt. Bei positivem Befund finden sich kleine, weissgraue Kolonien mit perlmuttartigem Glanz. Die Oxidasereaktion ist positiv. Differenzierung: Das Grampräparat von der Kultur, zusammen mit dem typische Kulturergebnis, der positiven Oxidase-und Katalasereaktion (manchmal nur schwach positiv), sowie der Überprüfung des Wachstums auf Columbia- und Mac-Conkey-Agar (siehe Tabelle) reichen zur Differenzierung aus. Differenzierung mittels API 20E nur z.T. möglich, d.h. Zusatzreaktionen sind erforderlich! (27,107) Vorkommen/med. Relevanz: Erreger des Keuchhustens. Bordetella Oxidase pertussis + parapertussis bronchiseptica d Die eingeschickten Urease Nitrat + + + Tupfer werden Beweglichkeit Wachstum auf Wachstum auf Mac-ConkeyCulombiaAgar Agar + -/+ + + + auf cephalexinhaltigem Kohle-Pferdeblut-Agar ausgestrichen. Der Tupfer wird nach Abstrichentnahme auf einer halben Agarplatte ausgestrichen. Dann verdünnt man das Ausgestrichene zweimal mit einer Öse. Die Bebrütung erfolgt im Brutschrank in einer Plastikdose und wird jeden Tag auf Wachstum überprüft. Bleibt sie steril, wird sie nach 7 Tagen verworfen. Wachsen Bakterienkolonien, werden diese zum Bakteriologen geschickt, der die weitere Identifizierung vornimmt. Bordetella pertussis wächst frühestens nach 2 - 3 Tagen, Bordetella parapertussis nach 1 - 2 Tagen. Im Labor erfolgt die weitere Inkubation bei 37 °C über 5 - 10 Tage (79, 82). Die gewachsenen Kulturen werden mit Hilfe der Agglutination, der direkten oder indirekten Immunfluoreszenz, der Gramfärbung und durch den Katalase-Nachweis auf Bordetella pertussis und Bordetella parapertussis typisiert (13, 137, 82). Da Kulturversager vorkommen können, ist nur ein positiver Befund beweisend. Ein negatives Ergebnis schließt eine Pertussis nicht aus. Deshalb ist es sinnvoll, eine Arbeitsdiagnose zu stellen, gegebenenfalls ein pertussiswirksames Antibiotikum zu geben und das bakterielle Ergebnis abzuwarten, das die Diagnose sichert bzw. korrigiert. Der Kulturerfolg hängt sowohl vom Zeitpunkt des entnommenen Abstriches im Krankheitsverlauf als auch davon ab, dass Risikofaktoren für das Überleben der Bordetellen ausgeschaltet werden. 48 8.3. Serologische Diagnostik Der Antikörpernachweis hat erst in den letzten Jahren zunehmende Bedeutung für die Diagnostik der Pertussis erlangt. Die Anwendung enzymimmunologischer Verfahren (ELISA) gestattet in fast allen Fällen nach der Infektion den Nachweis einer Serokonversion. Hierbei ist zu beachten, dass natürliches IgA nur nach einer natürlichen Infektion gebildet wird und nur wenige Monate nach Infektionsbeginn nachgewiesen werden kann. IgA wird bei Säuglingen bis zu einem Alter von 3 Monaten nicht gebildet. Hier kommt dem IgM eine Rolle als Hinweis auf eine kürzlich durchgemachte Infektion zu. 8.3.1. Indirekte Immunfluoreszenz Eine Suspension von Bordetella pertussis in 0,85 % Natriumchloridlösung wird auf maskierte Glasobjektträger getropft, luftgetrocknet und mit Aceton fixiert. Patientenseren werden vorverdünnt und in den Verdünnungen 1:32 und 1:128 aufgetropft. Die Inkubationszeit beträgt für den IgG-Test 30 Minuten bei 37 °C, für den IgM-Test 2 Stunden. Anschließend wird gespült und verdünntes fluoreszinmarkiertes antihuman-IgG bzw. -IgM-Konjugat aufgetropft. Nach 30-minütiger Inkubation erfolgt die Auswertung mittels eines UV-Mikroskopes, wobei Titer von > 1:32 als positiv bewertet werden. 8.3.2. Enzymimmunologische Verfahren (ELISA) Verwendet wird ein RIDASCREEN ® Bordetella IgG und IgM Test (78). Bei diesem Test handelt es sich um ein Enzymimmunoassay zum semiquantitativen Nachweis von IgG bzw. IgM Antikörpern gegen Bordetella pertussis in humanem Serum. Testdurchführung: 1. Mikrotiterplatte und Reagenzien auf Raumtemperatur (20 - 25° C ) bringen 2. 1 : 10 Verdünnung des Waschpuffers mit destilliertem Wasser 3. 1 : 100 Verdünnung der Serumproben mit dem Probenpuffer 4. Ausreichende Anzahl an Kavitäten für Blank, Standardkontrolle (in Doppelbestimmung), Negativkontrolle in Proben in den Rahmen stecken 5. Position A 1 (Blank) bleibt bei der ersten Inkubation leer. 100 µl Standardkontrolle, Negativkontrolle bzw. Probe in die Mikrotiterplatte pipettieren 6. Platte abdecken; 30 Minuten Inkubation bei 37° C 7. Mikrotiterplatte entleeren; anschließend 4 mal mit 300 µl verdünntem Waschpuffer waschen 8. 100 µl Konjugat in alle Kavitäten einschließlich A 1 geben 9. Platte abdecken; 30 Minuten Inkubation bei 37 ° C 10. Mikrotiterplatte entleeren; anschließend 4 mal mit 300 µl verdünntem Waschpuffer waschen 11. 100 µl Substrat in alle Kavitäten einschließlich A 1 geben 12. Platte abdecken; 30 Minuten Inkubation bei 37° C 13. Zugabe von 100 µl Stopp-Reagenz 14. photometrische Messung bei 450/620 nm 49 Auswertung: Die Auswertung des Tests in U/ml kann auf drei unterschiedliche Arten durchgeführt werden. 1. Auswertung mittels beiliegender Standardkurve: Aus dem gemessenen Mittelwert der Standardkontrolle und dessen Sollwert wird der Korrekturfaktor E gemessen. Der chargenabhängige Sollwert ist auf dem beiliegenden Datenblatt vermerkt. F= Sollwert der Standardkontrolle Extinktionsmittelwert der Standardkontrolle Mit dem Faktor F werden die Messwerte der Proben multipliziert. Mit diesen korrigierten Werten wird dann der entsprechende U/ml-Wert in der Standardkurve abgelesen. 2. Auswertung mittels beiliegender Wertetabelle; Der Mittelwert der Standardkontrolle bestimmt in der Wertetabelle die Spalte, die für die aktuelle Messung gültig ist. In der Spalte wird der gemessene OD-Wert der Probe dem passenden Wertebereich zugeordnet und danach ganz links in der Tabelle der U/ml-Wert abgelesen. 3. Mathematisch mittels 4-Parameter-Methode: Die Werte (A-D) für die Berechnung in U/ml nach der 4-Parameter-Methode sind auf dem beiliegenden Datenblatt vermerkt. Bewertung der ermittelten U/ml: RIDASCREEN ® Bordetella IgG : negativ <14,0U/ml grenzwertig 14,0-18,0U/ml Positiv >18,0 U/ml RIDASCREEN ® Bordetella IgM : negativ <11,0U/ml grenzwertig 11,0-17,0U/ml Positiv >17,0U/ml 50 8.3.3. Direkte Immunfluoreszenz Dies ist eine Methode zum Nachweis von Bordetellenantigen im Nasopharyngealsekret. Nasopharyngealabstrichtupfer werden auf einen Objektträger ausgestrichen und eventuell vorhandenes Bordetellenantigen wird mittels fluoreszin-markierter Antikörper unter dem Fluoreszenzmikroskop nachgewiesen.. Leider gibt es viele falsch negative und falsch positive Ergebnisse (79). Die Schnelligkeit der Methode ist bestechend. Ein weiterer Vorteil liegt in der Möglichkeit, auch abgestorbene Bordetellen nachweisen zu können. Es sollte jedoch immer neben der direkten Immunfluoreszenz ein gleichzeitiger Versuch einer Anzüchtung unternommen werden. 8.4. Polymerase-Kettenreaktion ( PCR ) Ein entscheidendes Problem bei der Untersuchung der Pertussis ist das Fehlen einer sensitiven und schnellen Laboratoriumsdiagnostik, um die Krankheit zu diagnostizieren, insbesondere wenn milde oder atypische klinische Symptome vorhanden sind. Für die Frühdiagnostik ist die Erregeranzüchtung die sicherste Methode. Jedoch ist zu bedenken, dass Bordetella pertussis ein schwer anzüchtbares Bakterium ist, wodurch die Sensitivität sinkt. Es wurde berichtet, dass die Isolierungsrate zwischen 60 % und 6 % variiert, abhängig vom Stadium der Erkrankung (119). Die Polymerase-Kettenreaktion ist in einer großen Anzahl von Studien benutzt worden, um Bordetella pertussis kulturell und serologisch nachzuweisen (4, 15, 74, 141). Die PCR lässt sich als hochempfindliches Verfahren zum Nachweis spezifischer Nukleinsäureabschnitte einsetzen (21,27). Mit Hilfe der Polymerase-Kettenreaktion kann heute eine bestimmte bekannte Sequenz im Reagenzglas mit der DNA-Polymerase enzymatisch vermehrt werden, um sie nachzuweisen oder direkt zu sequenzieren. Man benötigt dazu lediglich eine Kopie des gewünschten Gens. Neben einer DNA-abhängigen DNA-Polymerase benötigt man synthetische DNA- Oligonukleotide, die als Startermoleküle für die Enzymreaktion dienen - sog. „Primer“ -und vier Desoxyribonukleosidtriphospate. Viele virale Erreger besitzen als genetisches Material RNA. In diesen Fällen muß eine RNA-abhängige Transkriptase – die reverse Transkriptase – einer DNAPolymerase die RNA-Sequenzen in komplementäre DNA-Stränge umschreiben. Bei der Auswahl der Sequenzen beider Primer ist darauf zu achten, dass sie komplementär zu gegenüber liegenden DNA-Strängen der Zielsequenz liegen. Ferner sollten sie den zu 51 vervielfältigenden Bereich flankieren und die Richtung der neu synthetisierten Moleküle sollte gegenläufig sein. Hieraus ergibt sich, dass die Nukleinsäuresequenzen der flankierenden Bereiche des nachzuweisenden DNA-Bereiches bekannt sein müssen. In hohem Überschuss werden dem Reaktionsansatz DNA-Polymerase, Primer, und Desoxyribonukleosidtriphospate zugegeben. Im ersten Reaktionsschritt des Zyklus geschieht mittels thermischer Denaturierung die Trennung der Nukleinsäure-Doppelstränge in Einzelstränge. Anschließendes Abkühlen ermöglicht die Anlagerung des Primers und die anschließende DNA-Synthese. Dieser Zyklus wird in der PCR 20 - 40 Mal wiederholt, bis sich eine exponentielle Vermehrung der Zielsequenz durch Mangel an Primer und freiem Enzym begrenzt. Im Idealfall verdoppelt sich in jedem Zyklus die Zielsequenz. Die Syntheseprodukte dienen als Zielsequenz nachfolgender Synthesen, wodurch es zu einer exponentiellen Vermehrung von Syntheseprodukten kommt (21, 27). Bezogen auf Bordetella pertussis wählte man diejenigen Sequenzen aus, die eine wiederholte Insertionssequenz haben, als spezifische PCR-Ziele, wie das Adenylatcyclasetoxingen (4,15, 74, 141). Die PCR wurde benutzt, um die 191-bp-Sequenz des Pertussis-ToxinPromoters zu vermehren, wie von Houard berichtet wurde (21). Diese Sequenz korrespondiert mit einer DNA-Region, die enthalten ist in allen Arten von Bordetella pertussis, beinhaltet aber eine Vielzahl von Mutationen in den beiden anderen verwandten Arten Bordetella parapertussis und Bordetella bronchiseptica . Die Methode der PCR ist wichtig zum Nachweis von Krankheitserregern, wenn diese nur sehr wenige Zellen befallen. Sie erlaubt den Nachweis eines Befalls von einer in hunderttausend Zellen. Andererseits liegt in der hohen Sensitivität auch ein Nachteil der Methode. Sie ist so empfindlich, dass auch die kleinste Verunreinigung des Materials bei der Aufarbeitung falsch positive Ergebnisse liefert. Eine 1995 anerkannte Studie aus den Niederlanden (187) berichtet über die Zuverlässigkeit der Methode der PCR zum Nachweis von Bordetella pertussis und Bordetella parapertussis in Kultur und Serologie. Die Anzahl der Proben, die PCR- positiv sind, sind um das 2,4fache höher als die positiven Kulturproben. In den durch Serologie diagnostizierten Fällen, ist die Sensitivität der PCR und der Kultur abhängig von der Dauer der Erkrankung und dem Alter der Erkrankten, wobei die Sensitivität mit fortschreitendem Alter und bei fortgeschrittenem Krankheitsverlauf sinkt. Mittlerweile wird die PCR als hochempfindliche Methode für die klinische Routinediagnostik des Keuchhustens empfohlen. Diese Methode gehört in die Hände vom erfahrenen und qualifizierten Laborspezialisten. Zudem sollten alle PCR-Laboratorien, die Routinediagnostik betreiben, verpflichtet werden, an Ringversuchen teilzunehmen (165). 52 8.5. Radiologische Diagnostik Eine Thorax-Röntgen-Aufnahme zeigt bei schwerer Erkrankung eine Lungenblähung und das sogenannte "lange Dreieck", das durch Verbreiterung und Verdichtung der Hili in Form langer Streifenzeichnung nach kranial und kaudal entsteht (100). Im Fall der Pertussispneumonie bestehen klinisch die allgemeinen Symptome der Pneumonie. Röntgenologisch erfolgt die Bestätigung der Diagnose (105). Die nur spärliche Literatur, die zu diesem Thema existiert, muss interpretiert werden als Mangel an Bedeutung bei der Pertussis. 53 9. Kasuistik Im nachfolgenden kasuistischen Teil der Arbeit werden in Kurzform die Krankengeschichten von insgesamt 487 Patienten wiedergegeben. Dabei handelt es sich um 446 Patienten – überwiegend Klein- und Vorschulkinder -, die wegen ihres lang anhaltenden und/oder anfallsartigen Hustens in einer Kölner kinderärztlichen Praxis vorgestellt wurden. Die restlichen 41 Patienten – vorwiegend Säuglinge – wurden aus gleichem Grunde im Kinderkrankenhaus der Stadt Köln stationär behandelt. Einschlusskriterium für die Studie war ein anamnestisch angegebener oder vom Untersucher gehörter, anfallsartig auftretender stakkatoförmiger Husten. Die 446 in der kinderärztlichen Praxis beobachteten Fälle rekrutieren sich aus einer retrospektiven Gruppe von 348 Kindern (Studie A) und einer prospektiven Gruppe von 98 Kindern (Studie B). Die 41 im Kinderkrankenhaus der Stadt Köln behandelten Kinder wurden einer eigenen Gruppe zugeordnet (Studie C). Die Diagnose eines Keuchhustens als Ursache des oben genannten Hustens wurde dann gestellt, wenn mindestens eines der folgenden Kriterien erfüllt wurde: a) bei einem Geschwisterkind die Erkrankung zweifelsfrei nachgewiesen war, b) die Diagnose durch eine bakteriologische Untersuchung (Kultur, Immunfluoreszenztest, Polymerasekettenreaktion ) gesichert war, c) die Lymphozytenzahl im peripheren Blut den von Kleihauer (99) für gesunde Kinder angegebenen, altersabhängigen 95%-Bereich überschritt, d) die Antikörperkonstellation im Serum typisch für eine kürzlich erworbene Infektion war. Die Diagnose eines Pertussis-Syndroms wurde gestellt, wenn Bordetella pertussis als Erreger ausgeschlossen oder nicht nachgewiesen wurde, ein anderer Keim als Verursacher festgestellt wurde oder die ätiologische Klärung aus den schon genannten Gründen nicht gelang. 54 Die bakteriologischen und serologischen Untersuchungen wurden durchgeführt: a) im Hygiene Institut der Kölner Universität (Studien A und B), b) im Labor Dres. Wisplinghoff und Kollegen, Classen-Kappelmann-Str. 24, 50931 Köln (Studien A und B), c) im Labor Dr. Laser und Kollegen, An der Wachsfabrik 25, 50996 Köln (Studien A und B), d) im Labor der Städtischen Krankenanstalten, Ostmerheimer Str. 200, 51109 Köln-Merheim (Studie C). e) von Herrn Dr. Wirsing von König Institut für Hygiene und Laboratoriumsmedizin Städtische Krankenanstaltem, Lutherplatz 40, 4150 Krefeld (Studien A und B) Die hämatologischen Untersuchungen wurden ausgeführt im Praxislabor der kinderärztlichen Praxis Priv.-Doz. Dr. Terheggen, Hohenzollernring 14, 50672 Köln, (Studien A und B), im Labor des Kinderkrankenhauses der Stadt Köln, Amsterdamer Str. 59, 50735 Köln sowie im Labor der Städtischen Krankenanstalten Ostmerheimer Str. 200, 51109 Köln (Studie C). Methodik Für die bakteriologischen Untersuchungen im Hygiene Institut der Universität wurde für die Untersuchung auf Bordetella pertussis als Transportmedium Amies-Medium mit Holzkohlezusatz verwendet, als Nährboden Ragan-Lowe-Medium oder Holzkohlemedium mit Pferdeblutzusatz und Cephalexin. Für dieselbe Untersuchung benötigte das Labor Dres. Wisplinghoff und Kollegen sowie das Labor Dr. Laser und Kollegen ebenfalls Amies Transportmedium und Regan-Lowe-Medium. Die direkte Immunfluoreszenz erfolgte nach oben erklärter Methode. Die Untersuchung auf Pertussisantikörper erfolgte im Labor Dres. Wisplinghoff und Kollegen mitels ELISA der Firma Labsystems, Helsinki über Flow, Virotech. Das methodische Vorgehen von Dr. Wirsing von König entsprach den Angaben in seinen eigenen Publikationen (52, 184, 86). Die hämatologischen Untersuchungen in der Kinderärztlichen Praxis Priv.-Doz. Dr. Terheggen wurden mit dem QBC-Gerät der Firma Becton u. Dickinson durchgeführt. Im Labor des Kinderkrankenhauses wurden sie mit einem Hitachi-Gerät 902 CD 1300 und 3500 der Firma Abbott. durchgeführt, im Labor der Städtischen Krankenanstalten mit einem Gerät der Firma Abbott namens CD 3500. 55 Kasuistik 9.1. Studie A: Retrospektive Studie in einer kinderärztlichen Praxis in Köln 1 Patient Vorgeschichte klin. Befund am 15.10.90 hämatolog. Befund am 15.10.90 bakteriolog. Befund serolog. Befund am 30.10.90 Diagnose Verlauf 2 Patient Vorgeschichte klin. Befund am 23.07.90 hämatolog. Befund am 23.07.90 bakteriolog. Befund am 23.07.90 serolog. Befund Diagnose 3 Patient Vorgeschichte klin. Befund am 30.06.93 am 24.08.93 hämatolog. Befund am 22.07.93 bakteriolog. Befund am 24.08.93 serolog. Befund am 24.08.93 Diagnose A.D., geb. 22.01.84 Seit einer Woche anfallsartiger Husten. Rhinopharyngitis mit vorwiegend weißlicher Sekretion, Laryngotracheitis CRP 6,7 mg/l, Leukocyten 9100/ul, Granulocyten 5187/ul, Lymphocyten 3913/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Am 05.11.90 Hustenanfälle abnehmender Tendenz. A.S., geb. 16.11.86 Seit zwei Monaten ständiger Husten. Am Vortag des Praxisbesuches Zunahme des Hustens und Fieber bis 39,6 °C. Eine Woche später unveränderter Husten, jetzt pertussiform mit 5 Anfällen/Tag 3/Nacht. Tracheobronchitis CRP 10,4 mg/l, Leukocyten 8600/ul, Granulocyten 6364/ul, Lymphocyten 2236/ul Nachweis von Hämophilus influenzae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Hämophilus influenzae A.R., geb. 25.09.82 Am 30.06.93 und 01.07.93 Fieber bis 39,8 °C und bellender Husten. Am 05.07.93 erneut Fieber von 38,4 C. In den folgenden Wochen anhaltender pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Bronchopneumonie dorsobasal und lateral links BKS 10/ mm n.W., Leukocyten 7100/ul, Granulocyten 1775/ul, Lymphocyten 5325/ul Kultureller Nachweis von Staph. aureus Legionella-AK neg., Mykoplasmen-AK neg., Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: < 1:40 Pertussis-Syndrom ohne Erregernachweis 56 4 Patient Vorgeschichte klin. Befund am 05.07.93 hämatolog. Befund am 22.07.93 bakteriolog. Befund am 12.07.93 am 03.09.93 serolog. Befund Diagnose 5 Patient Vorgeschichte klin. Befund am 27.11.92 hämatolog. Befund am 27.11.92 bakteriolog. Befund serolog. Befund am 02.12.92 Diagnose 6 Patient Vorgeschichte klin. Befund am 08.12.90 hämatolog. Befund am 08.12.90 bakteriolog. Befund serolog. Befund am 18.12.90 Diagnose A.A., geb. 06.02.92, Bruder von A.R. Pertussiformer Husten seit fünf Tagen mit 5 - 6 Anfällen/Tag und 2 - 3 Anfällen/Nacht. unauffällig Leukocyten 6500/ul, Granulocyten 40%, Lymphocyten 3900/ul IFT -Bordetella pertussis: neg. IFT -Bordetella pertussis: neg. nicht erhoben Pertussis-Syndrom ohne Erregernachweis A.Z., geb. 05.05.91 Seit drei Monaten quälender, teils produktiver, anfallsartiger Husten.Am 27.11.92 berichtet die Mutter über pertussiformen Husten mit 10 Anfällen/Tag und 3 - 4/Nacht. unauffällig Leukocyten 10800/ul, Granulocyten 5724/ul, Lymphocyten 5076/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis A.D., geb. 25.06.83 Seit zehn Tagen pertussisformer vorwiegend nächtlicher Husten. unauffällig CRP 2,3 mg/l, Leukocyten 10100/ul, Granulocyten 5656/ul, Lymphocyten 4444/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 57 7 Patient Vorgeschichte klin. Befund am 19.10.92 hämatolog. Befund am 19.10.92 bakteriolog. Befund am 19.10.92 serolog. Befund am 19.10.92 Diagnose 8 Patient Vorgeschichte klin. Befund am 23.12.86 hämatolog. Befund am 23.12.86 bakteriolog. Befund serolog. Befund Diagnose 9 Patient Vorgeschichte klin. Befund am 27.08.91 hämatolog. Befund bakteriolog. Befund serolog. Befund am 27.08.91 Diagnose 10 Patient Vorgeschichte klin. Befund am 16.08.91 hämatolog. Befund bakteriolog. Befund serolog. Befund am 16.08.91 Diagnose A.J., geb. 07.05.87 Seit fünf Wochen pertussiformer Husten. Tracheobronchitis CRP 2,4 mg/l, Leukocyten 12400/ul, Granulocyten 6076/ul, Lymphocyten 6324/ul Nachweis von Hämophilus influenzae, Pneumokokken und Moraxella catharrhalis im Nasen-Rachen-Abstrich Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom bei Nachweis von Hämophilus influenzae, Pneumokokken und Moraxella catharrhalis A.D., geb. 10.09.85 Bei der Vorstellung am 23.12.86 seit einer Woche pertussiformer Husten mit 4 - 5 mittelschweren Anfällen/Tag und weiteren 4 - 5 Anfällen/Nacht. Rhinopharyngitis Leukocyten 13500/ul, Granulocyten 4860/ul, Lymphocyten 8640/ul nicht erhoben nicht erhoben Pertussis Syndrom ohne Erregernachweis A.T., geb. 26.08.86 Seit vier Tagen pertussiformer Husten. Pertussis-Inkubation durch die Schwester am 16.08.91 Pharyngotonsillitis, Laryngotracheitis nicht erhoben nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis A.M., geb. 01.04.85 Seit drei Wochen pertussiformer Husten. unauffällig nicht erhoben nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 58 11 Patient Vorgeschichte klin. Befund am 03.02.92 hämatolog. Befund am 03.02.92 bakteriolog. Befund am 07.02.92 serolog. Befund am 07.02.92 Diagnose 12 Patient Vorgeschichte Stunden. klin. Befund am 26.01.90 hämatolog. Befund am 26.01.90 am 06.02.90 serolog. Befund bakteriolog. Befund am 06.02.90 Diagnose A.K., geb.28.01.80 Anhaltender pertussiformer Husten. Bekanntes hyperreagibles Bronchialsystem. Pharyngotonsillitis, Sinusitis BSG 41/ mm n.W. Nachweis von Pneumokokken im Nasen-Rachen-Abstrich KBR auf Adenoviren:< 1:20 : neg. KBR auf Influenzaviren A 1: 1: 4: neg. A 2: 1:40:pos. B: 1:10:neg. KBR auf Parainfluenzaviren 1: 1: 5:neg. 3: 1:40:pos. Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG:>1:40:pos Pertussis-Syndrom bei Nachweis von Pneumokokken, Influenzaviren Typ A2 und Parainfluenzaviren Typ 3 A.A., geb.05.06.85 Seit drei Wochen Husten, danach hustenfreies Intervall und erneut pertussiformer Husten seit einer Woche mit 10 Anfällen in 24 Rhinopharyngitis, Laryngotracheitis BKS 8/ mm n.W., Leukocyten 9200/ul, Granulocyten 5612/ul, Lymphocyten 3588/ul BKS 10/ mm n.W., Leukocyten 12300/ul, Granulocyten 3444/ul, Lymphocyten 8856/ul nicht erhoben IFT- Bordetella pertussis-IgG : pos. IFT- Bordetella pertussis-IgM : pos. Pertussis 59 13 Patient Vorgeschichte klin. Befund am 15.02.93 am 26.02.93 hämatolog. Befund am 19.02.93 am 25.02.93 bakteriolog. Befund am 19.02.93 am 26.02.93 Diagnose 14 Patient Vorgeschichte klin. Befund am 15.02.93 am 26.02.93 hämatolog. Befund am 15.02.93 am 04.03.93 bakteriolog. Befund serolog. Befund am 04.03.93 Diagnose 15 Patient Vorgeschichte klin. Befund am 31.07.85 am 05.08.85 hämatolog. Befund am 05.08.85 bakteriolog. Befund serolog. Befund am 07.08.85 Diagnose A.J., geb. 27.06.90, Bruder von A.A. Seit einer Woche pertussiformer Husten mit anschließendem Erbrechen und gelegentlicher Zyanose. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis BKS 5/ mm n.W., Leukocyten 5000/ul, Granulocyten 240/ul, Lymphocyten 2600/ul Leukocyten 3800/ul, Granulocyten 1292/ul, Lymphocyten 2508/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich Bordetella pertussis-IgM: > 1:40: pos. Bordetella pertussis-IgG:pos. Pertussis und Nachweis von Moraxella catharrhalis A.T., geb. 22.08.88, Bruder von A.A. und A.J. Seit 5 Tagen pertussiformer Husten. Fieber bis 39 °C. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis CRP 103,8 mg/l, Leukocyten 13700/ul, Granulocyten 8700/ul, Lymphocyten 2466/ul CRP 13,5 mg/l, Leukocyten 5000/ul, Granulocyten 2200/ul, Lymphocyten 2800/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis A.C., geb. 20.05.81 Seit vier Wochen pertussiformer Husten mit über Stunden dauernden Hustenanfälllen. unauffällig unaufällig BKS 2/4 mm n.W., Leukocyten 7800/ul, Granulocyten 4056/ul, Lymphocyten 3744/ul nicht erhoben KBR auf Parainfluenzaviren 1: <1:5 : neg.; 2: <1:5 : neg. 3: <1:5 : neg. KBR auf Adenoviren: <1:5 : neg. Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis 60 16 Patient Vorgeschichte klin. Befund am 18.02.87 am 22.02.87 am 16.03.87 am 18.03.87 hämatolog. Befund am 16.03.87 bakteriolog. Befund serolog. Befund Diagnose 17 Patient Vorgeschichte Anfällen/Nacht. klin. Befund am 14.10.88 am 04.11.88 am 23.01.89 hämatolog. Befund am 04.01.89 bakteriolog. Befund serolog. Befund am 23.10.89 Diagnose 18 Patient Vorgeschichte klin. Befund am 23.01.89 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose A.S., geb. 09.01.84,Bruder von A.C. Zunehmend , pertussiformer Husten abnehmender Tendenz mit einer Anfallsfrequenz von 20 Anfällen / 24 Stunden. unauffällig Rhinopharyngitis, Laryngotracheitis Pneumonie apikal links Pneumonie rückläufig, erheblich bronchit. über der linken Lunge BKS 16/32 mm n.W., Leukocyten 7500/ul, Granulocyten 1575/ul, Lymphocyten 5925/ul nicht erhoben nicht erhoben Pneumonie links, Pertussis-Syndrom ohne Erregernachweis B.I., geb. 16.04.84 Vor drei Wochen mögliche Pertussis-Inkubation. Seit einer Woche pertussiformer Husten mit 5 - 7 Anfällen/Tag und 1 - 2 unauffällig unauffällig Rhinopharyngitis BKS 20/40 mm n.W., Leukocyten 5400/ul, Granulocyten 3402/ul, Lymphocyten 1998/ul nicht erhoben Bordetella pertussis-IgG:> 1:20 :pos. Bordetella pertussis-IgM:< 1:20 :neg. Pertussis-Syndrom ohne Erregernachweis B.D., geb. 23.08.85, Bruder von B.I. Seit drei Wochen produktiver, anfallsartiger Husten. Rhinopharyngitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 61 19 Patient Vorgeschichte klin. Befund am 27.02.90 am 08.03.90 hämatolog. Befund am 27.02.90 bakteriolog. Befund serolog. Befund Diagnose 20 Patient Vorgeschichte Anfällen. klin. Befund am 21.03.91 am 11.04.91 hämatolog. Befund am 08.03.91 bakteriolog. Befund serolog. Befunnd Diagnose 21 Patient Vorgeschichte klin. Befund am 19.10.92 am 06.11.92 hämatolog. Befund am 26.10.92 bakteriolog. Befund am 31-.10.92 serolog. Befund am 06.11.92 Diagnose B.T., geb. 14.11.85 Seit zehn Tagen pertussiformer Husten. Pharyngotonsillitis, Tracheobronchitis Pharyngotonsillitis, Tracheobronchitis CRP 2,5 mg/l, Leukocyten 17500/ul, Granulocyten 8750/ul, Lymphocyten 8750/ul nicht erhoben nicht erhoben Pertussis, hämatologischer Befund spricht für eine Pertussis B.J.-S., geb. 25.03.88 Seit drei Wochen pertussiformer Husten mit vorwiegend nächtlichen Rhinopharyngitis, Tracheobronchitis, Pharyngotonsillitis BKS 11/ mm n.W., Leukocyten 3500/ul, Granulocyten 2205/ul, Lymphocyten 1295/ul nicht erhoben Bordetella pertussis-IgM: pos Pertussis B.A.-D., geb. 22.04.90 Seit 2 Wochen pertussiformer Husten mit wenig leichten Anfällen/Tag und 5 schweren Anfällen zum Teil mit anschließendem Erbrechen in der Nacht. Rhinopharyngitis Pharyngotonsillitis BKS 30/ mm n.W., Leukocyten 9800/ul, Granulocyten 2842/ul, Lymphocyten 6958/ul Kein Nachweis von Bordetella pertussis im Nasen-Rachen-Abstrich ( Kultur und FT) Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 62 22 Patient Vorgeschichte klin. Befund am 28.05.90 am 01.06.90 am 17.07.90 hämatolog. Befund am 28.05.90 bakteriolog. Befund am 17.07.90 am 09.07.90 Diagnose 23 Patient Vorgeschichte klin. Befund am 17.08.93 am 23.08.93 hämatolog. Befund am 17.08.93 bakteriolog. Befund am 17.08.93 serolog. Befund am 17.08.93 Diagnose v.B.Y., geb 23.08.88 Seit einer Woche vorwiegend nächtlicher pertussiformer Husten. Pharyngotonsillitis, Laryngotracheitis Pharyngotomsillitis Rhinopharyngitis CRP 2,5 mg/l, Leukocyten 7300/ul, Granulocyten 1679/ul, Lymphocyten 5621/ul Kein Nachweis von Bordetella pertussis und A-Streptokokken im Nasen-Rachen-Abstrich Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich IFT- Bordetella pertussis-IgM: neg. IFT- Bordetella pertussis-IgG: neg. Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis B.-A., F., geb. 09.06.88 Zunehmend pertussiformer Husten. Pharyngotonsillitis, obstr. Bronchitis Pharyngotonsillitis, Tracheobronchitis BKS 7/ mm n.W., CRP 2,6 mg/l, Leukocyten 10000/ul, Granulocyten 6300/ul, Lymphocyten 3700/ul Kein Nachweis von Bordetella pertussis in Kultur und FT KBR auf Adenoviren: 1:10 : neg. Influenzaviren A: 1:5 : neg. B:1:5: neg Parainfluenzaviren 1:<1:5: neg. 3:<1:5: neg. Mykoplasmen :neg. RS-Viren:<1:10 : neg. Pertussis-Syndrom ohne Erregernachweis 63 24 Patient Vorgeschichte klin. Befund am 14.06.91 am 06.07.91 am 10.07.91 hämatolog. Befund am 06.07.91 bakteriolog. Befund serolog. Befund Diagnose Verlauf 25 Patient Vorgeschichte klin. Befund am 06.06.91 hämatolog. Befund am 06.06.91 bakteriolog. Befund serolog. Befund am 06.06.91 Diagnose 26 Patient Vorgeschichte klin. Befund am 05.12.91 hämatolog. Befund bakteriolog. Befund am 10.12.91 serolog. Befund Diagnose B.N., beg. 05.10.89 Seit zehn Tagen pertussiformer Husten mit 10 mittelschweren Anfällen/Tag und 4/Nacht. unauffällig Rhinopharyngitis Rhinopharyngitis, Tracheobronchitis BKS 10/ mm.W., Leukocyten 13700/ul Granulocyten 3836/ul, Lymphocyten 9864/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Im Verlauf Hustenanfälle zunehmender Häufigkeit mit sehr kurzen apnoischen Phasen. B.M., geb. 24.04.87 Seit fünf Tagen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis BKS 6/ mm n.W., Leukocyten 12600/ul, Granulocyten 8820/ul, Lymphocyten 3780/ul Kein Nachweis von A-Streptokokken im Schnelltest. Pertussis-Syndrom ohne Erregernachweis B.P.-C., geb. 13.12.87 Seit vier Tagen pertussiformer Husten mit 8 - 10 Hustenanfällen täglich. unauffällig nicht erhoben Nachweis von Hämophilus influenzae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Hämophilus influenzae 64 27 Patient Vorgeschichte klin. Befund am 09.01.92 am 18.01.92 am 27.01.92 hämatolog. Befund am 30.01.92 bakteriolog. Befund serolog. Befund am 10.01.92 Diagnose 28 Patient Vorgeschichte klin. Befund am 13.03.90 am 23.03.90 am 29.03.90 hämatolog. Befund am23.03.90 bakteriolog. Befund serolog. Befund am 30.03.90 Diagnose 29 Patient Vorgeschichte klin. Befund am 18.11.93 hämatolog. Befund am 18.11.93 bakteriolog. Befund am 18.11.93 serolog. Befund Diagnose B.T., geb.16.01.86 Seit drei Wochen zunehmend anfallsartiger Husten mit 10 Anfällen am Tag und 5/Nacht. unauffällig Rhinopharyngitis, Tracheobronchitis Tracheobronchitis BKS 2/ mm n.W., Leukocyten 7400/ul, Granulocyten 3256/ul, Lymphocyten 4144/ul IFT-Bordetella pertussis:pos Bordetella pertussis-IgG:< 1:40 :neg. Bordetella pertussis-IgM:schwach pos. Pertussis B.J., geb. 17.05.84 Seit einer Woche zunehmend anfallsartiger Husten mit 4 - 6 Anfällen/Tag Rhinosinusitis Tracheobronchitis Rhinopharyngitis BKS 14/ mm n.W., Leukocyten 9700/ul, Granulocyten 3104/ul, Lymphocyten 6596/ul IFT- Bordetella pertussis: pos. Bordetella pertussis-IgG:< 1:40 :neg. Bordetella pertussis-IgM:schwach pos. Pertussis B.D., geb. 03.10.82 Seit vier Tagen pertussiformer Husten, seit 2 Tagen Fieber bis 38,8°C. Rhinopharyngitis Leukocyten 8200/ul, Granulocyten 6068/ul, Lymphocyten 2132/ul Nachweis von Moraxella catharrhalis im Nasen-RachenAbstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis 65 30 Patient Vorgeschichte klin. Befund am 10.04.87 am 15.04.87 RG. am 30.04.87 hämatolog. Befund am 30.04.87 bakteriolog. Befund serolog. Befund am 30.04.87 Diagnose 31 Patient Vorgeschichte klin. Befund am 17.03.87 am 28.03.87 hämatolog. Befund am 30.04.87 bakteriolog. Befund serolog. Befund am 30.04.87 Diagnose 32 Patient Vorgeschichte klin. Befund am 11.12.89 hämatolog. Befund am 11.12.89 bakteriolog. Befund 15.12.89 serolog. Befund am 11.12.89 Diagnose B.D., geb. 03.10.82 Fieber bis 39°C bei zunehmend pertussiformem Husten. 10 schwere Anfälle in 24 Stunden Bronchopneumonie db. links Bronchopneumonie db. links rückläufig, vorwiegend bronchitische Rhinopharyngitis BKS 13/26, Leukocyten 6600/ul, Granulocyten 2244/ul, Lymphocyten 4356/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis mit Pneumonie B.D., geb. 02.12.80, Schwester von B.D. Seit einer Woche pertussiformer Husten. Pertussis-Inkubation im Kindergarten. Pharyngotonsillitis, Bronchitis unauffällig BKS 5/13 mm n.W., Leukocyten 15300/ul, Granulocyten 8109/ul, Lymphocyten 7191/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis B.J.-K., geb. 17.03.86 Seit drei Wochen pertussiformer Husten zunehmender Tendenz, vorwiegend nachts. Rhinopharyngitis, Sinusitis BKS 10/25 mm n.W., Leukocyten 7500/ul, Granulocyten 4500/ul, Lymphocyten 3000/ul Nachweis von Hämophilus influenzae Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom bei Nachweis von Hämophilus influenzae 66 33 Patient Vorgeschichte klin. Befund am 25.10.91 hämatolog. Befund am 25.10.91 bakteriolog. Befund am 03.11.91 serolog. Befund Diagnose 34 Patient Vorgeschichte klin. Befund am 31.07.91 am 15.08.91 hämatolog. Befund am 31.07.91 bakteriolog. Befund sereolog. Befund Diagnose Verlauf 35 Patient Vorgeschichte klin. Befund am 13.02.93 hämatolog. Befund am 16.02.93 bakteriolog. Befund serolog. Befund am 16.02.93 Diagnose B.F., geb. 07.03.88 Seit einer Woche produktiver Husten, vorwiegend nachts. Rhinopharyngitis, Laryngotracheitis,Sinusitis BKS 19/ mm n.W., Leukocyten 9000/ul, Granulocyten 4680/ul, Lymphocyten 4320/ul Nachweis von Moraxella catharrhalis nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis B.C., geb. 17.01.91 Pertussis-Inkubation vor zehn Tagen. Seit fünf Tagen anfallsartiger Husten mit 4 Anfällen/Tag und 8/Nacht zum Teil mit anschließendem Erbrechen. Mundsoor, sonst internistisch unauffällig unauffällig BKS 6/ mm n.W., Leukocyten 9600/ul, Granulocyten 3675/ul, Lymphocyten 5952/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Ab dem 04.08.91 10 - 12 mittelschwere Anfälle/Tag und 8 - 10/Nacht. v.B., A., geb. 01.08.89 Seit drei Wochen zum Teil anfallsartiger Husten ohne Fieber. Tracheobronchitis CRP 3,6 mg/l, BKS 5/ mm n.W., Leukocyten 8800/ul, Granulocyten 4576/ul, Lymphocyten 4224/ul nicht erhoben BordetelLa pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis 67 36 Patient Vorgeschichte nachts. klin. Befund am 05.03.90 am 19.04.90 am 24.04.90 am 09.05.90 hämatolog. Befund am 05.03.90 Am 20.04.90 bakteriolog. Befund am 05.03.90 Diagnose Verlauf 37 Patient Vorgeschichte klin. Befund am 01.08.91 bakteriolog. Befund serolog. Befund am 06.08.91 Diagnose Verlauf 38 Patient Vorgeschichte klin. Befund am 13.08.91 hämatolog. Befund bakteriolog. Befund serolog. Befund 13.08.91 Diagnose B.H., geb. 09.10.88 Seit zehn Tagen zunehmend pertussiformer Husten vorwiegend Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis, Bronchopneumonie db. links Restbronchitis db. links unauffällig BKS 10/ mm n.W., Leukocyten 21300/ul, Granulocyten 4686/ul, Lymphocyten 16614/ul CRP 6,6 mg/l, Leukocyten 11700/ul, Granulocyten 4797/ul, Lymphocyten 6903/ul IFT-Bordetella pertussis: pos. Pneumonie bei Pertussis Zunächst unkomplizierte Pertussis mit 15 Anfällen/ 24 Stunden. Im verlauf Entwicklung einer Pneumonie li am 19.04. Entfieberung am 21.04. Weiterhin produktiver Husten bei Restpneumonie db. links. Am 09.05.90 ist das Kind infektfrei. B.D., geb. 01.03.86 Seit einer Woche pertussiformer Husten vorwiegend nachts. nicht erhoben nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Pertussis auch bei der Mutter serologisch nachgewiesen. B.S., geb. 31.08.87, Bruder von B.D. Seit einer Woche pertussiformer Husten. Pharyngitis nicht erhoben nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis 68 39 Patient Vorgeschichte klin. Befund am 10.03.87 hämatolog. Befund am 10.03.87 bakteriolog. Befund serolog. Befund Diagnose Verlauf 40 Patient Vorgeschichte Stunden. klin. Befund am 24.02.87 am 31.03.87 hämatolog. Befund am 24.02.87 bakteriolog. Befund serolog. Befund Diagnose 41 Patient Vorgeschichte klin. Befund am 24.04.90 hämatolog. Befund am 24.04.90 bakteriolog. Befund serolog. Befund am 26.04.90 Diagnose B.A.-M., geb. 21.03.85 Seit vier Tagen vorwiegend nächtliche Hustenanfälle, ca. 15/Tag. Rhinopharyngitis BKS 5/17 mm N.W., Leukocyten 10400/ul, Granulocyten 2662/ul, Lymphocyten 7738/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 03.04.87 deutliche Besserung insbesondere der Hustenanfälle. Am 27.04.87 ist die Pertussis weitestgehend abgeklungen. B.D., geb. 16.09.82 Seit einigen Tagen anfallsartiger Husten mit 6 - 8 Hustenanfällen in 24 Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Otitis media rechts BKS 23/41 mm n.W., Leukocyten 15200/ul, Granulocyten 5928/ul, Lymphocyten 9272/ul nicht erhoben nicht erhoben Pertussis, hämatologischer Befund spricht für eine Pertussis B.Y., geb. 12.04.84 Seit drei Wochen anfallsartiger Husten. unauffällig BKS 9/ mm n.W., Leukocyten 11600/ul, Granulocyten 6380/ul, Lymphocyten 5220/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis 69 42 Patient Vorgeschichte klin. Befund am 05.03.90 am 16.05.90 hämatolog. Befund am 05.03.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf 43 Patient Vorgeschichte klin. Befund am 26.04.91 am 03.05.91 hämatolog. Befund am 26.04.91 bakteriolog. Befund serolog. Befund Diagnose 44 Patient Vorgeschichte klin. Befund am 25.09.92 hämatolog. Befund am 25.09.92 bakteriolog. Befund serolog. Befund Diagnose B.T., geb. 01.02.86 Zunehmend pertussiforme Hustenanfälle mit 6 - 7 schweren Hustenanfällen nachts und 2 - 3 Anfällen/Tag. Rhinopharyngitis, Tracheobronchitis, Sinusitis maxillaris rechts Rhinopharyngitis, Laryngotracheitis, Otitis media rechts BKS 20/ mm n.W., Leukocyten 15200/ul, Granulocyten 7144/ul, Lymphocyten 8056/ul nicht erhoben nicht erhoben Pertussis, hämatologischer Befund spricht für eine Pertussis Am 18.05.90 deutliche Besserung der Hustenanfälle. B.I.-A., geb. 13.06.89 Seit drei Wochen anfallsartiger Husten. Rezidivierend Fieber bis 39°C. Pharyngtonsillitis, unauffällig CRP 2,3 mg/l, Leukocyten 9300/ul, Granulocyten 3348/ul, Lymphocyten 5952/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis B.P., geb. 13.06.84 Zunehmend anfallsatiger Husten, vorwiegend nachts. Bekannte multiple Allergien u. a. auf Gräser, Roggen, Birke, Katzen-Epithel, Hundeschuppen. Pharyngotonsillitis, Rhinitis BKS 5/ mm n.W., Leukocyten 6200/ul, Granulocyten 3038/ul, Lymphocyten 3162/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 70 45 Patient Vorgeschichte 3/Nacht. klin. Befund am 02.12.88 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 46 Patient Vogeschichte tagsüber. klin. Befund am 10.11.92 am 15.11.92 am 03.12.92 am 10.01.93 hämatolog. Befund am 10.11.92 am 10.01.93 bakteriolog. Befund serolg. Befund am 01.12.92 Diagnose 47 Patient Vorgeschichte klin. Befund am 26.08.92 am 08.09.92 hämatolog. Befund bakteriolog. Befund am 01.09.92 serolog. Befund am 26.08.92 am 08.09.92 Diagnose B.I., geb. 13.11.89 Seit einer Woche pertussiformer Husten mit 10 Anfällen/Tag und Rhinopharyngitis, Sinusitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis B.L.A., geb. 13.11.89 Seit zehn Tagen zunehmend pertussiformer Husten vorwiegend Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis Pharyngotonsillitis Pharyngotonsiliitis BKS 8/ mm n.W., Leukocyten 9200/ul, Granulocyten 5152/ul; Lymphocyten 4048/ul CRP 5,0 mg/l, Leukocyten 8600/ul, Granulocyten 6020/ul, Lymphocyten 2580/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis B.,A.-K., geb. 12.05.84 Seit zwei Wochen Husten und Schnupfen ohne Fieber. Rhinopharyngitis, Tracheobronchitis, Sinusitis Rhinopharyngitis nicht erhoben Nachweis von Hämophilus influenzae im Nasen-Rachen-Abstrich KBR auf Mykoplasmen: neg. KBR auf Adenoviren: neg. KBR auf Parainfluenzaviren Typ 1 - 3:neg. Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis bei Nachweis von Hämophilus influenzae 71 48 Patient Vorgeschichte klin. Befund am 13.11.92 hämatolog. Befund bakteriolog. Befund am 16.11.92 serolog. Befund Diagnose 49 Patient Vorgeschichte klin. Befund am 27.07.92 hämatolog. Befund bakteriolog. Befund serolog. Befund am 28.08.92 Diagnose 50 Patient Vorgeschichte klin. Befund am 12.08.91 am 19.08.91 hämatolog. Befund am 12.08.91 bakeriolog. Befund serolog. Befund Diagnose 51 Patient Vorgeschichte klin. Befund am 12.08.91 am 19.08.91 hämatolog. Befund am 12.08.91 bakteriolog. Befund serolog. Befund Diagnose B.C., geb. 24.06.90 Seit wenigen Tagen pertussiformer Husten. Rhinopharyngitis nicht erhoben Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis B.F., geb. 01.01.86 Anhaltend pertussiformer Husten. Rhinosinusitis, Tracheobronchitis nicht erhoben IFT-Bordetella pertussis: pos. Bordetella pertussis-IgG: pos Bordetella pertussis-.IgM: pos Pertussis B.A., geb. 21.03.84 Seit 16 Tagen pertussiformer Husten, vorwiegend nächtlich. Seit acht Tagen Therapie mit Ampicillin. Pharyngotonsillitis, Laryngotracheobronchitis Pharyngotonsillitis CRP 2,5 mg/l, Leukocyten 9300/ul, Granulocyten 3813/ul, Lymphocyten 5487/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis B.J., geb. 21.03.84, Bruder von B.A. Seit fünf Tagen Husten, zunehmend anfallsartig. Pharyngotonsillitis, Laryngotracheitis Pharyngotonsillitis CRP 2,5 mg/l, Leukocyten 11500/ul, Granuloycen 6440/ul, Lymphocyten 5060/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 72 52 Patient Vorgeschichte klin. Befund am 21.04.90 am 27.04.90 hämatolog. Befund am 27.04.90 bakteriolog. Befund serolog. Befund am 27.04.90 Diagnose 53 Patient Vorgeschichte klin. Befund am 01.08.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 54 Patient Vorgeschichte klin. Befund am 26.11.90 am 10.12.90 hämatolog. Befund am 26.11.90 bakteriolog. Befund serolog. Befund am 10.12.90 Diagnose C.D., geb. 23.03.86 Seit vier Wochen pertussiformer Husten. Pharyngotonsillitis, Tracheobronchitis Pharyngotonsillitis, Tracheobronchitis BKS 2/ mm n.W., Leukocyten 13600/ul, Granulocyten 8568/ul, Lymphocyten 5032/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis C.D.-O., geb. 03.01.88 Seit drei Wochen zunehemend anfallsartiger Husten. Pharyngotonsillitis, Tracheobronchitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis C.P.-M., geb. 26.04.84 Seit einer Woche pertussiformer Husten zunehmender Tendenz, vorwiegend nächtlich. Pharyngotonsillitis tonsilläre Hyperplasie, chron. Tonsillitis BKS 10/ mm n.W., Leukocyten 9400/ul, Granulocyten 4888/ul, Lymphocyten 4512/ul nicht erhoben Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis 73 55 Patient Vorgeschichte klin. Befund am 14.11.91 am 26.11.91 am 10.12.91 hämatolog. Befund am 14.11.91 am 10.12.91 bakteriolog. Befund serolog. Befund Diagnose 56 Patient Vorgeschichte klin. Befund am 22.05.90 hämatolog. Befund am 22.05.90 bakteriolog. Befund serolog. Befund Diagnose 57 Patient Vorgeschichte klin. Befund am 19.02.91 am 22.02.91 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf D.S., geb. 12.10.87 Seit drei Tagen zunehmend pertussiformer Husten. In der letzten Nacht anfallsartig mit Atemnot. Rhinopharyngitis, Tracheobronchitis Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis BKS 15/ mm n. W., Leukocyten 4800/ul, Granulocyten 2640/ul, Lymphocyten 2160/ul BKS 20/ mm n.W., Leukocyten 9000/ul, Granulocyten 6120/ul, Lymphocyten 2880/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis D.N., geb. 10.05.85 Seit einer Woche pertussiformer Husten. Pharyngotonsillitis, Rhinosinusitis, adenoide und tonsilläre Hyperplasie BKS 13/ mm n.W., Leukocyten 6400/ul, Granulocyten 3200/ul, Lymphocyten 3200/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis D.L., geb. 06.10.87 Seit drei Tagen zunehmend pertussiformer Husten. Pharyngotonsillitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 21.02. und 22.02.91 Fieber bis 38,6 °C. Unveränderter Husten mit gelb-grünlichem Auswurf. Am 25.02.91 ist der produktive Husten rückläufig. 74 58 Patient Vorgeschichte klin. Befund am 17.09.90 am 15.10.90 am 22.10.90 hämatolog. Befund am 15.10.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf 59 Patient Vorgeschichte klin. Befund am 25.01.91 am 04.02.91 hämatolog. Befund am 22.01.91 bakteriolog. Befund serolog. Befund Diagnose 60 Patient Vorgeschichte klin. Befund am 04.05.93 am 07.06.93 am 26.06.93 hämatolog. Befund am 04.05.93 bakteriolog. Befund am 04.05.93 serolog. Befund am 07.06.93 Diagnose D.D., geb. 01.11.86 Seit drei Tagen Husten und Fieber bis 38,3 °C. Pertussis-Inkubation im Kindergarten. Gelegentliches Erbrechen nach den Hustenanfällen. Rhinopharyngitis, Laryngotracheitis Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis, Otitis media links BKS 8/ mm n.W., Leukocyten 8400/ul, Granulocyten 3444/ul, Lymphocyten 4956/ul nicht erhoben nicht erhoben Pertussis- Syndrom ohne Erregernachweis Im Verlauf zunehmend pertussiformer Husten mit 8 - 10 Hustenanfällen/Tag und 2 - 3/Nacht. D.-B.,L., geb. 05.08.88 Seit zwei Wochen zunehmend Husten, seit einer Woche pertussiform mit 10 Hustenanfällen/Tag und 2 - 4/Nacht. Am 22.01.91 wurde im Krankenhaus die Diagnose Pertussis gestellt. Pharyngotonsillitis Pharyngotonsillitis Leukocyten 19600/ul, Lymphocyten 10388/ul nicht erhoben nicht erhoben Pertussis, hämatologische Befund spricht für eine Pertussis D.M., geb. 11.08.91 Seit vier Tagen Husten ohne Fieber. Rhinopharyngitis, Laryngotracheitis unauffällig Rhinopharyngitis, Laryngotracheitis CRP 2,6 mg/l, Leukocyten 14600/ul, Granulocyten 3942/ul, Lymphocyten 10658/ul Nachweis von Staphylococcus aureus im Nasen-Rachen-Abstrich Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis 75 61 Patient Vorgeschichte klin. Befund am 26.03.92 hämatolog. Befund am 26.03.92 bakteriolog. Befund serolog. Befund am 26.03.92 Diagnose 62 Patient Vorgeschichte bis klin. Befund am 26.10.89 am 04.11.89 am 09.11.89 hämatolog. Befund am 09.11.89 bakteriolog. Befund serolog. Befund am 10.11.89 Diagnose 63 Patient Vorgeschichte klin. Befund am 06.11.91 am 13.11.91 am 23.11.91 hämatolog. Befund bakteriolog. Befund am 06.11.91 serolog. Befund Diagnose Verlauf D.N., geb. 24.10.88 Seit fünf Wochen Husten vor allem bei Belastung und nachts. Rhinopharyngitis, Tracheobronchitis BKS 5/ mm n.W., Leukocyten 7600/ul, Granulocyten 25847/ul, Lymphocyten 5016/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis D.J., geb. 29.09.86 Seit sieben Tagen pertussiformer Husten zunehmender Tendenz. Heute 38,4 ° C Fieber. Mögliche Pertussis-Inkubation. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis Pharyngotonsillitis, Leukocyten 7400/ul, Granulocyten 3034/ul, Lymphocyten 4366/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis D.D., geb. 30.01.90 Seit zwei Wochen zunehmend pertussiformer Husten. Pharyngotonsillitis unauffällig unauffällig nicht erhoben Kein Nachweis von Moraxella catharrhalis nicht erhoben Pertussis- Syndrom ohne Erregernachweis Im Verlauf zunehmend pertussiforme Hustenanfälle mit 3 - 4 Anfällen/Tag und 5 - 6/Nacht. 76 64 Patient Vorgeschichte klin. Befund am 06.08.90 am 10.08.90 am 23.08.90 hämatolog. Befund am 06.08.90 am 23.08.90 bakteriolog. Befund serolog. Befund Diagnose 65 Patient Vorgeschichte klin. Befund am 11.10.90 hämatolog. Befund am 11.10.90 D.D., geb. 07.11.89 Seit fünf Tagen pertussiformer Husten. Laryngotracheitis unauffällig unauffällig Leukocyten 19400/ul, Granulocyten 6014/ul, Lymphocyten 13386/ul Leukocyten 10200/ul, Granuloycten 8328/ul, Lymphocyten 1872/ul nicht erhoben nicht erhoben Pertussis, hämatologischer Befund spricht für Pertussis D.M., geb. 18.09.85 Seit 17 Tagen pertussiformer Husten, ohne Fieber. Rhinopharyngitis, Tracheobronchitis bakteriolog. Befund serolog. Befund Diagnose CRP 2,3 mg/l, Leukocyten 4800/ul, Granulocyten 2928/ul, Lymphocyten 1872/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 66 Patient D.D., geb. 30.01.90 Vorgeschichte klin. Befund am 08.04.88 am 11.04.88 am 23.04.88 am 05.05.88 hämatolog. Befund am 08.04.88 am 05.05.88 bakteriolog. Befund am 16.04.88 Diagnose Seit einer Woche zunehmend pertussiformer Husten mit 10 mittelschweren Hustenanfällen in 24 Stunden. Pharyngotonsillitis, Tracheobronchitis unauffällig unauffällig Tracheobronchitis BKS 8/17 mm n.W., Leukocyten 8500/ul, Granulocyten 5695/ul, Lymphocyten 2805/ul BKS 10/21 mm n.W. IFT-Bordetella pertussis: pos. Pertussis 77 67 Patient Vorgeschichte am 16.11.90 am 26.11.90 am 06.12.90 am 20.12.90 hämatolog. Befund am 16.11.90 bakteriolog. Befund serolog. Befund am 06.12.90 Diagnose Verlauf 68 Patient Vorgeschichte klin. Befund am 23.01.89 am 26.01.89 hämatolog. Befund am 26.01.89 bakteriolog. Befund serolog. Befund am 26.01.89 Diagnose 69 Patient Vorgeschichte Stunden. klin. Befund am 04.10.91 am 24.10.91 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose E.B., geb. 07.09.81 Seit fünf Tagen fast permanent Husten. Rhinopharyngitis, Laryngotracheitis unauffällig unauffällig unauffällig Leukocyten 10300/ul, Granulocyten 6180/ul, Lymphocyten 4120/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Im Verlauf 20 bis 25 schwere Hustenanfälle in 24 Stunden. Nach dem 20.12.90 abklingend. E.D., geb. 18.10.77 Zunehmender Husten pertussiformen Charakters. Sinusitis, Bronchitis Besserung des Sinubronchialen Syndroms BKS 5/15 mm n.W., Leukocyten 4000/ul, Granulocyten 1960/ul, Lymphocyten 2040/ul nicht erhoben Mykoplasmen-AK: neg. Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis E.M., geb. 12.04.87 Seit drei Wochen pertussiformer Husten mit 6 - 7 Hustenanfällen in 24 Pharyngotonsillitis, Laryngotracheitis Laryngotracheitis nicht erhoben nicht erhoben nicht erhoben Pertussis- Syndrom ohne Erregernachweis 78 70 Patient Vorgeschichte klin. Befund am 12.12.91 am 20.12.91 hämatolog. Befund serolog. Befund bakteriolog. Befund am 12.12.91 am 18.12.91 Diagnose Verlauf 71 Patient Vorgeschichte klin. Befund am 31.12.91 hämatolog. Befund am 31.12.91 bakteriolog. Befund serolog. Befund Diagnose 72 Patient Vorgeschichte klin. Befund am 31.12.91 am 05.01.92 hämatolog. Befund am 31.12.91 bakteriolog. Befund serolog. Befund Diagnose Verlauf E.M., geb. 01.08.87 Anfallsartiger Husten, vorwiegend tagsüber. Rhinopharyngitis, Laryngotracheitis, exsudative Tonsillitis unauffällig nicht erhoben nicht erhoben Nachweis von Hämophilus influenzae im Nasen-Rachen-Abstrich IFT-Bordetella pertussis-neg. IFT-Bordetella pertussis: neg. Pertussis-Syndrom bei Nachweis von Hämophilus influenzae Am 02.01.92 ist der pertussiforme Husten rückläufig. E.L., geb. 11.07.91 Seit fünf Tagen vorwiegend nächtlicher pertussiformer Husten. unauffällig Leukocyten 12000/ul, Granulocyten 5280/ul, Lymphocyten 6720/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Errgernachweis E.F., geb. 25.01.85, Schwester von E.L. Seit zwei Wochen Husten mit zunehmend anfallsartigem Charakter. Pharyngotonsillitis unauffällig BSG 5/ mm n.W., CRP 2,8 mg/l, Leukocyten 12400/ul, Granulocyten 6200/ul, Lymphocyten 6200/ul nicht erhoben nicht erhoben Pertussis, Infektion durch die Schwester Am 21.01.92 ist der Husten rückläufig und trocken bei ca. 10 Hustenanfällen in 24 Stunden. 79 73 Patient Vorgeschichte klin. Befund am 25.01.90 hämatolog. Befund am 25.01.90 bakteriolog. Befund serolog. Befund Diagnose 74 Patient Vorgeschichte klin. Befund am 31.10.92 am 09.11.92 am 21.11.92 am 24.11.92 hämatolog. Befund am 24.11.92 bakteriolog. Befund am 31.10.92 serolog. Befund am 28.11.92 Diagnose Verlauf 75 Patient Vorgeschichte Hustenanfälle. klin. Befund am 08.02.91 am 25.03.91 hämatolog. Befund am 08.02.91 bakteriolog. Befund serolog. Befund am 13.02.91 Diagnose E.R., geb. 14.01.85 Seit fünf Tagen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Leukocyten 5000/ul, Granulocyten 220/ul, Lymphocyten 2800/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis E.D., geb. 18.01.89, Schwester von E.R. Seit zwei Wochen zunehmend pertussiformer Husten mit 10 Anfällen/ 24 Stunden. Typisch pertussiformer Hustenanfall bei Entnahme des Nasen-Rachen-Abstriches. unauffällig Tracheobronchitis Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Pharyngotonsillitis Leukocyten 5300/ul, Granulocyten 1590/ul, Lymphocyten 3710/ul Kein Nachweis von Bordetella pertussis im Nasen-Rachen-Abstrich , IFT. neg. Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Am 20.11.92 zunehmender Husten und eitrige Sekretion aus der Nase. Hustenanfälle im Abstand von 10 Minuten und von 2 - 3 minütiger Dauer. Am 04.12.92 nur noch selten Hustenanfälle. E.B., geb. 13.08.82, Bruder von E.R.und E.D. Seit Dezember Husten. Zwischenzeitlich starke nächtliche Rachenrötung unauffällig BSG 17/ mm n.W., Leukocyten 8000/ul, Granulocyten 4800/ul, Lymphocyten 3200/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 80 76 Patient Vorgeschichte klin. Befund am 31.10.92 am 14.11.92 am 24.11.92 hämatolog. Befund am 24.11.92 bakteriolog. Befund serolog. Befund Diagnose Verlauf 77 Patient Vorgeschichte klin. Befund am 20.07.92 hämatolog. Befund am 27.07.92 am 03.08.92 bakteriolog. Befund serolog. Befund am 27.07.92 Diagnose 78 Patient Vorgeschichte klin. Befund am 12.12.91 hämatolog. Befund am 12.12.91 bakteriolog. Befund serolog. Befund am 13.12.91 Diagnose Verlauf E.B., geb. 13.08.82 Seit einer Woche pertussiformer Husten. Tracheobronchitis ventroapikal re. unauffällig Rhinopharyngitis, Pharyngotonsillitis Leukocyten 5300/ul, Granulocyten 2809/ul, Lymphocyten 2491/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis, Verdacht auf hyperreagibles Bronchialsystem Am 22.11.92 permanenter Reizhusten, der sich später lockerte. Pertussis-Syndrom mit 12 Anfällen/ 24 Stunden. V. a. hyperreagibles Bronchialsystem. E.S., geb. 20.06.88 Seit zwei Wochen pertussiformer Husten. Rhinopharyngitis, Tracheobronchitis BKS 13/ mm n.W., Leukocyten 4600/ul, Granulocyten 1840/ul, Lymphocyten 2760/ul CRP 24,9 mg/l, Leukocyten 6600/ul, Granulocyten 3168/ul, Lymphocyten 3432/ul nicht erhoben Bordetella pertussis-IgG: Titer 1:40 Bordetella pertussis-IgM: pos. Pertussis E.A., geb.24.03.87 Seit drei Wochen zunehmend anfallsartiger Husten. Rhinopharyngitis, Tracheobronchitis Leukocyten 6300/ul, Granulocyten 3087/ul, Lymphocyten 3213/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Am 19.12.91 Pertussis mit mittelschweren Anfällen, im Abstand von 25 Minuten auftretend. In der Nacht ca. 3 - 4 Anfälle, dabei keine Zyanose, keine Apnoe. 81 79 Patient Vorgeschichte klin. Befund am 22.06.92 am 02.07.92 hämatolog. Befund am 02.07.92 bakteriolog. Befund am 22.06.92 serolog. Befund Diagnose 80 Patient Vorgeschichte klin. Befund am 08.05.92 hämatolog. Befund am 08.05.92 bakteriolog. Befund serolog. Befund Diagnose 81 Patient Vorgeschichte klin. Befund am 19.02.91 hämatolog. Befund am 19.02.91 bakteriolog. Befund serolog.Befund am 26.02.91 Diagnose E.V., geb. 04.07.89 Seit vier Wochen pertussiformer Husten. unauffällig unauffällig Leukocyten 5500/ul, Granulocyten 1375/ul, Lymphocyten 4125/ul Nachweis von Hämophilus influenzae im NasenRachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Hämophilus influenzae E.S., geb. 09.09.87 Seit zwei Wochen Husten zunehmender Tendenz, seit wenigen Tagen auch anfallsartig. Rhinopharyngitis, Laryngottacheitis BKS 7/ mm n.W., Leukocyten 8000/ul, Granulocyten 4160/ul , Lymphocyten 3840/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis F.A., geb. 21.09.86 Seit zwei Wochen pertussiformer Husten vor allem nachts. Rhinopharyngitis, Sinusitis maxillaris links BKS 70/ , Leukocyten 10300/ul, Granulocyten 6077/ul, Lymphocyten 4223/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 82 82 Patient Vorgeschichte klin. Befund am 26.10.87 hämatolog. Befund am 26.10.87 bakteriolog. Befund serolog. Befund Diagnose Verlauf 83 Patient Vorgeschichte klin. Befund am 12.10.92 hämatolog. Befund am 12.10.92 bakteriolog. Befund serolog. Befund am 29.10.92 Diagnose 84 Patient Vorgeschichte klin. Befund am 03.04.87 hämatolog. Befund bakteriolog. Befund am 03.04.87 serolog. Befund Diagnose F.S., geb. 30.09.84 Seit vier Tagen vorwiegend nächtlicher pertussiformer Husten teilweise mit anschließendem Erbrechen. Rhinopharyngitis, Laryngotracheitis BKS 20/38, Leukocyten 16700/ul, Granulocyten 5511/ul, Lymphocyten 11189/ul nicht erhoben nicht erhoben Pertussis, hämatologischer Befund spricht für Pertussis Am 09.11.87 Pertussis im Stadium convulsivum mit 10 schweren Hustenanfällen/Nacht. Seit dem 21.11.87 erneute Zunahme des Hustens mit 10 schweren Hustenanfällen/Tag, 10/Nacht. F.A., geb. 12.02.81 Anhaltender pertussiformer Husten seit vier Tagen. unauffällig Leukocyten 8000/ul, Granulocyten 5040/ul, Lymphocyten 2960/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Mykoplasmen-Antikörper : neg. Pertussis-Syndrom ohne Erregernachweis F.A., geb. 29.08.82 Pertussisinkubation vor fünf Tagen. Seit einem Tag pertussiformer Husten. unauffällig nicht erhoben Nachweis von Hämophilus influenzae im N-R-A nicht erhoben Pertussis-Syndrom bei Nachweis von Hämophilus influenzae 83 85 Patient Vorgeschichte klin. Befund am 29.12.92 hämatolog. Befund am 29.12.92 bakteriolog. Befund serolog. Befund am 18.01.93 Diagnose 86 Patient Vorgeschichte klin. Befund am 24.05.91 am 14.06.91 hämatolog. Befund am 24.05.91 bakteriolog. Befund serolog. Befund am 14.06.91 Diagnose Verlauf 87 Patient Vorgeschichte klin. Befund am 21.10.91 am 11.11.91 hämatolog. Befund am 21.10.91 am 11.11.91 bakteriolog. Befund serolog. Befund Diagnose Verlauf F.L., geb. 20.08.89 Vor fünf Tagen für zwei Tage Fieber bis zu 39°C. Seit zwei Tagen Schnupfen und erneute Zunahme des vorher bestehenden Hustens. Rhinopharyngitis, Tracheobronchitis Leukocyten 5100/ul, Granulocyten 1989/ul, Lymphocyten 3111/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis F.L., geb. 24.05.86 Seit einer Woche pertussiformer Husten zunehmender Tendenz. Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis Leukocyten 10300/ul, Granulocyten 5665/ul, Lymphocyten 4635/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis Im Verlauf weiterhin anfallsartiger Husten mit rückläufiger Tendenz. F.R. geb. 18.08.87 Seit drei Tagen anfallsartiger vorwiegend nächtlicher Reizhusten mit 40 Hustenanfällen/24 Stunden. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis, Bronchopneumonie laterobasal links, Otitis media bds. Leukocyten 15100/ul, Granulocyten 6644/ul, Lymphocyten 8456/ul Leukocyten 16400/ul, Granulocyten 11316/ul, Lymphocyten 5084/ul, CRP 134,0 mg/l nicht erhoben nicht erhoben Pertussis, hämatologischer Befund spricht für eine Pertussis Pneumonie, Otitis media bds. Im Verlauf Abnahme der Hustenanfälle. Am 08.11.91 Pertussis im Stadium decrementi. Hierbei Fieber bis 40°C.Am 13.11.91 fieberfrei, keine Anzeichen einer Pneumonie, Hustenfrequenz rückläufig. 84 88 Patient Vorgeschichte klin. Befund am 13.02.89 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 89 Patient Vorgeschichte klin. Befund am 08.08.86 am 28.08.86 hämatolog. Befund am 08.08.86 bateriolog. Befund serolog. Befund am 28.08.86 Diagnose Verlauf 90 Patient Vorgeschichte klin. Befund am 22.09.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Frh.F.v.F., M., geb. 25.11.86 Seit fünf Tagen anfallsartiger Husten abnehmender Tendenz. Rhinopharyngitis, Laryngotracheitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis F.N., geb. 02.04.81 Seit vier Tagen anfallsartiger Husten mit 1 - 2 Hustenanfällen/ Nacht. Tracheobronchitis unauffällig Leukocyten 12200/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 01.09.86 noch vereinzelt Hustenanfälle. F.F., geb. 15.09.87 Seit zwei Wochen zunehmend anfallsartiger Husten. Pharyngotonsillitis, Tracheobronchitis nicht erhoben nicht erhoben nicht erhoben Pertussis- Syndrom ohne Erregernachweis 85 91 Patient Vorgeschichte klin. Befund am 27.08.90 am 17.09.90 hämatolog. Befund am 20.08.90 bakteriolog. Befund serolog. Befund am 28.09.90 Diagnose Verlauf 92 Patient Vorgeschichte klin. Befund am 20.08.90 am 17.09.90 hämatolog. Befund am 20.08.90 F.C., geb. 31.12.86 Seit einer Woche anfallsartiger Husten mit 1 Hustenanfall/ Tag und 2 Hustenfällen/Nacht. Rhinopharyngitis, Tracheobronchitis Pharyngotonsillitis Leukocyten 10800/ul, Granulocyten 7236/ul, Lymphocyten 3564/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 31.10.90 Pertussis im Stadium decrementi. F.C., geb. 08.12.84, Schwester von F.C. Seit neun Tagen anfallsartiger Husten mit 10 schweren Hustenanfällen/ 24 Stunden. Rhinopharyngitis, Tracheobronchitis Pharyngotonsillitis Leukocyten 10000/ul, Granulocyten 5100/ul, Lymphocyten 4900/ul bakteriolog. Befund am 21.09.90 Diagnose Verlauf IFT-Bordetella pertussis: pos. Pertussis Nach dem 21.09.00 Abnahme der Anfälle auf 8/24 Stunden. 93 Patient F.T., geb. 12.04.86 Vorgeschichte klin. Befund am 15.10.91 am 17.10.91 hämatolog. Befund am 15.10.91 am 17.10.91 bakteriolog. Befund serolog. Befund am 17.10.91 Diagnose Verlauf Seit drei Monaten anfallsartiger Husten, zeitweilig begleitet von einer Rotverfärbung des Gesichtes. Rhinopharyngitis, Rhinosinusitis Pharyngotonsillitis, Lymphadenitis colli Leukocyten 6100/ul, Granulocyten 2989/ul, Lymphocyten 3111/ul Leukocyten 13700/ul, Granulocyten 10138/ul, Lymphocyten 3562/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Fieber bis 38,9°C im Verlauf. Rasche Abnahme der Lymphknotenschwellung und des Hustens unter antibiotischer Therapie. 86 94 Patient Vorgeschichte wechselnder G.J.-K., geb. 12.07.87 Seit fünf Wochen permanent nächtliche anfallsartige Hustenanfälle Frequenz. klin. Befund am 07.01.91 hämatolog. Befund am 07.01.91 bakteriolog. Befund serolog. Befund am 08.01.91 Diagnose 95 Patient Vorgeschichte klin. Befund am 07.11.91 hämatolog. Befund am 07.11.91 bakteriolog. Befund serolog. Befund Diagnose 96 Patient Vorgeschichte klin. Befund am 15.02.90 am 21.02.90 hämatolog. Befund am 15.02.90 bakteriolog. Befund serolog. Befund am 21.02.90 Diagnose Verlauf Rhinopharyngitis, Tracheobronchitis, Sinusitis maxillaris Leukocyten 12000/ul, Granulocyten 45%, Lymphocyten 6600/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis G.Z., geb. 04.10.90 Seit vier Tagen zunehmend vorwiegend nächtliche Hustenanfälle zunehmenderTendenz. Anfallsartiger Hustencharakter. Rhinopharyngitis, Laryngo-Tracheobronchitis BKS 45/ mm n.W., Leukocyten 5000/ul, Granulocyten 2900/ul, Lymphocyten 2100/ul nicht erhoben nicht erhoben Pertussis- Syndrom ohne Erregernachweis G.T., geb. 15.10.84 Seit zwei Tagen zunehmende Hustenanfälle anfallsartigen Charakters. 2 Hustenanfälle/Tag, 2 - 5 Hustenanfälle/ Nacht. In der letzten Nacht 18 Hustenanfälle und Fieber bis 39°C. Rezidivierende Pneumonien in den letzten Jahren. Rhinopharyngitis Tracheobronchitis Leukocyten 9000/ul, Granulocyten 60%, Lymphocyten 3600/ul, CRP 4,5 mg/dl nicht erhoben Bordetella pertussis-IgM: pos Bordetella pertussis.IgG: pos. Pertussis Unter antibiotischer Therapie Fieberfreiheit nach zwei Tagen. Nach einer Woche 10 mittelschwere Hustenanfälle/24 Stunden. Bekanntes Asthma bronchiale und Syndrom der immotilen Zilien. 87 97 Patient Vorgeschichte klin. Befund am 27.04.87 hämatolog. Befund am 27.04.87 bakteriolog. Befund serolog. Befund Diagnose positiv) Verlauf 98 Patient Vorgeschichte klin. Befund am 13.11.92 hämatolog. Befund am 13.11.92 bakteriolog. Befund serolog. Befund am 01.12.92 Diagnose 99 Patient Vorgeschichte klin. Befund am 09.02 93 hämatolog. Befund am 09.01.93 bakteriolog. Befund serolog. Befund am 09.02.93 Diagnose G.A., geb. 28.07.85 Seit zwei Wochen pertussiformer Husten mit 2 - 3 Hustenanfällen tagsüber und 5 - 6 Hustenanfällen nachts. unauffällig Leukocyten 15200/ul nicht bekannt. nicht bekannt Pertussis, Diagnose wurde im Krankenhaus gestellt.(anamn. IFTNach zwei Wochen noch gelegentlich Husten. Therapie mit Monomycin seit dem 21.04. G.D., geb. 17.08.87 Seit zwei Wochen anfallsartiger Husten. unauffällig Leukocyten 11000/ul, Granulocyten 6380/ul, Lymphocyten 4620/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis G.D., geb. 17.08.87 Belastungsabhängige Hustenanfälle. Paukenerguss bds. sonst unauffällig BKS 15/ mm n. W., Leukocyten 7100/ul, Granulocyten 3408/ul, Lymphocyten 3692/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis 88 100 Patient Vorgeschichte klin. Befund" am 12.03.91 hämatolog. Befund am 10.03.91 bakteriolog. Befund serolog. Befund Diagnose Verlauf 101 Patient Vorgeschichte klin. Befund am 29.03.90 am 05.04.90 hämatolog. Befund am 29.03.90 bakteriolog. Befund serolog. Befund am 29.03.90 Diagnose Verlauf G.T., geb. 19.10.89 Seit 1 Woche anfallsartiger Husten vorwiegend ncchts. Kein Fieber. Pharylgotonsillitis, Laryngotracheitiq BSG 25/ mm n.W., Leukocyten 4000/ul, Granulocyten 1560/ul, Lymphocyten 2440/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Deutliche Besserung der Hustensymptomatik. Ferner Fieber bis 40°C bei Pharyngotonsillitis. Nach 2 Tagen Beschwerdefreiheit und vollständige Entfieberung. G.S., geb. 25.05.88 Seit 12 Tagen anfallsartiger Husten mit zunehmender Tendenz, vorwiegend nächtlich mit einer Anfallsfrequenz von 4 Hustenanfällen täglich und 7 Hustenanfällen nächtlich mit Erbrechen. Pharyngotonsillitis unauffällig BSG 20/ mm n. W., Leukozyten 12100/ul, Granulocyten 6050/ul, Lymphocyten 6050/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Nach 3 Wochen Pertussis im Stadium decrementi mit 4 Hustenanfällen täglich und 2 Hustenanfällen nächtlich. 89 102 Patient Vorgeschichte Anfallsfrequenz von G.R.-C., geb. 06.04.91 Seit 4 Tagen zunehmender anfallsartiger Husten mit einer 7 Hustenanfällen in 24 Stunden. Die Anzahl der Hustenstöße pro Anfall beträgt 8 - 20. Es besteht Fieber bis 38°C. klin. Befund am 09.05.92 am 14.05.92 am 26.05.92 hämatolog. Befund am 14.05.92 am 26.05.92 bakteriolog. Befund am 18.05.92 serolog. Befund am 26.05.92 Diagnose Verlauf 103 Patient Vorgeschichte klin. Befund am 03.01.91 hämatolog. befund (03.01.91) bakteriolog. Befund serolog. Befund (03.01.91) Diagnose 104 Patient Vorgeschichte klin. Befund am 23.11.89 hämatolog. Befund am 23.11.89 bakteriolog. Befund serolog. Befund Diagnose Rhinopharyngitis, Tracheobronchitis mit leicht gelblichem Auswurf. Rhinopharyngitis, Laryngotracheitis, Paukenerguss bds. Pharyngotonsillitis CRP 16,3 mg/l, Leukocyten 11600/ul, Granulocyten 4175/ul, Lymphocyten 7424/ul Leukocyten 15300/ul, Granulocyten 70387/ul, Lymphocyten 8262/ul Nachweis von Pneumokokken im Rachenabstrich. Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis bei zusätzlichem Nachweis von Pneumokokken Im weiteren Verlauf Entfieberung und Abnahme der Hustenanfälle. G.R., geb. 11.12.87 Seit 5 Tagen anfallsartiger Husten mit einer Anfallsfrequenz von 20 Hustenanfällen täglich. unauffälliger Untersuchungsbefund BSG 10/ mm n.W., Leukocyten 6600/ul, Granulocyten 54%, Lymphocyten 3036/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis G.G., geb. 25.01.83 Seit 3 Wochen anfallsartiger Husten. Seit 3 Tagen Fieber bis 39°C. Rhinopharyngitis BSG 20/45 mm n.W., CRP 6,2 mg/l, Leukocyten 10100/ul, Granulocyten 7171/ul, Lymphocyten 2929/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 90 105 Patient Vorgeschichte klin. Befund am 03.12.89 hämatolog. Befund am 19.12.89 bakteriolog. Befund serolog. Befund am 05.12.89 Diagnose Verlauf 106 Patient Vorgeschichte klin. Befund am 28.12.90 hämatolog. Befund am 28.12.90 bakteriolog. Befund serolog. Befund am 28.12.90 Dignose Verlauf G.H., geb. 27.04.84 Seit 4 Tagen anfallsartiger Husten. Seit 2 Tagen Nachweis eines mittelfleckigen Exanthems am gesamten Körper. Ferner eine Lymphknotenvergrößerung im linken Kieferwinkel, die druckdolent ist. Es besteht Fieber bis 38°C. exsudative Tonsillitis, stammbetontes Exanthem, Lymphknotenvergrößerung im linken Kieferwinkel. BSG 20/ mm n.W., Leukocyten 9000/ul, Granulocyten 3510/ul, Lymphocyten 5490/ul nicht erhoben Ebstein-Barr-Virus-IgM: pos. Ebstein-Barr-Virus-IgG: pos. Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: pos. Infektiöse Mononukleose, Pertussis-Syndrom ohne Erregernachweis, Arzneimittelexanthem. Rasche Entfieberung und deutlicher Rückgang des Exanthems bei persistierender Lymphknotenschwellung im linken Kieferwinkel. G.I., geb. 07.10.77 Seit drei Wochen anfallsartiger Husten. Es besteht kein Fieber. Rhinopharyngitis, Tracheobronchitis mit weißlichem Sputum BSG 5/ mm n.W., Leukocyten 4300/ul, Granulocyten 4300/ul Lymphocyten 2150/ul nicht erhoben Mykoplasmen-Antikörper: neg. Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Im weiteren Verlauf deutlicher Rückgang der Hustenanfälle. 107 Patient Vorgeschichte klin. Befund am 04.11.91 hämatolog. Befund am 04.11.91 bakteriolog. Befund am 04.11.91 serolog. Befund am 21.11.91 Diagnose G.E., geb. 29.12.87 Seit 1 Woche anfallsartiger Husten mit einer Anfallsfrequenz von 12 Hustenanfällen in 24/Stunden. Pertussis-Inkubation vor 14 Tagen. tonsilläre Hyperplasie BKS 20/ mm n.W., Leukocyten 7800/ul, Granulocyten 3276/ul Lymphocyten 4524/ul IFT-auf Bordetella pertussis: neg. Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 91 108 Patient Vorgeschichte klin. Befund am 16.01.89 hämatolog. befund am 16.01.89 bakteriolog. Befund serolog. Befund am 19.01.89 Diagnose 109 Patient Vorgeschichte klin. Befund am 29.03.90 am 03.05.90 hämatolog. Befund am 14.05.90 bakteriolog. Befund serolog. Befund am 17.05.90 Diagnose Verlauf Allgemeinbefindens. 110 Patient Vorgeschichte klin. Befund am 08.02.89 am 15.02.89 hämatolog. Befund am 10.02.89 bakteriolog. Befund serolog. Befund Diagnose Verlauf G.T., geb. 16.02.86 Seit drei Tagen anfallsartiger Husten mit einer Anfallsfrequenz von 6 Hustenanfällen in 24 Stunden. Es besteht Fieber bis 38,5°C. Rhinopharyngitis, Tracheobronchitis BSG 10/20 mm n.W., Leukocyten 7300/ul, Granulocyten 2482/ul, Lymphocyten 4818/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis G.I., geb. 08.03.85 Seit einer Woche zunehmend anfallsartiger Husten mit 10 - 12 Hustenanfällen/täglich, 2 - 3/nächtlich. Pharyngotonsillitis, Laryngotracheobronchitis Laryngotracheobronchitis mit vorwiegend eitrigem Sputum BSG 4/ mm n. W., Leukocyten 6700/ul, Granulocyten 3685/ul, Lymphocyten 3015/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis.IgM: pos. Pertussis Deutliche Abnahme der Hustenanfälle und Besserung des G.A.-V., geb. 05.05.85 Vorwiegend nächtlicher anfallsartiger Husten seit 19 Tagen. Rhinopharyngitis Tracheobronchitis BSG 4/10 mm n.W., Leukocyten 9000/ul, Granulocyten 2850/ul, Lymphocyten 3150/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 10.02. deutliche Zunahme der Hustenanfälle und Fieber bis 38,9°C. Ab dem 24.02. deutliche Abnahme der Hustenanfälle. 92 111 Patient Vorgeschichte klin. Befund am 10.08.91 am 26.08.91 hämatolog. Befund am 26.08.91 bakteriolog. Befund serolog. Befund am 30.08.91 Diagnose Verlauf 112 Patient Vorgeschichte klin. Befund am 02.08.90 hämatolog. Befund am 02.08.90 bakteriolog. Befund serolog. Befund Diagnose 113 Patient Vorgeschichte klin. Befund am 15.02.91 am 25.02.91 hämatolog. Befund am 15.02.91 bakteriolog. Befund serolog. Befund am 06.03.91 Diagnose Verlauf Anfallsfrequenz. G.A., geb. 12.03.87 Seit 2 Wochen anfallsartiger Husten mit eitrigem Auswurf. Am 09.08.91 Fieber bis 39°C. Bronchopneumonie links basal Rhinopharyngitis, Paukenerguss bds. BSG 5/ mm n.W., Leukocyten 8800/ul, Granulocyten 3960/ul, Lymphocyten 4840/ul nicht erhoben Bordetella pertussis.IgG: pos. Bordetella pertussis-IgM: pos. Pertussis-Pneumonie Bereits am 11.08.91 entfiebert. Weiterhin vorwiegend nächtlicher Husten. Nach dem 30.08.91 deutliche Besserung der Symptomatik mit ca. 3 Hustenanfällen/Nacht. G.E., geb. 11.08.88 Seit einer Woche pertussiformer Husten mit einer Anfallsfrequenz von 15 mittelschweren Hustenanfällen/24 Stunden. Rhinopharyngitis, Tracheobronchitis BSG 15/ mm n.W., Leukocyten 7900/ul, Granulocyten 3239/ul, Lymphocyten 4661/ul nicht erhoben nicht erhoben Pertussis- Syndrom ohne Erregernachweis G.C., geb. 02.08.86 Seit fünf Tagen anfallsartiger Husten mit einer Anfallsfrequenz von 10 Hustenanfällen/Tag, 5 Hustenanfällen/Nacht. Auffällig ist eine Rotverfärbung des Gesichtes während der Hustenanfälle. Tracheobronchitis Rhinopharyngitis, Laryngotracheitis, Conjunktivitis rechts BSG 15/ mm n. W., Leukocyten 116oo/ul, Granulocyten 4988/ul, Lymphocyten 6612/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Persistierender anfallsartiger Husten mit abnehmender 93 114 Patient Vorgeschichte klin. Befund am 14.03.91 am 07.05.91 hämatolog. Befund am 07.05.91 bakteriolog. Befund serolog. Befund am 14.03.91 Diagnose 115 Patient Vorgeschichte klin. Befund am 24.08.92 hämatolog. Befund am 24.08.92 bakteriolog. Befund serolog. Befund Diagnose 116 Patient Vorgeschichte klin. Befund am 10.10.88 hämatolog. Befund (10.10.88) bakteriolog. Befund serolog. Befund Diagnose Verlauf 117 Patient Vorgeschichte klin. Befund am 21.01.93 hämatolog. Befund am 27.01.93 bakteriolog. Befund serolog. Befund Diagnose G.J., geb 30.07.89, Schwester von G.C. Anfallsartiger Husten seit 14 Tagen. Fieber bis 38,5°C. Rhinopharyngitis Rhinopharyngitis, Tracheobronchitis CRP 8,4 mg/l, Leukocyten 117oo/ul, Granulocyten 6201/ul, Lymphocyten 5499/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis G.F., geb. 02.08.86 Seit zwei Wochen anfallsartiger Husten mit zunehmender Tendenz. Pharyngotonsillitis BSG 7/ mm n.W., Leukocyten 7600/ul, Granulocyten 5320/ul, Lymphocyten 2280/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis G.L., geb. 17.07.88 Seit zwei Wochen anfallsartiger, nächtlicher Husten mit Erbrechen. Tracheobronchitis BSG 6/13 mm n.W., Leukocyten 6500/ul, Granulocyten 3315/ul, Lymphocyten 3185/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Husten deutlich rückläufig und zunehmend produktiv. G.L., geb. 17.07.88 Seit einer Woche anfallsartiger Husten. Rhinopharyngitis, Tracheobronchitis mit eitrigem Auswurf BSG 12/ mm n.W., Leukocyten 7000/ul, Granulocyten 2380/ul, Lymphocyten 4620/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 94 118 Patient Vorgeschichte klin. Befund am 04.05.90 am 16.05.90 hämatolog. Befund am 04.05.90 bakteriolog. Befund serolog. Befund am 21.05.90 Diagnose Verlauf Belastung. 119 Patient Vorgeschichte Fieber bis G.A., geb. 14.10.85 Seit einer Woche anfallsartiger Husten, seit zwei Tagen Fieber >38,5°C. Seit drei Tagen Therapie mit Amoxicillin. Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis BSG 6/ mm n. W., Leukocyten 7200/ul, Granulocyten 4680/ul, Lymphocyten 2520/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Deutlicher Rückgang der Hustenanfälle, im Verlauf nur noch bei G.K., geb. 24.07.87 Seit 10 Tagen zunehmend anfallsartiger Husten. Seit dem 02.08. 92 40°C. klin. Befund am 06.08.92 am 13.08.92 hämatolog. Befund am 13.08.92 bakteriolog. Befund am 13.08.92 serolog. Befund am 13.08.92 Diagnose Verlauf 120 Patient Vorgeschichte klin. Befund am 19.09.91 hämatolog. Befund am 19.09.91 bakteriolog. Befund serolog. Befund Diagnose Rhinopharyngitis, Laryngotracheitis, Sinusitis maxillaris rechts Rhinopharyngitis, Tracheobronchitis mit eitrigem Auswurf. BSG 24/ mm n.W., Leukocyten 14300/ul, Granulocyten 9581/ul, Lymphocyten 4719/ul Hämophilus influenzae und Pneumokokken im Rachensekret; kein Nachweis von B. pertussis Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis bei zusätzlichem Nachweis von Pneumokokken und Haemophilus Influenzae Zunächst Zunahme der Hustensymptomatik bei produktivem Husten mit gelblichem Sekret. Nach 14 Tagen Besserung der Symptomatik und Beendigung der antibiotischen Therapie. H.S.B., geb. 09.03.83 Seit drei Wochen pertussiformer Husten mit zunehmender Tendenz. tonsilläre Hyperplasie BSG 5/ mm n.W., Leukocyten 5900/ul, Granulocyten 3599/ul, Lymphocyten 2301/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 95 121 Patient Vorgeschichte klin. Befund am 06.03.90 am 15.03.90 hämatolog. Befund am 05.03.90 bakteriolog. Befund serolog. Befund am 27.03.9 Diagnose Verlauf 122 Patient Vorgeschichte klin. Befund am 27.08.93 am 01.09.93 am 11.10.93 hämatolog. Befund am 27.08.93 am 11.10.93 bakteriolog. Befund am 11.10.93 serolog. Befund am 11.10.93 Diagnose H.S., geb. 05.03.86 Seit 2 Tagen anfallsartiger, vor allem nächtlicher Husten zunehmender Tendenz mit einer Anfallsfrequenz von 4 - 5 Hustenanfällen/Tag und 6 7 Hustenanfällen/Nacht. Pharyngotonsillitis Rhinopharyngitis, Tracheobronchitis BSG 14/ mm n.W., Leukocyten 9800/ul, Granulocyten 6076/ul, Lymphocyten 3724/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Im Verlauf nach serologischem Nachweis der Pertussis-Antikörper deutliche Abnahme der Hustenfrequenz. Am 16.03.90 wurde bei der Mutter serologisch eine frische Infektion mit Bordetella pertussis nachgewiesen. H.F., geb.19.09.89 Seit vier Wochen anfallsartiger vorwiegend nächtlicher Husten mit einer Anfallsfrequenz von 5 - 6 Hustenanfällen/Nacht. Rhinopharyngitis unauffälliger Untersuchungsbefund unauffälliger Untersuchungsbefund BSG 9/ mm n.W., Leukocyten 8900/ul, Granulocyten 5073/ul, Lymphocyten 3827/ul BSG 6/ mm n.W., Leukocyten 10000/ul, Granulocyten 6200/ul, Lymphocyten 3800/ul Bordetella pertussis-IFT: neg. Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 96 123 Patient Vorgeschichte klin. Befund am 11.11.91 am 02.12.91 hämatolog. Befund bakteriolog. Befund am 18.11.91 serolog. Befund Diagnose Verlauf 124 Patient Vorgeschichte klin. Befund am 21.01.91 hämatolog. Befund am 15.01.91 bakteriolog. Befund serolog. Befund am 15.01.91 Diagnose 125 Patient Vorgeschichte klin. Befund am 10.08.89 hämatolog. Befund am 10.08.89 bakteriolog. Befund serolog. Befund am 18.08.89 Diagnose H.N., geb. 04.06.87 Seit zwei Wochen pertussiformer Husten zunehmender Tendenz mit einer Hustenanfallsfrequenz von 12 Anfällen/Tag, 5 Anfällen/Nacht. Pharyngotonsillitis, Laryngotracheitis mit nicht produktivem Husten. Tracheobronchitis nicht erhoben . Im Nasen-Rachen-Abstrich Pneumokokken, Moraxella catarrhalis nicht erhoben Pertussis –Syndrom bei Nachweis von Pneumokokken und Moraxella catharrhalis Kurzfristige Zunahme der Hustenanfallsfrequenz mit 20 Anfällen/Tag, 4 Anfällen/ Nacht. H.C., geb.26.12.88 Seit 6 Wochen pertussiformer vorwiegend nächtlicher Husten. tonsilläre Hyperplasie BSG 3/ mm n.W., Leukocyten 7400/ul, Granulocyten 3256/ul, Lymphocyten 4144/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis H.H.-H., geb. 11.08.88 Seit 3 Wochen pertussiformer Husten mit einer Hustenanfallsfrequenz von 5 - 7 Anfällen/Tag, 2 Anfällen/Nacht. unauffälliger Untersuchungsbefund Leukocyten 14300/ul, Granulocyten 6864/ul, Lymphocyten 7436/ul nicht erhoben Bordetella parapertussis-IgM: pos. Bordetella parapertussis-IgG: pos. Parapertussis 97 126 Patient Vorgeschichte klin. Befund am 27.08.92 hämatolog. Befund am 27.08.92 bakteriolog. Befund am 31.08.92 serolog. Befund Diagnose Verlauf decrementi 127 Patient Vorgeschichte klin. Befund am 20.08.92 am 10.09.92 hämatolog. Befund am 20.08.92 bakteriolog. Befund am 20.08.92 serolog. Befund am 10.09.92 Diagnose Verlauf 128 Patient Vorgeschichte klin. Befund am 09.12.90 hämatolog. Befund bakteriolog. Befund serolog. Befund am 11.12.90 Diagnose H.F., geb. 06.12.88 Seit 5 Tagen pertussiformer Husten mit 20 Hustenanfällen/ 24 Stunden. Pharyngotonsillitis, Laryngotracheitis Leukocyten 6200/ul, Granulocyten 2356/ul, Lymphocyten 3844/ul Bordetella pertussis-IFT: neg. nicht erhoben Pertussis- Syndrom ohne Errgerenachweis Abnahme des anfallsartigen Hustens bei Pertussis im Stadium H.M., geb. 06.05.90, Bruder von H.F. Seit 10 Tagen anfallsartiger, wenig produktiver Husten mit mittelschweren Hustenanfällen in ca. 30-minütigen Abständen mit anschließendem Erbrechen. Rachenrötung sonst unauffälliger Befund Rhinopharyngitis, Tracheobronchitis BSG 24/ mm n.W., Leukocyten 18100/ul, Granulocyten 6516/ul, Lymphocyten 11584/ul Bordetella pertussis-IFT: neg. Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Im Verlauf Pertussis im Stadium decrementi mit einer Anfallsfrequenz von 2 - 3 Hustenanfällen/ 24 Stunden. Am 10.09.92 wurde bei der Mutter serologisch eine frische Infektion mit Bordetella pertussis nachgewiesen. H.O., geb. 24.04.80 Seit vier Wochen pertussiformer Husten zunehmender Frequenz mit einer Hustenanfallsfrequenz von 8 - 10 Hustenanfällen/ 24 Stunden. Pneumonie rechts basal nicht erhoben nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis-Pneumonie 98 129 Patient Vorgeschichte klin. Befund am 05.10.87 hämatolog. Befund am 05.10.87 bakteriolog. Befund serolog. Befund Diagnose 130 Patient Vorgeschichte klein. Befund am 31.01.92 hämatolog. Befund am 31.01.92 bakteriolog. Befund serolog. Befund Diagnose 131 Patient Vorgeschichte klin. Befund am 10.12.92 hämatolog. Befund am 10.12.92 bakteriolog. Befund serolog. Befund Diagnose 132 Patient Vorgeschichte klin. Befund am 23.04.93 hämatolog. Befund am 23.04.93 bakteriolog. Befund serolog. Befund Diagnose H.A., geb.07.02.83 Seit 4 Tagen anfallsartiger Husten zunehmender Tendenz mit 8 mittelschweren Hustenanfällen/24 Stunden. unauffälliger Untersuchungsbefund BSG 24/34 mm n.W., Leukocyten 11500/ul, Granulocyten 5520/ul, Lymphocyten 5980/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis H.K., geb. 23.05.90 Seit 7 Tagen zunehmend pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis BSG 8/mm n.W., Leukocyten 5800/ul, Granulocyten 1972/ul, Lymphocyten 3828/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis H.K., geb. 23.05.90 Seit 18 Tagen zunehmend pertussiformer Husten. Pharyngotonsillitis BSG 12 mm n.W., Leukocyten 9700/ul, Granulocyten 5917/ul, Lymphocyten 3786/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Errgernachweis H.B., geb. 19.06.90 Seit 14 Tagen zunehmend anfallsartiger Husten. Initial Fieber bis 38°C. Rhinopharyngitis BSG 15/ mm n.W., Leukocyten 8700/ul, Granulocyten 4263/ul, Lymphocyten 4437/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 99 133 Patient Vorgeschichte klin. Befund am 06.09.90 am 13.09.90 hämatolog. Befund am 13.09.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf 134 Patient Vorgeschichte Husten mit H.J., geb. 19.05.87 Pertussis-Inkubation vor 10 Tagen beim Bruder H. K.. Seit wenigen Tagen anfallsartiger Husten zunehmender Tendenz mit 6 - 7 Anfällen /Tag und 4 - 5 Anfällen/Nacht. Pharyngotonsillitis, Laryngotracheitis Pharyngotonsillitis BSG 3/ mm n.W., Leukocyten 5800/ul, Granulocyten 2378/ul, Lymphocyten 3422/ul nicht erhoben nicht erhoben Pertussis, Infektion durch den Bruder spricht für Pertussis Rasche Besserung der Symptomatik und Abnahme der Hustenfrequenz. H.K., geb 17.05.85, Bruder von H.J. Seit einer Woche zunehmend anfallsartiger vorwiegend nächtlicher 6 - 8 Hustenanfällen/Tag und 5 Hustenanfällen/Nacht. klin. Befund am 28.08.90 am 06.09.90 hämatolog. Befund am 28.08.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf 135 Patient Vorgeschichte klin. Befund am 24.01.91 hämatolog. Befund am 24,01.91 bakteriolog. Befund serolog. Befund am 24.01.91 Diagnose Rhinopharyngitis, Laryngotracheobronchitis Rhinopharyngitis BSG 14/ mm n.W., Leukocyten 13300/ul, Granulocyten 5586/ul, Lymphocyten 7714/ul nicht erhoben nicht erhoben Pertussis, hämatologischer Befund spricht für eine Pertussis Rückgang der Hustenattacken bei Pertussis im Stadium decrementi. H.A., geb. 19.04.81 Seit 3 Wochen pertussiformer Husten. Seit drei Tagen Zunahme des Hustens und Fieber bis 39°C. Rhinopharyngitis, Tracheobroncjitis, Bronchopneumonie db. linkq BSG 16/ mm n,W., Leukocyten 5500/ul, Gralulocyten 2860/ul, Lymphocyten 2640/ul, CRP 20,3 mg/l nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Mykoplasmen-KBR: neg. Pertussis-Pneumonie 100 136 Patient Vorgeschichte klin.Befund am 08.12.88 hämatolog.Befund am 08.12.88 bakteriolog. Befund serolog. Befund am 08.12.88 Diagnose 137 Patient Vorgeschichte klin. Befund am 11.10.88 hämatolog. Befund am 11.10.88 bakteriolog. Befund serolog. Befund am 02.11.88 Diagnose 138 Patient Vorgeschichte klin. Befund am 26.02.91 hämatolog. Befund am 26.02.91 bakteriolog. Befund serolog. Befund am 26.02.91 Diagnose H.L., geb. 20.11.79 Seit zwei Wochen anfallsartiger Husten. unauffälliger Untersuchungsbefund BSG 3/7 mm n.W., Leukocyten 9600/ul, Granulocyten 5952/ul, Lymphocyten 3648/ul nicht erhoben Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis H.K.-L., geb. 19.10.82 Seit 10 Tagen pertussiformer Husten vorwiegend abends, seit gestern mit anschließendem Erbrechen. Laryngotracheitis Leukocyten 10400/ul, Granulocyten 6760/ul, Lymphocyten 3640/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis H.A, geb. 14.02.85 Seit einer Woche pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Leukocyten 4100/ul, Granulocyten 1230/ul, Lymphocyten 2870/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis 101 139 Patient Vorgeschichte 5/Tag. klin. Befund am 08.08.89 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 140 Patient Vorgeschichte klin. Befund am 22.02.88 hämatolog. Befund am 22.02.88 bakteriolog. Befund serolog. Befund Diagnose 141 Patient Vorgeschichte klin. Befund am 13.02.91 am 15.02.91 hämatolog. Befund bakteriolog. Befund serolog. Befund am 15.02.91 Diagnose 142 Patient Vorgeschichte klin. Befund am 20.12.91 am 28.12.91 hämatolog. Befund bakteriolog. Befund am 23.12.91 serolog. Befund Diagnose H.S., geb. 27.09.87 Seit 12 Tagen anfallsartiger Husten mit 12 Hustenanfällen/Nacht und 4 - unauffälliger Untersuchungsbefund nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis H.L., geb. 15.11.83 Seit 1 Woche pertussiformer Husten. Rhinopharyngitis, Rhinosinusitis BSG 7/18 mm n.W., Leukocyten 16000/ul, Granulocyten 7840/ul, Lymphocyten 8160/ul nicht erhoben nicht erhoben Pertussis, der hämatologische Befund spricht für eine Pertussis H.T., geb. 30.10.86 Seit 3 Wochen anfallsartiger Husten zum Teil mit anschließendem Erbrechen.Seit gestern Fieber bis 39,2 °C. Rechtsseitige Ohrenschmerzen. Otitis media rechts, Paukenerguss links Rhinopharyngitis, Tracheobronchitis, Otitis media rechts nicht erhoben nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis IgM: pos. Pertussis H.L., geb. 21.01.90 Seit 1 Woche vor allem nächtliche, anfallsartige Hustenattacken. Kein Fieber. Rhinopharyngitis Rhinopharyngitis, Otitis media rechts nicht erhoben Nachweis von Pneumokokken im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Pneumokokken 102 143 Patient Vorgeschichte klin. Befund am 13.08.90 hämatolog. Befund am 13.08.90 bakteriolog. Befund serolog. Befund am 24.08.90 Diagnose Verlauf 144 Patient Vorgeschichte klin. Befund am 05.11.87 hämatolog. Befund (26.10.87) bakteriolog. Befund serolog. Befund (27.10.87) Diagnose 145 Patient Vorgeschichte klin. Befund am 03.01.89 hämatolog. Befund am 03.01.89 bakteriolog. Befund serolog. Befund Diagnose Verlauf J.D., geb. 27.08.85 Seit einer Woche pertussiformer Husten vor allem nachts mit einer Anfallsfrequenz von 5 - 6 Hustenanfällen/Tag und 3 Hustenanfällen/ Nacht. Rhinopharyngitis, Laryngotracheitis BSG 25/ mm n.W., Leukocyten 11200/ul, Granulocyten 6944/ul, Lymphocyten 4256/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: pos. Pertussis-Syndrom ohne Erregernachweis Deutliche Besserung der Hustensymptomatik. J.C., geb. 05.02.83 Seit 3 Wochen pertussiformer Husten. unauffälliger Untersuchungsbefund BSG 5/11 mm n.W., Leukocyten 11800/ul, nicht erhoben Bordetella pertussis-IgM: 1:10 Bordetella pertussis-IgG: 1:1250 Bordetella pertussis-IgA: 1:10 Pertussis J.M., geb. 27.04.84 Seit 8 Tagen pertussiformer Husten vorwiegend nachts und tagsüber bei Belastung. Pharyngotonsillitis, Tacheobronchitis BSG 10/25 mm n.W., CRP 12,7 mg/l, Leukocyten 11500/ul, Granulocyten 7935/ul, Lymphocyten 3565/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 30.01.89 Zunahme des pertussiformen Hustens mit Übergang in permanenten Reizhusten. 103 146 Patient Vorgeschichte klin. Befund am 22.12.88 am 09.01.89 hämatolog. Befund am 09.01.89 bakteriolog. Befund serolog. Befund am 09.01.89 Diagnose 147 Patient Vorgeschichte klin. Befund am 15.10.90 hämatolog. Befund am 15.10.90 bakteriolog. Befund serolog. Befund am 15.10.90 Diagnose 148 Patient Vorgeschichte klin. Befund am 09.03.93 hämatolog. Befund am 09.03.93 bakteriolog. Befund serolog. Befund am 09.03.93 Diagnose J.P., geb. 13.04.87, Schwester von J.M. Seit 1 Woche zunehmend pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis, Conjunktivitis Pharyngotonsillitis BSG 10/25 mm n.W., Leukocyten 10100/ul, Granulocyten 4747/ul, Lymphocyten 5353/ul nicht erhoben Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis J.P., geb. 02.07.83 Seit 3 Wochen pertussiformer Husten. Pharyngotonsillitis, bekannte Neurofibromatose BSG 5/ mm n.W., Leukocyten 6500/ul, Granulocyten 35100/ul, Lymphocyten 2990/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis J.L., geb. 02.12.90 Seit 1 Woche pertussiformer Husten. Rhinopharyngitis, BSG 17/ mm n.W., Leukocyten 6000/ul, Granulocyten 2040/ul, Lymphocyten 3960/ul nicht erhoben Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis 104 149 Patient Vorgeschichte hämatolog. Befund am 26.02.93 bakteriolog. Befund serolog. Befund am 26.02.93 Diagnose Verlauf 150 Patient Vorgeschichte klin. Befund am 23.12.91 hämatolog. Befund am 23.12.91 bakteriolog. Befund serolog. Befund am 23.12.91 Diagnose 151 Patient Vorgeschichte klin. Befund am 15.12 88 hämatolog. Befund am 15.12.88 bakteriolog. Befund am 30.12.88 serolog. Befund am 10.01.89 Diagnose Verlauf J.M.-C., geb. 02.01.87 Seit 3 Wochen zunehmend pertussiformer Husten mit einer Anfallsfrequenz von 10 Hustenanfällen/Tag und 4 Anfällen/Nacht. BSG 5/ mm n.W., Leukocyten 9500/ul, Granulocyten 3800/ul, Lymphocyten 5700/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Am 01.03.93 Pertussis im St. convulsivum mit 12 Anfällen/ Tag und 7 Hustenanfällen/Nacht. J.L., geb.29.04.90 Seit 4 Tagen pertussiformer Husten. Pertussisinkubation vor 10 Tagen. Pharyngotonsillitis CRP 2,5 mg/l, Leukocyten 8800/ul, Granulocyten 3344/ul,, Lymphocyten 5456/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis J.L.-V., geb. 23.04.84 Seit fünf Tagen pertussiformer Husten mit einer Anfallsfrequenz von 12 Hustenanfällen in 24 Stunden. Pharyngotonsillitis BSG 8/13 mm n.W., Leukocyten 11000/ul pos. Nachweis von A.-Streptokokken Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis, Pharyngotonsillitis bei Nachweis von A-Streptokokken Bis zum 30.12.88 Zunahme der Hustenanfälle. Am 10.01.89 besteht eine Hustenanfallsfrequenz von 4 - 5/Tag, 2/Nacht. 105 152 Patient Vorgeschichte Stunden. klin. Befund am 18.08.87 am 02.09.87 hämatolog. Befund am 18.08.87 bakteriolog. Befund serolog. Befund Diagnose 153 Patient Vorgeschichte Stunden. klin. Befund am 18.08.87 am 02.09.87 hämatolog. Befund am 18.08.87 bakteriolog. Befund serolog. Befund Diagnose 154 Patient Vorgeschichte klin. Befund am 26.06.90 am 17.08.90 hämatolog. Befund am 29.06.90 bakteriolog. Befund serolog. Befund Diagnose Verlau K.C., geb. 28.06.82 Pertussis seit fünf Wochen mit einer Anfallsfrequenz von 2 Anfällen/24 unauffällig unauffällig BSG 5/14 mm n.W., Leukocyten 6600/ul, Granulocyten 2970/ul, Lymphocyten 3630/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis K.A., geb. 12.05.84, Bruder von K.C. Pertussis seit vier Wochen mit einer Anfallsfrequenz von 12 Anfällen/24 unauffällig unauffällig BSG 17/34 mm n.W., Leukocyten 9600/ul, Granulocyten 2592/ul, Lymphocyten 7008/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis K.C., geb. 16.04.87 Seit vier Tagen pertussiformer Husten mit zunehmender Tendenz, vorwiegend nächtlich. Pharyngotonsillitis Rhinopharyngitis, stenosierende Laryngotracheitis CRP 5,6 mg/l, Leukocyten 10500/ul, Granulocyten 7980/ul, Lymphocyten 2520/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Zunächst Abnahme der Hustenanfallsfrequenz bis zu etwa 5 Hustenanfällen/24 Stunden. Mitte August dann erneute Zunahme der Hustenanfallsfrequenz mit bellendem Husten. 106 155 Patient Vorgeschichte klin. Befund am 17.09.90 am 18.10.90 am 19.11.90 hämatolog. Befund am 17.09.90 am 18.10.90 bakteriolog. Befund serolog. Befund am 18.10.90) Diagnose Verlauf 156 Patient Vorgeschichte klin. Befund am 10.10.89 am 26.11.89 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf Pertussis. 157 Patient Vorgeschichte klin. Befund am 04.10.89 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf Stunden. K.N., geb. 04.04.86 Seit zwei Wochen pertussiformer Husten. Unter Therapie mit Cephalexin keine Besserung der Symptomatik. Pharyngotonsillitis Rhinopharyngitis Rhinopharyngitis Leukocyten 5800/ul, Granulocyten 2378/ul, Lymphocyten 3422/ul BSG 5/ mm.n.W., Leukocyten 5200/ul, Granulocyten 2652/ul, Lymphocyten 2548/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Ab dem 15.10.90 Abnahme der Anfallsfrequenz bis 15 Hustenanfälle in 24 Stunden. Mitte November Pertussis im Stadium decrementi mit einer Hustenanfallsfrequenz von 3 - 4 in 24 Stunden. K.C., geb. 24.08.87 Seit drei Tagen nächtlicher vorwiegend anfallsartiger Husten mit einer Frequenz von 20 mittelschweren Hustenanfällen/24 Stunden. Rhinopharyngitis Pharyngotonsillitis nicht erhoben nicht erhoben nicht erhoben Pertussis; Infektion durch die Schwester Am 26.11.89 Fieber bis 40°C bei Pharyngotonsillitis bei abklingender K.S., geb. 02.05.83, Bruder von K.C. Anhaltender pertussiformer Husten nach Pertussis-Inkubation. unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch die Schwester Unkomplizierte Pertussis mit 6 - 8 mittelschweren Hustenanfällen/24 107 158 Patient Vorgeschichte klin. Befund am 16.10.89 am 02.11.89 hämatolog. Befund am 10.10.89 bakteriolog. Befund am 16.10.89 serolog. Befund am 23.10.89 Diagnose 159 Patient Vorgeschichte klin. Befund am 23.03.90 hämatolog. Befund am 23.03.90 bakteriolog. Befund serolog. Befund Diagnose 160 Patient Vorgeschichte klin. Befund am 22.05.90 am 30.05.90 hämatolog. Befund am 30.05.90 bakteriolog. Befund serolog. Befund am 30.05.90 Diagnose K.S., geb. 13.06.85, Schwester von K.S. und K.C. Seit drei Wochen anfallsartiger Husten mit anschließendem Erbrechen. Laryngotracheobronchitis, mit bronchitischem Befund dorso-basal links. unauffällig BSG 10/25 mm n.W., Leukocyten 6700/ul, Granulocyten 3149/ul, Lymphocyten 3551/ul Kein Nachweis pathologischer Keime im Nasen-Rachenabstrich Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis v.K.M., geb. 01.08.87 Vorwiegend nächtlicher, anfallsartiger Husten zunehmender Tendenz. Pharyngitis BSG 40/ mm n. W., Leukocyten 10600/ul, Granulocyten 4452/ul, Lymphocyten 6148/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis K.P., geb. 03.09.85 Seit zwei Wochen kontinuierlich zunehmender Husten jetzt anfallsartig mit einer Frequenz von 6/Tag, 8/Nacht. Rhinopharyngitis unauffällig Leukocyten 13000/ul, Granulocyten 2860/ul, Lymphocyten 10140/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis 108 161 Patient Vorgeschichte klin. Befund am 09.11.90 am 20.11.90 hämatolog. Befund am 09.11.90 bakteriolog. Befund serolog. Befund am 09.11.90 Diagnose Verlauf 2/Nacht. 162 Patient Vorgeschichte klin. Befund am 12.02.92 am 25.02.92 hämatolog. Befund am 25.02.92 bakteriolog. Befund serolog. Befund am 17.03.92 Diagnose Verlauf 163 Patient Vorgeschichte klin. Befund am 30.08.88 am 02.09.88 am 15.10.88 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf K.P., geb. 28.04.83 Seit zwei Wochen anfallsartigen Husten zunehmender Tendenz. Rhinopharyngitis, Tracheobronchitis, Sinusitis maxillaris rechts Rhinopharyngitis, Tracheobronchitis CRP 2,3 mg/l, BSG 4/ mm n.W., Leukocyten 7500/ul, Granulocyten 3075/ul, Lymphocyten 4425/ul nicht erhoben KBR auf Mykoplasmen: neg.. IFT: Bordetella pertussis-IgG: Titer > 1:20 IFT: Bordetella pertussis-IgM: pos. Pertussis Rückgang der Hustenanfälle auf 6 mittelschwere Hustenanfälle/Tag, K.C.-F., geb. 09.03.85 Seit über einem Monat anhaltener, zunehmend pertussiformer Husten mit Auswurf von klarem Sekret. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis Leukocyten 7000/ul, Granulocyten 3500/ul Lymphocyten 3500/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Bei Anstrengung verstärkte Dyspnoe. Weitere Untersuchungen ergeben keinen Nachweis einer Allergie. Es kann ein Immundefekt ( IgG 3 und IgG 4-Mangel) nachgewiesen werden. K.M.,geb. 22.04.83 Seit vier Tagen pertussiformer Husten vorwiegend tagsüber. Pharyngotonsillitis unauffällig tonsilläre Hyperplasie, Rhinopharyngitis nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch die Schwester Am 02.09.88 serolog. Nachweis von Pertussis bei der Schwester der Patientin. Abnahme der Hustenanfälle auf 10 - 12/ 24 Stunden. 109 164 Patient Vorgeschichte klin. Befund am 23.08.88 am 02.09.88 hämatolog. Befund bakteriolog. Befund serolog. Befund am 02.09.88 Diagnose 165 Patient Vorgeschichte klin. Befund am 07.07.88 hämatolog. Befund am 07.07.88 bakteriolog. Befund serolog. Befund am 08.07.88 Diagnose 166 Patient Vorgeschichte klin. Befund am 10.12.91 hämatolog. Befund am 10.12.91 bakteriolog. Befund serolog. Befund am 10.12.91 Diagnose Bronchialsystem 167 Patient Vorgeschichte klin. Befund am 30.08.90 hämatolog. Befund am 30.08.90 bakteriolog. Befund serolog. Befund Diagnose K.K., geb. 22.10.80, Schwester von K.M. Seit drei Tagen zunehmend anfallsartiger Husten mit einer Frequenz von 15 - 20 Hustenanfällen/Tag und 2/Nacht. unauffällig unauffällig nicht erhoben nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis K.v.N., A., geb. 06.11.79 Seit zwei Tagen vorwiegend nächtlicher pertussiformer Husten mit einer Anfallsfrequenz von 15 - 20 Hustenanfällen in 24 Stunden. Pharyngotonsillitis, Bronchitis CRP 2,7 mg/l, BSG 9/18 mm n.W., Leukocyten 14800/ul, Granulocyten 7992/ul, Lymphocyten 6808/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis K.A.-S., geb. 24.08.86 Seit fünf Wochen bellender Husten zunehmend anfallsartig. Seit dem 09.12.91 erneute Zunahme, nachdem der Husten zuvor abgeklungen war. Rhinopharyngitis, Laryngotracheitis BSG 13/ mm n. W., Leukocyten 7500/ul, Granulocyten 3675/ul, Lymphocyten 3825/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis bei hyperreagiblem K.V., geb. 29.09.88 Seit zwei Wochen vorwiegend nächtlicher, pertussiformer Husten. Rhinopharyngitis, Tracheobronchitis CRP 2,3 mg/l, Leukocyten 7400/ul, Granulocyten 2590/ul Lymphocyten 4810/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 110 168 Patient Vorgeschichte klin. Befund am 06.07.90 hämatolog. Befund am 06.07.90 bakteriolog. Befund serolog. Befund am 06.07.90 Diagnose 169 Patient Vorgeschichte klin. Befund am 27.06.88 am 06.07.88 hämatolog. Befund am 27.06.88 bakteriolog. Befund serolog. Befund am 08.07.88 Diagnose Verlauf 170 Patient Vorgeschichte klin. Befund am 31.08.93 hämatolog. Befund bakteriolog. Befund serolog. Befund am 31.08.93 Diagnose K.M., geb. 23.05.86 Vorwiegend nächtlicher Husten und Husten bei Anstrengung. In der Vergangenheit rezidivierende Bronchitiden. adenoide und tonsilläre Hyperplasie BSG 13/ mm n.W., Leukocyten 11900/ul, Granulocyten 5236/ul, Lymphocyten 6664/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis K.B., geb. 17.05.87 Vorwiegend nächtlicher pertussiformer Husten mit einer Anfallsfrequenz von 3 - 4 schweren Hustenanfällen/Nacht und 1 - 2/Tag. unauffällig Pharyngotonsillitis, Laryngotracheitis Leukocyten 12700/ul, Granulocyten 4572/ul. Lymphocyten 8128/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Am 06.07.88 Fieber bis 39,4°C bei zusätzlich viralem Infekt. K.C., geb. 14.02.81 Vorwiegend nächtlicher pertussiformer Husten. unauffällig nicht erhoben nicht erhoben Bordetella pertussis-IgG: pos. Titer 1:40 Bordetella pertussis-IgM: pos. Pertussis 111 171 Patient Vorgeschichte klin. Befund am 02.07.92 hämatolog. Befund am 02.07.92 bakteriolog. Befund serolog. Befund am 02.07.92 Diagnose 172 Patient Vorgeschichte klin. Befund am 25.01.93 am 26.02.93 hämatolog. Befund am 25.01.93 am 26.02.93 bakteriolog. Befund serolog. Befund am 26.02.93 Diagnose 173 Patient Vorgeschichte klin. Befund am 05.08.93 am 27.08.93 hämatolog. Befund am 19.08.93 bakteriolog. Befund am 27.08.93 Diagnose Verlauf K.A., geb. 30.08.73 Anfallsartiger Husten mit morgendlichem und abendlichem Maximum seit sieben Tagen mit bereits einer Abnahme der Anzahl der Hustenattacken auf weniger als 10/24 Stunden. Rhinitis allergica BSG 2/ mm n.W., Leukocyten 5900/ul, Granulocyten 2596/ul, Lymphocyten 3304/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis K.S., geb. 23.01.87 Seit vier Tagen anfallsartiger Husten nicht zunehmender Tendenz mit 10 Hustenanfällen/24 Stunden. Rhinopharyngitis, Tracheobronchitis unauffällig BSG 2/ mm n.W., Leukocyten 6000/ul, Granulocyten 59%, Lymphocyten 2460/ul BSG 5/ mm n. W., Leukocyten 8600/ul, Granulocyten 4128/ul, Lymphocyten 4472/ul nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis K.T., geb. 14.01.91 Seit zwei Tagen produktiver Husten und Fieber bis 39°C. Ferner infektbedingtes Erbrechen. Bronchopneumonie links ventrobasal Pharyngotonsillitis, Bronchitis CRP 2,6 mg/l IFT-Bordetella pertussis- pos. Pertussis Rasche Entfieberung unter antibiotischer Therapie und Besserung der pulmonalen Symptomatik. Seit dem 26.08.93 anfallsartiger vorwiegend nächtlicher Husten mit einer Anfallsfrequenz von 10 mittelschweren Hustenanfällen/24 Stunden. 112 174 Patient Vorgeschichte klin. Befund am 17.09.91 hämatolog. Befund am 17.09.91 bakteriolog. Befund am 17.09.91 serolog. Befund Diagnose 175 Patient Vorgeschichte klin. Befund am 20.01.90 am 13.02.90 hämatolog. Befund am 23.01.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf 176 Patient Vorgeschichte klin. Befund am 13.01.90 am 20.01.90 hämatolog. Befund bakteriolog. Befund serolog. Befund am 18.01.90 Diagnose L.N., geb. 11.03.89 Seit einer Woche zunehmend pertussiformer Husten mit einer Hustenanfallsfrequenz von 12 schweren Anfällen/Tag, 3 - 4/Nacht. Rhinopharyngitis Leukocyten 11500/ul, Granulocyten 7130/ul, Lymphocyten 4370/ul Bordetella pertussis-IFT: neg. nicht erhoben Pertussis-Syndrom ohne Erregernachweis L.D., geb. 23.09.87 Seit einer Woche pertussiformer Husten mit schweren Hustenanfällen, begleitet von Atempausen. Patient ist vorübergehend nicht ansprechbar. Pertussis-Inkubation am 22.01.90. Rhinopharyngitis, Tracheobronchitis Tracheobronchitis BSG 12/ mm .n.W., Leukocyten 9300/ul, Granulocyten 2976/ul, Lymphocyten 6324/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 13.02.90 Entwicklung einer viralen Tracheobronchitis bei abklingender Pertussis mit einer Anfallsfrequenz von 10 - 11 Hustenanfällen/ 24 Stunden. L.A., geb. 24.10.80 Anfallsartiger Husten mit einer Anfallsfrequenz von 10 mittelschweren Hustenanfällen/24 Stunden. Rhinopharyngitis Tracheobronchitis nicht erhoben nicht erhoben Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis 113 177 Patient Vorgeschichte klin. Befund am 20.01.90 am 05.02.90 am 13.02.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf 178 Patient Vorgeschichte klin. Befund am 01.09.91 am 19.09.91 am 08.10.91 am 30.12.91 hämatolog. Befund am 19.09.91 am 02.12.91 bakteriolog. Befund am 01.09.91 serolog. Befund Diagnose Verlauf L.V., geb. 25.04.83, Schwester von L.A. Pertussiformer Husten mit einer Anfallsfrequenz von 20 schweren Hustenanfällen in 24 Stunden. Inkubation durch die Schwester. Rhinopharyngitis, Paukenerguss rechts, Laryngotracheitis Tracheobronchitis Rhinopharybgitis, Tracheobronchitis nicht erhoben nicht erhoben nicht erhoben Pertussis Am 05.02.90 Diagnose eines Virusinfektes mit Rhinopharyngitis und Tracheobronchitis bei Pertussis. L.J., geb. 11.04.88 Mögliche Pertussis-Inkubation vor drei Wochen. Reizhusten und Fieber bis 39°C. Akute lymphatische Leukämie in 1.Remission. Im aktuellen Röntgen-Thorax kein Hinweis auf eine Pneumocystis-cariniiPneumonie. Pharyngotonsillitis grobe RG`s ventroapikal rechts, übrige Lunge frei; Leber, Milz blande; keine Lymphome Rhinopharyngitis Rhinopharyngitis, Bronchopneumonie dorso-basal rechts, Splenomegalie BSG 13/ mm.n.W., Leukocyten 10400/ul, Granulocyten 40%, Lymphocyten 6240/ul BSG 10/ mm.n.W., Leukocyten 5400/ul, Granulocyten 66%, Lymphocyten 1836/ul Bordetella pertussis IFT-neg nicht erhoben Pertussis-Syndrom ohne Erregernachweis Akute lymphatische Leukämie in 1.Remission Am 19.09.91 starke Hustenanfälle mit einer Hustenanfallsfrequenz von 20/Tag, 7/Nacht. Besserung der Symptomatik bis zum 02.12.91. Am 30.12.91 erneute Zunahme des anfallsartigen Hustens. Zusätzliche Bronchopneumonie rechts. 114 179 Patient Vorgeschichte klin. Befund am 12.09.91 am 18.09.91 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf Anfallsfrequenz von L.J., geb. 28.04.90, Schwester von L.J. Seit sechs Tagen pertussiformer Husten zunehmender Tendenz. unauffällig Rhinopharyngitis, Tracheobronchitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 18.09.91 Pertussis im Stadium convulsivum mit einer 20 Hustenanfällen in 24 Stunden. Am 17.10.91 zweistündliche schwere Hustenanfälle mit anschließendem Erbrechen. 180 Patient Vorgeschichte klin. Befund am 18.12.92 am 29.12.92 hämatolog. Befund am 29.12.92 bakteriolog. Befund serolog. Befund am 29.12.92 Diagnose 181 Patient Vorgeschichte klin. Befund am 26.10.92 hämatolog. am 26.10.92 bakteriolog. Befund serolog. Befund am 06.11.92 Diagnose Verlauf einer Woche. L.T.-B., geb. 12.08.89 Anfallsartiger Husten vor allem bei körperlicher Belastung. Rhinopharyngitis, Laryngotracgeitis unauffällig BSG 2/ mm n.W., Leukocyten 6800/ul, Granulocyten 2720/ul, Lymphoyten 4080/ul nicht erhoben Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis L.A., geb. 09.01.87 Seit einer Woche pertussiformer Husten mit einer Hustenanfallsfrequenz von 20 Hustenanfällen/24 Stunden. Rhinopharyngitis, Laryngotracheitis BSG 11/ mm n.W., Leukocyten 11300/ul, Granulocyten 7797/ul, Lymphocyten 3503/ul nicht erhoben Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis Rückgang der Anfallsfrequenz auf 15 Hustenanfälle/24 Stunden nach 115 182 Patient Vorgeschichte klin. Befund am 14.01.93 hämatolog. Befund am 14.01.93 bakteriolog. Befund serolog. Befund am 14.01.93 Diagnose 183 Patient Vorgeschichte klin. Befund am 28.10.91 hämatolog. Befund am 28.10.91 bakteriolog. Befund serolog. Befund am 28.10.91 Diagnose Verlauf 184 Patient Vorgeschichte klin. Befund am 02.11.87 hämatolog. Befund am 02.11.87 bakteriolog. Befund serolog. Befund Diagnose L.C., geb. 19.01.89 Pertussiformer Husten seit zwei Tagen. unauffällig BSG 6/ mm n.W., Leukocyten 11000/ul, Lymphocyten 5720/ul, Granulocyten 5280/ul nicht erhoben Bordetella pertussisIgG: pos. Bordetella pertussisIgM: pos. Pertussis L.M., geb. 18.10.85 Seit drei Wochen pertussiformer Husten mit einem morgendlichen und abendlichen Maximum. Pharyngotonsillitis, Tracheobronchitis BSG 8/ mm n.W., Leukocyten 9600/ul, Granulocyten 5664/ul, Lymphocyten 3936/ul nicht erhoben Mykoplasmen-Antikörper: pos. (IgM und IgG) Pertussis-Syndrom bei Nachweis von Mykoplasma pneumoniae Sistieren des Hustens nach dem 12.11.91. L.F., geb. 21.06.83 Seit einer Woche Husten, seit einem Tag anfallsartig. PertussisInkubation vor zwei Wochen. Tracheobronchitis BSG 10/24 mm n.W., Leukocyten 8100/ul, Granulocyten 4050/ul, Lymphocyten 4050/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregrernachweis 116 185 Patient Vorgeschichte klin. Befund am 21.11.90 am 19.12.90 hämatolog. Befund am 21.11.90 am 19.12.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf Infektion. 186 Patient Vorgeschichte klin. Befund am 01.10.90 am 18.10.90 am 16.11.90 am 19.12.90 hämatolog. Befund am 01.10.90 am 18.10.90 bakteriolog. Befund serolog. Befund am 01.10.90 Diagnose Verlauf Infektion. 187 Patient Vorgeschichte klin. Befund am 25.04.88 hämatolog. Befund am 25.04.88 bakteriolog. Befund serolog. Befund am 25.04.88 Diagnose L.O., geb., 21.09.89 Varizellen mit stark juckendem Exanthem seit neun Tagen. Initial Fieber bis 40°C. Amoxicillin-Therapie wegen Pertussis-Inkubation durch die Schwester. Seit zwei Tagen anfallsartiger Husten mit einer Hustenanfallsfrequenz von 6 - 8 Anfällen/Tag und 3 - 4/Nacht. Rhinopharyngitis, Paukenerguss links Rhinopharyngitis, Tracheobronchitis BSG 14/ mm n.W., Leukocyten 12000/Ul Granulocyten 80/ul, Lymphocyten 5160/ul CRP 12,2 mg/l, Leukocyten 94000/ul, Granulocyten 43%, Lymphocyten 5358/ul nicht erhoben nicht erhoben Pertussis, Infektion durch die Schwester Am 19.12.90 Pertussis im Stadium decrementi und frische virale L.E., geb. 31.03.87, Schwester von L.O. Seit zwei Wochen nächtlicher pertussiformer Husten mit Gesichtsrötung. unauffällig Rhinopharyngitis, Laryngotracheitis unauffällig Rhinopharyngitis, Tracheobronchitis CRP 4,7 mg/l, Leukocyten 11600/ul, Granulocyten 7772/ul, Lymphocyten 3828/ul BSG 18/ mm n.W., Leukocyten 7500/ul, Granulocyten 4200/ul, Lymphocyten 3300/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 19.12.90 Pertussis im Stadium decrementi und frische virale L.P., geb. 20.03.84 Seit drei Tagen anfallsartige Husten mit einer Frequenz von 5 mittelschweren Hustenanfällen in 24 Stunden. Rhinopharyngitis, Rhinosinusitis BSG 3/11 mm n.W., Leukocyten 6900/ul, Granulocyten 3795/ul, Lymphocyten 3105/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 117 188 Patient Vorgeschichte klin. Befund am 28.07.87 am 14.08.87 hämatolog. Befund am 28.07.87 bakteriolog. Befund serolog. Befund Diagnose Verlauf M.J., geb. 05.01.85 Seit drei Wochen zunehmender Husten vor allem nachts. unauffällig unauffällig Leukocyten 11700/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 14.08.87 Pertussis mit 10 Hustenanfällen in 24 Stunden. 189 Patient Vorgeschichte klin. Befund am 28.07.87 am 14.08.87 unauffällig unauffällig hämatolog. Befund am 28.07.87 bakteriolog. Befund serolog. Befund Diagnose Verlauf BSG 16/36 mm n.W., Leukocyten 11400/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 14.08.87 Pertussis mit 10 Hustenanfällen in 24 Stunden. 190 Patient Vorgeschichte klin. Befund am 01.06.92 hämatolog. Befund am 01.06.92 bakteriolog. Befund am 01.06.92 serolog. Befund Diagnose M.K., geb. 05.01.85 Seit 8 - 10 Tagen pertussiformer Husten M.B., geb. 15.08.89 Seit vier Tagen anfallsartiger Husten mit einer Hustenanfallsfrequenz von 3/Tag und 3/Nacht mit anschließendem Erbrechen. unauffällig BSG 12/ mm n.W., Leukocyten 7300/ul, Granulocyten 35%, Lymphocyten 4745/ul Kultureller Nachweis von Bordetella pertussis und A-Streptokokken negativ nicht erhoben Pertussis-Syndrom ohne Erregernachweis 118 191 Patient Vorgeschichte klin. Befund am 19.11.88 am 23.12.88 am 05.01.89 hämatolog. Befund am 19.11.88 bakteriolog. Befund serolog. Befund am 05.01.89 Diagnose 192 Patient Vorgeschichte Husten. klin. Befund am 03.03.94 hämatolog. Befund bakteriolog. Befund am 03.03.94 serolog. Befund Diagnose 193 Patient Vorgeschichte klin. Befund am 24.07.92 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf M.C., geb. 06.01.84, Bruder von M.B. Seit zehn Tagen pertussiformer Husten mit einer Hustenanfallsfrequenz von 15 in 24 Stunden. Pharyngotonsillitis unauffällig unauffällig BSG 3/7 mm n.W., Leukocyten 7600/ul, Granulocyten 3952/ul, Lymphocyten 3648/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis M.E., geb. 06.03.88 Pertussis-Inkubation im Kindergarten. Seit zwei Tagen pertussiformer Rhinopharyngitis, Laryngotracheitis nicht erhoben Bordetella pertussis-IFT: pos. nicht erhoben Pertussis d.M.G., geb. 01.12.90 Seit fünf Tagen anfallsartiger Husten mit einer Hustenanfallsfrequenz von 18 - 20 Anfällen in 24 Stunden. Tracheobronchitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 31.07.92 Pertussis im Stadium decrementi mit einer Hustenanfallsfrequenz von 2 Anfällen/Tag, 8/Nacht. 119 194 Patient Vorgeschichte klin. Befund am 28.07.92 hämatolog. Befund am 28.07.92 bakteriolog. Befund serolog. Befund am 28.07.92 Diagnose 195 Patient Vorgeschichte allem tags. klin. Befund am 24.01.91 am 04.02.91 hämatolog. Befund am 24.01.91 bakteriolog. Befund serolog. Befund am 04.02.91 Diagnose Verlauf Schleimerbrechen. 196 Patient Vorgeschichte 3/Nacht. klin. Befund am 15.07.93 hämatolog. Befund am 15.07.93 bakteriolog. Befund serolog. Befund am 15.07.93 Diagnose M.F., geb. 11.04.88 Anfallsartiger Husten mit rückläufiger Tendenz bei einer Hustenanfallsfrequenz von 3 - 6 Anfällen/24 Stunden. Pharyngotonsillitis, Tracheobronchitis BSG 18/ mm n.W., Leukocyten 11200/ul, Granulocyten 5712/ul, Lymphocyten 5488/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis M.S.-A., geb. 08.01.88 Seit zehn Tagen anfallsartiger Husten mit zunehmender Tendenz vor Pharyngotonsillitis, Laryngotracheitis Pharyngotonsillitis, Sinusitis max. li. BSG 20/ mm n.W., Leukocyten 10400/ul, Granulocyten 5408/ul, Lymphocyten 4992/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 04.02.91 weiterhin Hustenanfälle mit Gesichtsrötung und M.C., geb. 25.10.91 Seit zwei Tagen pertussiformer Husten mit 1 - 2Anfällen/Tag und 1 - Pharyngitis, adenoide Hyperplasie, Soordermatitis links gluteal BSG 7/ mm n.W. nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 120 197 Patient Vorgeschichte klin. Befund am 20.10.87 hämatolog. Befund am 20.10.87 bakteriolog. Befund serolog. Befund am 22.10.87 Diagnose 198 Patient Vorgeschichte klin. Befund am 24.05.93 am 11.06.93 hämatolog. Befund am 27.05.93 bakteriolog. Befund serolog. Befund am 27.05.93 Diagnose 199 Patient Vorgeschichte Stunden. klin. Befund am 04.03.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf 200 Patient Vorgeschichte klin. Befund am 20.12.90 am 28.12.90 hämatolog. Befund am 20.12.90 bakteriolog. Befund serolog. Befund am 20.12.90 Diagnose M.B.-T., geb. 29.05.82 Seit vier Tagen anfallsartiger Husten. unauffällig BSG 3/8 mm n.W., Leukocyten 6100/ul, Granulocyten 1830/ul, Lymphocyten 4270/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis M.I.-E., geb. 30.06.87, Schwester von M.B.-T. Seit zehn Tagen zunehmend anfallsartiger Husten mit anschließendem Erbrechen. unauffällig Rhinopharyngitis, Tracheobronchitis CRP 2,6 mg/l nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis M.M.-P., geb. 03.03.85 Pertussiformer Husten mit einer Hustenanfallsfrequenz von 20 in 24 unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Nach drei Tagen Besserung der Hustensymptomatik. M.R., geb.05.07.78 Vorwiegend nächtlicher anfallsartiger Husten. Pharyngitis Rhinopharyngitis, Sinusitis BSG 9/ mm n.W., Leukocyten 7700/ul, Granulocyten 4466/ul, Lymphocyten 3234/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Mykoplasmen- Antikörper : neg. Pertussis 121 201 Patient Vorgeschichte klin. Befund am 21.08.92 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 202 Patient Vorgeschichte klin. Befund am 19.11.90 am 17.12.90 hämatolog. Befund am 19.11.90 am 17.12.90 bakteriolog. Befund serolog. Befund am 19.11.90 Diagnose Verlauf Hustenanfällen. 203 Patient Vorgeschichte klin. Befund am 19.11.90 am 17.12.90 hämatolog. Befund am 19.11.90 am 17.12.90 bakteriolog. Befund serolog. Befund am 22.11.90 Diagnose M.T., geb. 02.04.89 Seit drei Wochen pertussiformer Husten. Pharyngotonsillitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis M.A., geb. 08.05.87 Seit drei Tagen vorwiegend nächtlicher nicht produktiver Husten mit einer Hustenanfallsfrequenz von 6/Tag und 10/Nacht. exsudative Tonsillitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis BSG 25/ mm n.W., Leukocyten 14700/ul, Granulocyten 6762/ul, Lymphocyten 7938/ul BSG 13/ mm n.W., Leukocyten 7300/ul, Granulocyten 3139/ul, Lymphocyten 4161/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 17.12.90 Rückgang der Hustenanfälle mit 5 - 6 nächtlichen M.P., geb. 12.05.83, Bruder von M.A. Pertussiformer Husten vor allem nachts und bei körperlicher Belastung. exsudative Tonsillitis, Laryngotracheobronchitis Pharyngotonsillitis BSG 40/ mm n.W., Leukocyten 13800/ul, Granulocyten 7452/ul, Lymphocyten 6348/ul BSG 6/ mm n.W., Leukocyten 7300/ul, Granulocyten 3869/ul, Lymphocyten 3431/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 122 204 Patient Vorgeschichte klin. Befund am 02.07.87 am 16.07.87 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf 205 Patient Vorgeschichte klin. Befund am 24.04.91 am 10.05.91 hämatolog. Befund am 24.04.91 bakteriolog. Befund am 10.05.91 serolog.Befund am 24.04.91 Diagnose Verlauf 206 Patient Vorgeschichte klin. Befund am 11.05.91 hämatolog. Befund bakteriolog. Befund serolog. Befund am 22.05.91 Diagnose M.A., geb. 26.09.79 Pertussiformer Husten mit einer Hustenanfallsfrequenz von 15 schweren Hustenanfällen in 24 Stunden. unauffällig unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 18.08.87 noch gelegentlich Husten nicht pertussiform. M.P., geb. 04.05.78, Bruder von M.A. Seit zwei Tagen nächtliche anfallsartige Hustenanfälle. unauffällig chron. Sinusitis CRP 7,4 mg/l Hämophilus influenzae, Pneumokokken, Moraxella catharrhalis: neg. Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Anfang Mai Rückgang der Hustensymptomatik bei Syndrom der immotilen Zilien. M.D., geb.07.05.74, Bruder von M.A. und M.P. Pertussis Inkubation durch den Bruder. Mäßig produktiver Husten mit anfallsartigem Charakter. Rhinopharyngitis, Laryngotracheitis nicht erhoben nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 123 207 Patient Vorgeschichte klin. Befund am 01.02.93 am 19.02.93 hämatolog. Befund am 01.02.93 bakteriolog. Befund serolog. Befund am 23.02.93 Diagnose 208 Patient Vorgeschichte klin. Befund am 08.12.89 am 22.12.89 am 09.01.90 hämatolog. Befund am 08.12.89 am 22.12.89 bakteriolog. Befund serolog. Befund am 22.12.89 Diagnose Verlauf 209 Patient Vorgeschichte 4/Nacht. klin. Befund am 17.09.90 hämatolog. Befund am 17.09.90 bakteriolog. Befund serolog. Befund am 17.09.90 Diagnose N.N., geb. 03.03.90 Seit fünf Tagen pertussiformer Husten mit anschließendem Erbrechen vorwiegend nachts. Seit letzter Nacht Fieber bis 39°C. Bronchopneumonie links Rhinopharyngitis, Tracheobronchitis BSG 20/ mm n.W., Leukocyten 6700/ul, Granulocyten 3417/ul, Lymphocyten 3283/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis N.R., geb. 15.10.84 Seit einer Woche anfallsartiger Husten mit einer Hustenanfallsfrequenz von 20 Anfällen in 24 Stunden. Rhinopharyngitis, Laryngotracheobronchitis Rhinopharyngitis, Bronchopneumonie dorso-basal links Rhinopharyngitis, tonsilläre Hyperplasie Leukocyten 15300/ul, Granulocyten 5202/ul, Lymphocyten 10098/ul CRP 100 mg/l, Leukocyten 16500/ul, Granulocyten 7260/ul, Lymphocyten 9240/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis, Bronchopneumonie Rasche Entfieberung nach dem 22.12.89 unter antibiotischer Therapie. Im Verlauf Rückgang der Hustensymptomatik auf 3 - 4 leichte Anfälle in 24 Stunden. N.A., geb. 17.01.85 Anfallsartiger vorwiegend nächtlicher Husten mit 10 Anfällen/Tag und unauffällig BSG 7/ mm n.W., Leukocyten 8400/ul, Granulocyten 4368/ul, Lymphocyten 4032/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 124 210 Patient Vorgeschichte Charakter. klin. Befund am 14.01.92 hämatolog. Befund am 14.01.92 bakteriolog. Befund serolog. Befund am 14.01.92 Diagnose 211 Patient Vorgeschichte klin. Befund am 13.10.89 am 09.12.89 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf 212 Patient Vorgeschichte klin. Befund am 07.10.89 hämatolog. Befund am 07.11.89 bakteriolog. Befund serolog. Befund am 09.11.89 Diagnose N.N.-L., geb. 07.03.87, Schwester von L.A. Seit zwei Tagen vorwiegend nächtlicher Husten mit pertussiformem unauffällig BSG 4/ mm n.W., Leukocyten 7400/ul, Granulocyten 3996/ul, Lymphocyten 3404/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis N.V., geb. 13.10.88 Seit vier Tagen nächtliche pertissiforme Hustenanfälle mit anschließendem Erbrechen. Fieber bis 38,5°C. Die Mutter berichtet über 30 schwere Hustenanfälle in 24 Stunden. Pertussis-Inkubation durch die Schwester. unauffällig seröse Rhinitis nicht erhoben nicht erhoben nicht erhoben Pertussis Am 09.12.89 wenige nächtliche Hustenattacken bei Pertussis im Stadium decrementi. N.H., geb. 19.10.85, Schwester von N.V. Vorwiegend nächtliche pertussiforme Hustenanfälle mit einer Hustenanfallsfrequenz von 20 mittelschweren Anfällen in 24 Stunden. Pharyngitis BSG 8/20 mm n.W., Leukocyten 8000/ul, Granulocyten 5280/ul, Lymphocyten 3520/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 125 213 Patient Vorgeschichte 39,8°C. klin. Befund am 05.07.93 am 12.08.93 hämatolog. Befund am 05.07.93 bakteriolog. Befund serolog. Befund Diagnose 214 Patient Vorgeschichte klin. Befund am 20.10.92 hämatolog. Befund am 20.10.92 bakteriolog. Befund serolog. Befund Diagnose Verlauf 215 Patient Vorgeschichte klin. Befund am 18.11.90 am 21.11.90 hämatolog. Befund am 19.11.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf N.K., geb. 18.12.90 Seit vier Wochen pertussiformer Husten. Seit zwei Tagen Fieber bis Rhinopharyngitis, Tracheobronchitis (bds. basal) unauffällig BSG 8/ mm n.W., Leukocyten 11400/ul, Granulocyten 6954/ul, Lymphocyten 4446/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis N.F., geb. 26.03.92 Seit zwei Wochen zunehmende Hustenanfälle mit anschließendem Erbrechen. Fieber bis 38,3°C. Einweisung ins Krankenhaus. Bronchitis CRP 8,7 mg/l, Leukocyten 19000/ul, Granulocyten 7410/ulLymphocyten 11590/ul nicht erhoben nicht erhoben Pertussis Stationäre Aufnahme des Patienten bis zum 05.11.92. Besserung der Symptomatik und rasche Entfieberung. Ferner Erkrankung der Mutter und des Bruders an Pertussis. Serolog. Nachweis erfolgte im Krankenhaus. N.S., geb. 23.03.84 Seit einer Woche anfallsartiger Husten. Fieber bis 38,8°C. Rhinopharyngitis, Laryngotracheitis Rhinopharyngtis CRP 21,1 mg/l, Leukocyten 27800/ul, Granulocyten 17514/ul, Lymphocyten 10286/ul nicht erhoben nicht erhoben Pertussis-Syndrom bei bakteriellem Infekt ohne Erregernachweis Entfieberung am 21.11.90. Rückgang der Hustensymptomatik. 126 216 Patient Vorgeschichte klin. Befund am 05.10.92 am 10.10.92 hämatolog. Befund am 05.10.92 bakteriolog. Befund serolog. Befund Diagnose 217 Patient Vorgeschichte klin. Befund am 20.11.90 am 27.11.90 am 08.12.90 hämatolog. Befund am 27.11.90 bakteriolog. Befund serolog. Befund am 29.11.90 Diagnose 218 Patient Vorgeschichte klin. Befund am 30.12.91 am 09.01.92 am 22.01.92 hämatolog. Befund bakteriolog. Befund am 09.01.91 serolog. Befund am 22.01.92 Diagnose Verlauf N.L.-M., geb. 14.06.88 Seit zwei Wochen zunehmend pertussiformer Husten. Pharyngotonsillitis Rhinopharyngitis, Laryngotracheitis BSG 10/ mm n.W., Leukocyten 6600/ul, Granulocyten 4290/ul, Lymphocyten 2310/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis N.A.-C., geb. 29.06.86 Seit fünf Wochen anfallsartiger Husten, zuletzt mit anschließendem Erbrechen mit einer Hustenanfallsfrequenz von 4 - 5 Anfällen am Tag und 10 Anfällen in der Nacht. Rhinopharyngitis, Laryngotracheobronchitis Rhinopharyngitis Rhinopharyngitis, Paukenerguss li. BSG 12/ mm n.W., Leukocyten 11100/ul, Granulocyten 46%, Lymphocyten 5994/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis O.S., geb. 02.06.91 Pertussiformer Husten mit 10 - 15 Hustenanfällen in 24 Stunden, zuletzt mit anschließendem Erbrechen. Pharyngotonsillitis, Laryngotracheobronchitis unauffällig unauffällig nicht erhoben Kein Nachweis von Haemophilus influenzae und Streptococcus pneumoniae im Nasen-Rachen-Abstrich Bordetella pertussis-IgM: neg. Bordetella pertussis.IgG: neg. Parainfluenza II-Viren : neg. Pertussis-Syndrom ohne Erregernachweis Bis zum 13.02.92 etwa 10 leichte Hustenanfälle täglich. 127 219 Patient Vorgeschichte klin. Befund am 05.02.91 am 14.02.91 hämatolog. Befund am 05.02.91 bakteriolog. Befund serolog. Befund am 14.02.91 Diagnose 220 Patient Vorgeschichte klin. Befund am 02.04.87 am 04.05.87 hämatolog. Befund am 03.04.87 bateriolog. Befund serolog. Befund am 03.04.87 Diagnose 221 Patient Vorgeschichte klin. Befund am 01.06.87 am 10.06.87 am 01.07.87 hämatolog. Befund am 01.06.87 bakteriolog. Befund serolog. Befund am 01.06.87 Diagnose O.C., geb. 04.02.80 Seit drei Wochen pertussiformer Husten. Rhinopharyngitis, Pharyngotonsillitis, Laryngotracheitis unauffällig Leukocyten 5500/ul, Granulocyten 60%, Lymphocyten 2200/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis P.C., geb. 25.02.84 Pertussiformer Husten mit 20 Anfällen in 24 Stunden. unauffällig unauffällig BSG 12/24 mm n.W., Leukocyten 9400/ul, Granulocyten 30%, Lymphocyten 6580/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis P.N., geb. 01.06.85 Seit fünf Tagen pertussiformer Husten. unauffällig Otitis media links Rhinopharyngitis, Laryngotracheitis BSG 5/13 mm n.W., Leukocyten 16300/ul, Granulocyten 4727/ul, Lymphocyten 11573/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 128 222 Patient Vorgeschichte klin. Befund am 01.06.87 am 10.06.87 am 01.07.87 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 223 Patient Vorgeschichte klin. Befund am 01.06.87 am 10.06.87 hämatolog. Befund am 01.06.87 bakteriolog. Befund serolog. Befund Diagnose Verlauf Hustenattacken. 224 Patient Vorgeschichte klin. Befund am 01.11.92 am 10.11.92 hämatolog. Befund am 02.11.92 bakteriolog. Befund serolog. Befund Diagnose 225 Patient Vorgeschichte klin. Befund am 16.02.91 hämatolog. Befund am 16.02.91 bakteriolog. Befund serolog. Befund am 21.02.91 Diagnose P.K.,geb. 01.06.85, Bruder von P.N. Seit fünf Tagen pertussiformer Husten. unauffällig Otitis media links Rhinopharyngitis, Laryngotracheitis nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch den Bruder P.A., 01.06.85, Bruder von P.N. und P.K. Seit vier Tagen pertussiformer Husten. unauffällig unauffällig BSG 12/25 mm n.W., Leukocyten 7600/ul, Granulocyten 2660/ul, Lymphocyten 4960/ul nicht erhoben nicht erhoben Pertussis, Infektion durch den Bruder Am 01.07.87 Pertussis abgeklungen bis auf wenige leichte P.R.-R., geb. 27.08.88 Pertussiformer Husten mit 8 - 10 Hustenanfällen in 24 Stunden. Pharyngitis, eitrige Konjunktivitis unauffällig Leukocyten 10000/ul, Granulocyten 5400/ul, Lymphocyten 4600/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis P.M., geb. 09.04.84 Pertussiformer Husten seit drei Tagen. Bronchitis li. basal CRP 2,5 mg/l nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 129 226 Patient Vorgeschichte klin. Befund am 19.03.90 hämatolog. Befund am 22.03.90 bakteriolog. Befund serolog. Befund am 22.03.90 Diagnose 227 Patient Vorgeschichte klin. Befund am 14.04.88 hämatolog. Befund am 14.04.88 bakteriolog. Befund serolog. Befund am 14.04.88 Diagnose 228 Patient Vorgeschichte klin. Befund am 03.07.87 am 08.07.87 am 15.10.87 hämatolog. Befund am 03.07.87 am 15.10.87 bakteriolog. Befund am 08.03.87 serolog. Befund am 15.10.87 Diagnose Verlauf P.O., geb. 11.09.87 Pertussiformer Husten seit einer Woche. Rhinopharyngitis, Tracheobronchitis, Paukenerguss rechts BSG 20/ mm n.W., Leukocyten 15100/ul, Granulocyten 6644/ul, Lymphocyten 8456/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis P.J., geb. 27.03.76 Seit drei Wochen nächtliche Hustenanfälle mit weißlichem Auswurf Pharyngotonsillitis BSG 2/7 mm n.W., Leukocyten 7300/ul, Granulocyten 4891/ul, Lymphocyten 2409/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis P.M.-C., geb. 10.12.82 Anfallsartiger, pertussiformer Husten. Laryngotracheobronchitis Tracheobronchitis Bronchitis dorso-basal links, Rhinopharyngitis BSG 16/35 mm n.W., Leukocyten 12500/ul, Granulocyten 6500/ul, Lymphocyten 6000/ul BSG 9/24 mm n.W., Leukocyten 11600/ul, Granulocyten 7727/ul, Lymphocyten 3873/ul Nasen-Rachen-Abstrich:Hämophilus influenzae: pos. Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. 1. Pertussis 2. Haemophilus influenzae-Infektion Persistierender pertusiformer Husten bis 10/87. Erneute Vorstellung bei Zunahme des Hustens. Ab 11/87 Husten nur noch bei körperlicher Belastung. 130 229 Patient Vorgeschichte Ohrenschmerzen. klin. Befund am 04.02.92 am 17.02.92 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 230 Patient Vorgeschichte klin. Befund am 16.11.90 am 03.12.90 hämatolog. Befund am 16.11.90 bakteriolog. Befund serolog. Befund Diagnose 231 Patient Vorgeschichte klin. Befund am 16.11.90 am 03.12.90 hämatolog. Befund am 16.11.90 bakteriolog. Befund serolog. Befund am 19.11.90 Diagnose 232 Patient Vorgeschichte klin. Befund am 05.02.90 hämatolog. Befund am 05.02.90 am 16.02.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf Nacht. P.A., geb. 19.01.89 Seit zwei Wochen anfallsartiger Husten. Seit einem Tag Rhinopharyngitis, Tracheobronchitis, Otitis media rechts Rhinopharyngitis, Laryngotracheitis, Paukenerguss bds. nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis R.A., geb. 07.09.88 Seit zehn Tagen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis unauffällig BSG 5/ mm n.W., Leukocyten 13500/ul, Granulocyten 5130/ul, Lymphocyten 8370/ul nicht erhoben nicht erhoben Pertussis, Infektiion durch den Bruder R.M., geb. 07.04.87, Bruder von R.A. Seit vier Wochen anfallsartiger Husten. Pharyngotonsillitis tonsilläre Hyperplasie BSG 10/ mm n.W., Leukocyten 7900/ul, Granulocyten 57%, Lymphocyten 3397/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis R.D., geb. 06.08.85 Seit fünf Tagen pertussiformer Husten mit 10 Anfällen in 24 Stunden. Pharyngotonsillitis Leukocyten 14200/ul, Granulocyten 8520/ul, Lymphocyten 5680/ul Leukocyten 8000/ul, Granulocyten 2800/ul, Lymphocyten 5200/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Hustenanfälle an Intensität abnehmend bis zu 4 - 5 Hustenanfällen / 131 233 Patient Vorgeschichte klin. Befund am 27.08.92 am 08.09.92 hämatolog. Befund am 27.08.92 bakteriolog. Befund serolog. Befund am 27.08.92 Diagnose 234 Patient Vorgeschichte klin. Befund am 14.01.91 am 22.01.91 am 31.01.91 hämatolog. Befund bakteriolog. Befund serolog. Befund am 24.01.91 Diagnose 235 Patient Vorgeschichte klin. Befund am 19.04.91 hämatolog. Befund am 19.04.91 bakteriolog. Befund serolog. Befund am 19.04.91 Diagnose R.E., geb. 12.07.78 Seit drei Wochen anfallsartiger Husten ohne zunehmende Tendenz. Pharyngotonsillitis, Struma juvenilis unauffällig BSG 5/ mm n.W., Leukocyten 3800/ul, Granulocyten 2052/ul, Lymphocyten 1748/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis R.D., geb. 29.06.87 Seit drei Wochen zunehmend pertussiformer Husten, vorwiegend nachts. Rhinopharyngitis, Sinusitis max. links Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis, Conjunktivitis nicht erhoben nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis R.R., geb. 28.05.90 Tagsüber vereinzelt pertussiformer Husten. Nachts häufigere und länger anhaltende Hustenanfälle. Rhinopharyngitis, Laryngotracheitis BSG 5/ mm n.W., Leukocyten 10800/ul, Granulocyten 3240/ul, Lymphocyten 7560/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis 132 236 Patient Vorgeschichte klin. Befund am 18.05.92 am 21.05.92 hämatolog. Befund am 18.05.92 bakteriolog. Befund serolog. Befund Diagnose 237 Patient Vorgeschichte klin. Befund am 19.02.91 am 26.02.91 am 11.03.91 hämatolog. Befund am 19.02.91 bakteriolog. Befund serolog. Befund am 26.02.91 Diagnose Verlauf 238 Patient Vorgeschichte Erbrechen. klin. Befund am 23.01.92 am 10.02.92 hämatolog. Befund am 10.02.92 bakteriolog. Befund am 27.01.92 serolog. Befund Diagnose R.J., geb. 26.07.91 Seit fünf Tagen Husten mit anfallsartigem Charakter. Tachydyspnoe, grobblasige RG´s bds. vereinzelte grobblasige RG´s rechts, Dystrophie, periphere Zyanose, Hepatomegalie Leukocyten 24000/ul, Lymphocyten 14640/ul nicht erhoben nicht erhoben Pertussis, hämatologisch gestellte Diagnose, Trikuspidalatresie Typ IIa mit großem VSD, Ursprung der Aorta aus dem hypoplastischen rechten Ventrikel, Pulmonalatresie ( komplexes zyanotischesVitium) R.N., geb. 13.08.87 Seit drei Wochen pertussiformer Husten vor allem tagsüber. Rhinopharyngitis, Tracheobronchitis, Paukenerguss links Rhinopharyngitis Rhinopharyngitis CRP 2,5 mg/l, Leukocyten 8700/ul, Granulocyten 5133/ul, Lymphocyten 3567/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis IgG: pos. Pertussis Am 11.03.91 Sistieren der Hustenanfälle. R.N., geb. 13.08.87 Pertussiformer Husten seit einer Woche zum Teil mit anschließendem Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis BSG 10/ mm n.W., CRP 2,5 mg/dl, Leukocyten 9200/ul, Granulocyten 33%, Lymphocyten 6164/ul Moraxella catharrhalis: pos. nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis 133 239 Patient Vorgeschichte klin. Befund am 30.11.87 am 04.12.87 am 15.12.87 hämatolog. Befund am 15.12.87 bakteriolog. Befund serolog. Befund Diagnose 240 Patient Vorgeschichte klin. Befund am 02.01.92 am 17.01.92 hämatolog. Befund am 02.01.92 bakteriolog. Befund serolog. Befund am 17.01.92 Diagnose 241 Patient Vorgeschichte klin. Befund am 30.03.92 am 01.04.92 am 14.04.92 hämatolog. Befund am 14.04.92 bakteriolog. Befund serolog. Befund Diagnose Verlauf R.S.-L., geb. 12.07.87 Seit vier Tagen anfallsartiger Husten. Rhinopharyngitis, Bronchitis Fieber bis 39,0 °C, Otitis media Tracheobronchitis, Temp 37,5°C, 12 / Anfälle in 24 Stunden BKS 13/31, CRP 2,7 mg/l, Leukocyten 15000/ul, Lymphocyten 7350/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis R.L., geb. 02.09.90 Seit drei Tagen zunehmender anfallsartiger Husten. Rhinopharyngitis Pharyngotonsillitis BSG 8/ mm n.W., Leukocyten 10200/ul, Granulocyten 4284/ul, Lymphocyten 5916/ul nicht erhoben Bordetella pertussis-IgM. neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis R.M., geb. 11.04.88 Seit fast vier Wochen anfallsartiger, nächtlicher Husten. Laryngotracheitis, exsudative Pharyngotonsillitis, Temp: 39,5°C Rhingopharyngitis, Tracheobronchitis Bronchopneumonie dorsobasal rechts CRP 44 mg/l , Leukocyten 14600/ul , Lymphocyten 8468/ul nicht erhoben nicht erhoben Bronchopneumonie dorsobasal rechts; Pertussis, der hämatologische Befund spricht für eine Pertussis Ab dem 30.03.92 Therapie mit Amoxicillin. Ab dem 21.04.92 Klacid und Mucosolvan. 134 242 Patient Vorgeschichte klin. Befund am 04.05.92 am 18.05.92 hämatolog. Befund am 04.05.92 bakteriolog. Befund serolog. Befund am 04.05.92 Diagnose 243 Patient Vorgeschichte klin. Befund am 24.09.92 am 09.10.92 hämatolog. Befund bakteriolog. Befund am 09.12.92 serolog. Befund Diagnose 244 Patient Vorgeschichte klin. Befund am 17.04.90 hämatolog. Befund am 17.04.90 bakteriolog. Befund serolog. Befund Diagnose 245 Patient Vorgeschichte klin. Befund am 22.12.92 hämatolog. Befund am 22.12.92 bakteriolog. Befund serolog. Befund Diagnose R.N., geb. 08.02.89, Bruder von R.L Zunehmend pertussiformer Husten vorwiegend nachts. unauffällig adenoide und tonsilläre Hyperplasie Leukocyten 7400/ul, Granulocyten 3108/ul, Lymphocyten 4292/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom bei Nachweis von RS-Viren bei hyperreagiblem Bronchialsystem R.N., geb. 08.02.89 Vorwiegend nächtliche Hustenattacken. Rhinopharyngitis unauffällig nicht erhoben Moraxella catharrhalis nachgewiesen nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis R.D., geb. 02.12.89 Seit zehn Tagen pertussiformer Husten. Seit acht Tagen Schnupfen. Rhinopharyngitis CRP 8,2 mg/l, Leukocyten 16100/ul, Granulocyten 7406/ul, Lymphocyten 8694/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis R.D., geb. 02.12.89 Seit acht Tagen anfallsartiger Husten. Adenoide und Paukenerguss bds. BSG 7/ mm n.W., Leukocyten 6900/ul, Granulocyten 3450/ul, Lymphocyten 3450/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 135 246 Patient Vorgeschichte klin. Befund am 17.02.90 am 20.03.90 hämatolog. Befund am 17.02.90 bakteriolog. Befund serolog. Befund Diagnose 247 Patient Vorgeschichte Streptokokkeninfektion. klin. Befund am 18.03.91 am 21.03.91 hämatolog. Befund am 21.03.91 bakteriolog. Befund am 21.03.91 serolog. Befund am 21.03.91 Diagnose 248 Patient Vorgeschichte klin. Befund am 19.03.87 am 27.03.87 hämatolog. Befund am 19.03.87 bakteriolog. Befund serolog. Befund Diagnose Verlauf S.B., geb 30.09.88 Seit einer Woche pertussiformer Husten zunehmender Tendenz. Rhinopharyngitis Pharyngotonsillitis, Tracheobronchitis Leukocyten 10500/ul, Granulocyten 7245/ul, Lymphocyten 3255/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.J., geb. 12.03.86 Seit drei Wochen anfallsartiger Husten. Zustand nach Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Larybgotracheitis BSG 15/ mm n.W., Leukocyten 6600/ul, Granulocyten 3102/ul, Lymphocyten 3498/ul Streptokokken nachgewiesen Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis und Nachweis von Streptokokken S.P., geb. 05.07.81 Seit drei Wochen nächtlicher pertussiformer Husten. Am Vorabend Fieber bis 38,5°C. Rhinopharyngitis, tonsilläre Hyperplasie, Bronchitis dorsobasal links BSG 12/19 mm n.W., Leukocyten 7100/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 02.04.87 vereinzelte Hustenanfälle geringer Intensität. 136 249 Patient Vorgeschichte klin. Befund am 15.04.88 am 23.04.88 hämatolog. Befund am 15.04.88 bakteriolog. Befund serolog. Befund Diagnose 250 Patient Vorgeschichte klin. Befund am 06.04.87 am 13.04.87 am 24.04.87 hämatolog. Befund am 06.04.87 am 10.04.87 bakteriolog. Befund serolog. Befund Diagnose Verlauf 251 Patient Vorgeschichte klin. Befund am 08.12.90 am 14.12.90 am19.12.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose S.A., geb. 27.07.83 Vorwiegend nächtlicher, anfallsartiger Husten. Pharyngotonsillitis Bronchitis dorsobasal links BSG 10/20 mm n.W., Leukocyten 11000/ul, Granulocyten 6050/ul, Lymphocyten 4950/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.S., geb. 30.09.77 Pertussiforme Hustenanfälle in 30-minütigen Abständen. Rhinopharyngitis, Laryngotracheobronchitis, unauffällig leichte obstruktive Bronchitis BSG 3/9 mm n.W., Leukocyten 12300/ul, Granulocyten 4797/ul, Lymphocyten 7503/ul Leukocyten 6200/ul, Granulocyten 2604/ul, Lymphocyten 3596/ul nicht erhoben nicht erhoben Pertussis; der hämatologische Befund spricht für eine Pertussis Am 30.04.87 nur noch wenige leichte Hustenanfälle. S.E., geb. 04.02.90 Seit zehn Tagen pertussiformer Husten mit 30 schweren Anfällen in 24 Stunden. Bronchitis bds. eitrige Rhinitis, Sinusitis unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 137 252 Patient Vorgeschichte Anfällen/Nacht. klin. Befund am 28.11.90 am 08.12.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 253 Patient Vorgeschichte klin. Befund am 04.10.91 am 21.10.91 hämatolog.Befund am 04.10.91 bakteriolog. Befund am 28.10.91 serolog. Befund Diagnose 254 Patient Vorgeschichte klin. Befund am 03.09.91 am 06.09.91 am 09.10.91 hämatolog. Befund am 24.10.91 bakteriolog. Befund am 09.10.91 Diagnose S.S., geb. 03.07.88, Bruder von S.E. Pertussiformer Husten mit 5 - 7 Hustenanfällen/Tag und 3 - 4 Rhinopharyngitis, Tracheobronchitis chron. Tonsillitis, tonsilläre Hyperplasie nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.J.-M., geb. 15.02.88 Seit zwei Wochen zunehmend pertussiformer Husten. Fieber bis 39°C. Pharyngotonsillitis, Laryngotracheitis Laryngotracheobronchitis, BSG 14/ mm n.W., Leukocyten 11900/ul, Granulocyten 6545/ul, Lymphocyten 5355/ul Haemophilus influenzae nachgewiesen nicht erhoben Pertussis-Syndrom bei Nachweis von Haemophilus influenzae S.C.-C., geb. 13.12.89 Seit drei Tagen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Laryngotracheitis Pharyngotonsillitis Leukocyten 6100/ul, Lymphocyten 3782/ul Granulocyten 2318/ul A-Streptokokken durch Schnelltest nachgewiesen Pertussis-Syndrom bei Nachweis von A-Streptokokken 138 255 Patient Vorgeschichte klin. Befund am 15.03.90 am 21.03.90 am 07.05.90 am 18.05.90 am 22.05.90 am 31.05.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf 256 Patient Vorgeschichte pertussiform. klin. Befund am 07.03.91 Laryngotracheitis am 15.03.91 hämatolog. Befund am 07.03.91 bakteriolog. Befund am 07.03.91 serolog. Befund am 15.03.91 S.S., geb. 05.08.85, Schwester von S.C.-C. Pertussiformer Husten mit 10 Hustenanfällen/Tag und 3 - 4/Nacht. Seit gestern Fieber bis 39,8°C, wenig produktiver Husten, Conjunktivitis Rhinopharyngitis, Laryngotracheitis, Paukenerguss links Rhinitis, Husten anfallsartiger Husten Pertussis bei Kontaktperson nachgewiesen Tracheobronchitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Therapie mit Erythromycin ab dem 18.05., ab dem 14.06. noch nächtlicher Reizhusten, am 20.06.90 abklingender Husten. S.H., geb. 02.10.86 Seit 12/90 Husten in Intervallen. Seit einer Woche zunehmend Adenoide und tonsilläre Hyperplasie, Pharyngotonsillitis, Sinusitis maxillaris bds., Paukenerguss bds. adenoide und tonsilläre Hyperplasie Leukocyten 5000/ul, Granulocyten 3150/ul, Lymphocyten 1850/ul Moraxella catharrhalis nachgewiesen im Nasen-Rachen-Abstrich Diagnose Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis und Infektion mit Moraxella catharrhalis 257 Patient Vorgeschichte S.H., geb. 02.10.86 Seit 14 Tagen vorwiegend nächtlicher Husten. klin. Befund am 07.08.92 am 05.09.92 am 11.09.92 hämatolog. Befund am 07.08.92 bakteriolog. Befund serolog. Befund am 11.08.92 Diagnose Pharyngotonsillitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Sinusitis max. links BSG 19/ mm n.W., Leukocyten 7000/ul, Granulocyten 3430/ul , Lymphocyten 3570/ul nicht erhoben Bordetella pertussis IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 139 258 Patient Vorgeschichte pertussiformer S.B., geb. 21.08.83 Seit 14 Tagen fast täglich Pertussis-Kontakt. Seit drei Tagen Husten. klin. Befund am 06.10.89 am 18.10.89 am 03.12.89 hämatolog. Befund am 06.10.89 bakteriolog. Befund serolog. Befund Diagnose 259 Patient Vorgeschichte 10 Tagen. klin. Befund am 06.10.89 am 18.10.89 am 03.12.89 hämatolog. Befund am 06.10.89 bakteriolog. Befund serolog. Befund Diagnose 260 Patient Vorgeschichte klin. Befund am 28.11.91 am 10.12.91 am 30.12.91 hämatolog. Befund am 28.11.91 am 30.12.91 bakteriolog. Befund serolog. Befund am 28.11.91 Diagnose Pharyngotonsillitis, Laryngotracheobronchitis Pharyngotonsillitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis Leukocyten 7900/ul, Lymphocyten 2765/ul BKS 20/ mm n.W. nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.C., geb. 07.05.87, Schwester von S.B. Seit 14 Tagen fast täglich Pertussis-Kontakt. Pertussiformer Husten seit Pharyngotonsillitis, Laryngotracheitis Laryngotracheitis, Pharyngotonsillitis Rhinopharyngitis, stenosierende Laryngotracheitis BKS 14/ mm.W., Leukocyten 4700/ul, Lymphocyten 3196/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.A., geb. 29.03.90 Zunehmend anfallsartiger Husten. Pharyngotonsillitis, Gingivostomatitis Rhinopharynitis, Tracheobronchitis BSG 16/ mm n.W., Leukocyten 8000/ul, Granulocyten 4400/ul, Lymphocyten 3600/ul CRP 11,8 mg/l, Leukocyten 9200/ul, Granulocyten 4876/ul, Lymphocyten 4324/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 140 261 Patient Vorgeschichte Belastung. klin. Befund am 10.12.92 Hyperplasie am 15.12.92 hämatolog. Befund am 10.12.92 bakteriolog. Befund serolog. Befund am 15.12.92 Diagnose 262 Patient Vorgeschichte klin. Befund am 03.11.89 am 09.11.89 am 21.11.89 hämatolog. Befund am 03.11.89 am 21.11.89 bakteriolog. Befund serolog. Befund am 21.11.89 Diagnose 263 Patient Vorgeschichte Stunden. klin. Befund am 03.11.89 am 10.11.89 bakteriolog. Befund serolog. Befund am 10.11.89 Diagnose S.A.-C., geb. 15.10.87 Seit sechs Wochen zunehmend pertussiformer Husten vor allem bei Rhinopharyngitis, Rhinosinusitis links, adenoide un tonsilläre adenoide und tonsilläre Hyperplasie, persistierender Paukenerguss BSG 5/ mm n.W., Leukocyten 16800/ul, Granulocyten 9744/ul, Lymphocyten 7056/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.E.-M., geb. 18.08.85 Seit einer Woche anfallsartiger Husten. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis BSG 6/18 mm n.W., Leukocyten 7700/ul, Granulocyten 4543/ul, Lymphocyten 3157/ul BSG 8/17 mm n.W., Leukocyten 6200/ul, Granulocyten 1984/ul, Lymphocyten 4216/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis S.C., geb. 17.09.83, Schwester von S.E.-M. Seit drei Wochen anfallsartiger Husten mit 12 Hustenattacken in 24 Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, tonsilläre Hyperplasie nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis 141 264 Patient Vorgeschichte klin. Befund am 19.01.90 am 29.01.90 am 09.02.90 hämatolog. Befund am 19.01.90 bakteriolog. Befund serolog. Befund am 19.01.90 Diagnose 265 Patient Vorgeschichte klin. Befund am 19.04.91 am 14.05.91 hämatolog. Befund am 23.04.91 bakteriolog. Befund serolog. Befund am 23.04.91 Diagnose 266 Patient Vorgeschichte klin. Befund am 02.12.91 am 16.12.91 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose S.J., geb. 30.09.85 Seit zwei Monaten nicht anfallsartiger Husten. Rhinopharyngitis, Laryngotracheitis Tracheobronchitis unauffällig BSG 18/ mm n.W., Leukocyten 10100/ul, Granulocyten 4949/ul, Lymphocyten 5151/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.F.-M., geb. 04.09.81 Seit drei Wochen vorwiegend nächtlicher anfallsartiger Husten. Rhinopharyngitis, Laryngotracheitis Pharyngitis BSG 15/ mm n.W., Leukocyten 8500/ul, Granulocyten 2975/ul, Lymphocyten 5525/ul nicht erhoben Bordetella pertusssi-IgM. pos. Bordetella pertussis-IgM: pos. Pertussis S.K., geb. 20.09.87 Seit drei Wochen pertussiformer Husten. Pharyngotonsillitis unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 142 267 Patient Vorgeschichte klin. Befund am 05.11.86 am 10.11.86 häoatolog. Befund am 10.11.84 bakteriolog. Befund serolog. Befund am 10.11.86 Diagnose 268 Patient Vorgeschichte klin. Befund am 21.05.90 am 25.05.90 hämatolog. Befund am 22.05.90 bakteriolog. Befund serolog. Befund am 22.05.90 Diagnose 269 Patient Vorgeschichte klin. Befund am 22.05.92 am 29.05.92 hämatolog. Befund am 22.05.92 bakteriolog. Befund serolog. Befund am 23.05.92 Diagnose S.K., geb. 11.10.80 Seit vier Tagen pertussiformer Husten. Sinubronchitis Sinusitis `ds., Bronchitis basal rechts BSG 11/26 mm n.W.,"Leukocyten 12400/ul, Granulmcyten 6944/ul, Lymphocyten 5456/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.M., geb. 30.01.84 Seit zwölf Tagen zunehmend pertussiformer Husten mit 12 Hustenattacken in 24 Stunden. Pharyngotonsillitis Pharyngotonsillitis BSG 20/ mm n.W., CRP 2,5 mg/dl, Leukozyten 7200/ul Granulocyten 3744/ul, Lymphocyten 3456/ul, nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussisIgG: neg. Pertussis-Syndrom ohne Erregernachweis S.P., geb. 31.10.84 Seit drei Monaten pertussiformer Husten. Rhinopharyngitis, Sinusitis unauffällig BSG 6/ mm n.W., Leukocyten 7300/ul, Granulocyten 4088/ul, Lymphocyten 3212/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 143 270 Patient Vorgeschichte klin. Befund am 18.10.90 hämatolog. Befund am 18.10.90 bakteriolog. Befund serolog. Befund am 23.05.90 Diagnose 271 Patient Vorgeschichte pertussiform. klin. Befund am 16.10.90 am 02.11.90 am 10.11.90 am 26.01.91 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf 272 Patient Vorgeschichte klin. Befund am 16.10.90 am 05.11.90 am 10.11.90 hämatolog. Befund am 16.10.90 bakteriolog. Befund am 18.10.90 serolog. Befund am 18.10.90 Diagnose S.S., geb. 31.12.81 Seit zehn Tagen pertussiformer Husten. unauffällig BSG 8/ mm n.W., Leukocyten 7900/ul, Granulocyten 4819/ul, Lymphocyten 3081/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussisIgG: pos. Pertussis S.S., geb. 29.08.85, Bruder von S.S. Seit einer Woche Husten. Initial uncharakteristisch, jetzt zunehmend Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis Pharyngotonsillitis Conjunktivitis, Laryngotracheitis nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch den Bruder Am 26.01.90 Pertussis im Stadium decrementi kompliziert durch frischen Virusinfekt. S.S., geb.29.08.85, Bruder von S.S. und S.S. Seit drei Wochen Husten. Initial uncharakteristisch später zunehmend pertussiform. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis, exsudative Tonsillitis Pharyngotonsillitis BSG 14/ mm n.W., Leukocyten 11300/ul, Granulocyten 6780/ul, Lymphocyten 4520/ul Pneumokokken nachgewiesen im Nasen-Rachen-Abstrich Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis bei Nachweis von Streptococcus pneumoniae 144 273 Patient Vorgeschichte Stunden. klin. Befund am 10.11.86 am 22.11.86 am 09.12.86 hämatolog. Befund am 09.12.86 bakteriolog. Befund serolog. Befund am 22.12.86 Diagnose 274 Patient Vorgeschichte klein. Befund am 08.11.90 am 12.11.90 am 17.11.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 275 Patient Vorgeschichte klin. Befund am 08.11.90 am 17.11.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf S.S., geb. 16.11.83 Seit einer Woche pertussiformer Husten mit 20 Hustenattacken in 24 unauffällig Bronchitis rechts basal Bronchitis, adenoide und tonsilläre Hyperplasie BSG 3/9 mm n.W., Leukocyten 13400/ul, Granulocyten 4288/ul, Lymphocyten 9112/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Chlamydia psittaci KBR: neg. Pertussis S.S., 19.06.82 Seit zwei Wochen pertussiformer Husten. Rhinopharyngitis unauffällig tonsilläre Hyperplasie nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch Geschwister S.V., geb. 22.08.88, Schwester von S.S. Seit drei Wochen pertussiformer Husten. Pharyngotonsillitis unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch Geschwister Am 17.11.90 Pertussis im Stadium decrementi mit ca. 5 mittelschweren Hustenanfällen in 24 Stunden. 145 276 Patient Vorgeschichte klin. Befund am 08.11.90 am 17.11.90 hämatolog. Befund am 08.11.90 bakteriolog. Befund serolog. Befund am 09.11.90 Diagnose 277 Patient Vorgeschichte klin. Befund am 16.08.93 am 24.08.93 hämatolog. Befund am 16.08.93 bakteriolog. Befund serolog. Befund am 17.08.93 Diagnose Verlauf 278 Patient Vorgeschichte klin. Befund am 01.02.90 hämatolog. Befund am 01.02.90 bakteriolog. Befund serolog. Befund am 06.02.90 Diagnose 279 Patient Vorgeschichte Husten. klin. Befund am 23.11.92 hämatolog. Befund am 23.11.92 bakteriolog. Befund serolog. Befund Diagnose S.T., geb. 03.02.85, Bruder von S.S. und S.V. Seit drei Wochen anfallsartiger Husten. Rhinopharyngitis unauffällig BSG 6/ mm n.W., Leukocyten 8300/ul, Granulocyten 3320/ul, Lymphocyten 4980/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.R., geb. 18.06.90 Seit einer Woche pertussisformer Husten vorwiegend nachts. Pharyngotonsillitis, Tracheobronchitis, Rhinopharyngitis unauffällig Leukocyten 10000/ul, Granulocyten 5000/ul, Lymphocyten 5000/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 24.08.93 5 - 7 Hustenanfälle tagsüber und 3 Anfälle nachts. S.A., geb. 24.12.84 Seit vier Tagen zunehmend pertussiformer Husten. Rhinopharyngitis, Paukenerguss bds. CRP 10,7 mg/l, Leukocyten 10400/ul, Granulocyten 6968/ul, Lymphocyten 3432/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.G., geb. 09.03.89 Pertussis-Inkubation im Kindergarten. Seit zwei Tagen pertussiformer Rhinopharyngitis BSG 12/ mm n.W., Leukocyten 9900/ul, Granulocyten 6633/ul, Lymphocyten 3267/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 146 280 Patient Vorgeschichte klin. Befund am 19.02.90 hämatolog. Befund am 19.02.90 bakteriolog. Befund serolog. Befund Diagnose 281 Patient Vorgeschichte klin. Befund am 30.08.93 am 06.09.93 am 13.10.93 hämatolog. Befund am 06.09.93 bakteriolog. Befund am 05.10.93 serolog. Befund Diagnose 282 Patient Vorgeschichte klin. Befund am 29.10.90 am 15.11.90 hämatolog. Befund am 29.10.90 bakteriolog. Befund serolog. Befund am 30.10.90 Diagnose S.A., geb. 31.08.87 Zunehmend anfallsartiger Husten. Rhinopharyngitis, Laryngotracheitis BSG 20/ mm n.W., Leukocyten 17200/ul, Granulocyten 8772/ul, Lymphocyten 8428/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.A., geb. 31.08.87 Anfallsartiger vorwiegend nächtlicher Husten. Rhinopharyngitis, Tracheobronchitis Paukenerguss links unauffällig Leukocyten 6400/ul, Lymphocyten 2880/ul, Granulocyten 2880/ul Moraxella catharrhalis und Hämophilus influenzae nachgewiesen nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und Haemophilus influenzae S.K., geb. 24.05.85 Seit vier Wochen Husten zunehmender Tendenz. Am 27.10 und 28.10.90 Fieber bis 39°C. Rhinopharyngitis, Tracheobronchitis bds., Rhinosinusitis links Rhinopharyngitis, eitrige Conjunktivitis BSG 28/ mm n.W., CRP 4,8 mg/l, Leukozyten 13100/ul Granulocyten 4192/ul, Lymphocyten 8908/ul, nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 147 283 Patient Vorgeschichte klin. Befund am 12.08.87 am 02.10.87 am 09.10.87 hämatolog. Befund am 02.10.87 bakteriolog. Befund serolog. Befund am 20.10.87 Diagnose 284 Patient Vorgeschichte klin. Befund am 07.11.89 am 17.11.89 am 04.12.89 hämatolog. Befund am 07.11.89 bakteriolog. Befund serolog. Befund am 27.11.89 Diagnose 285 Patient Vorgeschichte klin. Befund am 31.08.92 am 12.09.92 am 27.10.92 hämatolog. Befund am 27.10.92 bakteriolog. Befund serolog. Befund Diagnose S.-M.,J., geb.20.09.85 Seit drei Wochen pertussiformer Husten. Herpes labialis Rhinopharyngitis, Laryngotracheobronchitis Rhinopharyngitis, Laryngotracheobronchitis BSG 23/35 mm n.W., Leukocyten 10600/ul, Granulocyten 3074/ul, Lymphocyten 7526/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.C., geb. 13.07.82 Seit drei Wochen zunehmend anfallsartiger Husten. Rhinopharyngitis, Laryngotracheitis unauffällig Rhinopharyngitis BSG 35/ mm n.W., Leukocyten 12400/ul, Granulocyten 8928/ul, Lymphocyten 3472/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.M., geb. 04.07.87 Nach Pertussis-Inkubation vor drei Wochen jetzt pertussiformer Husten. unauffällig unauffällig Rhinopharyngitis, Laryngotracheitis CRP 5,1 mg/l, Leukocyten 11400/ul, Granulocyten 8778/ul, Lymphocyten 2622/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 148 286 Patient Vorgeschichte klin. Befund am 06.11.89 am 14.11.89 am 23.11.89 hämatolog. Befund am 06.11.89 bakteriolog. Befund am 27.11.89 serolog. Befund am 27.11.89 Diagnose Verlauf 287 Patient Vorgeschichte klin. Befund am 27.07.90 am 09.08.90 hämatolog. Befund am 27.07.90 bakteriolog. Befund serolog. Befund Diagnose 288 Patient Vorgeschichte klin. Befund am 23.07.90 hämatolog. Befund am 23.07.90 bakteriolog. Befund serolog. Befund Diagnose S.D., geb. 01.07.85 Seit sieben Tagen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis Leukocyten 9400/ul, Granulocyten 4418/ul, Lymphocyten 4982/ul Pneumokokken und Haemophilus influenzae nachgewiesen Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis und Nachweis von Streptococcus pneumoniae und Haemophilus influenzae Am 06.12.89 noch 6 leichte Hustenanfälle in 24 Stunden. S.J.-M., geb. 30.01.82 Seit drei Wochen pertussiformer Husten vorwiegend nachts. Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis, Rhinosinusitis BSG 12/ mm n.W., Leukocyten 7400/ul, Granulocyten 5328/ul, Lymphocyten 2072/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.O., geb. 05.03.80, Bruder von S.J.-M. Seit Mitte Juni pertussiformer Husten. tonsilläre Hyperplasie BSG 15/ mm n.W., Leukocyten 5800/ul, Granulocyten 3480/ul, Lymphocyten 2320/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 149 289 Patient Vorgeschichte Wochen. klin. Befund am 24.04.90 hämatolog. Befund am 26.04.90 bakteriolog. Befund am 24.04.90 serolog. Befund am 26.04.90 Diagnose 290 Patient Vorgeschichte klein. Befund am 01.12.87 am 08.12.87 am 15 12.87 am 22.12.87 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 291 Patient Vorgeschichte klin. Befund am 30.11.87 am 04.12.87 am 14.12.87 Schleimhautbeteiligung am 23.12.87 hämatolog. Befund am 30.11.87 am 04.12.87 bakteriolog. Befund serolog. Befund Diagnose Varizellen S.L.-I., geb. 24.08.84 Seit zwei Tagen pertussiformer Husten.Pertussis-Kontakt vor vier Pharyngotonsillitis CRP 5,8mg/l, Leukocyten 13000/ul, Granulocyte10660/ul, Lymphocyten 2340/ul A-Streptokokken-Schnelltest: negativ Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis S.L., 11.10.82 Seit zwei Tagen pertussiformer Husten. Heute Fieber bis 39,8 °C. Pharyngotonsillitis Rhinopharyngitis,Laryngotracheitis Rhinopharyngitis Pharyngotonsillitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.S., geb. 12.11.85 Seit einer Woche pertussiformer Husten. Pharyngotonsillitis, Laryngotracheitis unauffällig, hier auch Laborkontrolle typisch klinischer Varizellenbefund mit ausgeprägter Varizellen im Borkenstadium BSG 12/24 mm n.W., Leukocyten 8700/ul, Granulocyten 4176/ul, Lymphocyten 4524/ul Leukocyten 12300/ul, Granulocyten 2583/ul, Lymphocyten 9717/ul nicht erhoben nicht erhoben Pertussis, der hämatologische Befund spricht für eine Pertussis; 150 292 Patient Vorgeschichte 24/h. klin. Befund am 27.03.87 am 30.03.87 am 04.04.87 am 12.05.97 hämatolog. Befund am 08.04.90 bakteriolog. Befund serolog. Befund Diagnose Verlauf 293 Patient Vorgeschichte klin. Befund am 01.12.88 am 29.12.88 am 09.01.89 hämatolog. Befund am 01.12.88 bakteriolog. Befund serolog. Befund radiolog. Befund am 09.01.89 Diagnose 294 Patient Vorgeschichte klin. Befund am 16.11.89 am 05.12.89 hämatolog. Befund am 05.12.89 bakteriolog. Befund serolog. Befund am 07.12.89 Diagnose S.M., geb. 28,06,83, Seit vier Tagen zunehmend anfallsartiger Husten mit 15 Attacken in unauffällig Pharyngitis, Bronchitis Bronchitis unauffällig BSG 8/20 mm n.W., Leukocyten 10400/ul, nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 30.03.87 plötzlich Fieber bis 39°C. Etwa 25 schwere Hustenanfälle in 24 Stunden zum Teil mit Zyanose. Im Verlauf Besserung der Symptomatik mit 10 mittelschweren Anfällen /24 h am 04.04.87. S.M., geb. 29.10.81 Seit vier Wochen zunehmend pertussiformer Husten. Laryngotracheobronchitis Rhinopharyngitis,Laryngotracheobronchitis unauffällig BSG 2/7 mm n.W, CRP 2,7 mg/l, Leukocyten 6000/ul, Granulocyten 3600/ul, Lymphocyten 2400/ul, nicht erhoben nicht erhoben Rö-Thorax: altersentsprechender Normalbefund Pertussis-Syndrom ohne Erregernachweis S.T., geb. 14.02.84 Seit vier Tagen pertussiformer Husten. Pharyngotonsillitis, Tracheobronchitis Rhinosinusitis BSG 10/ mm n.W.;Leukocyten 110300/ul, Granulocyten 5198/ul, Lymphocyten 6102/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 151 295 Patient Vorgeschichte klin. Befund am 13.09.92 am 24.09.92 02.10.92 30.10.92 05.11.92 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 296 Patient Vorgeschichte 38,6 °C. S.F., geb. 14.02.92 Seit vier Tagen pertussiformer Husten. Bruder ist an Pertussis erkrankt. Rhinopharyngitis,obstruktive Bronchitis unauffällig unauffällig Rhinopharyngitis Pharyngotonsillitis, Tracheobronchitis nicht erhoben Im Nasen-Rachen-Abstrich kein Nachweis von Bordetella pertussis, Nachweis von Moraxella catharrhalis und Streptococcus pneumoniae nicht erhoben Pertussis (Inkubation durch den Bruder) bei Nachweis von Moraxella catharrhalis und Streptococcus pneumoniae S.F., geb. 21.06.89, Bruder von S.F. Zunehmend anfallsartiger Husten seit 14 Tagen. Am 12.09.92 Fieber bis Inkubation durch Nachbarschaft. klin. Befund am 13.09.92 am 17.09.92 am 24.09.92 hämatolog. Befund am 14.09.92 bakteriolog. Befund am 22.09.92 serolog. Befund am 17.09.92 Diagnose 297 Patient Vorgeschichte /24 h. klin. Befund am 30.08.93 am 06.09.93 am 13.10.93 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Rhinopharyngitis, Bronchopneumonie basal bds. Rhinopharyngitis,Tracheobronchitis Rhinopathia allergica BSG 40/ mm n.W., Leukocyten 10100/ul, Granulocyten 5050/ul, Lymphocyten 5050/ul Nachweis von Moraxella catharrhalis Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pneumonie bds. bei Pertussis und nachweis von Moraxella catharrhalis S.V., geb. 11.11.90, Schwester von S.F. und S.F. Anfallsartiger vorwiegend nächtlicher Husten mit 20 schweren Attacken unauffällig unauffällig grobblasige Rg bds. basal nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch Geschwister 152 298 Patient Vorgeschichte klin. Befund am 27.12.90 am 29.12.90 am 03.01.91 hämatolog. Befund am 27.12.90 bakteriolog. Befund serolog. Befund Diagnose 299 Patient Vorgeschichte klin. Befund am 12.03.87 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 300 Patient Vorgeschichte klin. Befund am 18.04.88 am 06.05.88 hämatolog. Befund am 06.05.88 bakteriolog. Befund serolog. Befund Diagnose S.K., geb. 24.05.85 Seit vier Wochen Husten zunehmender Tendenz. Am 27.10 und 28.10.90 Fieber bis 39°C. Rhinosinusitis unauffällig unauffällig BSG 35/ mm n.W., Leukocyten 14000/ul, Granulocyten 7840/ul, Lymphocyten 6160/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.-D.,J., geb.11.02.85 Seit drei Wochen pertussiformer Husten mit 10 leichten Anfällen/Tag und 3 /Nacht. Pharyngotonsillitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.A., geb. 05.12.81 Seit drei Wochen zunehmend anfallsartiger Husten. unauffällig Rhinopharyngitis BSG 8/17 mm n.W., Leukocyten 8100/ul, Granulocyten 4698/ul, Lymphocyten 3402/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 153 301 Patient Vorgeschichte Bronchialsystem. klin. Befund am 08.01.93 am 13.01.93 am 28.01.93 hämatolog. Befund am 08.01.93 bakteriolog. Befund serolog. Befund Diagnose 302 Patient Vorgeschichte klin. Befund am 15.11.86 am 21.11.86 hämatolog. Befund am 21.11.86 bakteriolog. Befund serolog. Befund Diagnose 303 Patient Vorgeschichte klin. Befund am 01.02.91 am 05.02.91 hämatolog. Befund am 01.02.91 bakteriolog. Befund serolog. Befund Diagnose S.M., geb. 28.09.80 Anhaltend pertussiformer Husten. Bekanntes hyperreagibles Rhinopharyngitis,Laryngotracheitis unauffällig unauffällig BSG 10/ mm n.W., Leukocyten 4800/ul, Granulocyten 3024/ul, Lymphocyten 1776/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.R., geb. 12.04.83, Schwester von S.M. Seit drei Tagen pertussiformer Husten. Rhinosinusitis, Otitis media links, Serotympanon rechts Rhinosinusitis Leukocyten 7500/ul, Granulocyten 39% Lymphocyten 4575/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis S.O., geb. 22.09.88 Seit drei Wochen pertussiformer Husten vorwiegend nachts. Rhinopharyngitis, exsudative Tonsillitis Rhinopharyngitis, Laryngotracheitis BSG 5/ mm n.W., Leukocyten 4900/ul, Granulocyten 2058/ul, Lymphocyten 2842/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 154 304 Patient Vorgeschichte klin. Befund am 22.06.90 hämatolog. Befund am 22.06.90 bakteriolog. Befund serolog. Befund Diagnose 305 Patient Vorgeschichte klin. Befund am 27.11.90 am 16.12.90 am 27.12.90 hämatolog. Befund bakteriolog. Befund serolog. Befund am 17.12.90 Diagnose 306 Patient Vorgeschichte klin. Befund am 23.03.90 am 25.03.90 hämatolog. Befund am 23.03.90 bakteriolog. Befund serolog. Befund am 23.03.90 Diagnose Verlauf S.A., geb. 24.10.84 Seit 2 Wochen zunehmend pertussiformer Husten. Rhinopharyngitis,Laryngotracheitis BSG 4/ mm n.W., Leukocyten 6100/ul, Granulocyten 2623/ul, Lymphocyten 3477/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis T.A., geb. 28.02.84 Seit einer Woche anfallsartiger vorwiegend nächtlicher Husten. Rhinopharyngitis, Laryngotracheitis Pharyngotonsillitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheobronchitis nicht erhoben nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis T.J., geb. 13.05.85 Bei Pertussis im Stadium decrementi, Fieber bis 40°C. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis CRP 34,8 mg/l nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: > 1:20 Pertussis und zusätzliche Infektion mit unklarem Erreger Am 25.03. noch Fieber bis 40°C. Entfieberung unter Panoral. Nach 2 Wochen kein Husten mehr. 155 307 Patient Vorgeschichte klin. Befund am 07.12.89 hämatolog. Befund am 07.12.89 bakteriolog. Befund serolog. Befund Diagnose 308 Patient Vorgeschichte klin. Befund am 07.11.89 hämatolog. Befund am 07.11.89 bakteriolog. Befund serolog. Befund Diagnose 309 Patient Vorgeschichte pertussiformer T.B., geb. 08.04.87 Gelegentlich Husten bei abklingender Pertussis. Pertussis-Inkubation durch die Schwester. Rhinopharyngitis BSG 4/ mm n.W., Leukocyten 11500/ul, Granulocyten 5750/ul, Lymphocyten 5750/ul nicht erhoben nicht erhoben Pertussis, Infektion durch die Schwester T.M., geb. 25.09.85, Schwester von T.B. Seit zwei Wochen pertussiformer Husten mit einer Hustenanfallsfrequenz von 8 mittelschweren Anfällen in 24 Stunden. Pertussis-Inkubation im Kindergarten. Pharyngotonsillitis BSG 5/10 mm n.W., Leukocyten 12600/ul, Granulocyten 6300/ul, Lymphocyten 6300/ul nicht erhoben nicht erhoben Pertussis, Infektion durch die Schwester T.C., geb. 18.02.89 Schwester von T.B. und T.M. Pertussis-Inkubation durch die Geschwister. Seit einer Woche Husten mit einer Hustenanfallsfrequenz von 10 - 12 Hustenanfällen in 24 Stunden. Keine Zyanose, keine Apnoe. klin. Befund am 07.11.89 hämatolog. Befund am 07.11.89 am 17.11.89 bakteriolog. Befund serolog. Befund Diagnose Rhinopharyngitis, Tracheobronchitis BSG 20/35 mm n.W., CRP 10,3 mg/l, Leukocyten 13400/ul, Granulocyten 4556/ul, Lymphocyten 8844/ul Leukocyten 14400/ul, Granulocyten 7920/ul, Lymphocyten 6480/ul nicht erhoben nicht erhoben Pertussis, Infektion durch Geschwister 156 310 Patient Vorgeschichte klin. Befund am 29.01.90 am 12.02.90 hämatolog. Befund am 29.01.90 bakteriolog. Befund serolog. Befund am 29.01.90 Diagnose Verlauf 311 Patient Vorgeschichte klin. Befund am 06.03.90 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 312 Patient Vorgeschichte klin. Befund am 20.02.87 am 07.03.87 hämatolog. Befund bakteriolog. Befund serolog. Befund am 07.03.87 Diagnose T.J., geb. 07.11.85 Seit drei Tagen zunehmend anfallsartiger Reizhusten mit einer Hustenanfallsfrequenz von 15 - 20 Anfällen in 24 Stunden. Pharyngotonsillitis unauffällig BSG 40/ mm n.W., Leukocyten 6800/ul, Granulocyten 2652/ul, Lymphocyten 4148/ul nicht erhoben Bordetella pertussis-IgG: neg Bordetella pertussis-IgM: <1:20 Pertussis-Syndrom ohne Erregernachweis Am 06.03.90 Pertussis mit 8 Hustenanfällen in 24 Stunden. T.M., 25.07.87, Bruder von T.J. Pertussis-Inkubation durch die Schwester. Typische Pertussis-Anfälle mit 10 Anfällen/Tag und 4/ Nacht. unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis T.I., geb. 19.12.79 Seit sechs Wochen anfallsartiger Husten. Rhinopharyngitis unauffällig nicht erhoben nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. Pertussis-Syndrom ohne Erregernachweis 157 313 Patient Vorgeschichte klin. Befund am 26.08.91 am 09.09.91 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf 314 Patient Vorgeschichte klin. Befund am 10.05.87 am 20.05.87 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 315 Patient Vorgeschichte Bruder. klin. Befund am 05.05.93 am 21.05.93 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose Verlauf T.L., geb. 18.05.88 Seit zwei Wochen vorwiegend nächtlicher pertussiformer Husten. Pharyngotonsillitis, Tracheobronchitis Pharyngotonsillitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Abnahme der Hustenanfallsfrequenz auf 10 leichte Hustenanfälle/Tag und 4 schwere Anfälle/Nacht. T.C., geb. 30.01.83 Seit einer Woche pertussiformer Husten mit 5 - 6 mittelschweren Anfällen/Nacht. Abklingende Bronchitis. unauffällig unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis T.K., geb. 10.08.90 Seit fünf Tagen anfallsartiger Husten. Pertussis-Infektion durch den unauffällig unauffällig nicht erhoben nicht erhoben nicht erhoben Pertussis, Infektion durch den Bruder Am 21.05.93 Pertussis im Stadium decrementi kompliziert durch frischen Virusinfekt. 158 316 Patient Vorgeschichte pertussiformer Husten. klin. Befund am 05.05.93 am 18.05.93 hämatolog. Befund am 18.05.93 bakteriolog. Befund serolog. Befund am 18.05.93 Diagnose 317 Patient Vorgeschichte klin. Befund am 15.03.90 hämatolog. Befund am 15.03.90 bakteriolog. Befund serolog. Befund am 16.03.90 Diagnose 318 Patient Vorgeschichte klin. Befund am 02.09.91 am 11.09.91 am 19.09.91 hämatolog. Befund am 19.09.91 bakteriolog. Befund serolog. Befund am 05.09.91 Diagnose T.T., geb. 18.12.87, Bruder von T.K. Pertussis-Inkubation im Kindergarten. Seit wenigen Tagen unauffällig unauffällig CRP 2,6 mg/l nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis T.C., geb. 18.08.82 Seit fünf Wochen Husten mit zunehmender Tendenz bei anfallsartigem Charakter vorwiegend nächtlich. Pharyngotonsillitis BSG 10/ mm n.W., Leukocyten 7800/ul, Granulocyten 59%, Lymphocyten 3198/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis T.C., geb. 18.11.87 Vorwiegend nächtliche pertussiforme Hustenanfälle. unauffällig Rhinopharyngitis, Laryngotracheitis Sinusitis BSG 20/ mm n.W., Leukocyten 6900/ul, Granulocyten 4602/ul, Lymphocyten 3105/ul nicht erhoben Bordetella pertussis-IgM: neg. Bordetella pertussis-IgG: neg. RS-Viren Antikörper : pos. Adenoviren-Antikörper : neg. Pertussis-Syndrom bei Nachweis von RS-Viren 159 319 Patient Vorgeschichte klin. Befund am 15.02.93 am 25.02.93 hämatolog. Befund am 15.02.93 bakteriolog. Befund serolog. Befund Diagnose 320 Patient Vorgeschichte klin. Befund am 28.09.90 am 13.11.90 hämatolog. Befund am 28.09.90 bakteriolog. Befund serolog. Befund Diagnose 321 Patient Vorgeschichte Tendenz. klin. Befund am 21.10.91 am 28.10.91 hämatolog. Befund am 22.10.91 bakteriolog. Befund am 22.10.91 serolog. Befund Diagnose T.C.-U., geb. 04.04.90 Seit vier Tagen anfallsartiger Husten zum Teil mit anschließendem Erbrechen. Rezidivierende Fieberschübe bis 39°C bei Diarrhoe. Orbitalphlegmone Rhinopharymgitis, Laryngotracheitis BSG 25/ mm n.W., Leukocyten 10000/ul, Granulocyten 6100/ul, Lymphocyten 3900/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis U.T., geb. 05.07.86 Pertussiformer Husten mit 10 Anfällen/Tag und 3/Nacht. unauffällig Rhinopharyngitis, Tracheobronchitis, Otitis media links BSG 70/ mm n.W., Leukocyten 15100/ul, Granulocyten 6342/ul, Lymphocyten 8758/ul nicht erhoben nicht erhoben Pertussis, der hämatologische Befund spricht für eine Pertussis V.A., geb. 23.10.82 Seit einer Woche zunehmend anfallsartiger Husten zunehmender Rhinopharyngitis, Sinusitis maxillaris rechts Rhinopharyngitis, Laryngotracheitis BSG 5/ mm n.W., Leukocyten 7200/ul, Granulocyten 4392/ul, Lymphocyten 2808/ul, CRP 2,7 mg/l kein Nachweis von Bordetella pertussis, Nachweis von Streptococcus pneumoniae nicht erhoben Pertussis-Syndrom bei Nachweis von Streptococcus pneumoniae 160 322 Patient Vorgeschichte von V.V., geb. 05.10.86, Schwester von V.A. Seit einer Woche pertussiformer Husten mit einer Hustenanfallsfrequenz 10 Anfällen/Tag und 1/Nacht. klin. Befund am 23.05.90 am 12.06.90 hämatolog. Befund am 12.06.90 bakteriolog. Befund serolog. Befund Diagnose 323 Patient Vorgeschichte klin. Befund am 02.03.91 am 14.03.91 hämatolog. Befund bakteriolg. Befund serolog. Befund Diagnose Verlauf 324 Patient Vorgeschichte klin. Befund am 14.03.89 hämatolog. Befund am 14.03.89 bakteriolog. Befund serolog. Befund Diagnose 325 Patient Vorgeschichte klin. Befund am 17.12.91 hämatolog. Befund am 17.12.91 bakteriolog. Befund serolog. Befund am 17.12.91 Diagnose Verlauf unauffällig Rhinopharyngitis, Sinusitis BSG 12/ mm n.W., Leukocyten 11400/ul, Granulocyten 7410/ul, Lymphocyten 3990/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis V.M., geb. 28.08.85 Seit drei Tagen pertussiformer Husten. Rhinopharyngitis, Tracheobronchitis Tracheobronchitis, tonsilläre Hypertrophie nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 14.03.91 8 - 10 schwere Hustenanfälle/Tag und 3 - 5 schwere Hustenanfälle/Nacht. W.C., geb. 03.05.87 Seit drei Wochen zunehmende Hustenanfälle jetzt pertussiform. Pharyngotonsillitis BSG 4/10 mm n.W., Leukocyten 12200/ul, Granulocyten 3294/ul, Lymphocyten 8906/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis W.J., geb. 02.07.90 Seit fünf Tagen zunehmend pertussiformer Husten. Rhinopharyngitis BSG 5/ mm n.W. nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 20.12.91 5 Hustenanfälle/Tag und 7 - 8/Nacht. 161 326 Patient Vorgeschichte klin. Befund am 07.11.90 am 21.11.90 hämatolog. Befund am 07.11.90 bakteriolog. Befund serolog. Befund am 16.11.90 Diagnose Verlauf 327 Patient Vorgeschichte klin. Befund am 03.11.90 am 21.11. am 12.12.90 hämatolog. Befund am 07.11.90 bakteriolog. Befund serolog. Befund am 16.11.90 Diagnose 328 Patient Vorgeschichte klin. Befund am 30.07.92 hämatolog. Befund am 30.07.92 bakteriolog. Befund serolog. Befund am 30.07.92 Diagnose W.B., geb. 28,11.83 Seit einer Woche zunehmend pertussiformer Husten. Rhinopharyngitis unauffällig BSG 6/ mm n.W., Leukocyten 7600/ul, Granulocyten 3116/ul, Lymphocyten 4484/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 21.11.90 Pertussis im Stadium decrementi. W.L.-M., geb. 11.04.88, Schwester von W.B. Anhaltender Husten zunehmend pertussiform. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis unauffällig BSG 13/ mm n.W., Leukocyten 7300/ul Granulocyten 2628/ul, Lymphocyten 4672/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis W.J., geb. 02.05.85 Anhaltender pertussiformer Husten. unauffällig BSG 12/ mm n.W., Leukocyten 18500/ul, Granulocyten 11655/ul, Lymphocyten 6845/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis 162 329 Patient Vorgeschichte klin. Befund am 16.10.89 am 25.10.89 hämatolog. Befund am 16.10.89 baktetriolog. Befund serolog. Befund Diagnose 330 Patient Vorgeschichte klin. Befund am 27.11.89 hämatolog. Befund am 27.11.89 bakteriolog. Befund serolog. Befund am 30.11.89 Diagnose 331 Patient Vorgeschichte klin. Befund am 09.07.91 hämatolog. Befund am 09.07.91 bakteriolog. Befund serolog. Befund Diagnose W.A., geb. 01.12.83 Anhaltender pertussiformer Husten mit einer Hustenanfallsfrequenz von 8 - 10 Anfällen/Tag und 3/Nacht. unauffällig unauffällig BSG 5/11 mm n.W., Leukocyten 18500/ul, Granulocyten 7400/ul, Lymphocyten 11100/ul nicht erhoben nicht erhoben Pertussis, der hämatologische Befund spricht für eine Pertussis W.A.-K., geb. 19.12.83 Seit drei Tagen zunehmend pertussiformer Husten. Pharyngotonsillitis, Laryngotracheitis, tonsilläre Hypertrophie, chronische Tonsillitis BSG 15/ mm n.W., Leukocyten 9200/ul, Granulocyten 7176/ul, Lymphocyten 2024/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis W.A., geb. 24.05.80 Anfallsartiger Husten mit einer Hustenanfallsfrequenz von 10 Anfällen in 24 Stunden. Tracheobronchitis BSG 8/ mm n.W., Leukocyten 9700/ul, Granulocyten 5141/ul, Lymphocyten 4559/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 163 332 Patient Vorgeschichte klin. Befund am 07.01.87 am 20.01.87 am 09.03.87 hämatolog. Befund am 17.02.87 bakteriolog. Befund serolog. Befund Diagnose 333 Patient Vorgeschichte klin. Befund am 07.01.87 am 20.01.87 hämatolog. Befund am 07.01.87 bakteriolog. Befund serolog. Befund am 17.02.87 Diagnose 334 Patient Vorgeschichte klin. Befund am 08.05.87 hämatolog. Befund am 08.05.87 bakteriolog. Befund serolog. Befund Diagnose W.F., geb. 27.09.81 Seit zwei Wochen pertussiformer Husten mit einer Hustenanfallsfrequenz von 10 Anfällen in 24 Stunden. unauffällig Rhinopharyngitis, Laryngotracheobronchitis Rhinopharyngitis, Rhinosinusitis BSG 46/60 mm n.W., Leukocyten 17300/ul, nicht erhoben nicht erhoben Pertussis, Infektion durch den Bruder W.F., geb. 12.06.84, Bruder von F.F. Seit zwei Wochen pertussiformer Husten vor allem nächtlich. Pharyngotonsillitis, Laryngotracheitis, Rhinopharyngitis, Laryngotracheitis BSG 5/14 mm n.W., Leukocyten 10100/ul, nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis W.H., geb. 22.09.82 Mögliche Pertussisinkubation im Kindergarten. Pertussisformer Husten seit drei Tagen. Rhinopharyngitis BSG 8/ mm n.W., Leukocyten 13000/ul, Granulocyten 5720/ul, Lymphocyten 7280/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 164 335 Patient Vorgeschichte klin. Befund am 25.06.92 am 07.07.92 hämatolog. Befund am 26.06.92 bakteriolog. Befund serolog. Befund am 30.06.92 Diagnose 336 Patient Vorgeschichte klin. Befund am 06.07.88 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose 337 Patient Vorgeschichte klin. Befund am 31.07.92 am 11.08.92 am 25.08.92 hämatolog. Befund am 11.08.92 bakteriolog. Befund serolog. Befund am 13.08.92 Diagnose Verlauf W.A., geb. 03.02.86 Seit vier Wochen pertussiformer Husten. Rhinopharyngitis, obstruktive Bronchitis, Otitis media rechts unauffällig BSG 48/ mm n.W., Leukocyten 9900/ul, Granulocyten 5148/ul, Lymphocyten 4752/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis W.K., geb., 03.07.86 Seit vier Tagen pertussiformer Husten. Rhinopharyngitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis W.A., geb. 11.11.88 Seit Anfang Juli Schnupfen, seit Mitte Juli anfallsartiger Husten. Rhinopharyngitis Rhinosinusitis Pharyngotonsillitis BSG 7/ mm n.W., Leukocyten 7000/ul, Granulocyten 3850/ul, Lymphocyten 3150/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Milder Verlauf mit Sistieren des Hustens seit dem 17.08.92. 165 338 Patient Vorgeschichte klin. Befund am 29.04.93 am 21.05.93 am 27.05.93 hämatolog. Befund am 21.05.93 bakteriolog. Befund am 29.04.93 serolog. Befund am 27.05.93 Diagnose Verlauf 5/93. 339 Patient Vorgeschichte klin. Befund am 21.05.87 am 25.05.87 hämatolog. Befund am 23.06.87 bakteriolog. Befund serolog. Befund am 25.05.87 Diagnose 340 Patient Vorgeschichte klin. Befund am 09.01.91 am 16.01.91 am 23.01.91 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose . W.H., geb. 07.09.88 Anhaltender vorwiegend nächtlicher pertussiformer Husten. Seit 10 Tagen. Zustand nach Pertussis 10/92. Rhinopharyngitis, Tracheobronchitis, Sinusitis unauffällig unauffällig BSG 3/ mm n.W., Leukocyten 5200/ul, Granulocyten 2392/ul, Lymphocyten 2808/ul Nachweis von Staphylococcus aureus und Streptococcus pneumoniae Bordetella pertussis-IgM: schwach positiv Bordetella pertussis-IgG: 1:40 Pertussis bei Nachweis von Staphylococcus aureus und Streptococcus pneumoniae, Zustand nach Pertussis Leichter Verlauf der Erkrankung mit Sistieren der Hustenanfälle Ende W.R., geb. 16.09.83 Zunehmend pertussiformer Husten. unauffällig Pharyngitis BSG 15/34 mm n.W., Leukocyten 9300/ul, Granulocyten 3348/ul, Lymphocyten 5952 nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis W.J.-V., geb. 11.12.89 Anfallsartiger Husten mit nachfolgendem Erbrechen bei 20 - 30 Hustenanfällen in 24 Stunden. Pharyngotonsillitis Pharyngotonsillitis Rhinopharyngitis, Tracheobronchitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 166 . 341 Patient Vorgeschichte klin. Befund am 01.08.91 am 12.08.91 am 20.08.91 hämatolog. Befund am 01.08.91 am 20.08.91 bakteriolog. Befund serolog. befund Diagnose Verlauf 342 Patient Vorgeschichte klin. Befund am 19.07.90 am 21.08.90 hämatolog. Befund am 19.07.90 bakteriolog. Befund serolog. Befund am 19.07.90 Diagnose 343 Patient Vorgeschichte klin. Befund am 21.09.92 am 15.10.92 hämatolog. Befund bakteriolog. Befund serolog. Befund Diagnose W.B., geb. 10.09.85 Seit drei Tagen vorwiegend nächtlicher pertussiformer Husten mit 3 - 4 Hustenanfällen pro Nacht von 2 Minuten Dauer. unauffällig unauffällig unauffällig BSG 7/ mm n.W., Leukocyten 11300/ul, Granulocyten 6328/ul, Lymphocyten 4972/ul BSG 3/ mm n.W., Leukocyten 6000/ul, Granulocyten 1740/ul, Lymphocyten 4260/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 08.08.91 4 - 5 Hustenanfälle/ Tag und 8 - 10 schwere Anfälle/ Nacht. Am 20.08. Rückgang der Hustenanfälle auf 3-6 schwere Anfälle/ Nacht. W.A.-K., geb. 24.12.88 Anfallsartiger Husten 3 - 4 mal täglich, nachts häufiger. unauffällig unauffällig BSG 11/ mm n.W., Leukocyten 9100/ul, Granulocyten 3731/ul, Lymphocyten 5369/ul nicht erhoben Bordetella pertussis-IgG: > 1:20 Bordetella pertussis-IgM: neg. Pertussis-Syndrom ohne Erregernachweis W.K. geb. 27.05.89 Seit acht Tagen zunehmender anfallsartiger Husten. Pharyngotonsillitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis nicht erhoben nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 167 344 Patient Vorgeschichte klin. Befund am 12.03.93 am 25.03.93 am 17.05.93 hämatolog. Befund am 12.03.93 am 25.03.93 bakteriolog. Befund serolog. Befund am 26.03.93 Diagnose Verlauf 345 Patient Vorgeschichte klin. Befund am 08.12.86 am 23.12.86 am 08.02.87 am 06.03.87 hämatolog. Befund am 08.12.86 bakteriolog. Befund serolog. Befund Diagnose 346 Patient Vorgeschichte klin. Befund am 08.12.86 am 05.01.86 hämatolog. Befund am 05.01.86 bakteriolog. Befund serolog. Befund Diagnose Z.J., geb. 12.10.87 Seit drei Tagen pertussiformer Husten. obstruktive Bronchitis Pneumonie rechts basal Rhinopharyngitis, tonsilläre Hypertrophie BSG 6/ mm n.W. Leukocyten 11400/ul, Granulocyten 5130/ul, Lymphocyten 6270/ul BSG 4/ mm n.W., CRP 2,6 mg/ l, Leukocyten 5100/ul, Granulocyten 1428/ul, Lymphocyten 3672/ul nicht erhoben Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 25.03.93 Fieber bis 38,4°C bei Pneumonie rechts basal bei Pertussis. Z.S., geb. 29.05.82 Zunehmend pertussiformer Husten mit stündlichen Hustenanfällen, verstärkt bei Belastung. Rhinopharyngitis, Laryngotracheitis Pharyngotonsillitis, Bronchitis links Otitis media links Rhinopharyngitis, Laryngotracheitis Leukocyten 14000/ul, Granulocyten 4760/ul Lymphocyten 9240/ul nicht erhoben nicht erhoben Pertussis, der hämatologische Befund spricht für eine Pertussis Z.K., geb. 03.12.84, Schwester von Z.S. Zunehmend pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Pharyngotonsillitis BSG 10/25 mm n.W., Leukocyten 7300/ul, Granulocyten 2555/ul, Lymphocyten 4745/ul nicht erhoben nicht erhoben Pertussis, Infektion durch Geschwister 168 347 Patient Vorgeschichte Husten. klin. Befund am 18.03.93 am 30.03.93 hämatolog. Befund bakteriolog. Befund unauffällig unauffällig nicht erhoben nicht erhoben serolog. Befund Diagnose nicht erhoben Pertussis-Syndrom ohne Erregernachweis 348 Patient Vorgeschichte Bronchialsystem. klin. Befund am 10.12.91 am 27.12.91 am 02.01.92 hämatolog. Befund am 10.12.91 am 30.12.91 bakteriolog. Befund serolog. Befund am 10.12.91 Diagnose Z.A.-H., geb. 21.07.87 Pertussis-Inkubation vor drei Wochen. Seit zwei Wochen pertussiformer Z.J., geb. 12.02.86 Seit drei Wochen pertussiformer Husten bei hyperreagiblem Pharyngotonsillitis, Laryngotracheitis unauffällig unauffällig BSG 5/ mm n.W., Leukocyten 7300/ul, Granulocyten 56%4088/ul, Lymphocyten 3212/ul BSG 6/ mm n.W., Leukocyten 7300/ul, Granulocyten 3577/ul, Lymphocyten 3723/ul nicht erhoben Nachweis von RS-Viren-Antikörpern durch KBR Pertussis-Syndrom bei Nachweis von RS-Viren bei hyperreagiblem Bronchialsystem 169 9.2. STUDIE B: Prospektive Studie in einer kinderärztlichen Praxis in Köln 1 Patient Vorgeschichte klin. Befund am 22.06.93 am 30.06.93 hämatolog. Befund am 22.06.93 serolog. Befund bakteriolog. Befund am 23.06.93 Diagnose Verlauf Anfällen/Tag und 15Besserung mit 5 - 6 Anfällen/Tag. 2 Patient Vorgeschichte klin. Befund am 16.08.93 hämatolog. Befund am 16.08.93 serolog. Befund bakteriolog. Befund am 17.08.93 Diagnose Verlauf 3 Patient Vorgeschichte klin. Befund am 24.08.93 am 30.08.93 am 05.10.93 hämatolog. Befund am 30.08.93 bakteriolog. Befund am 30.08.93 serolog. Befund Diagnose Verlauf R.S., geb. 15.07.88 Seit 10 Tagen zunehmend anfallsartiger Husten. Rhinopharyngitis unauffällig BSG 8/ mm n.W., Leukocyten 14200/ ul, Granulocyten 7810/ul, Lymphocyten 6390/ul nicht erhoben Infektion mit Bordetella pertussis durch IFT nachgewiesen Pertussis Am 25.06.93 Pertussis im Stadium convulsivum mit 10 - 15 20 Anfällen/Nacht. Am 09.07.93 deutliche S.R., geb 18.06.90 Seit einer Woche vorwiegend nächtlicher pertussiformer Husten mit einer Hustenanfallsfrequenz von 15/Tag und 20/Nacht. Pharyngotonsillitis, Rhinopharyngitis, Tracheobronchitis Leukocyten 10000/ul, Granulocyten 5000/ul, Lymphocyten 5000/ul nicht erhoben Infektion mit Bordetella pertussis durch IFT nachgewiesen Pertussis Am 24.08.93 5 - 7 Hustenanfälle/Tag und 3/Nacht. S.A., geb. 31.08.87 Anfallsartiger vorwiegend nächtlicher Husten. Rhinopharyngitis Rhinopharyngitis, Tracheobronchitis, unauffällig BSG 0/ mm n.W., Leukocyten 6400/ul, Granulocyten 55%3520/ul, Lymphocyten 2880/ul Nachweis von Haemophilus influenzae und Moraxella catharrhalis nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und Haemophilus influenzae Am 05.10.93 persistierender Husten abnehmender Intensität. 170 4 Patient Vorgeschichte klin. Befund am 05.08.93 am 26.08.93 hämatolog. Befund am 05.08.93 am 19.08.93 serolog. Befund bakteriolog. Befund am 30.08.93 Diagnose Verlauf 5 Patient Vorgeschichte klin. Befund am 28.08.93 am 31.08.93 am 04.09.93 hämatolog. Befund am 31.08.93 bakteriolog. Befund am 04.09.93 serolog. Befund Diagnose Verlauf 6 Patient Vorgeschichte klin. Befund am 27.08.93 am 11.10.93 hämatolog. Befund am 27.08.93 am 11.10.93 serolog. Befund bakteriolog. Befund am 14.10.93 Diagnose Verlauf K.T., geb. 14.01.91 Seit dem Morgen Infekterbrechen bei Fieber bis 39 °C. Pertussiformer Husten seit 5 Tagen. Bronchopneumonie ventrobasal links Pharyngotonsillitis, Bronchitis CRP 7,5 mg/l, Leukocyten 6300/ul, Granulocyten 2583/ul, Lymphocyten 3717/ul CRP 2,6 mg/l nicht erhoben Infektion mit Bordetella pertussis durch IFT nachgewiesen Pertussis, Bronchopneumonie links Rasche Entfieberug unter antibiotischer Therapie. Am 19.08.93 zunehmend pertussiformer Husten, vor allem nächtlich. G.I., geb. 29.08.88 Seit einer Woche nicht produktiver Husten. Fieber bis 39°C. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis Bronchopneumonie dorsobasal rechts CRP 8,6 mg/l Nachweis von Moraxella catharrhalis und Staphylococcus aureus im Rachenabstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und Staphylococcus aureus Am 31.08.93 Fieber bis 39°C. Entfieberung am 03.09.93 bei anhaltendem Husten. H.F., geb. 19.09.89 Seit vier Wochen pertussiformer Husten, vorwiegend nachts mit 5 - 6 Hustenanfällen pro Nacht von 1/2 bis 1-stündiger Dauer. Rhinopharyngitis unauffällig BSG 9/ mm n.W., Leukocyten 8900/ul, Granulocyten 5073/ul, Lymphocyten 3827/ul Leukocyten 10000/ul, Granulocyten 6200/ul, Lymphocyten 3382/ul nicht erhoben Infektion mit Bordetella pertussis durch IFT nachgewiesen Pertussis Am 14.10.93 deutlich rückläufige Hustenattacken milder Intensität. 171 7 Patient Vorgeschichte klin. Befund am 07.10.93 am 19.10.93 hämatolog. Befund am 07.10.93 bakteriolog. Befund 07.10.93 bakteriolog. Befund am 07.10.93) Diagnose Verlauf 8 Patient Vorgeschichte °C. klin. Befund am 09.10.93 hämatolog. Befund bakteriolog. Befund am 09.10.93 serolog. Befund Diagnose Verlauf 9 Patient Vorgeschichte klin. Befund am 27.10.93 am 06.11.93 am 15.11.93 hämatolog. Befund am 29.10.93 bakteriolog. Befund am 15.11.93 serolog. Befund Diagnose Verlauf H.V., geb.11.02.90 Seit zwei Tagen pertussiforme Hustenanfälle mit anschließendem Erbrechen. Fieber bis 39 °C. Bekannte Hyperreagibilität der Bronchien. Rhinopharyngitis unauffällig CRP 4,9 mg/l, Leukocyten 8700/ul, Granulocyten 5220/ul, Lymphocyten 3480/ul Kein Nachweis von Haemophilus influenzae oder Moraxella catharrhalis Infektion mit Bordetella pertussis durch IFT nachgewiesen Pertussis Seit dem 12.10.93 milder pertussiformer Husten. R.D., geb. 16.04.92 Seit einer Woche pertussiformer Husten. Seit zwei Tagen Fieber bis 38,5 Rhinopharyngitis nicht erhoben Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Hustenfrei ab dem 16.10.93. G.C., geb. 02.05.89 Gelegentlich nicht produktiver, pertussiformer Husten seit einer Woche. unauffällig Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis BSG 8/ mm n.W., Leukocyten 9700/ul, Granulocyten 5044/ul Lymphocyten 4656/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Am 06.11.93 frischer Virusinfekt mit Rhinopharyngitis und Bronchtis. Am 15.11.93 fortbestehende Rhinopharyngitis und Bronchitis. 172 10 Patient Vorgeschichte klin. Befund am 25.10.93 am 29.10.93 hämatolog. Befund bakteriolog. Befund am 29.10.93 serolog. Befund Diagnose 11 Patient Vorgeschichte inspiratorischer Stridor. klin. Befund am 27.09.93 am 12.10.93 am 11.11.93 hämatolog. Befund am 26.10.93 am 27.09.93 am 12.10.93 am 11.11.93 bakteriolog. Befund am 11.11.93 serolog. Befund Diagnose 12 Patient Vorgeschichte klin. Befund am 11.11.93 am 25.11.93 am 03.12.93 hämatolog. Befund am 25.11.93 bakteriolog. Befund am 15.11.93 serolog. Befund Diagnose Verlauf G.G., geb. 02.06.92 Seit gestern Fieber bis 39 °C. Pertussiformer Husten seit einer Woche und eitriger Schnupfen. unauffällig Rhinopharyngitis, Stomatitis nicht erhoben Nachweis von Moraxella catharrhalis aus dem Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis J.L., geb. 02.12.90 Seit drei Tagen Fieber bis 38,9 °C. Bellender Husten und Pharyngotonsillitis, stenosierende Laryngotracheitis I Grades. stenosierende Laryngotracheitis II Grades. Rhinopharyngitis, Laryngotracheitis Leukocyten 8800/ul, Granulocyten 54%, Lymphocyten 46% CRP 55,1 mg/l, Leukocyten 9400/ul, Granulocyten 6674/ul, Lymphocyten 2726/ul BSG 19/ mm n.W., Leukocyten 20200/ul, Granulocyten 17776/ul, Lymphocyten 2424/ul BSG 10/ mm n.W., Leukocyten7600/ul, Granulocyten 4180/ul, Lymphocyten 3420/ul Nachweis von Moraxellla catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis d.V.A., geb. 08.10.89 Seit vier Tagen pertussiformer Husten mit vier Hustenattacken/Tag. Rhinopharyngitis Rhinopharyngitis, Otitis media purulenta rechts rückläufige Otitis media rechts, tonsilläre Hyperplasie CRP 103,1 mg/l, Leukocyten 14000/ul, Granulocyten 9100/ul, Lymphocyten 4900/ul Nachweis von Haemophilus influenzae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Haemophilus influenzae Am 25.11.93 Fieber bis 39,4 °C bei Otits media purulenta. Nach 2 Tagen Entfieberung. Anhaltender pertussiformer Husten. 173 13 Patient Vorgeschichte klin. Befund am 28.02.94 am 08.03.94 am 11.03.94 hämatolog. Befund am 28.02.94 bakteriolog. Befund am 11.03.94 serolog. Befund Diagnose Verlauf 14 Patient Vorgeschichte Erbrechen. klin. Befund am 08.02.94 am 04.03.94 hämatolog. Befund (08.02.94) (04.03.94) bakteriolog. Befund (10.02.94) (07.03.94) serolog. Befund Diagnose influenzae Verlauf 15 Patient Vorgeschichte °C. klin. Befund am 14.11.94 hämatolog. Befund am 14.11.94 bakteriolog. Befund am 14.11.94 Diagnose D.C., geb. 31.10.92 Seit zehn Tagen anfallsartiger Husten, vorwiegend nachts mit anschließendem Erbrechen. Am 28.02.94 Fieber bis 40°C.. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis CRP 12,7 mg/l, Leukocyten 9300/ul, Granulocyten 4185/ul, Lymphocyten 5115/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Seit dem 08.03.94 Temperaturen bis 40 °C bei unverändertem Husten. Abendliches Fieber bleibt für weitere 5 Tage bestehen bei rückläufigem Husten. H.B., geb. 19.06.90 Seit einer Woche pertussiformer Husten mit zuletzt anschließendem Rhinopharyngitis Rhinopharyngitis, Conjunktivitis, Laryngotracheitis BSG 8/ mm n.W., Leukocyten 11600/ul, Granulocyten 32%, Lymphocyten 7888/ul BSG 15/ mm n.W., Leukocyten 11800/ul, Granulocyten 71%, Lymphocyten 29% Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich Nachweis von Moraxella catharrhalis und Haemophilus influenzae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom durch Moraxella catharrhalis und Haemophilus Seit dem 04.03.94 erneute Hustenanfälle vorwiegend nachts mit pertussiformem Charakter. Am 07.03.94 Rückgang der Hustenanfälle. H.B., geb. 19.06.90 Seit zehn Tagen vorwiegend nächtliche Hustenanfälle. Fieber bis 38,9 unauffällig BSG 55/ mm n.W., Leukocyten 9200/ul, Granulocyten 5612/ul , Lymphocyten 3588/ul Kein Nachweis von pathologischen Keimen im Nasen-Rachen-Abstrich Kein Nachweis von Bordetella pertussis durch PCR Pertussis-Syndrom ohne Erregernachweis 174 16 Patient Vorgeschichte klin. Befund am 11.02.94 hämatolog. Befund am 11.02.94 bakteriolog. Befund am 15.02.94 serolog. Befund Diagnose 17 Patient Vorgeschichte klin. Befund am 25.10.94 hämatolog. Befund am 25.10.94 bakteriolog. Befund am 25.10.94 am 25.10.94 Diagnose 18 Patient Vorgeschichte 31.12.93. klin. Befund am 09.01.94 am 13.01.94 am 15.02.94 hämatolog. Befund am 13.01.94 am 15.02.94 bakteriolog. Befund am 17.02.94 am 15.02.94 Diagnose H.S., geb. 26.08.91, Schwester von H.B. Zunehmend pertussiformer Husten. Rhinopharyngitis BSG 11/ mm n.W., Leukocyten 7600/ul, Granulocyten 3116/ul, Lymphocyten 4484/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis H.S., geb. 26.08.91, Schwester von H.B. Seit einer Woche zunehmend pertussiformer Husten. unauffällig BSG 13/ mm n.W., Leukocyten 6800/ul, Granulocyten 2516/ul, Lymphocyten 4284/ul Kein Nachweis patholog. Keime im Nasen-Rachen-Abstrich Kein Nachweis von Bordetella pertussis durch PCR Pertussis-Syndrom ohne Erregernachweis W.G., geb. 29.08.89 Seit vier Tagen pertussiformer Husten. Pertussis-Inkubation am Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis, Otitis media rechts Rhinopharyngitis, Laryngotracheitis BSG 20/ mm n.W., Leukocyten 3700/ul, Granulocyten 2146/ul, Lymphocyten 1554/ul BSG 15/ mm n.W., Leukocyten 9200/ul, Granulocyten 6256/ul, Lymphocyten 2944/ul Kein Nachweis pathologischer Keime im Nasen-Rachen-Abstrich Kein Nachweis von Bordetella pertussis durch PCR Pertussis-Syndrom ohne Erregernachweis 175 19 Patient Vorgeschichte klin. Befund am 15.02.94 am 04.03.94 am 28.04.94 hämatolog. Befund am 15.02.94 serolog. Befund bakteriolog. Befund am 04.03.94 Diagnose Verlauf 20 Patient Vorgeschichte klin. Befund am 22.03.94 hämatolog. Befund am 05.04.94 bakteriolog. Befund am 24.03.94 serolog. Befund Diagnose Verlauf 21 Patient Vorgeschichte Tagen. klin. Befund am 03.03.94 am 14.04.94 hämatolog. Befund bakteriolog. Befund am 03.03.94 am 03.03.94 Diagnose Verlauf W.D., geb. 01.04.92, Bruder von W.G. Pertussiformer Husten seit vier Tagen. Fieber bis 39,5 °C. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis tonsilläre Hyperplasie CRP 3,9 mg/l, Leukocyten 14000/ul, Granulocyten 6020/ul, Lymphocyten 7980/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 28.04.94 Pertussis im Stadium decrementi. Hustenanfälle treten nur noch beim Weinen auf. Z.J., geb. 14.11.92 Seit drei Wochen pertussiformer Husten und Schnupfen. Rhinopharyngitis, Laryngotracheitis BSG 6/ mm n.W., Leukocyten 6100/ul, Granulocyten 3721/ul, Lymphocyten 2379/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Am 15.04.94 nur noch gelegentlich nicht produktiver Husten. M.E., geb. 06.03.88 Pertussis-Inkubation im Kindergarten. Pertussiformer Husten seit zwei Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis nicht erhoben Kein Nachweis patholog. Keime im Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch IFT Pertussis Am 14.04.94 erneute Zunahme des pertussiformen Hustens. Bis Anfang Mai persistierender pertussiformer Husten. 176 22 Patient Vorgeschichte klin. Befund am 01.03.94 am 04.03.94 hämatolog. Befund am 01.03.94 bakteriolog. Befund am 10.03.94 bakteriolog. Befund am 04.03.94 Diagnose Verlauf 23 Patient Vorgeschichte klin. Befund am 07.03.94 hämatolog. Befund am 07.03.94 bakteriolog. Befund am 14.03.94 serolog. Befund Diagnose 24 Patient Vorgeschichte klin. Befund am 10.03.94 am 18.03.94 hämatolog. Befund am 10.03.94 bakteriolog. Befund am 18.03.94 serolog. Befund Diagnose Verlauf R.J., geb. 06.02.93 Seit vier Tagen pertussiformer Husten und Fieber bis 38,3°C. PertussisInkubation vor acht Tagen. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis, Otitis media bds. CRP 2,5 mg/l, Leukocyten 6600/ul, Granulocyten 1584/ul. Lymphocyten 5016/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich Kein Nachweis von Bordetella pertussis durch IFT Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Am 14.03.94 ist der Husten nahezu abgeklungen. M.A.-K., geb. 18.12.92 Seit vier Wochen zunehmend pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis BSG 5/ mm n.W., Leukocyten 11000/ul, Granulocyten 4950/ul, Lymphocyten 6050/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis H.B.-A., geb. 01.07.91 Seit drei Tagen zunehmend pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis unauffällig BSG 8/ mm n.W., Leukocyten 14600/ul, Granulocyten 8176/ul, Lymphocyten 6424/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Am 18.03.94 spontane Rückbildung des Hustens. 177 25 Patient Vorgeschichte klin. Befund am 21.03.94 hämatolog. Befund bakteriolog. Befund am 24.03.94 serolog. Befund Diagnose Haemophilus G.V., geb. 26.02.92 Seit fünf Tagen pertussiformer Husten und Halsschmerzen. Conjunktivitis rechts, Pharyngotonsillitis nicht erhoben Nachweis von Haemophilus influenzae und Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und influenzae 26 Patient Vorgeschichte klin. Befund am 11.03.94 am 25.03.94 hämatolog. Befund bakteriolog. Befund am 15.03.94 serolog. Befund Diagnose 27 Patient Vorgeschichte klin. Befund am 22.03.94 hämatolog. Befund am 22.03.94 bakteriolog. Befund am 22.03.94 serolog. Befund Diagnose H.N., geb. 22.06.91 Seit zwei Tagen Hustenanfälle mit anschließendem Erbrechen. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis nicht erhoben Nachweis von Moraxella catharrhalis und Streptococcus pneumoniae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Pneumokokken und Moraxella catharrhalis S.D., geb. 21.04.78 Seit drei Tagen pertussiformer Husten. Rhinopharyngitis BSG 7/ mm n.W., Leukocyten 8500/ul, Granulocyten 5780/ul, Lymphocyten 2720/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis 178 28 Patient Vorgeschichte klin. Befund am 15.04.94 am 21.04.94 hämatolog. Befund am 15.04.94 bakteriolog. Befund am 21.04.94 serolog. Befund Diagnose 29 Patient Vorgeschichte 38,7 °C. klin. Befund am 17.04.94 am 22.04.94 hämatolog. Befund am 17.04.94 am 22.04.94 serolog. Befund bakteriolog. Befund am 17.04.94 Diagnose Verlauf 30 Patient Vorgeschichte klin. Befund am 12.09.94 am 20.09.94 am 06.10.94 hämatolog. Befund am 12.09.94 am 20.09.94 serolog. Befund bakteriolog. Befund am 06.10.94 Diagnose Verlauf G.S., geb. 07.10.88 Seit 3 Wochen pertussiformer Husten. Seit 4 Tagen mit anschließendem Erbrechen. Bronchitis, Rhinitis unauffällig CRP 5,1 mg/l, Leukocyten 11300/ul, Granulocyten 5537/ul, Lymphocyten 5763/ul Nachweis von Moraxella catharrhalis und Streptococcus pneumoniae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und Pneumokokken F.L., geb. 20.08.89 Seit 3 Tagen zunehmend pertussiformer Husten. Am 15.04.94 Fieber bis Rhinopharyngitis, Laryngotracheitis, Conjunktivitis allergica Pharyngotonsillitis, Bronchopneumonie dorso-basal links BSG 10/ mm n.W., Leukocyten 13100/ul, Granulocyten 9039/ul, Lymphocyten 4061/ul CRP 19,7 mg/l, Leukocyten 8000/ul, Granulocyten 3920/ul, Lymphocyten 4080/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis und Pneumonie links Am 07.05.94 Husten deutlich rückläufig. S.F.-K., geb. 11.04.89 Seit einer Woche pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis unauffällig unauffällig CRP 5,4 mg/l, Leukocyten 10100/ul, Granulocyten 4848/ul, Lymphocyten 5262/ul BSG 10/ mm n.W., Leukocyten 6300/ul, Granulocyten 2772/ul, Lymphocyten 3528/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 04.10.94 unverändert pertussiformer Husten mit 2 Anfällen/Tag und 3/Nacht. Am 11.10.94 Pertussis im Stadium decrementi bei abnehmendem Husten. 179 31 Patient Vorgeschichte klin. Befund am 05.10.94 am 10.10.94 am 17.10.94 hämatolog. Befund am 05.10.94 serolog. Befund bakteriolog. Befund am 06.10.94 Diagnose Verlauf 32 Patient Vorgeschichte klin. Befund am 07.10.94 am 07.11.94 hämatolog. Befund am 07.11.94 serolog. Befund bakteriolog. Befund am 12.10.94 Diagnose 33 Patient Vorgeschichte klin. Befund am 07.10.94 am 10.10.94 am 21.10.94 hämatolog. Befund am 07.10.94 am 21.10.94 bakteriolog. Befund am 10.10.94 serolog. Befund Diagnose Verlauf B.L., geb. 20.03.91 Seit vier Tagen zunehmend pertussiformer Husten. Rhinopharyngitis unauffällig unauffällig BSG 8/ mm n.W., Leukocyten 11600/ul, Granulocyten 5336/ul, Lymphocyten 6264/ul nicht erhoben Nachweis von Bordetella pertussis durch PCR Pertussis Am 10.10.94 Pertussis im Stadium convulsivum mit 6 - 7 Anfällen/Tag und 3 - 4/Nacht. S.F., geb. 14.05.93 Seit einer Woche zunehmend pertussiformer Husten. Rhinopharyngitis Rhinopharyngitis, Laryngotracheitis BSG 13/ mm n.W., Leukocyten 9600/ul, Granulocyten 3168/ul, Lymphocyten 6432/ul nicht erhoben Nachweis von Bordetella pertussis durch PCR Pertussis A.E., geb. 30.05.94 Seit vier Wochen zunehmend pertussiformer Husten. Seit vier Tagen rezidivierend Fieber. Rhinopharyngitis, Tracheobronchitis bds. Tracheobronchitis bds. unauffällig BSG 80/ mm n.W., CRP 32,5 mg/l, Leukocyten 6700/ul, Granulocyten 4556/ul, Lymphocyten 2144/ul BSG 30/ mm n.W., Leukocyten 5400/ul, Granulocyten 3618/ul, Lymphocyten 1782/ul Nachweis von Haemophilus influenzae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei nachweis von Haemophilus influenzae Am 21.10.94 Sistieren des Hustens. 180 34 Patient Vorgeschichte bei der G.I., geb. 18.08.87 Seit drei Tagen zunehmend pertussiformer Husten. Pertussis-Inkubation Schwester. klin. Befund am 05.10.94 am 08.10.94 hämatolog. Befund am 05.10.94 bakteriolog. Befund am 08.10.94 am 08.10.94 Diagnose Verlauf 35 Patient Vorgeschichte klin. Befund am 17.10.94 am 19.10.94 am 22.10.94 am 15.11.94 hämatolog. Befund am 17.10.94 am 15.11.94 bakteriolog. Befund am 21.10.94 am 19.10.94 Diagnose Verlauf Rhinopharyngitis Rhinopharyngitis, Tracheobronchitis Leukocyten 4700/ul, Granulocyten 2820/ul, Lymphocyten 1880/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch PCR Pertussis und Nachweis von Moraxella catharrhalis Am 29.10.94 Pertussis im Stadium convulsivum. am 05.11.94 noch 2 Hustenanfälle/ Tag bei Pertussis im Stadium decrementi. H.C., geb. 04.06.89 Seit einer Woche pertussiformer Husten zunehmender Tendenz. obstr. Bronchitis Tracheobronchitis, Bronchopneumonie db.re Rhinopharyngitis, Tracheobronchitis unauffällig BSG 24/ mm n.W., Leukocyten 5500/ul, Granulocyten 3465/ul, Lymphocyten 2035/ul BSG 35/ mm n.W., Leukocyten 7100/ul, Granulocyten 3834/ul, Lymphocyten 3266/ul Nachweis von Haemophilus influenzae und Streptococcus pneumoniae im Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch PCR Pertussis; Bronchopneumonie rechts und Nachweis von Haemophilus influenzae und Pneumokokken Am 18.10.94 deutliche Zunahme des Hustens, jetzt produktiv bei zusätzlicher Bronchopneumonie rechts. Am 22.10.94 kein bronchopneumonischer Auskultationsbefund. Rückläufigkeit der Hustenanfälle. 181 36 Patient Vorgeschichte klin. Befund am 17.10.94 am 20.10.94 am 28.10.94 hämatolog. Befund am 20.10.94 serolog. Befund bakteriolog. Befund am 20.10.94 Diagnose Verlauf 37 Patient Vorgeschichte klin. Befund am 17.10.94 am 21.10.94 am 02.11.94 hämatolog. Befund am 17.10.94 serolog. Befund bakteriolog. Befund am 17.10.94 Diagnose 38 Patient Vorgeschichte klin. Befund am 20.10.94 am 26.10.94 am 09.11.94 hämatolog. Befund am 20.10.94 bakteriolog. Befund am 24.10.94 am 21.10.94 Diagnose Verlauf Hustenanfälle. W.M., geb. 24.09.89 Seit vier Tagen pertussiformer Husten. Pharyngotonsillitis unauffällig unauffällig BSG 8/ mm n.W., Leukocyten 8500/ul, Granulocyten 4505/ul, Lymphocyten 3995/ul nicht erhoben Nachweis von Bordetella pertussis durch PCR Pertussis Am 28.10.94 Pertussis im Stadium convulsivum mit 8 mittelschweren Hustenanfällen/Tag. S.P., geb. 22.06.90 Seit drei Tagen Fieber bis 39°C. Zunehmend nicht produktiver Husten. Pertussis-Inkubation im Kindergarten. Rhinopharyngitis, Tracheobronchitis unauffällig unauffällig CRP 15,3 mg/l, Leukocyten 14100/ul, Granulocyten 6768/ul, Lymphocyten 7332/ul nicht erhoben Nachweis von Bordetella pertussis durch PCR Pertussis B.C., geb. 14.09.89 Seit drei Wochen zunehmend anfallsartiger Husten. Rhinopharyngitis, Tracheobronchitis Tracheobronchitis Rhinopharyngitis BSG 4/ mm n.W., Leukocyten 8100/ul, Granulocyten 3888/ul, Lymphocyten 4212/ul Nachweis von Haemophilus influenzae und Streptococcus pneumoniae im Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch PCR Pertussis und Nachweis von Streptococcus pneumoniae und Haemophilus influenzae Ab dem 26.10.94 sinkende Zahl und abnehmende Intensität der Nach Beendigung der Clarithromycin-Therapie am 01.11.94 Zunahme der Anfallsintensität. 182 39 Patient Vorgeschichte klin. Befund am 12.10.94 am 24.10.94 hämatolog. Befund bakteriolog. Befund am 19.10.94 serolog. Befund Diagnose Verlauf 40 Patient Vorgeschichte klin. Befund am 21.10.94 hämatolog. Befund am 21.10.94 serolog. Befund bakteriolog. Befund am 21.10.94 Diagnose 41 Patient Vorgeschichte klin. Befund am 12.10.94 am 19.10.94 am 28.10.94 hämatolog. Befund serolog. Befund bakteriolog. Befund am 19.10.94 Diagnose H.S.-S., geb. 08.03.91 Seit einer Woche zunehmend anfallsartiger Husten. Rhinopharyngitis, Laryngotracheobronchitis unauffällig nicht erhoben Nachweis von Bordetella pertussis durch PCR nicht erhoben Pertussis Therapie mit Clarithromycin bei Zunahme des Hustens am 24.10.94. L.J., geb. 05.12.90 Seit 10 Tagen zunehmend anfallsartiger Husten Pharyngotonsillitis BSG 14/mm n.W., Lymphocyten 3776/ul Leukocyten 6400/ul, Granulocyten 2624/ul, nicht erhoben Nachweis von Streptococcus pneumoniae im NRA Nachweis von B. pertussis durch PCR Pertussis und Nachweis von Streptococcus pneumoniae O.L., geb. 24.03.94 Seit drei Tagen pertussiformer Husten. kein Fieber, keine Dyspnoe. unauffällig Rhinopharyngitis,Tracheobronchitis Rhinopharyngitis nicht erhoben nicht erhoben Nachweis von Hämophilus influenzae im NRA Pertussis-Syndrom bei Nachweis von Hämophilus influenzae 183 42 Patient Vorgeschichte klin. Befund am 17.10.94 am 0.,11.94 am 04.11.94 am 17.11.94 hämatolog. Befund serolog. Befund bakteriolog. Befund am 04.11.94 Diagnose Verlauf 43 Patient Vorgeschichte Husten. klin. Befund am 25.08.94 hämatolog. Befund am 25.08.94 serolog. Befund bakteriolog. Befund am 25.08.94 Diagnose 44 Patient Vorgeschichte Husten. klin. Befund am 12.11.93 hämatolog. Befund am 12.11.93 serolog. Befund bakteriolog. Befund am 12.11.93 Diagnose W.M., geb. 09.08.93 Seit 5 Tagen pertussuiformer Husten obstruktive Bronchitis Rhinopharyngitis, obstruktive Bronchitis Rhinopharyngitis, Tracheobronchitis, Otitis media links Rhinopharyngitis,Laryngotracheitis nicht erhoben nicht erhoben Nachweis von Hämophilus influenzae und Steptococcus pneumoniae im NRA Kein Nachweis von Bordetella pertussis durch PCR Pertussis-Syndrom bei Nachweis von Hämophilus influenzae und Pneumokokken Am 25.10.94 Hustenanfälle an Zahl und Stärke rückläufig. Am 01.11.94 pertussiformer Husten. Am 17.11.94 erneute Zunahme der Anfälle. Sistieren des Hustens ab dem 23.11.94. F.M., geb. 12.01.93 Seit 5 Tagen nächtliches Fieber bis 40 °C. Leichter pertussiformer unauffällig BSG 11/mm n.W., Lymphocyten 4080/ul Leukocyten 6800/ul, Granulocyten 2720/ul nicht erhoben Nachweis von Hämophilus influenzae im NRA Pertussis-Syndrom bei Nachweis von Hämophilus influenzae K.K., geb. 06.07.92 Vor einer Woche Fieber bis 39°C. Seitdem auch pertussiformer Rhinopharyngitis,Laryngotracheitis CRP 2,5 mg/dl, Lymphocyten 4806/ul Leukocyten 8900/ul, Granulocyten 4094/ul, nicht erhoben Nachweis von Moraxella catharrhalis im NRA Pertussis-Syndrom durch Infektion mit Moraxella catharrhalis 184 45 Patient Vorgeschichte klin. Befund am 05.11.93 am 16.11.93 am 23.11.93 hämatolog. Befund serolog. Befund bakteriolog. Befund am 23.11.93 Diagnose Verlauf 46 Patient Vorgeschichte klin. Befund am 19.11.93 am 25.11.93 am 21.12.93 hämatolog. Befund am 12.11.93 serolog. Befund bakteriolog. Befund am 12.11.93 Diagnose R.N., geb. 08.02.89 Seit acht Tagen zunehmend pertussiformer Husten Rhinopharyngitis Rhinopharyngitis,Laryngotracheobronchitis Rhinopharyngitis,Tracheobronchitis, Paukenerguss bds. nicht erhoben nicht erhoben Nachweis von Moraxella catharrhalis im NRA Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Bis zum 16.11.94 unveränderte Häufigkeit des Hustens. Ab dem 23.11.94 deutliche Besserung . K.L., 26.05.92 Seit drei Tagen vorwiegend nächtliche Hustenanfälle Rhinopharyngitis Rhinopharyngitis,Laryngotracheobronchitis Rhinopharyngitis, Pharyngotonsillitis Lymphocyten 5415/ul, Leukocyten 9500/ul, Granulocyten 4085/ul nicht erhoben Nachweis von Moraxella catharralis im NRA, Pneumokokken und Hämophilus influenzae Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis, Pneumokokken und Hämophilus influenzae Verlauf Am 25.11.94 nächtlicher pertussiformer Husten. Am 21.12.94 Fieber bis 39,8°C. Seit dem 04.01.95 erneut anhaltender Schnupfen und erneut auftretender Husten. 47 Patient Vorgeschichte klin. Befund am 29.11.93 am 03.12.93 hämatolog. Befund am 03.12.93 serolog. Befund bakteriolog. Befund am 03.12.93 Diagnose Verlauf K.D., geb. 09.09.91 Seit 1 Woche pertussifomer Husten. Rhinopharyngitis unauffällig CRP 2,5 mg/l nicht erhoben Nachweis von Moraxella catharrhalis im NRA Pertussis-Syndrom bei nachweis von Moraxella catharrhalis Unter Therapie mit Clarithromycin rückläufige Hustensymptomatik 185 48 Patient Vorgeschichte klin. Befund am 18.10.93 am 15.11.93 am 26.11.93 hämatolog. Befund am 20.10.93 am 15.11.93 serolog. Befund bakteriolog. Befund am 25.11.93 Diagnose 49 Patient Vorgeschichte Bronchien. klin. Befund am 22.11.93 hämatolog. Befund bakteriolog. Befund am 26.11.93 serolog. Nachweis Diagnose 50 Patient Vorgeschichte klin. Befund am 02.12.93 hämatolog. Befund am 02.12.93 serolog. Befund bakteriolog. Befund am 09.12.93 Diagnose U.S., geb. 28.09.77 Seit einer Woche zunehmend pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis unauffällig BSG 10/ mm n.W., Leukocyten 9700/ul, Granulocyten 6984/ul, Lymphocyten 2716/ul BSG 10/ mm n.W., Leukocyten 7100/ul, Granulocyten 4615/ul, Lymphocyten 2485/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis G.C., geb. 02.08.86 Pertussiformer Husten bei Belastung. Bekannte Hyperreagibilität der Rhinopharyngitis, Rhinosinusitis nicht erhoben Nachweis von Haemophilus influenzae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Haemophilus influenzae DD Husten als Asthmaäquivalent M.C., geb. 06.01.84 Vorwiegend nächtlicher anfallsartiger Husten seit 7 Tagen. Rhinopharyngitis BSG 3/ mm n.W., Leukocyten 9000/ul, Granulocyten 5580/ul, Lymphocyten 3420/ul nicht erhoben Nachweis von Bordetella pertussis durch PCR Pertussis 186 51 Patient Vorgeschichte klin. Befund am 03.12.93 am 09.12.93 hämatolog. Befund am 03.12.93 bakteriolog. Befund am 03.12.93 am 03.12.93 Diagnose Verlauf 52 Patient Vorgeschichte klin. Befund am 14.12.93 am 26.12.93 am 29.12.93 am 04.01.94 hämatolog. Befund bakteriolog. Befund am 16.12.93 serolog. Befund Diagnose Pneumokokken Verlauf 53 Patient Vorgeschichte klin. Befund am 17.12.93 hämatolog. Befund bakteriolog. Befund am 17.12.93 serolog. Befund Diagnose L.E., geb. 03.12.92 Zunehmend pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis, Paukenerguss bds. Rhinopharyngitis, Tracheobronchitis, Paukenerguss bds. BSG 15/ mm n.W., Leukocyten 12700/ul, Granulocyten 5969/ul, Lymphocyten 6731/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich Kein Nachweis von Bordetella pertussis mittels IFT Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Am 09.12.93 bereits rückläufige Hustensymptomatik v.B.Y., geb. 23.08.88 Seit zwei Wochen nächtliche und morgendliche Hustenanfälle. Rhinopharyngitis Rhinopharyngitis Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Paukenerguss nicht erhoben Nachweis von Moraxella catharrhalis und Streptococcus pneumoniae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und Am 04.01.94 geringer Husten. D.D., geb. 30.01.90 Seit drei Wochen pertussiformer Husten. unauffällig nicht erhoben Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis 187 54 Patient Vorgeschichte klin. Befund am 27.12.93 am 13.01.94 am 25.01.94 hämatolog. Befund am 27.12.93 serolog. Befund bakteriolog. Befund am 27.12.93 Diagnose Verlauf 55 Patient Vorgeschichte klin. Befund am 14.12.93 am 23.12.93 am 10.01.94 hämatolog. Befund bakteriolog. Befund am 10.10.94 serolog. Befund Diagnose Pneumokokken Verlauf 56 Patient Vorgeschichte klin. Befund am 18.01.94 am 21.01.94 hämatolog. Befund am 18.01.94 bakteriolog. Befund am 21.01.94 serolog. Befund Diagnose Verlauf M.S., geb. 16.06.90 Seit vier Tagen pertussiformer Husten. Pharyngotonsillitis Rhinopharyngitis Rhinopharyngitis, Paukenerguss bds., BSG 8/ mm n.W., Leukocyten 9000/ul, Granulocyten 4320/ul, Lymphocyten 4680/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 13.01.94 Pertussis im Stadium decrementi mit 6 - 7 Hustenanfällen in 24 Stunden. Z.S.-N., geb. 04.03.91 Seit drei Tagen Heiserkeit und pertussiformer Husten. Rhinopharyngitis, stenosierende Laryngitis stenosierende Laryngitis, Rhinopharyngitis unauffällig nicht erhoben Nachweis von Moraxella catharrhalis und Streptococcus pneumoniae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und Nach Rückgang der Hustensymptomatik nach dem 23.12.93 erneute Zunahme am 07.01.93. Nach Therapie mit Clarythromycin Abklingen des Hustens. B.C., geb. 12.07.93 Vorwiegend nächtlicher pertussiformer Husten und Schnupfen. Rhinopharyngitis unauffällig BSG 5/ mm n.W., Leukocyten 6100/ul, Granulocyten 2257/ul; Lymphocyten 3843/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Am 21.01.94 Sistieren des Hustens. 188 57 Patient Vorgeschichte klin. Befund am 27.12.93 am 21.01.94 hämatolog. Befund am 21.01.94 bakteriolog. Befund am 25.01.94 serolog. Befund Diagnose 58 Patient Vorgeschichte klin. Befund am 24.01.94 hämatolog. Befund am 24.01.94 bakteriolog. Befund am 27.01.94 serolog. Befund Diagnose 59 Patient Vorgeschichte klin. Befund am 20.12.93 am 25.01.94 hämatolog. Befund am 20.12.93 serolog. Befund bakteriolog. Befund am 23.12.93 Diagnose Verlauf Belastung. D.N., geb. 24.10.88 Seit zwei Wochen zunehmend pertussiformer Husten vorwiegend nächtlich. Kein Fieber. Pharyngotonsillitis, Tracheobronchitis obstruktive Bronchitis BSG 18/ mm n.W., Leukocyten 6100/ul, Granulocyten 2867/ul, Lymphocyten 3233/ul Nachweis von Hämophilus influenzae und Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Haemophilus influenzae und Moraxella catharrhalis S.J., geb. 23.07.91 Seit 11/93 kontinuierlich Bronchitis mit rezidivierenden Fieberschüben. Obstruktion vor allem bei Belastung. Anfallsartiger Husten vor allem nachts. Pharyngotonsillitis BSG 20/ mm n.W., Leukocyten 11400/ul, Granulocyten 6840/ul, Lymphocyten 4560/ul Nachweis von Haemophilus influenzae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Haemophilus influenzae M.B., geb. 07.12.87 Seit drei Wochen pertussiformer Husten mit 5 - 6 Anfällen/Tag. Rhinopharyngitis, Tracheobronchitis unauffällig BSG 5/ mm n.W., Leukocyten 11000/ul, Granulocyten 4730/ul, Lymphocyten 6270/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 25.01.94 Pertussis im Stadium decrementi. Husten nur noch bei 189 60 Patient Vorgeschichte klin. Befund am 27.04.94 am 09.05.94 am 14.05.94 hämatolog. Befund am 09.05.94 serolog. Befund bakteriolog. Befund am 10.05.94 Diagnose 61 Patient Vorgeschichte klin. Befund am 07.05.94 am 14.05.94 hämatolog. Befund am 10.05.94 bakteriolog. Befund am 14.05.94 bakteriolog. Befund am 10.05.94 Diagnose 62 Patient Vorgeschichte klin. Befund am 27.04.94 am 11.05.94 hämatolog. Befund am 27.04.94 bakteriolog. Befund am 29.04.94 serolog. Befund Diagnose Verlauf G.N., geb. 08.05.92 Seit einer Woche pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Pharyngotonsillitis unauffällig BSG 5/ mm n.W., Leukocyten 10200/ul, Granulocyten 3876/ul, Lymphocyten 6324/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis O.T., geb. 01.11.90 Pertussis-Inkubation am 09.05.94. Anhaltende Hustenanfälle in zehnminütigen Abständen. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis BSG 6/ mm n.W., Leukocyten 6000/ul, Granulocyten 3360/ul, Lymphocyten 2640/ul Nachweis von Hämophilus influenzae im Nasen-Rachen-Abstrich Kein Nachweis von Bordetella pertussis durch IFT Pertussis-Syndrom bei Nachweis von Hämophilus influenzae S.J., geb. 28.03.83 Seit einer Woche pertussiformer Husten. Pharyngotonsillitis unauffällig BSG 5/ mm n.W., Leukocyten 7000/ul, Granulocyten 3500/ul, Lymphocyten 3500/ul Kein Nachweis von Bordetella pertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 11.05.94 geringer Husten bei unauffälligem Untersuchungsbefund. 190 63 Patient Vorgeschichte klin. Befund am 26.04.94 am 11.05.94 hämatolog. Befund am 26.04.94 bakteriolog. Befund am 03.05.94 bakteriolog. Befund am 16.05.94 Diagnose Verlauf 64 Patient Vorgeschichte klin. Befund am 17.05.94 am 25.05.94 am 28.05.94 hämatolog. Befund am 17.05.94 serolog. Befund bakteriolog. Befund am 17.05.94 Diagnose Verlauf 65 Patient Vorgeschichte klin. Befund am 30.05.94 hämatolog. Befund am 30.05.94 bakteriolog. Befund serolog. Befund Diagnose S.J.-M., geb. 12.09.87 Seit zwei Wochen pertussiformer Husten. Phatyngotonsillitis, Tracheobronchitis unauffällig BSG 5/ mm n.W., Leukocyten 7200/ul, Granulocyten 2664/ul, Lymphocyten 4536/ul Kein Nachweis von Bordetella pertussis im Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch IFT Pertussis Am 16.05.94 noch geringer Husten. J.P., 07.10.90 Seit fünf Tagen zunehmend anfallsartiger Husten. Kein Fieber. unauffällig unauffällig Rhinopharyngitis CRP 3,3 mg/l, Leukocyten 10200/ul, Granulocyten 4998/ul, Lymphocyten 5202/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 28.05.94 Pertussis im Stadium convulsivum mit 6 Anfällen/Nacht, kompliziert durch virale Rhinopharyngitis. A.A., geb. 23.12.90 Seit zwei Wochen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis BSG 13/ mm n.W., Leukocyten 16600/ul, Granulocyten 5810/ul, Lymphocyten 10790/ul nicht erhoben nicht erhoben Pertussis, hämatologisch gestellte Diagnose 191 66 Patient Vorgeschichte klin. Befund am 18.03.94 hämatolog. Befund am 18.03.94 serolog. Befund bakteriolog. Befund am 18.03.94 Diagnose 67 Patient Vorgeschichte °C. klin. Befund am 08.08.94 am 15.08.94 hämatolog. Befund am 15.08.94 am 26.08.94 serolog. Befund bakteriolog. Befund am 01.09.94 Diagnose 68 Patient Vorgeschichte klin. Befund am 06.09.94 am 08.09.94 am 04.11.94 am 10.11.94 hämatolog. Befund am 04.11.94 bakteriolog. Befund am 04.11.94 serolog. Befund Diagnose A.A., geb. 13.11.92 Seit 12/93 pertussiformer Husten, der nur während eines einwöchigen Aufenthaltes in den Bergen sistierte. Rhinopharyngitis, adenoide und tonsilläre Hyperplasie BSG 6/ mm n.W., Leukocyten 9800/ul, Granulocyten 4998/ul, Lymphocyten 4802/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis F.D., geb. 26.12.90 Seit 6 - 8 Wochen pertussiformer Husten. Am 07.08.94 Fieber bis 38,5 Pharyngotonsillitis, Laryngotracheitis Pharyngotonsillitis, Tracheobronchitis, BSG 25/ mm n.W., Leukocyten 20000/ul, Granulocyten 13000/ul, Lymphocyten 7000/ul BSG 10/ mm n.W., Leukocyten 10100/ul, Granulocyten 4040/ul, Lymphocyten 6060/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis H.M., geb. 06.05.90 Seit drei Tagen pertussiformer Husten. Seit 06.09.94 Fieber bis 39 °C. obstr. Bronchitis Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis unauffällig CRP 6,1 mg/l, Leukocyten 4700/ul, Granulocyten 2491/ul, Lymphocyten 2209/ul Nachweis von Hämophilus influenzae im Nasen-Rachen-Anstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Hämophilus influenzae 192 69 Patient Vorgeschichte klin. Befund am 18.08.94 am 01.09.94 hämatolog. Befund am 18.08.94 serolog. Befund bakteriolog. Befund am 06.09.94 Diagnose 70 Patient Vorgeschichte klin. Befund am 22.07.94 am 26.07.94 hämatolog. Befund am 22.07.94 serolog. Befund bakteriolog. Befund am 26.07.94 Diagnose 71 Patient Vorgeschichte Erbrechen. klin. Befund am 22.07.94 am 30.07.94 hämatolog. am 22.07.94 serolog. Befund bakteriolog. Befund am 22.07.94 Diagnose H.V., geb. 14.06.91 Seit zwei Wochen Husten mit zunehmender Tendenz. Rhinopharyngitis unauffällig BSG 8/ mm n.W., Leukocyten 7500/ul, Granulocyten 4125/ul, Lymphocyten 3375/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis B.J., geb. 04.05.90 Seit vier Wochen Husten zunehmend pertussiform. unauffällig unauffällig BSG 14/ mm n.W., Leukocyten 7300/ul, Granulocyten 4234/ul, Lymphocyten 3066/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis B.P., geb. 13.12.87, Bruder von B.J. Seit vier Wochen pertussiformer Husten initial mit anschließendem unauffällig unauffällig BSG 10/ mm n.W., Leukocyten 12200/ul, Granulocyten 4758/ul, Lymphocyten 7442/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis 193 72 Patient Vorgeschichte klin. Befund am 25.07.94 am 22.08.94 hämatolog. Befund am 25.07.94 serolog. Befund bakteriolog. Befund am 29.07.94 Diagnose 73 Patient Vorgeschichte klin. Befund am 08.08.94 am 25.08.94 am 06.09.94 hämatolog. Befund am 08.08.94 am 06.09.94 bakteriolog. Befund serolog. Befund Diagnose 74 Patient Vorgeschichte klin. Befund am 16.08.94 am 19.08.94 am 05.09.94 hämatolog. Befund am 16.08.94 serolog. Befund bakteriolog. Befund am 19.08.94 Diagnose A.L.-T., geb. 31.10.90 Seit sechs Wochen pertussiformer Husten. unauffällig Otitis media links, Tracheobronchitis BSG 4/ mm n.W., Leukocyten 5700/ul, Granulocyten 3306/ul, Lymphocyten 2394/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis D.K., geb. 08.06.92 Seit zwei Wochen zunehmend pertussiformer Husten. unauffällig unauffällig Rhinopharyngitis BSG 15/ mm n.W., Leukocyten 19200/ul, Granulocyten 5376/ul, Lymphocyten 13440/ul CRP 32,8 mg/l, Leukocyten 13800/ul, Granulocyten 8280/ul, Lymphocyten 5520/ul nicht erhoben nicht erhoben Pertussis, hämatologisch gestellte Diagnose N.M., geb. 17.01.90 Seit 6/94 anhaltender nächtlicher pertussiformer Husten. unauffällig unauffällig unauffällig BSG 3/ m n.W., Leukocyten 9100/ul, Granulocyten 4459/ul, Lymphocyten 7441/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis 194 75 Patient Vorgeschichte klin. Befund am 13.08.94 am 16.08.94 am 22.08.94 am 18.10.94 hämatolog. Befund am 14.08.94 am 16.08.94 serolog. Befund bakteriolog. Befund am 19.08.94 Diagnose Verlauf 76 Patient Vorgeschichte klin. Befund am 22.08.94 am 29.08.94 am 18.11.94 am 25.11.94 am 03.12.94 hämatolog. Befund am 22.08.94 am 25.11.94 bakteriolog. Befund am 22.08.94 am 22.08.94 Diagnose Verlauf W.N., geb. 11.01.86 Seit vier Wochen pertussiformer Husten. Seit gestern Fieber bis 39,5 °C. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis unauffällig Rhinopharyngitis, Laryngotracheitis BSG 6/ mm n.W., CRP 65,2 mg/l, Leukocyten 9000/ul, Granulocyten 5940/ul, Lymphocyten 3060/ul CRP 31,7 mg/l nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 22.08.94 Pertussis im Stadium decrementi mit rückläufigen Hustenanfällen. Ab dem 16.10.94 erneute Zunahme des Hustens. S.G., geb. 07.04.92 Seit zehn Tagen anfallsartiger Husten zunehmender Tendenz. Pertussiskontakt am 05.08.94. Pharyngotonsillitis unauffällig unauffällig unauffällig unauffällig BSG 8/ mm n.W., Leukocyten 8300/ul, Granulocyten 3735/ul, Lymphocyten 4565/ul CRP 4,3 mg/l, Leukocyten 7600/ul, Granulocyten 4636/ul, Lymphocyten 2964/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch IFT Pertussis und Nachweis von Moraxella catharrhalis Am 29.08.94 unverändert Husten zum Teil mit Erbrechen. Am 18.11.94 bei Belastung noch Hustenanfälle. Am 03.12.94 Pertussis mit 3 Hustenanfällen/Tag. 195 77 Patient Vorgeschichte klin. Befund am 16.09.94 am 04.10.94 am 18.10.94 am 30.11.94 hämatolog. Befund am 04.10.94 am 25.11.94 serolog. Befund bakteriolog. Befund am 04.10.94 Diagnose Verlauf 78 Patient Vorgeschichte klin. Befund am 11.08.94 am 18.08.94 hämatolog. Befund am 11.08.94 serolog. Befund bakteriolog. Befund am 25.08.94 Diagnose Verlauf 79 Patient Vorgeschichte klin. Befund am 10.09.94 hämatolog. Befund serolog. Befund bakteriolog. Befund am 15.09.94 serolog. Befund Diagnose S.H., geb. 13.04.90, Bruder von S.G. Seit 14 Tagen pertussiformer Husten. Seit dem 11.09.94 Therapie mit Erythromycin bei Verdacht auf Pertussis. unauffällig unauffällig obstr. Bronchitis unauffällig BSG 3/ mm n.W., Leukocyten 7200/ul, Granulocyten 2376/ul, Lymphocyten 4824/ul CRP 4,3 mg/l, Leukocyten 5000/ul, Granulocyten 2900/ul, Lymphocyten 2100/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 04.10.94 Hustenanfälle zunächst abnehmend. Erneute Zunahme am 18.11.94 bei Belastung. Am 30.11.94 Pertussis im Stadium decrementi mit 3 Hustenanfällen täglich. M.C., geb. 16.01.80 Seit acht Tagen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Laryngotracheitis BSG 10/ mm n.W., Leukocyten 9200/ul, Granulocyten 5428/ul, Lymphocyten 3772/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Nach dem 18.08.94 Abnahme des pertussiformen Hustens. S.M., geb. 03.05.89 Seit drei Tagen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis nicht erhoben nicht erhoben Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis 196 80 Patient Vorgeschichte klin. Befund am 26.09.94 am 19.10.94 hämatolog. Befund am 26.10.94 bakteriolog. Befund am 26.09.94 serolog. Befund Diagnose Verlauf rückläufig. 81 Patient Vorgeschichte klin. Befund am 30.09.94 am 05.11.94 hämatolog. Befund am 30.09.94 serolog. Befund bakteriolog. Befund am 30.09.94 Diagnose Verlauf täglich. 82 Patient Vorgeschichte Wochen. klin. Befund am 24.09.94 am 04.10.94 am 08.10.94 am 21.10.94 hämatolog. Befund am 27.09.94 bakteriolog. Befund am 29.09.94 Diagnose Verlauf O.V., geb. 04.01.90 Seit zehn Tagen pertussiformer Husten. Rhinopharyngitis unauffällig BSG 25/ mm n.W., Leukocyten 6700/ul, Granulocyten 3082/ul, Lymphocyten 3618/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis Am 11.10.94 3 - 4 Hustenanfälle täglich. Ab dem 26.10.94 Husten G.J., geb. 15.08.90 Seit einer Woche pertussiformer Husten. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis BSG 10/ mm n.W., Leukocyten 8900/ul, Granulocyten 5162/ul, Lymphocyten 3738/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 27.10.94 Pertussis im Stadium decrementi mit 5 Hustenanfällen P.J., geb. 12.03.90 Seit zehn Tagen pertussiformer Husten. Pertussis-Inkubation vor zwei Pharyngotonsillitis Rhinopharyngitis Rhinopharyngitis unauffällig CRP 2,8 mg/l, Leukocyten 11200/ul, Granulocyten 5264/ul, Lymphocyten 5936/ul Nachweis von Moraxella catharrhalis im Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch IFT Pertussis und Nachweis von Moraxella catharrhalis Auch nach bakteriolog. Nachweis von Moraxella catharrhalis unveränderter pertussiformer Husten mit 8 Hustenanfällen/Nacht und 1/Tag. Am 21.10.94 serolog. Nachweis von Bordetella pertussis. 197 83 Patient Vorgeschichte klin. Befund am 05.08.94 am 19.09.94 am 29.09.94 hämatolog. Befund am 05.08.94 am 19.09.94 serolog. Befund bakteriolog. Befund am 29.09.94 Diagnose Verlauf 84 Patient Vorgeschichte Kindergarten. klin. Befund am 10.10.94 am 24.10.94 am 07.11.94 hämatolog. Befund am 10.10.94 bakteriolog. Befund am 10.10.94 serolog. Befund am 24.10.94 Diagnose Verlauf Hustenanfällen. 85 Patient Vorgeschichte klin. Befund am 24.11.94 am 20.12.94 hämatolog. Befund am 24.11.94 am 20.12.94 serolog. Befund bakteriolog. Befund am 24.11.94 am 23.12.94 Diagnose Verlauf W.A., geb. 02.08.83 Seit zwei Wochen zunehmend pertussiformer Husten. Initial Fieber. Rhinopharyngitis, Laryngotracheitis obstr. Bronchitis unauffällig BSG 20/ mm n.W., Leukocyten 8900/ul, Granulocyten 4895/ul, Lymphocyten 4005/ul BSG 15/ mm n.W., Leukocyten 7100/ul, Granulocyten 3976/ul, Lymphocyten 3124/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Bis zum 19.09.94 weiterhin pertussiforme Hustenanfälle. Am 29.09.94 Pertussis im Stadium decrementi. Persistierende Hustensymptomatik ab dem 04.10.94. M.T., geb. 02.04.89 Seit fünf Tagen pertussiformer Husten. Pertussis-Kontakt im Pharyngotonsillitis, Laryngotracheitis, unauffällig unauffällig BSG 10 mm n.W., Leukocyten 9800/ul, Granulocyten 6468/ul, Lymphocyten 3332/ul Nachweis von A-Sreptokokken Nachweis von Bordetella pertussis durch IFT Pertussis und Nachweis von A-Streptokokken Am 07.11.94 Pertussis im Stadium decrementi mit rückläufigen S.M., geb. 10.02.90 Seit vier Wochen zunehmend pertussiformer Husten. Rhinopharyngitis Rhinopharyngitis, Tracheobronchitis BSG 5/ mm n.W., Leukocyten 10000/ul, Granulocyten 6200/ul, Lymphocyten 3800/ul BSG 60/ mm n.W., CRP 30,5 mg/l nicht erhoben Kein Nachweis von Bordetella pertussis durch PCR ( falsch negativ) Nachweis von Bordetella pertussis durch IFT Pertussis Am 23.12.94 rückläufige Hustenfrequenz. 198 86 Patient Vorgeschichte klin. Befund am 01.11.94 am 06.11.94 am 10.11.94 am 16.11.94 am 03.12.94 hämatolog. Befund am 06.11.94 bakteriolog. Befund am 04.11.94 serolog. Befund am 06.11.94 Diagnose Mykoplasmen Verlauf 87 Patient Vorgeschichte klin. Befund am 19.10.94 am 27.10.94 am 09.11.94 am 08.12.94 am 15.12.94 hämatolog. Befund am 09.11.94 bakteriolog. Befund am 21.10.94 am 19.10.94 serolog. Befund am 15.12.94 Diagnose Verlauf H.F., geb. 06.12.88 Seit vier Wochen pertussiformer Husten. Rhinopharyngitis, Laryngotracheitis Bronchopneumonie dorsobasal links Tracheobronchitis Laryngotracheitis, Rhinopharyngitis Rhinopharyngitis, Tracheobronchitis BSG 4/ mm n.W., Leukocyten 7100/ul, Granulocyten 3905/ul, Lymphocyten 3195/ul Nachweis von Hämophilus influenzae und Streptococcus pneumoniae im Nasen-Rachen-Abstrich Nachweis von Mycoplasma pneumoniae durch KBR Pertussis-Syndrom bei Nachweis von Hämophilus influenzae und Pneumokokken, kompliziert durch Bronchopneumonie links bei Nachweis von Am 10.11.94 Abnahme des Hustens. Pneumonie ist nicht mehr nachweisbar. Bis zum 10.12.94 fortbestehende Hustensymptomatik. Sistieren erst am 15.12.94. K.J., geb. 28.08.94 Seit fünf Wochen zunehmend pertussiformer Husten mit anschließendem Erbrechen. Rhinopharyngitis unauffällig unauffällig Rhinopharyngitis unauffällig BSG 4/ mm n.W., Leukocyten 10200/ul, Granulocyten 1632/ul, Lymphocyten 8568/ul Nachweis von Hämophilus influenzae und Streptokokkus pneumoniae im Nasen-Rachen-Abstrich Fehlender Nachweis von Bordetella pertussis durch IFT Kein Nachweis von Chlamydien und Mykoplasmen durch KBR, kein Nachweis von Adeno-und Influenzaviren Pertussis-Syndrom bei Nachweis von Hämophilus influenzae und Pneumokokken Nach Therapie mit Cephoral bis zum 27.10.94 deutliche Besserung des Hustens. Erneute Zunahme nach Beendigung der antibiotischen Therapie bis zum 23.11.94. Danach spontane Besserung. Erneute Zunahme ab dem 08.12.94. Besserung nach Therapie mit Erythromycin. 199 88 Patient Vorgeschichte klin. Befund am 10.11.94 am 26.11.94 hämatolog. Befund serolog. Befund bakteriolog. Befund am 10.11.94 Diagnose 89 Patient Vorgeschichte klin. Befund am 11.11.94 am 30.11.94 hämtolog. Befund serolog. Befund bakterilog. Befund am 15.11.94 Diagnose 90 Patient Vorgeschichte klin. Befund am 11.11.94 am 30.11.94 am 07.12.94 hämatolog. Befund serolog. Befund bakteriolog. Befund am 15.11.94 Diagnose 91 Patient Vorgeschichte klin. Befund am 17.11.94 am 01.12.94 hämatolog. Befund am 17.11.94 serolog. Befund bakteriolog. Befund am 17.11.94 Diagnose R.K., geb. 04.12.88 Vorwiegend nächtlicher, pertussiformer Husten. Rhinopharyngitis Rhinopharyngitis nicht erhoben nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis S.K., geb. 10.05.89 Seit drei Wochen zunehmend pertussiformer Husten. unauffällig unauffällig nicht erhoben nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis S.H., geb. 02.12.91, Bruder von S.C. Seit vier Tagen zunehmend pertussiformer Husten. Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis unauffällig nicht erhoben nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis R.L., geb. 12.10.90 Seit zwei Tagen pertussiforme Hustenanfälle. Inkubation im Kindergarten. Rhinopharyngitis unauffällig BSG 15/ mm n.W., Leukocyten 12000/ul, Granulocyten 6480/ul, Lymphocyten 5520/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis 200 92 Patient Vorgeschichte klin. Befund am 03.11.94 am 09.11.94 am 28.11.94 hämatolog. Befund am 03.11.94 am 28.11.94 bakteriolog. Befund am 28.11.94 bakteriolog. Befund am 04.11.94 Diagnose Streptokokken 93 Patient Vorgeschichte Kontakt. klin. Befund am 02.12.94 am 09.12.94 am 14.12.94 hämatolog. Befund am 09.12.94 serolog. Befund bakteriolog. Befund am 09.12.94 Diagnose Verlauf R.L., geb. 02.09.90 Seit drei Nächten anfallsartiger Husten. Rhinopharyngitis Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis BSG 5/ mm n.W., Leukocyten 11700/ul, Granulocyten 6084/ul, Lymphocyten 5616/ul BSG 3/ mm n.W., Leukocyten 8800/ul, Granulocyten 4928/ul, Lymphocyten 4074/ul Nachweis von Hämophilus influenzae und A-Streptokokken im Nasen-Rachen-Abstrich Kein Nachweis von Bordetella pertussis durch IFT Pertussis-Syndrom bei Nachweis von Hämophilus influenzae und A- R.F., geb. 09.05.91 Seit 3 Tagen pertussiformer Husten. Vor zwei Wochen Pertussis- Pharyngotonsillitis, Laryngotracheitis Laryngotracheitis Laryngotracheitis, Pharyngotonsillitis BSG 14/ mm n.W., Leukocyten 9700/ul, Granulocyten 5626/ul, Lymphocyten 4074/ul nicht erhoben Nachweis von Bordetella pertussis durch IFT Pertussis Am 09.12.94 Fieber bis 39° C. Ausschluss einer Pertussis-Pneumonie. Am 14.12.94 entfiebert bei Pertussis im Stadium convulsivum kompliziert durch virale Pharyngotonsillitis. 201 94 Patient Vorgeschichte klin. Befund am 15.11.94 am 01.12.94 am 08.12.94 hämatolog. Befund am 01.12.94 bakteriolog. Befund am 15.11.94 serolog. Befund am 05.12.94 Diagnose Verlauf 95 Patient Vorgeschichte bis 39 °C. klin. Befund am 02.01.95 am 09.01.95 am 16.01.94 hämatolog. Befund am 02.01.94 bakteriolog. Befund am 09.01.94 Abstrich Diagnose 96 Patient Vorgeschichte klin. Befund am 12.01.95 hämatolog. Befund am 12.01.95 bakteriolog. Befund serolog. Befund Diagnose K.S., geb.21.02.91 Seit sieben Tagen Husten. Ferner Halsschmerzen. Tonsillitis, Lymphadenitis colli unauffällig Rhinopharyngitis, Laryngotracheitis BSG 5/ mm n.W., Leukocyten 7900/ul, Granulocyten 3634/ul, Lymphocyten 4266/ul Nachweis von A-Streptokokken durch Nasen-Rachen-Abstrich Nachweis von Bordetella pertussis durch IFT Pertussis, eitrige Tonsillitis, Lymphadenitis colli Am 08.12.94 Fieber bis 39 C. Kein Anhalt für eine Pertussis-Pneumonie. N.R., geb. 27.07.93 Seit dem 23.12.94 Husten. Vom 23.12. bis 26.12.94 abendliches Fieber Tracheobronchitis, Pharyngotonsillitis unauffällig unauffällig CRP 2,4 mg/l, Leukocyten 8000/ul, Granulocyten 2720/ul, Lymphocyten 5280/ul Nachweis von Bordetella pertussis durch PCR im Nasen-RachenNachweis von Bordetella pertussis durch IFT Pertussis S.A., geb. 03.03.85 Seit 12/94 pertussiformer Husten. Vorstellung zur Minderwuchsdiagnostik. Bekannte Allergie gegen Birke, Esche, Haselnuss und Erle. Rhinopharyngitis, Laryngotracheobronchitis BSG 5/ mm n..W., Leukocyten 12600/ul, Granulocyten 4914/ul, Lymphocyten 7686/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis 202 97 Patient Vorgeschichte klin. Befund am 28.11.94 am 06.12.94 am 12.12.94 hämatolog. Befund am 28.11.94 bakteriolog. Befund serolog. Befund am 12.12.94 Diagnose 98 Patient Vorgeschichte klin. Befund am 11.11.94 am 30.11.94 am 02.12.94 hämatolog. Befund am 22.11.94 am 30.11.94 am 03.12.94 bakteriolog. Befund am 02.12.94 serolog. Befund Diagnose Pneumokokken v.B.,P.-S., geb. 05.05.93 Seit zehn Tagen pertussiformer Husten vorwiegend nachts. Pharyngotonsillitis, Laryngotracheitis tonsillääre Hyperplasie unauffällig BSG 5/ mm n.W., Leukocyten 7000/ul, Granulocyten 2310/ul, Lymphocyten 4690/ul nicht erhoben Kein Nachweis von Adenoviren, R-S-Viren Influenzaviren und Parainfluenzaviren. Pertussis-Syndrom ohne Erregernachweis Z.J., geb. 14.11.92 Seit drei Wochen Husten. Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Pharyngotonsillitis, Laryngotracheobronchitis BSG 13/ mm n.W., Leukocyten 6500/ul, Granulocyten 2080/ul Lymphocyten 4420/ul BSG 35 mm n.W., Leukocyten 8300/ul, Granulocyten 4897/ul, Lymphocyten 3403/ul CRP 12,9 mg/l, Leukocyten 17700/ul, Granulocyten 12921/ul, Lymphocyten 4779/ul Nachweis von Moraxella catharrhalis und Streptococcus pneumoniae im Nasen-Rachen-Abstrich nicht erhoben Pertussis-Syndrom bei Nachweis von Moraxella catharrhalis und 203 9.3. STUDIE C: Prospektive Studie im Kinderkrankenhaus der Stadt Köln 1 Patient Vorgeschichte klin. Befund am 16.12.93 hämatolog. Befund am 16.12.93 bakteriolog. Befund serolog. Befund Diagnose Verlauf 2 Patient Vorgeschichte klin. Befund am 13.12.93 hämatolog. Befund am 13.12.93 bakteriolog. Befund am 13.12.93 serolog. Befund radiolog. Befund am 13.12.93 Diagnose Verlauf G.N., geb. am 21.09.93 Seit fünf Tagen pertussiformer Husten. Seit gestern zunehmende Hustenattacken und Einziehungsatmung. Während des Hustenanfalles starke Gesichtsrötung, einmaliges Erbrechen nach einer Hustenattacke. Keine Zyanose, kein Fieber, keine Pertussisinkubation. unauffällig, Pulmo frei CRP 2,6 mg/l, Leukocyten 11300/ul, Granulocyten 3277/ul, Lymphocyten 8023/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 17.12.93 zehn Hustenattacken. Auskultationsbefund: links basale diskrete RG`s. Am 18.12.93 fünfzehn Hustenattacken, davon zwei mit Gesichtsrötung. Am 18.12.93 noch zwei schwere Hustenanfälle mit Zyanose. Kein Fieber. Das Kind ist rosig und rege, die Pulmo frei. M.P.-D., geb. 09.11.93 Seit zehn Tagen Husten und Schnupfen. Kein Fieber. Röntgen-Thorax durch Kinderarzt: Pneumonie rechts basal. In der Aufnahmesituation hustet das Kind produktiv, stakkatoartig, pertussiform. stabiler AZ und EZ, Eupnoe, Pulmo weitgehend frei, bds. basal vereinzelt grobblasige RG´s Leukocyten 13800/ul, Granulocyten 3588/ul Lymphocyten 10212/ul Kultureller Erregernachweis von B. pertussis im Nasen-Rachen-Abstrich nicht erhoben Infiltrat rechts basal, Pleuraerguss links Pertussis-Pneumonie, Pleuraerguss links Am 14.12.93 vierzehn Hustenanfälle, davon einer mit Zyanose. Am 15.12.93 zehn Hustenattacken. Die Pulmo ist frei bds. belüftet. Am 16.12.93 noch fünf Hustenanfälle, am 17.12 noch 2 Hustenattacken. Guter AZ, Pulmo frei. 204 3 Patient Vorgeschichte klin. Befund am 07.12.93 hämatolog. Befund am 07.12.93 am 15.12.93 bakteriolog. Befund am 7.12.93 serolog. Befund am 10.12.93 radiolog. Befund am 09.12.93 Diagnose Verlauf 4 Patient Vorgeschichte klin. Befund am 17.12.93 hämatolog. Befund am 17.12.93 bakteriolog. Befund serolog. Befund radiologischer Befund Diagnose Verlauf L.Y., geb. 02.11.93 Seit zwei Wochen pertussiformer Husten. Kein Fieber. Zyanose, instabiler AZ, Pulmo: Dypnoe, basal betonte, permanente feinmittelblasige RG´s , verlängertes Exspirium CRP <2,5 mg/l, Leukocyten 17900/ul, Granulocyten 6265/ul, Lymphocyten 11635/ul CRP <2,5 mg/l, Leukocyten 23500/ul, Granulocyten 5170/ul, Lymphocyten 18330/ul RSV-Ag im nasopharyngealen Aspirat Bordetella pertussis-IgG: 1:64 Bordetella pertussis-IgM: 1:32 Seitengleich belüftete Lunge mit fleckigen Verdichtungen, deutliche pneumonische Infiltrationen nicht zu erkennen. Mäßiggradige Überblähung insbesondere der Lungenunterfelder beidseits. Pertussis und Nachweis von RS-Viren Sechstägige Behandlung auf der Intensivstation. Ausgeprägte Dyspnoe, obstruktive Bronchitis, pertussiformer Husten. Am 14.12.93 zehn attackenförmige Hustenanfälle davon 4 mit Gesichtsrötung. Leichte Dyspnoe. Am 15.12.93 zwölf Hustenanfälle, davon zwei mit Gesichtsrötung. Am 16.12.93 noch fünf leichte Hustenanfälle. Stabiler AZ. Pulmo frei und bds. belüftet. Am 21.12.93 keine Hustenanfälle mehr. Pulmo bds. frei. Eupnoe. H.S., geb. 01.01.86 Vor drei Wochen Infektion der oberen Atemwege. Antibiotische Therapie mit Erythromycin bei bekanntem Asthma bronchiale. Produktiver, nicht eitriger, pertussiformer Husten seit drei Tagen Fieber um 38°C. Jetzt Einweisung wegen unklarer Leukocytose. Pertussis-Inkubation vor drei Wochen. Stabiler AZ, Pulmo: bds. abgeschwächtes Atemgeräusch. bds. basal mittelblasige RG´s. Rachenrötung. Leukocyten 26100/ul, Granulocyten 11484/ul, Lymphocyten 14616/ul nicht erhoben nicht erhoben nicht erhoben Pertussis, hämatologisch gestellte Diagnose, bei bekanntem Asthma bronchiale und Pneumonie. Am 19.12.93 guter AZ. Stakkatoartige Hustenanfälle. In beiden Lungenunterfeldern bds. fein-mittelblasige RG´s. Keine deutliche Obstruktion. 205 5 Patient Vorgeschichte klin. Befund am 01.01.94 hämatolog. Befund am 01.01.94 bakteriolog. Befund am 07.01.94 serolog. Befund Diagnose Verlauf 6 Patient Vorgeschichte klin. Befund am 30.12.93 hämatolog. Befund am 30.12.93 am 04.01.94 am 08.01.94 am 11.01.94 bakteriolog. Befund am 31.12.93 parapertussis serolog. Befund radiolog. Befund am 12.01.94 Diagnose Verlauf A.C., geb. 14.12.93 Seit drei bis vier Tagen wässeriger Durchfall. Heute vier mal erbrochen. Inkubation mit Pertussis vor einer Woche. Pertussiformer Husten seit gestern. Pulmo frei, diskrete Rachenrötung Leukocyten 11300/ul, Granulocyten 19%, Lymphocyten 9153/ul Nach 6-tägiger Bebrütung kein Nachweis von Bordetella pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 02.01.94 zwei leichte Hustenanfälle. Am 04.01.94 neun leichte Hustenanfälle und 2 schwere. Am 06.01.94 vier leichte Hustenanfälle, Sistieren der Diarrhö. H.K., geb. 23.07.93 Seit zwei Wochen Hustenanfälle vor allem abends. Nachts zeitweise pertussiform.Danach Speichelfluss oder Erbrechen. Rhinitis und Konjunktivitis. Keine Pertussis-Impfung. Pulmo frei, lautes Atemgeräusch. Leukocyten 22200/ul, Granulocyten 7992/ul, Lymphocyten 14208/ul Leukocyten 16100/ul, Ganulocyten 1449/ul, Lymphocyten 14651/ul Leukocyten 12300/ul, Granulocyten 738/ul , Lymphocyten 13085/ul Leukocyten 20700/ul, Granulocyten 8280/ul , Lymphocyten 12420/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. nicht erhoben unauffälliger Röntgen-Thorax-Befund Pertussis, hämatologisch gestellte Diagnose Am 01.01.94 neun Hustenanfälle davon neun mit Gesichtsrötung. Bis zum 07.01.94 im Mittel sechs leichte Hustenanfälle und vier Hustenanfälle mit Gesichtsrötung. Pulmo frei. Am 10.01.94 erneute Zunahme des Hustens bei 19 Hustenanfällen mit Gesichtsrötung und einem leichten Hustenanfall. Pulmo: Giemen bds. Bis zum 14.01.94 noch zwei leichte Hustenanfälle. Pulmo frei. 206 7 Patient Vorgeschichte klin. Befund am 10.11.94 Rachenrötung hämatolog. Befund am 11.11.94 bakteriolog. Befund am 11.11.94 serolog. Befund Diagnose Verlauf 8 Patient Vorgeschiche klin. Befund am 11.11.94 hämatolog. Befund am 12.11.94 bakteriolog. Befund am 11.11.94 serolog. Befund am 12.11.94 Diagnose Verlauf 9 Patient Vorgeschichte klin. Befund am 14.01.94 hämatolog. Befund am 14.01.94 bakteriolog. Befund am 14.01.94 serolog. Befund am 14.01.94 Diagnose Verlauf P.C., geb. 27.03.93 Seit zwei Tagen pertussiformer Husten mit Fieber. Heute zunehmende Luftnotanfälle. Pertussis-Impfung erfolgt. stabiler AZ und EZ, Pulmo: verschärftes Atemgeräusch , sonst frei. CRP < 2,4 mg/l, Leukocyten 5600/ul, Granulocyten 2352/ul, Lymphocyten 3248/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 11.11.94 vier leichte Hustenanfälle. Am 12.11.94 vier leichte Hustenanfälle. Pulmo: frei. T.S., geb. 18.05.93 Seit einer Woche intermittierend Fieber und pertussiformer Husten. Seit zwei Tagen breiiger Durchfall und erschwerte Atmung. Heute morgen Vorstellung beim Kinderarzt, der Erythromycinsaft verordnete. Heute zunehmend schlechter getrunken. stabiler AZ, Tachypnoe. Pulmo: bds. verschärftes AG, vereinzelt grobblasige RG´s. Rachenrötung Leukocyten 21100/ul, Granulocyten 23%, Lymphocyten 16247/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis und B. parapertussis Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Am 12.11.94 neun Hustenanfälle davon drei mit Gesichtsrötung. Pulmo: Giemen und Brummen bds. Am 14.11.94 stabiler AZ. Pulmo: frei. Sieben leichte Hustenanfälle. Am 17.11.94 noch vier Hustenanfälle. M.F., geb. 10.09.93 Seit 10 Wochen Husten, zunehmend pertussiform. Zwei Mal täglich Hustenattacken mit Zyanose. Kein Fieber, keim Durchfall, kein Erbrechen. stabiler AZ, Eupnoe, Pulmo: verschärftes AG Leukocyten 10600/ul, Granulocyten 4770/ul, Lymphocyten 5830/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis und B. parapertussis Bordetella pertussis-IgG: pos. Bordetella pertussis-IgM: pos. Pertussis Am 16.01.94 fünf leichte Hustenanfälle. 207 10 Patient Vorgeschichte klin. Befund am 10.01.94 hämatolog. Befund am 10.01.94 am 13.01.94 Lymphocyten 9794/ul bakteriolog. Befund am 11.01.94 serolog. Befund Diagnose Verlauf 11 Patient Vorgeschichte klin. Befund am 18.01.94 hämatolog. Befund am 20.01.94 bakteriolog. Befund am 18.01.94 serolog. Befund Diagnose Verlauf 12 Patient Vorgeschichte klin. Befund am 14.01.94 hämatolog. Befund am 14.01.94 bakteriolog. Befund serolog. Befund Diagnose Verlauf J.J., geb. 16.10.93 Seit einer Woche pertussiformer Husten, Konjunktivitis und Rhinitis. In der Aufnahmesituation stakkatoartiger Husten mit Zyanose bei Mundinspektion mit Spatel. Seit gestern Fieber bis 38,5° C. Der Bruder hustet auch seit wenigen Tagen. Pulmo: frei, Tachykardie bis 160/min. CRP 22,6 mg/l, Leukocyten 23400/ul, Granulocyten 9594/ul, Lymphocyten 13806/ul CRP 4,3 mg/l, Leukocyten 16600/ul, Granulocyten 6806/ul, Vereinzelt Haemophilus influenzae, mäßig viel vergrünende Streptokokken; IFT - Bordetella pertussis: pos. nicht erhoben Pertussis und Nachweis von Haemophilus influenzae Am 11.01.94 zehn Hustenattacken. Pulmo: exspir. Giemen. Am 12.01.94 pertussiformer Husten mit 10 Hustenattacken und 9 Hustenattacken mit Gesichtsrötung. Pulmo: leicht trockene RG´s. Nach dem 16.01.94 werden die Hustenanfälle leichter und weniger. Am 18.01.94 kaum noch Hustenanfälle. C.A., geb. 29.06.93 Seit zwei Wochen zunehmend pertussiformer Husten vorwiegend nächtlich. Keine Pertussisinkubation. Kein Fieber. Pulmo: rauhes AG, keine RG´s CRP < 2,5 mg/l, Leukocyten 9800/ul, Granulocyten 27%, Lymphocyten 7154/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 20.01.94 zwei leichte Hustenanfälle. Pulmo: frei. L.M., geb. 16.08.93 Seit zwei Wochen Husten und Schnupfen. Seit gestern Fieber bis 40°C. Seit dem 11.01.94 kein Fieber mehr, weiterhin Husten. Jetzt Zunahme des Hustens, vor allem tagsüber. Während der Untersuchung stakkatoartige Hustenanfälle. guter AZ, Pulmo: frei, leichte Rachenrötung Leukocyten 12700/ul, Granulocyten 37%, Lymphocyten 8001/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 15.01.94 sieben Hustenanfälle. Pulmo: frei. Am 16.01.94 sechs Hustenanfälle. Am 17.01.94 noch zwei Hustenanfälle. 208 13 Patient Vorgeschichte klin. Befund am 24.01.94 hämatolog. Befund am 25.01.94 bakteriolog. Befund am 24.01.94 serolog. Befund am 24.01.94 Diagnose Verlauf 14 Patient Vorgeschichte klin. Befund am 25.01.94 hämatolog. Befund am 25.01.94 am 28.01.94 am 06.02.94 am 16.02.94 bakteriolog. Befund am 25.01.94 serolog. Befund radiolog. Befund am 26.01.94 Diagnose Verlauf G.M., geb. 15.10.93 Seit zwei Tagen pertussiformer Husten, heute zunehmend. Kein Fieber. Während der Hustenattacke Gesichtsrötung. Bekannter Herzfehler (asymmetriche Aortenklappe ohne stenosierenden Effekt). angeschlagener AZ, Pulmo: fortgeleitete RG´s bds., Cor: 2/6 Systolikum. CRP 6,6 mg/l, Leukocyten 12000/ul, Granulocyten 5520/ul, Lymphocyten 6480/ul Nach 6-tägiger Bebrütung kein Nacheis von B.pertussis oder B. parapertussis Bordetella pertussis-IgM: pos. Bordetella pertussis-IgG: pos. Pertussis Am 25.01.94 fünf Hustenattacken. Pulmo: frei. S.F., geb. 26.09.93 Seit zwei Tagen pertussiformer Husten mit Zyanose und anschließendem Erbrechen. Kein Fieber. stabiler AZ, Eupnoe, Pulmo: grobblasige RG´s, Rachenrötung CRP < 2,9 mg/l, Leukocyten 18300/ul, Granulocyten 63%, Lymphocyten 6771/ul Leukocyten 11700/ul, Granulocyten 3042/ul ,Lymphocyten 8658/ul Leukocyten 20800/ul, Granulocyten 5824/ul , Lymphocyten 14976/ul Leukocyten 17200/ul, Granulocyten 4300/ul, Lymphocyten 12900/ul Nachweis von Bordetella pertussis im Nasen-Rachen-Abstrich nicht erhoben unauffälliger Röntgen-Thorax Pertussis Am 27.01.94 elf Hustenanfälle, einige mit Zyanose. Zufriedenstellender Verlauf mit deutlichem Rückgang der Hustenattacken. Bis zum 03.02.94 stationär. Am 11.02.94 erneute Aufnahme bei starken Hustenattacken mit Apnoephasen. In der Aufnahmesituation rosiges Kind, Eupnoe, Pulmo frei. Im weiteren Verlauf etwa 15 Hustenanfälle täglich davon 8 mit Gesichtsrötung. Apnoephasen wurden nicht beobachtet. 209 15 Patient Vorgeschichte klin. Befund am 01.11.94 hämatolog. Befund am 02.11.94 am 09.11.94 bakteriolog. Befund am 01.11.94 serolog. Befund radiolog. Befund am 01.11.94 Diagnose Pertussis Verlauf 16 Patient Vorgeschichte klin. Befund hämatolog. Befund am 11.02.94 am 17.02.94 bakteriolog. Befund am 11.02.94 parapertussis serolog. Befund Diagnose Verlauf R.K., geb. 02.07.91 Seit einer Woche pertussiformer Husten. Gestern Nacht Husten mit Zyanose. Seitdem rezidivierend. Seit drei Tagen erhöhte Temperatur bis 38,5 C. Pertussiserkrankung des Bruders vor drei Wochen begonnen. Seit drei Tagen Therapie mit Panoral. reduzierter AZ, Pulmo: links feuchte RG´s. CRP 38,7 mg/l, Leukocyten 35700/ul, Granulocyten 14994/ul, Lymphocyten 20706/ul CRP 18,2 mg/l, Leukocyten 23400/ul, Granulocyten 10764/ul, Lymphocyten 12636/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pneumonie bds. Pertussis-Pneumonie bds.; hämatologisch gestellte Diagnose der Am 02.11.94 13 Hustanfälle, davon 11 mit Gesichtsrötung und zwei mit Zyanose. I.-v.-Antibiose mit Spizef. Pulmo: grobblasige RG´s. Am 05.11.94 14 Hustenanfälle davon 6 mit Zyanose. Am 08.11.94 elf Hustenanfälle mit Gesichtsrötung. Im Kontroll-Röntgen-Thorax noch Infiltrate bds. mit abnehmender Tendenz Pulmo: weiterhin grobblasige RG´s bds. B.M., geb. 08.10.93 Seit einer Woche pertussiforme Hustenanfälle. Kein Fieber. Seit drei Tagen Therapie mit Cephoral und Mucosolvan. am 11.02.94 stabiler AZ, Eupnoe, behinderte Nasenatmung. Pulmo: vereinzelte grobblasige RG´s, Rachenrötung CRP < 2,9 mg/l, Leukocyten 11400/ul, Granulocyten 32,6%, Lymphocyten 7638/ul Leukocyten 15700/ul, Granulocyten 43,9% , Lymphocyten 8007/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. Nachweis von Rota-Viren in der Stuhlkultur nicht erhoben Pertussis- Syndrom ohne Erregernachweis Dyspepsie bei Nachweis von Rota-Viren Am 11.02.94 zehn Hustenanfälle mit Gesichtsrötung. Pulmo: fortgeleitete RG´s links basal. Am 13.02.94 fünfzehn Hustenanfälle davon elf mit Gesichtsrötung und zwei mit Zyanose. Pulmo: mittelgrobblasige RG´s bds. Am 16.02.94 vierzehn Hustenananfälle davon dreizehn mit Gesichtsrötung. Trinkschwäche. Am 18.02.94 Nachweis von Rota-Viren in der Stuhlkultur bei Diarrhoe des Kindes. Am 22.02.94 sechs Hustenanfälle davon fünf mit Gesichtsrötung. 210 17 Patient Vorgeschicht klin. Befund am 22.02.94 rechts hämatolog. Befund am 23.02.94 bakteriolog. Befund am 22.02.94 serolog. Befund Diagnose Verlauf 18 Patient Vorgeschichte klin. Befund am 22.02.94 hämatolog. Befund am 23.02.94 bakteriolog. Befund serolog. Befund Diagnose Verlauf 19 Patient Vorgeschichte klin. Befund am 23.02.94 hämatolog. Befund am 23.02.94 bakteriolog. Befund serolog. Befund Diagnose Verlauf C.N., geb. 16.08.93 Seit drei Wochen Husten. Seit vier Tagen anfallsartiger Husten mit anschließendem Erbrechen. Keine Zyanose, aber Gesichtsrötung während des Husteanfalles. stabiler AZ, Eupnoe, Pulmo: fortgeleitete RG´s bds. basal, Otits media CRP 9,7 mg/l, Leukocyten 6700/ul, Granulocyten 938/ul, Lymphocyten 5762/ul Nachweis von B. pertussis im Nasen-Rachen-Abstrich nicht erhoben Pertussis, Otitis media rechts Am 23.02.94 fünf Hustenanfälle. Pulmo: diskrete RG´s bds. basal. Am 24.02.94 sechs Hustenanfälle, davon drei mit Gesichtsrötung. Pulmo: frei. C.M., geb 24.06.92, Schwester von C.N. Seit zwei Wochen pertussiformer Husten. Seit gestern Fieber bis 39° C und Rhinitis. Seit vier Tagen Erbrechen im Anschluss an den Hustenanfall. Pertussis-Kontakt im Kindergarten. Bekannte Doppelanlage der rechten Niere. AZ und EZ gut, Pulmo: frei, Cor: 2/6 Systolikum. Leukocyten 7000/ul, Granulocyten 28%, Lymphocyten 5040/ul nicht erhoben nicht erhoben Pertussis, bei nachgewiesener Pertussis der Schwester Am 23.02.94 sieben Hustenanfälle. Pulmo: frei. E.M., geb. 17.02.90 Seit drei Tagen pertussiformer Husten mit anschließendem Erbrechen. Seit drei Tagen Therapie mit Pädiatrocin-Saft. stabiler AZ und EZ, Pulmo: frei CRP 6,5 mg/l, Leukocyten 20000/ul, Granulocyten 7200/ul, Lymphocyten 12800/ul nicht erhoben nicht erhoben Pertussis; hämatologisch gestellte Diagnose Am 23.02.94 sieben Hustenanfälle, davon fünf mit Gesichtsrötung. Pulmo: frei. Im Verlauf noch Husten, jedoch ohne Erbrechen. 211 20 Patient Vorgeschichte klin. Befund am 25.02.94 hämatolog. Befund am 25.02.94 am 04.03.94 am 08.03.94 am 13.03.94 am 19.03.94 bakteriolog. Befund am 26.02.94 serolog. Befund Diagnose Verlauf 21 Patient Vorgeschichte klin. Befund am 26.04.94 hämatolog. Befund am 26.04.94 am 02.05.94 bakteriolog. Befund am 26.04.94 serolog. Befund radiolog. Befund am 26.04.94 Diagnose Verlauf E.A., geb. 26.12.93 Seit drei Tagen pertussiformer Husten mit anschließendem Erbrechen. In der Ambulanz nach Spateldruck auf die Zunge, Hustenattacke mit Zyanose. stabiler AZ, Pulmo: bronchit. RG´s. CRP 12,4 mg/l, Leukocyten 25700/ul, Granulocyten 9766/ul, Lymphocyten 15934/ul CRP < 2,9 mg/l, Leukocyten 25200/ul CRP < 2,9 mg/l, Leukocyten 23800/ul Leukocyten 22300/ul Leukocyten 15000/ul, Granulocyten 4500/ul, Lymphocyten 11850/ul, Vereinzelt Staphylococcus aureus, nach 6-tägiger Bebrütung kein Nachweis von B.pertussis oder B. parapertussis nicht erhoben Pertussis, hämatologisch gestellte Diagnose Am 26.02.94 zwanzig Hustenattacken, davon zwölf mit Gesichtsrötung und acht mit Zyanose. Am 27.02.94 acht Hustenattacken mit Zyanose, davon eine mit Apnoe und Bradykardie. Bis zum 04.03.94 etwa 15 Hustenattacken täglich, etwa vier davon mit Zyanose. Pulmo: grobblasige Rg´s links basal, Brummen. Bis zum 11.03.94 werden die Husteanattacken seltener und leichter. Erneute Zunahme der Hustenanfälle bis zum 15.03.94 bei 10 Hustenanfällen täglich. Am 20.03.94 sieben leichte Hustenanfälle. Pulmo: frei. B.M., geb. 05.03.94 Seit drei Tagen pertussiformer Husten. Fieber bis 39 °C. Gestern Hustenanfälle mit Luftnot. Heute schlimmer Hustenanfall mit Zyanose. Erbrechen nach den Hustenanfällen. Trinkt gut. reduzierter AZ, blasses Hautkolorit, behinderte Nasenatmung, mäßige Ruhedyspnoe, Pulmo: leises Giemen bds. CRP < 2,9 mg/l, Leukocyten 11900/ul, Granulocyten 2737/ul, Lymphocyten 9163/ul , CRP < 2,9 mg/l, Leukocyten 22700/ul, Granulocyten 3405/ul, Lymphocyten 19295/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis. nicht erhoben interstitielle Veränderungen bds. im Röntgen-Thorax Pertussis, hämatologisch gestellte Diagnose und Pneumonie Am 26.04.94 sieben Hustenanfälle. Stabiler AZ, RG´s bds, fortgeleitet. Am 28.04.94 fünf leichte Hustenanfälle. Eupnoe. Am 30.04.94 vier leichte Hustenanfälle. Pulmo: frei. Am 02.05.94 noch drei leichte Hustenanfälle. 212 22 Patient Vorgeschichte klin. Befund am 26.04.94 bds. hämatolog. Befund am 26.04.94 am 02.05.94 Lymphocyten 10414/ul bakteriolog. Befund am 26.04.94 serolog. Befund radiolog. Befund am 26.04.94 Diagnose Verlauf 23 Patient Vorgeschichte klin. Befund am 13.05.94 hämatolog. Befund am 13.05.94 am 16.05.94 Lymphocyten 8757/ul bakteriolog. Befund am 13.05.94 serolog. Befund Diagnose Verlauf B.J., geb. 05.03.94, Zwillingsbruder von B.M. Seit fünf Wochen Husten, zunehmend pertussiform. Erbrechen nach den Hustenanfällen. Säugling trinkt gut. Kein Pertussis-Kontakt bekannt. ausreichender AZ, Hautkolorit blass, Pulmo: grobe RG´s und Giemen CRP <2,9 mg/l, Leukocyten 25500/ul, Granulocyten 3315/ul, Lymphocyten 22185/ul CRP < 2,9 mg/l, Leukocyten 12700/ul, Granulocyten 2286/ul, Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben interstitielle Veränderungen bds. im Röntgen-Thorax Pertussis; hämatologisch gestellte Diagnose und Pneumonie Am 26.04.94 sechs Hustenanfälle. Stabiler AZ. Pulmo: fortgeleitete RG´s bds. Säugling trinkt mäßig. Am 28.04. 94 vier leichte Hustenanfälle. Effloreszenzen am Stamm. Am 30.04.94 sieben Hustenanfälle, keiner mit Zyanose. Guter AZ. Am 02.05.94 noch vier Hustenanfälle. Pulmo: frei. Exanthem noch leicht im Gesicht ausgeprägt. O.N., geb. 29.11.93 Seit zehn Tagen anfallsartiger Husten mit anschließendem Erbrechen. Kein sicherer Pertussis-Kontakt. Erythromycin-Therapie seit vier Tagen. guter AZ, rosiges Hautkolorit, Eupnoe. Pulmo: verlängertes Exspirium, endexspiratorisches Giemen. Leukocyten 16000/ul, Granulocyten 6400/ul, Lymphocyten 9600/ul CRP 15,7 mg/l, Leukocyten 13900/ul, Granulocyten 5143/ul, IFT - Bordetella pertussis: pos. nicht erhoben Pertussis Am 14.05.94 sechzehn Hustenanfälle, typisch pertussiform. Pulmo: Giemen bds. Kind trinkt gut. Am 16.05.94 vier Hustenanfälle. Stabiler AZ, Pulmo: frei. Am 18.05.94 vier Hustenanfälle. Eupnoe. Pulmo: frei. 213 24 Patient Vorgeschichte klin. Befund am 15.04.94 rechts. hämatolog. Befund am 15.04.94 am 19.04.94 3752/ul bakteriolog. Befund am 15.04.94 serolog. Befund radiolog. Befund am 15.04.94 Diagnose Verlauf 25 Patient Vorgeschichte klin. Befund am 08.04.94 hämatolog. Befund am 08.04.94 am 12.04.94 Lymphocyten 5940/ul bakteriolog. Befund am 13.04.94 serolog. Befund Diagnose Verlauf M.F., geb. 1.06.93 Seit fünf Tagen zunehmende Hustenattacken, vor allem nachts, sporadisch mit Erbrechen. Subfebrile Temperaturen. Keine Pertussisimpfung. Zwillingsbruder ist nicht betroffen. Seit zwölf Tagen Therapie mit Ampicillin. Frühgeborenes der 34. SSW. stabiler AZ, Pulmo: grob-bis mittelblasige RG´s. Eupnoe. Otitis media CRP 11,2 mg/l, Leukocyten 8900/ul, Granulocyten 3738/ul, Lymphocyten 5162/ul CRP 2,5 mg/l, Leukocyten 6700/ul, Granulocyten 2948/ul, Lymphocyten Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben unauffälliger Röntgen-Thorax-Befund Pertussis-Syndrom ohne Erregernachweis Am 15.04.94 sechzehn Hustenanfälle, davon fünf mit Gesichtsrötung. Guter AZ. Pertussiformer Husten. Pulmo: frei. Am 17.04.94 noch zwölf Hustenanfälle, davon sechs mit Gesichtsrötung. Guter AZ. E.S., geb. 26.01.94 Seit drei Tagen zunehmend pertussiformer Husten. Seit der Geburt würde das Kind intermittierend erbrechen bis 4 Mal/täglich. Mangelnde Gewichtszunahme. Kein Durchfall, kein Fieber. stabiler AZ, dystropher EZ, reduzierter Hautturgor, Cor, Pulmo unauffällig. Starker Mundsoor. Leukocyten 8800/ul, Granulocyten 3080/ul, Lymphocyten 5720/ul CRP < 2,5 mg/l, Leukocyten 9900/ul, Granulocyten 3960/ul, IFT - Bordetella pertussis: pos. nicht erhoben Dystrophie, Pertussis Nach wie vor bellender Husten. Dystrophie bessert sich langsam. Kind trinkt gut, erbricht ein Mal täglich. Am 14.04.94 allergisches Exanthem am Rücken. Stabiler AZ. Pulmo: frei. Am 16.04.94 sieben Hustenanfälle täglich, davon drei mit Gesichtsrötung. 214 26 Patient Vorgeschichte klin. Befund am 25.05.94 hämatolog. Befund am 25.05.94 bakteriolog. Befund am 25.05.94 serolog. Befund Diagnose Verlauf 27 Patient Vorgeschichte klin. Befund am 14.09.94 hämatolog. Befund am 14.09.94 bakteriolog. Befund am 14.09.94 serolog. Befund Diagnose Verlauf T.B., geb. 21.12.93 Seit fünf Tagen zunehmend pertussiformer Husten, zum Teil mit anschließendem Erbrechen. stabiler AZ, Pulmo: Giemen bds. CRP < 2,9 mg/l, Leukocyten 11000/ul, Granulocyten 4620/ul, Lymphocyten 6380/ul IFT - Bordetella pertussis: pos. nicht erhoben Pertussis Am 26.05.94 zehn pertussiforme Hustenanfälle, davon drei mit anschließendem Erbrechen. Pulmo: frei. Am 28.05.94 acht Hustenanfälle, davon vier mit Gesichtsrötung. M.M., geb. 30.06.94 Seit vier Wochen pertussiformer Husten, vorwiegend nächtlich, mit Gesichtsrötung. Keine Pertussisinkubation. Stabiler AZ und EZ, Pulmo: vereinzelte grobblasige RG´s bds. Husten auf Spateldruck nicht auslösbar. Leukocyten 12100/ul, Granulocyten 6413/ul, Lymphocyten 5687/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 16.09.94 noch sieben Hustenanfälle, nicht typisch pertussiform. Pulmo: grobblasige RG´s bds. Im Verlauf vereinzelt nicht pertussiformer Husten. 215 28 Patient Vorgschichte klin. Befund am 10.08.94 auslösbar. hämatolog. Befund am 10.08.94 am 15.08.94 Lymphocyten 10906/ul am 18.08.94 am 19.08.94 Lymphocyten 9514/ul bakteriolog. Befund am 10.08.94 parapertussis serolog. Befund Diagnose Verlauf 29 Patient Vorgeschichte klin. Befund am 09.08.94 hämatolog. Befund am 09.08.94 am 10.08.94 bakteriolog. Befund am 09.08.94 serolog. Befund Diagnose Verlauf M.J., geb. 21.03.94 Seit zehn Tagen Husten. Heute beim Kinderarzt Hustenattacke mit Zyanose und anschließendem Erbrechen. Pertussis-Kontakt. Guter AZ, Pulmo: frei, pertussiformer Husten durch Spateldruck Leukocyten 8100/ul, Granuloycten 1620/ul, Lymphocyten 6480/ul CRP 8,7 mg/l, Leukocyten 13300/ul, Granulocyten 2394/ul, Leukocyten 12500/ul, Granulocyten 2625/ul, Lymphocyten 9875/ul CRP 3,3 mg/l, Leukocyten 14200/ul, Granulocyten 4686/ul, Nachweis von Haemophilus influenzae Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. nicht erhoben Pertussis-Syndrom bei Nachweis von Haemophilus influenzae Am 12.08.94 fünf nicht pertussiforme Hustenanfälle. Pulmo: fortgeleitete RG´s bds. Am 15.08.94 vier nicht pertussiforme Hustenanfälle. Pulmo: forteleitete RG´s bds.. Am 19.08.94 noch 3 Hustenanfälle. Pulmo: frei. K.D., geb. 02.03.94 Seit drei Wochen Husten. Keine tageszeitliche Häufung. Würde jetzt auch während des Hustens manchmal rot und blau werden. Husten oft mit anschließendem Erbrechen. Kein Pertussiskontakt, kein Fieber. Stabiler AZ, Eupnoe, Hustenattacke nach Spateldruck. Pulmo: frei. CRP 16,1 mg/l, Leukocyten 37400/ul, Granulocyten 6732/ul, Lymphocyten 30668/ul Leukocyten 38000/ul, Granulocyten 7600/ul, Lymphocyten 30400/ul Nachweis von B. pertussis im Nasen- Rachen-Abstrich nicht erhoben Pertussis Am 10.08.94 zehn Hustenanfälle, davon zwei mit Gesichtsrötung. Pulmo: fortgeleitete RG´s bds. Bis zum 14.08.94 reduziert sich der pertussiforme Husten auf etwa fünf Hustenanfälle täglich. Am 16.08.94: Pulmo frei. 216 30 Patient Vorgeschichte klin. Befund am 22.08.94 hämatolog. Befund am 22.08.94 am 28.08.94 bakteriolog. Befund am 22.08.94 serolog. Befund Diagnose Verlauf 31 Patient Vorgeschichte klin. Befund am 05.10.94 hämatolog. Befund am 05.10.94 bakteriolog. Befund am 05.10.94 serolog. Befund Diagnose Verlauf F.R., geb. 24.12.93 Seit zwei Wochen Husten, vorwiegend nachts.Inspiratorisches Einziehen und Abhusten von Schleim am Ende des Anfalls. Teilweise Zyanose während des Anfalles. Pertussis-Erkrankung des Bruders. Stabiler AZ. Pulmo: frei. Rachenrötung. Leukocyten 26400/ul, Granulocyten 5280/ul, Lymphocyten 21120/ul Leukocyten 23200/ul, Granulocyten 6032/ul, Lymphocyten 17168/ul IFT - Bordetella pertussis: pos. nicht erhoben Pertussis Am 23.08.94 sieben Hustenanfälle, davon acht mit Gesichtsrötung. Pulmo: frei. Am 26.08.94 zehn Hustenanfälle, alle mit anschließendem Erbrechen. Rhinitis. Ab dem 28.08.94 Besserung der Symptomatik mit vier Hustenanfällen täglich. Pulmo: frei. D.D., geb. 13.09.93 Seit zwei Wochen pertussiformer Husten mit Zyanose. Kein Fieber, kein Pertussis-Kontakt. stabiler AZ. Pulmo: grobblasige, fortgeleitete RG´s. 1/6 Systolikum. Rachenrötung. Leukocyten 22700/ul, Granulocyten 6356/ul, Lymphocyten 16344/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pertussis, hämatologisch gestellte Diagnose. Am 06.10.94 zehn Hustenanfälle, davon sieben mit Gesichtsrötung. Eupnoe, Pulmo: fortgeleitete RG´s. Am 08.10.94 zehn Hustenanfälle, davon neun mit Gesichtsrötung: Pulmo: frei. Guter AZ. 217 32 Patient Vorgeschichte klin. Befund am 28.09.94 hämatolog. Befund am 28.09.94 bakteriolog. Befund am 28.09.94 serolog. Befund Diagnose Verlauf 33 Patient Vorgeschichte klin. Befund am 24.10.94 hämatolog. Befund am 24.10.94 bakteriolog. Befund am 24.10.94 serolog. Befund Diagnose Verlauf 34 Patient Vorgeschichte klin. Befund am 12.07.94 hämatolog. Befund am 12.07.94 am 14.07.94 am 18.07.94 bakteriolog. Befund serolog. Befund Diagnose Verlauf E.E., geb. 05.06.94 Seit drei Wochen zunehmend pertussiformer Husten. Kein sicherer Pertussiskontakt. Letzte Nacht heftige Hustenanfälle mit Zyanose. Guter AZ. Eupnoe, auf Spateldruck keine pertussiforme Hustenattacke. Pulmo frei. Rachenrötung. Leukocyten 10500/ul, Granulocyten 1680/ul Lymphocyten 8820/ul Kein Nachweis nach 6-tägiger Bebrütung von B. pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 28.09.94 zwei leichte Hustenanfälle, am 29.09.94 noch drei. Guter AZ, Pulmo:frei. A.I., geb. 28.05.94 Seit zehn Tagen zunehmende Hustenattacken ohne Zyanose. Seit fünf Tagen zusätzlich Bronchitis. Guter AZ, Pulmo frei, auf Spateldruck pertussiforme Hustenattacke. Leukocyten 20800/ul, Granulocyten 6014/ul Lymphocyten 14768/ul IFT - Bordetella pertussis: pos. nicht erhoben Pertussis Am 25.10.94 zwölf pertussiforme Hustenanfälle, davon vier mit Zyanose. Pulmo: grobblasige fortgeleitete RG´s. Am 26.10. elf Anfälle mit Gesichtsrötung, keiner mit Zyanose. Ab dem 28.10.94 im Schnitt noch acht Hustenanfälle. Pulmo: frei. Husten nimmt an Stärke und Häufigkeit ab. T.A., geb. 29.11.93 Seit drei Wochen pertussiformer Husten. Seit einer Woche Einnahme von Monomycin. Beide Schwestern haben Pertussis. Stabiler AZ. Pertussiforme Hustenattacke nach Spateldruck. Pulmo frei. CRP 10,0 mg/l, Leukocyten 14800/ul, Granuloycten 3848/ul, Lymphocyten 10952/ul Leukocyten 13300/ul, Granulocyten 1463/ul , Lymphocyten 11837/ul Leukocyten 11700/ul, Granulocyten 3861/ul, Lymphocyten 7839/ul nicht erhoben nicht erhoben Pertussis bei nachgewiesener Erkrankung der Schwester, T.S. Am 14.07.94 zwölf Hustenanfälle. Pulmo: frei. Stetig abnehmender Husten bis zur Entlassung am 27.07.94. 218 35 Patient Vorgeschichte klin. Befund am 19.07.94 hämatolog. Befund am 19.07.94 am 25.07.94 bakteriolog. Befund am 19.07.94 serolog. Befund radiolog. Befund am 19.07.94 Diagnose Verlauf 36 Patient Vorgeschichte klin. Befund am 04.09.94 hämatolog. Befund am 04.09.94 am 05.09.94 bakteriolog. Befund am 04.09.94 serolog. Befund Diagnose Verlauf T.S., geb. 16.02.92 Seit drei Wochen zunehmend pertussiformer Husten. Vor zwei Tagen Fieber. Erbrechen nach den Hustenattacken. Seit fünf Tagen Therapie mit Monomycin. Kein Fieber. Stabiler AZ. Pulmo frei. Rachenrötung. Hustenattacke nach Spateldruck. Leukocyten 32800/ul, Granulocyten 8200/ul, Lymphocyten 24600/ul Leukocyten 18900/ul, Granulocyten 5481/ul, Lymphocyten 13419/ul IFT - Bordetella pertussis: pos. nicht erhoben Pneumonische Verdichtungen bds. paracardial Pertussis und Pneumonie Am 20.07.94 acht Hustenanfälle mit Gesichtsrötung. Pulmo: Knistern über beiden Lungen. Am 23.07.94 fünf Hustenanfälle. Pulmo: frei. Kein Fieber. Bis zum 26.07.94 Reduktion der Hustenanfälle auf vier täglich. H.M., geb. 14.06.94 Seit einer Woche, zunehmend pertussiformer Husten. Nachts gelegentlich mit Zyanoseanfällen. Temperaturen bis 38,5°C. Mögliche Pertussis-Inkubation durch die Schwester. Guter AZ, Pulmo: leises Giemen rechts-betont, keine eindeutig pertussiforme Hustenattacke auf Spateldruck. CRP 6,9 mg/l, Leukocyten 10800/ul, Granulocyten 4968/ul, Lymphocyten 5832/ul Leukocyten 12000/ul, Granulocyten 3120/ul, Lymphocyten 8880/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 04.09.94 drei Hustenanfälle, davon einer mit Zyanose. Am 05.09.94 drei leichte Hustenanfälle. Pulmo: frei. Sistieren der Hustenanfälle nach dem 07.09.94. 219 37 Patient Vorgeschichte klin. Befund am 21.06.94 hämatolog. Befund am 21.06.94 bakteriolog. Befund serolog. Befund Diagnose Verlauf 38 Patient Vorgeschichte klin. Befund am 01.08.94 hämatolog. Befund am 01.08.94 bakteriolog. Befund am 01.08.94 parapertussis serolog. Befund Diagnose Verlauf G.B., geb. 22.02.94 Seit gestern pertussiformer Husten. Heute fünf Zyanoseanfälle. Kein Fieber. Erbrechen nach den Hustenanfällen. Pertussis-Kontakt im Kindergarten. Stabiler AZ. Pulmo: vereinzelte grobblasige Rg´s. Keine Hustenattacke nach Spateldruck. CRP 13,2 mg/l, Leukocyten 11800/ul, Granulocyten 5473/ul, Lymphocyten 6372/ul nicht erhoben nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 22.09.94 zehn Hustenanfälle mit Gesichtsrötung. Pulmo: fortgeleitete RG´s. Am 23.09.94 weiterhin pertussiforme Hustenattacken. Keine Zyanose. Am 25.09.94 zwei Hustenanfälle. Pulmo: frei. Im weiteren Verlauf kaum noch Husten. A.A., geb. 08.05.94 Seit zwei Tagen zunehmend pertussiformer Husten. Heute einmal nach einem Hustenanfall erbrochen. Mögliche Pertussisinkubation vor fünf Wochen. Stabiler AZ, Eupnope, Pulmo: frei Leukocyten 14900/ul, Granulocyten 4768/ul, Lymphocyten 10132/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 03.08.94 zwanzig Hustenanfälle, davon acht mit Gesichtsrötung. Am 03.08.94 elf Hustenanfälle. Pulmo: frei. Bis zum 07.08.94 etwa zehn schwere Hustenanfälle täglich. 220 39 Patient Vorgeschichte klin. Befund am 16.05.94 Atemgeräusch. hämatolog. Befund am 16.05.94 am 19.05.94 bakteriolog. Befund am 16.05.94 serolog. Befund Diagnose Verlauf 40 Patient Vorgeschichte klin. Befund am 27.06.94 Exspirium, Giemen Y.M., geb. 20.03.94 Seit einer Woche anfallsartiger Husten, vor allem nachts. Gesichtsrötung während des Anfalles, keine Zyanose. Kein Fieber, Pertussiserkrankung der Schwester. Guter AZ. Mund und Windelsoor, Pulmo: lautes verschärftes CRP < 2,5 mg/l, Leukocyten 7500/ul, Granulocyten 1800/ul, Lymphocyten 5700/ul Leukocyten 6400/ul, Granulocyten 832/ul, Lymphocyten 5568/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis, Mund und Windelsoor Am 17.05.94 fünf pertussiforme Hustenanfälle. Säugling trinkt schlecht. Pulmo: frei. Bis zum 21.05.94 etwa zehn Hustenanfälle täglich teilweise mit Zyanose. Pulmo: frei. Am 23.05.94 zwei nächtliche Apnoeanfälle. Nach dem 23.05.94 Besserung der Hustenanfälle, keine Apnoephasen mehr. Polysomnographie unauffällig. H.S., geb. 20.12.91 Seit zehn Tagen pertussiformer Husten, kein Fieber. Vom Kinderarzt Antibiose mit Erythromycin für eine Woche. Keine Besserung. Daraufhin Therapie mit Bethametason für fünf Tage bis heute. PertussisInkubation möglich durch den Bruder via Kindergarten. Kind wird von Notarzt gebracht. Gestern Abend Fieber bis 40°C. Auf dem Arm der Mutter sei das Kind steif geworden, habe die Augen verdreht und anschließend gezittert. Dauer insgesamt 15 Minuten. Gabe von 3 gr. Chlorhydral durch den Notarzt. Ehemalige Frühgeburt der 26 SSW. Z.n. Langzeitbeatmung. Bei BPD regelmäßige Inhalationen mit Sultanol. Reduzierter AZ, Pulmo: mittelblasige RG´s li>re, verlängertes ubiquitär. Tonsilläre Hyperplasie. hämatolog. Befund am 27.06.94 am 30.06.94 bakteriolog. Befund am 27.06.94 serolog. Befund am 27.06.94 radiolog. Befund am 27.06.94 Diagnose CRP 6,3 mg/l, Leukocyten 42700/ul, Granulocyten 11956/ul, Lymphocyten 30744/ul Leukocyten 41200/ul, Granulocyten 6592/ul, Lymphocyten 34608/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis Bordetella pertussis-IgG: neg. Bordetella pertussis-IgM: neg. Bordetella pertussis-IgA: neg. Streifige Verdichtungen mit konfluierender Tendenz im rechten Oberfeld und rechts paracardial. Zeichen der bekannten BPD. Pertussis, hämatologisch gestellte Diagnose, bei bekannter obstruktiver Bronchitis 221 Verlauf Anmerkung 41 Patient Vorgeschichte klin. Befund am 30.06.94 hämatolog. Befund am 30.06.94 am 02.07.94 bakteriolog. Befund am 30.06.94 serolog. Befund Diagnose Verlauf Am 28.06.94 sieben pertussiforme Hustenanfälle, davon fünf mit Gesichtsrötung. Angeschlagener AZ, Pulmo: mittelblasige RG´s li > re, Giemen ubiquitär. Am 29.06.94 sechs leichtere Hustenanfälle, davon einer mit anschließendem Erbrechen. Pulmo: mittelblasige RG´s, Giemen ubiquitär. Am 01.07.94 zwei leichte Hustenanfälle. Guter AZ. Pulmo: vereinzelte Rg´s bds. Giemen. Der serologisch Befund wurde vermutlich zu früh erhoben. W.M., geb. 17.02.94 Vor zehn Tagen Impfung gegen DPT, Poliomyelitis und Haemophilus influenzae B erhalten. Seitdem pertussiforme Hustenanfälle; Pertussisinkubation via Schwester möglich. Guter AZ. Eupnoe, Pulmo: frei. CRP 8,4 mg/l, Leukocyten 7400/ul, Granulocyten 740/ul, Lymphocyten 7560/ul Leukocyten 8400/ul, Granulocyten 1008/ul, Lymphocyten 7392/ul Nach 6-tägiger Bebrütung kein Nachweis von B. pertussis oder B. parapertussis nicht erhoben Pertussis-Syndrom ohne Erregernachweis Am 01.07.94 drei leichte Hustenanfälle. Pulmo: frei. Im Verlauf selten Hustenanfälle, nicht pertussiform. 222 10. Auswertung der Fälle 10.1. Retrospektive Studie in einer kinderärztlichen Praxis in Köln Zeitraum der Untersuchung: 01.08.86 - 31.08.93 Daten zur Person und Familie Geschlechtsverteilung Alter zum Zeitpunkt der Vorstellung in der Praxis Weitere Pertussis-Erkrankungen innerhalb der Familie Pertussis-Kontakt Epidemiologische Daten Saisonale Verteilung Symptome vor der Vorstellung in der Praxis Dauer des bereits bestehenden Hustens Charakter des bereits bestehenden Hustens Husten mit Gesichtsrötung Husten mit Zyanose Husten mit anschließendem Erbrechen Klinischer Befund bei Vorstellung in der Praxis Diagnostik in der Praxis Blutbild in Abhängigkeit vom Alter BSG, CRP Fieber Bakteriologische und serologische Diagnostik 223 Diagnostisches Schema Die nachstehende Tabelle gibt die Anzahl der Patienten an, die folgendem diagnostischem Schema unterzogen wurden. Studie A n=348 348 Studie B n=98 98 Studie C n=41 41 262 79 41 BSG 194 63 - CRP 52 25 26 6 5 94 33 Körperliche Untersuchung Blutbild Serologische 180 Untersuchungen Rachen-Nasenabstriche 51 Tab. 2: Diagnostisches Schema, Zahl der Probanden bei den einzelnen Untersuchungen. 224 10.1.1. Daten zur Person und Familie 10.1.1.1. Altersverteilung (Alter zum Zeitpunkt der Vorstellung in der Praxis) Es wurde eine Quartalsabstufung für die Zuordnung des Erkrankungsalters zugrunde gelegt. Ein Altersgipfel bei pertussiform hustenden Kindern zeigte sich in der Gruppe der dreijährigen (55 Fälle und 15,8%), vierjährigen (67 Fälle und 19,25%) und fünfjährigen (51 Fälle und 14,65%) Kinder. Die Altersgruppe der Kinder unter 1 Jahr ergab mit 14 Fällen einen Anteil von 4 %, während 265 Fälle (73,4 %) auf die Altersgruppe zwischen 1 und 5 Jahre entfielen. 78 Fälle (22,6 %) waren älter als sechs Jahre. Bei der Pertussis sind 22,16% der Kinder 4 Jahre alt (41 Fälle), 17,3% der Kinder 5 Jahre alt (32 Fälle). Der Prozentanteil der Kinder unter 1 Jahr beträgt 3,78%, zwischen 1 und 5 Jahren 74,06%. Alter n=348 % n=185 % < 6 Monate 5 1,43 3 1,62 6 - 11 Monate 9 2,58 4 2,16 1 Jahr 37 10,63 19 10,27 2 Jahre 46 13,21 21 11,36 3 Jahre 55 15,80 24 12,97 4 Jahre 67 19,25 41 22,16 5 Jahre 51 14,65 32 17,30 6 Jahre 30 8,62 14 7,58 7 Jahre 14 4,02 9 4,86 8 Jahre 7 2,01 5 2,70 9 - 10 Jahre 11 3,16 4 2,16 11 – 12Jahre 4 1,14 3 1,62 13 – 14 Jahre 10 2,87 4 2,16 15 – 16 Jahre 2 0,57 2 1,08 Symptom: Pertussiformer Husten Diagnose: Pertussis Tab. 3: Altersverteilung, der pertussiform hustenden Kinder und der Kinder mit nachgewiesener isolierter Pertussis (Berechnung des Prozent-Anteils: n-Gesamt=348, n/348*100) (Berechnung des Prozent-Anteils: n-Gesamt=185, n/185*100) 225 Abb. 1: Alter der Kinder mit pertussiformem Husten in % 70 67 60 55 50 51 46 40 37 30 30 20 14 10 11 9 10 7 5 4 2 0 6 11 12 24 36 48 60 72 84 96 120 144 168 192 5 4 3 4 2 96 120 144 168 192 Alter der Kinder in Monaten Abb. 2: Alter der Kinder mit Pertussis in % 45 40 41 35 30 32 25 24 20 21 19 15 14 10 9 5 0 3 4 6 11 12 24 36 48 60 72 84 Alter der Kinder in Monaten 226 10.1.1.2. Geschlechtsverteilung Die Geschlechtsverteilung der Kinder mit pertussiformem Husten ergab einen Anteil von 51,1 % für das weibliche Geschlecht und einen Anteil von 48,9 % für das männliche Geschlecht. Es wurden somit 2,2 % mehr Mädchen mit dem Symptom pertussiformer Husten in der Praxis vorstellig. Bei den Kindern mkt der Diagnose Pertussis ergab fie Geschlechtsverteilung einen Cnteil von 50,3 % für das weibliahe und einen Anteil von 49,7 % dür das männliche Geschlecht. Es wurden somit 0,6 % mehr Mädchen mit Pertussis vorstellig. Geschlecht n % n % Weiblich 178 51,1 92 49,7 Männlich 170 48,9 93 50,3 Symptom: Pertussiformer Husten Geschlechtsverteilung (n-Gesamt:348,n/348*100) Diagnose: Pertussis Geschlechtsverteilung (n-Gesamt:185,n/185*100) Tab. 4: Geschlechtsverteilung der Kinder mit dem Symptom des pertussiformen Hustens und der Diagnose Pertussis 10.1.1.3. Weitere Kinder mit Pertussis und Pertussissyndrom in der Familie In 44 Familien mit einer Pertussis-Erkrankung erkrankten zur gleichen Zeit noch ein oder mehrere Geschwisterkinder an Pertussis. In 29 Familien war bei einem Geschwisterkind die Pertussis von einer Infektion/Kontamination mit Moraxella catharrhalis begleitet. In je einer Familie waren die begleitenden/ zusätzlich infizierenden Keime Pneumokokken, Streptokokken bzw. die Kombination von Pneumokokken und Moraxella catharrhalis. In 9 Familien erkrankten beide Kinder an Pertussissyndromen ohne Erregernachweis. In einer Familie erkrankte ein Kind an Pertussis und das Geschwisterkind an einer Infektion mit Pneumokokken (Tab.5). 227 Erkrankung an Pertussis oder am Pertussis-Syndrom Anzahl der Familien Erkrankung von einem oder mehreren Kindern an Pertussis in einer Familie 44 Erkrankung an Pertussis und Pertussis in Kombination mit Moraxella catharrhalis 29 Erkrankung an Pertussis und Pertussis in Kombination mit Pneumokokken 1 Erkrankung an Pertussis und Pertussis in Kombination mit Streptokokken 1 Erkrankung an Pertussis und Pertussis in Kombination mit Pneumokokken und Moraxella catharrhalis 1 Pertussissyndrom ohne Erregernachweis beim Patienten und den Geschwistern 9 Erkrankung eines Kindes an Pertussis und des Geschwisterkindes an einer Infektion mit Pneumokokken 1 Tab. 5: Weitere Kinder mit Pertussis oder Pertussissyndrom in der Familie 10.1.1.4. Pertussis-Infektion Einen Kontakt zu Personen, die klinisch an Pertussis erkrankten, gaben 8,6 % (29 Fälle) der Eltern an. 228 10.1.2. Epidemiologische Daten 10.1.2.1. Saisonale Verteilung Wie aus Abbildung 3 zu entnehmen ist, wurden in den Monaten August, Oktober und November überdurchschnittlich viele Kinder behandelt. Es verteilen sich 45 % der behandelten Kinder auf diese drei Monate. Legt man das arithmetische Mittel der monatlichen Behandlungen zugrunde (29 Kinder pro Monat), ergibt sich für die Monate April bis Juli und September keine monatliche Häufung. Eine monatliche Häufung trifft insbesondere für die bereits erwähnten Monate August, Oktober und November zu, ebenso für die Monate Dezember bis Februar. In die Statistik aufgenommen wurden Kinder, die mit pertussiformem Husten in der Praxis vorstellig wurden. 50 46 40 30 39 31 32 29 20 21 38 24 21 10 35 20 12 r em be be r D ez m N ov e kt ob er O m be r t pt e Se A ug us Ju li Ju ni ai M A pr il M är z 0 Ja nu ar Fe br ua r Anzahl der Fälle Abb. 3: Saisonale Verteilung der Fälle, die mit dem Symptom "pertussiformer Husten" vorstellig wurden 229 Abb. 4: Saisonale Verteilung bei Kindern mit Pertussis 30 28 25 Anzahl der Fälle 25 22 20 19 18 17 15 15 12 10 10 9 7 5 3 be r em ez em be r D O N ov be r kt o be r em Se pt A ug u st li Ju ni Ju ai M pr il A är z M Fe br ua r Ja nu ar 0 Diese Abbildung zeigt, zu welcher Jahreszeit die Kinder mit der Diagnose Pertussis in der kinderärztlichen Praxis vorstellig wurden. Insgesamt handelt es sich um 185 Kinder. Der monatliche Durchschnitt beträgt 15,42 Fälle. Eine Häufung der Erkrankung zeigt sich in den Monaten Oktober, November, Januar bis März und im Monat August. Die meisten Keuchhustenerkrankungen zeigen sich in den Monaten Oktober und November. Knapp 30% der jährlichen Erkrankungen entfallen auf diese beiden Monate. 230 10.1.3. Symptome vor Vorstellung in der Praxis 10.1.3.1. Dauer des bestehenden Hustens In 100 % bestand vor Vorstellung in der Praxis pertussiformer Husten, in 67 Fällen wird keine Angabe zu seiner Dauer gemacht. Abbildung 5 und 6 gibt einen Überblick über die Dauer des Symptoms. In 187 Fällen (66,5 %) bestand der Husten eine Woche oder länger, in 62 Fällen (22 %) bestanden die Symptome zwischen 8 und 21 Tagen und in 53 Fällen (18,9 %) länger als 3 Wochen und kürzer als 5 Wochen. Abb. 5: Dauer des bestehenden Hustens 50 52 40 38 30 41 29 20 25 24 10 24 14 1 12 1 13 7 12 W oc he n oc he n 8- 8 5- W oc he n 5 4- W 4 3- W oc he n oc he n 3 2- W oc he n e 2 W Ta g 1- 7 6 Ta g e e Ta g 5 4 Ta g e e 3 Ta g e Ta g 2 Ta g 0 1 Anzahl der Fälle 60 231 Abb. 6: Dauer des bestehenden Hustens bei Kindern mit Pertussis 30 23 23 23 20 15 16 15 13 10 11 10 8 5 7 4 0 0 W oc he n 23 W oc he n 34 W oc he n 45 W oc he n 58 W oc he 8n 12 W oc he n Ta ge 12 7 6 Ta ge Ta ge 5 Ta ge 4 Ta ge 3 Ta ge 2 Ta g 0 1 Anzahl der Fälle 25 In 32 Fällen wird keine Angabe zur Dauer des pertussiformen Husten gemacht. In 103 Fällen ( 67,3%) bestand der Husten eine Woche oder länger, in 38 Fällen (24,8 %) bestanden die Symptome zwischen 8 und 21 Tagen und in 31 Fällen (20,3%) länger als 3 Wochen und kürzer als 5 Wochen. 232 10.1.3.2. Charakter des Hustens Erfasst wurden 348 Fälle. Hiervon husteten alle pertussiform (100 %). 10.1.3.3. Tageszeitliche Häufung des Hustens. Die Eltern von 74 Kindern (21,2 %)gaben vorwiegend nächtlichen Husten an. 10.1.3.4. Husten mit anschließendem Erbrechen In 21 Fällen (6 %) wurde initial sich an die Hustenanfälle anschließendes Erbrechen angegeben. 233 10.1.4. Klinischer Befund bei Vorstellung in der Praxis n % Rhinopharyngitis 151 43,3 Pharyngotonsillitis 77 22,1 Laryngotracheitis 82 23,5 Tracheobronchitis 87 24,9 Sinusitis maxillaris 27 7,7 Adenoide Vegetationen 4 1,1 tonsilläre Hyperplasie 6 1,7 exsudative Tonsillitis 6 1,7 Bronchopneumonie 10 2,9 Otitis media 4 1,1 Konjunktivitis 2 0,6 Obstruktive Bronchitis 3 0,9 Paukenerguss 3 0,9 Mundsoor 2 0,6 Tab. 6: Klinische Diagnosen bei der Erstuntersuchung von 348 Patienten (Berechnung des Prozent-Anteiles: n-Gesamt=348,n/348*100) Ein körperlicher Untersuchungsbefund liegt bei 348 Patienten vor. In 151 Fällen (43,3 %) bestand bei der Aufnahmeuntersuchung eine Rhinopharyngitis. In 82 Fällen (23,5 %) konnte eine Laryngotracheitis diagnostiziert werden. In 77 Fällen (22,1 %) wurde eine Pharyngotonsillitis diagnostiziert, in 87 Fällen (24,9 %) eine Tracheobronchitis. Die weiteren Diagnosen ergeben sich aus Tab. 6. Definitionsgemäß handelt es sich bei einer Rhinopharyngitis um eine Infektion der Nasenschleimhaut unter Beteiligung der Rachenschleimhaut, die vorwiegend viraler Gense ist. Eine akute Tonsillitis, auch Angina tonsillaris genannt ist definitionsgemäß eine akute Entzündung der Tonsilla palatina. Sie wird zumeist hervorgerufen durch Viren oder Infektionen mit ß-hämolysierenden Streptokokken der Gruppe A, seltener durch Staphylokokken, Hämophilus influenzae oder Pneumokokken. Adenoide Vegetationen nennt man eine Hyperplasie der Tonsilla pharyngea, die nur bei Symptomen als Erkrankung zu werten ist. Als Mundsoor, Candidamykose oder Soorstomatitis bezeichnet man eine Infektion der Zungenoder Mundschleimhaut mit Candida albicans. 234 Als Paukenerguss bezeichnet man eine Sekretansammlung in der Paukenhöhle bei nicht perforiertem Trommelfell ohne Zeichen einer akuten Entzündung. Bei einer Otitis media acuta kommt es über die Tuba auditiva zu einer aufsteigenden Infektion der Paukenhöhlenschleimhaut, in 2/3 der Fälle bakteriell bedingt und in 1/3 der Fälle viraler Genese, bei Kindern meist von adenoiden Vegetationen ausgehend. Bei der obstruktiven Bronchitis kommt es im Verlauf einer meist virusbedingten Infektion zu entzündlichen Veränderungen im Bereich der unteren Atemwege, wobei klinisch die Zeichen einer Bronchialobstruktion überwiegen. Der Bronchospasmus spielt eine untergeordnete Rolle. Schleimhautödem und Dyskrinie stehen im Vordergrund. Als Bronchopneumonie bezeichnet man eine deszendierende Infektion von Bronchien und Lunge, mit herdförmiger Verteilung der Entzündungsherde im Lungengewebe. Ursächlich für eine Konjunktivitis, eine Augenbindehautentzündung, sind chemischphysikalische Reize, Infektionen, Refraktionsanomalien, benachbarte pathologische Prozesse und Allergien. 235 10.1.5. Diagnostik in der Praxis 10.1.5.1. Weißes Blutbild in Abhängigkeit vom Alter Es wurden 348 Fälle erfasst, bei denen das Symptom pertussiformer Husten bestand. In 262 Fällen wurden die Anzahl der Leukozyten und die Absolutzahl der Lymphozyten bestimmt. Berücksichtigt werden die Normwerte aus Tabelle 1. Die Ergebnisse der Untersuchungen zeigt die folgende Tabelle. Blutbildveränderungen Leukozytose und absoluteLymphozytose * N % weder Leukozytose noch Lymphozytose N % Diagnose: 13 91 Pertussis-Syndrom 12,5 87,5 (n=104) Diagnose: Pertussis, Parapertussis 77 81 49 51 oder Pertussis und Zusatzinfektion (n=158) Tab. 7: Auswertung der Blutbildveränderung in Abhängigkeit vom Alter und in Abhängigkeit von der Diagnose *Werte außerhalb des 95%-Bereiches nach Kleihauer (99) Berücksichtigt man die absoluten Lymphozytenzahlen jenseits des 95%-Bereiches aus Tabelle 1 und nimmt ein Überschreiten dieser Extremwerte als Lymphozytose, bzw. Leukozytose, so finden sich in Tab. 7 in 49 % der untersuchten Kinder mit der Diagnose Pertussis typische Blutbildveränderungen. In 51 % der untersuchten Kinder mit Keuchhusten aber auch Laborwerte, die weder eine absolute Lymphozytose, noch eine Leukozytose zeigen. 12,5% der untersuchten Kinder mit Pertussis-Syndrom zeigen Blutbildveränderungen im Sinne einer Lymphozytose und Leukozytose. In diesen 13 Fällen konnte serologisch eine Pertussis ausgeschlossen werden. In Anlehnung an andere Autoren wurde unser Patientengut dahingehend untersucht, ob die Lymphozytenzahl > 10.000/µl betrug. Auch in dieser Hinsicht müssen unsere Untersuchungsergebnisse als enttäuschend bezeichnet werden. Eine absolute Lymphozytenzahl > 10.000/µl fand sich nur bei 12 unserer Patienten mit Pertussis. Bei nur 3 Kindern fanden wir eine Leukozytose von 20.000/µl und mehr mit einem Lymphozytenanteil von 37%, 61% und 78%. 236 Abb. 7: Lymphozytenzahl bei unkomplizierten Fällen von Pertussis in Bezug zur Hustendauer 20 Lymphozytenzahl in 1000/µl 18 16 14 12 10 8 6 4 2 0 0 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 Hustendauer in Tagen Abbildung 7 zeigt die Hustendauer bei unkomplizierten Fällen von Pertussis in Bezug zur Lymphozytenzahl. Untersucht werden soll die Abhängigkeit der hämatologischen Befunde- hier die Lymphozytenzahl- in Abhängigkeit vom Krankheitsstadium. Die in der Graphik erscheinenden Rauten und Kreise haben lediglich eine markierende Funktion und sollen kein unterschiedliches Kollektiv darstellen. Veränderungen des weißen Blutbildes im Sinne einer Lymphozytose werden mit Fortschreiten der Pertussis häufiger beobachtet als im Frühstadium. Wir beobachten Veränderungen im Frühstadium, vermehrt aber mit Fortschreiten der Erkrankung. 237 10.1.5.2. Blutsenkungsgeschwindigkeit In 194 von 348 Fällen mit dem Symptom pertussiformer Husten wurde eine BSG durchgeführt. Einen Überblick über die ermittelten Blutsenkungswerte geben die Tab.8 und 9: In 69 von 163 Fällen wurde bei Kindern mit Pertussis- Syndrom eine BSG durchgeführt. BSG (mm n.W.) 0–5 6 - 10 11 – 15 16 - 20 21 – 25 >26 nach 1 Stunde Anzahl der Kinder 15 20 18 8 5 3 Prozent-Anteil (%) 21,7 29,0 26,1 11,6 7,3 4,3 Tab. 8: BSG-Höchstwerte bei der ersten Vorstellung in der Praxis bei Kindern mit pertussiformem Husten nach einer Stunde Messdauer (Berechnung des Prozent-Anteils: n=69, n/69*100) In 35 Fällen (50,7 %) lagen die BSG-Werte unter unter 10 mm n. W. nach 1 Stunde. In 125 von 185 Fällen wurde eine BSG bei Kindern mit der Diagnose Pertussis, Parapertussis oder Pertussis und Begleitinfektion durchgeführt. BSG (mm n.W.) 0-5 6 - 10 11 – 15 16 - 20 21 – 25 >26 Nach 1 Stunde Anzahl der Kinder 34 34 25 17 4 11 27,2 27,2 20 13,6 3,2 8,8 Anteil in % Tab. 9: BSG-Höchstwerte bei Kindern mit der Diagnose Pertussis oder Pertussis und Begleitinfektion nach einer Stunde Meßdauer (Berechnung des Prozent-Anteils: n=125, n/125*100) In 68 Fällen (54,4 %) lagen die BSG-Werte unter 10 mm n. W. nach 1 Stunde. 10.1.5.3. Fieber Fieber entwickelte sich in 36 Fällen (10,3 %) vor dem Arztbesuch. Zugrunde gelegt für die Auszählung wurden Kinder mit dem Symptom pertussiformer Husten. 20 Kinder mit Pertussis hatten Fieber vor dem Arztbesuch. Das sind 11,7 % der Kinder mit Pertussis. 238 10.1.5.4. CRP Fall Nr. Klinischer Befund Komplikationen Rhinopharyngitis, Laryngotracheitis 1 unauffällig 6 Rhinopharyngitis, Tracheobronchitis, Fieber bis 14 39° Pharyngotonsillitis, Tracheobronchitis 19 Tracheobronchitis 35 Pneumonie 36 Pharyngotonsillitis, Tracheobronchitis 46 Rhinopharyngitis, Laryngotracheitis 60 Pharyngotonsillitis 72 Rhinopharyngitis, Tracheobronchitis, 77 Rhinopharyngitis, Tracheobronchitis 96 Rhinopharyngitis, Laryngotracheobronchitis 102 Rhinopharyngitis, Tracheobronchitis 114 Rhinopharyngitis, Tracheobronchitis, 135 Bronchopneumonie Pharyngotonsillitis 150 Rhinopharyngitis, Tracheobronchitis 161 Sinusitits maxillaris Pharyngotonsillitis, Tracheobronchitis 165 Bronchopneumonie 173 unauffällig 186 unauffällig 198 unauffällig 205 Rhinopharyngitis, Laryngotracheobronchitis 208 Tracheobronchitis 214 Tracheobronchitis 225 Rhinopharyngitis, Tracheobronchitis 237 Rhinopharyngitis, Tracheobronchitis 239 Bronchopneumonie 241 Pharyngotonsillitis 260 Rhinopharyngitis, Paukenerguss bds. 278 Rhinopharyngitis, Tracheobronchitis 282 Pharyngotonsillitis 289 Rhinopharyngitis, Laryngotracheitis 306 Rhinopharyngitis, Tracheobronchitis 309 unauffällig 316 Obstruktive Bronchitis 344 Tabelle 10: C-reaktives Protein bei Patienten mit Pertussis Dauer des Hustens in Tagen 7 10 5 CRP in mg/l 6,7 2,3 103,8 10 24 56 71 4 14 28 2 9 68 21 2,5 3,6 6,6 5,0 2,6 2,8 24,9 4,5 16,3 8,4 20,3 4 14 2,4 2,3 2 16 14 13 2 7 14 3 21 19 43 ? 4 28 4 ? 7 >13 3 2,7 2,6 4,7 2,6 7,4 100,0 8,7 2,5 2,5 2,7 44,0 11,8 10,7 4,8 5,8 34,8 10,3 2,6 2,6 In Studie A wurde das C-reaktive Protein (CRP) bei 35 Patienten mit Keuchhusten untersucht. Unter Berücksichtigung eines Normbereiches bis 10 mg/l (166) hatten 10 Patienten ein erhöhtes CRP (Fälle Nr. 14, 77, 102, 135, 208, 241, 260, 278, 306, 309). Diese Patienten bedürfen einer Kommentierung. 239 Im Fall Nr. 14 war das Krankheitsbild gekennzeichnet durch einen Infekt der oberen Luftwege, einen bronchitischen Befund und durch Fieber. Da die Pertussis bei typischem Verlauf nur durch subfebrile Temperaturen (114) gekennzeichnet ist, spricht der Temperaturanstieg auf 39° zusammen mit dem bronchitischen Befund für eine klinisch nicht erkannte bakterielle Komplikation. Bei den Patienten E.S. (Fall Nr. 77) und G.R.-C. (Fall Nr. 102) war ein bronchitischer Befund die einzige Abweichung vom regelhaften Verlauf. Bei Patient H.A. (Fall Nr. 135) wiesen Fieber bis 39°, Tracheobronchitis und Bronchopneumonie auf einen komplizierten Verlauf hin. Ein bronchitischer Befund ließ sich bei Patient N.R. (Fall Nr. 208) zum Zeitpunkt der CRPBestimmung erheben. Eine Bronchopneumonie wurde 14 Tage später festgestellt. Der CRPWert von 100 mg/dl gewinnt hierdurch eine prädiktive Bedeutung. Der CRP-Wert bei R.M. (Nr. 241) weist die Bronchopneumonie als zusätzliche bakterielle Infektion aus. Eine Pharyngotonsillitis mit nachfolgender Gingivostomatitis lässt sich bei Patient S.A. (Fall Nr. 260) mit dem gering erhöhten CRP-Wert zeitlich korrelieren. Eine Koinzidenz mit einer Herpes simplex Virus Typ I – Infektion bietet sich als Erklärung an. Im Fall Nr. 278 ist das C-reaktive Protein minimal erhöht. Die Diagnose einer Pertussis ist durch die positive Serologie gesichert. Da Antikörper gegen Bordetella pertussis erst nach ca. 3-wöchiger Krankheitsdauer gebildet werden, muss die anamnestisch angegebene Dauer des Hustens angezweifelt werden. Mit großer Wahrscheinlichkeit bestand der Husten schon länger. Möglicherweise hat es als Komplikation eine Otitis media mit begleitendem CRP-Anstieg gegeben. Dann wäre der Paukenerguss als postotitisch zu erklären. Fieber bis 40°, eine Rhinopharyngitis und Tracheobronchitis im Stadium decrementi eines Keuchhustens sprechen bei Patient T.J. (Fall 306) für eine unabhängige bakterielle Erkrankung. Für den Patienten T.C. (Fall 309) kann der bronchitische Befund als Erklärung für das grenzwertige CRP angeführt werden. 240 Fall Nr. Tage des Hustens 2 60 Leukozytenzahl/µ 8600 Lymphozytenzahl/µ 2236 BKS mm/1 Std. CRP mg/l 7 35 12400 6324 2,4 22 7 7300 5621 2,5 23 ? 10000 3700 43 21 9300 5952 2,3 50 16 9300 5487 2,5 51 5 11500 5060 2,5 65 17 4800 1872 2,3 104 21 10100 2929 20 6,2 145 8 11500 3565 10 12,7 154 4 10500 2520 5,6 167 14 7400 4810 2,3 215 7 27800 10286 21,1 238 7 9200 6164 244 10 16100 8694 268 12 7200 3456 285 ? 11400 2622 293 28 6000 2400 2 2,7 321 7 7200 2808 5 2,7 10,4 7 10 2,6 2,5 8,2 20 2,5 5,1 Tab.11: C – reaktives Protein bei Patienten mit Pertussis-Syndrom Bei 19 Patienten mit einem ätiologisch ungeklärten Pertussis-Syndrom erfolgte zusätzlich zur Zählung der Leukozyten und ihrer Differenzierung eine Bestimmung des C-reaktiven Proteins (CRP). Bei 2 Kindern (Fälle Nr. 145 und 215) wurde ein gering erhöhtes CRP gefunden. Bei einem von ihnen (Fall Nr. 145) erlaubte das Ausmaß der Erhöhung es nicht, eine bakterielle Infektion zu unterstellen. Bei dem anderen Kind (Fall Nr. 215) wies die Leukozytose mit einem deutlichen Überwiegen der Granulozyten auf eine bakterielle Infektion hin. Bei einem weiteren Patienten (Fall Nr. 2) fand sich ein grenzwertiges CRP. 241 Die nicht gelungene ursächliche Deutung des pertussiformen Hustens bei 19 Patienten lässt sich wie folgt erklären: • durch die mangelnde Ausbeute beim kulturellen Nachweis von Bordetella pertussis, • durch das mangelnde Vertrauen in die zur Verfügung stehenden mikrobiologischen Labormethoden, • durch den ungünstigen Zeitpunkt für eine serologische Untersuchung auf Bordetella pertussis bei 11 von 18 Patienten, • durch die ausbleibende Wiedervorstellung dieser Patienten bei inzwischen eingetretener Besserung des Hustens, • durch die fehlende Motivation der Eltern für weitere Untersuchungen bei inzwischen eingetretener Besserung, • durch ökonomische Vorbehalte der Eltern gegen weitere Untersuchungen, die keine therapeutischen Konsequenzen nach sich ziehen • durch die Rücksichtnahme des Praxisinhabers auf Vorbehalte von Patienten und Eltern bei einem sehr gebildeten und kritischen Klientel. Mit diesen Argumenten erklärt sich auch die Tatsache, dass im kasuistischen Teil dieser Arbeit zahlreiche Patienten mit der Diagnose eines Pertussis-Syndroms belegt wurden, die abgesehen von einer gründlichen körperlichen Untersuchung keine weitere Diagnostik erfuhren. 242 10.1.6. Bakteriologische und serologische Diagnostik Die Tabellen und Abbildungen zeigen die Ergebnisse der bakteriellen und der serologischen Diagnostik bei Kindern mit pertussiformem Husten. Von Bedeutung bei der Zusammenstellung der Befunde ist die detaillierte Auflistung der einzelnen Erreger. In 125 Fällen gelang ein Pertussis-Nachweis mittels Serologie (hinzu kommen die 14 positiven Pertussis-Serologien der Kinder die eine Pertussis und eine Begleitinfektion haben), in 10 Fällen mittels IFT. In 1 Fall konnte Parapertussis serologisch nachgewiesen werden. Die Diagnose Pertussis beruhte in 16 Fällen auf dem Blutbild. In 19 Fällen lag eine Pertussis - Infektion in der Familie oder im näheren Umfeld vor und war ausschlaggebend für die Diagnosestellung. In 171 Fällen stellten wir insgesamt die Diagnose Pertussis. Also in 49% der untersuchten Kinder. Pertussis und Begleitinfektion in 14 Fällen, also in 4% der Fälle. Bei 135 Kindern wurde die Diagnose Pertussis - Syndrom ohne Erregernachweis gestellt, also in 39%. Das Pertussissyndrom durch andere Erreger wurde in 28 Fällen, also in 8% der untersuchten Kinder diagnostiziert. Weitere Details sind in den Tabellen 12 und 13 aufgeführt. Tabelle 12 zeigt eine Auflistung der Nachweismethoden, die in dieser Arbeit verwendet wurden. Zusätzlich gibt sie Information über die Anzahl der durchgeführten Untersuchungen. Hinzu kommt ein Hinweis auf die Kasuistik, durch Angabe der Fallnummer. In Tabelle 13 werden die Erreger des Pertussis-Syndroms folgendermassen aufgeteilt. • Pertussis/Parapertussis: Diagnosenfindung durch welche Verfahren und Anzahl der Fälle. • Pertussis und Begleitinfektion: Pertussis und welche Erreger und Anzahl der Fälle. • Pertussissyndrom bei Nachweis anderer Erreger: Angabe der Erreger in Name und Anzahl. • Pertussissyndrom ohne Erregernachweis. 243 Erreger Nachweis Fall mit der Nummer Anzahl (n) Bordetella pertussis Serologie Siehe Anhang zur Tabelle 125 Hämat. Befund * Geschwistererkrankung Siehe Anhang zur Tabelle 16 19 Serologie IFT 125 Siehe Anhang zur Tabelle 13, 256, 296 1 10 228, 47 2 102, 272 2 119, 286 2 295 1 151 1 338 1 247 1 306 1 22, 29, 33, 148, 238, 243, 48 254 123, 142, 321 2, 26, 32, 253, 147, 79, 84, 70 183 242, 318, 348 105 281 7 1 2 Bordetella pertussis 3 4 Bordetella parapertussis Bordetella pertussis 5 Serologie Kultur Serologie Kultur Serologie Kultur Serologie Kultur Kultur Serologie Kultur Kultur Serologie Schnelltest Serologie Kultur Kultur Serologie Kultur Serologie 14 Bordetella pertussis Moraxella catharrhalis Bordetella pertussis Hämophilus influenzae Bordetella pertussis Streptococcus pneumoniae Bordetella pertussis Streptococcus pneumoniae Hämophilus influenzae Bordetella pertussis Streptococcus pneumoniae Moraxella catharrhalis Bordetella pertussis Streptococcus pyogenes Bordetella pertussis Streptococcus pneumoniae Staphylococcus aureus Bordetella pertussis Streptococcus pneumoniae Bordetella pertussis Bakterieller Erreger unklarer Genese Moraxella catharrhalis 15 16 17 Streptococcus pyogenes Streptococcus pneumoniae Hämophilus influenzae Schnelltest Kultur Kultur 18 19 20 21 Mycoplasma pneumoniae RS-Viren Ebstein-Barr-Virus Moraxella catharrhalis Hämophilus influenzae Moraxella catharrhalis Hämophilus influenzae Streptococcus pneumoniae Streptococcus pneumoniae Influenzavirus Parainfluenzavirus Moraxella catharrhalis Streptococcus pneumoniae KBR KBR Serologie Kultur Kultur Kultur Kultur Kultur Kultur KBR KBR Kultur Kultur 6 7 8 9 10 11 12 13 22 23 24 Kultur 3 1 3 8 1 3 1 1 7 1 11 1 123 1 Siehe Anhang zur Tabelle 135 25 Pertussis-Syndrom ohne Erregernachweis Tab. 12: Bakteriologische und serologische Befunde bei Kindern mit pertussiformem Husten *Diagnose beruht ausschließlich auf hämatologischen Kriterien. 244 1 PertussisSerologie Fall mit der Nummer 1,5,6,9,10,13,14,20,21,30,31,35,37,38,41,46,47,52,60,61,62,67,74,75, 77,78,81,85,89,91,93,94,96,99, 101,102,103,106,107,108,109,111,113,114,118,119,121,122,124,127, 128,135,137,141,144,147,149,150,151,155,158,160,161,162,164, 165,168,169,170,171,172,176,177,182,186,187,191,194,195,196,197,198, 200,202,203,205,206,207,208,209,210,212,217,219,220,221,225, 226,228,231,234,237,247,256,257,260,261,264,265,267,269,270,272,273,276, 277,278,282,283,284,286,289,294,295,296, 305,306,316,317,325,326,327,328,333,335,337,338,339,344. 2 PertussisNachweis durch hämatologischen Befund oder Infektion durch Geschwister 3 IFT-positiv IFT –negativ 25 PertussisSyndrom ohne Erregernachweis Anhang zur Tabelle 12 19,40,42,59,64,82,87,134,140,236,241,250,291,320,329,345 72,133,156,157,163,185,222,223,230,271,274,275,297,307,308, 309,315,332,346, 12,27,28,36,49,66,92,97,173,192, 4,21,70,74,107,122,126,127,174,178 3,4,8,15,16,17,18,23,24,25,34,39,43,44,45,50,51,53,54,55,56,57,58,63, 65,68,69,71,73,76,80,83,86,88,90,95,98,100,104,110,112,115,116,117, 120,126,129,130,131,132,136,138,139,143,145,146,148,152,153,154, 159,166,167,174,175,178,179,180,181,184,188,189,190,193,199,201, 204,213,215,216,218,224,227,229,232,233,235,239,240,244,245,246, 248,249,251,252,255,258,259,262,263,266,268,279,280,285,287,288, 290,292,293,298,299,300,301,302,303,304,310,311,312,313,314,319,322, 323,324,331,334,336,340,341,342,343,347, 245 Pertussis Diagnose durch positive Serologie Diagnose durch hämatologischen Befund Diagnose durch Infektion bei Geschwistern Diagnose durch PertussisIFT Parapertussis An- Pertussis in Koinfektion mit zahl anderen Erregern An- Pertussissyndrom durch andere zahl Erreger Pertussissyndrom ohne Erregernachweis 125 Pertussis und Moraxella catharrhalis 3 Hämophilus influenzae 8 Pertussis und Hämophilus influenzae Pertussis und Streptococcus pneumoniae Pertussis und Hämophilus influenzae und Streptococcus pneumoniae Pertussis und Moraxella catharrhalis und Streptococcus pneumoniae Pertussis und Staphylococcus aureus und Streptococcus pneumoniae 2 Streptococcus pneumoniae 3 2 Moraxella catharrhalis 7 2 Ebstein –Barr-Virus 1 1 Mykoplasma pneumoniae 1 Respiratory-Syncytial-Virus 3 Streptococcus pyogenes 1 16 19 10 1 Pertussis und Streptococcus pyogenes 1 Moraxella catharrhalis und Hämophilus influenzae 2 Moraxella catharrhalis Hämophilus influenzae Streptococcus pneumoniae Streptococcus pneumoniae Pertussis und bakterieller Erreger Influenzaviren unklarer Ätiologie 1 Parainfluenzaviren Streptococcus pneumoniae Moraxella catharrhalis Tab. 13:Auflistung der Erreger des Pertussis-Syndroms unter Berücksichtigung von serologischen, kulturellen und hämatologischen Nachweisen. Patienten mit Pertussis, Pertussis in Koinfektion mit anderen Erregern, Pertussis-Syndrom durch andere Erreger; Pertussissyndrom ohne Erregernachweis. 1 1 1 1 135 246 10.2. Studie B: Prospektive Studie in einer kinderärztlichen Praxis in Köln Zeitraum der Untersuchung: 06/93bis 01/95 Daten zur Person und Familie Alter zum Zeitpunkt der Vorstellung in der Praxis Geschlechtsverteilung Weitere Pertussis-Erkrankungen innerhalb der Familie Pertussis-Kontakt Epidemiologische Daten Saisonale Verteilung Symptome und Behandlung vor Vorstellung in der Praxis Dauer des bereits bestehenden Hustens Charakter des bereits bestehenden Hustens Husten mit Gesichtsrötung Husten mit Zyanose Husten mit anschließendem Erbrechen Klinischer Befund bei Vorstellung in der Praxis Diagnostik in der Praxis Weißes Blutbild in Abhängigkeit vom Alter BSG CRP Bakteriologische und serologische Diagnostik 247 10.2.1. Daten zur Person und Familie 10.2.1.1. Altersverteilung (Alter zum Zeitpunkt der Vorstellung in der Praxis) Untersucht wurden 98 Fälle. Es wurde eine Jahresabstufung für die Zuordnung des Erkrankungsalters zugrunde gelegt. Ein Altersgipfel zeigte sich in der Gruppe der dreijährigen (17 Fälle) und vierjährigen (19 Fälle) Kinder. Die Altersgruppe der Kinder unter 1 Jahr ergab mit 4 Kindern einen Anteil von 4,1 %, während 77 Kinder (79,7 %) auf die Altersgruppe zwischen 1 und 5 Jahre entfielen. 16 Fälle (9,1%) waren älter als sechs Jahre. Alter n=98 % n=50 % < 6 Monate 2 2,0 0 0 6 – 11 Monate 2 2,0 0 0 1 Jahr 15 15,3 5 10,0 2 Jahre 14 14,3 4 8,0 3 Jahre 17 17,4 14 28,0 4 Jahre 19 19,4 10 20,0 5 Jahre 13 13,3 6 12,0 6 Jahre 7 7,2 6 12,0 7 Jahre 2 2,0 0 0 8 Jahre 1 1,0 1 2,0 9 Jahre 1 1,0 1 2,0 10 Jahre 1 1,0 0 0 11 Jahre 1 1,0 1 2,0 12 – 16 Jahre 3 3,1 2 4,0 Symptom: Pertussiformer Husten Diagnose: Pertussis Tab. 14: Altersverteilung (Berechnung des Prozent-Anteils: n-Gesamt=98, n/98*100) 6 e e Ja hr 1 11 1 Ja hr 1 10 hr e 0 Ja 1 9 hr e 0 Ja 2 8 6 hr e 7 Ja hr e hr e 2 7 Ja Ja hr e 14 6 5 Ja 15 4 hr e 15 Ja M o 611 nat M e on at e 1 Ja hr 2 Ja hr e 3 Ja hr e 4 Ja hr e 5 Ja hr e 6 Ja hr e 7 Ja hr e 8 Ja hr e 9 Ja h 10 re Ja h 11 re 12 Jah re -1 6 Ja hr e 6 Anzahl der Kinder 10 3 hr e 4 Ja Anzahl der Kinder 2 2 hr 0 Ja 0 5 1 M on 6 at -1 e 1 M on at e < 248 Abb. 8: Alter der Kinder mit pertussiformem Husten 20 17 19 13 1 0 3 Abb. 9: Alter der Kinder mit Pertussis 16 14 12 14 10 8 10 6 5 6 2 4 1 0 1 2 249 10.2.1.2. Geschlechtsverteilung Die Geschlechtsverteilung der Kinder mit pertussiformem Husten -es sind alle Kinder mit der Diagnose Pertussis eingerechnet- ergab einen Anteil von 55 % für das weibliche Geschlecht und einen Anteil von 45 % für das männliche Geschlecht. Es wurden somit 10 % mehr Mädchen mit dem Symptom pertussiformer Husten in der Praxis vorstellig. Bei den Kindern mit der Diagnose Pertussis ergab die Geschlechtsverteilung einen Anteil von 48 % für das weibliche und einen Anteil von 52 % für das männliche Geschlecht. Es wurden somit 4 % weniger Mädchen mit Pertussis vorstellig. Geschlecht n % Weiblich 54 55 Männlich 44 45 Tab. 15: Geschlechtsverteilung der Kinder mit dem Symptom des pertussiformen Hustens (Berechnung des Prozent-Anteils: n-Gesamt=98/98*100) Geschlecht n % Weiblich 24 48 Männlich 26 52 Tab. 16.: Geschlechtsverteilung der Kinder mit der Diagnose Pertussis (Berechnung des Prozent-Anteils: n-Gesamt=50/50*100) 10.2.1.3. Weitere Kinder mit pertussiformem Husten in der Familie Insgesamt konnten wir in 10 Familien pertussiform hustende Geschwisterkinder finden. • In 6 Familien erkrankten zur gleichen Zeit noch ein oder mehrere Geschwisterkinder an Pertussis. • In 3 Familien erkrankten beide Kinder an Pertussis, wobei in einem Fall noch eine Zusatzinfektion mit Moraxella catharrhalis bestand. • In einer Familie erkrankte ein Kind an einer Infektion mit Moraxella catharrhalis und das Geschwisterkind an einer Infektion mit Moraxella catharrhalis und Hämophilus influenzae. 250 10.2.1.4. Pertussis-Infektion Einen Kontakt zu Personen, die klinisch an Pertussis erkrankten, gaben 11,2 % (11 Kinder) der Eltern an. 10.2.2. Epidemiologische Daten 10.2.2.1. Saisonale Verteilung Wie Abbildung 10 zu entnehmen ist, wurden in den Monaten August, Oktober und November die meisten Kinder behandelt. Es verteilen sich 60,2 % der behandelten Kinder auf diese drei Monate. Legt man das arithmetische Mittel der monatlichen Behandlungen zugrunde (8,1 Kinder pro Monat), so liegt der Monat September im arrithmetischen Mittel. Zu den oben genannten Monaten wurden auch im März und Dezember überdurchschnittlich viele Kinder behandelt. Abb. 10: Saisonale Verteilung der Fälle, die mit pertussiformem Husten in der Praxis vorstellig wurden 20 20 14 10 9 9 8 5 5 5 4 1 3 3 li A ug us t Se pt em be r O kt ob er N ov em be r D ez em be r Ju ni Ju ai M A pr il är z M ru ar Fe b nu ar 0 Ja Anzahl der Fälle 17 15 251 Abb. 11: Saisonale Verteilung bei Kindern mit Pertussis 14 13 Anzahl der Fälle 12 10 10 8 6 6 4 4 3 2 2 1 2 A ug us t Se pt em be r O kt ob er N ov em be r D ez em be r Ju li Ju ni ai M pr il A är z 1 M Ja nu ar Fe br ua r 0 1 3 Abbildung 11 zeigt zu welcher Jahreszeit die Kinder mit der Diagnose Pertussis in der kinderärztlichen Praxis vorstellig wurden. Insgesamt handelt es sich um 50 Kinder. Der monatliche Durchschnitt beträgt 4,2 Fälle. Eine Häufung der Erkrankung entfällt auf die Monate August, Oktober und November. Etwas weniger als 3/5 der jährlichen Erkrankungen treten in diesen drei Monaten auf. 4 252 10.2.3. Symptome vor Vorstellung in der Praxis 10.2.3.1. Dauer des bestehenden Hustens vor Vorstellung in der Praxis In 98 Fällen (100 %) bestand vor Vorstellung in der Praxis pertussiformer Husten, in 1 Fall wird keine Angabe zu der Dauer des vorbestehenden Hustens gemacht. Abbildung 12 gibt einen Überblick über die Dauer dieses Symptoms. In 50 Fällen (74 %) bestanden die Symptome länger als eine Woche, in 20 Fällen (20,6 %) bestanden die Symptome zwischen 8 und 14 Tagen und in 8 Fällen (8,2 %) länger als 3 Wochen und kürzer als 4 Wochen. Ein Gipfel der Angaben bezüglich des vorbestehenden Hustens besteht bei drei Tagen mit 13 Fällen (13,4 %), bei 7 Tagen mit 16% und bei 1-2 Wochen mit 20 Patienten. Abb. 12: Dauer des bestehenden Hustens vor Vorstellung in der Praxis 25 20 15 16 13 10 5 8 8 2 4 4 8 8 5 0 Ta g W e oc he 23 W n oc 3he 4 W n oc he 45 W n oc 5he 8 W n oc 8he 12 W n oc he n 1- 2 7 Ta ge 6 Ta ge 5 Ta ge 4 Ta ge 3 Ta ge 2 Ta g 0 1 Anzahl der Fälle 20 1 253 Abb. 13: Dauer des vorbestehenden Hustens bei Kindern mit Pertussis 10 Anzahl der Fäll 8 8 8 6 6 5 5 4 4 3 3 3 3 2 0 1 0 W oc he n 23 W oc he n 34 W oc he n 45 W oc he n 58 W oc he n 812 W oc he n Ta ge 12 7 Ta ge 6 Ta ge 5 Ta ge 4 Ta ge 3 Ta ge 2 1 Ta g 0 10.2.3.2. Charakter des Hustens Erfasst wurden 98 Fälle. Hiervon husteten 98 pertussiform (100 %). 10.2.3.3. Tageszeitliche Häufung des Hustens Die Eltern von 16 Kindern gaben vorwiegend nächtlichen Husten an (16,3 %). 10.2.3.4. Husten mit anschließendem Erbrechen In 8 Fällen (8,16 %) wurde initial sich an die Hustenanfälle anschließendes Erbrechen angegeben. 254 10.2.4. Klinischer Befund bei Vorstellung in der Praxis n % Rhinopharyngitis 59 60,2 Pharyngotonsillitis 16 16,3 Laryngotracheitis 27 27,6 Tracheobronchitis 13 13,3 Tonsilläre Hyperplasie, adenoide Hyperplasie 1 1,0 Bronchopneumonie 1 1,0 Stenosierende Laryngitis 2 2,0 Konjunktivitis 2 2,0 Obstruktive Bronchitis 3 3,1 1,0 1,0 1 1,0 Paukenerguss Lymphadenitis colli Tab. 17: Klinischer Befund bei der Aufnahmuntersuchung (Berechnung des Prozent-Anteiles: n-Gesamt=98,n/98*100) In 59 Fällen (60,2 %) bestand bei der Aufnahmeuntersuchung eine Rhinopharyngitis. Dabei bestand in 24 Fällen gleichzeitig eine Laryngotracheitis. In 27 Fällen (27,6 %) konnte eine Laryngotracheitis diagnostiziert werden. In 16 Fällen (16,3 %) wurde eine Pharyngotonsillitis diagnostiziert, in 13 Fällen (13,3 %) eine Tracheobronchitis. Die weiteren Untersuchungsergebnisse ergeben sich aus Tab. 17. 255 10.2.5. Diagnostik in der Praxis Hämatologischer Befund 10.2.5.1. Weißes Blutbild in Abhängigkeit vom Alter, Es wurden 98 Fälle erfasst, bei denen das Symptom pertussiformer Husten bestand. In 79 Fällen wurden die Anzahl der Leukozyten und die Absolutzahl der Lymphozyten bestimmt. Berücksichtigt werden die Normwerte aus Tabelle 1. Die Ergebnisse der Untersuchungen zeigt die folgende Tabelle. Blutbildveränderungen Diagnose: Pertussis-Syndrom (n-Gesamt =31) Blutbildveränderungen Diagnose: Pertussis Parapertussis oder Pertussis und Begleitinfektion (n-Gesamt =48) Leukozytose > 20.000/µl n % Lymphozytose >10.000/µl N % - 1 - 3 Leukozytose > 20.000/µl n % Lymphozytose >10.000/µl N % 16 19 33 Leukozytose und Lymphozytose * n % 10 32 Leukozytose und Lymphozytose * n % 39 19 39 Tab.18: Auswertung der Blutbildveränderung in Abhängigkeit von der Diagnose * Werte außerhalb des 95%-Bereiches nach Kleihauer (99) Berücksichtigt man die Mittelwerte aus Tabelle 1 und nimmt ein Überschreiten der 95%-Marke als Lymphozytose bzw. Leukozytose, so finden sich in 39 % der untersuchten Kinder mit der Diagnose Pertussis typische Blutbildveränderungen. 32% der untersuchten Kinder - dies sind 10 - mit Pertussis-Syndrom zeigen Blutbildveränderungen im Sinne einer Lymphozytose und Leukozytose. In Anlehnung an andere Autoren (135, 77), die die obere Grenze für eine normale Lymphozytenzahl bei 10000/µl ziehen, wurden unsere Patienten dahingehend untersucht, ob die Lymphozytenzahl > 10.000/µl betrug. In 39% der Pertussisfälle fanden sich derartige Blutbildveränderungen. 256 10.2.5.2. Blutsenkungsgeschwindigkeit Bei 63 von 98 Kindern wurde die Blutsenkungsgeschwindigkeit bestimmt. Die Darstellung der Ergebnisse erfolgt getrennt nach allen Kindern mit Pertussis-Syndrom (Tab. 19) und solchen mit gesicherter Pertussis-Diagnose (Tab. 20). BSG (mm n. W.) 0-5 6-10 11-15 16-20 21-25 >26 10 6 6 3 1 2 35,7 21,4 21,4 10,7 3,6 7,2 Nach 1 Stunde Anzahl der Kinder (n=28) Anteil in % Tab. 19: BSG-Höchstwerte bei der ersten Vorstellung in der Praxis bei Kindern mit PertussisSyndrom nach einer Stunde Messdauer (Berechnung des Prozent-Anteils: n=28, n/28*100) In 25 Fällen (89,3 %) lagen die BSG-Werte unter 20 mm n.W. nach einer Stunde. In 16 Fällen (57,1 %) lagen die BSG-Werte unter 10 mm n.W. nach einer Stunde. BSG (mm n. W.) Nach 1 Stunde Anzahl der Kinder (n=35) Anteil in % 0–5 6 - 10 11 - 15 16 - 20 21 - 25 >26 10 15 7 1 2 0 28,6 42,9 20 2,8 5,7 0 Tab. 20: BSG-Höchstwerte bei Kindern mit der Diagnose Pertussis oder Pertussis und Koinfektion nach einer Stunde Meßdauer (Berechnung des Prozent-Anteils: n=35, n/35*100) In 33 Fällen (94,3 %) lagen die BSG-Werte unter 20 mm n.W. nach einer Stunde. In 25 Fällen (71,4 %) lagen die BSG-Werte unter 10 mm n.W. nach einer Stunde. 10.2.5.3. Fieber Fieber entwickelte sich in bei den pertussiform hustenden Kindern in 21 Fällen (21,4 %) vor dem Arztbesuch. 10 Kinder mit Pertussis entwickelten Fieber vor dem Arztbesuch. Das sind 20% der Kinder mit Pertussis. 257 10.2.5.4. CRP Patienten mit Pertussis Fall Nr. Klinischer Befund Komplikationen 4 Bronchopneumonie 7 Fieber, Rhinopharyngitis 19 Rhinopharyngitis, Laryngotracheitis Fieber bis 39° 29 Pharyngotonsillitis, Bronchopneumonie Fieber bis 38,7° 30 Rhinopharyngitis, Laryngotracheitis 37 Rhinopharyngitis, Tracheobronchitis 64 Unauffällig 73 Unauffällig 75 Rhinopharyngitis, Tracheobronchitis 76 Pharyngotonsillitis 77 Unauffällig 82 Pharyngotonsillitis, Infektion, Besiedlung mit Moraxella catharralis 85 Tracheobronchitis 95 Pharyngotonsillitis, Tracheobronchitis, Fieber bis 39° Tab.21: C – reaktives Protein bei Patienten mit Pertussis Dauer des Hustens in Tagen 5 2 4 CRP in mg/l 7,5 4,9 3,9 3 19,7 7 3 5 14 28 10 ca. 30 13 5,4 15,3 3,3 32,8 65,2 4,3 4,3 2,8 54 10 30,5 2,4 In Studie B wurde bei 14 Patienten mit Pertussis das C-reaktive Protein (CRP) bestimmt. Bei 5 von ihnen (Fälle Nr. 29, 37, 73, 75, 85) überschritt das CRP die obere Normgrenze von 10 mg/l. Ihre Krankengeschichten sollen kritisch betrachtet werden: Patient F.L. (Fall Nr. 29) hatte zum Zeitpunkt der CRP-Bestimmung einen Infekt der oberen Luftwege sowie Symptome einer Laryngotracheitis, entwickelte fünf Tage später jedoch als Komplikation eine Bronchopneumonie. Fieber bis 39°, ein Infekt der oberen Luftwege und ein bronchitischer Befund gehen bei Patient S.P. (Fall Nr. 37) über einen unkomplizierten Verlauf hinaus. 258 Patient D.K. (Fall Nr. 73) durchlitt eine unkomplizierte Pertussis. Der erhöhte CRP-Wert lässt sich bei ihm mit keinem anderen Befund in Beziehung bringen. Bei Patient W.N. (Fall Nr. 75) sind Fieber bis 39,5° und ein bronchitischer Befund neben einem Infekt der oberen Luftwege die Zeichen der Komplikation. Nach einem Verlauf von 54 Tagen lässt sich bei Patient S.M. (Fall Nr. 85) zusammen mit einem erhöhten CRP-Wert ein bronchitischer Befund erheben. Es ist erstaunlich, dass zu diesem im Verlauf späten Zeitpunkt noch immer Antigene von Bordetella pertussis im Nasenrachensekret nachweisbar sind. Möglicherweise trifft der angenommene Erkrankungszeitpunkt nicht zu. Patienten mit Pertussis-Syndrom Fall Nr. Tage des Hustens Leukozytenzahl/µ Lymphozytenzahl/µ BKS mm/1 Std. CRP mg/l 5 7 - - - 8,6 11 ? 9400 - - 55,1 12 18 14000 4900 - 103,1 13 10 9300 5115 - 12,7 22 4 6600 5016 - 2,5 28 21 11300 5763 - 5,1 33 28 6700 2144 80 32,5 44 7 8900 4806 - 2,5 47 7 - - - 2,5 68 3 4700 2209 - 6,1 98 43 17700 4779 - 12,9 Tab.22: C – reaktives Protein bei Patienten mit Pertussis-Syndrom Die Pertussisdiagnostik in Studie B unterlag denselben Einschränkungen, wie sie schon für Studie A berichtet wurden. Es kann daher nicht ausgeschlossen werden, dass in obiger Tabelle Patienten mit einem Keuchhusten enthalten sind. 259 Korrelation der CRP- Werte mit dem klinischen Befund Fünf der in Tabelle 24 aufgeführten 11 Patienten fallen durch einen erhöhten CRP- Wert auf. Bei zwei von ihnen ist dieser Entzündungsmarker nur diskret erhöht (Fälle Nr. 13 und 98), bei einem liegt eine mäßige (Fall Nr. 33) und bei zwei weiteren eine starke (Fälle Nr. 11 und 12) Erhöhung vor. Patient D.C. (Fall Nr. 13) hatte am Tag der Untersuchung Fieber bis 40° und einen bronchitischen Befund. Das Fieber blieb für 5 weitere Tage bestehen. Dass der 11 Tage später im Nasen-RachenAbstrich gefundene Keim (Moraxella catharrhalis) eine kausale Rolle gespielt hat, ist denkbar. Bei Patient Z.J. (Fall Nr. 98) lässt sich der gering erhöhte CRP- Wert mit einem bronchitischen Befund korrelieren. Die Leukozytose mit einer Granulozytenzahl >10.000/µl deutet dabei auf eine bakterielle Genese hin. Die genannte Differenzierung der Leukozyten schließt Bordetella pertussis als Verursacher aus. Die Korrelation mit einem bronchitischen Befund gilt auch für den Patienten A.E. (Fall Nr. 33). Hier macht die stark beschleunigte Blutsenkung Bordetella pertussis als Verursacher der hämatologischen Veränderungen unwahrscheinlich. Die Beurteilung des Patienten J.L. (Fall Nr. 11) wird erschwert durch die fehlenden klinischen Befunde. Das CRP spricht auf jeden Fall für eine bakterielle Infektion. Das stark erhöhte CRP bei Patient V.A. (Fall Nr. 12) erklärt sich ebenso wie die Granulozytose durch die purulente Otitis media. Korrelation der CRP- Werte mit dem bakteriologischen Befund Bei allen 11 in der Tabelle 22 aufgeführten Patienten wurde eine bakteriologische Untersuchung durchgeführt. Bei 8 von ihnen konnte im Nasenrachenraum eine Besiedlung mit Moraxella catarrhalis, bei den 3 restlichen eine solche mit Haemophilus influenzae nachgewiesen werden. 2 Patienten mit Moraxella catarrhalis trugen als zusätzlichen Keim Streptococcus pneumoniae, ein weiterer mit Moraxella catarrhalis war zusätzlich mit Staphylococcus aureus besiedelt. 260 Die Herstellung einer Korrelation zwischen den gefundenen Keimen und den CRP- Werten wird erschwert durch die Tatsache, daß die Abstriche mit zum Teil erheblicher zeitlicher Verzögerung nach der CRP- Bestimmung entnommen wurden. 10.2.6. Bakteriologische und serologische Diagnostik Tabelle 23 zeigt die Ergebnisse der bakteriellen und der serologischen Diagnostik bei Kindern mit pertussiformem Husten. Von Bedeutung bei der Zusammenstellung der Befunde ist die detaillierte Auflistung der einzelnen Erreger. In 38 Fällen gelang ein bakteriologischer Pertussis-Nachweis mittels IFT. In 10 Fällen mittels PCR. In zwei Fällen wurde die Diagnose Pertussis ausschließlich hämatologisch gestellt. In insgesamt 51% wurde die Diagnose Pertussis gestellt. Eine serologische Keuchhustendiagnostik gehörte nicht zum Studiendesign. Serologische Untersuchungen wurden nur in wenigen Fällen zum Nachweis von Mykoplasmen, Chlamydien, Adenoviren und Influenzaviren durchgeführt. In der folgenden Tabelle sind alle bakteriologischen und serologischen Befunde zusammengefasst mit den Erregern und Erregerkombinationen in Spalte 1, der Nachweismethode in Spalte 2, den Fallnummern aus der Kasuistik in Spalte 3 und der Anzahl der mit der jeweiligen Methode nachgewiesenen Fälle von 98 Patienten in Spalte 4. 261 Erreger Nachweismethode Fall mit der Nummer Anzahl (n) 34 Bordetella pertussis IFT 1,2,4,6,7,19,21,29,30,48,54, 59,60,63,64,66,67,69,70,71, 72,74,75,77,78,81,83,85,88, 89,90,91,93,95 Bordetella pertussis PCR 32,31,36,37,39,50, 6 Pertussis Hämatologie 65,73 2* Bordetella pertussis Streptococcus pneumoniae Hämophilus influenzae PCR IFT IFT Kultur PCR Kultur IFT IFT Kultur PCR PCR Kultur Kultur 7 Moraxella catharrhalis Kultur 8,9,10,11,13,16,20,22,23,24,27,44, 45,47,51,53,56,79,80 19 8 Hämophilus influenzae Kultur 12, 33,41,43,49,58,61,68 8 9 Hämophilus influenzae Streptococcus pneumoniae Kultur Kultur 42,87,92 3 26,28,52,55,98 5 3,14,25,57 4 5 1 46 1 86 1 1 2 3 4 Moraxella catharrhalis Bordetella pertussis Streptococcus pneumoniae Bordetella pertussis 5 Streptococcus pyogenes Bordetella pertussis 6 10 11 12 13 14 15 Streptococcus pneumoniae Moraxella catharrhalis Moraxella catharrhalis Hämophilus influenzae Kultur Kultur Kultur Kultur Moraxella catharrhalis Kultur Staphylokoccus aureus Kultur Hämophilus influenzae Kultur Moraxella catharrhalis Kultur Streptococcus pneumoniae Kultur Hämophilus influenzae Kultur Streptococcus pneumoniae Kultur Mykoplasma pneumoniae KBR Pertussis-Syndrom ohne Erregernachweis Kein Nachweis von pathogenen Keimen Kultur auf Bordetella pertussis negativ Kein bakteriologischer Befund erhoben 34 76 82 40 84 94 35 38 15,17,18, 62, 96,97 3 1 2 2 6 Tab. 23: Bakteriologische und hämatologisch-serologische Befunde bei Kindern mit pertussifomem Husten. (n=98) * Diagnose beruht ausschließlich auf hämatologischen Kriterien 262 10.3. Prospektive Studie im Kinderkrankenhaus Amsterdamer Straße in Köln Zeitraum der Untersuchung: 12/93 - 12/94 Daten zur Person und Familie Geschlechtsverteilung Alter zum Zeitpunkt der Aufnahme Weitere Pertussis-Erkrankungen innerhalb der Familie Pertussis-Kontakt Epidemiologische Daten Saisonale Verteilung Symptome und Behandlung vor der stationären Aufnahme Dauer des bereits bestehenden Hustens Charakter des bereits bestehenden Hustens Husten mit Gesichtsrötung Husten mit Zyanose Husten mit anschließendem Erbrechen Klinischer Befund bei Vorstellung im Krankenhaus Diagnostik im Krankenhaus Weißes Blutbild in Abhängigkeit vom Alter CRP Spateldruckversuch und Fieber Radiologische Diagnostik Bakteriologische und serologische Diagnostik 263 Unsere Studie C umfasst 41 Kinder, die mit dem Symptom <pertussiformer Husten> im Kinderkrankenhaus der Stadt Köln behandelt wurden. 35 von ihnen waren Säuglinge unter 1 Jahr im Altersbereich zwischen 2 und 8 Monaten. Bei den restlichen Patienten handelte es sich um 5 Kleinkinder zwischen 13 Monaten und 4 Jahren und um 1 Schulkind von 7 Jahren. Bei 26 Patienten wurde die Diagnose eines Keuchhustens gestellt. • In 15 Fällen ließ sich diese Diagnose durch eine bakteriologische oder serologische Untersuchung bestätigen. • In 5 Fällen beruhte die Diagnose sowohl auf bakteriologisch-serologischen als auch auf hämatologischen Kriterien. • Bei 16 Kindern sprach eine Lymphozytose als alleiniger oder zusätzlicher Befund für einen Keuchhusten. • Bei den 10 verbleibenden Kinder mit normalen hämatologischen Werten wurde die Diagnose durch die bakteriologische oder serologische Untersuchung gestellt. • Bei 2 Kindern war die Erkrankung Folge der Ansteckung durch ein Geschwisterkind mit bakteriologisch bzw. hämatologisch gesicherter Pertussis. • Bei einem Kind wurden auch RS-Viren im nasopharyngealen Aspirat gefunden • Bei einem weiteren Kind neben Bordetella pertussis auch Hämophilus influenzae. An einem Pertussis-Syndrom anderer Genese litten 15 der Kinder. • Bei 9 von ihnen wurde im Nasen-Rachen-Abstrich kein Erreger nachgewiesen, • bei lediglich einem Patienten fand sich eine Besiedlung mit Haemophilus influenzae. 264 10.3.1. Daten zur Person und Familie 10.3.1.1. Altersverteilung (Alter zum Zeitpunkt der Vorstellung im Kinderkrankenhaus) Es wurden 41 Kinder untersucht. Es wurde eine Quartalsabstufung für die Zuordnung des Erkrankungsalters zugrunde gelegt. Ein Altersgipfel zeigte sich in der Gruppe der 3 - 5 Monate alten Kinder (17 Kinder) und der jünger als 3 Monate alten Kinder (9 Fälle). Die Altersgruppe der Kinder unter 6 Monaten ergab mit 26 Kindern einen Anteil von 63 %, während 6 Kinder (15 %) auf die Altersgruppe zwischen 6 und 11 Monate entfielen. 9 Kinder (22 %) waren älter als ein Jahr. Alter n=41 % n=26 % < 3 Monate 9 22 4 15 3 - 5 Monate 17 41 11 43 6-11 Monate 6 15 4 15 1-2 Jahre 6 15 5 19 3-4 Jahre 2 5 1 4 > 5 Jahre 1 2 1 4 Symptom: Pertussiformer Husten Diagnose: Pertussis Tab.24: Altersverteilung (Berechnung des Prozent-Anteils: n-Gesamt=41, n/41*100) (Berechnung des Prozent-Anteils: n-Gesamt=26, n/26*100) Anzahl der Kinder Abb. 14: Alter der Kinder mit dem Symptom pertussiformer Husten 18 16 14 12 10 8 6 4 2 0 17 9 6 <3Monate 3-5Monate 6-11Monate 6 1-2Jahre 2 1 3-4Jahre >5Jahre 265 Abb. 15: Alter der Kinder mit Pertussis 12 11 Anzahl der Kinde 10 8 6 5 4 4 4 2 0 < 3 Monate 3 - 5 Monate 6-11 Monate 1-2 Jahre 1 1 3-4 Jahre > 5 Jahre Die Mehrzahl der Kinder war zwischen 3 und 5 Monaten alt. 266 Geschlechtsverteilung Die Geschlechtsverteilung der Kinder mit pertussiformem Husten ergab einen Anteil von 54 % für das weibliche Geschlecht und einen Anteil von 46 % für das männliche Geschlecht. Es wurden somit 8 % mehr Mädchen mit dem Symptom Husten im Krankenhaus vorstellig. Bei den Kindern mit der Diagnose Pertussis ergab die Geschlechtsverteilung einen Anteil von 58 % für das weibliche und einen Anteil von 42 % für das männliche Geschlecht. Es wurden somit 16 % mehr Mädchen mit Pertussis vorstellig. Geschlecht n % Weiblich 22 54 männlich 19 46 Tab. 25: Geschlechtsverteilung der Kinder mit dem Symptom pertussiformer Husten (Berechnung des Prozent-Anteils: n-Gesamt=41/41*100) Geschlecht n % Weiblich 15 58 Männlich 11 42 Tab. 26.: Geschlechtsverteilung der Kinder mit der Diagnose Pertussis (Berechnung des Prozent-Anteils: n-Gesamt=26/26*100) 10.3.1.2. Weitere Kinder mit pertussiformem Husten in der Familie In 6 Familien (15 % der Gesamthaushalte) erkrankten zur gleichen Zeit noch ein oder mehrere Geschwisterkinder an Pertussis. Aus drei dieser Familien waren jeweils zwei Kinder mit der Diagnose Pertussis stationär im Krankenhaus. 267 10.3.1.3. Pertussis-Infektion Einen Kontakt zu Personen, die klinisch an Pertussis erkrankten, gaben 34 % (bei 14 Kindern) der Eltern an. 10.3.2. Epidemiologische Daten 10.3.2.1. Saisonale Verteilung Wie aus Abbildung 16 zu entnehmen ist, wurden in den Monaten Januar, Februar, April, August und Dezember überdurchschnittlich viele Kinder behandelt. Es verteilen sich 61 % der behandelten Kinder auf diese Monate. Legt man das arithmetische Mittel der monatlichen Behandlungen zugrunde (3,4 Kinder pro Monat), ergibt sich für die Monate März, Mai bis Juli und September bis November keine Häufung. Eine saisonale Häufung trifft für die Wintermonate Dezember bis Februar zu mit 17 Fällen (41 %). Ein vermehrtes Auftreten findet sich darüber hinaus im August. 8 7 6 5 4 3 2 1 0 7 5 5 5 4 3 3 3 2 2 be r D ez em be r ob er N ov em r kt O pt em be Se ug us t A Ju li Ju ni M ai pr il 1 A M är z r Fe br ua r 1 Ja nu a Anzahl der Kinder Abb. 16: Saisonale Verteilung der Kinder mit dem Symptom pertussiformer Husten 268 Abb. 17: Saisonale Verteilung der Kinder, die mit Pertussis im Krankenhaus vorstellig wurden Anzahl der Kind 5 4 4 4 4 3 3 2 2 2 2 2 2 1 1 0 0 Ok to be r No ve m be r De ze m be r Se pt em be r Au gu st Ju li Ju ni M ai Ap ril M är z Fe br ua r Ja nu ar 0 Diese Abbildung zeigt zu welcher Jahreszeit die Kinder mit der Diagnose Pertussis im Kinderkrankenhaus vorstellig wurden. Insgesamt handelt es sich um 26 Kinder. Der monatliche Durchschnitt beträgt 2 Fälle. Eine Häufung der Erkrankung zeigt sich in den Monaten Dezember bis Februar und April. 269 10.3.3. Symptome vor der stationären Aufnahme 10.3.3.1. Dauer des bereits bestehenden Hustens Bei 41 Kindern (100 %) bestand vor der stationären Aufnahme Husten. Abbildung 18 gibt einen Überblick über die Dauer des Symptoms. Bei 12 Kindern (29 %) bestanden die Symptome länger als eine Woche und kürzer als zwei Wochen, bei 7 Kindern (17 %) zwischen zwei und drei Wochen und bei 6 Kindern (15 %) zwischen drei und vier Wochen. Kürzer als eine Woche husteten 13 Kinder (32 %), länger als 4 Wochen 3 Kinder (7%). Abb. 18: Dauer des vorbestehenden Hustens vor Vorstellung im Krankenhaus Anzahl der Kinder 14 12 12 10 8 6 7 4 2 4 2 4 3 6 1 1 0 1 g Ta 2 ge Ta 3 -4 g Ta e 5 -7 g Ta e 1 W he oc n n n n n he he he he he oc oc oc oc oc W W W W W 4 3 2 8 11 59- 1 270 Abb. 19: Dauer des vorbestehenden Hustens vor Vorstellung im Krankenhaus mit Pertussis 10 9 9 7 6 5 5 4 4 3 2 1 2 2 0 0 1 0 1 1 0 Ta ge W oc he 2n 3 W oc he 3n 4 W oc he 4n 5 W oc he 5n 8 W oc 9he 11 n W oc he n 7 12 Ta ge 6 Ta ge 5 Ta ge 4 Ta ge 3 Ta ge 2 Ta g 0 1 Anzahl der Fälle 8 1 271 10.3.3.2. Charakter des Hustens Erfasst wurden 41 Kinder. Hiervon husteten alle pertussiform. Ánamnestisch produktiv husteten 2 Kinder. 10.3.3.3. Husten mit Gesichtsrötung Die Eltern von 6 Kindern (15 %) gaben eine Gesichtsrötung während der Hustenanfälle an. 10.3.3.4. Husten mit Zyanose Bei 13 Kindern (32 %) wurde während der Hustenanfälle eine Zyanose beobachtet. 10.3.3.5. Husten mit anschließendem Erbrechen Bei 19 Kindern (46 %) wurde an die Hustenanfälle sich anschließendes Erbrechen angegeben. 272 10.3.4. Klinischer Befund bei Vorstellung im Krankenhaus Klinischer Befund Pertussis n=26 Pneumonie n 3 % 11,5 Pertussis-Syndrom n=15 n % - Obstruktive Bronchitis 3 11,5 1 6,7 Tracheobronchitis 4 15,4 5 33,3 Pharyngitis - - 3 20 Tracheobronchitis, Laryngotracheitis Tracheobronchitis, Otitis media Tracheobronchitis, Pneumonie Tracheobronchitis , Pharyngitis Mund und Windelsoor 2 7,7 - - 1 3,85 1 6,7 2 7,7 - - 1 3,85 - - - - 1 6,7 Unauffällig 10 38,5 4 26,7 Tab. 27: Klinischer Befund bei der Aufnahmuntersuchung Bei der klinischen Aufnahmeuntersuchung im Krankenhaus zeigte sich bei den Kindern mit Pertussis in drei Fällen (11,5%) der Befund einer Pneumonie und in 3 Fällen ( 11,5%) der einer obstruktiven Bronchitis. In 4 Fällen (15,4%) fand sich eine Tracheobronchitis. Klinische Kombinationsbefunde kamen auch vor. Klinisch unauffällig waren 10 Kinder (38,5%). Bei den Kindern mit der Diagnose Pertussis-Syndrom kamen Tracheobronchitiden in 5 Fällen (33,3%) vor, in 3 Fällen (20%) Pharyngitiden, aber auch Kombiantionsbefunde ( s. Tab. 27 oder 28). In 4 Fällen (26,7%) war die klinische Untersuchung unauffällig. Die nachfolgenden Tabellen zeigen die klinischen Befunde der einzelnen Kinder im Überblick nach Diagnose Pertussis und Pertussis-Syndrom getrennt. 273 Fall Nr. 2 3 4 6 8 9 10 13 14 15 17 18 19 20 21 22 23 25 26 29 30 31 33 34 35 40 Fall Nr. 1 5 7 11 12 16 24 27 28 32 36 37 38 39 41 Pertussis Klinischer Befund Zusätzliche Infektion Pneumonie bds. basal, Pleuraerguss links Zyanose, obstruktive Bronchitis; RSV- Infektion Tracheobronchitis, Laryngotracheitis Unauffällig Tracheobronchitis, Laryngotracheitis Unauffällig Unauffällig, Besiedlung/Infektion mit Hämophilus influenzae Tracheobronchitis Tracheobronchitis Pneumonie Tracheobronchitis, Otitis media Unauffällig Unauffällig Tracheobronchitis Tracheobronchitis, interstitielle Pneumonie Tracheobronchitis, interstitielle Pneumonie obstruktive Bronchitis Unauffällig Tracheobronchitis Unauffällig Unauffällig Tracheobronchitis , Pharyngitis Unauffällig Unauffällig Feinblasige RG bds. bei Pneumonie Obstruktive Bronchitis Pertussis-Syndrom Klinischer Befund Zusätzliche Infektion Unauffällig Pharyngitis Tracheobronchitis Tracheobronchitis Pharyngitis Behinderte Nasenatmung, Tracheobronchitis; Dyspepsie bei Nachweis von RotaViren Tracheobronchitis, Otitis media rechts Tracheobronchitis Unauffällig, Nachweis von Hämophilus influenzae Pharyngitis Obstruktive Bronchitis Tracheobronchitis Unauffällig Unauffällig, Mund und Windelsoor Unauffällig Tab. 28: Klinischer Befund bei der Aufnahmuntersuchung: Angabe des Befundes und der Patientennummer, unterteilt in Pertussis-Syndrom und Pertussis 274 10.3.5. Diagnostik im Krankenhaus 10.3.5.1. Weißes Blutbild in Abhängigkeit vom Alter Es wurden 41 Kinder erfasst, bei denen das Symptom pertussiformer Husten bestand. Die hämatologische Diagnostik im Kinderkrankenhaus schloss unter anderem die Zählung der Leukozyten, Granulozyten und Lymphozyten ein. Bei 26 von ihnen wurde auch das C-reaktive Protein bestimmt. Blutbildveränderungen Diagnose: Pertussis-Syndrom (n-Gesamt = 15) Blutbildveränderungen Diagnose: Pertussis oder Pertussis und Begleitinfektion (n-Gesamt = 26) Leukozytose und Lymphozytose* Lymphozytose >10.000/µl Leukozytose > 20.000/µl n % n % n % 3 20 1 7 - - Leukozytose und Lymphozytose* Lymphozytose >10.000/µl Leukozytose > 20.000/µl n % n % n % 16 61 14 54 7 27 Tab.29: Auswertung der Blutbildveränderung in Abhängigkeit von der Diagnose * Werte außerhalb des 95%-Bereiches nach Kleihauer (99) Definiert man die Lymphozytose als Überschreitung des von Kleihauer (99) ermittelten 95%Bereiches für die Lymphozytenzahlen von gesunden Säuglingen und Kindern, so finden sich in Studie C typische Blutbildveränderungen bei 16 von 26 der Patienten mit der Diagnose einer Pertussis. Betrachtet man die Obergrenze für eine normale Lymphozytenzahl nicht als altersabhängige Größe sondern setzt, wie andere Autoren (77,135) es praktiziert haben, die obere Grenze altersunabhängig mit 10.000 Lymphozyten/mm³ fest, so weisen 14 von 26, mehr als die Hälfte der Kinder mit Pertussis, eine Lymphozytose auf (Tab. 29). In 5 Fällen beruhte die Diagnose sowohl auf bakteriologisch-serologischen als auch auf hämatologischen Kriterien. Bei den 10 verbleibenden Kinder mit normalen hämatologischen Werten wurde die Diagnose durch die bakteriologische oder serologische Untersuchung gestellt. Es 275 handelt sich hier um die 26 Kinder mit hämatologisch, kulturell, bakteriologisch oder serologisch nachgewiesener Pertussis. Abbildung 20 setzt das Alter der Kinder mit Pertussis und Pertussis plus Begleitkontamination in Bezug zur Lymphozytenzahl. Grundlage der Abbildung sind die Lymphozytenwerte bei 26 Kindern mit Pertussis aus Studie C. In die Abbildung eingearbeitet wurde die Obergrenze, der 95%-BereichBereich der Lymphozyten nach Kleihauer (99). Zusätzlich wurden die Fallnummer an entsprechender Stelle im Koordinatensystem positioniert. In 16 Fällen zeigt sich eine Lymphozytose, in 10 Fällen zeigt sich keine Lymphozytose. Bei den Kindern mit Pertussis und Lymphozytose zeigt sich eine Häufung bei den Säuglingen unter zwei Monaten und zwischen 4 und 6 Monaten. 10 der 16 Kinder mit Lymphozytose waren jünger als 6 Monate. 7 Säuglinge mit Pertussis und fehlender Lymphozytose waren jünger als 6 Monate. Abb. 20 Alter der Kinder mit Pertussis in Bezug zur Lymphozytenzahl 276 10.3.5.2. C- reaktives Protein Studie C umfasst 41 Kinder, vorwiegend Säuglinge, die wegen ihres pertussiformen Hustens unter der Verdachtsdiagnose einer Pertussis im Kinderkrankenhaus stationär aufgenommen wurden. Bei 26 von 41 Patienten bestätigte sich die Diagnose einer Pertussis, bei den übrigen 15 Kindern handelte es sich um ein Pertussis-Syndrom anderer Genese. Bei 26 dieser Patienten wurde im Rahmen der erforderlichen Infektionsdiagnostik die Konzentration des C-reaktiven Proteins (CRP) im Serum untersucht, 16 Kinder waren an Keuchhusten erkrankt (Tab. 30). Bei 3 von ihnen war der Keuchhusten durch eine Pneumonie kompliziert, bei einem weiteren durch eine Otitis media. Bei 1 Kind fand sich im Nasen-RachenAbstrich eine Besiedlung der Schleimhaut mit Haemophilus influenzae, ein kleiner Patient hatte ein zusätzliche obstruktive Bronchitis, ein anderer eine zusätzliche Infektion mit RS-Viren. Bei den Patienten mit einem unkomplizierten Keuchhusten bewegten sich die CRP-Werte zwischen <2,5 und 16,1 mg/dl. Der Säugling, dessen Keuchhusten von einer zusätzlichen Infektion mit RS- Viren begleitet wurde, hatte CRP-Werte von <2,5 mg/dl. Nur bei einem von 3 Kindern, die zusätzlich eine Pneumonie hatten, fand sich mit 38,7 mg/dl ein deutlich erhöhter CRP-Wert. Einen auffallend erhöhten CRP-Wert zeigte auch ein anderer Patient, dessen Nasen-Rachen-Abstrich eine Besiedlung mit Hämophilus influenzae ergab. Erhöhte CRP-Werte fanden sich auch bei Kindern mit scheinbar unkomplizierten Verläufen. Bei 10 Kindern mit Pertussis-Syndrom wurde ebenfalls das CRP im Serum bestimmt (Tab. 31). 7 dieser Kinder wurden einer bakteriologischen Untersuchung durch einen Nasen-Rachen-Abstrich unterzogen. Nur in 1 Fall ließ sich eine bakterielle Besiedlung feststellen und zwar mit Hämophilus influenzae. Da der CRP-Wert mit 8,7mg/l nicht erhöht war, ist die Wahrscheinlichkeit einer bakteriellen Infektion eher gering. In 3 anderen Fällen mit erhöhten CRP-Werten verlief die Suche nach einer bakteriellen Verursachung ergebnislos. 277 Fall Nr. Klinischer Befund Zusätzliche Infektion 3 RSV- Infektion 10 Besiedlung/Infektion mit Hämophilus influenzae 13 Laryngotracheitis 14 Tracheobronchitis 15 Pneumonie 17 Tracheobronchitis, Otitis media 19 Unauffällig 20 Tracheobronchitis, Besiedlung/Infektion mit Staphylococcus aureus 21 Tracheobronchitis, interstitielle Pneumonie 22 Tracheobronchitis, interstitielle Pneumonie 23 obstruktive Bronchitis 25 Unauffällig 26 Tracheobronchitis 29 Unauffällig 34 Unauffällig 40 obstruktive Bronchitis Tab.30: C – reaktives Protein bei Patienten mit Pertussis CRP in mg/l <2,5 22,6 6,6 <2,9 38,7 9,7 6,5 12,4 <2,9 <2,9 15,7 <2,5 <2,9 16,1 10,0 6,3 Fall Nr. Klinischer Befund CRP in mg/l Zusätzliche Infektion 1 Unauffällig 2,6 7 Tracheobronchitis <2,4 11 Tracheobronchitis <2,5 16 behinderte Nasenatmung, Tracheobronchitis; <2,9 Dyspepsie bei Nachweis von Rota-Viren 24 Tracheobronchitis, Otitis media rechts 11,2 28 Unauffällig, Nachweis von Hämophilus influenzae 8,7 36 Obstruktive Bronchitis 6,9 37 Tracheobronchitis 13,2 39 Unauffällig, Mund und Windelsoor <2,5 41 Unauffällig 8,4 Tab.31: C – reaktives Protein bei Patienten mit Pertussis-Syndrom 10.3.5.3. Spatel-Druckversuch Bewertet wurde der während der Aufnahmeuntersuchung durchgeführte Spatel-Druckversuch. Keine Angaben über die Durchführung eines Spatel-Tests wurden in 31 Fällen (76 %) gemacht. Bei 10 Kindern (24 %) wurde ein Spatel-Druckversuch durchgeführt, der in 6 Fällen (60 %) positiv und in 4 Fällen (40 %) negativ ausfiel. Positiv bedeutet hier die erfolgreiche Provokation eines Keuchhustenanfalls. 278 10.3.5.4. Fieber Fieber entwickelte sich bei 8 Kindern (Fall 4,10,12,15,18,21,36,40). Dies entspricht einem Prozentsatz von 19 %der pertussiform hustenden Kinder. 6 Kinder mit der Diagnose Pertussis hatten Fieber. Dies sind 23% der Kinder mit der Diagnose Pertussis. 10.3.5.5. Radiologische Diagnostik Bei 10 Kindern (24 %) wurde eine Röntgenaufnahme des Thorax gemacht. Bei 4 Kindern konnte die Diagnose Pneumonie radiologisch bestätigt werden. Bei Fall Nr. 2 handelte es sich um ein Infiltrat rechts basal mit begleitendem Pleuraerguss, bei Fall Nr. 15 eine beidseitige Pneumonie, bei den Fällen Nr. 21 und 22 zeigten sich radiologisch interstitielle Veränderungen. In einem Fall (Nr. 40) zeigten sich Zeichen der obstruktiven Bronchitis in Form von streifigen Verdichtungen mit konfluierender Tendenz. Eine mäßiggradige Überblähung der Lungenunterfelder zeigte sich bei Fall Nr. 3, und unauffällige Röntgen-Thoraces bei 4 Kindern. 279 10.3.6. Bakteriologische und serologische Diagnostik Bei 33 Kindern von 41 pertussiform hustenden Kindern wurden Nasen-Rachenabstriche entnommen. Die folgende Tabelle zeigt die Ergebnisse der bakteriologischen und serologischen Diagnostik. Fallnummer Anzahl der Kinder (Gesamt=41) Kultureller Nachweis von B. pertussis 2,14,17,29 4 Bakteriologischer Nachweis von B. pertussis durch IFT 23,25,26,30,33,35 6 Serologischer Nachweis von B. pertussis 8,9,13 3 Hämatologisch gestellte Pertussis-Diagnose 4,6,15,19,20,21,22,31,40 9 Sichere Pertussis - Infektion durch ein Geschwisterkind 18,34 2 Serologischer Nachweis von B. pertussis RS-Virus-Nachweis im nasopharyngealen Aspirat 3 1 Bakteriologischer Nachweis von B. pertussis durch IFT Kultureller Nachweis von Hämophilus influenzae 10 1 28 1 Pertussis Pertussis-Syndrom Kultureller Nachweis von Hämophilus influenzae Pertussis-Syndrom ohne Errgernachweis Kultur auf Bordetella pertussis negativ Kein bakteriologischer Befund erhoben 14 5,7,11,16,24,27,32,36,38,39,41 1,12,37 Tab.32: Auflistung der Nachweisverfahren des Keuchhustens und Auflistung der Erreger der Begleitinfektionen bei Pertussis mit den entsprechenden Nachweisfahren und Methoden der Diagnosefindung. 280 Die prospektive Studie im Kinderkrankenhaus der Stadt Köln umfasst 41 Kinder, zumeist Säuglinge, die wegen eines pertussiformen Hustens stationär behandelt wurden. Bei 26 von ihnen wurde die Diagnose einer Pertussis gestellt. Bei einem Kind von diesen konnte zur Pertussiserkrankung eine Besiedlung mit RS- Viren nachgewiesen werden, bei einem weiteren Kind zur Pertussiserkrankung eine Besiedlung mit Hämophilus influenzae. Ein Abstrich zur Untersuchung auf Bordetellen und andere Keime wurde bei 24 dieser Kinder entnommen. Sieben dieser Abstriche wurden mittels Immunfluoreszenztechnik (IFT) untersucht. Bei 17 Kindern wurden sie kulturell bearbeitet. In 7 durch IFT untersuchten Abstrichen ließen sich Bordetellenantigene nachweisen. In 6 Fällen wurde so die Diagnose Pertussis gestellt. In einem Fall konnten Bordetellenantigene nachgewiesen werden und ein kutureller Hämophilius-Nachweis geführt werden. In der Bakterienkultur konnten Bordetellen nur in 4 von 17 Fällen, einem Viertel der mit dieser Methodik untersuchten Kinder, nachgewiesen werden. Eine serologische Untersuchung wurde nur bei 5 Kindern durchgeführt. Sie waren, wie durch andere diagnostische Kriterien zweifelsfrei belegt werden kann, an einer Pertussis erkrankt. Bei 4 von ihnen sprach auch der serologische Befund für das Vorliegen dieser Erkrankung. Bei 2 Patienten fand sich eine zusätzliche Besiedlung des Nasenrachenraumes mit anderen Erregern. Hierbei handelte es sich um RS-Viren bzw. Haemophilus influenzae. 281 11. Diskussion 11.1. Altersverteilung Die Pertussis tritt in allen Lebensaltern auf. Die Erkrankung hinterlässt nur eine transiente Immunität, ein Nestschutz besteht nicht. Man findet die typische Pertussis meist bei Klein- und Schulkindern und „atypische Verläufe“ im frühen Säuglingsalter. Verläufe mit chronischem unspezifischem Husten kommen im Jugendlichenoder Erwachsenenalter vor. Derzeit ist eineVerschiebung der Krankheitsfälle in das Jugendlichen- und Erwachsenenalteralter erkennbar. Es ergibt sich folgender epidemiologischer Ablauf der Infektion zwischen Empfänglichkeit und Immunität: Ab Geburt ist der Mensch empfänglich für eine Infektion durch Bordetella pertussis. Nach Infektion wie auch nach Impfung besteht Immunität bzw. Protektion nicht zu 100 %, schon nach kurzer Zeit besteht eine teilweise, nach spätestens 20 Jahren eine komplette Empfänglichkeit (149). • In Studie A liegt der Altersgipfel mit 22,16% bei den 4-Jährigen, in Studie B mit 28% bei den 3-Jährigen. Es folgen in Studie A mit 17,3% die 5-Jährigen und in Studie B mit 20% die 4-jährigen Kinder. • Das Patientengut der 1 - 5-Jährigen umfasst 77,55 % in Studie A und 78,0 % in Studie B. • In Studie A konnten wir einen Anteil von 3,78 %, in Studie B einen Anteil von 0 % für die Altersgruppe der Kinder < 1Jahr feststellen. • Im Gegensatz dazu steht das Patientengut im Kinderkrankenhaus. Hier besteht mit 42 % ein Altersgipfel der 3 - 5- monatigen Kinder. 73 % der Kinder waren unter einem Jahr. Die Ergebnisse der Studien A und B entsprechen den Ergebnissen FINGERS und WIRSING VON KÖNIGS (53) und tendenziell denen HARTUNGS (72). FINGER und WIRSING VON KÖNIG (53) untersuchten 2.881 Patienten mit der klinischen Diagnose "Keuchhusten" im Untersuchungsgebiet linker Niederrhein. Der Altersgipfel liegt bei 282 4,3 Jahren. Es entfallen 16 % auf die Gruppe der 4-Jährigen. 11 % der Patienten waren Säuglinge im Alter von unter einem Jahr. Leider ist aus der Arbeit Fingers und Wirsing von Königs nicht ersichtlich, ob es sich um ambulante oder stationäre Pertussisfälle handelt. HARTUNG (72) beurteilte in seiner Arbeit die Pertussis-Erkrankung von insgesamt 11.350 Kindern aus 5 Jahren. In seiner Studie handelt es sich um eine Befragung niedergelassener Pädiater; also eine Studie, die entsprechend unserem Kollektiven A und B als Untersuchung ambulanter Pertussisfälle gelten kann. Betrachtet man bei HARTUNG das Alter bei Krankheitsbeginn, so wurden in der Zeit unter einem Jahr 13 % der Krankheitsfälle gefunden. Im 2. Lebensjahr waren es 18,6 %, im 3. Lebensjahr 16,6 % und im 4. Lebensjahr 15,5 %. Somit entfallen mit 50,7 % die Hälfte aller Krankheitsfälle auf die Altersgruppe der 1 - 4-Jährigen. Die Mehrzahl der Erkrankungen betrifft somit etwas jüngere Kinder als in unserem Kollektiv A oder B. In unseren Studien A und B stellten wir eine Wendigkeit zur Gruppe 3 - 5-Jährigen fest. Hartungs Ergebnisse bezüglich des Alters zum Zeitpunkt der Erkrankung zeigten eine Wendigkeit zur Gruppe der 1 - 4-Jährigen. Die Bedeutung des Keuchhustens als signifikante Erkrankung des Erwachsenen wurde in den letzten 10-15 Jahren in der europäischen Fachliteratur wieder entdeckt. (111). So enthält die bereits oben zitierte Untersuchung FINGERS UND WIRSING VON KÖNIGS 169 Erwachsene, die an Pertussis erkrankt waren. Ihr mittleres Alter betrug 35,8 Jahre. Obwohl heute Erwachsene als bedeutsame Infektionsquelle für Kinder und Säuglinge gelten, wurde hier noch der umgekehrte Infektionsweg beobachtet: Die Ansteckung der Erwachsenen erfolgte bei Kindern und Enkeln. Vergleicht man diese Daten aus dem Jahre 1992 mit Daten von 2003, so zeigt eine Studie mit 79 Erwachsenen einen vergleichbaren Altersgipfel von 30 - 35 Jahren (149). 283 Autoren Finger und Wirsing von König 2881 Keine Angabe Hartung 11350 Patientenzahl Ambulant Ambulante und stationäre Pertussisfälle 4,3 Jahre Altersgipfel 16 15,5 4-Jährige in % 13 Säuglinge von <1 Jahr in 11 % Säuglinge < vollendeter 3. Lebensmonat in % Säuglinge vollendeter 3. bis vollendeter 6. Lebensmonat in % Säuglinge < vollendeter 5. Lebensmonat in % Tab. 33: Altersverteilung der Pertussis im Literaturvergleich Hoppe Kämmerer 100 stationär 282 stationär <6 Monate 3-5 Monate 54 27 23 30 Die Ergebnisse unserer Studie C sind bezüglich des Altersgipfels vergleichbar mit den Ergebnissen HOPPES (80) und denen aus der Dissertation von KÄMMERER (92). In diesen Studien geht es um die Altersverteilung bei stationären Pertussisfällen. HOPPE (80) untersuchte die Altersverteilung bei 100 stationär behandelten Patienten mit Pertussis von 1977 bis1988 in der Universitäts-Kinderklinik Tübingen. 27 % der Fälle waren jünger als 3 Monate, 23 % der Fälle im Alter zwischen dem vollendeten 3. und vollendetem 6. Lebensmonate. KÄMMERER (92) berichtet über das Alter zum Zeitpunkt der stationären Aufnahme von 282 Kindern mit der Diagnose Pertussis. Er stellte einen Anteil von 54 % für die Altersgruppe der Kinder < 1 Jahr und 30 % für Kinder <5 Monaten fest. Er ermittelte einen Altersgipfel für die 3 – 5-Monatigen mit 20 % der Fälle und für die 6 – 8-monatigen Säuglinge mit 14,5 % der Fälle. Diesen Ergebnissen können wir uns anschließen. Eine Altershäufung bei den Kindern aus Studie C bis zum vollendeten 3. Monat lag bei 39 %, bei den Kindern zwischen Beginn des 4. und Ende des 6. Monats bei 32 %. Vergleicht man diese Ergebnisse mit den Arbeiten folgender Verfasser bezüglich des Erkrankungsalters, so zeigen sich stark differierende Ergebnisse. 284 Autoren Alter < 5 Monate in % Alter < 12 Monate in % Erhebungszeitraum Baer 25 45 1971 – 1976 Stehr - 51 1977 – 1978 40 65 1969 – 1987 Walker Tab. 34: Altersgipfel der Pertussis im Literaturvergleich Eine Tendenz – auch wenn man den Zeitraum der Studie und die Studiengröße mit einbezieht – ist hier nicht ersichtlich. Die Inzidenz des Keuchhustens ist am höchsten im 2. Lebensvierteljahr und in Alter von 4 Jahren. Ein weiterer Altersgipfel findet sich bei Erwachsenen von 30-35 Jahren. Abb. 21: Altersgipfel der Pertussis im Literaturvergleich: Säuglinge Anteil der Kinder in % 50 45 40 35 Studie C Hoppe 30 Kämmerer 25 20 15 10 5 0 0-3 Mon. 3-6 Mon. Alter in Monaten 6-12 Mon. 285 Abb. 22: Altersgipfel der Pertussis im Literaturvergleich: Säuglinge und Kleinkinder Anteil der Kinder in % 45 40 35 30 Studie A 25 Studie B 20 Hartung 15 Finger und Wirsing von König 10 5 0 0 1 2 3 Alter in Jahren 4 5 286 11.2. Geschlechtsverteilung Folgende Aufstellung gibt eine Übersicht über die prozentuale Geschlechtsverteilung der Patienten mit pertussiformem Husten (gekennzeichnet mit *) und der Patienten mit der Diagnose Pertussis (gekennzeichnet mit P). Das pertussiform hustende Kollektiv beinhaltet auch die Pertussisfälle. Studie A Pertussiformer Husten (*) versus Pertussis (P) * Weibliches Geschlecht Männliches Geschlecht 51 % 49 % P 50 % 50 % * 55 % 45 % P 48 % 52 % * 54 % 46 % P 58 % 42 % Studie B Studie C Tab. 35: Geschlechtsverteilung der Patienten mit pertussiformem Husten (gekennzeichnet mit *) und die Patienten mit der Diagnose Perussis (gekennzeichnet mit P) Hinsichtlich der Geschlechtsverteilung fand sich in den 3 aufgelisteten Studien kein einheitliches Verhalten. In Studie A ergab sich eine leichte Mädchenwendigkeit für die Kinder mit pertussiformen Husten Unsere Studie B zeigte sich eine Mädchenwendigkeit von 10 % für die Kinder mit pertussiformem Husten und eine leichte Jungenwendigkeit von 4 % für Kinder mit der Diagnose Pertussis. In Studie C zeigte sich eine Mädchenwendigkeit von 8 % für die Kinder mit pertussiformem Husten und eine Mädchenwendigkeit von 16 % für Kinder mit der Diagnose Pertussis. Betrachtet man die Geschlechtsverteilung der Pertussis-Fälle in der Literatur, so wird in Arbeiten anderer Autoren (89, 100, 122, 4) von einer geringen Mädchenwendigkeit berichtet. In Bezug auf die Pertussis entsprechen diese Ergebnisse denen von BAER (5). In ihrer Dissertation waren 51,4 % der Kinder weiblichen, 48,3 % männlichen Geschlechts. FINGER UND WIRSING VON KÖNIG (53) konnten keinen signifikanten Unterschied in der Erkrankungshäufigkeit zwischen Jungen und Mädchen beobachten. HARTUNG (72) berichtet in seiner Studie über einen Anteil von 48,6 % an Mädchen. Auch ROBINSON (144) und ISLUR (85) zeigen eine diskrete Mädchenwendigkeit, während Walker (175) eine geringe Bevorzugung des männlichen Geschlechtes angibt. 287 Autoren Baer (1971 – 1979) Finger (1992) Hartung (1976 – 1980) Mädchen Angabe in % Jungen Angabe in % 51,4 48,3 Ein signifikanter Unterschied zwischen Jungen und Mädchen wurde nicht beobachtet. Bei Erwachsenen war die Erkrankung signifikant häufiger bei Frauen als bei Männern. 48,6 51,4 Robinson (1981) 53,5 46,5 Walker (1969 – 1980) 47,6 52,4 Islur (1975) 54,2 45,8 Durchschnitt 51,1 48,9 Tab. 36: Geschlechtsverteilung der Pertussis im Literaturvergleich 11.3. Weitere Pertussiserkrankungen in der Familie Die Übertragung von Bordetella pertussis erfolgt durch Tröpfcheninfektion bei Erkrankung und engem Kontakt. Ein „gesunder Trägerstatus“ ist bisher nicht nachgewiesen worden. Mittlerweile erkranken in Deutschland wieder über 7000 Personen pro Jahr an Pertussis (109). Anders als hier in Deutschland erreichte man in den USA regelmäßig hohe Durchimpfungsraten. Bis 1996 wurde lückenlos der zelluläre, danach der azelluläre Impfstoff verwendet. In den USA häuften sich auffällig die Erkrankungen bei Kindern im ersten und zweiten Lebensmonat vor der ersten Impfung. Auch bei Jugendlichen und Erwachsenen traten mehr Keuchhustenfälle auf (109). Dass Keuchhusten im Erwachsenenalter häufiger bei Frauen auftritt, lässt sich durch den engen Kontakt der Mütter zu ihren erkrankten Kindern erklären. Die eigene Familie, auch erkrankte Geschwister sind häufig die erste Ansteckungsquelle (109). Neuere Daten (109) verzeichnen eine Verschiebung der Krankheitsfälle in das Jugendlichenalter. In den neuen Bundesländern, einer durchgeimpften Population, wurden vor der Wende nur 0,8 % der Pertussis - Fälle im Säuglingsalter gefunden, hingegen waren 48 % der Fälle älter als 15 Jahre. Ursächlich hierfür ist der Infektionsschutz nach erfolgter Impfung für 4-12 Jahre und nach Pertussisinfektionen für 4-20 Jahre (130). Daher wird die generelle Auffrischimpfung seit Juli 2009 von der STIKO empfohlen. 288 In einer Studie (149) von Haushalten mit Kindern, von denen wenigstens eines an Pertussis erkrankte, waren Erwachsene in 15 % der Fälle Quelle der Infektion. Im Gegensatz zu früher scheinen aus dem „Pool der Erwachsenen“ regelmäßig Infektionen auf Kinder übertragen zu werden. Dies würde erklären, warum auch nach Einführung der Pertussisimpfung bei Ungeimpften weiterhin alle 3 - 5 Jahre Epidemien auftreten. • In Studie A erkrankte(n) in 29 Familien (8,6 %) noch ein oder mehrere Geschwisterkind(er) an Pertussis, in 2 Fällen auch die Mutter. Die Infektionsquelle ist in der Familie und im Kindergarten zu suchen. • In Studie B erkrankte in 3 Familien (3,1 %) noch ein Geschwisterkind an Pertussis. Die Infektionsquelle ist in der Familie und im Kindergarten zu suchen. • In Studie C erkrankte in 6 Familien (15 %) noch ein Geschwisterkind. Die Infektionsquelle ist in der Familie zu suchen. Vergleicht man diese Ergebnisse mit denen aus der Literatur, so fand KÄMMERER (92) in 17 % der Haushalte ein Geschwister als Infektionsquelle, BAER (5) fand in 25 % ein Geschwister als Infektionsquelle. In Studie C konnten wir in 15 % der Haushalte ein Geschwister als Infektionsquelle finden. Eine Pertussisinfektion in der Umgebung gaben 35 % der Eltern an. Diese Daten entsprechen in etwa den Ergebnissen Kämmerers. Die Studien A und B zeigen eine deutlich geringere Prozentzahl an Pertussiserkrankungen in der Familie als Studie C und die Arbeiten Kämmerers und Baers. Als Grund hierfür könnte das relativ niedrige Erkrankungsalter in den Vergleichsstudien angenommen werden. In unseren Studien A und B lag der Erkrankungsaltersgipfel bei 3 - 5 Jahren. Hier ist eher eine Infektion durch andere Kinder beispielsweise im Kindergarten möglich. NELSON (89) bezog nur Kinder < 3 Monate in seine Auswertungen mit ein. Er konnte als häufigste Infektionsquelle Erwachsene des gleichen Haushaltes finden. Hier kann auch das niedrige Erkrankungsalter als Erklärung dienen. In unseren Auswertungen spielten Erwachsene kaum eine Rolle als Infektionsquelle. Autoren wie WALKER (175) stellten in 51 %, VANTHAYA (171) in 61 % und BAER (5) in 45 % die Infektionsquelle fest. Aus dieser Kenntnis der Infektionsquellen leitet sich die Forderung ab, den Impfschutz gegen Pertussis auch bei Jugendlichen und Erwachsenen wieder aufzufrischen. Die Ergänzung des Diphtherie-Tetanus-Impfstoffes um eine Pertussiskomponente würde sich hierfür 289 anbieten. Ein Impfstoff gegen Tetanus- Diphtherie- Polio und Pertussis mit dem Namen REPEVAX ist seit dem Jahr 2007 im Handel. Die Besprechung weiterer Keuchhustenerkrankungen in den Familien der Probanden soll erfolgen vor dem Hintergrund einer epidemiologischen Betrachtung. Die Übertragung von Bordetella pertussis geschieht durch Tröpfcheninfektion bei engem Kontakt. Ein gesunder Trägerstatus ist bisher nicht nachgewiesen worden. Die Pertussis ist eine globale Erkrankung. Die WHO schätzt, dass weltweit rund 40 Millionen Infektionen auftreten und dass daraus 360.000 Todesfälle resultieren. Es wird kalkuliert, dass die etablierten Impfprogramme etwa 600000 Todesfälle verhindern. In Industriestaaten ohne Keuchhustenimpfung wird die Krankheits-Inzidenz in den ersten sechs Lebensjahren auf 4-6% veranschlagt. In den alten Bundesländern kam es nach Aussetzten der Impfempfehlung in den Jahren 1974-1991 zu einem Anstieg der Pertussis-Fallzahlen auf bis zu 160/100.000 Einwohner. In den neuen Bundesländern hingegen sank die Inzidenz als Folge der hohen Impfraten auf weniger als 1 Fall pro 100000 Einwohner (149). Die Wirksamkeit einer hohen Impfrate im Säuglings- und frühen Kleinkindesalter steht damit außer Zweifel. Das Problem bei der Pertussis steckt vielmehr in der Dauer der durch Krankheit oder Impfung erzielten Immunität. Ab Geburt ist der Mensch empfänglich für eine Infektion durch Bordetella pertussis. Nach Infektion wie auch nach Impfung erreichen Immunität bzw. Protektion nicht 100%, schon nach kurzer Zeit besteht eine teilweise, nach spätestens 20 Jahren eine komplette Empfänglichkeit mit nachfolgender Infektion (149). Dieser Tatbestand führt dazu, dass der Keuchhusten zunehmend als eine Erkrankung von Jugendlichen und Erwachsenen erkannt wird (143). Studien aus den USA, Großbritannien und Frankreich zur populationsbezogenen Inzidenz von Pertussis bei Erwachsenen ergaben Schätzungen zwischen 150 und 500 Fällen pro 100.000 Einwohner und Jahr (143). In den bundesdeutschen Städten Krefeld und Rostock wurde eine prospektive Studie in allgemeinärztlichen Praxen und bei allgemeinärztlich tätigen Internisten durchgeführt. Dabei wurde die populationsbezogene Inzidenz für Krefeld mit 169 Erkrankungen und für Rostock mit 160 Erkrankungen/100.000 Einwohner und Jahr geschätzt (143). Das durch Bordetella pertussis am meisten gefärdete Kollektiv sind junge Säuglinge vor Beginn der Impfungen. Konnte man bis zum Jahre 1991 davon ausgehen, dass eine Ansteckung gleichermaßen durch ältere Kinder, Jugendliche und Erwachsene erfolgte, so hat sich der Anteil der infizierenden Population inzwischen zu Jugendlichen und Erwachsenen hin verschoben. Dieser Trend zeichnete sich schon 290 vor dem Jahre 1991 in den neuen Bundesländern ab: in dieser durchgeimpften Population wurden vor der Wende nur 0,8% der Pertussis-Fälle im Säuglingsalter gefunden, hingegen waren 48% der Fälle älter als 15 Jahre. Die Wahrscheinlichkeit nach einem Haushaltskontakt an Pertussis zu erkranken, liegt für ungeimpfte Erwachsene immerhin bei etwa 35%. Dass Keuchhusten im Erwachsenenalter häufiger bei Frauen auftritt, lässt sich durch den engen Kontakt der Mütter zu ihren erkrankten Kindern erklären. In einer Studie von Haushalten mit Kindern, von denen wenigstens eines an Keuchhusten erkrankte, waren Erwachsene in 15% der Fälle die Quelle der Infektion (149). Auch in den von uns untersuchten Patientengruppen erkrankten nicht selten ein oder mehrere Geschwisterkinder an Pertussis, hin und wieder auch die Mütter. 11.4. Saisonale Verteilung Betrachtet man die saisonale Verteilung in Studie A, so zeigt sich, dass in den Herbst- und Wintermonaten Oktober bis Februar, grenzwertig auch im März, überdurchschnittlich viele Kinder mit dem Symptom pertussiformer Husten behandelt wurden. Spitzenreiter sind die Monate Oktober und November. Eine Spitzenstellung nimmt darüber hinaus der Monat August ein. Eine ganz ähnliche saisonale Verteilung findet sich bei Kindern mit nachgewiesener Pertussis. Der einzige Unterschied zwischen beiden Patientengruppen ist die nur grenzwertig überdurchschnittliche Fallzahl der Pertussis im Dezember. Auch in der prospektiven Studie B wird bei den pertussiform hustenden Kindern die höchste Frequenz in den Monaten August, Oktober und November erreicht. Die Monate März, September und Dezember sind durch grenzwertig überdurchschnittliche Fallzahlen gekennzeichnet. Bei der Pertussis bilden die Monate August und Oktober den epidemiologischen Höhepunkt, im November findet sich eine gering überdurchschnittliche Fallzahl, im September und Dezember eine Fallzahl nahe dem Jahresdurchschnitt. Der saisonale Höhepunkt der pertussiform hustenden Kinder und der Kinder mit Pertussis Pertussis liegt in Studie C in den Monaten Dezember bis April mit Ausnahme des Monates März. In dieser Studie wird nur für das Pertussis-Syndrom im August ein weiterer Höhepunkt erreicht. Eine Übereinstimmung im epidemiologischen Verhalten (Abb. 22) zwischen unseren 3 Studien besteht nur darin, dass • die Pertussis in den Herbst- und/oder Wintermonaten am häufigsten auftritt und dass sich • in der Gruppe der Kleinkinder (Studie A und B) ein zusätzlicher Peak im Sommermonat August findet. 291 Eine saisonale Häufung der Keuchhusten-Erkrankung wird von einigen Autoren wie von BIBER und ENDERS (13) verneint. Nach Untersuchung von 14 562 eingesandten Seren in den Jahren 1983 bis 1987 aus dem Raum Stuttgart zeigte sich kein signifikanter saisonaler Gipfel. NELSON (126) berichtet in einer in Dallas durchgeführten Studie über eine saisonale Häufung in den Sommermonaten, insbesondere in den Monaten Juli und August. ISLUR (85) untersuchte von 1969 bis 1972 in Ontario und Toronto 201 Patienten mit der Diagnose des Pertussis-Syndroms. In den Monaten August, Oktober und November wurden überdurchschnittlich viele Kinder behandelt. Es verteilten sich 38,8 % der Kinder auf diese drei Monate. Die Ergebnisse dieser Studie entsprechen den Ergebnissen aus Studie A. Die Autoren FINGER und WIRSING VON KÖNIG (51) und BAER (5) kommen zu einem späteren Jahresgipfel. FINGER und WIRSING von KÖNIG (51) untersuchten 2.881 Pertussis-Fälle in den Jahren 1984 bis 1987 aus dem Raum Krefeld. Sie sprachen von einer saisonalen Häufung in den Monaten November bis Januar mit 36,5 % aller Fälle. BAER (5) berichtet über eine deutliche Häufung der Pertussisfälle in der kälteren Jahreszeit, erkenntlich an einem Maximum in den Monaten Dezember bis Januar. Abb. 23: Saisonale Verteilung der Pertussis: Epidemisches Verhalten der Studien A-C Anteil der Kinder in % 30 28 26 24 22 20 Studie A 18 Studie C 16 14 12 10 8 6 4 2 Ju ni Ju li Au gu Se st pt em be r O kt ob No er ve m De ber ze m be r M ai Ja nu a Fe r br ua r M är z Ap ril 0 Studie B 292 Autor Erreger Bevorzugte Jahreszeit Diese Arbeit: Studie A Diese Arbeit: Studie B Diese Arbeit: Studie C Biber u. Enders (13) Nelson (126) Islur (85) B. pertussis u. andere Erreger B. pertussis u. andere Erreger B. pertussis B. pertussis B. pertussis B. pertussis bei Virusinfektionen B. pertussis August, Okt.-Febr. August – Dezember Dezember – Februar Ganzjährig Juli, August August, Okt., Nov Finger, Wirsing von König November – Januar (51) Baer (5) B. pertussis Dezember, Januar Tyeryar (169) Adenoviren Winter, Frühjahr, Frühsommer Spencer (158) Adenoviren Winter, Frühjahr, Frühsommer Willers (181) RS-Viren Herbst, Winter Willers (181) Parainfluenzaviren Ganzjährig Breese u. Hall (23) Parainfluenzaviren Herbst Keller Wiskott (96) Influenza Winter Zahradnik (186) Influenza Winter Deuringer (41) Moraxella catarrhalis Winter – Frühjahr Ikram (84) Moraxella catarrhalis Winter – Frühjahr Kayser (95) A-Streptokokken Winter – Frühjahr Kayser (95) Streptococcus pneumoniae Ganzjährig Tab. 37: Saisonale Häufung von Pertussis und Pertussis-Syndromen. Studie A B C Januar • • Februar • • März • April Mai Juni Juli August • • September Oktober • • November • • Dezember • Tab. 38: Saisonale Verteilung der Pertussis Nelson Islur (126) (85) • • Finger, Wirsing von König (51) Baer (5) • • • • • • • • 293 Betrachtet man die saisonale Häufung anderer das Pertussis-Syndrom hervorrufender Erreger, so beschreibt TYERYAR (169) ein sporadisches Auftreten von Adenovirusinfektionen das ganze Jahr über. Epidemien treten gehäuft im Winter, Frühjahr und Frühsommer auf (158). SPENCER (158) berichtet über sporadisches Vorkommen von Adenovirusinfektionen das ganze Jahr über. Eine Häufung der Erkrankung findet er im Winter, Frühjahr und Frühsommer. WILLERS (181) beschreibt für die RSV-Infektionen einen Beginn des epidemischen Auftretens im Herbst mit einer Dauer von 4 – 5 Monaten. Derselbe Autor berichtet in Bezug auf Infektionen mit dem Parainfluenzavirus über ein endemisches Vorkommen zu allen Jahreszeiten. BREESE und HALL (23) beschreiben bei diesem Erreger eine saisonale Häufung seit den 60er Jahren für den Herbst. Die Influenza tritt nach KELLER WISKOTT (96) und ZAHRADNIK (186) als Epidemie in den Wintermonaten auf. Schwere Epidemien und Pandemien zeigen jedoch keine jahreszeitliche Bindung. Nach DEURINGER (41) und IKRAM (84) kommt es bei Moraxella catarrhalis zu einer saisonalen Häufung im Winter bis Frühjahr. Infektionen mit Streptokokken der Gruppe A zeigen eine saisonale Häufung im Winter und Frühjahr, während Erkrankungen mit Streptococcus pneumoniae keine jahreszeitliche Bindung erkennen lassen (95). Zusammenfassend lässt sich also feststellen, dass die Herbst- und Wintermonate die Domaine für viele Krankheitserreger sind, die bei einer Infektion der Atemwege zu pertussiformem Husten führen. Diese Feststellung wird relativiert von den Adenoviren, den Streptokokken der Gruppe A und von Moraxella catarrhalis, bei denen die infektiöse Periode bis ins Frühjahr hinein verlängert ist. Diese Regel wird durchbrochen von Bordetella pertussis duch eine Häufung von Krankheitsfällen in den Monaten Juli und/oder August (85, 126, diese Arbeit). 294 11.5. Im Symptome vor Vorstellung in der Praxis frühen katharrhalischen Stadium besteht bei der Pertussis eine generalisierte Schleimhautentzündung der Atemwege vom Nasopharynx bis zu den Bronchien. Die geschwollene und zellulär infiltrierte Schleimhaut ist von einem dünnen Schleim bedeckt, der bei Fortbestehen der Entzündung zäh und dick wird und zum Verschluss der Bronchioli führen kann. An Stärke nehmen im weiteren Verlauf die Tracheobronchitis und Bronchiolitis zu, während die Nasopharyngitis abklingt. Dabei kommt es zu einer Nekrose der basilaren und mittleren Anteile des Bronchialepithels mit Infiltration von polymorphkernigen Leukozyten. Teilweiser oder völliger Bronchusverschluss ruft umschriebene Atelektasen und ein kompensatorisches Lungenemphysem hervor. Bronchopneumonien mit Exsudation in die Alveolen sind in der Regel Folge von Sekundärinfektionen durch Pneumokokken, Streptokokken, Staphylokokken, Hämophilus influenzae oder anderen Keimen. In schweren Fällen zeigt das Hirngewebe kleinste Hämorrhagien über beiden Hemisphären, die manchmal von kleinen Subarachnoidalblutungen begleitet werden (156). Nach heutiger Auffassung ist ursächlich für die Hustenattacken im Stadium convulsivum ein von Pertussis-Erregern gebildetes Protein, das Pertussis-Toxin. Dieses bakterielle Ektotoxin bindet an Zellrezeptoren, bewirkt zelluläre Funktionsveränderungen und ist therapeutisch nicht mehr beeinflussbar. Die Pertussis geht in der Regel mit Appetitverlust, Erbrechen und in Folge auch mit Gewichtsverlust einher. Bei Kindern folgt häufig auch Durchfall. Infolge dessen wird oft durch Dehydratation und unzureichende Ernährung der Weg für Sekundärinfektionen gebahnt (29). • Stellt man einen Vergleich der drei Studien bezüglich der Symptome vor Vorstellung in der Praxis und im Kinderkrankenhaus an, so findet man in allen 3 Studien in 100 % bereits vorher bestehenden pertussiformen Husten. • In Studie A husteten die Kinder mit der Diagnose Pertussis in 51,8 % länger als 7 Tage, in Studie B in 48,8 % und in Studie C in 37,5 %. 1 - 2 Wochen bestehender Husten fand sich in Studie A in 23,4 %, in Studie B in 9,8 % und in Studie C in 33,3 %. 3 - 4 Wochen bestehender Husten fand sich in Studie A in 21,4 %, in Studie B in 19,52 % und in Studie C in 20,8 %. Nächtliche Hustenattacken gaben in Studie A 21,2 % und in Studie B 16,3% der Eltern an. 295 • An die pertussiformen Hustenanfälle sich anschließendes Erbrechen wurde in Studie A in 6 % der Fälle, in Studie B in 8,2 % der Fälle und in Studie C in 46 % der Fälle angegeben. • In Studie C geben 15 % der Eltern eine Rötung des Gesichtes während der Hustenanfälle an, oder diese wurde im Krankenhaus verzeichnet. Bei 32 % der Kinder wurde in Studie C während der Hustenanfälle eine Zyanose beobachtet. 296 • • Johnston Studie Studie Studie Vanthaya Robinson A B C Husten seit 52 53 65 Husten> 7 Tage 1- 14 Tagen: Durchschnittl. 10 16 34 8 – 14 Tage 62 Dauer: Angaben in % • 15 – 28 Tage 15 12 28 Tage 19 Fett Mertsola Husten seit 1-14 Tagen: Unterstudie In Finger Finger Husten seit 1-14 Tagen: Durchschnittliche Dauer: 25 Kämmerer 70 22 Tage Husten seit 15-21 Tagen: 75 Angaben in % Pertussiformer Husten in % 100 100 Nächtl. Hustenanfälle in % 21,2 16,3 Husten mit Erbrechen in % 6 8,2 100 46 65 64 76 70 Alter % Alter <2J: 100 <6Mon 6-12M 1-6 J 2-15 89 % 33 76 80 <2 J 2-15 92 89 <2: 2-15 69 54 14 32 40 24 54 55 <6Mon 6-12M 1-6 J <6Mon 6-12M 1-6 J Husten mit Ge15 sichtsrötung in % Husten mit Zyanose 32 in % Tab. 39: Tabellarische Aufstellung der Symptome der Pertussis vor Vorstellung in der Praxis, bzw. vor Vorstellung im Krankenhaus 65 36 59 58 297 VANTHAYA (171) untersuchte in den Jahren von 1967 bis 1986 in Dallas/Texas 182 Patienten, die jünger als 24 Monate waren. Er stellte fest, dass 65 % der Säuglinge vor der stationären Aufnahme paroxysmal husteten. Vor der stationären Aufnahme waren diese Anfälle in 64 % mit Erbrechen vergesellschaftet, während des stationären Aufenthaltes in 40 %. ROBINSON (144) untersuchte von 1977 bis 1978 in Manchester 127 Fälle von Keuchhusten. In 76 % der Fälle stellte er vor der stationären Aufnahme bestehenden pertussiformen Husten fest, in 70 % fand sich Erbrechen in Zusammenhang mit den pertussiformen Hustenanfällen in der Anamnese. Bezüglich des vorher bestehenden Hustens bzw. Erbrechens ermittelte Robinson für bestehenden Husten bis 2 Wochen vorher 62 %, für begleitendes Erbrechen bis zwei Wochen vorher 55 %. In zwei weiteren Studien wird die nicht näher erläuterte Dauer der Vorerkrankung auf durchschnittlich 28 Tage bei JOHNSTON (89) , auf 2 Wochen bei 25% und 3 Wochen bei 75 % der Kinder bei FETT (50) beziffert. MERTSOLA (119) beschreibt in seinen Ausführungen pertussiformen Husten in 100 % bei Kindern unter 2 Jahren, in 89 % bei Kindern zwischen 2 und 15 Jahren. Nächtlicher Husten findet sich bei den unter 2-jährigen Kindern in 92 %, bei den Kindern zwischen 2 und15 Jahren in 89 %. Die Keuchhustenanfälle begleitendes Erbrechen findet sich bei den unter 2-Jährigen in 69 %, bei den 2 - 15-Jährigen in 54 %. FINGER (53) berichtet in seinen Ausführungen in 33 % der Säuglinge jünger als 6 Monate, in 76 % der Kinder zwischen 6 und 12 Monaten und in 80 % der 1 - 6-Jährigen von pertussiformem Husten. Nächtliche Hustenattacken beschreibt er bei den < 6-monatigen Kindern mit 14 %, bei den 6 - 12-Monate alten Kindern mit 32 % und bei den 1 - 6-Jährigen mit 40 %. Keuchhustenfälle begleitendes Erbrechen tritt bei den Kindern < 6 Monate in 24 % auf, bei den Kindern von 6 - 12 Monaten in 54 % und bei den 1 - 6-Jährigen in 55 %. In dieser Veröffentlichung wird über ein weiteres Patientenkollektiv von 169 Patienten berichtet. Anfallsartiger Husten wird bei 65 % der Kinder beobachtet, anschließendes Erbrechen bei 59 % und nächtliche Hustenanfälle bei 36 %. FINGER (53) gibt die mittlere Dauer zwischen dem Beginn des Hustens und dem Versand des Materials zum Nachweis von Pertussis mit 22 Tagen an. 298 Vergleicht man die Studien A bis C miteinander, so kann man aussagen, dass in allen Fällen pertussiformer Husten vor Vorstellung in der Praxis oder Vorstellung im Kinderkrankenhaus bestand. KÄMMERER (92) beschreibt in seiner Dissertation vorbestehenden Husten in 97 % der Fälle und Husten mit begleitendem Erbrechen in 58 %. Die Dauer des vor Aufnahme bestehenden Hustens gibt er mit 70 % unter 2 Wochen an. MERTSOLA (119) und FINGER (53) unterteilen in Bezug auf das Symptom pertussiformer Husten weiter in Altersgruppen. MERTSOLA (119) berichtet im Gegensatz zu Finger über vermehrt pertussiforme Hustenanfälle bei jüngeren Kindern (100 % pertussiformen Husten bei Kindern < 2 Jahre versus 89 % pertussiforme Hustenanfälle bei Kindern zwischen 2 und 15 Jahren). FINGER (53) kommt bei den älteren Kindern (6 Monate bis 6 Jahre) mit 80 % zu einem ähnlichen Ergebnis. Bei den Säuglingen < 6 Monate berichtet er jedoch nur in 33 % über pertussiformen Husten. Die Ergebnisse Mertsolas, insbesondere die der älteren Kinder, entsprechen den Ergebnissen aus den Studien A und B. Auch die Ergebnisse Fingers besonders die der Kinder über 6 Monate entsprechen den unseren. Warum die Ergebnisse bei den Säuglingen unter 6 Monaten so stark von unseren Ergebnissen aus Studie C (hier waren 63 % der Kinder jünger als 6 Monate) abweichen, ist nicht ersichtlich. Über pertussiformen Husten berichten VANTHAYA (171) in 65 % der Fälle und ROBINSON (144) in 76 % der Fälle. Das Abweichen Vanthayas zugunsten tieferer Prozentangaben könnte durch das jüngere Erkrankungsalter der Kinder begründet sein. Wie jedoch schon beim Vergleich von Mertsolas Studie mit Studie C ist der Grund des Abweichens nicht ersichtlich. Robinsons durchschnittliches Erkrankungsalter liegt mit 57 % der Untersuchten zwischen 1 und 4 Jahren. Seine Untersuchungsergebnisse nähern sich den unseren an. Nächtliche paroxysmale Hustenattacken treten in den Studien A und B mit 16,3 bis 21,2 % auf. FINGER (53) berichtet in 40 % in der entsprechenden Altersgruppe über nächtliche Hustenanfälle. In einer weiteren Studie (53) berichtet er in 36 % von nächtlichen Hustenanfällen. Mertsola berichtet von nahezu 90 % nächtlicher Hustenattacken. Die Ergebnisse unserer Studien erlauben es 299 nicht, von gehäuft nächtlichen Paroxysmen bei Pertussis und pertussiformem Husten zu sprechen. Auch eine Näherung an Ergebnisse aus der Literatur ist in diesem Fall nicht möglich. POLOCK (136) stellte in 36 - 41 % Erbrechen während des stationären Aufenthaltes fest, VANTHAYA (171) in 40 %. Diese Ergebnisse entsprechen den Ergebnissen aus Studie C, auch das Erkrankungsalter der Kinder ist hier vergleichbar. Vergleicht man die Dauer der Vorerkrankung, gemessen an der Dauer des vorbestehenden Hustens, unserer Studie A und C mit der Studie Kämmerers, so stimmen hier insofern die Ergebnisse überein als dass in Studie A in 57 % der Kinder mit Pertussis zwischen 1-14 Tagen pertussiformer Husten bestand. In Studie C waren es 69 %. In Kämmerers Dissertation husteten die Kinder seit 1-14 Tagen in 70%. In unserer Studie B husteten 63 % der Kinder mit Pertussis 1-14 Tage lang vor dem ersten Praxisbesuch. Unsere Ergebnisse und die bereits aufgeführten der Literatur zeigen, dass die Mehrzahl der stationären und ambulanten Keuchhustenfälle und der Pertussissyndrome bereits zwei bis drei Wochen vor der Aufnahme an Husten gelitten haben. Bei vorsichtiger Deutung der mitgeteilten Ergebnisse lässt sich folgende Altersabhängigkeit in der Symptomatik des Keuchhustens ablesen: Der pertussiforme Charakter des Hustens und sein nächtliches Auftreten sind am stärksten ausgeprägt im Kleinkindes- und Vorschulalter. Die Angaben für das den Husten begleitende Erbrechen sind uneinheitlich: Einige Studien berichten über ein bevorzugtes Auftreten im Säuglings- und frühen Kleinkindesalter (eigenes Kollektiv, 136,171), andere Studien (119,53) findet eine geringere Inzidenz im jungen Säuglingsalter und ein vermehrtes Auftreten bei älteren Säuglingen, Klein- und Vorschulkindern. 300 11.6. Klinischer Befund bei Vorstellung in der Praxis und im Krankenhaus Der Verlauf der Pertussis und des Pertussissyndroms kann durch das Auftreten von weiteren Infektionen wie Pneumonie, Bronchitis, Laryngitis und Otitis media - um nur einige aufzuzählen geprägt sein. Um in diesem Kapitel eine bessere Übersichtlichkeit zu gewährleisten, wurde die tabellarische Darstellungsweise gewählt. In unseren drei Studien wurden hauptsächlich folgende Begleitinfektionen gesehen: Rhinopharyngitis Studie A (Angabe in %) 43,3 Studie B (Angabe in %) 60,2 Studie C (Angabe in %) 7,3 Laryngotracheitis 23,5 27,6 - Pharyngotonsillitis 22,1 16,3 - Tracheobronchitis 24,9 13,3 16,7 Obstruktive Bronchitis 0,9 3,1 8,3 Sinusitis maxillaris 7,7 - - Pneumonie 2,9 9,2 12,5 Otitis media 1,1 - 5 Konjunktivitis 0,6 2 - Tab. 40: Klinische Befunde im Vergleich der eigenen Studien • In den Studie A und B herrschten anteilmäßig Rhinopharyngitis, Laryngotracheitis, Pharyngotonsillitis und Tracheobronchitis vor - überwiegend Infekte der oberen und mittleren Luftwege. • In Studie C dominierten die Infekte der unteren Luftwege wie Tracheobronchitis und Bronchopneumonie. 301 • In den Studien A und B fanden wir bei der Aufnahmeuntersuchung gehäufte Rhinopharyngitiden als klinisches Symptom. Dies wird in der Literatur als möglicher Bestandteil des Stadium catharrhale einer Keuchhustenerkrankung beschrieben, in dem ein Großteil der Kinder in der Praxis vorgestellt wurde. Aus diesem Grund soll dieses klinische Symptom auch keine Beachtung bei der Diskussion der Begleitdiagnosen finden. Aus Vergleichsgründen suchten wir in der Literatur Angaben über die prozentuale Häufigkeit der Symptome bzw. Komplikationen. Auch hier wählten wir aus Gründen der Übersichtlichkeit die tabellarische Darstellungsweise, um unsere Ergebnisse mit denen anderer Autoren - deren Studien in den folgenden Zeilen kurz vorgestellt werden- vergleichen zu können. HARTUNG (72) ermittelte den Pertussis-Verlauf von über 8.000 ambulant behandelten Kindern. Die Diagnosen Bronchopneumonie stellte er in 34,2 %, Peribronchitis in 43 % und eitrige Bronchitis in 7,2 %. HOPPE (80) untersuchte 100 Patienten mit der Diagnose Pertussis, wovon 75 % Säuglinge waren. Komplikationen beschreibt er in 34 %, vorwiegend Pneumonie und Otitis media. STÜCK (164) zitiert eine Studie von Williams von 1981 mit 2.295 ambulant und stationär behandelten Kindern. Hier treten Komplikationen der Pertussis in Form von Bronchitiden mit 9,8 % und Pneumonien mit 0,8 % auf. WEISSENBACHER (177) untersuchte 1.003 Kinder mit akuten Atemwegsinfektionen ( Pertussis, Infektionen mit Haemophilus influenzae, Streptococcus pneumoniae und virale Infektionen), die jünger als 5 Jahre waren (in 80 % jünger als 2 Jahre) über 40 Monate in Argentinien. In seinen Studien differierten die Diagnosen Pneumonie, Bronchitis, Laryngitis nicht stark in den verschiedenen Altersgruppen. Auffällig war eine starke Dominanz der Diagnose Bronchiolitis in der Altersgruppe der Kinder < 12 Monate. 302 Befund, Komplikation Ergebnisse anderer Autoren Stück 9,8 % Weissenbacher 17 % Hartung 43 % Baer 15,9 % Hoppe 11 % Stück 0,8 % Weissenbacher 40,4 % Kämmerer 23 % Hartung 34,2 % Stehr 21 % Baer 28 % Laryngotracheitis Weissenbacher 6,3 % Pharyngotonsillitis Baer 3,8 % Sinusitis maxillaris Baer 1,7 % Hoppe 11 % Baer 3,8 % Tracheobronchitis/ obstruktive Bronchitis Bronchopneumonie Otitis media Tab. 41: Klinische Befunde bei der Pertussis und Komplikationen im Literaturvergleich Unsere Ergebnisse hinsichtlich der Häufigkeit der Symptome Tracheobronchitis und obstruktive Bronchitis liegen innerhalb der Streubreite der Ergebnisse vorhergehender Studien. Im Vergleich mit anderen Autoren fiel die Häufigkeit der Bronchopneumonien in unserer Arbeit deutlich niedriger aus. Erklären ließe sich dieses durch die unterschiedliche Studiengröße, die nur selten durchgeführten radiologischen Untersuchungen, die sozio-ökonomische Struktur des untersuchten Klientels und die teilweise unterschiedlichen Altersstufen sowie die Tatsache, dass die meisten Studien über hospitalisierte Kinder berichten, die in Bezug auf bronchopneumonische Komplikationen möglicherweise ein selektiertes Krankengut darstellen. 303 Studie C –durchgeführt in einem Kinderkrankenhaus - umfasst ein im Vergleich geringes Patientengut bestehend aus Kindern mit der Diagnose Pertussis oder Pertussissyndrom - nicht aber mit der Diagnose Pneumonie. Aus diesem Grund sind die hier erzielten Daten nur eingeschränkt verwertbar und dürften deutlich höher ausfallen, wenn man Kinder mit Pneumonien in die Studie mit einbezieht, um einen Vergleich mit der Studie Weissenbachers anzustellen. Die Studie von Hoppe ist durchaus vergleichbar mit unserer Studie C. Er kommt bezüglich des Nebenbefundes Bronchopneumonie zu einem ähnlichen Ergebnis. Bezüglich der Symptome Laryngotracheitis, Pharyngotonsillitis, Otitis media und Sinusitis maxillaris kommt es zu starken Divergenzen zwischen unseren Ergebnissen und den Ergebnissen der Literatur. Eine Erklärung für diese Diskrepanz ist nicht greifbar. 304 11.7. Hämatologischer Befund 11.7.1. Weisses Blutbild Die verschiedenen Reaktionen des lymphozytären Systems können für die Bewertung und den Verlauf von bestimmten Infektionskrankheiten herangezogen werden. Als lymphozytäre Reaktion bezeichnet man jene Formen, bei denen eine Lymphozytose mit morphologisch unauffälligen kleinen Lymphozyten beobachtet wird. Dem gegenüber steht die lymphozytoide Reaktion, bei der besonders große Lymphozyten mit breitem basophilem Plasmasaum im peripheren Blut in Erscheinung treten. Diese Zellen kommen vor allem beim Pfeifferschen Drüsenfieber vor (98). Bei der lymphozytären Reaktion ist differentialdiagnostisch zu denken an eine Pertussis, eine lymphotrope Virusinfektion, an eine Brucellose, Histoplasmose, Toxoplasmose, Listeriose und an Allergien. Darüber hinaus wird eine lymphozytäre Reaktion angetroffen bei infektiöser Hepatitis, Röteln, Tuberkulose, Syphilis und Hyperthyreose (156). In der Literatur werden für das Kindesalter unterschiedliche Normwerte angegeben. Vor allem das Alter der Kinder beeinflusst diese Werte. Für unsere Auswertungen wählten wir den Normbereich nach Kleihauer (99). Als Leukozytose bzw. Lymphozytose definieren wir eine Überschreitung des von Kleihauer angegebenen 95%-Bereiches. 305 Blutbildveränderungen STUDIE A Diagnose: Pertussis-Syndrom (n=104) STUDIE B Diagnose: Pertussis-Syndrom (n=31) STUDIE C Diagnose: Pertussis-Syndrom (n=15) Blutbildveränderungen Lymphozytose nach Kleihauer (99) N % Lymphozytose >10.000/µl n % Leukozytose > 20.000/µl n % 13 12,5 0 0 0 0 10 32 1 3 0 0 3 21 1 7 0 0 Lymphozytose nach Kleihauer (99) n % Lymphozytose >10.000/µl n % Leukozytose > 20.000/µl n % STUDIE A Diagnose: 77 49 12 7 3 2 Pertussis oder Pertussis und Begleitinfektion (n=158) STUDIE B Diagnose: 19 39 19 39 16 33 Pertussis oder Pertussis und Begleitinfektion (n=48) STUDIE C Diagnose: 14 58 12 50 5 21 Pertussis oder Pertussis und Begleitinfektion (n=24) Tab.42: Studienvergleich der Blutbildveränderungen mit der Diagnose Pertussis und PertussisSyndrom 306 Unsere hämatologischen Befunde erlauben die folgenden Feststellungen: • In den Studien A und B fanden sich bei 49 bzw. 39 % der Patienten mit Pertussis Blutbildveränderungen im Sinne einer absoluten Lymphozytose. Bei der Mehrzahl der Untersuchten handelte es sich um Kindergartenkinder. • Bei den im Kinderkrankenhaus der Stadt Köln untersuchten Säuglingen mit Pertussis – Studie C – konnten wir bei mehr als der Hälfte der Fälle (58%) eine absolute Lymphozytose feststellen. • In den Studien A und B fanden sich auch beim Pertussis-Syndrom bei 12,5 bzw. 32% der untersuchten Kinder Blutbildveränderungen als absolute Lymphozytose. Die Veränderungen des weißen Blutbildes bei der Pertussis müssen diskutiert werden vor dem Hintergrund folgender Fragen: • Wie häufig werden diese Veränderungen angetroffen? • Welchen Beitrag leisten sie zur Diagnosestellung? • Haben das Alter des Patienten und das Krankheitsstadium einen Einfluss auf die Werte? In der zurückliegenden Zeit wurden diese Fragen bereits mehrfach bearbeitet. OBERHOFFER (129) publizierte 1950 einen Beitrag zur Keuchhustendiagnostik aus dem weißen Blutbild beim Säugling. Ihre Untersuchungen ergaben, dass beim hustenden Säugling Gesamtleukozytenwerte über 15.000/mm³ und absolute Lymphozytenwerte über 10.000/mm³ für das Vorliegen eines Keuchhustens sprechen, aber keineswegs obligat vorhanden sind, sondern bei mehr als der Hälfte der Fälle vermisst werden. Nach den Beobachtungen der Autorin liegt die größte Häufigkeit der erhöhten Werte nach dem ersten typischen Hustenanfall. Eine ähnliche Aussage findet sich ein knappes Jahrzehnt später in einem angelsächsischen Lehrbuch der Inneren Medizin (20): „A characteristic change in the leucocytes occurs during the late catarrhal or early spasmodic stage. This consists in a definite leucocytosis of from 15,000 to 40,000 white blood cells per cubic millimeter, reflecting progressive increase in the absolute number of lymphocytes. Occasionally extreme degrees of hyperleucocytosis occur, usually in cases complicated by pneumonia. This change in the leucocytes is probably due to direct stimulation of the hematopoietic tissues by H. Pertussis. Failure to find this blood change does not constitute conclusive evidence against the existence of the disease”. 307 Autor Oberhoffer (129) Hämatologisches Kriterium Hämatologische Befunde in Abhängigkeit vom Alter - Hämatologische Befunde in Abhängigkeit vom Stadium der Erkrankung Stärkste Ausprägung im/ab Frühen Stadium convulsivum Late catharral or early spasmodic stage Katarrhal. und frühes konvulsives Stadium Leukozytose > 15000/mm³ Lymphozytose > 10000/mm³ Bradford (20) leucocytosis of from 15000 to 40000/mm³ + Lagergren (106) Leukozytose > 20000/mm³ Lymphozytose> 10000/mm³ Ambs u. Koch (2) Obere Normgrenze der + absoluten Lymphozytenwerte Wintrobe (182) Total leucocytosis about + Early catarrhal 20000, lymphocytes 60% or stage,persists well into more of this number convalescence 2. Krankheitswoche Pädiatrie in Klinik Leukozytose von 20000und Praxis (156) 30000/mm³ mit mehr als 60% Lymphozyten Hoppe (79) Kombinierte Leuko-und Lymphozytose Kämmerer (92) Leukozytose, Lymphozytose + Finger, Wirsing Lymphozytose > von König (52,53) Altersreferenzwert Heininger et al. Lymphozytenwerte > (76) altersspezifischer Durchschnitt Tab.43: Übersicht über die von den einzelnen Autoren verwandten hämatologischen Kriterien und die Abhängigkeit der hämatologischen Befunde von Alter und Krankheitsstadium. (- bedeutet: keine Angabe des Autors/der Autoren) 308 LAGERGREN (106) war 1963 der erste, der bei der Beurteilung der hämatologischen Befunde sowohl das Alter als auch das Krankheitsstadium berücksichtigte. Seine Befunde machen deutlich, dass eine Leukozytose und Lymphozytose sich am ehestens bei Kindern findet, die älter als 6 Monate sind und bereits drei Wochen husten. Die geringste Ausprägung dieser Blutbildveränderungen wird bei Säuglingen unter 6 Monaten angetroffen, die erst 1-2 Wochen husten. Aus dem Jahre 1967 stammt eine Mitteilung von AMBS und KOCH (2). Sie legen in ihrer Publikation das Schwergewicht auf Blutbildveränderungen in Abhängigkeit vom Alter und beobachten, dass im ersten Trimenon nur etwa ein Drittel, im 2. Trimenon zwei Drittel der Veränderungen typisch sind, während der Prozentsatz ab dem 4. Trimenon auf über 80 steigt. Sie machen die Erfahrung, dass die oberen Normgrenzen der absoluten Lymphozytenwerte zur Abgrenzung gegen virale Infektionen dabei von Bedeutung sind. Ebenfalls im Jahre 1967 äußert sich zum Thema der Lymphozytose bei der Pertussis ein in den Vereinigten Staaten erschienenes Lehrbuch der Hämatologie (182): „It is rare during the active stage of acute infections except in pertussis, in which disease lymphocytosis is characteristic except in children less than 6 months of age. The lymphocytosis sometimes is of extreme degree (145,000 per cmm). This change in the blood commenses in the early catarrhal stage and persists until well into convalescence. Usually the total leucocyte count in the disease is about 20,000 and the lymphocytes constitute 60% or more of this number. High leucocyte counts have been observed particularly in cases complicated by pneumonia”. Bereits in diesen älteren Publikationen wird somit die Tatsache angesprochen, daß die Veränderungen der Leukozyten abhängig sind vom Alter des Kindes und vom Krankheitsstadium. Darüber hinaus wird festgestellt, dass sie keine conditio sine qua non für die Diagnostestellung sind. In einem deutschsprachigen Handbuch der Kinderheilkunde (156) aus dem Jahre 1984 heißt es sehr pauschal: “Eine Leukozytose von 20.000 bis 30.000/mm³ (maximal 100000 – 150000) mit mehr als 60% Lymphocyten (maximal 70-90%) findet sich schon ab der 2. Krankheitswoche“. (156) FEIGIN (46) schreibt 1987, dass die Zählung der weißen Blutkörperchen bei der Pertussis hilfreich sein könne. Eine Leukozytose von 20.000 – 50.000/mm³ sei charakteristisch für das Ende des 309 katarrhalischen und die Dauer des konvulsiven Stadiums. Er erwähnt, dass diese Untersuchung weniger zuverlässig bei Säuglingen sei, da sie bei einer Vielzahl von Infektionen mit einer Lymphocytose reagieren. HOPPE (79) findet 1988 nur bei einem Viertel seiner 280 Patienten eine kombinierte Leuko- und Lymphozytose. Er macht keine Angaben zu einer Abhängigkeit dieses Befundes von Alter und Krankheitsstadium. KÄMMERER (92) dagegen beschreibt in seiner Dissertation aus dem Jahre 1991 eine Altersabhängigkeit der Leukozyten- und Lymphozytenwerte bei der Pertussis. So fand er eine Leukozytose und Lymphozytose nur bei 35% der Kinder unter 1 Jahr, während der Prozentsatz bei den Kindern jenseits dieser Altersgrenze auf 65 anstieg. FINGER und WIRSING VON KÖNIG schätzen den Wert der Leukozytenzahl als diagnostisches Kriterium als eher gering ein. In ihren Publikationen aus den Jahren 1991 (52) und 1992 (53) wird eine oberhalb des altersentsprechenden Referenzwertes liegende Lymphocytose nur bei einem Dritttel der Kinder festgestellt. Alter des Patienten unter 6 Monaten (Leukozytose: > 20.000/mm³, Lymphozytose :> 10000/mm³) Dauer des Keuchhustens 1 - 2 Wochen 3 Wochen 4 Wochen Leukozytose 23 % 25 % 0% Lymphozytose 21 % 19 % 0% Alter des Patienten über 6 Monate (Leukozytose: > 20.000/mm³, Lymphozytose: > 10000/mm³) Dauer des Keuchhustens 1 - 2 Wochen 3 Wochen 4 Wochen Leukozytose 71 % 81 % 49 % Lymphozytose 63 % 83 % 51 % Tab. 44: Veränderungen des weißen Blutbildes bei Keuchhusten nach Lagergren (106). Tabellarische Darstellung der Leukozyten und Lymphozyten in Abhängigkeit von Alter und Krankheitsdauer 310 In der jüngeren Vergangenheit befassen sich HEININGER und Mitarbeiter (76) mit der Wertigkeit von Veränderungen des weißen Blutbildes beim Keuchhusten. Von ihnen wird 1997 eine Erhebung aus dem süddeutschen Raum vorgestellt. Ausgewertet wurden dabei 2592 durch Bakterienkultur bestätigte Fälle. Bei 71,9% und 75,9% von ihnen lagen die Leukozyten- bzw. Lymphozytenwerte über dem altersspezifischen Durchschnitt. Ein Bezug dieser Werte zu Alter und Krankheitsstadium wird nicht hergestellt. Die erwähnten Publikationen erlauben die Schlussfolgerung, dass eine Leukozytose und Lymphozytose ein charakteristisches aber kein konstantes Kennzeichen des Keuchhustens sein kann. Das Fehlen dieser Blutbildveränderungen darf daher nicht als Argument gegen das Vorliegen der Erkrankung benutzt werden. Als Ursache der hämatologischen Veränderungen vermutet BRADFORD (20) eine direkte Stimulation der hämatopoetischen Gewebe durch Bordetella pertussis. Die Vermutung stimmt überein mit experimentellen Studien. Bereits 1938 beschrieb CAMERER (28) die Lymphozytose als eine Wirkung der Kombination von „Bacillerest“ und Endotoxin. Weder mit dem Endotoxin noch mit den einzelnen Lipidfraktionen oder dem „Bacillerest“ war er im Tierversuch in der Lage das typische Keuchhustenblutbild zu erzeugen. Eine vergleichende Beurteilung der hämatologischen Befunde in den erwähnten Publikationen wird erschwert durch die unterschiedliche oder fehlende Definition der Normalwerte für Lymphozyten einerseits oder einer Lymphozytose andererseits. Dieser Arbeit liegen die Normalwerte von KLEIHAUER (99) zugrunde, auf die sich auch KÄMMERER (92) bezieht. Die Grenzlinie zwischen normaler Lymphozytenzahl und einer Lymphozytose ziehen OBERHOFFER (129) und LAGERGREN (106) bei 10.000/mm³. AMBS und KOCH (2) benennen die obere Normgrenze der absoluten Lymphozytenzahl, FINGER und WIRSING VON KÖNIG (55) den Altersreferenzwert, Heininger und Mitautoren den altersspezifischen Durchschnitt (76). Zwei Autoren definieren die Grenze zur Lymphozytose bei 60% einer Lymphozytenzahl von 20.000/mm³ bzw. 20.000 – 30.000/mm³ (156,182). Ein anderer Autor gibt eine Leukozytenzahl von 20.000 – 50.000/mm³ an, ohne dass Ausmaß der Lymphozytose zu definieren (46). Wenn man die Unschärfe in Kauf nimmt, die durch die unterschiedliche Definition der Normwerte in den einzelnen Studien entsteht, und darüber hinaus das Alter der Patienten und ihr 311 Krankheitsstadium außer Betracht lässt, ergibt sich ein Bild, das in Tabelle 45 dargestellt ist. Die Häufigkeit der Veränderungen in Zahl und Zusammensetzung der Leukozyten schwankt dabei zwischen einem Viertel und vier Fünftel des Krankengutes. Aus den Untersuchungen von LAGERGREN (106), von AMBS und KOCH (2) und von KÄMMERER (92) wissen wir, dass die hämatologischen Befunde bei der Pertussis vom Alter beeinflusst werden. Beispielhaft für diesen Sachverhalt sind in Tabelle 44 die Ergebnisse von LAGERGREN (106) wiedergegeben. Sie zeigen, dass erst jenseits eines Alters von 6 Monaten in einem hohen Prozentsatz der Fälle mit einer Leukozytose und Lymphozytose zu rechnen ist. Über ähnliche Erfahrungen berichten AMBS und KOCH (2). Sie schreiben, dass im ersten Trimenon nur etwa ein Drittel, im zweiten Trimenon nur etwa zwei Drittel der Veränderungen typisch sind, während der Prozentsatz ab dem vierten Trimenon über 80 ansteigt. KÄMMERER (92) differenziert in seiner Publikation zwischen Kindern unter und über 1 Jahr. Eine kombinierte Leukozytose und Lymphozytose fand er in den beiden Gruppen in 35 bzw. 66% der Fälle. Über den Einfluß des Krankheitsstadiums berichten nur wenige Autoren. OBERHOFFER (129) fand die größte Häufigkeit der erhöhten Leukozyten- und Lymphozytenwerte nach dem ersten typischen Hustenanfall. LAGERGREN (106) beschreibt für ein Alter unter 6 Monaten eine etwa gleich große Häufigkeit der Veränderungen in den ersten drei Krankheitswochen. Für die Gruppe der Kinder über 6 Monate sieht er ein Maximum ab der dritten Erkrankungswoche. Aus den zitierten Literaturberichten und unseren eigenen Studien möchten wir das Fazit ziehen, dass bei der Pertussis die kombinierte Leukozytose und Lymphozytose ein häufiger aber kein zuverlässiger Befund ist. Seine Zuverlässigkeit ist den Literaturangaben zufolge im jungen Säuglingsalter und im frühen katarrhalischen Stadium am geringsten. Von mehreren Autoren (76, 92, 106) wird darüber hinaus geltend gemacht, dass auch andere infektiöse Stimuli im Säuglingsalter eine Leukozytose mit Lymphozytose hervorrufen können. 312 Autor Leukozytose in % der Patienten Studie A 49 Studie B 39 Studie C 55 Oberhoffer (129) < 50 Lagergreen (106) 0-81 Ambs und Koch (2) 33-80 Hoppe (79) Ca. 25 Kämmerer (92) 35-60 Finger, Wirsing von König (55) Heininger et al. (76) 71,9 Tab.45: Häufigkeit von Leukozytose und Lymphozytose bei der Pertussis Lymphozytose in % der Patienten < 50 0-83 33-80 Ca. 25 33 75,9 313 11.7.2. C- reaktives- Protein Die literarische Diskussion um den Stellenwert der CRP- Bestimmung bei Atemwegsinfektionen dauert an. LE ROUX (108) betont den negativen Vorhersagewert der CRP-Bestimmung bei ambulant erworbenen Pneumonien im Kindesalter. JAY und WAITES (88) warnen davor, Therapieentscheidungen ausschließlich von der Höhe des CRP- Wertes abhängig zu machen. FLORMANN und Mitarbeiter (58) empfahlen bereits Ende der achtziger Jahre folgendes Vorgehen bei Kindern, bei denen eine Krankenhauseinweisung erwogen wird: Bestimmung des C-reaktiven Proteins, die Suche nach bakteriellen Antigenen im Urin und einen Kälteagglutinin-Test. Nur 1 Publikation beschäftigt sich mit der Bedeutung von Akute-Phase-Proteinen bei der Pertussis. TORRE und Mitarbeiter (168) untersuchten 8 Kinder mit Pertussis und fanden ausschließlich normale Werte für das CRP. In unseren 3 Studien wurde das CRP bei insgesamt 13 Kindern mit einem unkomplizierten Keuchhusten untersucht (Tab. 46). Mit der Bezeichnung <unkompliziert> soll zum Ausdruck gebracht werden, dass die körperliche Untersuchung keinen auffälligen Befund im Bereich der Atemwege ergab. Nur bei 2 von ihnen fand sich ein erhöhter CRP- Wert, der weder durch ein infektiöses Ereignis in der Vorgeschichte noch durch den klinischen Befund erklärt werden kann. In Studie C wurde das C-reaktive Protein bei 18 stationär behandelten Kindern mit Pertussis bestimmt. Die CRP- Werte bei 5 Patienten mit unkompliziertem Keuchhusten lagen zwischen 2,5 und 16,1 mg/dl (Tab.46). Auch ein Patient, dessen unkomplizierte Pertussis von einer RS- Infektion begleitet wurde, hatte erwartungsgemäß einen niedrigen CRP- Wert (Fall Nr. 3 in Tab 49). Die höchsten CRP-Werte fanden sich, wie zu erwarten, bei einem Kind mit einer beiderseitigen Pertussis-Pneumonie (Fall Nr. 15 in Tabelle 50). Der CRP-Wert bei einem fiebernden Keuchhustenpatienten (Fall Nr 10 in Tabelle 49), dessen Atemwege zusätzlich mit Hämophilus influenzae besiedelt waren, liegt über den Werten, die bei unkomplizierter Pertussis gefunden wurden, und legt eine Beteiligung dieses Keims am Krankheitsgeschehen nahe. 314 Die interstitiellen Veränderungen bei 2 Kindern mit Pertussis-Pneumonie und niedrigen CRPWerten (Tab. 50) lassen Zweifel daran aufkommen, ob angesichts niedriger CRP-Werte ein Zusammenhang zwischen dem radiologischen Befund und der Pertussis bestand und ob die Pneumonie als Komplikation der Pertussis gewertet werden darf. Fall Nr. Dauer des Hustens Tage Studie A CRP mg/l 6 10 2,3 186 14 4,7 198 13 2,6 205 2 7,4 316 >13 2,6 Studie B 64 5 3,3 73 14 32,8 77 ca.30 4,3 Studie C Tab. 46: 1 5 2,6 19 3 6,5 25 3 <2,5 29 21 16,1 34 21 10 C–reaktives Protein bei klinisch unauffälligen Patienten mit Pertussis 315 STUDIE A Fall Nr. 1 14 19 35 46 60 72 77 96 102 114 135 150 161 165 208 214 225 237 239 260 278 282 289 306 309 344 Klinischer Befund Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis, Tracheobronchitis, Fieber bis 39° Pharyngotonsillitis,Tracheobronchitis Tracheobronchitis Pharyngotonsillitis,Tracheobronchitis Rhinopharyngitis, Laryngotracheitis Pharyngotonsillitis Rhinopharyngitis, Tracheobronchtitis Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis,Laryngotracheobronchitis Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis,Bronchopneumonie, Tracheobronchitis Pharyngotonsillitis Rhinopharyngitis,Tracheobronchitis, Sinusitis maxillaris Pharyngotonsillitis, Tracheobronchitis Rhinopharyngitis,Laryngotracheobronchitis Tracheobronchitis Tracheobronchitis Rhinopharyngitis, Tracheobronchitis Rhinopharyngitis, Tracheobronchitis Pharyngotonsillitis Rhinopharyngitis, Paukenerguß Rhinopharyngitis,Tracheobronchitis,Sinusitis Pharyngotonsillitis Rhinopharyngitis,Laryngotracheitis Rhinopharyngitis, Tracheobronchitis obstruktive Bronchitis Dauer des Hustens in Tagen CRP in mg/dl 7 5 6,7 103,8 10 24 71 4 14 28 2 9 68 21 2,5 3,6 5,0 2,6 2,8 24,9 4,5 16,3 8,4 20,3 4 14 2,5 2,3 2 7 14 3 21 19 ? 4 28 4 ? 7 3 2,7 100,0 8,7 2,5 2,5 2,7 11,8 10,7 4,8 5,8 34,8 10,3 2,6 Tab. 47: C–reaktives Protein bei Patienten mit Pertussis und Infektzeichen im Bereich der oberen u./o. unteren Atemwege in Studie A 316 STUDIE B Fall Nr. 7 19 29 30 37 76 82 85 95 Klinischer Befund Rhinopharyngitis, Fieber Rhinopharyngitis,Laryngotracheitis, Fieber bis 39,5° Pharyngotonsillitis,Bronchopneumonie, Fieber bis 38,7°C Rhinopharyngitis, Laryngotracheitis Rhinopharyngitis,Tracheobronchitis Pharyngotonsillitis Pharyngotonsillitis, Infektion/ Besiedlung mit Moraxella Tracheobronchitis Pharyngotonsillitis, Tracheobronchitis, Fieber bis 39°C Dauer des Hustens in Tagen CRP in mg/dl 2 4 4,9 3 19,7 7 3 10 13 5,4 15,3 4,3 2,8 54 10 30,5 2,4 Tab. 48: C – reaktives Protein bei Patienten mit Pertussis und Infektzeichen im Bereich der oberen u./o. unteren Atemwege in Studie B STUDIE C Fall Nr. 3 10 13 14 15 16 17 20 21 22 23 26 40 Klinischer Befund RSV-Infektion, obstr. Bronchopneumonie Besiedlung/Infektion mit Haemophilus influenzae , Fieber von 38,5° Laryngotracheitis Pharyngitis,Tracheobronchitis Fieber bis 38,5 Grad Celsius, Pneumonie bds. Tracheobronchitis, Rotavirus-Infektion Laryngotracheitis,Otitismedia Tracheobronchitis,Besiedlung/Infektion mit Staph. aureus Tracheobronchitis,interstitielle Pneumonie Fieber bis 39°C Tracheobronchitis, interstitielle Pneumonie obstruktive Bronchitis Tracheobronchitis obstruktive Bronchitis Dauer des Hustens in Tagen CRP in mg/dl 14 <2,5 7 22,6 2 2 7 6,6 <2,9 38,5 7 21 3 <2,9 9,7 12,4 3 <2,9 35 <2,9 13 5 10 15,7 <2,9 6,3 Tab. 49: C–reaktives Protein bei Patienten mit Pertussis und Infektzeichen im Bereich der oberen u./o. unteren Atemwege in Studie C 317 Fall. Nr. Klinisches Bild Dauer des Hustens CRP in mg/l 56 21 16 43 6,6 20,3 2,6* 44,0 5 3 7,5 19,7 Studie A 36 135 173 241 Rhinopharyngitis,Bronchopneumonie Rhinopharyngitis,Bronchopneumonie Bronchopneumonie Bronchopneumonie Studie B 4 29 Bronchopneumonie Bronchopneumonie,Pharyngotonsillitis, Fieber bis 38,7 Grad Celsius Studie C 15 21 22 Pneumonie Tracheobronchitis, interstitielle Pneumonie Tracheobronchitis, interstitielle Pneumonie 38,7 <2,9 <2,9 Tab.50: C-reaktives Protein bei Patienten mit Pertussis und Pneumonie in den Studien A-C * Bestimmung zwei Wochen nach Diagnose der Bronchopneumonie 318 11.7.3 Blutkörperchensenkungsgeschwindigkeit Bei der laborchemischen Untersuchung der Blutkörperchensenkung sinken die Blutkörperchen im ungerinnbar gemachten Blut ab. Die Geschwindigkeit des Absinkens kann in einem vertikal eingespannten Röhrchen gemessen werden. Nach Westergren wird der Wert nach einer und zwei Stunden ermittelt. Die BKS ist beschleunigt bei Entzündungen, Tumoren, Dys- und Paraproteinämien. Zahlreiche Fehlermöglichkeiten können auftreten wie Pipettierfehler, Temperatureinflüsse und schräges Einspannen der Röhrchen. Die BKS kommt im Wesentlichen zustande durch Absorption eines klebrigen Proteinüberzugs auf den Erythrozyten. Bei unkompliziertem Pertussis-Verlauf ist nach BUCHS (26), SIMON (156) und SCHMIDT (148) mit keiner Erhöhung der Blutkörperchensenkungsgeschwindigkeit zu rechnen. Auch BAER (5) fand in ihrer Dissertation Mittelwerte von < 9 mm n. W. nach 1 Stunde. KÄMMERER (92) fand bei 55 % aller Kinder nach 1 Stunde Normwerte für die Blutkörperchensenkung (bis 10 mm n. W.). Eine stark beschleunigte BSG fand er - wie auch Baer - vorwiegend bei Bordetella pertussisPneumonien oder bei einer Zweitinfektion (wie Otitis media). • Unsere Untersuchungen bezüglich der Blutkörperchensenkungsgeschwindigkeit (BSG) beschränkten sich auf Untersuchungen in einer kinderärztlichen Praxis in Köln. • In unserer Studie A fanden wir in 50,7 % Normwerte (bis 10 mm n. W.) für das untersuchte Patientenkollektiv mit der Diagnose Pertussis-Syndrom. Für die Kinder mit der Diagnose Pertussis fanden wir in 54,4 % Normwerte. • In Studie B zeigten sich für das Patientenkollektiv mit pertussiformem Husten in 57,1 % Normwerte für die BSG, für die Kinder mit der Diagnose Pertussis in 71,4 %. Diese Ergebnisse entsprechen durchaus den Untersuchungsergebnissen der vorher genannten Autoren. FINGER und WIRSING VON KÖNIG (53) zeigten in einer Studie, in der sie das Patientenkollektiv in vier Altersgruppen aufteilten, dass sich die BSG mit Mittelwerten zwischen 12 und 15 mm n. W. in allen vier Altersgruppen nicht signifikant unterschied von einem gesunden Patientenkollektiv. 319 Unterteilt man unsere Patientenkollektive in Altersgruppen 0 - 6 Monate, 6 - 12 Monate, 1 - 6 Jahre und > 6 Jahre kommen auch wir zu dem Ergebnis, dass die BSG in mehr als der Hälfte der Fälle durch alle Altersgruppen bei unkompliziertem Pertussisverlauf oder bei unkompliziertem PertussisSyndrom entweder normal oder minimal erhöht ist. Eine beschleunigte BSG fanden wir vorwiegend bei Kindern mit Zweitinfektionen unterschiedlichster Erreger. Fazit: Für die Diagnosefindung der Pertussis ist die BSG nicht geeignet. Eine beschleunigte BSG könnte im Rahmen der Diagnostik einen Hinweis auf eine zusätzliche Infektion bakterieller Art geben. 320 11.8. Bakteriologischer und serologischer Befund 11.8.1. Diskussion zum Thema Pertussis Erreger der Pertussis ist ein kleines, unbewegliches kokkoides gram-negatives Stäbchen, das man im mikroskopischen Präparat einzeln oder in Paaren gelagert sehen kann und Bordetella pertussis nennt. Zu seinem Nachweis stehen verschiedene Methoden zur Verfügung(149). • Die Kultur ist mit ihrer hohen Spezifität, der Möglichkeit der Resistenztestung und dem niedrigen Preis vor allem als Diagnostikum für die Frühphase geeignet. Dem gegenüber steht die geringe Sensitivität, zu 50 % bei Ungeimpften, noch geringer bei Geimpften und sehr gering bei Erwachsenen. • Die PCR besticht durch ihre hohe Sensitivität. Der Preis verhindert eine breite Anwendung, es kommen falsch positive Ergebnisse vor. • Der Vorteil von serologischen Untersuchungen ist der mögliche Nachweis bei Kindern und Erwachsenen auch wenn der Krankheitsbeginn schon länger zurückliegt, ein Erregernachweis also nicht mehr möglich ist. Ein Nachteil ist, dass bei Kindern 2 Blutentnahmen nötig sind. Kommerzielle ELISA-Kits sind schlecht standardisiert und von unterschiedlicher Qualität. Ferner erlaubt die Serologie keine Frühdiagnose. • Die IFT ist bei unzureichender Spezifität und Sensitivität mittlerweile obsolet. Bei der Anzucht der Erreger ist der Zeitpunkt der Entnahme des Naso-Pharyngealabstriches entscheidend. Die Entnahme im Stadium catarrhale verspricht den meisten Erfolg, da Keuchhustenbakterien im Stadium convulsivum nur noch kurze Zeit nachweisbar sind. Die Erregeranzucht ist von zwei Voraussetzungen abhängig. Erstens von der Auswahl des Mediums und zweitens von den Transportbedingungen zum Beispiel der Temperatur (13, 79). Durch die PCR ist es zu einer Verbesserung der Diagnostik im Bereich der Pertussis gekommen. Eine Literaturquelle von 1998 (165) beschreibt die Auswertung des ersten multizentrischen Ringversuches in Deutschland und der Schweiz. Auch hier wird der kulturelle Erregernachweis immer noch als Goldstandard bewertet. Wegen seiner geringen Sensitivität und der langen 321 Bearbeitungsdauer hat er jedoch bei Kinderärzten aus den oben beschriebenen Gründen wenig Akzeptanz. Das Untersuchungsmaterial für die PCR kann nativ mit der Post verschickt werden. Spezielle Gewinnungs- oder Transportvoraussetzungen sind nicht einzuhalten. Im Vergleich zur Kultur war der Nachweis von Pertussis-DNA mit der PCR noch bei Keimzahlen von 50 - 100 koloniebildenden Einheiten/Tupfer in 93 % der Abstriche möglich, die Kultur dagegen erst ab Keimzahlen von > 1.000 koloniebildenden Einheiten/Tupfer positiv(165). Studie A: In 171 Fällen (49 %) der pertussiform hustenden Kinder wurde die Diagnose Pertussis gestellt. Patienten, bei denen die Diagnose Pertussis durch mehrere Verfahren gesichert wurde, beinhalten die Studien nicht. • In 125 Fällen (36%) wurde die Diagnose serologisch gestellt, • in 10 Fällen (3%) durch den Immunfluoreszenztest, • in 15 Fällen (4 %) durch den typischen hämatologischen Befund, • in 20 Fällen (6 %) durch die Infektion bei Geschwistern größtenteils mit gesicherter Pertussis, • der Nachweis von Bordetella parapertussis konnte in 1 Fall (0,3 %) geführt werden. Für diesen Teil der Diskussion nicht mitberücksichtigt werden hier die 14 Fälle in denen eine Pertussis mit begleitender Infektion oder Kolonisation durch einen anderen Erreger vorliegt, aus dem Grund weil eine Vergleichbarkeit mit anderen Studien nicht gegeben sein würde. Studie B: In 42 Fällen (42,9%)der Kinder mit pertussiformem Husten wurde die Diagnose Pertussis gestellt. • In 34 Fällen (34,7 %) wurde die Diagnose mittels Immunfluoreszenz IFT gestellt, • in 6 Fällen (6,1 %) durch PCR, bei einem Kind war die IFT und PCR in einem Abstrich positiv. • in 2 Fällen (2,0 %) ohne serologischen oder bakteriologischen Nachweis. Der Nachweis erfolgte hier durch den typisch hämatologischen Befund. 322 Für diesen Teil der Diskussion nicht mitberücksichtigt wurden die 8 Fälle (8,2 %), in denen eine Pertussis mit begleitender Infektion oder Kolonisation durch einen anderen Erreger vorliegt, aus bereits oben genanntem Grund. Studie C In 24 Fällen (58,5 %) der Kinder mit pertussiformem Husten wurde die Diagnose Pertussis gestellt, • In 6 Fällen (15%) wurde die Diagnose durch IFT gestellt, • in 4 Fällen (10%) durch den kulturellen Nachweis, • in 3 Fällen (7%) wurde die Diagnose serologisch gesichert, • in 9 Fällen ( 22%) ohne serologischen oder bakteriologischen Nachweis. Der Nachweis erfolgte hier durch den typisch hämatologischen Befund, • in 2 Fällen ( 5%) durch die Infektion beim Geschwisterkind. Für diesen Teil der Diskussion nicht mitberücksichtigt wurden die 2 Fälle in denen eine Pertussis mit begleitender Infektion oder Kolonisation durch einen anderen Erreger vorliegt, aus bereits oben genanntem Grund. FINGER, WIRSING VON KÖNIG, TACKEN und WASSILAK (52) führten in 45 % von 1.260 Patienten mit den klinischen Zeichen der Pertussis den bakteriologischen Bordetellen-Nachweis, in 4 % den Nachweis von B. parapertussis. Der serologische Pertussis-Nachweis (ELISA) wurde in 73 % geführt. BIBER UND ENDERS (13) untersuchten in den Jahren 1985 - 1987 1.131 Nasenabstriche auf Bordetella pertussis und Bordetella parapertussis. Bei 91 Abstrichen konnte Bordetella pertussis, bei 8 Abstrichen Bordetella parapertussis isoliert werden. Das entspricht einer Isolierungsrate von 8,7 %. In dieser Studie geht es um einen Pertussis-Verdacht und die anschließende Labordiagose. Über die Klinik, die zum Pertussis-Verdacht geführt hat, ist hier nichts dokumentiert. VANTHAYA (171) führte in 43 % von 80 Patienten mit der Diagnose Pertussis, von denen ein Nasen-Rachen-Abstrich entnommen wurde, einen positiven kulturellen Nachweis von B. pertussis. 323 ROBINSON (144) isolierte in seiner Studie bei 72 Kindern von 127 in 57 % B. pertussis. ISLUR (85) führte in seinen Studien mit 201 Kindern, die an einer Pertussis erkrankt waren, in 175 Fällen (87 %) einen positiven kulturellen Nachweis, in 26 Fällen einen negativen kulturellen Nachweis. FINGER und WIRSING VON KÖNIG (53) werteten 4.597 Proben aus, die zwischen 1987 und 1990 von Kinderärzten aus Krefeld eingesendet wurden, und bei denen die Diagnose Pertussis gestellt wurde. Bei 18,4 % der untersuchten Nasopharyngealabstriche ließen sich Bordetellen nachweisen. Vergleicht man die von uns ausgewerteten Daten mit den Ergebnissen der aufgeführten Studien, so findet man, wenn man die serologischen Befunde betrachtet, wenige vergleichbare Studien. Positive Serologien befinden sich bei uns in Studie A in 125 von 171 Fällen mit der Diagnose Pertussis. Es konnte kein kultureller Nachweis bei 51 durchgeführten Rachenabstrichen geführt werden. In den wenigen literarischen Vergleichsquellen gelang der serologische und auch der bakteriologische Nachweis häufiger. Dies mag zu einem großen Teil am Studiensetting liegen. Die Untersuchungen wurden in labormedizinischen Einrichtungen durchgeführt und nicht in kinderärztlichen Praxen. Bei FINGER, WIRSING VON KÖNIG, TACKEN und WASSILAK (52) liegt die Zahl der positiven Serologien bei 73 %. Betrachtet man die positiven Ergebnisse mittels PCR zum Bordetellen-Nachweis aus Studie B, so sind 6 Proben PCR-positiv. Leider fehlen zu diesen Ergebnissen vergleichbare Studien, da sich dieses Untersuchungsverfahren erst schrittweise in den kinderärztlichen Praxen etabliert und der Preis eine breitere Anwendung verhindert. Hier ist wohl die hohe Sensitivität der Methode der ausschlaggebende Grund, in der auch der Nachteil liegt, da es so vermehrt zu falsch positiven Ergebnissen kommt. Die Ergebnisse aus Studie B mit positiven Kulturergebnissen in 3,4 % könnten, wie auch die Ergebnisse von BIBER und ENDERS (13), dadurch bedingt sein, dass die Transportzeit überschritten wurde. An dieser Stelle soll auf die eingangs geschilderten Probleme der Erregeranzüchtung verwiesen werden. Ferner könnte der Entnahmezeitpunkt in vielen Fällen ungünstig gewesen sein, da die Treffsicherheit im Stadium catharrhale oder im frühen Stadium convulsivum am größten ist. Die Ergebnisse aus Studie C, hier gelang in 27 % der kulturelle Bordetellen-Nachweis, liegen in der Streubreite der Ergebnisse von FINGER und WIRSING VON KÖNIG (53). 324 Autor(en) Patientenzahl Finger, H. et al. (52) 1260 Nachweis von Bordetella pertussis 45% Kommentar zur Diagnose Biber,M., Enders, G. (13) 1131 8,7% Diagnose beruht auf klinischen Kriterien Verdachtsdiagnose Vanthaya, N. et al.(171) 80 43% Gesicherte Diagnose Robinson, J. (144) 127 57% Islur, J. (85) 201 87% Diagnose beruht auf klinischen und laborchemischen Kriterien Gesicherte Diagnose Wirsing von König, C.H, 4597 18,4% Diagnose beruht auf Angaben Finger, H. (53) der behandelnden Kinderärzte Tab. 51: Verlässlichkeit der bakteriologischen Keuchhustendiagnose. Zusammenstellung der Literaturangaben. 325 11.8.2. Bordetella pertussis in Koinfektion mit anderen Errgern Bei der ursächlichen Klärung eines pertussiformen Hustens im Säuglings- und Kleinkindalters stößt der Untersucher auf Bordetellen oder auch auf anderere Erreger. Beim Nachweis von Bordetellen wird das Krankheitsbild als Pertussis oder Parapertussis bezeichnet. Für die Verursachung durch andere Erreger wurde von uns die Bezeichnung Pertussis-Syndrom gewählt. Bei diesen anderen Erregern kann es sich um typische oder atypische bakterielle Keime oder um Viren handeln. Typische bakterielle Keime bei Atemwegsinfektionen sind Hämophilus influenzae, Streptococcus pneumoniae und Moraxella catharralis, als atypische Erreger werden Mycoplasma pneumoniae, Chlamydia pneumoniae und Ureaplasma urealyticum benannt. Die Gruppe der Viren umfasst das Respiratory Syncytial Virus, die Influenza- und Parainfluenzaviren und die Adenoviren. Alle genannten Erreger werden in der Mehrzahl der Patienten als alleinige Verursacher einer Pertussis oder eines Pertussissyndroms angetroffen. Bei einer Minderheit der Fälle lassen sich jedoch zwei, gelegentlich sogar drei verschiedene Erreger als potentielle Verursacher des bestehenden Hustensyndroms nachweisen. Der Nachweis eines oder mehrerer Erreger kann dabei auf kulturellem oder serologischem Wege oder durch Antigenbestimmung (PCR) erfolgen. Beim Nachweis anderer Erreger durch Nasenrachenabstriche mit Hilfe einer Bakterienkultur bleibt die Frage offen, ob der gefundene Keim die Schleimhaut des Nasenrachenraumes nur besiedelt oder im vorliegenden Fall die Rolle des Krankheitsverursachers innehat. Bei allen Patienten mit einer deutlichen Veränderung der Entzündungsparameter im peripheren Blut- Granulozytose > 10.000/µl, CRP > 40 mg/l – erhöht sich die Wahrscheinlichkeit, dass der gefundene Keim der Krankheitserreger ist. Zu einer hochgradigen Wahrscheinlichkeit verdichtet sich die ursächliche Bedeutung jedes nachgewiesenen Erregers durch serologische Untersuchungen. Beim Nachweis einer bestimmten Titerhöhe oder eines bestimmten Titeranstieges darf man davon ausgehen, dass die immunologische Auseinandersetzung mit diesem Erreger Ausdruck seiner kausalen Rolle ist. Dieser Weg der Untersuchung wird bei einem Teil der oben genannten Erreger und bei Viren beschritten. 326 In unseren Studien A und B konnten bei insgesamt 21 Patienten neben Bordetella pertussis ein oder zwei weitere Erreger gefunden werden (Tabellen 12 und 23). Bei diesen Erregern handelt es sich um Hämophilus influenzae, Streptococcus pneumoniae, Moraxella catharralis, Mycoplasma pneumoniae, Chlamydia pneumoniae, Ureaplasma urealyticum, Respiratory Syncytial Virus, Influenza- und Parainfluenzaviren und Adenoviren. Um die Relevanz der zusätzlich gefundenen Erreger zu prüfen, stellten wir die Entzündungsparameter dieser Patienten tabellarisch zusammen. Wie aus den Tabellen 52 und 53 ersichtlich, findet sich bei der Hälfte der Patienten, bei denen dieser Parameter geprüft wurde, eine leichte bis mäßige Beschleunigung der Blutsenkungsgeschwindigkeit. Dieser Befund gibt jedoch nur den Hinweis auf einen Entzündungsprozess, ohne seine Verursacher zu klassifizieren. Auch die Untersuchung der üblichen hämatologischen Kriterien war nicht hilfreich. In keinem der aufgelisteten Fälle gab die Zahl der Granulozyten einen Hinweis auf den gefundenen Keim als Krankheitsverursacher. Die Frage einer Koinfektion mit den gefundenen Erregern bleibt somit unbeantwortet. Die Frage der möglichen Koinfektion einer Pertussis mit den in Tabellen 52-56 aufgelisteten Erregern hat bisher keinen literarischen Niederschlag gefunden. Zumindest ließen sich bei einer Medline-Recherche, die einen Zeitraum von 10 Jahren umfasste, keine Publikationen zu diesem Thema finden. Diskutiert wird dagegen die Koinzidenz von Infektionen durch Bordetella pertussis und Viren sowie eine Koinfektion von Bordetella pertussis und Mycoplasma oder Chlamydia pneumoniae. Die nachfolgenden Ausführungen beruhen ebenfalls auf einer Medline-Recherche, die den Zeitraum von 1998-2007 erfasst. JACKSON und Mitarbeiter (86) untersuchten die Ursachen von Atemwegsinfekten bei Universitätsstudenten. Ihre Probanden waren 319 Patienten, die länger als 5 Tage husteten. Bei 47 von ihnen war die Ursache des Hustens eine Infektion mit Bordetella pertussis. Bei mehr als einem Drittel dieser Kranken (17 von 47) gab es serologische oder kulturelle Hinweise auf eine zusätzliche Infektion mit einem der folgenden Erreger: Influenza B-Viren (5), Adenoviren (4), Influenza AViren (3), Chlamydia pneumoniae (3), Mycoplasma pneumoniae (2). 327 CROWCROFT und Mitautoren (36) berichten über 142 Säuglinge unter 5 Monaten und Kinder jünger als 15 Jahre, die wegen respiratorischer Insuffizienz, Apnoe und/oder Bradykardie, „akuten lebensbedrohlichen Episoden“ und Infektionen der unteren Atemwege auf pädiatrischen Intensivpflege- oder Kinderstationen in London behandelt wurden. Bei 11 von ihnen fand sich eine Koinfektion durch Bordetella pertussis und RS- Viren. 33 Kinder von ihnen hatten eine Pertussis. Auch VERSTEEGH et al. (172) gingen bei 135 Kindern, die 1-6 Wochen lang husteten, der Frage einer simultanen Infektion durch mehrere Erreger nach. Sie kombinierten dabei serologische Untersuchungen mit Abstrichen, die durch Kultur und PCR untersucht wurden. Ein Erregernachweis gelang ihnen bei 91 von 135, somit bei zwei Dritteln (67%) ihrer Patienten. Ein infektiöses Agens fand sich bei 49 (36%) Patienten, zwei Erreger bei 35 (26%) Patienten und mehr als zwei Erreger bei 7 (5%) Patienten. Am häufigsten fand sich eine Mischinfektion durch Bordetella pertussis und Rhinoviren bei 14 Patienten (10%). Bei 2 Kindern fand sich eine Mischinfektion aus Bordetella pertussis und Adenoviren (1%), wovon ein Patient eine zusätzliche Infektion mit Häemophilus infuenzae aufweisen konnte. Bei jeweils einem weiteren Patienten fand sich eine Mischinfektion aus Bordetella pertussis und RS-Viren (0,7%), bzw. Enteroviren(0,7%). SIBERRY und Mitarbeiter (155) untersuchten die Frage, wie häufig bei Kindern, die während der RSV- Saison wegen Atemwegsinfektionen stationär aufgenommen wurden, mittels PCR in einer nicht epidemischen Situation Bordetella pertussis gefunden werden konnte. Ihre Ausbeute betrug nur 0,6% oder 1 von 166 Kindern. Eine ähnliche Untersuchung mit allerdings höherer Ausbeute wird von KORPPI und HILTUNEN (101) berichtet. Diese Autoren untersuchten während einer RSV- Epidemie 117 Säuglinge unter 6 Monaten auf die RSV- Ätiologie ihrer Atemwegssymptome. Als zusätzliche Maßnahme wurden 88 Kinder, in deren Vorgeschichte Husten als Symptom angegeben wurde, einer PCR auf Bordetellen unterzogen. Als Ergebnis fand sich eine RSV-Infektion bei 91 Säuglingen und eine Pertussis bei 9 Säulingen. Bei 7 Kindern lag eine Koinfektion von RS-Viren und Bordetella pertussis vor. In einer weiteren Publikation gehen VERSTEEGH und seine Koautoren (173) von der Tatsache aus, dass bei Patienten mit pertussiformem Husten der Untersucher mit dem Nachweis von Bordetella pertussis zufrieden ist und nicht nach weiteren Erregern forscht. Sie hingegen suchten 328 und fanden bei mehr als einem Viertel (N=23) von 82 Patienten mit gesicherter Pertussis serologische Hinweise auf eine (N=21) oder zwei(N=2) weitere Infektionen. Diese zusätzlichen Infektionen betrafen Parainfluenzaviren (N=6), RSV-Viren (N=6), Mycoplasma pneumoniae (N=5), Adenoviren (N=4), Influenza A-Viren (N=3), Influenza B- Viren (N=1). FallNr. Keim(e) Leukozyten /µl Granulozyten /µl Lymphozyten CRP /µl mg/l BKS mm n. 1Std. 5 Studie A 13 Moraxella catarrhalis 47 Hämophilus influenzae 60 102 119 5000 2400 2600 Staphylococcus aureus 14600 3942 10658 2,6 Streptococcus pneumoniae -BB 4 Tage vor Abstrich -BB 8 Tage nach Abstrich Hämophilus influenzae und 11600 15300 14300 4175 7038 9581 7424 8262 4719 16,3 24 Streptococcus pneumoniae 151 Streptokokken Gruppe A 11000 8 183 Mycoplasma pneumoniae 9600 5664 3936 8 228 247 Hämophilus influenzae -BB 5 Tage vor Abstrich -BB 7 Tage nach Abstrich Streptokokken Gruppe A 12500 11600 6600 6500 7727 3102 6000 3873 3498 16 9 12 256 Moraxella catarrhalis 5000 3150 1850 272 Streptococcus pneumoniae 11300 6780 4520 286 Hämophilus influenzae und 9400 4418 4982 10100 6900 5050 3795 5050 3105 40 20 2392 2808 3 14 Streptococcus pneumoniae 295 Moraxella catarrhalis und Streptococcus pneumoniae 296 318 Moraxella catarrhalis -BB 8 Tage vor Abstrich RS- Viren 338 Streptococcus pneumoniae 5200 und Staphylococcus aureus Tab.52: Studie A: Begleitende Kontamination/Infektion bei Pertussis. Zusammenstellung von Erregern und Entzündungsparametern. 329 FallNr. Keim(e) Leukozyten /µl Granulozyten /µl Lymphozyten CRP /µl mg/l BKS mm n. 1Std. 4700 Studie B 2820 1880 5500 3465 2035 24 -BB 21 Tage nach Abstrich 7100 3834 3266 35 Hämophilus influenzae und 8100 3888 4212 4 34 Moraxella catarrhalis 35 Hämophilus influenzae und Streptococcus pneumoniae 38 Streptococcus pneumoniae 40 Streptococcus pneumoniae 6400 2624 3776 14 76 Moraxella catarrhalis 8300 3735 4565 8 82 Moraxella catarrhalis 11200 5264 5936 84 Streptokokken Gruppe A 6468 3332 94 -BB am Tage des 9800 Streptokokkennachweises, jedoch 14 Tage vor pos. IFT auf B. pertussis Streptokokken Gruppe A -BB 16 Tage nach 7900 3634 4266 Streptokokkennachweis Tab.53: Studie B: Begleitende Kontamination/Infektion bei Pertussis. Zusammenstellung von Erregern und Entzündungsparametern. 2,8 10 5 330 Studie A Fallzahl 12 13 21 27 28 35 36 47 49 66 74 92 97 102 107 119 122 127 151 158 173 192 228 247 256 272 286 295 296 338 30 Patienten Nasen-Rachenabstrich Kulturergebnis Kein Nachweis Moraxella catarrhalis B. pertussis neg. Kein Nachweis Kein Nachweis Kein Nachweis Kein Nachweis Hämophilus influenzae. Kein Nachweis Kein Nachweis Kein Nachweis Kein Nachweis Kein Nachweis Streptococcus pneumoniae Kein Nachweis B. pertussis: neg Hämophilus influenzae Kein Nachweis Kein Nachweis Streptococcus viridans B. pertussis: neg. Kein Nachweis Kein Nachweis Hämophilus influenzae Streptococcus viridans Moraxella catarrhalis Streptococcus pneumon Streptococcus pneumon Hämophilus influenzae Moraxella catarrhalis Streptococcus pneumon: pos * Moraxella catarrhalis Streptococcus pneumon Staphycococcus aureus Erregernachweis bei 13 Patienten Nasen-Rachenabstrich IFT + + + + + + + + + - - Serologischer Befund + + + + + + + + + + + + + + + + + + + + + + + + IFT +: 11 IFT -: 5 22 Tab.54: Nasen-Rachen-Abstriche bei Patienten mit gesicherter Pertussis aus Studie A *: Pertussis-Infektion durch den Bruder 331 Studie B Fallzahl Nasen-Rachenabstrich Kulturergebnis 1 2 4 6 7 19 Nasen-Rachenabstrich IFT + + + + + + 21 B. pertussis: neg + 29 30 31 32 . + + 34 35 Moraxella catarrhalis: pos Hämophilus influenzae. pos. Streptococcus pneumoniae: pos 36 37 38 39 40 + + + + + + + Streptococcus pneumoniae: pos + + + + + + + + + + + + + + + Moraxella catarrhalis: pos Moraxella catarrhalis: pos Streptococcus viridans: pos Streptococcus viridans: pos 95 98 49 Patienten + + Hämophilus influenzae. pos. Streptococcus pneumoniae: pos 48 50 54 59 60 63 64 66 67 69 70 71 72 74 75 76 77 78 81 82 83 84 85 88 89 90 91 93 94 Nasen-Rachenabstrich PCR + + + + + + + + + + + + + + + + Erregernachweis bei 9 Patienten 39 - + Positiv : 11 Negativ : 1 Tab.55: Nasen-Rachen-Abstriche bei Patienten mit Pertussis aus Studie B; keine serolog. Befunde erhoben. 332 Autoren Jackson 2000 Crowcroft 2003 Versteegh 2005 Versteegh 2005 Siberry 2006 et Grundkrankheit al. Pertussis NS et al. Pertussis FG et al. Pertussis FG et al. Pertussis LA GK et al. Atemwegsinfektionen während der RSVSaison Hiltunen J RSV- Infektion N Koinfektion 47 Influenza B-Virus Adenovirus Influenza A-Virus C. pneumoniae M. pneumoniae 33 RS- Virus Häufigkeit 5 4 3 3 2 11 23 Rhinovirus * 82 Parainfluenzavirus RS-Virus M. pneumoniae Adenovirus Influenza A-Virus Influenza B-Virus 166 Bordetella pertussis Korppi M, 91 Bordetella pertussis 2007 Tab.56: Koinfektion bei Atemwegserkrankungen durch Bordetella pertussis und RS- Viren. * Adenoviren: 2; RS-Viren: 1; Enteroviren: 1 14 6 6 5 4 3 1 1 7 333 11.8.3. Diskussion zum Thema Pertussis-Syndrom durch bakterielle Erreger Definition des Pertussis-Syndroms Als Pertussissyndrom bezeichnet man den Krankheitskomplex der Atemwegsinfektionen, die die Klinik der Pertussis aufweisen, ohne eine Pertussis zu sein. Dem zur Folge fehlt ein serologischer und/oder bakteriologischer Nachweis der Pertussis, ein Nachweis durch typische Hämatologie oder ein Nachweis durch die Ansteckung bei einer an Pertussis erkrankten Kontaktperson. Unter diese Definition des Pertussis-Syndroms, fallen Kinder mit dem Symptom des pertussiformen Hustens. Als pertussiform bezeichnet man Husten dann, wenn er anfallsartig, stakkatoartig auftritt, mit einem juchzenden Inspirium einhergeht und mit anschließendem Erbrechen enden kann. Das Pertussis-Syndrom wird hervorgerufen durch eine Infektion mit einem der folgenden Erreger: Respiratory-Syncytial-Virus, Adenovirus, Influenzavirus, Parainfluenzavirus, Hämophilus influenzae, Chlamydia, Mykoplasma, Ureaplasma, Streptococcus, insbesondere Streptococcus pneumoniae, Staphylococcus aureus, Moraxella catharrhalis. Diskussion der eigenen Ergebnisse: In dieser Arbeit berichten wir, verteilt auf drei Studien, über insgesamt 487 Kinder, die wegen pertussiformen Hustens eine kinderärztliche Praxis in Köln aufsuchten oder im Kinderkrankenhaus der Stadt Köln stationär behandelt wurden. Bei 262 von ihnen wurde als Ursache für diesen Hustentyp eine Pertussis festgestellt. Die übrigen 225 Patienten wurden mit der Diagnose eines Pertussissyndroms belegt. Ein Nasen-Rachenabstrich gehörte bei 178 dieser 487 Patienten zum diagnostischen Repertoire. Bei 63 von 225 Kindern (64 Abstriche) mit der abschließenden Diagnose eines Pertussissyndroms wurde eine Keimbesiedlung im Nasen-Rachenabstrich festgestellt (Tab 57). Ein Keim in Monokultur konnte in 47 Fällen angezüchtet werden (Tab. 61-63). Dominierender Keim war Moraxella catharrhalis gefolgt von Hämophilus influenzae, während Staphylokokken und Streptokokken der Gruppe A selten angetroffen wurden. Pneumokokken, 334 Keim Haemophilus influenzae Moraxella catarrhalis Streptococcus pneumoniae Staphylococcus aureus A-Streptokokken Studie A Monokultur Mischkultur 7 2 6 3 3 2 Studie B Monokultur Mischkultur 10 8 19 10 0 9 1 1 0 0 0 0 1 1 Zahl der Abstriche 21 43 Tab.57.Erregerspektrum des Pertussis-Syndroms im Nasenrachenabstrich von 63 Probanden (Anzahl der Abstriche 64). Bei der Auswahl des Nährbodens und der Fragestellung wurde Bordetella pertussis nicht berücksichtigt. Aus 17 Abstrichen konnten mindestens 2 Keime in Mischkultur gezüchtet werden (Tab.57). Dominierende Keime mit wenig unterschiedlicher Häufigkeit waren hier Moraxella catarrhalis (N=13), Pneumokokken (N=11) und Hämophilus influenzae (N=10). Seltene Keime als Bestandteil von Mischkulturen waren wiederum Streptokokken der Gruppe A und Staphylokokken. Bei der Bewertung dieser Keimbesiedlung müssen folgende Fragen diskutiert werden: 1. Wie häufig findet sich im Nasen-Rachen-Abstrich eine Keimbesiedlung bei scheinbar gesunden, das heißt nicht hustenden Säuglingen oder Kleinkindern? 2. Ist die Inzidenz einer bakteriellen Besiedlung in dem hier untersuchten Klientel höher als in der gesunden Population gleicher Altersverteilung? 3. Unter welchen Bedingungen darf zwischen dem Symptom „pertussiformer Husten“ und dem im Nasen-Rachen-Abstrich nachgewiesenen Keim eine kausale Beziehung hergestellt werden? 4. Gibt es Literaturmitteilungen, Fragenkomplexes liefern? die Argumente für die Beantwortung dieses 335 FallNr. Keim(e) Leukozyten /µl Granulozyten /µl Lymphozyten CRP /µl mg/l BKS mm n. 1Std. Studie A 2 3 Hämophilus influenzae 8600 6364 2236 Staphylococcus aureus 7100 1775 5325 -BB und BKS 33 Tage vor Abstrich 7 Hämophilus influenzae 12400 6076 6324 Moraxella catarrhalis Streptococcus pneumoniae 11 Streptococcus pneumoniae 22 Moraxella catarrhalis 7300 1679 5621 -Abstrich 50 Tage nach Blutbild u. CRP 26 Hämophilus influenzae 7500 4500 3000 29 Moraxella catarrhalis 8200 3104 6596 32 Hämophilus influenzae 7500 4500 3000 33 Moraxella catarrhalis 9000 4680 4320 -Abstrich 9 Tage nach BKS u. Blutbild 48 Moraxella catarrhalis 70 Hämophilus influenzae 79 Hämophilus influenzae 5500 1375 4125 -Blutbild 10 Tage nach Abstrich 84 Hämophilus influenzae 123 Streptococcus pneumoniae Moraxella catarrhalis 142 Streptococcus pneumoniae 238 Moraxella catarrhalis 9200 3036 6164 243 Moraxella catarrhalis 253 Hämophilus influenzae 1190 6545 5355 -Abstrich 24 Tage nach Blutbild 254 A- Streptokokken 6100 2318 3782 -Blutbild 15 Tage nach Abstrich 281 Moraxella catarrhalis 6400 3520 2880 Hämophilus influenzae 321 Streptococcus pneumoniae 7200 4392 2808 Tab.58: Bakteriologische Befunde und Entzündungsparameter bei 21 Patienten mit Pertussissyndrom 10,4 10 2,4 41 2,5 10 10 19 2,5 14 5 336 Studie B 3 5 8 9 10 12 13 14 14 16 20 22 23 24 25 26 27 28 33 41 42 43 44 45 46 Hämophilus influenzae Moraxella catarrhalis Staphylococcus aureus Moraxella catarrhalis Moraxella catarrhalis -Abstrich 17 Tage nach BB Moraxella catarrhalis Hämophilus influenzae -BB und CRP 10 Tage nach Abstrich Moraxella catarrhalis -Abstrich 11 Tage nach Blutbild und CRP Moraxella catarrhalis Moraxellacatarrhalis Hämophilus influenzae Moraxella catarrhalis Moraxella catarrhalis -BB und BKS 12 Tage nach Abstrich Moraxella catarrhalis -Abstrich 9 Tage nach Blutbild und CRP Moraxella catarrhalis Moraxella catarrhalis -Abstrich 8Tage nach BB und BKS Moraxella catarrhalis Hämophilus influenzae Moraxella catarrhalis Streptococcus pneumoniae Moraxella catarrhalis Moraxella catarrhalis Streptococcus pneumoniae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Streptococcus pneumoniae Hämophilus influenzae Moraxella catarrhalis Moraxella catarrhalis Moraxella catarrhalis 6400 3520 2880 8,6 9700 5044 4656 14000 9100 4900 103,1 9300 4185 5115 12,7 11600 11800 3712 8378 7888 3422 7600 6100 2516 3721 4484 2379 6600 1584 5016 11000 14600 4950 8176 6050 6424 5 8 8500 11300 5780 5537 2720 5763 7 5,1 6700 4556 2144 32,5 6800 8900 4080 4094 2720 4806 2,5 9500 4085 5415 11 6 2,5 80 11 337 47 49 51 52 53 55 56 57 58 61 68 79 80 86 87 92 98 Streptococcus pneumoniae Hämophilus influenzae Moraxella catarrhalis Hämophilus influenzae Moraxella catarrhalis Moraxella catarrhalis Streptococcus pneumoniae Moraxella catarrhalis Moraxella catarrhalis Streptococcus pneumoniae Moraxella catarrhalis Moraxella catarrhalis Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Moraxella catarrhalis Moraxella catarrhalis -BB 1 Monat später Hämophilus influenzae Streptococcus pneumoniae -positive Mykoplasmenserologie Hämophilus influenzae Streptococcus pneumoniae -BB und BKS 20 Tage nach Abstrich Hämophilus influenzae Streptococcus pneumoniae Moraxella catarrhalis Streptococcus pneumoniae -BB und BKS 2 Tage vor Abstrich -BB und CRP 1 Tag vor Abstrich 2,5 12700 5969 6731 15 6100 6100 2257 2867 3843 3233 5 18 11400 6000 4700 6840 3360 2491 4560 2640 2209 20 6 6700 3082 3618 25 7100 3905 3195 4 10200 1632 8568 4 8800 4928 4074 8300 4897 3403 17700 12921 4779 6,1 12,9 35 12,9 Tab.59: Es wurden 42 bakteriologische Befunde und Entzündungsparameter bei 41 Patienten mit Pertussissyndrom erhoben Studie C 28 Hämophilus influenzae 8100 1620 6480 8,7 -CRP 5 Tage nach Abstrich und Blutbild Tab.60: Bakteriologischer Befund und Entzündungsparameter bei 1 Patienten mit Pertussissyndrom 338 Der Nachweis von bestimmten Erregern im Nasenrachenraum pertussiform hustender Kinder wirft die Frage nach ihrer ätiologischen Bedeutung auf. Die Beantwortung dieser Frage lenkt den Blick auf die erhobenen Entzündungsparameter, die tabellarisch den einzelnen Keimen zugeordnet wurden. Dabei ergibt sich das Problem, dass der bakteriologische Nachweis und die Bestimmung der Entzündungsparameter nicht immer am gleichen Tag erfolgten. Intervalle zwischen der Bestimmung der Entzündungsparameter und der Entnahme des Abstriches/Ergebnismitteilung der Bakterienkultur, die größer als 7 Tage betragen, wurden daher in den Tabellen vermerkt. Für Hämophilus influenzae (N=17, Tab.61) ergibt sich dabei nur bei 2 Patienten ( Fall 253 aus Studie A und Fall 58 aus Studie B) eine geringfügige und bei einem weiteren Patienten (Fall 33 aus Studie B) eine deutliche Beschleunigung der Blutsenkung. In einem weiteren Fall (Fall 12 aus Studie B) weist ein CRP- Wert > 100 mg/l allerdings auf eine ätiologische Bedeutung des Keimes hin. Bei Moraxella catarrhalis (N=25, Tab.62) findet sich nur bei einem (Fall 13 aus Studie B) von 25 Patienten eine leichte Erhöhung des CRP`s und bei 3 weiteren (Fall Nr. 16, 51, 80 aus Studie B) eine leichte Beschleunigung der Blutsenkung. Ein ätiologischer Zusammenhang zwischen Keim und Krankheitsbild ist mit diesen Untersuchungen nicht ableitbar. Die deutlich beschleunigte Blutsenkung bei einem (Fall 11 aus Studie A) von 3 Kindern, bei denen Pneumokokken in Monokultur (Tab.63) nachgewiesen wurden, könnte auf eine kausale Beteiligung dieses Keimes hinweisen. Unter den Patienten mit Keimen in Mischkultur (n=17, Tab.64) lässt sich lediglich in Fall Nummer 98 aus Studie B ein ätiologischer Zusammenhang herstellen. Der Anstieg der Leukozytenzahl innerhalb von 3 Tagen lässt hier an eine Verursachung des pertussiformen Hustens durch Moraxella catarrhalis und/oder Pneumokokken denken. 339 Als Fazit dieser Untersuchungen bleibt die Feststellung, dass sich in unserem Krankengut eine kausale Bedeutung der gefundenen Keime beim Pertussissyndrom nur in sehr wenigen Fällen und mit schwacher Beweiskraft glaubhaft machen lässt. FallNr. Keim 2 26 32 70 79 Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae -BB 10 Tage nach Abstrich Hämophilus influenzae Hämophilus influenzae -BB 24 Tage vor Abstrich 84 253 FallNr. Keim 3 12 Hämophilus influenzae Hämophilus influenzae -BB und CRP 10 Tage nach Leukozyten Granulozyten /µl /µl Studie A 8600 6364 Lymphozyten CRP /µl mg/l 7500 4500 3000 5500 1375 4125 11900 6545 5355 14 2236 BKS mm n. 1Std. 10,4 10 Leukozyten Granulozyten /µl /µl Studie B 6400 3520 14000 9100 Lymphozyten CRP /µl mg/l BKS mm n. 1Std. 2880 4900 0 103,1 6700 4556 2144 32,5 6800 4080 2720 11 11400 6000 4700 6840 3360 2491 4560 2640 2209 20 6 Abstrich 33 41 43 49 58 61 68 Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae Hämophilus influenzae FallNr. Keim 80 6,1 Leukozyten Granulozyten Lymphozyten CRP /µl /µl /µl mg/l Studie C 28 Hämophilus influenzae 8100 1620 6480 8,7 Tab.61: Entzündungsparameter bei Kindern mit Pertussissyndrom und Nachweis von Hämophilus influenzae im Rachenabstrich. n=17. BKS mm n. 1Std. 340 FallNr. Keim 22 29 33 Moraxella catarrhalis Moraxella catarrhalis Moraxella catarrhalis Leukozyten Granulozyten /µl /µl Studie A 7300 1679 8200 3104 9000 4680 Lymphozyten CRP /µl mg/l 5621 6596 4320 2,5 9200 6164 2,5 BKS mm n. 1Std. -Abstrich 9 Tage nach BKS und Blutbild 48 238 Moraxella catarrhalis Moraxella catarrhalis 3036 -BB und BKS 14 Tage nach Abstrich 243 Moraxella catarrhalis 8 9 Moraxella catarrhalis Moraxella catarrhalis 9700 -Abstrich 17 Tage nach BKS und Blutbild Moraxella catarrhalis Moraxella catarrhalis 9300 Studie B 10 13 5044 4656 4185 5115 11600 7600 6100 3712 2516 3721 7888 4484 2379 6600 1584 5016 11000 14600 4950 8176 6050 6424 12,7 -Abstrich 11 Tage nach CRP und Blutbild 14 16 20 Moraxella catarrhalis Moraxella catarrhalis Moraxella catarrhalis 11 6 -BB und BKS 12 Tage nach Abstrich 22 Moraxella catarrhalis 2,5 -Abstrich 9 Tage nach CRP und Blutbild 23 24 Moraxella catarrhalis Moraxella catarrhalis 5 8 -Abstrich 8 Tage nach BKS und Blutbild 27 44 45 47 51 53 56 79 80 Moraxella catarrhalis 8500 5780 2720 Moraxella catarrhalis 8900 4094 4806 Moraxella catarrhalis Moraxella catarrhalis Moraxella catarrhalis 12700 5969 6731 Moraxella catarrhalis Moraxella catarrhalis 6100 2257 3843 Moraxella catarrhalis Moraxella catarrhalis 6700 3082 3618 -BB 1 Monat später Tab.62: Entzündungsparameter bei Kindern mit Pertussissyndrom und Nachweis von Moraxella catarrhalis im Rachenabstrich. n=25. 7 2,5 2,5 15 5 25 341 FallNr. Keim Leukozyten Granulozyten /µl /µl Studie A Lymphozyten CRP /µl mg/l 11 Pneumokokken 142 Pneumokokken 321 Pneumokokken 7200 4392 2808 5 Tab.63: Entzündungsparameter bei Kindern mit Pertussissyndrom und Nachweis von Pneumokokken im Rachenabstrich. n=3. BKS mm n. 1Std. 41 342 FallNr. Keim Leukozyten /µl 7 Hämophilus influenzae Moraxella catarrhalis Streptococcus pneumoniae Moraxella catarrhalis Streptococcus pneumoniae Hämophilus influenzae Moraxella catarrhalis 12400 Granulozyten /µl Lymphozyten /µl CRP mg/l BKS mm n. 1Std. Studie A 123 281 6400 3520 2880 Studie B 5 14 25 26 28 42 45 52 55 57 86 87 92 98 Moraxella catarrhalis Staphylococcus aureus Hämophilus influenzae Moraxella catarrhalis Hämophilus influenzae Moraxella catarrhalis Moraxella catarrhalis Streptococcus pneumoniae Moraxella catarrhalis Streptococcus pneumoniae Streptococcus pneumoniae Hämophilus influenzae Moraxella catarrhalis Streptococcus pneumoniae Hämophilus influenzae Moraxella catarrhalis Streptococcus pneumoniae Moraxella catarrhalis Streptococcus pneumoniae Hämophilus influenzae Moraxella catarrhalis Streptococcus pneumoniae Hämophilus influenzae -positive Mykoplasmen-Serologie Streptococcus pneumoniae Hämophilus influenzae -BB undBKS20Tagenach Abstrich Hämophilus influenzae A-Sreptokokken Moraxella catarrhalis Streptococcus pneumoniae -BB und BKS 2 Tage vor Abstrich 11800 8378 3422 11300 5537 5763 9500 4085 5415 6100 2867 3233 18 7100 3905 3195 4 10200 1632 8568 4 8800 4928 4074 3 5,1 35 3403 4897 8300 12,9 4779 12921 17700 Tab. 64: Entzündungszeichen bei Kindern mit Pertussissyndrom und Nachweis von mehreren Keimen im Rachenabstrich. n=17. -BB und CRP 1 Tag nachAbstrich 343 11.8.3.1. Bakteriologische Studien anderer Autoren Auch andere Autoren haben bakteriologische Studien bei hustenden Kindern erstellt. Die meisten Autoren schlossen dabei alle Kinder mit länger dauerndem Husten in ihre Studie ein, einige beschränkten sich auf Patienten mit pertussiformem Husten. Das vorrangige Interesse in diesen Publikationen gilt dabei Moraxella (Branhamella) catharralis. Nach seiner Entdeckung im Jahre 1896 galt Moraxella catharrhalis bis weit in das 20. Jahrhundert hinein als harmloser Kommensale des oberen Respirationstraktes, dem keine pathogenetische Bedeutung zukam. Seit dem letzten Viertel des 20. Jahrhunderts mehren sich jedoch die Stimmen, die ihm darüber hinaus eine verursachende Rolle bei Atemwegsinfektionen zusprechen. 1979 erbrachten BRORSON und Mitarbeiter (24) zunächst den serologischen Nachweis, dass fast ein Viertel (25) von 97 Patienten mit akuter Sinusitis maxillaris in ihrem Serum Komplement bindende Antikörper gegen Branhamella catharrhalis besaßen hingegen nur 1 von 20 gesunden Blutspendern. 1980 islolieren SCHALÉN und Mitarbeiter (147) bei 22 von 40 Erwachsenen mit akuter Laryngitis Branhamella catharrhalis und vermuten in diesem Keim die Krankheitsursache. 16 Jahre später konnten HOL, SCHALÉN und weitere Koautoren (78) ebenfalls bei erwachsenen Patienten mit akuter Laryngitis zeigen, dass die isolierten Moraxella-Stämme in höherem Prozentsatz (57%) gegen Komplement resistent waren als die Stämme, die bei gesunden Moraxellaträgern (16%) gefunden wurden. Nach Meinung der Autoren unterstützt dieser Befund die Theorie, dass Moraxella catharrhalis in der Pathogenese der akuten Laryngitis eine aktive Rolle spielt. BRORSON und MALMVALL (25) publizierten 1981 die Untersuchungsergebnisse von 180 Kindern im Alter von 1-9 Jahren mit persistierendem, länger als 10 Tage dauerndem Husten. Bei zwei Dritteln ihres Kollektivs wurde Branhamella in Mono- oder Mischkultur nachgewiesen (Tab.65). Bei 16 Kindern mit Branhamella in Mischkultur hieß der zusätzliche Keim Bordetella pertussis. 344 Erreger Fallzahl Prozentzahl Bordetella pertussis 22 12,2 % (nur in Mischkultur) Moraxellacatharrhalis 16 8,9 % Bordetella pertussis Moraxella catharrhalis 119 66,1 % (in Mono und Mischkultur) Moraxella catharrhalis 34 18,9 % (in Monokultur) Streptococcus pneumoniae 36 20 % (in Mono und Mischkultur) Hämophilus influenzae 27 15 % (in Mono und Mischkultur) Tab. 65 : Bakteriologische Untersuchung von Brorson und Malmvall bei Kindern mit persistierenden Husten 1982 erhärteten THORNLEY und Mitarbeiter (167) und im nachfolgenden Jahr AITKEN und THORNLEY (1) die pathogenetische Bedeutung von Moraxella catharrhalis dadurch, dass sie bei 10 von 11 Erwachsenen mit Erkrankungen der unteren Atemwege den Keim nicht nur im Sputum, sondern auch im Trachealsekret nachwiesen. Bei 4 dieser 10 Patienten gelang der Nachweis in Reinkultur, bei den restlichen 6 in Mischkulturen. Aus dem simultanen Nachweis des Erregers leiten sie die Zuverlässigkeit eines ausschließlichen Keimnachweises im Sputum ab. DAVIES und MAESEN (38) fanden in den Jahren 1981-1985 Moraxella catharrhalis in 17-23% der Sputumkulturen kranker Patienten. POLLARD und Koautoren (135) berichten 1986 über die bakteriologische Untersuchung von 4180 Sputumproben und endotracheal gewonnenen Aspiraten bei Erwachsenen. In 220 Materialien d.h. in circa jeder zwanzigsten Probe (5,3%) konnte Branhamella catharrhalis nachgewiesen werden. In 124 von 220 Isolaten wurde der Keim in Reinkultur, in den restlichen 96 in Mischkultur angetroffen. Die Autoren ziehen aus ihren Untersuchungen den Schluss, dass Branhamella catharrhalis bei Erwachsenen mit chronischen Lungenerkrankungen zwar ein häufig angetroffenes Bakterium sei, dass seine Rolle als Pathogen damit aber noch nicht festgelegt sei. 345 BOYLE et al. (19) untersuchten in einem Zeitraum zwischen 1985 und 1988 2263 Patienten mit Atemwegsinfektionen. 78% der Untersuchten waren jünger als 10 Jahre. Moraxella catharrhalis konnte in 118 Fällen (5,2% aller Proben) isoliert werden. DEURINGER (41) schreibt in ihrer Dissertation für den Zeitraum von 1981 bis 1987 über die Isolierung von Moraxella catharrhalis bei 85 in der Kinderklinik der Universität Freiburg ambulant oder stationär behandelten Kindern. In 46 % konnte Moraxella catharrhalis in Reinkultur, in 54 % in Mischkultur isoliert werden. In 5 Fällen wurde bei den Mischkulturen Hämophilus influenzae aus dem Naso-Pharynx-Bereich isoliert, in 7 Fällen Pneumokokken. DEURINGER (41) geht in ihrer Dissertation auch auf die klinischen Symptome bei Kindern mit Moraxella catharrhalis Infektionen ein. Hier fanden sich auffallend häufig Husten (pertussiform oder pseudocroupartig) und Übereinstimmungen der Pharyngitis. Charakteristika Dies veranlasste (Altersverteilung, sie neben bemerkenswerten jahreszeitliche Verteilung, Übereinstimmungen in den Laborparametern), denen wir uns nur bedingt anschließen können, zu dem Schluss, dass sowohl Bordetella pertussis als auch Moraxella catharrhalis bei der Diagnosestellung von Erkrankungen mit pertussiformem Husten zu berücksichtigen sind. 1989 berichten GALLES und Mitarbeiter (61) über die bakteriologische Untersuchung von 74 Kindern, die wegen ihres pertussiformen Hustens hospitalisiert wurden. Wie sich herausstellte, litten 29 von ihnen an einem Keuchhusten, 24 hatten eine Infektion durch andere bakterielle Erreger und bei den restlichen 21 Patienten war die Ursache des Hustens ein Virusinfekt. Bei den Patienten mit negativer Kultur für Bordetella pertussis wurden als häufigste bakterielle Erreger Hämophilus influenzae, Streptococcus pneumoniae und Branhamella catharrhalis gefunden. Die Autoren teilen nicht mit, ob in dieser Gruppe eine falsch- negative Kultur für Bordetella durch andere diagnostische Verfahren ausgeschlossen wurde. Sie ziehen die Schlussfolgerung, dass auch andere Bakterien/Viren, unter ihnen Branhamella, als Verursacher des Pertussissyndroms in Frage kommen. RADZUWEIT und KALICH (139) untersuchten von 1989 bis 1990 im ostdeutschen Raum 32 hustende Patienten, darunter 10 Kinder. Aus 22 Materialien konnte Moraxella catharrhalis in 346 Reinkultur isoliert werden; in 17 Fällen in Mischkultur mit Hämophilus influenzae. Darüber hinaus wurden Mischkulturen mit Pneumokokken und Staphylococcus aureus gefunden. HAFIZ et al. (67) berichteten 1993 über 400 bakteriologische Untersuchungen an hustenden Kindern. Bei mehr als einem Fünftel (21,5 %) ihrer Patienten konnten sie Moraxella catharrhalis in Reinkultur oder in Mischkultur mit Pneumokokken, Hämophilus influenzae und ß-hämolysierenden Streptokokken isolieren. 1994 beschäftigte sich eine schwedische Studie, publiziert von GOTTFARB und BRAUNER (62) mit der Therapie und Ätiologie von persistierendem, länger als 10 Tage dauerndem Husten. Alle 52 in die Studie eingeschlossenen Kinder waren vom klinischen Bild her nicht verdächtig auf einen Keuchhusten. Dennoch fand sich ein solcher bei einem knappen Viertel (12 von 52) der Patienten. Dominierender Keim in der Patientengruppe war mit 71% allerdings Moraxella catharrhalis. Im Gegensatz zu diesen Berichten steht die Mitteilung von FERRER und Mitarbeitern (48), die in der Zeit von 1988 bis 1998 1063 Proben von pertussiform hustenden Kindern untersuchten. In ihrer Publikation wird über den Nachweis von Moraxella catharrhalis nicht berichtet. Da es bei der Größe des Kollektivs unwahrscheinlich ist, dass Moraxella catharrhalis in den gewonnen Proben nicht anwesend war, scheint die Schlussfolgerung erlaubt, dass die Autoren ihm weiterhin seine frühere Rolle als nicht pathogener Saprophyt zubilligten. Den heutigen Stand der Dinge fasst SCHOLZ (150) wie folgt zusammen: „Die Epidemiologie von. M. catharrhalis ist noch weitgehend unerforscht. Am häufigsten erkranken Säuglinge und Kleinkinder. Moraxella catharrhalis gehört zur Standortflora des oberen Respirationstraktes des Menschen und wird von hier über Tröpfchen und Sekrete des Respirationstraktes von Mensch zu Mensch übertragen. Die Kolonisationsrate scheint hoch zu sein. Die Dauer des Trägertums und der Kontagiosität sowie die Inkubationszeit sind unbekannt.“ Fazit: Die Besiedlung des menschlichen Respirationstraktes mit Moraxella catharrhalis ist eine unumstößliche Tatsache. Seit etwa 30 Jahren mehren sich die Stimmen und Befunde, die diesem Keim neben seinem Dasein als harmloser Schleimhautbewohner eine pathogenetische Bedeutung bei Atemwegsinfektionen zusprechen. Als Hinweis auf diesen Sachverhalt können der Nachweis 347 von Komplement bindenden Antikörpern im Serum dieser Patienten (24) und die Isolierung von Moraxella catharrhalis aus den unteren Atemwegen (1,167) betrachtet werden. Diese Untersuchungen wurden an Erwachsenen durchgeführt. Für das Kindesalter ist die Datenlage eher dürftig. Über den Nachweis von Moraxella catharrhalis bei hustenden Kindern und Erwachsenen berichten BOYLE et al. (19) sowie RADZUWEIT und KALICH (139). Ausschließlich mit Kindern befassen sich folgende Autoren: BRORSON und MALMVALL (25), DEURINGER (41), GALLES et. al (61), GOTTFARB und BRAUNER (62), HAFIZ et al. (67). Die Dissertation von DEURINGER (41) sagt nichts über die Inzidenz von Moraxella catharrhalis als Krankheitserreger aus, da nur Kinder mit zuvor nachgewiesener Besiedlung beschrieben werden. Die Ergebnisse der anderen Autoren werden noch einmal in der nachfolgenden Tabelle zusammengefasst. 348 Autoren Krankengut Boyle FM et al (19) Atemwegsinfektionen 2263 Nachweis von Moraxella catharrhalis 5,2% Brorson JE, Malmvall BE (25) Ejlertsen T et al. (42) Cough for at least 10 days Upper and lower Respiratory tract Infections Pertussis-like Syndrome Pertussis cough 180 66,1% 1520 68% 905 5,8% 74 12,5 Ferrer A et al. (48) Galles Pacareu C et al (61) Gottfarb P, Brauner A (62) Hafiz S et al. (67) Patientenzahl Cough persisting for 52 71 % more than 10 days Lower respiratory tract 400 22,4 % infection Kaczala M et al. (93) Atemwegsinfekte 3270 14,1% Studie A Pertussissyndrom 21 42,9 % Studie B Pertussissyndrom 43 62,8 % Tab. 66 Nachweis von Moraxella catharrhalis bei hustenden Kindern. Eigene Ergebnisse und Literaturübersicht. Mit der bakteriologischen Situation bei Pertussissyndrom beschäftigt sich nur die Untersuchung von FERRER A. und Mitarbeitern (48). Die Autoren untersuchten 905 Patienten und entnahmen insgesamt 1063 Proben, bei denen es sich überwiegend (919) um Nasenrachenabstriche handelte. Zwei Drittel ihrer Patienten waren jünger als 6 Monate. Ein Erregernachweis gelang ihnen bei 56,9% aller Patienten. Folgende bakterielle Erreger wurden isoliert: Bordetella pertussis in 10,5%, Hämophilus influenzae in 16,9%, Streptococcus pneumoniae in 15,8% der Fälle. Moraxella catharrhalis fand sich in 5,8% der Fälle. Von den anderen Autoren berichten BRORSON und MALMVALL (25) sowie GOTTFARB und BRAUNER (62) für den Nachweis von Moraxella catharrhalis bei hustenden Kindern Zahlen, die größenordnungsmäßig mit der Besiedlungsquote aus unserer Studie B vergleichbar sind. Da es sich bei Moraxella catharrhalis um einen nur fakultativ pathogenen Keim handelt, ist die Frage von Bedeutung, ob dieser Erreger bei Patienten mit Atemwegsinfekten häufiger angetroffen wird als in der gesunden Population. Von den oben zitierten Autoren haben BRORSON und MALMVALL (25) ein Kollektiv von 67 gesunden Kindern untersucht. Sie stellten in dieser Kontrollgruppe eine 349 Besiedlung mit Moraxella catarrhalis bei 28,3 % fest und konstatieren für ihr Patientenkollektiv eine statistische Signifikanz zugunsten einer Krankheitsverursachung durch diesen Keim. Auch EJLERTSEN und Mitarbeiter (42) widmen sich dieser Fragestellung. Sie finden dass 68 % der Kinder mit Infekten der oberen und unteren Atemwege besiedelt sind im Vergleich zu 36 % bei gesunden Kindern (P<0,001). Auch GORDTS und Koautoren (64) prüften diese Frage. Sie untersuchten die bakterielle Besiedlung des mittleren Meatus bei 50 Kindern, die einer Adenotomie oder Adenotonsillektomie unterzogen wurden. Als Kontrollgruppe dienten 50 Kinder, an denen nicht chirurgische Maßnahmen durchgeführt wurden. In bezug auf Moraxella catharrhalis fanden sie in der ersten Gruppe eine Besiedlung von 50% im Vergleich zu 34% in der Kontrollgruppe. Der Unterschied war statistisch nicht signifikant. MARCHISIO und Mitarbeiter (113) untersuchten die jahreszeitliche Variation in der Keimbesiedlung bei 1580 gesunden Kindern im Alter zwischen 1-7 Jahren. Sie fanden im Frühling eine Besiedlung mit Moraxella catharrhalis bei 5,2% und im Herbst bei 4,5%. Schlussfolgerung: Moraxella catharrhalis wurde in mehreren Publikationen bei hustenden Kindern häufiger angetroffen als bei gesunden. Der Keim gilt auch als möglicher Verursacher des PertussisSyndroms, die Beweisführung im Einzelfall ist jedoch sehr schwierig, weil sie weder durch klinische Befunde noch durch die Bestimmung der üblichen Entzündungsparameter unterstützt wird. Durch weitere Untersuchungen müsste geklärt werden, ob bei der Diagnostik des PertussisSyndroms nicht viel zu selten an Moraxella catharrhalis gedacht wird und ob durch besondere mikrobiologische Merkmale die Verursacherrolle des Erregers festgelegt werden kann. Möglicherweise hat seine Virulenz als pathogener Keim in den letzten Jahren zugenommen, vielleicht wurde er aber auch durch eine Fehleinstufung als harmloser Kommensale diagnostisch zu wenig berücksichtigt. Die Bedeutung von Streptococcus pneumoniae als Erreger von Atemwegsinfektionen ist unumstritten. Auch als Verursacher des Pertussis-Syndroms verdient der Keim Beachtung. 350 Streptococcus pneumoniae wurde in unseren Studien in 14 Kulturen angetroffen, davon nur in 3 Fällen in Reinkultur (Tab. 63), in den anderen Kulturen wurde er von Hämophilus influenzae und Moraxella catharrhalis begleitet. In einem dieser 3 Fälle könnte die deutlich beschleunigte BKS für eine kausale Rolle von Streptococcus pneumoniae sprechen, in den anderen Fällen bleibt seine Kausalität anfechtbar. Unumstritten ist die Tatsache, dass Pneumokokken die menschlichen Schleimhäute saprophytär besiedeln können. Dieser Tatbestand war in den letzten Jahren Gegenstand mehrerer Untersuchungen, die in Tab. 67 wiedergegeben sind. Auffallend ist dabei die große Schwankungsbreite der Resultate. Ein Minimum an Besiedlung wurde bei italienischen Kindern gefunden. Im Mittelfeld liegen Kinder und Jugendliche aus den Niederlanden, Kinder aus der Türkei und aus dem indischen Territorium von Pondicherry. Spitzenreiter sind skandinavische und griechische Kinder. Ob bei diesen sehr unterschiedlichen Zahlen geographische, ethnische, hygienische oder soziale Gründe eine Rolle spielen, ob die Pneumokokkenimpfung Einfluss auf diese Zahlen hat, ist unklar. Unsere Nachweisrate für Streptococcus pneumoniae in 14 von 64 Kulturen (21,9 %) liegt im mittleren Bereich der Findungsrate bei gesunden Kindern und Jugendlichen. Mit der Ätiologie des Pertussis-Syndroms durch Streptococcus pneumoniae beschäftigen sich nur wenige Autoren. GALLES PACAREU und Mitarbeiter (61) fanden bei 24 von 74 Patienten mit negativer Bordetellenkultur Haemophilus influenzae, Streptococcus pneumoniae oder Moraxella catarrhalis. FERRER und Mitautoren (48) untersuchten 905 Patienten (76,1 % jünger als 6 Monate) und fanden in ihren Proben, überwiegend Nasenrachenabstriche, bei 15.8 % von ihnen Streptococcus pneumoniae. Aus den angegebenen Zahlen kann keine Verursachung des Pertussis-Syndroms durch Pneumkokken abgeleitet werden. Dominierender Keime in Reinkultur ist in unseren Studien Haemophilus influenzae neben Moraxella catarrhalis. In den Mischkulturen finden sich beide Keime ergänzt durch Streptococcus pneumoniae in etwa gleicher Häufigkeit. In Literaturberichten (1, 19, 25, 38, 65, 135), die sich mit 351 dem Erregerspektrum bei Atemwegsinfektionen befassen, liegt ebenfalls Haemophilus influenzae an erster Stelle gefolgt von Streptococcus pneumoniae und Moraxella catarrhalis. Das duale Verhalten der beiden anderen Keime als harmloser Schleimhautbewohner und als bakterieller Erreger von Atemwegsinfektionen findet sich auch bei Haemophilus influenzae. Seine Prävalenz auf den Schleimhäuten gesunder Kinder hat ein nahezu globales Interesse gefunden (Tab. 67), wobei die Nachweisrate ganz erheblich schwankt mit einem Minimum (5 %) bei taiwanesischen (176) und einem Maximum (53,2 %) bei japanischen Vorschulkindern (115). Mehrere Autoren haben das Erregerspektrum bei hustenden Kindern untersucht. BRORSON und MALMVALL (25) fanden unter 180 Kindern, deren Hustendauer 10 Tage überschritt, in 15 % der Fälle eine Kolonisierung mit Haemophilus influenzae. Dieselbe Quote erreichten sie auch bei 67 gesunden Kontrollkindern. Die Quote von GOTTFARB und BRAUNER (62) bei 52 Kindern mit identischer klinischer Symptomatik betrug 30 %. Von NETO und Mitarbeitern (129) wurde der Keim bei 77,2 % der Kinder angetroffen, die eine Notfallambulanz in Lissabon besuchten. Die Streubreite der Ergebnisse bei den gesunden wie auch bei kranken Kindern erlaubt keine statistische Bearbeitung der Frage, ob in einem bestimmten Kollektiv der Nachweis von Haemophilus influenzae eine ätiologische Bedeutung hat. In unseren STUDIEN A und B wurde Haemophilus influenzae in 27 von 64 Nasenrachenabstrichen angetroffen. Daraus errechnet sich, bezogen auf 63 Patienten ein Prozentsatz von 43 %. Da der Keim mit ähnlicher Häufigkeit auch bei gesunden Kindern die Schleimhäute der Atemwege besiedelt, ist sein alleiniger Nachweis ohne klinische Bedeutung. Bezieht man die Bestimmung der Entzündungsparameter in die Diskussion ein, so ergibt sich für 17 Patienten mit Pertussis-Syndrom, bei denen Haemophilus influenzae in Reinkultur nachgewiesen wurde, folgende Situation: 352 Autoren Patientenzahl Bayraker MR et al. (9) Bogaert D et al (17) 848 3198 Boyle et al (19) 2263 Brorson u. Malmvall (25) 180 67 De Lencastre H et al. (39) Ferrer A et al. (48) Galles Paraceau C et al. (61) Gordts F et al. (64) 586 Gottfarb P und Brauner A (62) Hashida K et al.(73) Jain A et al. (87) 905 74 50 50 ATE-u.TE- Patienten Kontrollgruppe 68 40 60 50 52 Husten>10 Tage 30 20 363 Gesunde Kinder 0-6 Jahre 47,4 --- 2400 Gesunde Schulkinder 5-10 Jahre männliche Probanden weibliche Probanden Stadtkinder Landkinder Atemwegsinfekte Gesunde Schulkinder 5-10 Jahre Gesunde Schulkinder 1-7 Jahre Frühling Herbst Gesunde und kranke Kinder Gesunde Kinder 1 Mon.-5 Jahre Notfallpatienten Kinder bis 12 Jahre Gesunde Kinder 1-7 Jahre gesunde Vorschulkinder Jahr 2000 Jahr 2003 Gesunde Kinder < 5 Jahre 3270 5000 Marchisio P et al.(113) 1580 Mastro TD et. Al.(116) 1019 Masuda K et al.(115) 156 Neto AS et al. (127) 466 Principi N et al. (138) 1723 Wang SR et al. (176) Nachweis in % Haemophilus Streptococcus influenzae pneumoniae --19,1 --19 Gesunde Kinder Gesunde Kinder 1-19 Jahre Atemwegsinfekte 78%>10 Jahre Hustende Kinder Gesunde Kinder 1-9 Jahre Gesundheitszustand ? 6 Mon.-6Jahre Pertussis-Syndrom Pertussis-Syndrom Kaczala M et al.(93) Kanungo R et al.(94) Volonakis K et al. (174) Patientengut ? 511 31,6 12,3 66,1 28,3 20 28 72 47 16,9 13,5 15,8 12,2 47,8 52,3 28,8 --- 46,8 53,2 22,1 24,3 18,2 13,0 37,4 4,7 3,8 61,9 53,2 60,3 77,2 59,0 11,9 3,5 ----5,0 31,7 34,6 --- Tab. 67. Besiedlung mit Haemophilus influenzae und /oder Streptococcus pneumoniae bei gesunden und kranken Kindern. Literaturauswahl. 353 Bei Patient Nr. 12 in Studie B spricht das CRP von >100mg/l für eine bakterielle Infektion. Da neben dem Atemwegsinfekt eine Otitis media purulenta vorlag, bleibt offen, ob auch das PertussisSyndrom durch Haemophilus influenzae verursacht wurde. Bei Patient Nr. 33 in Studie B könnten ein CRP von 32,5mg/l und der 1-Std.-Wert der Blutsenkung von 80 mm Hinweise auf eine Urheberschaft von Haemophilus influenzae sein. Bei den restlichen 15 Patienten bleibt eine Beteiligung dieses Keims am Krankheitsgeschehen offen. Nur zwei Autorengruppen beschäftigen sich mit der Verursachung eines Pertussis-Syndroms durch Haemophilus influenzae bei Kindern. FERRER und Mitautoren (48) fanden den Keim in 16,9% von 910 Nasenrachenabstrichen. GALLES PACAREU und Mitarbeiter (61) untersuchten 45 Kinder mit Pertussis-Syndrom und isolierten in 24 Fällen bakterielle Erreger, darunter auch Haemophilus influenzae. Schlussfolgerung: Angesichts der Befunde bei gesunden Kindern gilt, dass der Nachweis von Haemophilus influenzae bei Kindern mit Pertussis-Syndrom seine Urheberschaft am Krankheitsgeschehen möglich erscheinen lässt, aber nicht beweist. Im Falle seiner Reinkultur und bei Entzündungsparametern, die auf eine bakterielle Infektion hindeuten, ist eine Beziehung zwischen diesem Keim und dem pertussiformen Husten am ehesten wahrscheinlich. 354 11.8.4. Diskussion zum Thema Pertussis-Syndrom durch atypische Erreger oder Viren Auch Erreger wie Adenoviren, RS-Viren, Influenzaviren, Parainfluenzaviren, Mycoplasma pneumoniae, Chlamydia pneumoniae und Ureaplasma urealyticum können ein Pertussis-Syndrom hervorrufen oder neben Bordetella pertussis an einer Doppelinfektion beteiligt sein (13, 85, 144, 177, 183, 40, 70, 69, 8, 49, 133). Unter den ökonomischen Bedingungen einer kinderärztlichen Praxis konnte eine serologische Diagnostik, die zum Ziel hatte, die genannten Erreger als Verursacher pertussiformen Hustens nachzuweisen, nur in wenigen Fällen realisiert werden. Unser Krankengut enthält daher nur 12 Fälle, bei denen eine entsprechende Diagnostik durchgeführt wurde. Als Ergebnis fanden sich 3 Kinder mit einer RS-Infektion, 1 Kind mit einer Infektion durch Ebstein-Barr-Viren, 1 Kind mit einer Infektion durch Mycoplasma pneumoniae und 1 Kind mit einer Mischinfektion durch Influenza- und Parainfluenzaviren. BIBER und ENDERS (13) untersuchten 1076 Serumproben auf Pertussis. Unter den Fällen mit negativer Serologie fanden sie in 31% eine Infektion mit Mycoplasma pneumoniae. HALLANDER et al. (70) berichteten 1999 über die Häufigkeit von pertussiformem Husten in Abhängigkeit vom Krankheitserreger. Entsprechend den WHO-Kriterien für Pertussis schließen sie in ihren Bericht Kinder ein, die länger als 21 Tage anfallsartig husten. Sie finden diesen Hustentyp bei 41 von 50 Kindern mit Pertussis bei 17 von 45 Kindern mit Parapertussis bei 5 von 13 Kindern mit Chlamydia pneumoniae und bei 5 von 19 Kindern mit Mycoplasma pneumoniae. In einer Publikation über Pneumonien bei Kindern im Gefolge einer Infektion mit Chlamydia pneumoniae heben DELLA SANTA und Mitautoren (40) hervor, dass dieser Infektion eine Konjunktivitis vorausgeht, der bei fortbestehender Fieberfreiheit als weiteres Symptom pertussiformer Husten folgt. HAGIWARA und Mitautoren (69) berichten über den Ausbruch einer keuchhustenähnlichen Erkrankung an einer japanischen Schule. Von 230 Schülern erkrankten 136 mit heftigem Husten. 355 Bei 126 von ihnen beschränkte sich die Erkrankung auf die oberen Luftwege. 9 Schüler erkrankten an einer Bronchitis, bei einem manifestierte sich die Erkrankung als Pneumonie. Serologische und/oder kulturelle Untersuchungen ergaben keinen Hinweis auf folgende Erreger: Bordetella pertussis, Bordetella parapertussis, Mycoplasma pneumoniae, Chlamydia trachomatis, Chlamydia psittaci oder Viren. Bei 46 Schülern wurde darüber hinaus eine Untersuchung auf Chlamydia pneumoniae durchgeführt. Bei 40 von diesen 46 Schülern konnte Chlamydia pneumoniae als Verursacher der Atemwegsinfektionen festgestellt werden. PINNA und MITARBEITER (133) beschäftigten sich erst vor kurzem mit der Bedeutung von Ureaplasma urealyticum als pathogenem Agens in pädiatrischem Klientel. Die Autoren betonen, dass sich die Beteiligung der Atemwege bei älteren Kindern durch pfeifende Atmung, Pneumonitis und pertussiformen Husten zu erkennen gibt. Sie zitieren die schon erwähnte spanische Studie von FERRER und Mitarbeitern (49), in der im Zeitraum von 1988-1998 bei pertussisform hustenden Kindern 1063 bakteriologische Untersuchungen durchgeführt wurden. Es wurden 910 NasenRachen-Abstriche entnommen. B. pertussis wurde bei 10,5% der Patienten isoliert, RS- Viren wurden in 10,7 %, Adenoviren in 3,1%. Bei den Mykoplasmataceae dominierte Uraplasma urealyticum mit 2,9%. WIRSING VON KÖNIG und MITARBEITER (183) stellten sich die Aufgabe, nach Ausschluss einer Infektion durch Bordetella pertussis die Häufigkeit anderer Erreger bei Kindern mit pertussiformem Husten zu überprüfen. Bei der Analyse von 1179 Seren fand sich bei 149 Patienten kein serologischer Anhalt für einen Keuchhusten. Bei 83 dieser 149 Kinder ergaben sich jedoch serologische Hinweise auf eine andere Infektion, nämlich Adenoviren (N=33), Parainfluenzaviren Typ 1, 2 und 3 (N=18), Mycoplasma pneumoniae (N=11), RS-Viren (N=10), Epstein Barr Virus (N=4), Influenzavirus B (N=4) und Influenzavirus A (N=3). BASSETT und Mitarbeiter (8) testeten in Hong Kong 10852 Seren von Patienten aller Altersgruppen mit Infektionen der unteren Atemwege in den Jahren 1986-1991. Sie untersuchten mit der Komplementbindungsreaktion Seren von 365 Kindern und Jugendlichen unter 11 Jahren. In 154 Fällen wurden steigende Titer gefunden. In 74 Fällen konnten Antikörper gegen Mykoplasma pneumoniae nachgewiesen werden, in 25 Fällen gegen RS-Viren, in 24 gegen 356 Adenoviren, in 2 gegen Parainfluenzaviren Typ 1, in 20 gegen Parainfluenzaviren Typ 3, in 6 Fällen gegen Influenza A-Viren und in 3 Fällen gegen Influenza B-Viren. ROBINSON (144) berichtet über Virusolierungen in 19,7% der hustenden Kinder (N=25). Die Virus-Typen waren folgende: Adenoviren (N=12), Parainfluenzavirus 3 (N=6), RS-Virus (N=2), Rhinovirus (N=2), Herpes simplex Virus (N=3), Mumps Virus (N=2). Bei zwei Kindern kamen Doppelinfektionen vor: in einem Fall Mumps plus Adenovirus und in einem Fall Mumps plus Herpes simplex Virus. Von diesen 25 Kindern wurden 11 auf Bordetella pertussis (44%) positiv getestet. ISLUR (85) untersuchte 139 Kinder mit pertussiformem Husten, bei denen Virusisolationen aus Nasen-Rachen-Abstrichen durchgeführt wurden. In 121 positiven Kulturen wurde bei 25 Kindern eine Koinfektion mit Bordetella pertussis festgestellt. Bei fast der Hälfte der Kinder, in 12 Fällen wurden Adenoviren gefunden (N=12), bei 3 Kindern Influenzaviren Typ B (N=3), in 1 Fall Parainfluenzaviren Typ 3 und Adenoviren (N=1), in 1 Fall Parainfluenzaviren Typ 1 (N=1), in 5 Fällen RS- Viren (N=5) und in 1 Fall Herpes simplex Viren (N=1), in 1 Fall Parainfluenzaviren vom Typ 1 und Adenoviren (N=1) und in 1 Fall Enteroviren (N=1). Bei 5 Kindern mit negativen Kulturen auf Bordetella pertussis mit pertussiformem Husten fanden sich in 2 Fällen Adenoviren (N=2), in einem Fall Parainfluenzaviren vom Typ 3 (N=1), in einem Fall Coxsackieviren (N=1), in einem Fall eine Mehrfachinfektion mit Adenoviren und Influenzaviren vom Typ B (N=1). WEISSENBACHER (177) berichtet aus Argentinien über 1003 Kinder unter 5 Jahren mit Infektionen des unteren Respirationstraktes. Es konnten in 182 Fällen RS- Viren isoliert werden (N=182), in 27 Fällen Adenoviren (N=27) und in 5 Fällen Parainfluenzaviren vom Typ 1 (N=5), in 16 Fällen Parainfluenzaviren vom Typ 3 (N=16). Influenzaviren A konnten in 10 (N=10), Influenzaviren B in 4 Fällen (N=4) isoliert werden. In einem Fall konnten RS- Viren und Adenoviren (N=1) isoliert werden. Die fehlenden 59 Abstriche werden mit „andere Erreger“ tituliert. Insgesamt hatte er eine positive Abstrichrate von 304, bei 698 negativen Abstrichen. Bei einem Kind wurde kein Abstrich entnommen. In 18% der untersuchten Kinder konnten somit RS-Viren für den Husten verantwortlich gemacht werden. 357 12. Zusammenfassung: Schwierigkeiten der Diagnostik der Pertussis In den Jahren 1986 bis 1995 wurden epidemiologische Angaben, klinische Befunde, bakteriologische Isolate, hämatologische und serologische Werte am Beispiel von Bordetella pertussis und anderen Erregern bei pertussiform hustenden Kindern in einer Kölner Kinderarztpraxis und im Kinderkrankenhaus der Stadt Köln anhand von Krankenblättern erhoben und ausgewertet. Wir konnten für die Jahre 1986-1993 retrospektiv einen Altersgipfel für die Gruppe der 4-jährigen mit 19,25% für das Symptom pertussiformer Husten und für die Diagnose Pertussis mit 22,3% verzeichnen. Dies zeigt sich auch in unserer prospektiven Studie für die Jahre 1993-1995. Hier liegt der Altersgipfel der pertussiform hustenden Kinder mit 19,5 % bei den 4-jährigen. Im Kinderkrankenhaus der Stadt Köln lag der Altersgipfel der pertussiform hustenden Kinder in den Jahren 1993-1994 mit 41% bei den 3-5 monatigen Kindern. Bezüglich der Geschlechterverteilung bei pertussiform hustenden Kindern stellten wir in den Jahren 1986-1993 eine diskrete Mädchenwendigkeit von 2 % fest. Pertussiform husteten 10 % mehr Mädchen in den Jahren 1993-1995, die Diagnose Pertussis wurde in diesen Jahren allerdings bei 2 % mehr Jungen gestellt. Im Kinderkrankenhaus wurden 8% mehr Mädchen mit dem Symptom pertussiformer Husten vorstellig, mit der Diagnose Pertussis 18% mehr Mädchen. Das Maximum der saisonalen Verteilung der Kinder, die mit pertussiformem Husten vorstellig wurden, liegt in den Jahren 1986-1993 in den Monaten August, Oktober, November und Dezember. Es verteilen sich 45% der Kinder auf diese 4 Monate. Auch in den Jahren 1993-1995 kommt es zu einer Häufung im August und in den Monaten Oktober bis Dezember. 60,2 % der Kinder verteilen sich auf diese Monate. In den Jahren 1993-1994 im Kinderkrankenhaus häuften sich die Fälle in den Monaten August und Dezember bis Februar. 63% der Kinder verteilen sich auf diese Monate. Betrachtet man die Symptome der Kinder in den Jahren 1986-1993 vor der Vorstellung in der kinderärztlichen Praxis, so husteten 66,5 % der Kinder länger als eine Woche. 21,2% der Eltern gaben nächtlichen Husten bei ihren Kindern an. In nur 6 % schloss sich an die Hustenanfälle Erbrechen an. In den Jahren 1993-1995 bestand der Husten in 68% der Fälle länger als eine Woche. In 8,2% schloss sich Erbrechen and die Hustenanfälle an. Bei den im Kinderkrankenhaus 358 aufgenommenen Kindern bestand der Husten in 68% länger als eine Woche. 29 % der Kinder husteten 1 Woche lang, wenn auch nur in 85% pertussiform. 15% der Eltern gaben eine Gesichtrötung während der Hustenanfälle an, 32 % eine Zyanose. In 46 % wurde an die Hustenanfälle sich anschließendes Erbrechen angegeben. Bei der körperlichen Untersuchung fand sich in den Jahren 1986-1993 in 43% eine Rhinopharyngitis, in 23,5 % eine Laryngotracheitis, in 24,9% eine Tracheobronchitis und in 22,1% eine Pharyngotonsillitis. In den Jahren 1993-1995 bestand in 60,2% eine Rhinopharyngitis. In 27,6% wurde eine Laryngotracheitis diagnostiziert. Unter den Patienten des Kinderkrankenhauses der Stadt Köln häuften sich mit 32% Tracheobronchitiden. 12% der Kinder litten an Pneumonien. In den hämatologischen Untersuchungen der Jahre 1986-1993 fanden sich bei Patienten mit Pertussis folgende Blutbildveränderungen. Eine Leukozytose in Kombination mit einer absoluten Lymphozytose fand sich bei 49% der Patienten aus Studie A und 39% der Kinder aus Studie B. Für die Jahre 1993-1995 konnten wir bei mehr als der Hälfte der Fälle, in 61 % eine absolute Lymphozytose feststellen. Betrachtet man die Blutsenkungsgeschwindigkeit in den Jahren 1985-1993 bei Pertussis und pertussiformem Husten im Vergleich, so ergeben sich keine signifikanten Unterschiede. In den Jahren 1993-1995 lagen beim pertussiformen Husten nach 1 Stunde 65,1% unter 10 mm n.W.. Von den Kindern mit Pertussis oder Parapertussis blieben 71,4% unter 10 mm n.W.. Wenden wir uns den bakteriologischen und serologischen Ergebnissen zu. Die Diagnose Pertussis wurde in den Jahren 1986-1993 in Studie A in 171 Fällen (49%) der pertussiform hustenden Kinder gestellt, in Studie B in 43 Fällen ( 43,9%). In 36% für Studie A wurde die Diagnose serologisch gestellt. Entsprechend dem Studiendesign wurde in Studie B kein serologischer Nachweis versucht. Die Diagnose Pertussis wurde in Studie A in 3 % der Fälle durch IFT gestellt. In Studie B gelang die Diagnose durch IFT in 34,7% und durch PCR in 6,1%. Bordetella parapertussis wurde in Studie B in einem Fall serologisch nachgewiesen. 359 In Studie A konnte kein kultureller Nachweis bei 51 durchgeführten Nasen-Rachen-Abstrichen geführt werden. Im Kinderkrankenhaus (Studie C) wurde in den Jahren 1993-1995 in 15 von 26 Fällen der Kinder mit Pertussis ein Nasen-Rachenabstrich gemacht. In 4 von 15 Fällen gelang der kulturelle Nachweis, bei den restlichen 22 Kindern wurde die Diagnose wie folgt gesichert: In 7 Fällen beruht die Diagnose auf dem bakteriologischen Pertussis-Nachweis durch IFT, in 4 Fällen auf dem serologischen Nachweis von Bordetella pertussis, in 9 Fällen ausschließlich auf hämatologischen Kriterien und in 2 Fällen war es zu einer Infektion mit Bordetlla pertussis durch ein Geschwisterkind gekommen. Betrachtet man die positiven Ergebnisse mittels PCR zum Bordetellen-Nachweis aus Studie B, so sind 6 Proben PCR positiv. Leider fehlen hier vergleichbare Studien, da sich dieses Untersuchungsverfahren erst langsam in den kinderärztlichen Praxen etabliert. In einem weiteren Kapitel versuchten wir bei der ursächlichen Klärung des pertussiformen Hustens die Bedeutung von Bordetella pertussis in Koinfektion mit anderen Erregern herauszufinden. In unseren Studien A und B konnten bei insgesamt 24 Patienten neben Bordetella pertussis ein oder zwei weitere Erreger gefunden werden. Um die Relevanz der zusätzlich gefundenen Erreger zu prüfen, stellten wir die Entzündungsparameter dieser Patienten tabellarisch zusammen. Es findet sich bei etwa der Hälfte der Patienten, bei denen dieser Parameter geprüft wurde, eine leichte bis mäßige Beschleunigung der Blutsenkungsgeschwindigkeit. Dieser Befund gibt jedoch nur den Hinweis auf einen Entzündungsprozess, ohne seine Verursacher zu klassifizieren. Die Frage einer Koinfektion mit den gefundenen Erregern bleibt somit unbeantwortet. Desweiteren beschäftigten wir uns mit dem Thema Pertussis-Syndrom durch bakterielle Erreger. Ein Nasen-Rachenabstrich gehörte bei 178 dieser 487 Patienten zum diagnostischen Repertoire. Bei 63 von 225 Kindern mit der abschließenden Diagnose eines Pertussissyndroms wurde in 64 Abstrichen eine Keimbesiedlung im Nasen-Rachenabstrich festgestellt. Ein Keim in Monokultur konnte in 47 Fällen angezüchtet werden. Dominierender Keim war Moraxella catharrhalis gefolgt von Hämophilus influenzae, während Pneumokokken, Staphylokokken und Streptokokken der Gruppe A selten angetroffen wurden. 360 Aus 17 Abstrichen konnten mindestens 2 Keime in Mischkultur gezüchtet werden. Dominierende Keime mit wenig unterschiedlicher Häufigkeit waren hier Moraxella catarrhalis (N=13), Pneumokokken (N=11) und Hämophilus influenzae (N=10). Seltene Keime als Bestandteil von Mischkulturen waren wiederum Streptokokken der Gruppe A und Staphylokokken. Als Erreger des Pertussis-Syndromes ist daher die Rolle von Moraxella catharralis auch im Kölner Raum nicht zu unterschätzen. Der Nachweis eines Zusammenhangs zwischen dem Pertussis-Syndrom und dem im Abstrich gefundenen Erreger wird erschwert durch die Tatsache, dass derselbe Erreger in sehr verschiedenen ethnischen Gruppen auch bei gesunden Personen angetroffen wird. Die sehr unterschiedliche Inzidenz, mit der er angetroffen wird, kann nicht erklärt werden und bedarf der weiteren Erforschung. Am ehesten ist ein Zusammenhang zwischen dem gefundenen Keim und der klinischen Symptomatik denkbar, wenn die hämatologischen Entzündungsmarker für ein bakteriellentzündliches Geschehen sprechen. Abschließend beschäftigten wir uns mit der Frage: Pertussis-Syndrom durch atypische Erreger oder Viren? Unter den Bedingungen einer kinderärztlichen Praxis enthält unser Krankengut nur 12 Fälle, bei denen eine entsprechende Diagnostik durchgeführt wurde. Als Ergebnis fanden sich 3 Kinder mit einer RS-Infektion, 1 Kind mit einer Infektion mit Ebstein-Barr-Viren, 1 Kind mit einer Infektion durch Mycoplasma pneumoniae und 1 Kind mit einer Mischinfektion durch Influenza- und Parainfluenzaviren. Nach Mitteilungen in der Literatur kommen als virale Erreger eines PertussisSyndroms Adenoviren, RS-Viren sowie Influenza- und Parainfluenzaviren in Betracht. Unter den atypischen Erregern muss besonders die Rolle von Mykoplasma pneumoniae betont werden. 361 13. Das Pertussis-Syndrom, Bewertung der Ergebnisse Das Pertussis-Syndrom ist eine Erscheinung des Kindergartenalters mit einem Gipfel zwischen dem 4. und 6. Lebensjahr. Aus der Gruppe der ein- bis fünfjährigen Kinder rekrutieren sich drei Viertel der Patienten mit pertussiformem Husten. Der geringe Anteil von Säuglingen im Krankengut der ausgewählten kinderärztlichen Praxis ist möglicherweise Ausdruck einer infektiologischen Overprotection bei einem hohen sozioökonomischen Status der Eltern. Kinder mit anfallsartigem Husten werden in einer kinderärztlichen Praxis das ganze Jahr über vorgestellt. Die Häufigkeit dieses die Eltern beunruhigenden Symptoms ist in den Herbst- und Wintermonaten stärker ausgeprägt als im Frühjahr und Sommer. Hier bildet lediglich der Monat August eine Ausnahme. Die durchschnittliche Fallzahl liegt in den Herbst- und Wintermonaten bei 1-2 Patienten pro Praxistag. In der Besorgnis über dieses Symptom können zwei Gruppen der Eltern unterschieden werden: Eltern die sehr bald nach Ablauf von 3 Tagen kinderärztliche Hilfe in Anspruch nehmen, und solche, die eine oder sogar zwei Wochen verstreichen lassen, bis sie die Praxis ihres Kinderarztes aufsuchen. Die Diagnosestellung durch kulturellen Nachweis von Bordetella pertussis ist unter den Bedingungen einer kinderärztlichen Praxis und in Zusammenarbeit mit niedergelassenen Ärzten für Labormedizin unbefriedigend. Bei 8 Patienten mit nachgewiesener Pertussis fiel die Kultur auch bei strikter Beachtung des günstigen Entnahmezeitpunktes in keinem Fall positiv aus. Die Bedingungen der Lagerung bis zum Transport und während des Transportes sowie die Auswahl des Nährmediums können für dieses ungünstige Ergebnis mitverantwortlich sein. Erschwerend für die bakteriologische Diagnostik des Keuchhustens ist ferner die Tatsache, dass fast ein Drittel der Eltern ihre pertussiform hustenden Kinder erst nach einer Symptomdauer von mehr als zwei Wochen dem Kinderarzt vorstellten. Das Zeitfenster für einen bakteriologischen Nachweis des Keuchhustens ist zu diesem Zeitpunkt schon wieder verschlossen. Erfahrungsgemäß ist Fieber oder sogar hohes Fieber für die meisten Eltern ein Alarmsignal. Die lange Zeitspanne zwischen 362 Beginn des Hustens und erstem Arztkontakt wird auch dadurch erklärt, dass etwa 80-90% der Kinder mit pertussiformem Husten afebril bleiben. Der Keuchhusten führt jenseits des ersten Lebensjahres sehr selten zu einem Krankenhausaufenthalt. Dadurch erklärt sich, das im Studienteil C fast ausschließlich Säuglinge berücksichtigt wurden. Die Auskultation der Atemwege bei den hustenden Vorschulkindern ist für die Diagnosestellung eines Keuchhustens wenig hilfreich. Häufigster Befund ist eine seröse Sekretion aus der Nase und/oder eine entzündliche Rötung von Rachenring und Gaumenmandeln (Rhinopharyngitis/Pharyngotonsillitis). Eine bestehende oder von den Eltern berichtete Heiserkeit sowie die als bellend beschriebene oder gehörte Natur des Hustens führte vielfach zu der Diagnose Laryngotracheitis. Nur bei etwa jedem vierten bis achten Patienten erlaubt der Auskultationsbefund die Diagnose einer Tracheobronchitis. Während somit bei der Pertussis im Kindergartenalter die katarrhalischen Erscheinungen der oberen und mittleren Luftwege dominieren, fand sich bei fast der Hälfte aller Kinder im Säuglingsalter ein bronchitischer oder sogar pneumonischer Befund. Das Pertussis-Syndrom ist eine Erkrankung des Kindergartenalters. Die große Zahl der Kontaktpersonen in diesem Alter bringt es mit sich, dass nur bei etwa jedem zehnten Patienten die Infektionsquelle bekannt wird. Bei den im Kinderkrankenhaus behandelten Säuglingen hingegen wurde die Infektionsquelle bei jedem dritten Patienten eruiert, vermutlich dadurch bedingt, dass der Kreis der Kontaktpersonen im Säuglingsalter viel überschaubarer ist. Der Husten ist es, der die Kinder zum Arzt führt. Er wird bei 6 von 7 Kindern als pertussiform geschildert oder bei der Untersuchung so wahrgenommen. Der pertussiforme Charakter des Hustens scheint erst ab dem Kleinkindesalter zu dominieren, denn andere Autoren verweisen darauf, dass nur ein Drittel der an Keuchhusten erkrankten Säuglinge so hustet. 363 Nächtliche Hustenanfälle werden bei rund einem Fünftel der Kleinkinder angegeben. Eine Rötung des Gesichtes oder eine Zyanose während der Hustenanfälle sind am ehesten im Säuglingsalter ein hinweisendes anamnestisches Kriterium. Erbrechen im Anschluss an einen Hustenanfall betrifft fast die Hälfte aller Säuglinge, jedoch nur eins von fünfzehn Kleinkindern. Die Unergiebigkeit der körperlichen Untersuchung bringt es mit sich, dass andere diagnostische Methoden in den Blickpunkt des Interesses geraten. Hierzu zählen vor allem die bakteriologischen und hämatologischen Untersuchungen. In den vorliegenden Studien A und B waren die Ergebnisse der bakteriologischen Diagnostik zumindest unter den Arbeitsbedingungen eines niedergelassenen Kinderarztes enttäuschend. Selbst bei Patienten, bei denen die Diagnose einer Pertussis durch andere Nachweismethoden als gesichert gelten konnte, gelang der kulturelle Nachweis von Bordetella pertussis nur äußerst selten. Unter den klinischen Bedingungen von Studie C dagegen war die bakteriologische Ausbeute wesentlich höher. In einem deutschsprachigen Handbuch der Kinderheilkunde aus dem Jahre 1984 heißt es sehr pauschal: “Eine Leukozytose von 20.000 bis 30.000/mm³ (maximal 100000 – 150000) mit mehr als 60% Lymphocyten (maximal 70-90%) findet sich schon ab der 2. Krankheitswoche“. (156) Aus den zitierten Literaturberichten und unseren eigenen Studien möchten wir das Fazit ziehen, dass bei der Pertussis die kombinierte Leukozytose und Lymphozytose ein häufiger aber kein zuverlässiger Befund ist. Seine Zuverlässigkeit ist den Literaturangaben zufolge im jungen Säuglingsalter und im frühen katarrhalischen Stadium am geringsten. Von mehreren Autoren wird darüber hinaus geltend gemacht, dass auch andere infektiöse Stimuli im Säuglingsalter eine Leukozytose mit Lymphozytose hervorrufen können. Die Bedeutung des C-reaktiven Proteins im Serum kann nicht abschließend beurteilt werden. In 15% der untersuchten Kinder wurde das CRP bestimmt. Hier kam es doppelt so oft bei den Pertussis-Kindern zu einer CRP-Erhöhung als bei Kindern mit Pertussis-Syndrom. Eine bakterielle Genese eventuell eine komplizierende Beteiligung anderer Keime ist bei der Pertussis gesichert, beim Pertussis Syndrom eine von mehreren Ursachen. 364 Die Probleme der Keuchhustendiagnostik lassen sich wie folgt zusammenfassen: 1. Die körperliche Untersuchung erbringt keinen charakteristischen Befund. 2. Die hämatologische und bakteriologische Diagnostik ist nicht zuverlässig. Unter den Bedingungen einer kinderärztlichen Praxis erwies sich der inzwischen aufgegebene Immunfluoreszenztest am ehesten als geeignet. 3. Die serologischen Untersuchungen sind für die Frühdiagnostik nicht brauchbar. Sie erlauben erst jenseits der dritten Krankheitswoche eine sichere Aussage. 4. Knapp 50% der Kinder, die sich in einer kinderärztlichen Praxis mit einem pertussiformen Husten vorstellen, sind an Keuchhusten erkrankt. 5. Bei mehr als einem Drittel der Kinder mit pertussiformem Husten konnte kein Erreger ermittelt werden, wobei die Möglichkeiten der virologischen Diagnostik und der Nachweis atypischer Erreger aus ökonomischen Gründen nicht ausgeschöpft werden konnten. Durch die geschilderten bakteriologischen und serologischen Untersuchungen kann nicht die Frage beantwortet werden, welcher der zusammen mit Bordetella pertussis oder anderen Erregern angetroffene Keim ursächlich für das Krankheitsgeschehen verantwortlich ist oder ob in diesen Fällen eine Mehrfachinfektion vorliegt. Über Doppelinfektionen mit Mykoplasmen, Parainfluenzaviren, Adenoviren und RS-Viren wird in der Literatur berichtet. Die bakteriologische Untersuchung im Säuglings- und Kleinkindesalter wird erschwert durch die Tatsache, dass die Gewinnung von Sputum nahezu unmöglich ist und dass sich der Untersucher mit einem Rachenabstrich begnügen muss, der nach Möglichkeit gleich nach dem Hustenanfall gewonnen werden sollte. Bei Kindern mit pertussiformem Husten soll unbedingt nach einer Infektion durch Mykoplasmen gesucht werden. Mitteilungen in der Literatur besagen, dass fast ein Drittel der Patienten hiervon betroffen sind. 365 14. Literaturverzeichnis 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. 11. 12. 13. 14. 15. 16. 17. 18. 19. Aitken, J.M., Thornley P.E.: Isolation of Branhamella catharrhalis from Sputum and tracheal aspirate. J. Clin. Microbiol. 18; 3:1262-1263 (1983) Ambs E., Koch W.-R.: Über den diagnostischen Wert des weißen Blutbildes im Stadium convulsivum des Keuchhustens. European Journal of Pediatrics, Vol. 100, Numbers 4 / December1967 Arai, H., Munoz, J.: Crystallization and characterization of two distinct hemagglutinins containing in purified leucocytosis-promoting factor from bordetella pertussis. Biochim. biophys. Acta 444 (199),765 (1992) Bäckmann, A., Johannsson B., Olcen P.: Nested PCR optimized dor detection of B. Pertussis in clinical nasopharyngeal samples J Clin Microbiol 32:2544-2548 (1994) Baer, E.: Über Pertussis-Erkrankungen in Hamburger Kinderkrankenhäusern zwischen 1971 und 1979 (1982) Baginsky, A.: Über Meningitis cerebrospinalis pseudoepidemika. Berlin. Klin. Wschr. 44:385 (1907) Bartlett, J. G., Brewer N. S., Ryan K. J.: Laboratory diagnosis of lower Respiratory Tract infection. Cumitech 7:1-15 (1978) Basset DCJ, Tam JS, Mc Bride GA, Leung KT, Cheng AFB. Viral, mycoplasmal and chlamydial lower respiratory tract infections in Hong Kong: cost and diagnostic value of serology. Br J Biomed Sci 1994;51:9-13 Bayraktar MR, Durmaz B, Kalcioglu MT, Durmaz R, Cizmeci Z, Aktas E. Nasopharyngeal carriage, antimicrobial suspectibility, serotype distribution and clonal relatedness of Streptococcus pneumoniae isolates in healthy children in Malatya, Turkey. Int J Antimicrob Agents. 2005 Sep; 26(3):241-6. Begemann, H.: Praktische Hämatologie. Thieme-Verlag. Stuttgart, 9. Auflage p.118.(1982) Belohradsky, B.H., Liese J.: Azellulärer Pertussis-Impfstoff auf dem Prüfstand. TW-Pädiatrie 7, Sonderausgabe (1994) Bethe,U., Künzer,P., Staub,K.: RS-Viren, Kinderheilkunde 6. Auflage, 20. Kapitel, Infektionskrankheiten: 430 (1989) Biber, M., Enders, G.: Pertussisverdacht und Labordiagnose. Ärztl. Lab.34:97 (1988) Bienz, K.: RNA-Viren: Orthomyxoviren und Paramyxoviren. Erreger viraler Infektionskrankheiten, Kapitel 7 (337-341), Georg Thieme Stuttgart/New York 1989 Birckenbach NH., Heroni I., Skojdt K.: B. pertussis diagnosed by polymerase chain reaction APMIS 102:291-294 (1994) Bluestone, C. D.: Medical and Surgical Therapy of Sinusitis. Pediatric Infect. Dis., 1984:13-17 (1984) Bogaert D, van Belkum A, Sluijter M, Luijendijk A, de Groot R, Rämke HC, Verbrugh HA, Hermans PW. Colonisation by Streptococcus pneumoniae and Staphylococcus aureus in healthy children. Lancet 2004 Jun 5;363(9424):1871-2 Bourdet, j. et Gengou, O.: Le microbe de la coqueluque. Ann. Inst. Pasteur, 20, 731 (1906) Boyle FM, Georghiou PR, Tilse MH, Mc Cormack JG: Moraxella catharrhalis: pathogenic significance in respiratory infections. Med J Aust 1991;154;592-596 (1991) 366 20. 21. 22. 23. 24. 25. 26. 27. 28. 29. 30. 31. 32. 33. 34. 35. 36. 37. 38. 39. 40. 41. Bradford W. A Textbook of Medicine, edited by Russel RL and Saunders WB Company, Seite 181, Tenth Edition 1959 Brandis H., Köhler W., Eggers HJ., Pulverer G.: Lehrbuch der medizinischen Mikrobiologie 7. Auflage Gustav-Fischer-Verlag (112-113, 157-161,480-485) (1994) Brede, H. D.: Pertussis, ein Husten der100 Tage dauert. TW Pädiatrie,7, Sonderausgabe 10-15 (1994) Breese Hall, C.: Parainfluenza Viruses, textbook of Pediatric inf. Dis. Part III Infections with specific microorganisms 1632-1646 (1987) Brorson, J.E., Axellson, A., Holm S.E: Studies on Branhamella catharrhalis with spezial reference to maxillary sinusitis. Scand. J. Infect. Dis. 8:151. (1979) Brorson, J.E., B.E.: Malmvall Branhamella catharrhalis and other bacteria in the nasopharynx of children with longstanding cough. Scand. J. Infect. Dis. 13:111-113 (1981) Buchs, S.: Die Bedeutung der Blutsenkung für die Diagnose der Pertussis. Dtsch. med. Wschr. 103 399-400 (1978) Burckhardt, F.: Mikrobiologische Diagnostik. Thieme Verlag Stuttgart 1973-1976 (1992) Camerer, W.: Experimentelle Studien bei Keuchhusten ( Blutbild, Senkungsreaktion des Blutes, Encephalitis). European Journal of Pediatrics, Vol. 60, Numbers 4 / December1938 Cecil and Loeb: Pertussis, Cecil and Loeb. Textbook of medicine. Pertussis. 178-179 (1959) Chardon, H., Bellon, O., Lagier,E. : French multicenter trial on the isolation of B. catharrhalis in general hospitals, 3rd International symposium on new quinolone, Vancouver canada July (1990) Chin, A. T. L. Branhamella catharrhalis conjunctivitis. Can. Med. Assoc. J. 129:922-926 (1983) Classen M., Diehl V., Kochsiek K.: Hämophilus influenzae (280-281) Innere Medizin 1.Auflage, Urban und Schwarzenberg 1991 Classen M., Diehl V., Kochsiek K.: Paramyxoviridae (336-337) Innere Medizin Urban und Schwarzenberg 1991 Classen M., Diehl V., Kochsiek K.: Orthomyxoviridae (340-343) Innere Medizin Urban und Schwarzenberg 1991 Cocchi, P., Ulivelli A.: Meningitis caused by Neisseria catharrhalis. Acta. pediat. Scand. 57:451-453 (1968) Crowcroft NS, Booy R, Harrison T, Spicer L, Britto J, Mok Q, Heath P, Murdoch I, Zambon M, George R, Miller E. Severe and unrecognised: pertussis in UK infants. Arch Dis Child. 2003 Sep; 88(9):802-6 David S.T., Hemsley C., Pasquali P.E., Larke B., Buxton J.A., Lior L.Y.: Enhanced surveillance fpr vaccine-assoziated adverse events: dTap catch-up of high school students in Yukon. Can Commune Dis Rep.; 31: 117-26 (2005) Davies, B. I., Maesen F.P.V.: Epidemiological and bacterological findings on B. catharrhalis respiratory infections in the netherlands. Drugs 31 (Suppl. 3) 28-33 (1986) De Lencastre H, Kristinsson KG, Brito-Avo A, Sanches IS, Sa-Leao R, Saldanha J, Sigvaldattir E, Karlsson S, Oliveira D, Mato R, Aires de Sousa M, Tomasz A. Carriage of respiratory tract pathogens and molecular epidemiology of Streptococcus pneumoniae colonization in healthy children attending day centers in Lisbon, Portugal. Microb Drug Resist. 1999 Spring;5(1):19-29 Della Santa L, Crimaldi G, Pellegrini V, Migliaccio P, Pampana A. Pulmonary infections in children. III. Pneumonia due to Chlamydia trachomatis. Minerva Pediatr. 1994 May;46(5):201-8. Deuringer L.: Pathoätiologische Bedeutung der Spezies Branhamella (Moraxella) catharrhalis bei Erkrankungen im Kindesalter. Inaugural Dissertation an der Universität Freiburg im Breisgau (1988) 367 42. 43. 44. 45. 46. 47. 48. 49. 50. 51. 52. 53. 54. 55. 56. 57. 58. 59. 60. 61. 62. Ejlertsen T, Thisted E, Ebbesen F, Olesen B, Renneberg J. Branhamella catharrhalis in children and adults. A study of prevalence, time of colonisation, and association with upper and lower respiratory tract infections. J Infect.1994 Jul;29(1):23-31 Empfehlungen für die bakterielle Sputumdiagnostik bei chronischer Bronchitis und anderen nicht tuberkulösen Lungenerkrankungen: Dtsch. Gesundh.wes.34 802-804 (1979) Ewing, S., Lorenz, J., Müller, E.: Behandlungskonzepte ambulant erworbener Pneumonien, Deutsches Ärzteblatt 103, Ausgabe 1-2 vom 9.1., A-40/B-29/C-29 (2006) Feer, E.: Epidemische Influenzainfektion; Erkrankungen durch Parainfluenzaviren Infektionskrankheiten, Kapitel 16 (507-508) Lehrbuch der Kinderheilkunde, Schulte/ Spranger 27. Auflage Fischer Verlag (1993) Feigin, R.,Cherry, J.: Pertussis, Textbook of pediatrics infections diseases Sec. edition: 1227-1238. (1987) Feltes et al.: « Palivizumab Prophylaxis Reduces Hospitalization due to respiratory Syncytial virus in Young children with Hemodynamically Significant Congenital Heart disease”, J Pediatr (2003) Ferrer Marcelles A, Calico I, Moraga-Llop FA, Andreu Domingo A, Valle I. Microorganisms isolated in cases of pertussis-like syndrome, Ferrer A., Calico I., Manresa J.M., Andreu A., Moraga F., Valle I., Enferm Infecc Microbiol Clin. 2000 Nov; 18(9):433-8. Ferrer A, Calico I, Manresa JM, Andreu A, Moraga F, Valle I. Microorganism isolated in cases of pertussis like syndrome. Enferm Infecc Microbiol Clin 2000;18:433-438 Fett, R.: Zur Pertussisimpfung; Erfahrungen bei Pertussipatienten des St. Vinzenz-Krankenhauses Limburg 1978-1987. Der Kinderarzt 20. Jg Nr.1 73-75 (1989) Finger, H., Wirsing von König, C.H.: Epidemiology of Pertussis in the FRG (1990), Finger H., Wirsing von König C.H., Tacken A., Wassilak : The epidemiological situation of pertussis in the FRG. Symposium on pertussis . Develop. Biolog. Stanadard., Vol 73, pp. 343-355 S. Karger, Basel, (1991) Finger H., Wirsing von König C.H.; Epidemiologie des Keuchhustens. Gesundheitswesen 54(10)541-5 (1992) Finger,H., Wirsing v. König C.H.: Gattung Bordetella (173-176). Klin. Mikrobiologie, Thieme Verlag (1987) Finger, H., Wirsing v. König C.H.: Der Keuchhusten eine Toxikose. Dt.med.Wschr.111. 950. (1980) Finger, H.: Bordetella .In Baron,S: Medical Microbiology, 2nd ed. Addison-Wesley, Menlo Park/Ca., USA (1986) Fischer,R.: Problemkeime bei abwehrgeschwächten Patienten. Z. klin. Med. 44:1109-1111 (1989) Flormann A.L., Cushing A.H., Umland E.T.: Rapid non invasive techniques for determining etiology of bronchitis and pneumonia in infants and children. Clin Chest Med. 8(4): 669-79. Dec ( 1987) Forster J: Respiratory Syncytial Virus. In Handbuch Infektionen bei Kindern und Jugendlichen, Hrsg.: Deutsche Gesellschaft für Pädiatrische Infektiologie e.V. (DGPI).4., erw. u. überarb. Aufl., München, Futuramed-Verlag, S.599-603 (2003) Frosch P, Kolle W.: Mikrokokkus catharhalis. C. Flügge, "Die Mikroorganismen", II :154155(1996) Galles Pacareu C, Ferrer Marcelles A, Moraga Llop FA Calico Bosch I, Fernandez Perez F. Pertussis syndrome: study of 74 cases Galles Pacareu C., Ferrer Marcelles A., Moraga Llop F.A., Calico Bosch I., Fernandez Perez F. An Esp Pediatr. 19989 Dec;31(6):549-53 Gottfarb P, Brauner A. Children with persistent cough-outcome with treatment and role of Moraxella catharrhalis? Scand J Infect Dis. 1994; 26(5):545-51 368 63. 64. 65. 66. 67. 68. 69. 70. 71. 72. 73. 74. 75. 76. 77. 78. 79. 80. 81. 82. 83. 84. 85. Goodman,J.E.,A.J. Wort,F.L. Jackson: Enzyme linked immunosorbent assays for detection of pertussis immunoglobulin A in nasopharyngeal secretions as an indicator of recent infection J.clin.Microbiol.13:286-292. (1981) Gordts F, Abu Nasser I, Clement PA, Pierard D, Kaufmann L. Bacteriology of the middle meatus in children. Int J Pediatr Otorhinolaryngol. 1999 May 5;48(2):163-7 Griffiths,L.R. Purohit S., Leonard P.A.,: Increase in bronchopulmonary infection due to Branhamella catharrhalis. British Med. J. 292:1461 (1986) Gunnarson, M., L. Grip Atypical Croup and Branhamella catharrhalis. Lancet:156(1982) Hafiz S, Hafiz T, Yazdani I. Significance, isolation, identification and sensitivity of Moraxella catharrhalis. J Pak Med Assoc 43: 153, 1993 Hagedorn H.J., Hoppe J.E., Wirsing von König, C.H.: Keuchhusten ein grundsätzlicher Wandel in der Diagnostik Dt. Ärzteblatt 84, Heft 24: 1200-1203 (1987) Hagiwara K, Ouchi K, Tashiro N, Azuma M, Kobayashi K. An epidemic of a pertussis-like illness caused by Chlamydia pneumoniae. Pediatr Infect Dis J. 1999 Mar; 18(3):271-5. Hallander HO, Gnarpe J, Gnarpe H, Olin P. Bordetella pertussis, Bordetella parapertussis, Mycoplasma pneumoniae, Chlamydia pneumoniae and persistent cough in children. Scand J Infect Dis.1999; 31(3):281-6 Hansen, F.: Keuchhusten. Handbuch der Kinderheilkunde Opitz, H., F., Schmidt 5 368 (1963) Hartung, T.: Zur Epidemiologie der Pertussis 1976 bis 1980 Sonderdruck aus Die gelben Hefte. Jg.22:75 (1982) Hashida K, Shiomori T, Hohchi N, Muratani T, Mori T, Udaka T, Suzuki H. Naspharyngeal Hämophilus influenzae carriage in Japanese children attending day-care-centers. J Clin Microbiol. 2008 Mar; 46 (3):876-81.Epub 2008 Jan 9. HeQ, Mertsola J., Viljanen M.K., Soini H.: Sentivic and specific polymerase chain reaction assays for detection of Bordedetella pertussis in nasopharyngeal spezimens. J Pediatr 124:421-426 (1994) Heim, A., Ebnet, C., Harste G., Pring Akerblom: ”Rapid and Quantitative Detection of Human Adenovirus DANN by Real-Time PCR“. J med Virology, 70:228-239 (2003) Heininger, U.: Keuchhusten – eine Erkrankung mit typisch klinischer Symptomatik? Monatsschr. KH 10. 140:753-755(1992) Heininger U., Klich K, Stehr K., Cherry J.D.: Clinical findings in Bordetella pertussis infections: results of a prospective multicenter surveillance study. Pediatrics, 100(6): E 10. Dec (1997) Hol C, Schalen C, Verduin CM, Van Dijke EE, Verhoef J, Fleer A, Van Dijk H. Moraxella catharrhalis in acute laryngitis: infection or colonization? J Infect Dis. 1996 Sept;174(3):636-8. Hoppe, J. E.: Keuchhusten- Neues zur Diagnostik. Z. Allg. Med. 64 1020-1026 (1988) Hoppe, J. E.: Keuchhusten: Diagnostik, Klinik und Therapie. Monatsschr. Kinderheilkunde 138:244-248 (1990) Hoppe, J. E.: Verbesserte bakteriologische Keuchhustendiagnostik Der Kinderarzt 17 Jg. Nr. 2:221-222 (1986) Hoppe, J.E., Schwaderer, J.: Direct plating versus use of transport medium for detection of bordetella pertussis from nasopharyngeal swabs. Eur J Clin Microbiol Infect Dis 8:264-265 (1989) Huber, E., Liebl, R.: Allgemeine Infektionskrankheiten, Pertussis in Lust/Pfaundler: Pädiatr. Diagnostik und Therapie. 710 Urban und Schwarzenberg, München-Wien-Baltimore.(1980) Ikram, R.B.: A prospective Study of Isolation of Moraxella catharrhalis in a hospital during the winter month. Journal of Hospital infections 25, 7-14 (1993) Islur, J.: The whooping cough syndrome: A continuing pediatric problem. Clinical pediatrics 171-176 (1975) 369 86. 87. 88. 89. 90. 91. 92. 93. 94. 95. 96. 97. 98. 99. 100. 101. 102. 103. 104. 105. Jackson LA, Cherry JD, Wang SP, Graystone JT. Frequency of serological evidence of Bordetella pertussis infections and mixed infections with other respiratory pathogens in university students with cough illnesses. Clin Infect Dis. 2000 Jul; 31(1): 3-6. Epub 2000 Jul 17 Jain A, Kumar P, Awasthi S. High nasopharyngeal carriage of drug resistant Streptococcus pneumoniae and Haemophilus influenzae in North Indian schoolchildren. Trop Med Int Health. 2005 Mar;10(3):234-9 Jaye D.L., Waits K.B.: Clinical applications of C-rective protein in pediatrics. Pediatr Infect Dis J.; 16(8): 735-46; quiz 746-7. Review. Aug (1997) Johnston, J. D.: Impact of whooping cough on patients and their families Brit. med. J. 290 1636 (1985) Julkunen, J.: Serological diagnosis of parainfluenza virus infections by enzyme immunoassay with spezial emphasis on purity of viral antigens. J. med virol. 14 177 (1984) Kamme, C., Vang S., Stahl, S.: Transfer of ß-Laktamase Production in Branhamella catharrhalis. Scand. J. Infect. Dis. 15:225-226 (1983) Kämmerer, H.J.: Über Pertussis-Erkrankungen in zwei Frankfurter Kinderkliniken im Zeitraum 1977-1987 Dissertation Fachbereich Humanmedizin der Universität Frankfurt am Main (1991) Kaczala M, Kopron K, Gmyrek J, Giedrys-Kalemba S. Colonization (infection)of the respiratory tract in outpatients in 2000-2005 years. Pol Merkur Lekarski. 2008 Mar;(241):195-201 Kanungo R, d*Lima D, Rajalakshmi B, Natarajan MK, Badrinath S. Throat carriage of pneumococci in healthy school children in the Union Territory of Pondicherry. Indian J Med Res. 2000 Sep; 112:100-3. Kayser, F.H.: Erreger bakterieller Infektionen: Hämophilus Kapitel 4 (201-205) Medizinische Mikrobiologie, Kayser F.; Bienz K.; Eckert J, Lkndemann J. 7.Auflage (1991) Kgller, Wiskott; Viruserkrankungel der Atmungsorgane, Influenza, Nehrbuch der Kinderheilkunde; Hse. Bethe, Künzer; Straub; Thieme Verlag 1991. Khelef, N., Dauve, B.: B. pertussis and B. parapertussis: Two immunologically distinct spezies. Infect-Immun., Feb., 61(2):486-490. (1993) Kleihauer, E.: Die lymphozytäre Reaktion, Hämatologie; Physiologie, Pathologische Klinik; Springer Verlag; Berlin Heidelberg, 298-299 New York 1978. Kleihauer E. Hämatologie, Kapitel III .Der Granulocyt. Springer Verlag ISBN 0-387-08620 Kleinschmidt, H.: Die bakteriellen Infektionskrankheiten. Keuchhusten. Lehrbuch d. Kinderheilkunde742 (1966) Korppi M, Hiltunen J. Pertussis is common in nonvaccinated infants hospitalized für respiratory syncytial virus infection. Pediatr Infect Dis J. 2007 Aps;26(4):316-8. Köhler W, Eggers HJ, Fleischer B, Marre R, Pfister H, Pulverer G. Medizinische Mikrobiologie, Spezielle Bakteriologie, Mycoplasma und ureaplasma S. 464-370. Genus Staphylococcus S. 250260. Die Familie der Streptococcacea. S. 260-276. Die Hämophilen Bakterien, Hämophilus influenzae S. 341-347. 8. Auflage, Urban und Fischer. 2001 Kujath, P., Eckmann, C.: Die nekrotisierende Fasziitis und schwere Weichteilinfektionen durch Gruppe A-Streptokokken: Diagnose, Therapie und Prognose. Deutsches Ärzteblatt 95, Ausgabe 8 vom 20.02., Seite A-408 / B-345 / C-322 (1998) Kurzynski TA, Boehm DM, Rott-Petri JA, Schell RF, Allison PE, Comparison of Modified Bordet gengou and Modified Regan-Lowe Media for the Isolation of Bordetella pertussis and Bordetella parapertussis, J Clin Microbiol, Dec 1988, p. 2661-2663 Lagercrantz, R., Fanconi, G.: Die Infektionskrankheiten, Pertussis. Lehrbuch der Pädiatrie548 Schwabe, Basel-Stuttgart (1972) 370 106. Lagergren, J.: The white blood cell count and the erythrocyte sedation rate in pertussis. Acta Paediatrica Scand 52: 405 (1963): 107. Laser, et al; RIDASCREEN Bordetella pertussis IgG und IgM, Enzymimmunoassay zum semiquantitativen Nachweis von IgG und IgM-Antikörpern. 108. Le Roux P., Investigations for etiologic causes in community-acqired pneumonia in children (bedsides imagery), Arch pediatr. Suppl 1: 28s-32s. Review. French. (1998) 109. Ley de,Int. J.Syst.Bact.36, (1986) 110. Littmann, M.: Pertussis bei Kindern, Jugendlichen und Erwachsenen- wieder ein aktuelle Thema, Kinder und Jugendarzt, 37 JgNr.3, S. 141-144 (2006) 111. Luganer, S.: Die Bedeutung des Keuchhustens bei Erwachsenen. DMW 126, 1272-77 (2001) 112. Luotonen, J., E Herva, P. Karma, M. Timonen, M. Leinonen, P.M. Mäkelä : The bacteriology of Acute Otitis Media in Children with Special Reference to Streptococcus pneumoniae as studied by Bacteriological and Antigen Detection Methods. Scand. J. Infect. Dis. 13:177-183 (1981) 113. Marchisio P, Gironi S, Esposito S, Schito GC, Mannelli S, Principi N, Ascanius Project Collaborative Group. Seasonal variations in nasopharyngeal carriage of respiratory pathogens in healthy Italian children attending day-care centres or schools. J Med Microbiol. 2001 Dec;50(12):1059-9. 114. Marre R., Mertens T.,Trautmann M., Vanek E. (Hsgb): Klinische Infektiologie. Urban & Fischer Verlag, München, Jena, ,S. 474 (2000) 115. Masuda K, Masuda R, Nishi J, Tokuda K, Yoshinga M, Miyata K. Incidences of nasopharyngeal colonization of respiratory bacterial pathogens in Japanese children attending day-care-centers. Pediatr Int. 2002 Aug; 44(4):376-80. 116. Mastro TD, Nomani NK, Ishaq Z, Ghafoor A, Shaukat NF, Esko E, Leinonen M, Henrichsen J, Breiman RF, Schwartz B, et al.. Use of the nasopharyngeal isolates of Streptococcus pneumoniae and Haemophilus influenzae from children in Pakistan for surveillance for antimicrobial resistance. Pediatr Infect Dis J. 1993 Oct; 12(10):824-30. 117. Mc Leod, D. T., F. Ahmad, M.J. Coughan, M.A. Calder Bronchopulmonary infection due to B. catharrhalis. Drugs 31 (suppl. 3) 109-112 (1986): 118. Mertens, Th., Gelderblom, H.R.: Infektionskrankheiten durch Viren: Orthomyxoviridae und Paramyxoviridae Infektionskrankheiten, Kapitel 6:340-343, 336-337 (1982) 119. Mertsola, J.: -Intrafamilial spraed of pertussis. The journal of Pediatrics 360-363. (1983) 120. Mertsola J., Kuronen T., Viljanen M.K., Ruuskanen O.: Diagnosis of Pertussis J infect,8: 149-156 (1984) 121. Metze, H., Ebert, St.: Epidem. Untersuchungen über kindliche Pneumonien. Münch. med. Wschr. 1171735 (1975) 122. Mortimer,E.A.: Pertussis and it`s prevention: a family affair. J Infect Dis 161:473-479. (1990) 123. Musser, J.M., Hewlett, E.L., Peppler M.S., Selander R.K.: Genetic diversity and relationship in populations of Bordetella pertussis. J Bacteriol 166:230-237 (1986) 124. Müller FM, Hoppe JE, Wirsing von König CH, Laboratory Diagnosis of Pertussis: State of the Art in 1997 Minireview J Clin Microbiol, Oct 1997, p. 2435-2443 125. Nelson, W.L., Hopkins, R.S., Roe, M.H., Glode, M.P.: Simultaneos infection with Bordetella pertussis and respiratory syncytial virus in hospitalized children. Pediatr Infect Dis 5: 540-544 (1986) 126. Nelson, J.D.: The changing epidemiology of Pertussis in young children Am. J. Dis. Child. 132 371 (1978) 127. Neto AS, Lavado P, Flores P, Dias R, Pessanha MA, Sousa E, Palminha JM, Canica M, Esperanca-Pina J. Risk factor for the nasopharyngeal carriage of respiratory pathogens by 371 128. 129. 130. 131. 132. 133. 134. 135. 136. 137. 138. 139. 140. 141. 142. 143. 144. 145. 146. 147. 148. 149. Portuguese children: phenotype and antimicrobiolial susceptibility of Haemophilus influenzae and Streptococcus pneumoniae. Microb Drug Resist. 2003 Spring; 9(1):99-108. Neubert, R.: Bakteriologische Diagnostik bei entzündlichen Erkrankungen des Tracheobronchialbaumes, der Lunge und der Pleura. In: Empfehlungen für die bakteriologische Diagnostik, Hrsg. Ministerium für Gesundheitswesen der DDR. Oberhoffer G.: Zur Keuchhustendiagnostik aus dem weißen Blutbild beim Säugling. European Journal of Pediatrics, Vol. 68, Numbers 2-3 / March 1950 Opitz-Schmitz - Handbuch der Kinderheilkunde, 5.Band Infektionskrankheiten, Springer-Verlag; 368-387 (1963) Peters, G., Pulverer, G.: Infektionskrankheiten durch Bakterien: Hämophilus Infektionskrankheiten, Kapitel 6 280-281 . Innere Medizin. Urban und Schwarzenberg (1991) Petrilla, A.: Epidemiologie des Keuchhustens. In Ocklitz, H. W. Hrsg.: Keuchhusten G.Fischer Jema, 283 (1969) Pinna GS, Skevaki CL, Kafetzis DA. The significance of Ureaplasma urealyticum as a pathogenic agent in the paediatric Population. Curr Opin Infect Dis.2006 Jun;19(3):283-9. Pittman, M.: The concept of pertussis as atoxin-mediated disease. Pediat. infect. Dis. 3 467 (1984) Pollard, I.A., Wallace R.J., Nash D.R., Luman I.I., Wilson R.W.: Incidence of B. catharrhalis in the sputa of patients with chronic lung disease. Drug 31 (suppl.3) 103-108 (1986) Polock -Severity of whooping cough in England before and after decline in pertussis immunization (1984) Preston, N.W. : Technical problems in the laboratory diagnosis and prevention of whooping cough Laboratory Practice 19:482-486 (1970) Principi N, Marchiso P, Schito GC, Mannelli S. Risk factors for carriage of respiratory pathogens in the nasopharynx of healthy children. Ascanius Project Collaborative Group. Pediatr Infect Dis J. 1999 Nov;18(11):1031. Radzuweit, S., Kalich, R.: Branhamella catharrhalis- Klinisch relevanter Erreger bronchopulmonaler Erkrankungen?Z-Erkr-Atmungsorgane;177(1-2):82-7 (1991) Rapp I., Enders G.: Diagnostische Verfahren zum Nachweis einer Pertussis Infektion Ärztl. Lab. 34: 181-189 (1988) Reizenstein E., Johannson B., Mardin L., Abens J., Möllby R., Hallander, H.O. Diagnostic Evaluation of Polymerase Chain reaction discriminativ for B. pertussis, B. parapertussis and B. bronchiseptica. Diagn. Microbiol. Infect. Dis. 17: 185-191 (1993) Regan, F., Lowe F.: Enrichment medium for the isolation of Bordetella. J.clin. Microbiol. American Society for Microbiology, Washington/D.C. (1985) Riffelmann M., Littmann M., Hülße C., O’Brien, J., Wirsind v. König C.H., Pertussis bei Erwachsenen: Häufigkeit, Symptome und Kosten. Dtsch Med Wochenschr ; 131: 2829-2834 (2006) Robinson, J.: Whooping cough-a study of severity in hospital cases. Arch. Dis. Child 56 687 (1981) Röpe, U.: Keuchusten-Inzidenz nimmt trotz Impfung zu. ÄP Pädiatrie 1 Januar-Februar (2004) Rosén von Rosenstein, N.: Anweisungen zur Kenntnis und Kur der Kinderkrankheiten, 5. Auflage Göttinger. J. Ch. Dietrich (1785) Schalen und Mitarbeiter High isolation rate of Branhamella catharrhalis from the nasopharynx in adults with acute laryngitis. Scand J Infect Dis. 1980;12(4):277-80) Schmidt, G.: Zur Klinik des Keuchhustens. Z.ärztl.Fortbildung 59553(1964) Schmitt, H.J., Was machen wir eigentlich gegen Pertussis? Consilium infectiorum. 13 Jahrgang Heft 1, S 1-12 (2003) 372 150. Scholz, H. Pädiatrie von Michael Lentze 2003, K- Heyne S. 278 151. Schreiner, A., G. Bjerkestrand, A. Digranes, J.F. Halvorsen, T.M. Kommendal Bacteriological findings in the transtracheal aspirate from patients with acute exacerbation of chronic bronchitis. Infection 6 54-56 (1978) 152. Schweiger, B.: Molekulare Epidemiologie von RS-Viren FG 12 Virale Infektion; RKI (2002) 153. Schwenkenbrecher, A.; Keuchhusten bei Erwachsenen. Med. Klein.178, 1447 (1921) 154. Seige, G.: Infektionskrankheiten,Pertussis. Gundler,E.;Seige,G. Kinderheilkunde 800 Hippokrates, Stuttgart (1980) 155. Siberry GK, Paquette NR, Ross TL, Perl TM, Valsamakis A. Low prevalence of pertussis among children admitted with respiratory symptoms during respiratory syncytial virus season. Infect Control Hosp Epidemiol. 2006 Jan;27(1):95-7.Epub 2006 Jan 6. 156. Simon, C.: Pertussis( Keuchhusten), Pädiatrie in Klinik und Praxis, 2. 12. Kapitel Auflage:630 (1984) 157. Slenczka, W.: Viren und Chlamydien ( Parainfluenzaviren) Pädiatrie in Praxis und Klinik, 3-437110888, Bd. I, 2. Auflage 1994 158. Spencer, Cherry JD, Adenoviral infections. Textbook of pediatric dis. Sec. Edition, 1688 ff 1988 159. Ständige Impfkommission ( STIKO) am Robert Koch-Institut. Epi Bull 30/2009: 279-298 160. Stauffer L.R., Brown D.R., Sandstrom R.E.: Cephalexin supplemented Jones kendrick Charcoal agar for selective isolation of Bordetella pertussis: Comparison with previously discibed sequence J Gen Microbiol 134:2297-2306 (1983) 161. Stehr K., Pertussis. In: Schulte FJ, Spranger J (Hrsg) ;Lehrbuch der Kinderheilkunde. Fischer, Stuttgart New York. S 543-545 (1988) 162. Stehr K., Heininger U.:Die Impfsituation in den alten Bundesländern Dtsch. Ärzteblatt 88: 3528-3536 (A) (1991) 163. Stehr, K., Meyer, E.: Bundesweite Pertussisstudie 1988 an 3547 stationären Patienten. Jahrestagung Süddeutsche Gesellschaft für Kinderheilkunde, 38, Vortrag Nr. 53,Nürnberg 2.-4. Juni (1989) 164. Stück, B.: Eine neue Ära der Pertussis-Impfstoffe, TN Pädiartrie 7, Sonderausgabe (1994) 165. Swidsinski S., Schmidt-Schläpfer G., Schneeweiß B., Swidsinski A.: Pertussis-PCR, Neuer Standard in der Keuchhustendiagnostik. Monatsschr Kinderheilk 146:1171-1175 (1998) 166. Thomas L, Labor und Diagnose 7. Auflage TH Books V 6 Frankfurt am Main (2008) 167. Thornley P.E., Aitken, J.M., Drennan C.J., Mac Vicar J., Slevin N.J.: Branhamella catharrhalis infection of the lower respiratory tract: Reliable diagnosis by sputum examination. British Med. J. 285:1537-1538 (1982) 168. Torre d., Zeroli C., Giola M., Fiori G.P., Nespoli L., Daverio A., Ferrario G., Martegani R.: Acutephase proteins and levels of interleukin 1 B, interleukin 6, tumor necrosis factor alpha, and interleukin 8 in children with pertussis. Am J Dis Child; 147(1): 27-9. Jan (1993) 169. Tyeryar F.J., Richardson C.S., Beeshe R.B.: Report of a workshop on RS-Virus and parainfluenzaviruses. J. inf.dis 148 588 (1978) 170. Van Damme P., Burgess M.: Immunogenicity of Combined diphtheria-tetanus acellular pertussis vaccine in adults. Vaccine, 22(3-4): 305-308 (2004) 171. Vanthaya, N., Gan, MD., Trudy V., Murphy, MD.: Pertussis in hospitalized children Am. J. Dis. child 144 1130 (1990) 172. Versteegh FG, Mooi-Kokenberg EA, Schellekens JF, Weverling GJ, Peeters MF, Wilbrink B, Veenstra-van Schie MT, van Leewen-Gerritsen JM, Roord JJ. Community-aquired pathogens associated with prolonged coughing in children: a prospective cohort study. Clin Microbiol Infect. 373 2005 Oct;11(10):801-7. 173. Versteegh FG, Mooi-Kokenberg EA, Schellekens JF, Roord JJ.; Bordetella pertussis and mixed infections. Minerva Pediatr. 2006 Apr; 58(2):131-7. 174. Volonakis K, Souli M, Kapaskelis A, Baziaka F, Grammelis V, Ziakas PD, Giamarellou H. Evolution of resistance patterns and identification of risk factors for Streptococcus pneumoniae colonisation in daycare centre attendees in Athens, Greece. Int J Antimicrob Agents. 2006 Oct;28(4):297-301. Epub 2006 Sep 7. 175. Walker, E.: Whooping cough in Glasgow. J. infect 3150-158 (1981) 176. Wang SR, Lo WT, Chou CY, Chen YY, Tsai SY, Chu ML, Wang CC. Low rate of nasopharyngeal carriage and high rate of ampicillin resistance fpr Haemophilus influenzae among healthy children younger than 5 years old in northern Taiwan. 177. Weissenbacher, M., Carballal G., Avila M., Salomon, H., Harisiadi, J.Catalano, M. : Etiologic and clinical evaluation of acute lower respiratory tract infections in young argentinian children. Rev. Infect. Dis. 12 suppl. 8: 889-898 (1990) 178. Wendelboe AM, Van Ries A, Salmaso S, Englund JA: Duration of Immunity against pertussis after natural infection or vaccination. Ped Inf. Dis. J. : 24: S58-S61 (2005) 179. Wiedemann, H.-R.: Die Krankheiten des ZNS. Okkasionelle Krämpfe: Infektkrämpfe. Feer, E., Joppich,G.: Lehrbuch der Kinderheilkunde (1966) 587 VEB Fischer, Jena 180. Wildführ, G.: Medizinische Mikrobiologie und Immunologie Bd.I. VEB-Thieme, Leipzig (1959) 181. Willers,H.: Respiratory syncytial-Virus. Hygiene + Medizin 8: 243-246 (1983) 182. Wintrobe, M.M.; Clinical Hematology, Sixth Edition, Lea & Febinger, Seite 277 (1967) 183. Wirsing von König CH, Rott H, Bogaerts H, Schmitt HJ. A serologic study of organisms possibly associated with pertussis-like coughing. Pediatr Infect Dis J. 1998 Jul;17(7):645-9. 184. Wirsing von König, C.H.,Finger, H.: Keuchhusten bei Erwachsenen. Dtsch. med. Wschr. 116:649653. (1991) 185. Wirsing von König Ch, Campins-Marti M, Finn A, et al. Pertussis immunization in the Global Pertussis Initiative European Region. Pediatr. Infect. Dis. J.; 24: S.87-S.92 (2005) 186. Zahradnik, J. M., Cherry, J. D.: Influenza viruses. Textbook of pediatric infectious diseases sec. edition, 1709-1729 (1987) 187. Zee van der A., Agterberg C., Peeters M., Moofi F., Schellekens J.: A clinical validation of B. pertussis and B. parapertussis. Polymerase chain reaction: Comparison with culture and serology using Samples from patients with suspected whooping cough from a highly immunisized population. The J infectious Dis. 174:89-96 (1996) 374 Mein Lebenslauf wird aus Gründen des Datenschutzes in der elektronischen Fassung meiner Arbeit nicht veröffentlicht.