VL Infektimmunol_Therapie SS 2011
Werbung

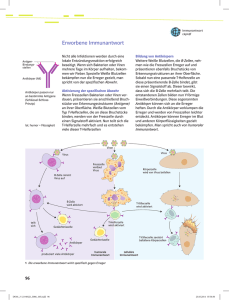
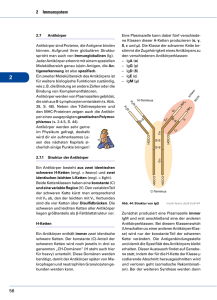
Infektionsimmunologie und Prinzipien antiviraler Chemotherapie Prof. Dr. Christian Jassoy Institut für Virologie Universität Leipzig 07. 04. 2011 Eintrittspforten für Infektionserreger Infektionsimmunologie • Eintrittspforten und Infektabwehr • Angeborene und adaptive Immunantwort • Aktivierung der adaptiven Immunantwort • B-Lymphozyten und Immunabwehr durch Antikörper • Zytotoxische T-Lymphozyten • Assozation von HLA-B57 und Schutz vor Progression bei der HIVInfektion Mechanische, chemische und biologische Abwehrmechanismen des Körpers • • Haut – perkutan (Verletzung, Arthropoden/Parasiten, iatrogen, i. v. Drogen) – offene Wunde • Schleimhaut – Respirations-, Magen-Darm-, Urogenitaltrakt • endogen/Reaktivierung (z. B. Herpesviren, M. tuberculosis) • • • • Haut: – Hornschicht – Epithelzellen – Bakterien – niedriger pH (pH 5) Schleimhaut – Epithelzellen – Schleim enthält Enzyme, Antikörper – Bakterien – ggf. Säure (Scheidenmilieu: pH 4) Magen – pH 2-3 Atemwege: – Flimmerepithel, Schleim – Hustenreflex Harnwege: – Harnfluss 1 Angeborenes (engl. „innate“) Immunsystem Zelluläre Quellen von Typ-I-Interferonen Angeborenes Immunsystem Zirkulierende Effektorproteine Interferon-β Plasmazytoide dendritische Zellen Fibroblasten Viele andere Zellen Interferone-ε, -κ, -ω Zytokine Zellen Komplementfaktoren Interferon-α (13 Subtypen) Neutrophile Granulozyten Kollektine Natürliche Killerzellen (Maltose-bindendes Lektin) Makrophagen Pentraxine (C-reaktives Protein) Interferon-α, -β Interferon-γ Tumor-Nekrose-Faktor-α Interleukin-1 u. a. Makrophagen Film Chemokine Defensine Zellen der angeborenen und adaptiven Immunantwort Angeboren/Unspezifisch Neutrophile Granulozyten Aktivierung der Immunabwehr über Pattern-Recognition-Rezeptoren Adaptiv/Erworben/Spezifisch T- und B-Lymphozyten Monozyten/Makrophagen NK-Zellen Antigenpräsentierende Zellen Makrophagen Dendritische Zellen 2 Zusammenwirken von angeborener und adaptiver Immunantwort bei Virusinfekten Infektionsimmunologie Virus • Phagozytose NK-Zellen Interferon-α, β u. a. • B-Lymphozyten und Immunabwehr durch Antikörper • Angeborene Immunantwort AntikörperAntwort B-Zelle • Eintrittspforten und Infektabwehr Eintrittspforten: Haut, Schleimhaut, Verletzung, endogen Infektabwehr: mechanisch, chemisch und biologisch Angeborene und adaptive Immunantwort Angeboren: Zirkulierende Effektorproteine, Zellen, Zytokine Adaptiv: B- und T-Lymphozyten Typ I-Interferon hemmt Virusvermehrung intrazellulär Aktivierung der adaptiven Immunantwort + Virus Zellvermittelte Antwort T-Zelle tote Virusinfizierte Zelle Modif. nach: Molecular Biology of the Cell 4. Auflage Aktivierung der spezifischen Immunantwort nach Infektion über die Schleimhaut Präsentation von Antigen durch HLA Klasse II-Moleküle Aufnahme eines Antigens durch Dendritische Zelle (DC/LC) Transport des Ag in DC zu Lymphknoten Aktivierung von Helfer-TZellen im Lymphknoten - membranständige Glykoproteine - auf Dendritischen Zellen, Monozyten/Makrophagen, B-Zellen (= antigenpräsentierende Zellen) - Genloci DR, DP, DQ - 1020 Allele - jeder Mensch besitzt je 2 Allele 3 B-Lymphozyten-Differenzierung Primäre Aktivierung von B-Lymphozyten Antigen wird phagozytiert und mit MHC II präsentiert - kurzlebige Plasmazellen - langlebige Plasmazellen 1. Antigen bindet an B-Zell-Rezeptor 2. Antigen wird phagozytiert und mit MHC II präsentiert 3. HTL bindet an MHC II + Peptid 4. Zytokinfreisetzung der HTL und B-Zellaktivierung Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 B-Lymphozyten-Reifung Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 Konzentration des Antigen-spezifischen IgM und IgG nach Infektion im Serum 1. Immunglobulin-Klassenwechsel von IgM zu IgG 2. Affinitätsreifung von schwach zu stark bindenden Antikörpern c IgM IgG siehe auch Vorlesung Immunologie t Infektion 4 Affinität (Bindungsstärke) und Avidität (kombinierte Bindungsstärke) 1. Neutralisierung Avidität Affinität hoch affin Antikörperwirkungen niedrig affin 2. Opsonierung Monovalent: Avidität = Affinität AgDeterminante Ag-Bindungsstellen des Antikörpers Fc Fab Bivalent: Avidität > Affinität 3. KomplementAktivierung 4. ADCC Modif. nach Abbas et al. Cellular and Molecular Immunology, Saunders, Philadelphia, 1997 1. Neutralisierung von Infektionserregern und Toxinen durch Antikörper 2. Opsonierung von Krankheitserregern durch Antikörper ohne Neutralisierung von Mirkoben und Viren Antikörpern ohne mit Antikörper mit Neutralisierung von Toxinen ohne Antikörpern mit Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 5 4. Antikörper-abhängige zelluläre Zytotoxizität (ADCC) Prophylaktische und therapeutische Anwendung von Immunglobulinen 1. Viren • Hepatitis A • Hepatitis B • Röteln, Windpocken, Masern • Tollwut • andere (Enteroviren, RSV, CMV, Vakziniavirus, Parvovirus B19) 2. Bakterien (Toxine) • Diphtherie • Tetanus • Botulismus Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 Biochemische Halbwertszeit von Antikörpern im Blut Spezifische Antikörper-Konzentration im Serum über die Zeit Antikörper (pränatal, passive Immunisierung) - je nach Ig-Typ und Subtyp: Infektion/Impfung 4-24 Tage c Antikörperkonzentration - IgG1, IgG2 (55-70 % der Serum-Ig): 21-24 Tage t 6 Halbwertszeit von Antikörperkonzentration im Blut bei natürlicher Infektion und nach Impfung • 11 bis > 200 Jahre* Kreuzreaktivität von Antikörpern: Beispiel HIV A B C z z z A HIV-192UG024 HIV-1JR-CSF HIV-192RW009 kreuzreaktiv F SIVCPZ Subtyp-C-spezifisch • Eintrittspforten und Infektabwehr • Angeborene und adaptive Immunantwort • Aktivierung der adaptiven Immunantwort durch Antigenpräsentation über DC und Makrophagen Antigen wird als Peptide über HLA Klasse II präsentiert B-Lymphozyten und Immunabwehr durch Antikörper B-Zellen differenzieren zu Antikörper-sezernierenden Plasmazellen Ak neutralisieren, opsonieren, aktivieren Komplement, bewirken ADCC Die Serum-T1/2 von IgG beträgt bis zu 24 Tage Antikörper und Seren können mit verwandten Viren kreuzreagieren Zytotoxische T-Lymphozyten • • B D HIV-1(M) H G HIV-1 (O) HIV-2/SIV • * Amanna et al. NEJM (2008) 357:1903-15 Infektionsimmunologie C CRF01_AE • AK produziert von langlebigen Plasmazellen im Knochenmark • Konzentrationsabfall manchmal bedeutsam (Bsp.: DPT, HBV-Impfung: Auffrischung) Verwandtschaftsbaum HIV-SIV Differenzierung von zytotoxischen T-Zellen Dendritische Zelle/ Makrophage CD8+ T-Zelle HLA Klasse I Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 7 T-Lymphozyten-Differenzierung Abwehr durch zytotoxische T-Lymphozyten plus Zytokin-Freisetzung (IFN-γ, TNF-α, IL-2 u. a.) Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 Präsentation von Antigen durch HLA Klasse I-Moleküle Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 Infektionsimmunologie • Eintrittspforten und Infektabwehr • Angeborene und adaptive Immunantwort • Aktivierung der adaptiven Immunantwort • B-Lymphozyten und Immunabwehr durch Antikörper HLA Klasse I A, B, C - auf allen somatischen Zellen außer vermutlich Neuronen - Anzahl der Allele: 2351 - je 2 Allele A, B, C - binden Peptide 8-10 AS • Zytotoxische T-Lymphozyten werden durch DC über HLA-Klasse I und HTL aktiviert erkennen Zellen über HLA Klasse I plus Antigenpeptid lysieren erkannte Zellen und sezernieren Zytokine • Assozation von HLA-B57 und Schutz vor Progression bei der HIV-Infektion Abbas et al. Cellular and Molecular Immunology Saunders, Philadelphia, 1997 8 Prinzipien und Beispiele antiviraler Therapie Wirkorte antiviraler Chemotherapeutika HIV: T20 Adsorption Penetration Uncoating Interferon Transkription HIV: RT- Inhibitoren Translation GenomSynthese Zusammenbau Aciclovir, Ganciclovir, HIV: Protease-Inhibitor Freisetzung Cidofovir Influenza: NA-Inhibitor Wirkmechanismen antiviraler Medikamente Enzyme Enzymhemmung DNA-Polymerase: Herpesviren Reverse Transkriptase: HIV HBV RNA-Polymerase HCV (Entwicklung) Protease Integrase Neuraminidase HIV HCV (Entwicklung) HIV Influenzavirus Eintritt/Rezeptor Enfuvirtide HIV Zelle/anderes Ribavirin Interferon-α HCV, andere RNA-Viren HCV ti pe tiv m ko nic ht- kom pet itiv 9 DNA-Polymerase-Inhibitoren (Herpesviren): Nukleosid-Analoga O O N N HO N N N N H2N O N N H 2N HO O N HO O OH CH3 N O HO O N N HO O I O CF3 N N HO O O N O HO LOBUCAVIR O O Br N N H N HO O O O H P N O O HO N NH2 O N P O O OH DEOXYADENOSIN Wesentliche Wirkschritte: N N HO Adenin N N N O 1. Phosphorylierung 2. Polymerase-Hemmung 3. DNA-Kettenabbruch O OH OH VIDARABIN O Adenin NH2 N N N N N BRIVUDIN Thymin NH2 N N OH TRIFLURIDIN OH IDOXURIDIN NH2 N O Deoxynukleotidtriphosphat-Pool CH3 O OH O OH THYMIDIN O O N Br OH BROVAVIR OH P O N H 2N P P P HO OH O HO N N N N N N H2N O ZELLULÄRE KINASE N N N N H2N O HERPESVIRUS TK N N OH PENCICLOVIR O O O H2N HO GANCICLOVIR ACICLOVIR N N N N H2N OH DEOXYGUANOSIN N N N N H 2N O Aciclovir O O N Aciclovir: Wirkmechanismus P N O N N O O O P O N N O N N Aciclovir (Guanin) H 2N Kettenabbruch HIV-Protease-Hemmer: Strukturbasiertes Drug Design HIV-Medikamente IN I CCR5 I CelsentriTM Maraviroc IsentressTM Raltegravir TM Etravirin PrezistaTM Darunavir fig.cox.miami.edu/~cmallery/150/protein/sf26x11b.jpg Roche Laboratories, Inc.; Trimeris, Inc. 10 Ribavirin HIV-Protease-Inhibitoren CH3SO3 H N N H O NH O O H N N N H OH CONH2 OH H N N N HN O O Wirkungsmechanismus unklar, z. B.: INDINAVIR SAQUINAVIR OH H2O O • Hemmung der viralen RNA-Polymerase und • zellulären Inosin-5-Monophosphat-Dehydrogenase • bei Einbau Ursache von Hypermutationen in Virus-RNA • Umschaltung einer Th1 in Th2-Immunantwort H2N RITONAVIR O O S N H N N H O N H OH O N OH OH H N N N HO O S N • Nelfinavir • Fosamprenavir • Lopinavir • Tipranavir • ´Atazanvir • Darunavir Interferon-α - Peptid, Molekulargewicht 18 kDa - natürlicher Schutzfaktor, wird durch Virusinfektion induziert - hemmt Replikation von RNS-Viren Therapeutische Indikationen: Interferon-α 2a, b (i.m., s.c.): Anwendung: HCV-Infektion Lassa-, Rift-Valley-, Hantaan-Virus, weitere Bunyaviren Zusammenfassung Antivirale Chemotherapie Wichtige Angriffspunkte antiviraler Medikamente sind - virale Enzyme wie - Polymerase/Reverse Transkriptase - Protease - Neuraminidase (Influenzavirus) - Viruseintritt (HIV) - zelluläre Abläufe (Ribavirin, Interferon-α) Chronische HBV-Infektion Chronische HCV-Infektion Kondylome, Papillomatose (HPV) Aciclovir hemmt kompetitiv die Herpesviruspolymerase (HSV, VZV) „pegyliert“ = mit Polyethylenglykol Interferon-α hemmt die HCV-Vermehrung Ribavirin wird bei HCV und verschiedenen RNA-Viren verwendet 11 HLA-Klasse I-Molekül HI-Viruslast und Krankheitsprogression Peptidbindungsstelle HIV-Kopien/ml am Setpoint 100% < 1.000 80% Anteil Über60% lebender ohne AIDS 1.000 - 9.999 Mikro 40% Extrazellularraum 10.000 - 99.999 > 99.999 Plasmamembran 20% 0% 0 24 48 72 96 120 Zytosol 144 Monate Ig-ähnliche Domäne O´Brien et al., JAMA, 1996 HLA-Klasse I-Molekül-Peptidbindungsstelle Aus: Molecular Biology of the Cell 4. Auflage HLA-B5703-Ankeraminosäuren Peptid-Bindungsgrube C-terminale Aminosäure PapainSpaltstelle Variable Aminosäuren AnkerAminosäuren X T X X X X X X W HLA-B5703-Ankeraminosäuren XTXXXXXXW XSXXXXXXY XAXXXXXF AnkerAminosäuren N-terminale Aminosäure Modif. nach: Molecular Biology of the Cell 4. Auflage 12 Putative HLA-B5703-CTL-Epitope im HIVGag-Protein HLA-B5703-Ankeraminosäuren XTXXXXXXW XSXXXXXXY XAXXXXXF Gag p24 z Gag p17 HLA-B5703-Gag-Fluchtmutanten AISPRTLNAW KAFSPEVIPMF TSTLQEQXAW -> -> -> XXSPRTLNAW KXFXPEVIPMF TSXLQEQXAW - beeinträchtigen Virusstabilität - verlangsamen Virusvermehrung HIV-Gag-Aminosäure-Sequenz Infektionsimmunologie Ende • Eintrittspforten und Infektabwehr • Angeborene und adaptive Immunantwort • Aktivierung der adaptiven Immunantwort • B-Lymphozyten und Immunabwehr durch Antikörper • Zytotoxische T-Lymphozyten • Assozation von HLA-B57 und Schutz vor Progression bei der HIV-Infektion HIV-Fluchtmutanten in den HLA-B57-Epitopen des Gag-Proteins sind weniger vermehrungsfähig 13