Immuntherapien gegen Krebs - research
Werbung

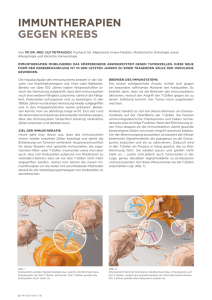
IMMUNTHERAPIEN: NEUE ANSÄTZE FÜR DIE ONKOLOGIE Abwehr gegen Krebs entfesseln Unser Körper besitzt ein enormes Arsenal an Abwehrkräften, um Krankheiten erfolgreich zu bekämpfen. Jetzt wollen Krebsforscher das menschliche Immunsystem gezielt schärfen. Dazu arbeiten Wissenschaftler von Bayer HealthCare gemeinsam mit internationalen Onkologie-Experten an neuartigen Immuntherapien, die Krebspatienten helfen sollen, ihre Körperkräfte zu mobilisieren – für den erfolgreichen Kampf gegen die Tumorerkrankung. Bedrohliche Schönheit: Lungenkrebs, hier violett dargestellt, ist eine der häufigsten und gefährlichsten Krebserkrankungen. Neuartige Immuntherapien könnten zukünftig auch Patienten im fortgeschrittenen Stadium helfen. 10 Bayer research 28 Juli 2015 Fotos: Peter Ginter/Bayer AG (8), Matthias Sandmann/Bayer AG (1), Eye of Science/Agentur Focus (1), Privat (2) Titelthema MEDIZIN Bayer research 28 Juli 2015 11 MEDIZIN Titelthema Kooperationspartner: Am Deutschen Krebsforschungszentrum arbeiten Giovanni Mastrogiulio und Dr. Yingzi Ge (Foto links, v. li.) im Bayer-DKFZ-Joint-Laboratory an immuntherapeutischen Ansätzen. Der Bayer-Antikörperspezialist Dr. Fred Aswad (Foto rechts) analysiert derweil in San Francisco Zellkulturen. In unserem Blut fahnden winzige Wächter unermüdlich nach unterschiedlichsten Krankheitserregern. Bakterien oder Viren werden vom Immunsystem möglichst sofort bekämpft. Die Körperpolizei ist dafür mit verschiedenen Rezeptoren ausgestattet, mit denen sie sämtliche Zellen und Partikel, die ihr begegnen, an der Oberfläche abtastet – wie mit kleinen Händen. Erfassen die Abwehrzellen eine fremde Struktur, schlagen sie Alarm. Die 10 Checkpoint-Blockade löst die angezogene Handbremse des Immunsystems Jahre Mithilfe von Immuntherapien konnte die Überlebenszeit von einem Teil der Patienten mit metastasiertem, schwarzen Hautkrebs auf mittlerweile über zehn Jahre gesteigert werden – im Vergleich zu vorher zehn Monaten. Quelle: European Cancer Congress 2013 molekulare Patrouille kann sogar entartete Zellen identifizieren – und das ist gerade dabei, die Krebstherapie zu revolutionieren. Denn mit einem neuen Ansatz – der sogenannten Immuntherapie – wollen Wissenschaftler unser Abwehrsystem in die Lage versetzen, Tumore eigenständig zu bekämpfen. Aber dazu 12 müssen die Immunzellen erst eine umfangreiche Ausbildung absolvieren. In den Lymphknoten lernen Immunzellen, zwischen körpereigenem und fremdem Gewebe zu unterscheiden. Mit Immuntherapien wollen die Forscher der Körperpolizei nun zu einer Sonder-Trainingseinheit verhelfen: Die Abwehrzellen sollen sogar getarnte Krebszellen zuverlässig erkennen und diese beseitigen. „Eines der vielversprechendsten Forschungsgebiete in der Immuntherapie ist die Checkpoint-Blockade“, sagt Dr. Bertolt Kreft, Leiter der Abteilung Immunotherapy & Antibody Conjugates in der Onkologie-Forschung bei Bayer HealthCare in Berlin. Bayer research 28 Juli 2015 Diese setzt an der Interaktion zwischen Krebs und Immunzellen an. Denn über diverse Signale steuert der Körper, wie lange und wie stark das Abwehrsystem Tumorzellen oder Krankheitserreger bekämpft. Hemmende Signale sorgen ab einem bestimmten Zeitpunkt dafür, dass die Körperpolizei nicht zu stark agiert und gesundes Gewebe angreift. „Dieses körpereigene Sicherheitssystem wird allerdings von Krebszellen manipuliert“, sagt Kreft. Denn auch Tumore können hemmende Signale aussenden: Sie unterdrücken damit den Angriff der molekularen Wächter und bleiben intakt. „Die Krebszellen ziehen sozusagen die Handbremse des Immunsystems – ähnlich einem Motor im Leerlauf, der nicht losfahren kann“, erklärt Kreft. Die Checkpoint-Blockade löst diese Sperre: Sie reaktiviert so die körpereigene Abwehr, die dann den Krebs erfolgreich bekämpfen kann. Ärzte, Forscher und Patienten setzen große Hoffnungen in den neuen Behandlungsansatz. „Wir sind alle sehr gespannt darauf, wie die Checkpoint-Strategie die Krebstherapie Sichere Hand im Labor: Bayer-Forscher an allen deutschen Pharma-Standorten tragen ihren Teil dazu bei, neuartige Krebstherapien zu entwickeln. Die Biologielaborantin Christina Scholl etwa bereitet in Köln einen Versuch mit Mikrotiterplatten vor. „Immuntherapie wird sich etablieren“ Prof. Dr. med. Michael Platten ist leitender Oberarzt in der Neurologie am Universitätsklinikum Heidelberg und Gruppenleiter in der Neuro- und Hirntumor-Immunologie am DKFZ. research sprach mit ihm über die Chancen der Immuntherapien. Michael Platten Wie wird die Immuntherapie, insbesondere die CheckpointInhibition, die Krebstherapie verändern? Ich erwarte, dass sich dieser Ansatz in den nächsten Jahren als fester Baustein der Krebstherapie etablieren wird – und in vielen Fällen eine wirkliche Aussicht auf Heilung verspricht. Die Checkpoint-Inhibition wird uns dabei helfen, zu verstehen, wie das Immunsystem Krebs bekämpfen kann und welche Merkmale im Tumorgewebe dabei relevant sind. Gibt es Krebsarten, die besonders gut auf die Behandlungen ansprechen? Die größten Erfolge werden sicherlich beim schwarzen Hautkrebs erzielt. Aber auch bei besonders bösartigen und schwierig zu behandelnden Hirntumoren haben wir in den vergangenen Jahren große Fortschritte auf dem Gebiet der Immuntherapie gemacht. Mit der Entschlüsselung der geeigneten Merkmale hoffen wir, einen immuntherapeutischen Ansatz auch gegen Tumore zu finden, die bislang als resistent gegenüber einer Immuntherapie galten, beispielsweise Glioblastome oder Bauchspeicheldrüsenkrebs. Wie können in Zukunft Nebenwirkungen der Immuntherapie unter Kontrolle gebracht werden? Das können wir schaffen, indem wir verstehen, bei welchen Patienten eine Checkpoint-Inhibition effektiv ist und welche Eigenschaften des Tumors hierfür ausschlaggebend sind. Im Grunde verstärken Checkpoint-Inhibitoren nur eine präexistierende Immunantwort gegen Krebszellen. Wenn wir in der Lage sind, diese bereits vorhandenen tumorspezifischen Immunzellen gezielt zu nutzen, sind keine unspezifischen Nebenwirkungen zu erwarten. Dies wird allerdings voraussetzen, dass jeder Patient tatsächlich eine maßgeschneiderte Immuntherapie bekommt. Bayer research 28 Juli 2015 13 Übersicht und Detailblick: Dr. Lars Röse und Dr. Bertolt Kreft (Foto links, v. li.) überblicken und koordinieren die Forschungsarbeiten von Bayer an onkologischen Immuntherapeutika. In den Bayer-Laboren in Berlin (Foto rechts) untersucht Dr. Ervinna Pang menschliche Zellkulturen am Mikroskop. weiter beeinflussen wird“, sagt Dr. Fred Aswad, verantwortlich für die Gruppe Immunoprofiling, Biologics Research bei Bayer HealthCare in San Francisco. Fortgeschrittener Lungenkrebs beispielsweise war bisher ein Todesurteil. Doch die CheckpointBlockade wirkt bei diesen Patienten. Aswad: „Die Menschen leben deutlich länger.“ Auch für schwarzen Hautkrebs und Tumore in Niere oder Blase geben vielversprechende Studiendaten einen positiven Ausblick. Die Behandlung soll an der Oberfläche der Zellen ansetzen. Unsere Immunzellen – darunter die T-Lymphozyten – sind mit unterschiedlichen, sehr spezifischen Rezeptoren ausgestattet, auch solchen, die eine hemmende Funktion haben. Viele Krebszellen besitzen jedoch Liganden, die sich genau an diese Rezeptoren auf der Oberfläche der Immunzellen binden können. Dadurch lösen sie eine biochemische Reaktionskaskade in der Immunzel- Attacke gegen den eigenen Körper Immunzellen werden von einer Masse komplexer Signale dirigiert. So stellt der Organismus sicher, dass die Zellen nur Krankheitserreger oder entartete Körpergewebe angreifen. Bei Menschen, die an einer Autoimmunerkrankung leiden, funktionieren diese Regelmechanismen nicht richtig: Das Abwehrsystem nimmt körpereigene Zellen als fremd wahr und attackiert sie. Bei Multipler Sklerose beispielsweise wird so die isolierende Hülle von Nervenbahnen zerstört. Das schränkt die Reizleitung ein – die Folgen reichen von Sehstörungen bis zu Lähmungen. 14 Bayer research 28 Juli 2015 le aus, woraufhin diese ihren Angriff auf die Krebszelle stoppt. „Das Ziel der Checkpoint-Blockade ist es, genau diese Bindung von Immunrezeptor und hemmenden Liganden der Krebszellen zu verhindern – und damit zu vermeiden, dass die Körperabwehr stillgelegt wird“, erklärt Kreft. Als winzige Schranken, die die Signale unterbrechen sollen, setzen er und seine Kollegen Antikörper ein. Diese Eiweißmoleküle binden nur an Strukturen, die genau in ihre Bindungstaschen passen – wie ein Schlüssel in ein Schloss. „Wir wollen spezielle Antikörper entwickeln, die entweder am Liganden auf dem Tumor andocken oder auf dem passenden Rezeptor des Lymphozyten“, erklärt Kreft das Prinzip. Damit wäre die Bindungsstelle besetzt und der Tumor könnte die Immunzelle nicht mehr lahmlegen – die Körperabwehr könnte den Krebs weiter bekämpfen. Gemeinsame Suche nach neuen Ansatzpunkten für innovative Immuntherapien Kreft will mit seinen Kollegen möglichst viele dieser Therapieansätze aufspüren. Die Onkologen arbeiten dabei auch eng mit den Experten des Deutschen Krebsforschungszentrums, kurz DKFZ, in Heidelberg zusammen, um Immuntherapien gegen Tumorerkrankungen zu entwickeln. Neben der Arbeit in den eigenen Laboren fahnden die Spezialisten auch gemeinsam vor Ort nach Ansätzen: „Neun Bayer- und DKFZ-Mitarbeiter forschen im Joint Lab in Heidelberg miteinander an der Laborbank“, so Dr. Lars Röse, Laborleiter in der Onkologie-Forschung für Immuntherapie und Antikörper Konjugate bei Bayer HealthCare in Berlin. „Die DKFZ-Forscher sind Spezialisten für ganz bestimmte Targets, also Angriffspunkte für neue Therapien“, so der Biologe. Die Kooperation ermöglicht den Bayer-Forschern einen Zugang zu dieser besonderen Expertise, um daraus neue Therapien zu entwickeln. „Und wir bringen unsere Expertise in der Arzneimittelentwicklung mit ein“, so Röse. Titelthema MEDIZIN Checkpoint-Blockade: Schranke hoch für den Immunangriff Tumore wie Melanome können hemmende Signale aussenden und damit Angriffe des Immunsystems unterdrücken. Hier greift der neuartige Therapieansatz der Checkpoint-Blockade an: Spezifische Antikörper heben die Störung auf und ermöglichen es dem Immunsystem, den Krebs wieder zu attackieren. Lymphknoten 1 Im Gewebe nahe des Melanoms nehmen dendritische Zellen Tumor-Antigene auf und präsentieren sie auf ihrer Oberfläche. Die Zellen wandern über die Lymphgefäße in die Lymphknoten. Dendritische Zellen TCR Melanom naive T-Zelle 2 In den Lymphknoten präsentieren die dendritischen Zellen das Tumor-Antigen naiver T-Zellen. Diese docken mit dem T-Zell-Rezeptor (TCR) an die Tumorstruktur an und werden aktiviert. Über die Blutgefäße gelangen sie zum Melanom. Immuntherapie mit spezifischen Antikörpern TCR aktivierte T-Zelle Tumorzelle 3 T-Zellen erkennen mit ihren TCRs die TumorAntigene auf der Oberfläche der Krebszellen. Doch der Tumor aktiviert inhibitorische Liganden. Damit löst er ein hemmendes Signal für die T-Zellen aus: Ihre Reaktion wird blockiert, sie greifen den Tumor nicht mehr an. Hier setzt die Immuntherapie an: Spezifische Antikörper, die dem Patienten gespritzt werden, blocken die Rezeptor-Aktivierung – und damit das negative Signal auf die T-Zellen. Sie können nun den Tumor erfolgreich bekämpfen. Bayer research 28 Juli 2015 15 MEDIZIN Titelthema „Wir setzen auf neuartige Immun-Checkpoints“ Dr. Zurit Levine ist Vice President of Research and Discovery bei der Compugen Ltd. in Israel. research sprach mit der Biochemikerin über die Kooperation mit Bayer und die Zukunft der Krebstherapie. Zurit Levine Was ist das Ziel Ihrer Kooperation mit Bayer? Unser Ziel ist die Entwicklung Antikörper basierter Wirkstoffe für die Krebs-Immuntherapie. Wir greifen dabei auf zwei neuartige, bei Compugen entdeckte Immun-Checkpoint-Regulatoren zurück. Diese neuen Proteine sind an der Immunregulation beteiligt und werden bei verschiedenen Krebsarten sowohl an Tumorzellen als auch an Immunzellen exprimiert. Indem wir an diesen Proteinen gezielt mit Antikörper-Therapeutika ansetzen, wollen wir deren immunsuppressive Wirkung in der Tumor-Mikroumgebung ausschalten und eine kräftige Antitumor-Immunantwort herbeiführen. die an neuartigen Immun-Checkpoints angreifen. Sie könnten die Ansprechraten erhöhen oder das Spektrum der zu behandelnden Krebsindikationen erweitern – und auch als Quelle für wirksame Arzneimittel-Kombinationen dienen. Wie werden die Immuntherapie und die Checkpoint-Blockade die Krebstherapie beeinflussen? Inwieweit profitieren sowohl Bayer als auch Compugen davon? Bayer und Compugen bringen ihre wissenschaftlichen Spezialkenntnisse auf dem Gebiet der Immun-Checkpoint-Blockade ein. Und jedes Unternehmen teilt Expertise und Know-how mit dem anderen. Auf dem dicht gedrängten Gebiet der Immun-Onkologie befasst sich ein Großteil der Industrie mit bereits bekannten Immun-Checkpoint-Targets. Wir dagegen entwickeln Medikamente, Ein Arbeitsbereich der Kooperation befasst sich mit Hirntumoren. „Unsere Gruppe hat bereits einen zielgerichteten Ansatz einer Impftherapie gegen ein häufiges Merkmal von Gliomen entwickelt, der nun in einer klinischen Studie getestet wird“, erklärt Prof. Dr. med. Michael Platten vom DFKZ. Der Gruppenleiter im Bereich Neuro- und Hirntumor-Immunologie ist davon überzeugt, dass der Ansatz der Immuntherapien viele neue Chancen eröffnet. „Ich erwarte, dass sich die Immuntherapie in der Krebsbehandlung etablieren wird.“ Denn im Gegensatz zu Chemo- oder Strahlentherapie, die nach der Behandlung abgeschlossen sind, kann eine Immuntherapie längerfristig wirken: Das Abwehrsystem lernt während der Therapie, wie es die entarteten Zellen aus eigener Kraft nachhaltig bekämpfen kann. T-Lymphozyten drängen potenziell den Tumor zurück, es können Gedächtniszellen ausgebildet werden. „Der Patient ist nach einer erfolgreichen Therapie geschützt – zumindest gegen wiederkehrende bösartige Veränderungen: Selbst wenn Krebszellen, die sich im Körper verborgen gehalten haben, wieder auftauchen, kann das trainierte Immunsystem sie vernichten“, erklärt Aswad. Ein weiterer Vorteil: Tumore können voraussichtlich keine Resistenzen gegen die Behandlung bilden – dies ist bei Chemotherapeutika anders. „Zytostatika unterscheiden zudem nicht 16 Bayer research 28 Juli 2015 Die Blockade von Immun-Checkpoints entfaltet das Potenzial der Antitumor-Immunantwort auf eine Art, welche die Krebstherapie von Grund auf verändern wird. Checkpoint blockierende Antikörper haben bereits eindrucksvolle klinische Vorteile für das Langzeit-Überleben bewiesen. Damit wächst die Hoffnung, dass dieser neuartige Ansatz zu wertvollen Strategien und Möglichkeiten im Kampf gegen den Krebs führt. Monoklonale AntikörperMedikamente, die auf zusätzliche neuartige Checkpoint-Targets abzielen, würden den Anwendungsbereich dieses bahnbrechenden Ansatzes erheblich erweitern – speziell bei Krebserkrankungen, bei denen derzeitige Immuntherapien nicht wirken. zwischen körpereigen und -fremd. Sie greifen alle Zellen an, die sich besonders schnell teilen“, erklärt Kreft. Dazu gehören Tumorzellen, aber eben auch Haarwurzeln, Schleimhäute oder Nagelbett von Fingern und Zehen. Das verursacht die bekannten Nebenwirkungen: Den Patienten fallen die Haare aus, der Geschmackssinn verändert sich, die Nägel lösen sich. „CheckpointHemmer agieren viel zielgerichteter – und trotzdem wirken sie im ganzen Körper“, so Kreft. Höhere Lebensqualität für Krebspatienten während der Behandlung Patienten müssen sich daher zum Beispiel oft nicht so stark übergeben wie bei der Chemotherapie und fühlen sich nicht so erschöpft wie nach einer Strahlenbehandlung. „Dennoch ist die Checkpoint-Blockade kein Wundermittel“, fasst Aswad zusammen. Wie fast jede medizinische Behandlung birgt sie auch Risiken: „Das angeregte Immunsystem kann sich manchmal auch gegen gesundes Körpergewebe richten. Solche Autoimmunreaktionen können starke Entzündungen in Darm, Leber oder Haut auslösen. Die Patienten müssen daher exakt und engmaschig überwacht werden“, so Aswad. Sorgfältig und steril: Antikörper basierte Wirkstoffe werden unter reinsten Bedingungen hergestellt. Dr. Volker Müller arbeitet dafür an der Cleanbench (Foto links). Dr. Heiner Apeler und Tanja Wesarg (Foto rechts, v. li.) stellen sicher, dass die Antikörper von anderen Eiweißen gereinigt werden. Dennoch sind die Bayer-Wissenschaftler überzeugt: Die Chance ist groß, dass der Nutzen und das Potenzial der Checkpoint-Hemmung ihre Risiken übersteigen werden. Die ersten Therapien sind bereits zugelassen, etwa zur Behandlung von metastasiertem, schwarzem Hautkrebs. Die Lebenserwartung eines Patienten mit malignem Melanom lag nach Diagnose bisher bei sechs Monaten. Die Immuntherapie kann die Lebenszeit auf zwei Jahre verlängern – mit Ausblick auf mehr. Doch die Medikamente wirken nicht bei allen Erkrankten: „In der Regel sprechen rund 20 bis 30 Prozent der behandelten Patienten in klinischen Studien auf die Therapie an“, erklärt Kreft. Warum nur bei so wenigen, darüber ist sich die Wissenschaft bisher nicht einig. „Aber wir sprechen von 20 bis 30 Prozent, wo vorher null waren“, ergänzt Aswad. Hoffnung für besonders schwerwiegende Krebserkrankungen Ein Ansatz der Checkpoint-Immuntherapie pro Krebsart reicht also nicht aus. Kreft: „Wir brauchen eine Auswahl an Behandlungsmethoden, die an unterschiedlichen Strukturen angreifen. Nur so können immer mehr Krebspatienten profitieren. Dazu wollen wir beitragen.“ Die Wissenschaftler kooperieren weltweit mit exzellenten Partnern von Forschungsinstituten und anderen pharmazeutischen Firmen, um möglichst viele therapeutische Angriffspunkte, sogenannte Targets, aufzuspüren und passende Antikörper zu entwickeln. „Die israelische Firma Compugen zum Beispiel nutzt hochinnovative Methoden der Bioinformatik, um bisher unbekannte Immun-Checkpoints zu identifizieren“, erklärt Röse. So haben die Wissenschaftler zwei neue Targets für Längerfristige Wirkung Die Checkpoint-Hemmung als Krebstherapie aktiviert das körpereigene Immunsystem, das dann gezielt nur Tumorzellen angreift. Dabei wirkt es systemisch, also im ganzen Organismus. Im Gegensatz zu traditionellen Krebstherapien – Bestrahlung, Chemotherapie und Operation – wirkt der Immunansatz außerdem weiter, nachdem die Behandlung abgeschlossen wurde. Zeitlicher Ablauf von Behandlung und Wirkdauer Krebstherapien Immuntherapie wirkt nach Behandlungsende weiter Start der Behandlung Ende der Behandlung Bayer research 28 Juli 2015 17 MEDIZIN Titelthema Farbenreiche Probenvielfalt: Die Biologielaborantin Claudia Kamfenkel untersucht Gewebeproben im automatischen Scanner. immuntherapeutische Ansätze entdeckt. Röses Kollegen entwickeln gemeinsam mit den Forschern aus Tel Aviv spezifische Antikörper. „Wir konzentrieren uns dabei sowohl auf die Antigen-Struktur auf den Krebszellen als auch auf die des Immunzellen-Rezeptors“, so Dr. Zurit Levine, Vice President of Research and Discovery bei Compugen. Die aussichtsreichsten Kandidaten werden derzeit in Zell- und Tiermodellen auf ihre Wirksamkeit getestet. Die Bayer-Forscher und ihre Kollegen setzen größte Hoffnungen in die Checkpoint-Blockade. Trotzdem forschen sie breitgefächert und arbeiten etwa auch an bispezifischen Antikörpern, kurz BiTE (s. a. research 24, „Biotechnologie mit System“). Sie stellen einen direkten Kontakt zwischen Krebs- und speziellen Killerzellen des Immunsystems her: Die BiTE-Brücke besteht aus zwei Fragmenten, die spezifisch ein Molekül auf der Oberfläche der jeweiligen Zelle erkennt. Die Killerzellen können so an den Tumor andocken. Daraufhin setzen sie Substanzen frei, die das Krebsgewebe vernichten. Derzeit arbeiten die Bayer-Forscher mit dem Biotech-Unternehmen Amgen an zwei Projekten. „Wir testen gerade einen BiTE-Antikörper gegen Prostatakrebs in der klinischen Phase I“, erklärt Kreft. Seine Kollegen arbeiten außerdem an einem weiteren Antikörper, der zur Therapie verschiedener Krebsarten eingesetzt werden soll. Alle Wirkstoffkandidaten werden vorerst für die Behandlung einer Tumorart entwickelt. Aber in der frühen klinischen Phase werden sie auch auf Wirksamkeit gegen weitere Krebserkrankungen geprüft. In Zukunft sollen also nicht nur Melanome immuntherapeutisch behandelbar sein. „Vermutlich kommen ein Dutzend weitere Indikationen dazu“, erklärt Kreft. Das Team um Kreft ist zuversichtlich, dass Immuntherapien sich in der Krebsbehandlung etablieren werden: „Die Chancen sind enorm“, so der Bayer-Forscher. www.research.bayer.de/immuntherapien Weitere Infos zum Thema 18 Bayer research 28 Juli 2015