ErhöhtE Leberwerte müssEn abgEklärt wErdEn
Werbung

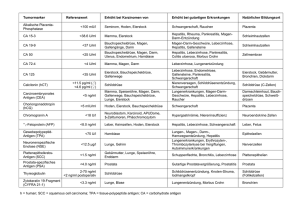
Hausarzt Medizin Erhöhte Leberwerte müssen abgeklärt werden Die Diagnostik und Therapie von Lebererkrankungen gehören zum hausärztlichen Alltag. Viele dieser Erkrankungen insbesondere die Leberzirrhose können Dank moderner Therapien heute verhindert werden. Gallensäuren: Großes therapeutisches Potential Es ist wichtig, erhöhte Leberwerte immer konsequent abzuklären, so das Fazit der Falk Gastro-Konferenz (8.–11.10.2014 in Freiburg i.Br.) Dr. med. Peter Stiefelhagen, Hachenburg Illustration: picture-alliance / dieKLEINERT.de / Boris Braun 56 Gallensäuren sind für die intestinale Fettemulgierung und somit für die Resorption fetthaltiger Nahrungsbestandteile unverzichtbar. Darüberhinaus wirken sie auch als Signalmoleküle mit hormonellen Eigenschaften, die bestimmte Kern- und Membran-Rezeptoren an den Gallengangepithelien und auch Immunzellen aktivieren. Als intestinale bzw. enterohepatische Hormone erfüllen sie eine Reihe physiologischer Funktionen. So übermitteln sie den Zellen wichtige Informationen über den Ernährungszustand und sind auch an der Regulation des Fettstoffwechsels und der Glukose- und Energiehomöostase beteiligt. Darüberhinaus entfalten sie über eine Aktivierung von Rezeptoren an den Zellen des Immunsystems auch immunmodulierende Effekte. Zusätzlich verfügen sie über bakteriostatische Eigenschaften und aktivieren intestinale Gene, welche bei der Verteidigung gegenüber der Invasion von Darmpathogenen und an der Erhaltung der Darmintegrität beteiligt sind. Gallensäuren können daher auch als ein Teil des Immunsystems angesehen werden, welches das Mikrobiom kontrolliert. Bisher werden Gallensäuren, nämlich Ursodeoxycholsäure (UDCA) nur zur Behandlung von cholestatischen Le- bererkrankungen wie der primär biliären Zirrhose (PBC) und der Schwangerschaftscholestase eingesetzt. So kann bei PBC-Patienten mit UDCA der Verlauf der Erkrankung und somit die Zeit bis zur notwendigen Lebertransplantation günstig beeinflusst werden. In der klinischen Entwicklung sind modifizierte Gallensäuren und Gallensäurenmimetika, die neue therapeutische Perspektiven nicht nur bei Lebererkrankungen sondern evtl. auch bei chronisch entzündlichen Darmerkrankungen bzw. metabolischen Erkrankungen wie Fettleber, Diabetes und Adipositas eröffnen. Hausarzt Medizin Medikamenteninduzierte Hepatopathie: Wie erkennen? Medikamentös induzierte Leberschäden sind keine Seltenheit. Sie sind die Ursache von 5% aller Klinikeinweisungen wegen eines Ikterus und bei jedem Zweiten mit einem akuten Leberversagen sind Medikamente die Ursache. Das Spektrum der in Frage kommenden Substanzen ist sehr groß, ja grundsätzlich können alle Medikamente, aber auch Phytopharmaka, Tees bzw. Nahrungsergänzungsmittel zu einer Leberschädigung führen. In Einzelfällen können Monate bis Jahre vergehen, bis unter einer bestimmten Medikation ein Leberschaden auftritt wie z.B. bei Nitrofurantoin. Nach dem laborchemischen Profil werden zwei Schädigungsmuster unterschieden, nämlich ein Hepatitis ähnliches mit Erhöhung der Transaminasen und ein cholestatisches mit Erhöhung der gamma GT, der alkalischen Phosphatase und des Bilirubins. Oft findet sich auch eine Mischform. Sehr schwierig ist die Diagnosestellung einer medikamenteninduzierten Hepatopathie. Es handelt sich immer um eine Ausschlussdiagnose. Bevor diese Diagnose gestellt wird, müssen andere Lebererkrankungen (akute und chronische Hepatitis A, B, C und E, cholestatische Lebererkrankungen wie PBC und PSC, Hämochromatose, Autoimmunhepatitis, Lebertumore etc.) ausgeschlossen sein. Zur Beurteilung der Kausalität werden klinische Scores wie der RUCAM-Score herangezogen. Der Hausarzt 04/2015 Pathogenetisch werden zwei Typen unterschieden: die dosisabhängige toxische Schädigung wie z.B. bei Paracetamol und die weitgehend dosisunabhängige, von der speziellen Empfindlichkeit des einzelnen Patienten abhängige Toxizität, die auch als idiosynkratische Toxizität bezeichnet wird. Für letztere kommt nahezu jedes Medikament in Frage. Spricht alles für einen medikamentös induzierten Leberschaden, so sollte das Medikament abgesetzt werden. Nur bei einer leichten Schädigung kann man zunächst abwarten, da die Leberschädigung auch transient sein kann wie bei Heparinen. Schwere Formen müssen jedoch als potenziell lebensbedrohliche Komplikation angesehen werden. Sind die Transaminasen über das 3-fache und das Bilirubin um das 2-fache erhöht, so liegt die Mortalität bei > 10%. Eine medikamentöse Therapie steht nur für die Paracetamol-Überdosierung zur Verfügung, nämlich N-Acetylcystein. Für Steroide gibt es keine überzeugenden Daten. Ein besonderes Problem sind Patienten mit einer Polypharmakotherapie. Bei ihnen das für den Leberschaden verantwortliche Medikament zu identifizieren, ist kaum möglich. Für solche Situationen sind neue Verfahren in der Entwicklung wie z.B. hepatozytenähnliche Zellen, die aus dem Blut des Patienten hergestellt werden. Damit kann im Reagenzglas die Leberschädlichkeit eines bestimmten Medikaments für den individuellen Patienten getestet werden. Notizen Leberzirrhose kann meist verhindert werden Die Leberzirrhose ist die gemeinsame Endstrecke verschiedener chronisch verlaufender Lebererkrankungen. Die häufigsten Ursachen sind die alkoholtoxische und die nicht-alkoholische Fettleber, die chronische Hepatitis B und C, die Autoimmunhepatitis und metabolische Erkrankungen wie die Hämochromatose. Viele dieser Erkrankungen insbesondere die chronischen Virushepatitiden können heute sehr effektiv behandelt werden, so dass die Leberzirrhose zu einer meist verhinderbaren Erkrankung geworden ist. So konnte bei Patienten mit einer chronischen Hepatitis B durch eine dauerhafte effektive Suppression der Virusreplikation sogar eine vollständige Rückbildung der Zirrhose erreicht werden. Vielfältige Komplikationen Schreitet die Leberzirrhose fort, so entwickeln sich zahlreiche Komplikationen. Sie sind Folgen des erhöhten Drucks im Pfortaderkreislauf und/oder der beeinträchtigten Leberfunktion. Die portale Hypertension führt zu Aszites und Ösophagusvarizen, die zu einer schweren oberen gastrointestinalen Blutung führen können. Letztere erfordern neben der Gabe eines Betablockers eine endoskopische Therapie in Form einer Ligatur. Die gestörte Leberfunktion kann eine hepatische Enzephalopathie und ein hepatorenales bzw. –pulmonales Syndrom auslösen. Diese Komplikationen führen nicht selten zum Tod. Die gefürchtetste Komplikation ist das hepatozelluläre Karzinom, welches bei einer Leberzirrhose auf dem Boden einer chronischen Virushepatitis deutlich häufiger auftritt als bei toxischen oder metabolischen Ursachen. Deshalb erfordern Patienten mit einer Leberzirrhose regelmäßige Kontrollen mittels Sonografie und Bestimmung des alphaFoeto-Proteins, um ein solches Karzinom möglichst frühzeitig erfassen zu können. Bei einer fortgeschrittenen Leberzirrhose sollte immer an die Option einer Lebertransplantation gedacht werden, da ansonsten die Lebenszeit sehr begrenzt ist. 57