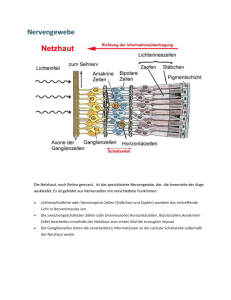
Angeborene Augenerkrankungen und deren Versorgung
Werbung

Inhaltsverzeichnis Inhaltsverzeichnis Einleitung ___________________________________________ 5 Abstract ____________________________________________ 6 Eidesstattliche Erklärung _______________________________ 7 Danksagung _________________________________________ 8 Allgemein __________________________________________ 10 Hornhautdegenerationen _________________________ 11 Hornhautdystrophie _______________________ 12 Keratokonus _____________________________ 12 Angeborene Katarakt____________________________ 14 Juveniles Glaukom _____________________________ 15 Papillenanomalien ______________________________ 16 Retinopathia pigmentosa _________________________ 17 Definition _____________________________________ 17 Anatomische Übersicht __________________________ 18 Ursache ______________________________________ 19 Anatomischer Verlauf ___________________________ 22 Diagnostik ____________________________________ 22 Funktioneller Verlauf ____________________________ 24 Therapie _____________________________________ 27 Versorgung ___________________________________ 30 Praxisteil ________________________________ 30 Subjektive Refraktion ______________________ 31 Hilfsmittel im Alltag ________________________ 31 Fundusbild ______________________________ 32 Perimetermessung ________________________ 33 Anamnese ______________________________ 34 Ursache der Augenerkrankung _______________ 35 2 Inhaltsverzeichnis Persönliche Einschränkungen _______________ 36 Persönliche Erfahrungen ___________________ 37 Conclusio _______________________________ 38 Morbus Stargardt _________________________________ 40 Definition _____________________________________ 41 Betroffene Teile der Netzhaut _____________________ 41 Was passiert bei Morbus Stargardt? ________________ 43 Genetische Aspekte der Krankheit _________________ 44 Wo und wie entsteht Lipofuszin? ___________________ 44 Der Verlauf der Krankheit ________________________ 45 Diagnostik ____________________________________ 47 Untersuchungsmethoden ________________________ 47 Fundusautofluoreszenz ____________________ 47 Elektroretinogramm _______________________ 48 Therapie _____________________________________ 50 Versorgung ___________________________________ 51 Praxisteil ________________________________ 51 Subjektive Refraktion ______________________ 52 Hilfsmittel im Alltag ________________________ 52 Perimetermessung ________________________ 53 Amsler-Test _____________________________ 54 Kontrasttest _____________________________ 55 Vergrößerungsbedarf ______________________ 55 Anamnese ______________________________ 55 Ursache der Augenerkrankung _______________ 56 Persönliche Einschränkungen _______________ 56 Persönliche Erfahrungen ___________________ 56 Conclusio _______________________________ 57 Optikusatrophie __________________________________ 59 Definition ________________________________ 59 Ursache ________________________________ 60 Optikusatrophie durch Tumordruck _________________ 60 3 Inhaltsverzeichnis Traumatische Optikusatrophie _____________________ 61 Optikusatrophien durch Intoxikationen ______________ 61 Hereditäre Optikusatrophien ______________________ 63 Primäre hereditäre Optikusatrophie _________________ 63 Ursache ________________________________ 63 Pathologische Auffälligkeiten und Sehverhalten __ 64 Sekundäre hereditäre Optikusatrophie ______________ 65 Leber-Optikusatrophie ___________________________ 66 Entdecker _______________________________ 66 Ursache ________________________________ 66 Pathologische Auffälligkeiten und Sehverhalten __ 67 Untersuchungsmethoden ________________________ 68 Ophthalmoskopie und Funduskamera _________ 68 OCT ___________________________________ 68 Perimetrie _______________________________ 68 MRT ___________________________________ 69 CT _____________________________________ 69 Diagnose _____________________________________ 70 Therapie _____________________________________ 70 Versorgung ___________________________________ 71 Praxisteil ________________________________ 71 Subjektive Refraktion ______________________ 71 Fundusbild ______________________________ 72 Hilfsmittel im Alltag ________________________ 73 Anamnese ______________________________ 74 Ursache der Erkrankungen __________________ 75 Sehverhalten ____________________________ 75 Persönliche Erfahrungen ___________________ 76 Conclusio _______________________________ 77 Quellenverzeichnis ___________________________________ 79 Abbildungsverzeichnis ________________________________ 82 Arbeitszeitaufzeichnung _______________________________ 84 4 Einleitung Einleitung Das Ziel dieser Diplomarbeit ist es, SchülerInnen der optischen Schulen einen Überblick über angeborene Augenerkrankungen zu geben, da während der Schulzeit meist nicht genügend Zeit zur Verfügung steht, um auf diese Themen im Detail einzugehen. Drei dieser Erkrankungen – Retinopathia pigmentosa, Morbus Stargardt und Optikusatrophie – werden detailliert behandelt. Zu Beginn wird ein Überblick über die verschiedenen angeborenen Augenerkrankungen gegeben. Im zweiten Teil werden die drei Erkrankungen Retinopathia pigmentosa, Morbus Stargardt und Optikusatrophie, welche die Netzhaut und den Sehnerv betreffen, genau beschrieben. Jeder Beschreibung folgt ein Praxisteil in Form einer Fallstudie. Alle drei Erkrankungen sind nicht heilbar und fortschreitend. Betroffene haben drastische Sehverschlechterungen und können zum Beispiel ohne vergrößernde Sehhilfen nicht mehr lesen. Das Ziel ist es, zu zeigen, wie man diese Erkrankungen erkennen und Kunden und Kundinnen mit den bestmöglichen optischen Hilfsmitteln unterstützen kann. 5 Abstract Abstract The aim of this thesis is to provide an overview of congenital eye diseases for optical students, since there is often not enough time to deal with the topic in detail in class. Three of the diseases – retinopathy pigmentosa, Stargardt’s disease and opticus atrophy – are dealt with in detail. To start with, the thesis provides an overview of different kinds of congenital eye diseases. In the second part, retinopathy pigmentosa, Stargardt’s disease and opticus atrophy, three diseases affecting the retina and the optic nerve, are described in detail. Each description is followed by a case study of a patient with the respective disease. These three diseases are incurable and progressive. People suffering from them have drastically reduced eyesight and, for example, are not able to read without optical instruments any more. The aim is to show how to recognize the diseases and how to supply the customer with the best optical support possible. 6 Eidesstattliche Erklärung Eidesstattliche Erklärung Ich erkläre hiermit an Eides statt durch meine eigenhändige Unterschrift, dass ich die vorliegende Arbeit selbständig verfasst und keine anderen als die angegebenen Quellen und Hilfsmittel verwendet habe. Alle Stellen, die wörtlich oder inhaltlich den angegebenen Quellen entnommen wurden, sind als solche kenntlich gemacht. Die vorliegende Arbeit wurde bisher in gleicher oder ähnlicher Form noch nicht als Diplomarbeit eingereicht. Rist Katharina __________________ Schatz Lisa __________________ Wagner Carina __________________ Hall in Tirol, am 22.Mai 2017 7 Danksagung Danksagung Wir möchten allen unseren Probanden für ihre Mitarbeit danken. Danke, dass ihr euch für uns Zeit genommen und uns Einblick in euren Alltag gewährt habt. Erst durch eure Erzählungen konnten wir verstehen, was es bedeutet, mit einer Augenerkrankung zu leben und so den Alltag zu meistern. Wir möchten uns auch herzlich bei unseren Betreuern Frau Dr. Cornelia Stieldorf und Herrn Ing. Helmut Schernthaner bedanken. Wir konnten jederzeit auf ihre Hilfe zählen, egal ob wir Rat zu medizinischen Fakten, der praktischer Versorgung oder zum strukturellen Aufbau unser Arbeit benötigten. Sie hatten immer für uns Zeit, gaben uns wertvolle Tipps und nur durch ihre Anregungen konnten wir diese Arbeit vervollständigen. Ein weiteres Dankeschön geht an den Blinden- und Sehbehindertenverband Tirol, der uns äußerst engagiert bei der Suche nach unseren Probanden unterstützt hat. Bedanken möchten wir uns auch bei Mag. Annemarie Sieß dafür, dass wir mit allen Fragen bezüglich dem formellen Aufbau der Diplomarbeit zu ihr kommen konnten und dass sie uns jederzeit Korrektur gelesen hat, wenn wir sie darum gebeten haben. Wir möchten uns auch bei Herrn Eckehard Schmidl für das Lesen und Korrigieren unserer Arbeit bedanken. 8 Danksagung Das größte Dankeschön geht an unsere Familien und Freunde. Ohne ihre Unterstützung in den letzten zweieinhalb Jahren wäre wahrscheinlich weder die Ausbildung noch diese Diplomarbeit möglich gewesen. Danke, dass ihr uns in jeder Hinsicht unterstützt, uns den Rücken freigehalten und uns immer wieder aufgebaut habt. Ihr seid immer für uns da gewesen. Ohne euch wären wir nicht so weit gekommen. Dankeschön. 9 Allgemein Angeborene Augenerkrankungen und deren Versorgung Allgemein Da Fehlentwicklungen überall am Auge entstehen können, möchten wir zunächst einen allgemeinen Überblick über diese geben. Je nachdem, wo am Auge die Erkrankung entsteht, haben sie verschiedene Auswirkungen. Zum einfacheren Verständnis beginnt diese Arbeit systematisch mit der Behandlung des vordersten Abschnitts des Auges und endet mit jener des Sehnervs (s. Abb. 1). 1 - Hornhautdegenerationen 2 - Angeborene Katarakt 3 - Juveniles Glaukom 4 - Papillenanomalien 5 - Retinopathia pigmentosa 6 - Morbus Stargardt 7 - Optikusatrophie Abbildung 1 Übersicht Auge, Quelle: Wikipedia 10 Allgemein Hornhautdegenerationen Hornhautdegenerationen Dies sind Veränderungen des am stärksten brechenden Mediums des Auges. Physiologisch ist die Hornhaut klar und etwa einen halben Millimeter dick. Sie schützt unser Auge vor äußeren Einflüssen und ist trotzdem selbst ein sehr empfindliches Organ. Abbildung 2 Aufbau Hornhautschichten, Quelle: vgl. Wikipedia Das Epithel ist siebenschichtig und der stabilste Teil der Hornhaut. Die Descemet’sche Membran und die Bowman’sche Membran umschließen das Stroma, welches der größte Teil der Hornhaut ist. Das Endothel ist sehr wichtig für die Regeneration und den Quellzustand der Hornhaut. Jede dieser Schichten trägt dazu bei, dass das Sehen möglich ist, weshalb Erkrankungen derselben zu starken Seheinschränkungen führen können. 11 Allgemein Hornhautdegenerationen Hornhautdystrophie Darunter versteht man Einlagerungen in und Eintrübung der Hornhaut, welche verzerrtes, getrübtes oder unscharfes Sehen verursachen. Die Art der Symptome hängt davon ab, in welcher Schicht der Hornhaut Veränderungen auftreten. Einige Hornhautdystrophien werden vererbt und können schon in jungen Jahren auftreten. (Vgl. www.gesundheit- medikamente.com) Man kennt etwa 25 verschiedene Arten von Dystrophien, dennoch ist dieser Krankheitskreis im Allgemeinen relativ selten. (Der Ophthalmologe, 9-2011.) Die Hornhautdystrophie kann bisher nur symptomatisch behandelt werden. Medizinische Behandlung: Schmerzen können mit Salben oder Augentropfen behandelt werden, Trübungen können, je nach Beeinträchtigung, operativ behoben oder die Hornhaut durch Transplantation ersetzt werden. Keratokonus Diese Erkrankung führt zu einer fortschreitenden Ausdünnung und reduzierten Stabilität der Hornhaut. Dadurch entsteht eine kugeloder kegelförmige Auswölbung, welche ein nach unten versetztes Zentrum besitzt. (Siehe Abb. 3) 12 Allgemein Angeborene Katarakt Es sind immer beide Augen betroffen, allerdings in unterschiedlichem Maße. Frühe Stadien des Keratokonus können schwer erkannt werden, jedoch ist ein sich verändernder Astigmatismus ein erstes Indiz. (Stieldorf, 2016, S. 57ff) Neben der Vererbung können eine Schilddrüsendysfunktion und Augenreiben einen Konus begünstigen. Myopisierung, irreguläre Astigmatismen, verzerrtes Sehen und Blendempfindlichkeit sind typische Symptome eines Keratokonus. Therapie: Corneal-Cross-Linking-Verfahren: Das Hornhautepithel wird abgetragen, Riboflavin aufgetragen und die Hornhautzellen werden mit UV-Strahlung miteinander verbunden. Bei späteren Stadien ist eine Versorgung mit einer Brille nur bedingt möglich. Weitaus bessere Ergebnisse erzielt man mit speziellen formstabilen Kontaktlinsen, da diese die irregulären Astigmatismen korrigieren können. Abbildung 3 Keratokonus, Quelle: Atlas of Clinical Ophthalmology 13 Allgemein Angeborene Katarakt Angeborene Katarakt Eine Katarakt ist eine Trübung der körpereigenen Augenlinse, welche im Normalfall durch den natürlichen Alterungsprozess der Linse auftritt. Da die Linse über keine Gefäße verfügt, da sie ansonsten nicht durchsichtig wäre, können Stoffwechselabbauprodukte und veraltete Zellen nicht abtransportiert werden. Aus diesem Grund lagern sie sich ab und verändern die Struktur der Linse, wodurch sie in weiterer Folge eintrübt. Diese Katarakt wird operativ entfernt und durch eine intraokulare Linse ersetzt. Es kommt vor, dass ein Kind mit einer Linsentrübung, der sogenannten kongenitalen Katarakt, geboren wird. Ursächlich hierfür ist meist ein dominant vererbter Gendefekt, in selteneren Fällen eine Stoffwechselstörung. In beiden Fällen wird eine rasche operative Entfernung der trüben Linse angestrebt, damit das Kind in seiner Sehentwicklung nicht benachteiligt ist. Durch die Trübung der Linse gelangt kein scharfes Bild auf die Netzhaut, wodurch es zu einer gestörten Überleitung der Sehreize ins Gehirn und damit zur Schwachsichtigkeit kommt. Nach der operativen Entfernung des getrübten Teils der Augenlinse kann nicht sofort eine intraokulare Linse eingesetzt werde, da das kindliche Auge sich im Wachstum befindet. Daher muss die Fehlsichtigkeit vorläufig durch Kontaktlinsen korrigiert werden. In späterer Folge wird die künstliche Linse operativ eingesetzt, jedoch wird wegen der fehlenden Akkommodation eine Gleitsichtbrille benötigt. (Vgl. Stieldorf, 2016, S. 65ff) 14 Allgemein Juveniles Glaukom Juveniles Glaukom Ein Glaukom wird durch einen individuell zu hohen Augeninnendruck verursacht, der zur Schädigung des Sehnervenkopfs führt. Der Normaldruck liegt bei 15,5 mmHg +/-5,5 mmHg. Auch die erhöhte Exkavation und die abgeblasste Farbe der Papille können einen Hinweis auf ein Glaukom geben. In manchen Fällen treten diese Symptome auch bei unauffälligem Druck auf, man spricht von einem Normaldruckglaukom. Im späteren Verlauf kommt es häufig zu bogenförmigen Gesichtsfeldausfällen, welche durch regelmäßige Gesichtsfeldmessungen kontrolliert werden sollten. Den erhöhten Augeninnendruck kann man mit drucksenkenden Augentropfen gut therapieren, jedoch ist hierfür die Mitarbeit der Betroffenen von eminenter Bedeutung. Da sie keine Schmerzen haben, vergessen sie häufig das Eintropfen. Das juvenile Glaukom im Speziellen wird dominant vererbt und ist bereits bei der Geburt vorhanden. Die ersten Symptome treten bereits im ersten Lebensjahr auf und können bei Nichterkennen der Erkrankung zur Erblindung führen. Auffallende äußerliche Merkmale sind die vergrößerten Augen und Hornhäute, welche im Volksmund auch „Kuhaugen“ genannt werden. Diese Kleinkinder leiden auch unter erhöhter Blendempfindlichkeit und Lidkrämpfen. Von 10.000 Geburten leidet ein Neugeborenes an dieser Krankheit. Jungen sind eher betroffen als Mädchen. Wenn eine medikamentöse Behandlung nicht wirkt, muss operativ eingegriffen werden. Durch Anlegen eines Kanals oder Einsetzen einer Drainage wird ein Abfluss für das Kammerwasser geschaffen. (vgl. Stieldorf, 2016, S. 105ff) 15 Allgemein Papillenanomalien Papillenanomalien Als Papillenanomalie bezeichnet man die krankhafte Veränderung der Papille. Die Visusreduktion im Kindesalter ist häufig auf eine kongenitale Papillenanomalie zurückzuführen. Wenn die Erkrankung frühzeitig erkannt wird, können dem Kind schwerwiegende Komplikationen erspart werden. Zu den Papillenanomalien zählen: Optikushypoplasie Morning-Glory-Papille Papillenkolobom Eine beidseitige Papillenanomalie wird durch einen sensorischen Defektnystagmus sichtbar, der im ersten bis dritten Monat auftritt. Eine einseitige Papillenanomalie dagegen führt eher zu einem Strabismus, meist einer Esotropie, die erst im ersten bis zweiten Lebensjahr auftritt. Untersuchungen auf neurologische Defekte wie zum Beispiel Tumore im Bereich der Papille, des Sehnervs oder der Sehbahn sollten durchgeführt werden. Leider ist eine ursächliche Therapie derzeit nicht möglich. Anzeichen einer Papillenanomalie sind eine Formveränderung und Abblassung des Sehnervenkopfes und ein Schwund der Nervenfaserschicht der Netzhaut. (Vgl. Esser et al.: 2015, S.246ff.) 16 Retinopathia pigmentosa Definition Retinopathia pigmentosa Katharina Rist Abbildung 4 Sicht eine RP-Betroffenen, Quelle: vgl. Pixabay & eigene Fotographie Definition Bei der Retinopathia pigmentosa (RP) handelt es sich um eine vererbbare, fortschreitende Dystrophie des retinalen Pigmentepithels und der Rezeptoren (anfangs sind hauptsächlich die Stäbchen betroffen). Mit der Retinopathia pigmentosa geht daher eine Nachtblindheit, eine konzentrische Gesichtsfeldeinschränkung und ein erheblicher Visusverlust einher. Die bisher noch unheilbare Krankheit ist eine der häufigsten Ursachen für den Sehverlust im mittleren Erwachsenenalter. Der Sehverlust ist fortschreitend und kann bis zur Erblindung führen. Mit einer Häufigkeit von 1:4000 ist die Retinopathia pigmentosa die häufigste vererbbare Netzhautdystrophie. Weltweit leiden etwa 3 Millionen Menschen daran. Man schätzt, dass jeder 80. Mensch ein ungünstiges Retinopathia-pigmentosa-Gen in sich trägt, das Katharina Rist 17 Retinopathia pigmentosa Anatomische Übersicht bei ihm selbst oder seinen Nachkommen die Netzhauterkrankung auslösen kann. (Vgl. Grehn, 2006, S. 274-276 und http://www.proretina.de) Abbildung 5 Netzhaut eines RP-Betroffenen, Quelle: Atlas of Clinical Ophthalmology Anatomische Übersicht Abbildung 6 links: Aufbau der Netzhaut / rechts: Anatomische Übersicht des Auges, Quelle: Wikipedia Katharina Rist 18 Retinopathia pigmentosa Ursache Am stärksten betroffen bei der Retinopathia pigmentosa sind das Pigmentepithel der Netzhaut sowie die Zapfen und Stäbchen. Die Netzhaut befindet sich im hinteren Augenabschnitt. Sie hat eine wichtige Aufgabe in unserem Sehprozess, denn sie enthält die lichtempfindlichen Sinneszellen (Zapfen und Stäbchen = Rezeptoren). Durch diese Rezeptoren ist es uns möglich, Lichtreize in elektrochemische Impulse umzuwandeln, die im Hirn zu einem Bild zusammengefügt werden. Zentral verfügen wir über die beste Sehschärfe. Dafür sind die Zapfen verantwortlich, je weiter man in die Peripherie kommt, umso mehr sehen wir mit den Stäbchen und umso mehr nimmt die Sehschärfe ab. Dadurch nehmen wir am Rand unseres Sehfelds zwar Bewegungen wahr, haben aber kein scharfes Bild. Die Zapfen sind außerdem für die Farbwahrnehmung zuständig, die Stäbchen unterscheiden zwischen hell und dunkel. Das Pigmentepithel bildet den Sehstoff Rhodopsin, durch dessen Umbau Licht in elektrochemische Impulse umgewandelt wird. (Vgl. Altrichter Skript, S. 34ff) Ursache Da die Retinopathia pigmentosa eine Erbkrankheit ist, ist die Ursache dafür ein Fehler im genetischen Code. Die DNA besteht aus Nukleotiden, welche jeweils aus einer Base, einem Zuckermolekül und einem sauren Phosphatrest bestehen. Man kann diese Ketten mit Wörtern vergleichen, sind die Buchstaben richtig angeordnet, ergeben sie für uns Sinn. Wenn aber ein oder mehre- Katharina Rist 19 Retinopathia pigmentosa Ursache re Buchstaben falsch sind, können die Wörter nicht mehr so leicht interpretiert werden. Ähnlich verhält es sich mit der DANN: Fehlerhafte Teile der Molekülketten führen zu Fehlinformationen, die Krankheiten auslösen können. 1990 konnten Forscher das erste Mal Mutationen in den Genen identifizieren, die Retinopathia pigmentosa auslösen können. Sie fanden Veränderungen in dem Gen, das für den Sehstoff Rhodopsin zuständig ist. Mittlerweile wurden über 100 verschiedene Veränderungen allein im Rhodopsin-Gen festgestellt. Es gibt verschiedene Formen der Vererbung. Die häufigste Art ist die autosomal-rezessive Form, sie betrifft ungefähr 40% der Fälle und verläuft schwer. Etwas seltener ist die autosomal-dominante Form mit etwa 20% der Betroffenen. Sie verläuft gutartiger, es kommt erst im höheren Alter zu einer schweren Sehverschlechterung. Noch seltener ist die X-chromosomal-rezessive Form mit 8% Inzidenz. Ihr Verlauf ist ähnlich schwer wie bei der autosomalrezessiven Form. Ein Drittel der Fälle tritt sporadisch auf. Defekte im Rhodopsin-Gen und in weiteren Genen sind der Hauptgrund für autosomal-dominante Formen der RP. Der fehlerhafte Aufbau der Proteine im retinalen Pigmentepithel und den Rezeptoren führt häufig zu autosomal-rezessiven Formen der RP. Ein Beispiel dafür ist das Protein RPE65, es ist wichtig für den Vitamin-A-Stoffwechsel der Netzhaut und des Pigmentepithels. Wenn dieses Gen fehlerhaft ist, wird kein Rhodopsin mehr produziert, was zu einer Unterversorgung der Rezeptoren und zu deren Absterben führt. Bis heute wurden mehr als 150 verschiedene Gene als Auslöser für alle Sonder- und Unterformen der Retinopathia pigmentosa Katharina Rist 20 Retinopathia pigmentosa Ursache und mehr als 30 Gene für die primären Formen identifiziert. Forscher hoffen, durch die vollständige Identifizierung aller Auslöser, eine erfolgversprechende Therapie für RP entwickeln zu können. (vgl. Grehn, 2006, S. 274-276 und http://www.pro-retina.de, sowie Faller und Schünke, 2008, 621ff) Vererbungsformen Retinopathia pigmentosa 32% 40% Autosomal-rezessive Form Autosomal-dominante Form 8% X-chromosomal- rezessive Form 20% Sporadisches Auftreten Abbildung 7 Vererbungsformen der Retinopathia pigmentosa. Katharina Rist 21 Retinopathia pigmentosa Anatomischer Verlauf Anatomischer Verlauf Zuerst sind hauptsächlich das Pigmentepithel und die Stäbchen betroffen. Erst im weiteren Verlauf kommt es auch zu einer Schädigung der Zapfen. Darüber hinaus führt die Krankheit zu einer Degeneration von anderen Netzhautschichten, der Ganglienzellen und schließlich zur Optikusatrophie. Der Verlauf der Erkrankung und der Grad des Visusverlusts ist meist vom Vererbungsmodus abhängig. Später kommt es auch häufig zu degenerativen Makulaveränderungen, einer epiretinalen Gliose (durch die Ablagerung von Zellen bildet sich auf der Netzhaut eine Membran und es kommt zum verzerrten Sehen) (vgl. https://www.augenklinik-dardenne.de) oder einem zystoiden Makulaödem (dabei kommt es zu Flüssigkeitsansammlungen in der äußeren Nervenfaserschicht und der inneren Körnerschicht der Macula). (Vgl. https://www.ophthalmologikum.net) In der Linse kann sich sehr früh eine Katarakt bilden. Sowohl Prognose als auch Verlauf können je nach Vererbungstyp aber sehr unterschiedlich sein. (Vgl. Grehn, 2006, S. 274-276) Diagnostik Zur Diagnose einer Retinopathia pigmentosa wird der Augenhintergrund beobachtet. Bei betroffenen Personen erkennt man Pigmentverklumpungen in der mittleren und äußeren Netzhautperipherie. Durch verschiedene Gendefekte kommt es zu einer Unter- Katharina Rist 22 Retinopathia pigmentosa Diagnostik versorgung des Pigmentepithels, die Epithelzellen sterben ab und bilden Klumpen. Diese bezeichnet man als “Knochenkörperchen“ oder “Knochenbälkchen“. Des Weiteren kann man eine Verengung der Netzhautarterien feststellen. Die Papille erscheint wachsgelb oder weiß, ein Zeichen der Atrophie. Als Atrophie bezeichnet man den Abbau von Gewebe oder die Verkümmerung eines Areals aufgrund von Unterversorgung. Im Falle der Retinopathia pigmentosa kommt es wegen der verengten Netzhautarterien zu einer Unterversorgung der Papille, was in Folge zu einem Absterben der Sehnervenfasern führen kann. Weitere Möglichkeiten der Untersuchung sind das Adaptometer nach Goldmann- Weekers, womit es möglich ist, eine Dunkeladaptionsstörung festzustellen, und das Elektroretinogramm (ERG). Beim ERG wird die Aktivität der Retina mittels in Kontaktlinsen eingearbeiteten Elektroden oder durch auf dem Auge aufgebrachte Goldfolienelektroden festgestellt. (Vgl. http://www.spektrum.de) Wird nun die Netzhaut durch Lichtreize angeregt, registrieren die Elektroden die elektrischen Potentiale der Netzhaut. Diese Potentiale geben Auskunft über die Aktivität der Zapfen, Stäbchen und der Bipolarzellen. Man unterscheidet zwischen folgenden Bedingungen: Skotopisch (dunkeladaptiert), wobei hauptsächlich die Stäbchen getestet werden und photopisch (helladaptiert), wobei die Zapfen getestet werden. (Vgl. https://de.wikipedia.org/wiki/Elektroretinogramm) Katharina Rist 23 Retinopathia pigmentosa Funktioneller Verlauf Somit dient das ERG der Früherkennung, denn es kommt bereits zur Veränderung der Potentiale, bevor das klinische Bild eindeutig zugeordnet werden kann. (Vgl. Grehn, 2006, S. 274-276) Abbildung 8 links: wachsgelbe Papille bei RP / rechts: Pigmentverklumpungen bei RP, Quelle: Atlas of Clinical Ophthalmology Funktioneller Verlauf Wie bereits beschrieben kommt es bei der Retinopathia pigmentosa zur mehr oder weniger starken Beeinträchtigung von Zapfen, Stäbchen und Pigmentepithel. Je nachdem, welcher Bereich der Netzhaut betroffen ist, kommt es zu unterschiedlichen Funktionseinschränkungen: Gestörtes Dämmerungssehen und Nachtblindheit Blendungsempfindlichkeit Adaptionsschwierigkeiten und Störung des Kontrastsehens Gesichtsfeldausfälle und -einschränkungen Störung des Farbsehens Katharina Rist 24 Retinopathia pigmentosa Funktioneller Verlauf Gestörtes Dämmerungssehen, Nachtblindheit und Adaptionsstörungen Bereits vor der Einschränkung des Gesichtsfelds kommt es zu Einschränkungen der Wahrnehmung im Dunkeln. Patienten/innen bemerken oft schon in der Kindheit Einschränkungen beim Sehen in der Dämmerung. Durch das Absterben der Stäbchen wird das Sehen bei Dämmerung erschwert. Betroffene sind in der Nacht fast blind, die Orientierung in der Dunkelheit ist dadurch sehr eingeschränkt. Während die Erkrankten am Tag anfangs noch gut sehen und sich auch bei fortgeschrittener Erkrankung noch ausreichend orientieren können, benötigen sie nachts Hilfe zur Orientierung. Außerdem kann es auch tagsüber zu Adaptionsschwierigkeit beim schnellen hell-dunkel- und dunkel-hell-Übergang kommen. Bei ersterem kommt es auch zu einer verstärkten Blendempfindlichkeit. Gestörtes Farb- und Kontrastsehen und Blendempfindlichkeit Im späteren Verlauf der Retinopathia pigmentosa werden neben den Stäbchen auch die Zapfen geschädigt. Die Zapfen sind zuständig für unsere Lichtwahrnehmung und somit für die Kontrastund Farbwahrnehmung. Bei einer Störung der Zapfen sind folglich große Bereiche unseres Sehens beeinträchtigt. Die erhöhte Blendempfindlichkeit bei der Retinopathia pigmentosa hat folgende Gründe: Katharina Rist 25 Retinopathia pigmentosa Funktioneller Verlauf Erstens erscheinen dunkle Bilddetails den Betroffenen oft, als wären sie von Helligkeit überstrahlt, was zu verstärkter Blendung führt. Der zweite Grund für die erhöhte Blendempfindlichkeit ist die Katarakt, die häufig mit der Retinopathia pigmentosa einhergeht. Durch die getrübte Linse wird das Licht noch zusätzlich gestreut und verstärkt dadurch ebenfalls den Blendeffekt. Die Zusammenarbeit der verschiedenen Zapfen ist die Grundvoraussetzung unseres Farbsehens, durch das Absterben von Zapfen kommt es zuerst zu einer Störung der Farbwahrnehmung im blauen Bereich. Auch eine mit der RP einhergehende Katarakt filtert durch die Trübung der Linse den Blauanteil des Lichts. Gesichtsfeldausfälle und -einschränkungen Für gewöhnlich wird das Gesichtsfeld bei der Retinopathia pigmentosa vom Rand her kleiner, bis nur noch zentral ein kleiner Rest übrigbleibt, was als Tunnelblick oder Röhrengesichtsfeld bezeichnet wird. Nicht-Betroffene können sich diesen Blick wie einen Blick durch ein Rohr vorstellen. Obwohl das zentrale Sehen noch gegeben ist, ist die räumliche Orientierung erschwert. RPBetroffene laufen deshalb oft Gefahr, als Simulanten bezeichnet zu werden, denn aufgrund des Tunnelblickes ist es ihnen möglich, eine Zeitung zu lesen, für die räumliche Orientierung nutzen sie jedoch einen Blindenstock. Die Netzhautstörung kann aber auch fleckenförmig sein oder als Ring (Ringskotom) auftreten. In seltenen Fällen ist auch ein zentrales Auftreten möglich. Bei der inversiven Retinopathia pigmen- Katharina Rist 26 Retinopathia pigmentosa Therapie tosa oder der Zapfen-Stäbchen-Dystrophie beginnt die Schädigung in der Gesichtsfeldmitte. In Gegensatz zu den häufigeren Formen der Retinopathia pigmentosa ist bei dieser Form die Makula stärker betroffen, die Peripherie bleibt erhalten. Durch das auf diese Weise eingeschränkte Sehen müssen betroffene Personen deshalb an Dingen vorbeisehen, um sie zu erkennen. Während die Orientierung im Raum noch lange Zeit problemlos ist, werden für das Lesen eine Lupe oder andere vergrößernde Sehhilfen benötigt. Die inverse Retinopathia pigmentosa ähnelt in ihren Frühsymptomen einer Makuladegeneration, der Verlauf und die Ursache dieser beiden Krankheiten ist aber sehr unterschiedlich. (Vgl.http://www.pro-retina.de) Therapie Seit der ersten Erwähnung des Krankheitsbildes Retinopathia pigmentosa gab es unzählige Therapieansätze, mit deren Hilfe man den Verlauf der Erkrankung verlangsamen oder zum Stillstand bringen wollte. Mögliche Therapieversuche sind zum Beispiel die Verschreibung von durchblutungsfördernden und gefäßerweiternden Medikamenten, biogene Stimulatoren (Frischzellen, Placenta-Implantationen), Eigenblut und Sauerstoffbehandlungen oder Behandlungen mittels Akupunktur und Elektrostimulation. Man hat jedoch noch keine Möglichkeit gefunden, das fortschreitende Absterben der Sinneszellen zu verhindern. Katharina Rist 27 Retinopathia pigmentosa Therapie Die Beurteilung dieser Therapieversuche gestaltet sich sehr schwierig, da bei der Retinopathia pigmentosa der Verlauf und die Schwere der Beeinträchtigung stark variiert. Durch das langsame Fortschreiten der Erkrankung ist der Therapieerfolg noch zusätzlich erschwert überprüfbar. Die Erfolge der jeweiligen Therapien wurden meist nur durch subjektive Methoden wie das Befragen der Patienten/innen nach ihrem derzeitigen Zustand, subjektiven Sehschärfenmessungen oder einem Gesichtsfeldbefund überprüft. Die starken Schwankungen bei den Gesichtsfeldmessungen im Laufe des Tages oder objektive Untersuchungsverfahren wie das Elektroretinogramm (ERG) wurden nicht berücksichtigt bzw. angewendet. Da die Retinopathia pigmentosa sehr variable Krankheitsbilder aufweist, wird es eventuell nie eine einzige Therapie, sondern verschiedene Behandlungen geben. Zum Beispiel sind bei den Erkrankungen Atrophia gyrata, Refsum-Syndrom und BassenKornzweig-Syndrom, die zu einer Sondergruppe der Retinopathia pigmentosa gehören, die Stoffwechseldefekte bekannt und können durch eine Diät beeinflusst werden. Seit 1993 gibt es auch einen Therapieansatz, der darauf beruht, dass durch die Verabreichung von Vitamin A eine geringfügige Verlangsamung des Verlaufs bei einigen Formen der RP festgestellt wurde. Da aber keine der bisherigen Therapien vielversprechende Erfolge verzeichnet, wird, um diesen Zustand zu ändern, seit mehr als 25 Jahren verstärkt in die Forschung investiert. Hauptforschungsgebiete sind die Suche nach den Ursachen für das Absterben der Rezeptoren, nach Möglichkeiten, das Absterben der Rezeptoren Katharina Rist 28 Retinopathia pigmentosa Therapie zu verhindern und nach Ersatz für die Rezeptoren durch Zelltransplantationen oder technische Strukturen. Obwohl es noch keine Möglichkeit gibt, die Retinopathia pigmentosa zu ursächlich therapieren, können ihre Folgeerscheinungen behandelt werden. Die sekundär auftretende Katarakt kann durch eine Kataraktoperation behandelt werden. Hierbei wird die trübe Linse durch eine künstliche Linse (IOL) ausgetauscht. Gegen die erhöhte Blendung helfen die Kataraktoperation, wenn die Blendung durch die Lichtstreuung der trüben Linse verursacht wird, oder die Verschreibung von Sonnenschutzgläsern oder Kantenfiltergläsern. Anfangs können Lupen und andere vergrößernde Sehhilfen dem beginnenden Visusverlust entgegenwirken, in den späteren Stadien sind diese Hilfsmittel aufgrund des Röhrengesichtsfeldes nur noch begrenzt hilfreich. (Vgl. Grehn, 2006, S. 274-276 und http://www.pro-retina.de) Katharina Rist 29 Retinopathia pigmentosa Versorgung Versorgung Praxisteil Diagnose Retinopathia pigmentosa (atypischer Verlauf) Alter 53 Jahre Geschlecht männlich Visus sc R V 0,63 L V 0,40 Bino V 0,80 R V 0,80 L V 0,63 Visus cc Bino: V 0,80 Die Messungen wurden mit der Messbrille im Refraktionsraum bei verringerter Raumbeleuchtung in 4 m Entfernung durchgeführt. Werte der eigenen Brille R sph -1,00 cyl -1,00 A 93° L sph -0,50 cyl -1,25 A 65° ADD +2,00 Die Brille war zum Zeitpunkt der Untersuchung ein halbes Jahr alt. Die Stärke wurde nicht kontrolliert. Katharina Rist 30 Retinopathia pigmentosa Versorgung Subjektive Refraktion Rechts und links -0,50 dpt vorgehalten, es wurde beide Male schlechter. Rechts +0,50 dpt vorgehalten, das führte zu einer Verbesserung auf Visus 1,0. Links +0,50 dpt vorgehalten, führte zu einer Verschlechterung, das Vorhalten von +0,25 dpt änderte nichts. Mit der Korrekturänderung von +0,50 dpt am rechten Auge erreichte der Proband binokular einen Visus von 1,25. Mit dem Zwei-Zeilen-Test im Nebelkontrast wurde auf Refraktionsgleichgewicht geprüft. Hilfsmittel im Alltag Mein Proband nutzt viele verschiedene Hilfsmittel für unterschiedliche Bedingungen. Wichtig sind für ihn vor allem ideale Lichtbedingungen am Arbeitsplatz. Für den Alltag benutzt er seit drei Jahren eine Gleitsichtbrille, hauptsächlich als altersbedingte Lesehilfe. Als Hilfsmittel gegen die erhöhte Blendempfindlichkeit nutzt er eine Gleitsichtsonnenbrille und eine Sonnenbrille für die Ferne, ein Hut schützt ihn gegen die Blendung von oben. Wichtig dabei ist ihm immer, dass es leichte Brillen sind, da der Proband sehr viel Sport betreibt. Für das Langlaufen verwendet er noch eine aufklappbare Schibrille (s. Abb. 9). Eine phototrope Brille brauche zu lange, um sich anzupassen, er benötigt sekundenschnelle Wechsel, zum Beispiel wenn er beim Langlaufen ein Waldstück Katharina Rist 31 Retinopathia pigmentosa Versorgung durchquert. Zur Orientierung im Freien benutzt er einen Langstock, wie ihn Blinde und Sehbehinderte tragen. Abbildung 9 Aufgeklappte Langlaufbrille Fundusbild Abbildung 10 Netzhautbild R-Auge und L-Auge meines Probanden Katharina Rist 32 Retinopathia pigmentosa Versorgung Perimetermessung Abbildung 11 Gesichtsfeld R-Auge Katharina Rist 33 Retinopathia pigmentosa Versorgung Abbildung 12 Gesichtsfeld L-Auge Anamnese Im Alter von 27 Jahren bemerkte der Proband das erste Mal, dass er schlechter sah. Er warf Gläser um oder stellte sich ein zweites Glas bereit, weil er das Erste nicht gesehen hatte. Als er daraufhin den Arzt aufsuchte, wurde er gleich direkt an die Klinik weitergeleitet. Dort wurden bei ersten Untersuchungen Ringskotome an Katharina Rist 34 Retinopathia pigmentosa Versorgung beiden Augen festgestellt. Der erste Verdacht lautete auf „Refsum-Syndrom“. Mehrere Tage wurde mein Proband auf dieses Syndrom getestet, doch der Verdacht hat sich nicht bestätigt. Mehr als 2 Jahre lang folgten weitere Untersuchungen, aber eine fundierte Diagnose wurde nicht gestellt. Meinem Probanden wurde nur geraten, sich beruflich umzustellen, da sich seine Sehkraft weiter verschlechtern würde. Trotz dieser unsicheren Aussagen arbeitete mein Proband bis zur Berufsunfähigkeitspensionierung im Jahr 2004 in seinem Beruf als Installateur. Nach den ernüchternden Aussagen verschiedener Ärzte ließ er sich auch nicht mehr untersuchen und lernte stattdessen, mit seiner Erkrankung umzugehen und seine Defizite auszugleichen. 2003 nahm seine Sehleistung dann innerhalb eines halben Jahres extrem ab. Ein Grund dafür könnte unter anderem die Tatsache sein, dass er sich beruflich mehrmals beim Schweißen die Augen verblitzte. Zwar wurde auch zu diesem Zeitpunkt noch nicht endgültig bestätigt, dass er an RP erkrankt ist, da er aber viele Symptome einer RP aufwies, wurde diese Diagnose angenommen. Der Krankheitsverlauf ist bei ihm sehr atypisch. Ursache der Augenerkrankung Die älteste Schwester meines Probanden erkrankte ebenfalls an Retinopathia pigmentosa. Es könnte daher sein, dass beide Eltern Genträger oder dass die Fälle sporadisch aufgetreten sind. Der genaue Grund für den Krankheitsausbruch ist jedoch nicht bekannt. Katharina Rist 35 Retinopathia pigmentosa Versorgung Persönliche Einschränkungen Anfänglich fiel meinem Probanden auf, dass seine Sicht vor allem nachts immer schlechter wurde, deshalb vermied er es schon früh, nachts zu fahren. Beruflich gab es für meinen Probanden vorerst keine Einschränkungen. Er arbeitete 25 Jahre in seinem erlernten Beruf. Erst 2004 wurde er pensioniert, als sich seine Sehleistung rapide verschlechterte. Mit Hilfe des Blinden- und Sehbehindertenverbands Wien absolvierte er 2007 die Ausbildung als Masseur und arbeitet noch heute in diesem Beruf. Mein Proband kann noch Schriften in Zeitungsdruckgröße lesen. Mit der von mir gemessenen Korrektur kam er sogar auf einen Fernvisus von 1,25, sein zentrales Sehen ist also noch fast intakt. Das Sehen wird aber zunehmend anstrengender für ihn. Er hat Probleme, auf einem Foto mit vielen Menschen oder ähnlichem Details zu erkennen. Er bemerkt auch, dass sein Gesichtsfeld immer kleiner wird und sich seine Blendempfindlichkeit erhöht. Auch sein Farbsehen hat sich verschlechtert. Unterschiede zwischen Blau und Grau kann er, zum Beispiel beim Kombinieren von Kleidung, kaum noch feststellen. Katharina Rist 36 Retinopathia pigmentosa Versorgung Persönliche Erfahrungen Mein Proband wollte von Anfang an sein gewohntes Leben weiterführen. Er blieb in seinem Beruf, bis es gesundheitlich nicht mehr möglich war. Danach suchte er sich einen neuen Beruf. Wichtig ist ihm, nicht als „behindert“ zu gelten. Er möchte sich selbst und anderen beweisen, dass man sich von einer Sehschwäche nicht unterkriegen lassen soll. Er ist begeisterter Sportschütze, akustische Signale helfen ihm beim Anvisieren des Zieles. Mittlerweile ist er einer der besten Sportschützen Österreichs. Außerdem betreibt er auch Langlaufsport. Er wurde auch schon gefragt, warum so viele „Behinderte“ Sport machen. Darauf hat er geantwortet, dass es in einer derartigen Lebenssituation wahrscheinlich noch wichtiger sei, etwas zu finden, bei dem man sich die eigene Leistungsfähigkeit selbst beweisen kann. Auch die soziale Komponente sei sehr wichtig, man komme weit herum und erlebe viel mit neuen Menschen. Obwohl mein Proband lange an seinem gewohnten Leben festgehalten hat, habe er während seiner zweiten Berufsausbildung im Blinden- und Sehbehindertenverband Wien festgestellt, wie befreiend es sein könne, wenn man „sehbehindert sein darf“. Für ihn sei es es ein tolles Gefühl gewesen, dass seine Sehbehinderung kein Thema gewesen sei und niemand sich daran gestört habe, ob er Sachen umwerfe oder stolpere. Mich persönlich hat es beeindruckt, wie mein Proband mit seiner Augenerkrankung umgeht. Für uns alltägliche Dinge werden mit einer Sehbehinderung viel aufwändiger. Zum Beispiel müssen alle Wege auswendig gelernt und im Kopf abgespeichert werden. Wenn mein Proband an neuen Orten ist beginnt er sofort, sich alle Wege Katharina Rist 37 Retinopathia pigmentosa Versorgung einzuprägen, damit er sich selbst ohne fremde Hilfe orientieren kann und selbständig ist. Nach seiner Ansicht gäbe es mit einer Augenerkrankung natürlich Einschränkungen, doch das bedeute nicht, dass das Leben vorbei sei. Das Leben sei immer was man selbst daraus mache. Conclusio Im Zuge dieser Diplomarbeit habe ich viel über angeborene Augenerkrankungen und speziell Retinopathia pigmentosa gelesen und recherchiert. Ich habe Fakten und Daten zusammengetragen, habe Studien und viel über Therapieversuche gelesen. Ich habe gelernt, dass man bei neuen Therapieversuchen vorsichtig sein sollte. Bei manchem Ansatz, der noch vor einigen Jahren Anlass zur Hoffnung gab, stellte sich heraus, dass er eher kontraproduktiv sei. Doch wirklich beeindruckt haben mich unsere Probanden/innen. Ich hatte das Glück, Menschen kennen zu lernen, die sich von ihrer Krankheit nicht unterkriegen lassen. Alle unsere Probanden/innen sind äußerst positiv gestimmte Menschen, die nach wie vor mitten im Leben stehen. Ich hatte gedacht, dass die Nachricht, man habe eine progrediente Augenerkrankung, den Betroffenen aus der Bahn würfe und man langsam lernen müsste, damit umzugehen. Doch unsere Probanden/innen haben ihr Leben weitergelebt und sich von der Diagnose nicht beirren lassen. Egal, welche Einschränkungen sie haben, sie finden Mittel und Wege, sie zu kompensieren. Sie studieren, arbeiten oder machen Sport. Sie Katharina Rist 38 Retinopathia pigmentosa Versorgung haben ein aktiveres Leben als manch ein Sehender. Ich möchte mich bei ihnen bedanken, dass sie uns so bereitwillig Einblicke in ihr Leben gegeben haben und wünsche ihnen viel Erfolg für ihr weiteres Leben. Vor allem hat mir diese Arbeit die Berührungsängste genommen. Vor dieser Arbeit und der Schule hätte ich nicht gewusst, wie ich Menschen mit Sehbehinderung versorgen könnte oder wie ich mit ihnen umgehe. Ich denke, wir neigen dazu, Menschen mit Einschränkungen zu unterschätzen oder zu bemitleiden. Aber Mitleid möchten sie nicht, sondern einfach nur ernst genommen werden. Ich habe gelernt, dass Menschen mit Sehbehinderungen genauso viel, wenn nicht noch mehr wie „Normalsehende“ leisten. Ich kann jedem nur raten, offen auf Menschen mit Sehbehinderung zu zugehen und Berührungsängste abzulegen. Schließen möchte ich mit den Worten eines unserer Probanden: „Am Ende zählt nur der Mensch!“ Katharina Rist 39 Morbus Stargardt Versorgung Morbus Stargardt Lisa Schatz Abbildung 13 Sicht eines Morbus-Stargardt-Betroffenen Die Krankheit Morbus Stargardt ist nach dem Augenarzt und Hochschullehrer Karl Stargardt (1874 bis 1927) benannt. Zu seinen bedeutendsten Arbeiten zählt die wissenschaftliche Beschreibung der juvenilen Maculadegeneration. Später wurde die Krankheit nach ihm benannt. (Vgl. www.de.wikipedia.org/wiki.Karl_Stargardt) Generell tritt die Krankheit eher selten auf, so ist ca. eine von 10.000 Personen betroffen. (Vgl. Jung und Jung, Flyer) Lisa Schatz 40 Morbus Stargardt Definition Definition Morbus Stargardt ist eine Krankheit, die hauptsächlich die Macula betrifft. Wie bereits aus der lateinischen Bezeichnung flavimakulatus hervorgeht, kommt es zu einer fleckigen Gelbfärbung der Netzhaut. Als Macula bezeichnet man die Mitte der Netzhaut, den Ort des schärfsten Sehens. Morbus Stargardt wird in die jugendlichen (juvenilen) Formen der Maculadegenerationen eingeordnet, da sie meistens im Alter zwischen zehn und zwanzig Jahren auftritt. So unterscheidet sich die Stargardt’sche Krankheit von der altersbedingten Makula Degeneration. Das Tragische an dieser Krankheit ist, dass sie meistens zum vollständigen Verlust des zentralen Sehens führt. Personen, die an dieser Krankheit leiden, klagen über teilweise sprunghaften Verlust der Sehschärfe. Die Restsehschärfe pendelt sich meistens bei ca. 0,1% und 0,05% ein. (Vgl. Fasser, S43ff) Betroffene Teile der Netzhaut Um sich besser vorstellen zu können, wo die degenerative Veränderung am Auge vonstattengeht, möchte ich zuerst einen groben Überblick über die Netzhaut geben. Lisa Schatz 41 Morbus Stargardt Betroffene Teile der Netzhaut Abbildung 14 Netzhaut mit Beschriftung Die Macula ist der Ort des schärfsten Sehens. Sie ist verantwortlich für das Erkennen von kleinen Einzelheiten wie es zum Beispiel beim Lesen oder Erkennen von Gesichtern nötig ist. Natürlich ist eine intakte Macula auch maßgeblich für das Erkennen von Farben. All diese Dinge sind für Personen mit einer gesunden Netzhaut eine Selbstverständlichkeit. Für Patienten, die an Morbus Stargardt leiden sind diese Selbstverständlichkeiten jedoch oft nur eine schmerzhafte Erinnerung an jene Zeit, als ihnen das Sehen noch keine Probleme bereitet hatte. Die menschliche Netzhaut besitzt ca. 6 Mio. Zapfen und ca. 120 Mio. Stäbchen. Ihre Verteilung auf der Netzhaut ist jedoch unterschiedlich. In der Peripherie befinden sich mehr Stäbchen, in Richtung Zentrum erhöht sich die Anzahl der Zapfen. In der Fovea Centralis (Zentrum der Macula, Ort des schärfsten Sehens) ist die Dichte der Zapfen am größten. Eine weitere Besonderheit im Vergleich zur Peripherie ist, dass die Sinneszellen einzeln verschaltet sind. Dies bedeutet, dass jeweils ein Zapfen eine eigene Leitung in Richtung Sehzentrum be- Lisa Schatz 42 Morbus Stargardt Was passiert bei Morbus Stargardt? sitzt und so eine höher Auflösung und eine höhere Sehschärfe erzielt. In den Randbereichen der Netzhaut sind mehrere Sinneszellen gemeinsam verschaltet. (Vgl. Pathologie Skriptum HTL, S. 88ff) Was passiert bei Morbus Stargardt? Als erstes Symptom macht sich ein rapider Abfall der Sehschärfe bemerkbar. Es entstehen gelblich weiße Flecken in der Macula. Diese Läsionen sind in unterschiedlicher Form ausgebildet. Wie man auf dem Foto (s. Abb. 15) erkennen kann, beschränken sich diese Läsionen nur auf den Bereich der Macula. Es kann zusätzlich zu den Läsionen noch zu einer StäbchenZapfen-Dystrophie kommen. Im Frühstadium der Krankheit sind die Veränderungen an der Netzhaut so gering, dass sie mit anderen physiologischen Problemen, wie zum Beispiel Visusabfall, Blendempfindlichkeit und Farbwahrnehmungsstörungen verwechselt werden können. (Vgl. Hahn, 2012, S. 129) Abbildung 15 Netzhautbild eines Morbus Stargardt Betroffenen, Quelle: Atlas of Clinical Ophthalmology Lisa Schatz 43 Morbus Stargardt Genetische Aspekte der Krankheit Genetische Aspekte der Krankheit Diese Erkrankung wird autosomal rezessiv vererbt. Eine Mutation am ABCA4-Gen ist der Grund für den Ausbruch von Morbus Stargardt. Dieses Gen ist verantwortlich für die richtige Bauweise einer großen Zahl von Transportproteinen. Lipofuszin ist ein Abfallprodukt, welches beim Sehvorgang in den Pigmentepithelzellen entsteht. Es wirkt toxisch auf das Pigmentepithel. Durch die Mutationen der Transportproteine kommt es in der Macula zu einer Störung des Abtransportes dieser Abfallstoffe. So kommt es schon in jungen Jahren zu Ablagerungen genau dort, wo aufgrund des erhöhten Stoffwechsels vermehrt Abfallprodukte anfallen. Es gibt viele verschiedene Möglichkeiten, wo auf diesem Gen ein Defekt auftreten kann. So kommt es zu den unterschiedlich raschen Krankheitsverläufen. (Vgl. Jung und Jung, Flyer, sowie www.proretina.de) Wo und wie entsteht Lipofuszin? Das Pigmentepithel hat zwei verschiedene Aufgaben. Zum einen versorgt es Stäbchen und Zapfen der Retina und zum anderen entsorgt es die Abbauprodukte, die beim Sehvorgang entstehen. Diese Stoffe werden dort zerlegt und über die Blutgefäße der Corioidea wieder dem Blutkreislauf zugeführt. Im Laufe des Lebens kommt es so im Pigmentepithel zu Ansammlungen von diesen Abbauprodukten, dem sogenannten Lipofuszin. Lisa Schatz 44 Morbus Stargardt Der Verlauf der Krankheit Lipofuszin ist ein Stoff, der unter anderem eine toxische Form von Vitamin A enthält. Da in der Macula im Vergleich zur restlichen Netzhaut viel mehr Stoffwechsel stattfindet, kommt es dort zu mehr Ablagerungen. Diese sind maßgeblich dafür verantwortlich, dass es zur Degeneration der Pigmentzellen und damit zum Absterben der Sinneszellen auf der Netzhaut kommt, die vom Pigmentepithel ernährt werden. (Vgl. https://www.ukb.uni-bonn.de) Der Verlauf der Krankheit Der Verfall der Sehschärfe ist von Patient zu Patient unterschiedlich. Ein typischer Verlauf der Krankheit ist, dass es den Personen immer schwerer fällt, zentral zu fixieren. Bei Patienten mit Morbus Stargardt kommt es zu einer exzentrischen Fixation, welche außerhalb des Zentralskotoms liegt. Zusätzlich kommt es zum Wechsel zwischen zentraler und exzentrischer Fixation. Dieses wechselnde Fixationsverhalten kann sich erschwerend auf das Lesen und die Versorgung mit vergrößernden Sehhilfen auswirken. Das Fortschreiten der Krankheit betrifft beide Augen, aber meistens nicht gleichzeitig. Der Visusverlust kann entweder sprunghaft oder aber auch schleichend vonstattengehen. Oft kann sich der Verfall des Sehvermögens über Jahre hinziehen. Es wurde auch beobachtet, dass das Fortschreiten der Krankheit langsamer erfolgt, wenn die ersten Beschwerden in höherem Lebensalter auftreten. Die Blendempfindlichkeit der Patienten ist erhöht. Weiters ist die Anpassung an unterschiedliche Lichtverhältnisse nur mehr er- Lisa Schatz 45 Morbus Stargardt Der Verlauf der Krankheit schwert möglich. Das Orientierungsvermögen in der Dunkelheit ist aber dennoch gegeben. Der Grund dafür ist, dass die Peripherie, wo die für das Nachtsehen zuständigen Stäbchen überwiegen, verschont bleibt. Gleichzeitig ist das Farbsehen der Patienten beeinträchtigt, was sich auf die Degeneration der Zapfen in der Macula zurückführen lässt, die für das Farbsehen zuständig sind. (Vgl. Fasser, S.43ff, und www.wikipedia.org/wiki/Morbus_ Stargardt) Abbildung 16 Netzhautbild einer progressiven Makula Atrophie, Quelle: Atlas of Clinical Ophthalmology Lisa Schatz 46 Morbus Stargardt Diagnostik Diagnostik Um eine Diagnose zu erstellen, muss der behandelnde Arzt zunächst eine genaue Anamnese der Familie durchführen, da die Krankheit genetisch bedingt ist. Als nächstes erfolgt eine Visusbestimmung. Um sich besser vorstellen zu können wie weit die Krankheit fortgeschritten ist, wird auch eine Gesichtsfeldmessung durchgeführt. Zur Unterstützung sind moderne Verfahren wie zum Beispiel die Untersuchung am OCT (Optische Coherenz Tomographie), Autofluoreszenz, Elektrophysiologische Untersuchung oder Fluoreszenzangiograpie vorgesehen. (Vgl. www.mobusstargardt.com und www.snd-netz.de) Untersuchungsmethoden Fundusautofluoreszenz Die Fundusautofluoreszenz basiert auf der Tatsache, dass Objekte, die mit Licht einer bestimmten Wellenlänge beleuchtet werden, eine andere Wellenlänge reflektieren. Das bedeutet, dass das Licht, welches abgestrahlt wird, sich von dem Licht unterscheidet, mit dem das Objekt angestrahlt wurde. Damit das vom Fundus reflektierte Licht gut erkannt werden kann, wird mit verschiedenen Filtern zuerst das Licht, welches auf die Netzhaut geschickt wird, auf die benötigte Wellenlänge begrenzt. Lisa Schatz 47 Morbus Stargardt Untersuchungsmethoden Über einen zweiten Filter wird nun jener Wellenlängenbereich gefiltert, der von der Netzhaut reflektiert wird. Nun kann mit einer Kamera ein Foto von der betroffenen Netzhautstelle gemacht werden. Das am häufigsten verwendete Gerät zur Messung der Fundusautofluoreszenz ist der Heidelberg Retina Angiograph. (Vgl. http://www.augenzentrum-siegburg.de) Elektroretinogramm Als Elektroretinogramm bezeichnet man eine Untersuchung zur Diagnose von Netzhauterkrankungen. Beim Elektroretinogramm wird die gesamte Retina untersucht. Hier kann durchaus das Ergebnis bei Morbus Stargardt unauffällig sein, da sich die Krankheit auf die Macula begrenzt Bei dem multifokalen Elektroretinogramm beschränkt sich der Reiz auf die Photorezeptoren und Bipolarzellen der Macula. Um die Untersuchung gut durchführen zu können, wird die Pupille mit Mydriatika erweitert. Der Patient blickt auf einen Computerbildschirm. Hier wird ein Reizfeld dargeboten, das einer Bienenwabe ähnelt. Diese Sechsecke sind entweder weiß oder schwarz. Die Anzahl der weißen und schwarzen Sechsecke ist immer dieselbe, damit sich die Intensität des Reizes nicht ändert. Während der Untersuchung wechselt jedes Sechseck in einem bestimmten Rhythmus zwischen weiß und schwarz. Um sicher zu stellen, dass jedes Sechseck immer mit derselben Netzhautstelle betrachtet wird, ist es wichtig, dass der Patient einen vorgegeben Punkt fixiert. Die gesamte Untersuchung wird in Lisa Schatz 48 Morbus Stargardt Untersuchungsmethoden acht Teilabschnitte unterteilt, welche ca. 35 bis 45 Sekunden dauern. Der Computer speichert, welches Sechseck wann weiß oder schwarz war und kann daraus eine Kurve erstellen. Aus dieser Kurve kann über eine Hornhautelektrode die Reizbeantwortung jener Netzhautstelle angegeben werden, welche von einem jeweiligen Sechseck ausgelöst wurde. So ergibt sich für jedes Sechseck eine dazugehörige Reizantwort. Bei der Krankheit Morbus Stargardt ist hauptsächlich die Reizbeantwortung in der Mitte der Netzhaut auffällig. Der Vorteil dieser Untersuchungsmethode ist, dass die Krankheit in einem sehr frühen Stadium erkannt und diagnostiziert werden kann, sogar bevor sichtbare degenerative Veränderungen stattgefunden haben. (Vgl. http://www.augenzentrum-siegburg.de) Abbildung 17 Elektroretinogramm, Quelle: Atlas of Clinical Ophthalmology. Lisa Schatz 49 Morbus Stargardt Therapie Therapie Derzeit gibt es weder eine Möglichkeit auf Heilung, noch darauf, das Fortschreiten der Krankheit aufzuhalten. In den USA jedoch wurde eine Studie des Biotechnologie-Unternehmens Advanced Cell Technology genehmigt, die die Wirksamkeit einer Stammzellentherapie an Patienten mit Morbus Stargardt untersucht. Aus embryonalen Stammzellen werden im Labor die sogenannten Retinalen Pigmentepithelzellen (RPE) entwickelt, die den Patienten ins Auge gespritzt werden. Die Zellen werden in einer ca. einstündigen Operation mittels einer dünnen Nadel in das Auge eingespritzt. So sollen die Photorezeptoren vor dem weiteren Verfall bewahrt werden. Dieser Versuch lieferte zuvor bei Tierversuchen sehr gute Ergebnisse. Anhand dieser Studie soll überprüft werden wie sicher und verträglich die RPE-Zell-Injektionen sind. (Vgl. www.pro-retina.de und www.tagesspiegel.de) Es ist nicht erwiesen, ob präventive Maßnahmen wie gesunde Ernährung, Vermeidung von Übergewicht, Verzicht auf Zigaretten und Alkohol den Ausbruch der Krankheit verhindern, jedoch tragen sie maßgeblich zur Augengesundheit bei. Um seine Netzhaut vor unerwünschter UV-Strahlung zu schützen bietet sich das Tragen einer Sonnenbrille an. Vitamin A spielt eine negative Rolle im Verlauf von Morbus Stargardt. Deshalb ist von der Einnahme von Vitamin A in hochdosierter Form abzuraten. Lisa Schatz 50 Morbus Stargardt Versorgung Übermäßiger Vitamin A-Konsum führt zu einer Verschlechterung des Stoffabbaus in der Macula. Alle diese Präventionsmöglichkeiten gelten auch für die altersbedingte Maculadegeneration. (Vgl. www.snd-netz.de) Versorgung Praxisteil Diagnose Morbus Stargardt Alter 24 Geschlecht weiblich Visus sc. R 6m – V 0,08 / 4m – V 0,1 L 4m – V 0,1 Binokular V 0,1 Visus cc. R V 0,16 L V 0,16 Binokular V 0,20 Die Messungen wurden mit der Messbrille im Refraktionsraum bei normaler Raumbeleuchtung durchgeführt. Werte der eigenen Brille: R sph -2,50 cyl -0,50 A 31° L sph -2,50 cyl -0,50 A 133° Lisa Schatz 51 Morbus Stargardt Versorgung Messergebnisse Autorefraktometer: R sph -2,00 cyl -1,00 A 17° L sph -4,25 cyl -0,50 A 134° Subjektive Refraktion Es konnte keine Verbesserung der Sehleistung durch Abschwächen beziehungsweise Verstärken der optischen Korrektur erzielt werden. Hilfsmittel im Alltag Die Probandin greift zur Unterstützung im Studium und Alltag auf Hilfsmittel wie digitale Vergrößerung von Unterlagen zurück. Die Vergrößerungsfunktion an ihrem Laptop und Smartphone ersetzt einen Lesecomputer bzw. eine Lupe. Da sie mit technischen Hilfsmitteln sehr gut zurechtkommt, wäre für sie ein Bildschirmlesegerät auch eine Option. Sie besitzt eine LED-Leselampe bei der die Farbtemperatur in 3 Stufen verstellt werden kann. Sie bevorzugt eher kalte Farben im Bereich von ca. 5000 Kelvin. Ein Kantenfilter, der das Sonnenlicht ab einer Wellenlänge von 450nm filtert, schützt die blendempfindlichen Augen. Die kalte Lichtfarbe und der Kantenfilter wirken sich positiv auf den Kontrast aus. Zusätzlich ist in der Kantenfilterbrille ihre optische Stärke und ein Polarisationsfilter mit 80% Tönung enthalten. Lisa Schatz 52 Morbus Stargardt Versorgung Mit einem Polarisationsfilter können blendende Lichtreflexe von Oberflächen gefiltert werden. Perimetermessung Abbildung 18 Perimetermessung Lisa Schatz 53 Morbus Stargardt Versorgung Amsler-Test Rechts Abbildung 19 Amsler-Test rechtes Auge, 33cm Entfernung Links Abbildung 20 Amsler-Test linkes Auge, 33cm Entfernung Lisa Schatz 54 Morbus Stargardt Versorgung Kontrasttest Lowkontrast bei 20% weniger Kontrast: R Visus 0,16 L Visus 0,16, was auf ein verhältnismäßig sehr gutes Kontrastsehen schließen läßt. Vergrößerungsbedarf Die Probandin bevorzugt, ohne Brille zu lesen (Vergrößerung durch Annäherung), bei einem fixen Abstand von 33cm wurde ein Vergrößerungsbedarf von 2,0x (entspricht +8,00 dpt.) ermittelt. Anamnese 2011, im Alter von 18 Jahren, kam es zu ersten Auffälligkeiten im zentralen Gesichtsfeld. Das Lesen der weißen Kreide auf der grünen Tafel fällt der Probandin schwer, so setzt sie sich in die erste Reihe. 2013 erfolgte die erste Verdachtsdiagnose auf Morbus Stargardt. 2015 wurde die endgültige Diagnose der Krankheit festgestellt. Die Sehleistung nahm rapide ab, verschlechterte sich von Visus 0,50 auf Visus 0,30 und pendelte sich schließlich bei Visus 0,10 ein. Die Probandin hat bisher keine Operationen oder Behandlungen am Auge gehabt. Lisa Schatz 55 Morbus Stargardt Versorgung Ursache der Augenerkrankung Es ist nicht bekannt, dass es in der Familie der Probandin einen Fall von Morbus Stargardt gegeben hat. Vermutlich sind beide Elternteile Überträger der Erkrankung. Persönliche Einschränkungen Unverständnis der Professoren an der Universität bereiteten der Probandin anfängliche Schwierigkeiten. Diese konnten durch Gespräche und einer Simulationsbrille, welche ihre Art zu sehen veranschaulicht, beseitigt werden. Straßenschilder werden mit dem Smartphone fotografiert, vergrößert und so besser erkannt. Durch die digitalisierte Welt fühlt sie sich im Alltag kaum eingeschränkt. Einschränkungen im zentralen Gesichtsfeld erschweren es ihr, Gesichter zu erkennen. Jedoch achtet sie nun mehr auf die Körperhaltung und andere Merkmale wie den Klang der Stimme. So erkennt sie ihr bekannte Personen oft, bevor sie selbst bemerkt wird. Persönliche Erfahrungen Die Probandin nutzt die Vorteile von Laptop und Smartphone und lässt sich Texte durch Leseprogramme vorlesen. Gleichzeitig liest sie auch am Bildschirm mit. Wenn aber etwa im Supermarkt die Regale umgeräumt werden, stellt sie das wieder erneut vor eine Lisa Schatz 56 Morbus Stargardt Versorgung Herausforderung. Urlaube werden im Vorhinein sehr genau geplant und recherchiert. Speziell rote Buchstaben auf schwarzem Untergrund und umgekehrt bereiten ihr Probleme. Da die Nummerierungen der Linienbusse und die Fahrpläne des IVB mit roten LED-Lichtern auf schwarzem Hintergrund abgebildet waren, konnte sie Fahrzeiten nur unzureichend lesen. Seit die LEDs auf gelb umgestellt wurden, fällt ihr das Lesen der Fahrpläne wesentlich leichter. Durch die Veränderung der Schriftfarbe wurde eine Kontrasterhöhung erzielt. Conclusio Wenn man eine Diplomarbeit schreibt, beschäftigt man sich intensiv mit einem Thema. Man liest, recherchiert, vergleicht und die Arbeit nimmt langsam Form an. Die theoretischen Erkenntnisse werden zu Papier gebracht und im besten Fall mit einem Praxisbeispiel verbunden. Im Zuge des letzteren hatte ich die Möglichkeit, eine junge Frau kennen zu lernen, die mit beiden Beinen fest im Leben steht. Sie erklärte sich bereit, ihre persönlichen Erfahrungen als Morbus-Stargardt-Patientin mit mir zu teilen. Im Gespräch mit ihr wurde mir klar, mit welchen Herausforderungen sie im Alltag zu kämpfen hat und wie bravourös sie diese meistert. Durch den Umstand, dass sie nicht seit ihrer Geburt an der Sehschwäche leidet, sondern sich diese erst im jungen Erwachsenenalter entwickelte, musste sie ihre gesamte bisherige Lebensweise umstellen. Die Diagnose Morbus Stargardt hält sie aber Lisa Schatz 57 Morbus Stargardt Versorgung trotz allem nicht davon ab, positiv in die Zukunft zu blicken. Es war für mich ein interessantes Erlebnis, einen Einblick in ihren Alltag zu bekommen. Auf diesem Weg möchte ich mich herzlich bei ihr bedanken und ihr viel Erfolg für das Studium und ihr weiteres Leben wünschen! Während meiner Zeit als Optikergesellin hatte ich leichte Berührungsängste bei Menschen mit starker Sehbehinderung. Wegen der Angst, aufgrund zu geringer Praxis Fehler zu machen, verwies ich diese Personen an andere Kollegen. Ich habe bewusst diesen Themenbereich gewählt, um hier Erfahrungen zu sammeln und diese unbegründete Angst zu bekämpfen. Ich bin froh, dass mir die Gelegenheit geboten wurde, diese Diplomarbeit zu schreiben. Ich bin mir sicher, dass sie mir in meiner weiteren Berufslaufbahn als Augenoptikermeisterin zugutekommen wird. Lisa Schatz 58 Optikusatrophie Versorgung Optikusatrophie Carina Wagner Abbildung 21 Sicht eines Optikusatrophie Betroffenen Definition Unter Atrophie versteht man die Rückbildung und den Schwund von vormals intaktem Gewebe. Im Speziellen ist die Optikusatrophie der „Schwund des Sehnervs als Folge- oder Endzustand von Krankheitsprozessen […].“ (Pschyrembel) Der Sehnerv ist anatomisch gesehen ein Teil des Gehirns. Deshalb können selbst kleinste Schädigungen große Auswirkungen auf das Sehen haben. In diesem Fall ist die Kompetenz der Optiker gefragt, um die Betroffenen mit den nötigen Hilfsmitteln, wie zum Beispiel vergrößernden Sehhilfen, zu versorgen. (Grehn, 2006, S. 308ff.) Carina Wagner 59 Optikusatrophie Optikusatrophie durch Tumordruck Ursache Ursächlich für eine Optikusatrophie können Tumore, Schläge und Stöße auf den Schädel, Giftstoffe oder Vererbung verantwortlich sein. Optikusatrophie durch Tumordruck Ein Tumor ist eine Vermehrung von Gewebe, welche gutartiger und bösartiger Natur sein kann. Eine Optikusatrophie, welche durch Tumordruck ausgelöst wird, entsteht meist durch Tumore der mittleren Schädelgrube. Diese drücken auf das Chiasma und den Sehnerv. Durch den Druck wird die Reizweiterleitung vermindert oder unterbrochen, weshalb es zu einer deutlichen Visusverminderung kommt. Zunächst ist ophtalmoskopisch an der Papille kaum eine Veränderung erkennbar. Ein frühes Anzeichen für eine Schädigung des Sehnervs ist die veränderte Farbwahrnehmung. Je nach Position des Tumors sind einseitige oder asymmetrische Dysfunktionen feststellbar. Tumore des Gehirns sollten – wenn möglich – immer operativ entfernt werden, da sie auch in gutartiger Form durch die Umfangsvermehrung das gesunde Gehirn quetschen und somit schädigen. Wenn der Druck postoperativ nachlässt, kann die Sehleistung sich verbessern. Durch den Tumor bereits entstandene Schäden am Sehnerv können sich allerdings nicht mehr regenerieren. (Grehn, 2006, S. 308ff.) Carina Wagner 60 Optikusatrophie Traumatische Optikusatrophie Traumatische Optikusatrophie Optikusatrophien entstehen am häufigsten durch Schläge und Stöße auf Stirn und Schläfe, was zum Beispiel bei einem Fahrradsturz der Fall sein kann. Hierbei werden der Sehnerv und die Blutgefäße gezerrt oder abgerissen. Ein Bruch des Schädels tritt dabei nicht zwingend auf. Kommt es zu einem sehr starken Aufprall und somit zu schweren Gesichts- und Schädelfrakturen mit Durchtrennung des Nervus opticus, so erblindet die betroffene Seite. Kurzzeitig sieht der Betroffene Lichtblitze, die allerdings unverzüglich in eine Erblindung übergehen. (Grehn, 2006, S. 308ff.) Optikusatrophien durch Intoxikationen Ursächlich für diese Optikusatrophie sind verschiedenste Gifte. Der Tabak-Alkohol-Schaden ist eine Schädigung des Sehnervs, welche langsam fortschreitend ist. Er tritt bei starken Rauchern und Trinkern auf. Die einseitige und schlechte Ernährung in Verbindung mit den Giften führt zu einem zentrozökalen Skotom. Eine beidseitige Sehstörung ist die Folge. Es muss unbedingt auf den Verzicht von Alkohol und Tabak geachtet werden, um das Fortschreiten der Erkrankung zu verhindern. Mit verschiedenen Medikamenten wird versucht, den Körper zu entgiften. Durch eine ausgewogene, proteinreiche Ernährung wird der gesamte Prozess unterstützt. Diese Umstellung wirkt sich positiv auf den Verlauf der Krankheit aus. Carina Wagner 61 Optikusatrophie Optikusatrophien durch Intoxikationen Methylalkohol ist ein sehr gefährliches Gift, das in illegale Getränke gemischt wurde. Bereits einmaliger Konsum führt in den darauf folgenden Tagen zu einer beidseitigen Erblindung. Zur Therapie wird Äthylalkohol verwendet, der die Bildung von Formaldehyd hemmt. Ethambutol, verwendet zur Therapie von Tuberkulose, verursacht in zu hoher Dosierung ebenfalls Schäden am Sehnerv, die nach Absetzen begrenzt reversibel sind. Chinin, Arsen, Blei und Brom sind ebenfalls Stoffe, die zu einer toxisch bedingten Atrophie führen können. (Grehn, 2006, S. 308ff.) Carina Wagner 62 Optikusatrophie Hereditäre Optikusatrophien Hereditäre Optikusatrophien Bei einem von 15.000 Menschen tritt der Schwund des Sehnervs durch Vererbung auf. (https://www.blindenverband- wnb.at/wissenswertes/genetisch-vererbbareaugenerkrankungen/hereditaere-optikusatrophien/) Eine genetische Übertragung dieser Erkrankung ist allerdings nur sehr selten. Auf Grundlage der Vererbung werden Optikusatrophien in 3 Arten unterteilt. Primäre hereditäre Optikusatrophie Sekundäre hereditäre Optikusatrophie Leber-Optikusatrophie Primäre hereditäre Optikusatrophie Ursache Diese Art wird autosomal dominant vererbt. (Grehn, 2006, S. 308ff.) Autosomal-dominante Vererbung bedeutet, dass meist nur ein Elternteil das krank machende, dominante Gen auf einem Chromosom besitzt. Die Gene des anderen Elternteils sind gesund. (Faller und Schünke, 2008, S.47) Carina Wagner 63 Optikusatrophie Primäre hereditäre Optikusatrophie Abbildung 22 Netzhaut einer autosomal dominant vererbten Optikusatrophie, Quelle: Atlas of Clinical Ophthalmology Pathologische Auffälligkeiten und Sehverhalten Bei der ophthalmologischen Untersuchung des Augenhintergrundes „[…] erkennt man eine helle, randscharfe Papille mit einem diffusen Verlust der peripapillären Nervenfasern.“ (Grehn, 2006, S. 309) Erste Anzeichen, welche ein Betroffener bemerkt, sind die zunehmende Sehverschlechterung und die veränderte Farbwahrnehmung. Meist werden die Farben Blau und Gelb schlechter wahrgenommen. Der Visus wird bei einer fortgeschrittenen Optikusatrophie auf V 0,3 - 0,05 vermindert. Carina Wagner 64 Optikusatrophie Sekundäre hereditäre Optikusatrophie Der sehr langsame Verlauf der Erkrankung führt allerdings dazu, dass sogar im hohen Alter die Betroffenen noch zu lesen fähig sind. Das Lesen von längeren Texten und Büchern ist jedoch sehr anstrengend und schwierig. Hierfür wird eine Sehschärfe von 50% oder ein Visus von 0.5 benötigt. (Vgl. Grehn, 2006, S. 308ff.) Sekundäre hereditäre Optikusatrophie Sekundäre Formen der Optikusatrophien zeichnen sich dadurch aus, dass sie als Folge von anderen Erkrankungen auftreten. Bei Retinopathia pigmentosa und einem Glaukom ist dies häufig der Fall. Im Falle eines Glaukoms kommt es durch den individuell erhöhten Augeninnendruck zu Veränderungen am Sehnerv, die sich anhand von bogenförmigen Gesichtsfeldausfällen bemerkbar machen. Die Behr-Optikusatrophie wird autosomal-rezessiv vererbt und tritt gleichzeitig mit neurologischen Störungen auf. Autosomal-rezessiv bedeutet, dass beide Elternteile gesund sein können, jedoch das krankmachende Gen weitervererben, je nachdem, welche Allele durch die Eltern zusammen treffen. Die Wahrscheinlichkeit einer Vererbung liegt zwischen 0 und 50%. (Faller und Schünke, 2008, S.48) Als DIDMOAD-Syndrom bezeichnet man eine weitere Form der sekundären Optikusatrophie, da sie häufig mit 3 weiteren Erkrankungen einhergeht. Dieses Akronym besteht aus den Abkürzun- Carina Wagner 65 Optikusatrophie Leber-Optikusatrophie gen der Krankheiten Diabetes Insipidus, Diabetes Mellitus, Optikusatrophie und einer Taubheit, welche auf Englisch übersetzt Deafness heißt. (Grehn, 2006, S. 308ff.) Leber-Optikusatrophie Entdecker Diese besondere Form der Optikusatrophie ist nach dem deutschen Ophthalmologen Professor Dr. Theodor Leber benannt, welcher 1840 in Karlsruhe geboren wurde. Er war Doktor der Medizin und Professor für Ophtalmologie an der Georg-August-Universität in Abbildung 23 Dr. T. Leber. Göttingen. Er beschrieb diese Form der Optikusatrophie erstmals Ende des 19. Jahrhunderts. Weitere Bezeichnungen sind Leber hereditary optic neuropathy (LHON), Leber‘sche Optikusneuropathie und Leber‘sche hereditäre Optikusatrophie. (https://de.wikipedia.org/wiki/Theodor_Leber) Ursache Diese hereditäre Optikusatrophie zeichnet sich dadurch aus, dass sie nur junge Männer im 2.-3. Lebensjahrzehnt betrifft und über die mütterliche mitochondriale DNS vererbt wird. Mütter, welche Carina Wagner 66 Optikusatrophie Untersuchungsmethoden dieses Gen in sich tragen, geben es an alle männlichen und an 15% der weiblichen Nachkommen weiter. (Vgl. Grehn, 2006, S. 308ff.) Pathologische Auffälligkeiten und Sehverhalten Nach dem Ausbruch dieser Erkrankung ist der Verlauf sehr dramatisch. Es kommt zu einer Entzündung des Sehnervs, einer Neuritis Nervi optici, welche ein irreversibles Zentralskotom mit sich bringt. Dadurch sinkt die Sehschärfe rapide ab. Häufig kommt es in den darauf folgenden Tagen dazu, dass das andere Auge ebenfalls erkrankt. Eine beidseitige, starke Seheinschränkung oder auch eine beinahe vollständige Erblindung können daraus resultieren. Bemerkenswert ist, dass die Papille nur sehr gering verändert ist. Zu sehen ist eine leicht vermehrte Durchblutung und geschlängelte Venolen. Farbsinnstörungen werden allerdings häufig festgestellt. (Vgl. Grehn, 2006, S. 308ff.) Abbildung 24 Netzhautbild einer Leber-Optikusatrophie. Carina Wagner 67 Optikusatrophie Untersuchungsmethoden Untersuchungsmethoden Ophthalmoskopie und Funduskamera Ophtalmoskopie und Funduskamera sind bildgebende Untersuchungsmöglichkeiten des Augenhintergrundes. Diese Bilder können medizinisch interpretiert und mögliche Erkrankungen diagnostiziert werden. Für eine Optikusatrophie typisch ist eine abgeblasste Papille, was aus einer verminderten Durchblutung des Sehnervs resultiert. Sollten hier Auffälligkeiten festgestellt werden, werden weiterfolgende Untersuchungen vorgenommen. (Vgl. Pathologie Skriptum HTL, S.130 ) OCT Bei der Optischen-Kohärenz-Tomographie wird kohärentes Licht in das Auge geschickt. Kohärent bedeutet, dass Licht aus einer Lichtquelle kommt, in zwei Teile gespaltet wird und sich anschließend überlagert. So können Querschnittbilder der Netzhaut erstellt werden. (Vgl. Pathologie Skriptum HTL, Seite 165ff) Perimetrie Unter Perimetrie versteht man die Messung des zentralen und peripheren Gesichtsfeldes. Hierbei konzentriert sich der Patient auf Carina Wagner 68 Optikusatrophie Diagnose einen Fixationspunkt im Gerät. Abhängig vom Diagnoseverdacht werden im Geräte unterschiedliche Programme gestartet, die Lichtreize mit unterschiedlichen Schwellenwerten darbieten. Diese müssen durch einen Klicker in der Hand der Testperson bestätigt werden. Nicht wahrgenommene Lichtreize werden vom Gerät als Skotome (Gesichtsfeldausfälle) erkannt. Die Testergebnisse werden in eine grafische Darstellung übertragen und können so interpretiert werden. (Vgl. Pathologie Skriptum HTL, S.152ff ) MRT Bei der Magnetresonanztomographie werden Protonen im Gewebe durch elektromagnetische Impulse zum Schwingen angeregt. Wenn die Protonen an ihren ursprünglichen Platz zurückschwingen, setzen sie die zuvor aufgenommene Energie wieder frei. Diese Energie wird vom Gerät aufgezeichnet und als Schichtbild dargestellt. Bei dieser Untersuchungsmethode werden Weichteile, wie zum Beispiel der Sehnerv, bildlich dargestellt. (Vgl. Pathologie Skriptum HTL, S. 162ff) CT Unter Computertomographie versteht man computerunterstützte Röntgenschichtaufnahmen, welche die Darstellung von Knochengewebe ermöglicht. (Vgl. Pathologie Skriptum HTL, S. 162ff) Carina Wagner 69 Optikusatrophie Diagnose Diagnose Der erste Schritt, um als Mediziner/in eine Diagnose stellen zu können, ist, eine familiäre Anamnese durchzuführen. Besonderes Augenmerk sollte hierbei auf Grund der Vererbung auf die männlichen Verwandten mütterlicherseits gelegt werden. Der Verlauf der Erkrankung ist ebenfalls ein guter Indikator. Weiters sind jene Gene, die von der Mutation betroffen sind, bekannt, womit man die Diagnose durch eine genetische Analyse fixieren kann. Therapie Eine kausale Therapie ist nicht möglich und somit eine Heilung der Erkrankung ausgeschlossen. Durch Vitamin B12-Präparate wird versucht, den Verlauf zu unterbrechen, jedoch wurden damit nur selten Erfolge nachgewiesen. Ein gesunder Lebensstil ist die bisher einzige Möglichkeit für Betroffene, dieser Erkrankung entgegen zu wirken. Besonders der Verzicht auf Alkohol und Nikotin wird forciert, da diese im Verdacht stehen, die Schädigungen zu intensivieren. (Grehn, 2006, S. 308ff.) Carina Wagner 70 Optikusatrophie Versorgung Versorgung Praxisteil Diagnosen Optikusatrophie, Retinopathia pigmentosa, Nachtblindheit und Pendelnystagmus Alter 46 Geschlecht männlich Visus s.c. R 0,05 auf 2m L Visus nicht messbar, nur Lichtwahrnehmung Subjektive Refraktion Die Messung wurde bei normaler Raumbeleuchtung durchgeführt. Da der Proband in 4m Entfernung das Sehzeichen V 0,05 nicht erkennen konnte, wurde die Distanz auf 2m verringert. Nun konnte er den Buchstaben mit einiger Anstrengung erkennen. Den Versuch, einen Weiteren zu lesen, brachen wir aus Rücksicht ab, da sich durch die Anstrengung bei der Refraktion der Pendelnystagmus verstärkte. Aus diesem Grund konnte keine Korrektur vorgenommen werden. Die Messungen des Gesichtsfeldes, des Kontrastes und des Vergrößerungsbedarfes waren auf Grund der geringen Sehleistung nicht erfolgreich und fließen somit nicht in die Bewertung ein. Carina Wagner 71 Optikusatrophie Versorgung Fundusbild Rechts Abbildung 25 NH-Bild bei Optikusatrophie R-Auge Links Abbildung 26 NH-Bild bei Optikusatrophie L-Auge Carina Wagner 72 Optikusatrophie Versorgung Hilfsmittel im Alltag Mein Proband besitzt zwei fototrope Sonnenbrillen, die sich bei Sonneneinstrahlung verdunkeln. Die Glasfarben sind Grau und Grau-Grün und ändern ihre Intensität von 10% auf 80% Absorption. Die grau-grüne Brille ist für ihn angenehmer zu tragen, da sie für ihn die Farben „wärmer“ darstellt und sich der Kontrast verbessert. Da er sich an starken Kontrasten orientiert, wurde versucht, diese mit Hilfe einer Kantenfilterbrille zu verbessern. Die Kantenfilterfarben rot (550nm), orange (511nm) und gelb (450nm) verursachten jedoch eine starke Blendung und tränende Augen. Somit führten sie zu keiner Sehverbesserung. Eine ideale Beleuchtung ist das beste Hilfsmittel für meinen Probanden. Hierfür wurden spezielle Beleuchtungen mit zirka 4500 Kelvin (neutralweiß) in seiner Wohnung installiert, welche den Raum indirekt und direkt beleuchten, sodass so gut wie keine störenden Schatten entstehen. Dadurch werden die Kontraste an Möbelkanten und Schwellen verbessert. Da sein Farbsehen besonders bei den Farben Blau und Grün nicht gut ist, verwendet er ein Farberkennungsgerät, welches es ihm erleichtert, sich farblich abgestimmt zu kleiden. Unsere digitalisierte Welt bietet ihm viele Vorteile, da er sich zum Beispiel Schriftstücke und Nachrichten per Handy oder PC ganz einfach vorlesen lassen kann. Zum Lesen von gedruckten Büchern verwendet er ein elektronisches Vorlesegerät, welches wie ein Scanner funktioniert. Eine angenehme Stimme liest den gescannten Text automatisch vor. Früher nutzte Carina Wagner 73 Optikusatrophie Versorgung er auch ein elektronisches Lesegerät, das ihm nun nicht mehr hilft, da die Verwendung zu anstrengend wurde. Im Allgemeinen versucht er allerdings so wenige Hilfsmittel wie mögliche in Anspruch zu nehmen, da er seine Selbstständigkeit erhalten möchte. Anamnese Im Kleinkindalter wurde festgestellt, dass sich seine Sehleistung verschlechtert. Mit Brillen wurde versucht das Sehen zu verbessern. Dies brachte allerdings nur kurzzeitig eine Verbesserung. Im Alter von 6 Jahren wurde die Diagnose Optikusatrophie gestellt. Aus diesem Grund wurde er sehr bald an der Blinden- und Sehbehindertenschule in Innsbruck angemeldet. Dort erlernte er, zusätzlich zur normalen Schrift, die Brailleschrift. Die Brailleschrift besteht aus einem Punktmuster. Dieses Muster wird von hinten in ein Blatt Papier gedrückt und kann mit den Fingern erfühlt werden. Die Lesegeschwindigkeit unterscheidet sich bei geübten Personen nicht von der Lesegeschwindigkeit Normalsehender. Im Alter von 12 Jahren kam der erste starke Schub, der die Sehleistung des linken Auges, welches das besser sehende war, so stark verminderte, dass es deutlich schwächer als das rechte wurde. Schrift konnte er nur noch erkennen, wenn die Buchstaben auf eine Höhe von 1,5cm vergrößert wurden. In den folgenden Jahren verschlechterte sich seine Sehleistung um weitere 2 bis 3 Prozent pro Jahr. In dieser Zeit wurden weitere Diagnosen gestellt, wie zum Beispiel Retinopathia pigmentosa, Nachtblindheit und ein Carina Wagner 74 Optikusatrophie Versorgung Pendelnystagmus. Mit 17 Jahren konnte er noch, wenn auch ein wenig riskant, mit dem Fahrrad fahren. Ursache der Erkrankungen Um die Ursache seiner Erkrankungen festzustellen, wurde eine DNA-Untersuchung durchgeführt. Dadurch konnte leider nicht geklärt werden, ob diese vererbt wurden. In der Familie ist auch kein Fall bekannt, der seinem ansatzweise ähneln würde. Die vermutete Ursache ist ein Nierenversagen der Mutter im 2. und 3. Schwangerschaftsmonat und die damit verbundene starke Medikation. Sehverhalten Grundsätzlich beschreibt er sein Sehen als sehr tagesabhängig. Das linke Auge hat die Fähigkeit Lichtreize aufzunehmen. Mit dem besser sehenden, rechten Auge sieht er zentral sehr unscharf. Er beschreibt es, als würde er durch einen Nebelschleier schauen. Durch die von der Retinopathia pigmentosa verursachten Gesichtsfeldausfälle ist sein Sehen zusätzlich peripher eingeschränkt. Mit den Jahren wurde er auch immer blendempfindlicher. Das Farbsehen ist durch die Degeneration der Rezeptoren kaum noch vorhanden. Er orientiert sich hauptsächlich an Kontrasten. Ansonsten verlässt er sich auf seine anderen Sinne. Vor Carina Wagner 75 Optikusatrophie Versorgung allem der Tastsinn und das Gehör haben sich mit der Verringerung des Sehvermögens sensibilisiert. Persönliche Erfahrungen Da mein Proband mit dem Wissen aufwuchs, dass er vermutlich sein Sehen komplett verlieren würde, lernte er, früh damit umzugehen. Natürlich musste er sich an neue Sehsituationen immer wieder anpassen, trotzdem hat er sich einen Beruf erarbeiten können, der ihn sehr erfüllt. Das konnte man aus seinen Erzählungen heraus hören. Im Laufe seines Lebens konnte er viele Erfahrungen sammeln. Mit der Umstellung der Handys von Tasten auf Touchscreen kamen viele Herausforderungen auf ihn zu. Anfangs musste er 3 bis 5 Stunden täglich den Umgang mit dem neuen System trainieren. Jetzt kommt er sehr gut damit zurecht und ist Testproband für einen namhaften Smartphonehersteller. Er testet die Bedienungshilfen für Sehbehinderte und kann es kaum erwarten, bis er das nächste Modell auf Herz und Nieren prüfen kann. Wenn er sich in unbekannter Umgebung bewegt, lässt er sich von seinem Handy den Weg ansagen. Kennt er jemanden am Zielort, nimmt derjenige eine Sprachnachricht mit Wegbeschreibung auf, die er sich dann vorspielen lassen kann. Wenn die Technik versagen sollte, fragt er nach dem Weg, so wie Gesunde auch. Auf Initiative des Blinden- und Sehbehindertenverbandes Tirol bieten die Innsbrucker Verkehrsbetriebe einen besonderen Service. Wenn eine offensichtlich als sehbehindert gekennzeichnete Person, mit Arm- Carina Wagner 76 Optikusatrophie Versorgung binde oder Langstock, am Noppenfeld der Bushaltestelle steht, öffnet der Busfahrer die Türen und nennt seine Buslinie und Fahrtrichtung. Dies ist eine große Erleichterung für Sehbehinderte, damit diese die öffentlichen Verkehrsmittel einfacher nutzen können. Dieser Service ist bisher einzigartig in ganz Österreich. Conclusio Als wir vor fast genau einem Jahr überlegten, welches Thema wir in unserer Diplomarbeit behandeln wollen, war mir nicht bewusst, was dies für mich persönlich bedeuten würde. Relativ schnell einigten wir uns auf dieses besondere Thema. Ich habe viel recherchiert, gelesen und mit Kollegen der Augenoptik gesprochen, um Informationen über angeborene Augenerkrankungen im Allgemeinen und über Optikusatrophie im Besonderen zu erhalten. Doch erst das Gespräch mit einem besonderen Menschen, der sich wunderbarer Weise bereit erklärt hat, mir von seinem Leben und seinen Erfahrungen zu berichten, hat mir gezeigt, wie viel man von Personen mit Beeinträchtigungen lernen kann. Egal welche Hürden ihm das Leben gestellt hat, er hat sich davon nicht unterkriegen lassen und ist ein lebensfroher Mensch geblieben. An dieser Stelle möchte ich mich bei ihm herzlichst bedanken und wünsche ihm nur das Beste für seine Zukunft. Durch seine Erzählungen habe ich einen Einblick in das Sehen und Leben eines sehbehinderten Menschen bekommen. Diese Erfahrung wird mich immer begleiten und ich werde in meinem beruflichen Leben mit Sicherheit davon profitieren können. Carina Wagner 77 Optikusatrophie Versorgung Durch die Arbeit mit den Probanden hat sich meine Sichtweise auf manche Dinge komplett verändert. Zum Beispiel sind 30% Sehleistung für uns Optiker und Sehende relativ schlecht, für manch einen Sehbehinderten wären sie ein Traum. Ich habe gelernt, wie sehr wir uns auf unsere Augen verlassen und wie wenig geschult unsere anderen Sinne sind. Unsere Probanden spielten Sprachnachrichten in Geschwindigkeiten ab, die wir kaum erfassen konnten. Für meinen beruflichen Alltag habe ich gelernt, dass es nicht nur eine Lösung für Sehbehinderte gibt, sondern eine Vielzahl an Möglichkeiten. Selbst wenn sie dieselbe Erkrankung haben, müssen sie alle sehr unterschiedlich und individuell versorgt werden. Meinen Kollegen werde ich in Zukunft dazu raten, keine Scheu zu haben, auf sie zuzugehen. Wichtig ist, dass man nicht auf das verlorene Sehvermögen, sondern auf das noch Vorhandene achtet. Nur so können sie optimal versorgt werden. Meiner Erfahrung nach sind Sehbehinderte dankbar für jede noch so kleine Unterstützung. Unsere Arbeit ist es, Menschen eine optimale Sehversorgung zukommen zu lassen. Deshalb sollten wir uns Menschen mit bleibenden Sehschwächen besonders widmen. Carina Wagner 78 Quellenverzeichnis Quellenverzeichnis Literatur: Esser, G.K. Lang, G.E. Lang (Herausgeber), Steffen, H.: Schlaglicht Augenheilkunde: Kinderophthalmologie. 2015, Stuttgart, Thieme. Faller, Adolf und Michael Schünke: Der Körper des Menschen: Einführung in Bau und Funktion. 2008 Stuttgart, Thieme, S. 47ff. Fasser, Christina: RP ist heilbar – Eine Provokation (?). Retina Suisse Journal 1/2003, Zürich, Kohler SD, S. 43ff. Grehn, Franz: Augenheilkunde, 29. Auflage. 2006, Heidelberg, Springer. Hahn, Gesa – Astrid: Kurzlehrbuch Augenheilkunde. 2012, Stuttgart, Thieme, S.129ff. Jung, Alexander und Jung, Helena: Blickpunkt Humangenetik: Genetik der Augenheilkunde – Morbus Stargardt. Praxisgemeinschaft für Laboratoriumsmedizin und Humangenetik, 2016, Köln. – Flyer. Lisch, W. und B. Seitz: Neue internationale Klassifikation der Hornhautdystrophien. In: Der Ophthalmologe. 09/2011, Würzburg: CME Springer, S. 1-15. Schulskriptum: Ing. Altrichter, Stefan: Skript: Anatomie des Auges. 2015/16 Dr. Stieldorf, Cornelia: Skript: Pathologie des Auges. 2015/16 79 Quellenverzeichnis Online: http://www.augenzentrum-siegburg.de, Zugriff 03.03.17. http://www.gesundheitmedikamente.com/hornhautdystrophie/ Zugriff 22.02.17 http://www.pro-retina.de, Zugriff 20.03.17. http://www.pro-retina.de/netzhauterkrankungen/retinitispigmentosa/krankheitsbild/merkmale-und-verlauf, Zugriff 04.05.17. http://www.pro-retina.de/netzhauterkrankungen/morbusstargardt#Befund, Zugriff 06.03.17 http://www.pro-retina.de/newsletter/2010/studiestammzelltherapie-bei-morbus-stargardt, Zugriff 04.04.17 http://www.retinascience.de/krank_kell/optikus.html#AnchorAutosomal-21683, Zugriff 02.04.17. http://www.spektrum.de/lexikon/neurowissenschaft/elektrore tinogramm/3353, Zugriff 23.03.17. https://de.wikipedia.org/wiki/Elektroretinogramm, Zugriff 23.03.17. https://de.wikipedia.org/wiki/Theodor_Leber, Zugriff 25.03.17. https://www.augenklinikdardenne.de/behandlungen/epiretinale-gliose.html, Zugriff 23.03.17. https://www.blindenverbandwnb.at/wissenswertes/genetisch-vererbbareaugenerkrankungen/hornhautdystrophien/, Zugriff 22.02.17 80 Quellenverzeichnis https://www.blindenverbandwnb.at/wissenswertes/genetisch-vererbbareaugenerkrankungen/hereditaere-optikusatrophien/, Zugriff 08.03.17 https://www.ophthalmologikum.net/netzhaut/zystoidesmakulaoedem-de-98.html, Zugriff 09.04.17. https://www.pschyrembel.de/Optikusatrophie/K0FRW/doc/, Zugriff 08.03.17 https://www.ukb.uni-bonn.de, Zugriff 08.03.17. www.de.wikipedia.org/wiki.Karl_Stargardt, Zugriff 08.03.17. www.mobusstargardt.com, Zugriff 04.04.17. www.snd-netz.de, Zugriff 03.03.17. www.tagesspiegel.de, Zugriff 04.04.17. 81 Abbildungsverzeichnis Abbildungsverzeichnis Abbildung 1 Übersicht Auge, Quelle: Wikipedia 10 Abbildung 2 Aufbau Hornhautschichten, Quelle: vgl. Wikipedia 11 Abbildung 3 Keratokonus, Quelle: Atlas of Clinical Ophthalmology 13 Abbildung 4 Sicht eine RP-Betroffenen, Quelle: vgl. Pixabay & eigene Fotographie 17 Abbildung 5 Netzhaut eines RP-Betroffenen, Quelle: Atlas of Clinical Ophthalmology 18 Abbildung 6 links: Aufbau der Netzhaut / rechts: Anatomische Übersicht des Auges, Quelle: Wikipedia 18 Abbildung 7 Vererbungsformen der Retinopathia pigmentosa. 21 Abbildung 8 links: wachsgelbe Papille bei RP / rechts: Pigmentverklumpungen bei RP, Quelle: Atlas Clinical Ophthalmology 24 Abbildung 9 Aufgeklappte Langlaufbrille 32 Abbildung 10 Netzhautbild R-Auge und L-Auge meines Probanden 32 Abbildung 11 Gesichtsfeld R-Auge 33 Abbildung 12 Gesichtsfeld L-Auge 34 Abbildung 13 Sicht eines Morbus-Stargardt-Betroffenen 40 Abbildung 14 Netzhaut mit Beschriftung 42 Abbildung 15 Netzhautbild eines Morbus Stargardt Betroffenen, Quelle: Atlas of Clinical Ophthalmology 43 Abbildung 16 Netzhautbild einer progressiven Makula Atrophie, Quelle: Atlas of Clinical Ophthalmology 46 Abbildung 17 Elektroretinogramm, Quelle: Atlas of Clinical Ophthalmology. 49 Abbildung 18 Perimetermessung 53 Abbildung 19 Amsler-Test rechtes Auge, 33cm Entfernung 54 82 Abbildungsverzeichnis Abbildung 20 Amsler-Test linkes Auge, 33cm Entfernung 54 Abbildung 21 Sicht eines Optikusatrophie Betroffenen 59 Abbildung 22 Netzhaut einer autosomal dominant vererbten Optikusatrophie, Quelle: Atlas of Clinical Ophthalmology 64 Abbildung 23 Dr. T. Leber. 66 Abbildung 24 Netzhautbild einer Leber-Optikusatrophie. 67 Abbildung 25 NH-Bild bei Optikusatrophie R-Auge 72 Abbildung 26 NH-Bild bei Optikusatrophie L-Auge 72 83 Arbeitszeitaufzeichnung Arbeitszeitaufzeichnung Schatz Lisa: 20.09.16 1h Beschreibung der Ausganglage unseres Themas 21.09.16 5h Überlegungen zum Aufbau der Diplomarbeit 28.09.16 3h Ausstellung der Firma Baum Low Vision 30.09.16 5h Recherche 01.10.16 5h Recherche 06.10.16. 2h Gespräch mit der Fr. Dr. Stieldorf 09.11.16 3h Recherche 16.11.16 5h Strukturieren und Überprüfen des Recherchematerials 25.01.17 6h Fixieren der Strukturierung der Diplomarbeit, Gliederung der Themen und Unterpunkte 01.02.17 4h Recherche über Hilfsmittel 21.02.17 5h Recherche über Therapien 22.02.17 7h Erarbeiten des Allgemeinteiles, Abstract 23.02.17 4h Verfassen der Arbeit 26.02.17 5h Verfassen der Arbeit 27.02.17 5h Verfassen der Arbeit 01.03.17 7h Gemeinsames Verfassen der Arbeit/Recherche 03.03.17 4h Überarbeiten des Morbus Stargardt Teils 08.03.17 3h Quellenverzeichnis überarbeiten 04.04.17 4h Überarbeitung des ausgearbeiteten Teils 84 Arbeitszeitaufzeichnung 06.04.17 4h Foto meiner NH und bearbeiten der Grafik 19.04.17 5h Einfügen/ Bearbeiten der Grafiken 19.04.17 2h Deckblatt Ideensammlung, Spruch für Deckblatt suchen 19.04.17 2h Englischer Abstract 20.04.17 2h Telefongespräche mit Probanden, Ausmachen von Terminen 21.04.17 5h Vorbereitungen zum Messen der Probanden 22.04.17 4h Gespräch und Messungen mit Probandin Morbus Stargardt 23.04.17 4h Ausarbeiten des Praxisteils 26.04.17 4h Ausarbeiten des Praxisteils 27.04.17 5h 2. Überarbeitung nach Korrektur von Frau Dr. Stieldorf 28.04.17 8h Anamnese und Messen der Probanden für RP und Optikusathrophie 03.05.17 3h Nachbesprechung des Praxisteils mit Herrn Schernthaner 03.05.17 3h Nachbearbeitung Praxisteil 04.05.17 2h Durchbesprechen der Diplomarbeit mit Frau Sieß 12.05.17 3h Powerpointpräsentation 17.05.17 4h Powerpointpräsentation und Üben der DA Präsentation 19.05.17 3h Über der Präsentation mit Fr. Dr. Stieldorf und Herrn Schernthaner + Nachbessern Summe 146h 85 Arbeitszeitaufzeichnung Katharina Rist: 03.08.16 2h Themenbesprechung mit Fr. Dr. Stieldorf 20.09.16 1h Beschreibung der Ausgangslage unseres Themas 21.09.16 5h Brainstormen über Aufbau der Diplomarbeit 28.09.16 3h Ausstellung der Firma Baum Low Vision 29.09.16 3h Recherche 04.10.16 5h Recherche 06.10.16. 2h Gespräch mit Fr. Dr. Stieldorf 19.11.16 5h Recherche 25.01.17 6h Fixieren der Strukturierung der Diplomarbeit, Gliederung der Themen und Unterpunkte 09.02.17 2h Recherche 24.02.17 3h Recherche über relevante Studien 22.02.17 7h Erarbeiten des Allgemeinteiles, Abstract 23.02.17 5h Schreiben der Arbeit 26.02.17 4h Schreiben der Arbeit 27.02.17 5h Schreiben der Arbeit 01.03.17 7h Gemeinsames Verfassen der Arbeit/Recherche 16.03.17 4h Einlesen in Genetik und Vererbungslehre 23.03.17 7h Schriftliches Ausarbeiten des RP- Teils 24.03.17 2h Schriftliches Ausarbeiten des RP- Teils 25.03.17 4h Grammatik, Formulierung, Rechtschreibung 30.03.17 4h 1. Überarbeitung nach Korrektur Dr. Stieldorf 08.04.17 4h Vorbereiten der Grafiken 86 Arbeitszeitaufzeichnung 18.04.17 4h Einfügen/ Bearbeiten der Grafiken 20.04.17 5h Beschriftung der Bilder 22.04.17 4h Anamnese und Messen der Morbus Stargardt Probandin 24.04.17 3h Formatierung 26.04.17 4h Vorbereitung auf Proband mit RP und Optikusathrophie 27.04.17 5h 2. Überarbeitung nach Korrektur von Frau Dr. Stiehldorf 28.04.17 8h Anamnese und Messen der Probanden für RP und Optikusathrophie 29.04.17 5h Ausarbeiten Praxisteil 30.04.17 2h Überarbeiten Praxisteil 03.05.17 3h Nachbesprechung des Praxisteils mit Herrn Schernthaner 03.05.17 3h Nachbearbeitung Praxisteil 04.05.17 2h Durchbesprechen der Diplomarbeit mit Frau Sieß 12.05.17 3h Powerpointpräsentation 17.05.17 4h Powerpointpräsentation und Üben der DA Präsentation 19.05.17 3h Über der Präsentation mit Fr. Dr. Stieldorf und Herrn Schernthaner + Nachbessern Summe 148h 87 Arbeitszeitaufzeichnung Carina Wagner: 03.08.16 2h Themenbesprechung mit Fr. Dr. Stieldorf 20.09.16 1h Beschreibung der Ausgangslage unseres Themas 21.09.16 5h Theoretischer Aufbau der Diplomarbeit 28.09.16 3h Ausstellung der Firma Baum Low Vision 29.09.16 2h Informationssammlung 16.10.16 4h Recherche 06.10.16. 2h Gespräch mit der Fr. Dr. Stieldorf 19.11.16 5h Recherche 25.01.17 6h Fixieren der Strukturierung der Diplomarbeit, Gliederung der Themen und Unterpunkte 17.02.17 6h Recherche 21.02.17 6h Recherche über relevante Studien 22.02.17 7h Erarbeiten des Allgemeinteiles, Abstract 25.02.17 5h Brainstorming 26.02.17 5h Schreiben der Arbeit 27.02.17 5h Schreiben der Arbeit 01.03.17 7h Gemeinsames Verfassen der Arbeit/Recherche 09.03.17 4h Grammatik, Formulierung, Rechtschreibung 27.03.17 4h 1. Überarbeitung nach Korrektur Dr. Stieldorf 03.04.17 5h Finden und Bearbeiten der Grafiken 18.04.17 5h Einfügen/ Bearbeiten der Grafiken 20.04.17 4h Beschriftung und Formatierung der Bilder 20.04.17 4h Erstellen des Grafikverzeichnisses 88 Arbeitszeitaufzeichnung 21.04.17 4h Formatierung der gesamten Arbeit 22.04.17 6h Bildformatierung 23.04.17 4h Gespräch und Messungen mit Probandin Morbus Stargardt 24.04.17 3h Formatierung 26.04.17 3h Vorbereitung auf Probanden mit RP und Optikusathrophie 27.04.17 5h 2. Überarbeitung nach Korrektur von Frau Dr. Stieldorf 27.04.17 3h Neuformatierung 28.04.17 8h Anamnese und Messen der Probanden für RP und Optikusathrophie 29.04.17 5h Ausarbeiten Praxisteil 30.04.17 2h Überarbeiten Praxisteil 01.05.17 5h Formatierung, Rechtschreibprüfung, Grammatik 02.05.17 2h Praxisteil, Conclusio 03.05.17 3h Nachbesprechung des Praxisteils mit Herrn Schernthaner 03.05.17 1h Besprechung mit Direktor über Abgabetermin und Formvorschriften 03.05.17 3h Nachbearbeitung des Praxisteil 04.05.17 2h Durchbesprechen der Diplomarbeit mit Frau Sieß 12.05.17 3h Powerpointpräsentation 17.05.17 4h Powerpointpräsentation und Üben der DA Präsentation 19.05.17 3h Über der Präsentation mit Fr. Dr. Stieldorf und Herrn Schernthaner + Nachbessern Summe 166h 89