Intensivroutine Schrittmacher
Werbung

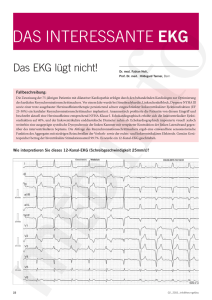
Medizinische Intensivtherapie Medizinische Klinik und Poliklinik C (Kardiologie und Angiologie) Direktor: Univ.-Prof. Dr. med. Dr. h. c. Günter Breithardt Intensivroutine „Transkutane und transvenöse temporäre Schrittmachertherapie“ Gültig ab: 1.6. 2008 Geplante Revision: 1.6.2009 Kurzbeschreibung: Indikationen, Anlage und Durchführung einer temporären Schrittmachertherapie. Ziel der Prozedur: Aufrechterhaltung eines suffizienten Kreislaufes bis zur Implantation eines permanenten Schrittmachers oder dem Abklingen bradykardisierender Medikamente Beschreibung des Vorgehens Wann ist eine temporäre Schrittmachertherapie indiziert? • • • • • • • • Symptomatische bradykarden Rhythmusstörungen, insbesondere Atropin/Orciprenalin resistent (Cave: Primär asymptomatisches Low-OutputSyndrom) Sinusknotenarrest AV-Block II° Typ Mobitz II, 2:1 oder höhergradig nach akutem Myokardinfarkt AV Block III° Bei akuten Intoxikationen mit konsekutiven Bradyarrhythmien Bei Endo- oder Myokarditis mit Bradykardien Während der Behandlung einer Septikämie, nach Systemexplantation bei einem schrittmacherabhängigen Patienten Zur Terminierung von gefährlichen paroxysmalen Tachykardien Atropingabe (im Bolus i.v.) macht nur bis zu einer Maximaldosis von 3mg Sinn. Orciprenalin kann nur eine vorübergehende Lösung bis zur Anlage eines passageren Schrittmacherkabels sein. Längerfristige Orciprenalintherapie (z.B. Stunden/Tage) ist obsolet. Transkutane Schrittmachertherapie Insgesamt eher unsicheres und schmerzhaftes Verfahren. Im akuten Notfall mit nicht medikamentös beherrschbarer Bradykardie ist neben ggf. durchzuführenden Reanimationsmaßnahmen die transkutane Schrittmachertherapie mit Hilfe von Klebeelektroden sinnvoll. Material • Externe Defibrillationselektroden • Gerät: Physiocontrol mit Schrittmacherfunktion (Erkennbar an den zusätzlichen Tasten „Stim“, „Frequenz“ und „Strom“ auf der Oberseite neben dem Einschalter! Siehe Anhang) Ort: I-Zimmer der Station 10A. Cave: Nur dieser Defibrillator bietet gleichzeitig die Möglichkeit der Stimulation, zwei ähnliche Geräte am selben Ort nicht! • Sedierung/Analgesie: z.B. mit Propofol 1%, Dipidolor Durchführung Platzieren der Defibrillator-Klebeelektroden („Quick-Combo Patches“) z.B. anterior-anterior oder anterior-posterior: Zusätzlich unbedingt das 3-polige EKG-Kabel des Defis anschließen. Anschließen des Defibrillators/Pacers. Falls Patient noch nicht intubiert und analgosediert: Beginn einer Sedierung (Stimulation schmerzhaft) z.B. mit Dormicum oder Propofol unter Erhalt der Spontanatmung und Schutzreflexe. Gerät einschalten STIM Drücken, dann Frequenz wählen Korrekte Ableitung wählen AMPL-EKG (unten) drücken bis Markierung innerhalb evtl. vorhandener QRS Komplexe. • START drücken. • Pacing Impulse werden sichtbar, aber sind zunächst noch nicht von Kammerkomplexen gefolgt. • Steigerung der Energie mit der STROMTaste bis regelmäßig Schrittmacherkomplexe auftreten. • Einstellen auf etwa 5-10% oberhalb der Reizschwelle (Andere Geräte analog) • • • • Kontrolle der Effektivität: Die Beurteilung des normalen Monitor-EKGs kann bei externer Stimulation durch die Stimulationsartefakte unmöglich sein. Man orientiere sich am EKG des Defibrillators sowie an der spO2 Kurve oder der Kurve einer invasiven Blutdruckmessung. Ausreichende Stromstärken führen zu Kontraktionen der pektoralen Muskulatur. Sobald der Patient stabil ist, ist die Anlage eines transvenösen Schrittmacherkabels anzustreben. Transvenöse temporäre Schrittmachertherapie Der transvenöse Stimulation sollte - sofern der Patient kreislaufstabil ist - der Vorzug gegeben werden. Material: • Schleuse 5F (z.B. „Einführbesteck F5 Komplett Set“ von Angiokard s.u.). Kabelkiste. Cave: Andere Schleusen passen nicht! • • • • • Schrittmacherelektrode (z.B. „Temporary Pacing Electrode Catheter“ von Bard s.u.) Kabelkiste( Schleuse und Kabel im I-Zimmer 10BO und Notfallwagen 10A). Temporärer Schrittmacher (je einfacher desto besser: I-Zimmer 10B und Arztzimmer 10A) Abdeck- und Punktionsmaterial wie für ZVK Anlage: Schwarze Vorpunktionskanüle, 3 x 10ml Spritzen, 2x 10ml NaCl, ggf 5ml Scandicain zur Lokalanästhesie, 3 Wege Hahn für den Flüssigkeitsschenkel der Schleuse, Pflaster zur Fixierung. Röntgenschürzen inkl. Schilddrüsenschutz Röntgen C-Bogen: Anschließen an Displayeinheit. Aufbau: Durchführung im I-Zimmer. Das Intensivbett wird mit großzügigem Abstand von der Rückwand etwas schräg platziert (Füße des Patienten etwas Richtung Tür). Wichtig: Um das Herz trotz Bett im Röntgen darstellbar zu machen, muss der Patient im Bett soweit als möglich oben liegen! Der Kopf liegt dabei quasi auf der oberen Kante. Platzierung des Fußschalters des C-Bogens unter dem Kopfende. In 30-40° Oberkörperhochlagerung wird der C-Bogen nun probeweise unter das Bett geschoben und die korrekte Darstellbarkeit des Herzens überprüft. (Ein aufgelegter Röntgendichter Gegenstand wie z.B. eine Schere hilft dem Ungeübten bei der Orientierung) Durchführung: Platzieren der Kabelschleuse. Gute Punktionsorte: V. jugularis rechts(!), V. subclavia links, V. femoralis. Alternative: V. brachialis links. Anschluss eines 3-Wege-Hahns und Spülen des Flüssigkeitsschenkels. Die eigentliche Schleuse wird während der Platzierung durch einen Mandrin geschient. Dieser wird nach Anlage entfernt. Die Kabelhülle (Verhüterlie) wird in geschlossenem Zustand auf das Ende der Schleuse geschraubt. Steriles Fixieren der Schleuse. Erneute Oberkörperhochlagerung des Patienten. Platzieren des C-Bogens. Vorschieben des Schrittmacherkabels Die Platzierung der Sonde erfolgt unter Röntgendurchleuchtung ggf. bei noch vorhandenem Eigenrhythmus zusätzlich unter EKG Monitoring. Die distale Schutzhülse des Kabels wird entfernt. Ggf. Vorbiegen dieses Bereichs des Kabels. Das proximale Ende des Kabels (mit den Anschlüssen) wird mit der rechten Hand gehalten. Diese Hand übernimmt im Weiteren die Rotation der Kabelspitze. Die linke Hand führt das Kabel mit der Biegung nach vorne links (Herzspitze) ein. EKG Monitoring: Nach etwa 10-12cm wird die Sonde mit Hilfe der beiliegenden Klemme an eine Brustwandableitung des EKG-Geräts angeschlossen. Das sondengekoppelte EKG zeigt die Lage der Sondenspitze an: Ist die Sonde im rechten Vorhof, zeigt sich eine hohe P-Welle, im rechten Ventrikel ein hoher QRS-Komplex, bei endokardialem Kontakt letzterer mit einer ST-Strecken Hebung. Röntgendurchleuchtung: Es wird der Weg kontrolliert, bis das Kabel in leicht nach kaudal gestauchter Position in der Ventrikelspitze liegt. Hängt das Kabel im rechten Vorhof (Schlaufe), kann zurückziehen und/oder drehen der Kabelspitze und erneutes Vorschieben helfen. Die weiteren Schritte sollten, zunächst noch steril durchgeführt werden, bis die korrekte Schrittmacherfunktion einwandfrei nachgewiesen ist. Einstellen des Schrittmachers/ Messen des Kabels Schrittmacherelektroden an die Anschlüsse für den Ventrikel (V) anschließen. Stimulationsmodus: D00 (= Pacing im Atrium und Ventrikel, kein Sensing. Atriales Pacing läuft auch schliessen wir aber nicht an.) Stimulationsfrequenz („RATE“) deutlich über die Eigenfrequenz einstellen. Im folgenden wird nur an den Einstellrädern für den Ventrikel gearbeitet. Die atrialen werden ignoriert! Zunächst hohe Stromstärke auswählen. (z.B. 10V) Bei korrekter Lage kommt es zu einer Stimulation (Linksschenkelblockartige Komplexe im EKG, HF entsprechend der SM Einstellungen). Ansonsten: Stimulation zunächst pausieren („OFF“), Kabel re-platzieren und erneuter Versuch. Reizschwelle testen (Starren Modus D00 auswählen) : Stromstärke Schritt für Schritt reduzieren, bis eine effektive Antwort ausfällt. Reizschwelle notieren. Einstellen auf mindestens das Doppelte der Schwelle bzw. 4V. Wahrnehmung testen . (nur wenn noch Eigenrhythmus vorhanden) Demand Modus einstellen: DVI (Pacing Atrial und im Ventrikel, Sensing im Ventrikel ). Stimulationsfrequenz („RATE“) deutlich unter die Eigenfrequenz stellen. Schrittweise Erhöhung der Empfindlichkeitsschwelle von 4-10mV bis der Schrittmacher die Eigensignale nicht mehr wahrnimmt und hineinpaced. (Gute Werte z.B. über 8mV). Empfindlichkeit dann z.B. auf 2mV einstellen. Elektrode fixieren: An der Schleuse das Kabel mit Hilfe des Dreh-Ringes ordentlich fest drehen. Ist es zu locker besteht die Gefahr der Dislokation und Blut läuft am Kabel entlang. Vorsichtiges Überprüfen der Kabelbeweglichkeit. Proximales Ende der Schutzfolie lockern und über Kabel ziehen. Kabel erneut (ggf. mehrfach im Verlauf fixieren HF schließlich auf 60-70min einstellen. Zuletzt: Anfertigen eines Rö-Thorax zur Überprüfung von Sondenlage und Ausschluss eines Pneumothorax. Wichtig: Durchmessen der Schrittmachersonde (wie oben beschrieben) einmal pro Schicht. Dokumentation im Verlaufsbogen. Schwelle sollte initial bei korrekter Lage < 1mA sein. Komplikationen • Perforation in das Perikard oder in den linken Ventrikel (TTE!) • Pneumothorax, Hämatothorax • Arrhythmien • Sondendislokation, Diskonnektion • Venenthrombose • Infektion/Endokarditis Anhang Material Physiocontrol mit Schrittmacherfunktion Erkennbar an den zusätzlichen Tasten „Stim“, „Frequenz“ und „Strom“ auf der Oberseite neben dem Einschalter! Ort: I-Zimmer der Station 10A. Kabel „Temporary Electrode Catheter“ 4F , 115cm, Bard electrophysiology, Bestellnummer: REF 006221P Schleuse “Einführbesteck F5 Komplett-Set”, Angiokard Medizintechnik, Bestellnummer: AK36S4 Es liegen auch jede Menge andere Schleusen der Grösse 4F und 5F rum, die aber keine Möglichkeit zur sterilen Fixierung des Kabels haben!!! R. M. Radke, P. Lebiedz, G. Breithardt