5.4 Schwangerschaft, Entwicklung und Geburt
Werbung

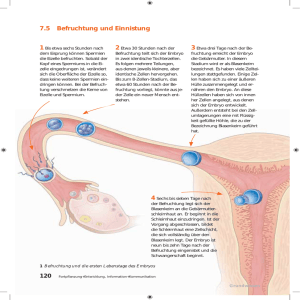
224 Betreuung in der Schwangerschaft und ­S äuglingspflege 5.4 Schwangerschaft, Entwicklung und Geburt 5.4.1 Befruchtung Definition: Eine Schwangerschaft (Gravidität oder Gestation) beginnt mit der Empfängnis (Konzeption). Empfängnis bedeutet, dass eine Eizelle befruchtet wird. Bei der Befruchtung erreicht die schnellste Samenzelle (Spermium) die Eizelle und dringt in sie ein. Die Erbsubstanz beider Keimzellen verschmilzt und ergibt zusammen die Erbsubstanz des entstehenden Kindes. Die Befruchtung geschieht im Eileiter, in dem sich die Eizelle nach der Ovulation befindet. Sie findet erst Stunden nach dem Koitus statt; so lange brauchen die Spermien, um durch Vagina und Uterus in den Eileiter zu wandern. Die Konzeption selbst ist nicht spürbar. 1 Die Spermien haben die Eizelle erreicht (Vergrößerung 1000fach). Die befruchtete Eizelle teilt sich mehrfach und durchläuft schon einige Entwicklungsstadien, ­bevor sie durch Transportbewegungen der Tube den Uterus erreicht und sich im Endometrium ein­ nistet. Die Einnistung beginnt etwa am 6. Tag nach der Befruchtung und dauert ca. eine Woche. 5.4.2 Feststellung der Schwangerschaft Das erste Schwangerschaftszeichen ist das Ausbleiben der Menstruation. Beschwerden wie z. B. morgendliche Übelkeit, Brustspannen, Dunkelfärbung und Anschwellen der Mamillen sind unsicher und stellen sich meistens erst nach Ausbleiben der Regel ein. Da das Ausbleiben der Regel (die Ameno­rrhoe) und subjektive Symptome die Schwangerschaft keinesfalls beweisen, stellt man die Diagnose „Gravidi­ tät“ anhand sicherer Anzeichen. Sichere Schwangerschaftszeichen sind ein positiver Schwangerschaftstest, gehörte Herztöne des Kindes, ein mittels Ultraschall nachgewiesener Fetus oder eine mittels Ultraschall nachgewiesene Fruchtblase sowie – zu einem späteren Zeitpunkt – Kindsbewegungen. Möchte die betroffene Frau schnell sicher wissen, ob sie schwanger ist, führt sie zumeist selbst einen Schwangerschaftstest durch. Die handelsüblichen Tests weisen HCG im Urin mit einer eindeutigen Farb­reaktion nach. HCG ist ein Hormon, das von der Plazenta (dem Mutterkuchen), einem Organ, das es nur in der Schwangerschaft gibt, gebildet wird. Der positive Test (d. h. der HCG-Nachweis) macht eine Schwangerschaft sehr wahrscheinlich, beweist sie aber nicht. Wird der Test sehr früh durchgeführt, kann er falsch negativ ausfallen, denn zu Beginn (kurz vor Ausbleiben der Regel) ist das HCG-bildende Gewebe bzw. die Plazenta noch nicht fertig ausgebildet. 5.4 Schwangerschaft, Entwicklung und Geburt 225 Ein positives Testergebnis ist zu > 95 % richtig positiv. Es sollte durch Ultraschall bestätigt werden, weil damit bereits in der Frühschwangerschaft (ca. 4.–5. Woche) ein Embryo erkannt werden kann. Die (unschädliche) Ultraschalluntersuchung liefert nicht nur den sicheren Graviditätsnachweis, sondern zeigt auch, ob sich der Embryo regelrecht im Uterus befindet oder ob z. B. eine Eileiterschwangerschaft besteht (Extrauteringravidität). Dies kommt selten vor, kann aber das Leben der Schwangeren gefährden. Zumeist sieht die Frauenärztin außerdem beim ersten Ultraschall, ob es sich um eine Mehrlingsschwangerschaft handelt. Vierzellstadium Zellkugel Zweizellstadium befruchtete Eizelle Hohlkugel Eileiter Spermien Fransentrichter reife Eizelle Eileiterbewegung in Richtung Uterus Einnistung Myometrium Endometrium 2 Eizellreifung, Befruchtung und Einnistung Ovar Eisprung 226 Betreuung in der Schwangerschaft und ­S äuglingspflege Embryo-Vorstufe Die Einnistung der Embryo-Vorstufe, einer kleinen zellreichen Blase, ist ein Wunder. Das werdende Kind ist zwar mit seiner Mutter eng verwandt, aber immunologisch gesehen dennoch ein anderes, „fremdes“ Wesen. Dass die Einnistung ins ­Endometrium vom mütterlichen Immunsystem toleriert wird, ist ein für den Embryo lebenswichtiger Glücksfall. Oft gelingt die Einnistung jedoch nicht. Man schätzt, dass 70 % der befruchteten ­Eizellen an ihr scheitern. Die Zellen lösen sich auf und verlassen unerkannt mit der nächsten (pünktlich oder leicht verspätet eintretenden) Menstruation den Uterus. Die Frau hat so früh noch nicht gemerkt, dass sie fast schwanger war. 1 Eine kleine Zellkugel 5.4.3 Phasen der Schwangerschaft 2 Embryo in der 6. SSW 3 Fetus in der 20. SSW. Der Fetus ist die Bezeichnung für das ungeborene Kind nach Ausbildung der inneren Organe (von der 13. SSW bis zur Geburt). Die Schwangerschaft teilt man grob in drei A­bschnitte ein, die jeweils drei Kalendermonate dauern. Jeder Dreimonatsabschnitt heißt Trime­ non. Im 1. Trimenon ist das ungeborene Kind ein ­Embryo. Seine Entwicklung heißt Embryogenes­e. Die Embryogenese beinhaltet die Bildung a­ller Organe (die Organogenese). Da diese Entwicklungsphase äußerst komplizierte Vorgänge umfasst, ist sie leicht zu stören. Verschiedene Schä­ digungen können dabei weitreichende Folgen (Embryopathien) haben, da die Organbildung nicht zu einem späteren Zeitpunkt nachgeholt oder nachgebessert werden kann. Vielen Frauen macht die Umstellung des Körpers auf die Schwangerschaft im ersten Trimenon zu schaffen. Bleierne Müdigkeit, Übelkeit und Erbrechen, Pollakisurie (mit Nykturie) durch die verstärkte Durchblutung des Blasenhalses, starke Gelüste nach bestimmten Nahrungsmitteln sowie Schlafstörungen und Stimmungsschwankungen kommen vor. 5.4 Schwangerschaft, Entwicklung und Geburt Das 2. Trimenon ist für viele Frauen die angenehmste Phase der Schwangerschaft. Der Körper hat sich an die hohen Hormonkonzentrationen gewöhnt, und noch schränkt die Größe des Bauches die Bewegungsfreiheit nicht ein. Das 3. Trimenon ist oft von Beschwerlichkeit geprägt. Die durchschnittliche Gewichtszunahme während der Schwangerschaft beträgt ca. 14 kg. Die Gewichtszunahme von normalerweise ca. 13 bis 17 kg durch die Schwangerschaft verteilt sich ­etwa wie folgt: aa Fetus: 3,5 kg aa Fruchtwasser: 1 kg aa Plazenta und Eihäute: 1 kg aa zusätzliche Blutmenge: 2 kg aa Zunahme des Brustgewebes: 1 kg aa vermehrtes Uterusgewicht: 2 kg aa hormonbedingte Flüssigkeitseinlagerung: 2,5 kg aa vermehrtes Muskel-, Knochen- und Fettgewebe: 3 bis viele kg Am Entbindungstag nimmt man davon ca. 10 kg ab. 4 Schwangerschaft 227 Betreuung in der Schwangerschaft und ­S äuglingspflege 228 5.4.4 Embryonalentwicklung 1 2 3 4 5 6 1 – 6 E mbryonalentwicklung des Menschen. 1: Befruchtung, 2: Blastocyste (6. Tag), 3: Embryo zwei Wochen alt, 4: vier Wochen alt, 5: sechs Wochen alt, 6: 19 Wochen alt Die Embryonalentwicklung der Säugetiere wird vor allem durch die enge Verbindung zwischen Keim und mütterlichem Körper bestimmt. Beim Menschen dauert die Entwicklung von der B­efruchtung bis zur Geburt etwa 40 Wochen. In dieser Zeit entsteht aus einer einzigen Zelle ein komplizierter Organismus aus Billionen unterschiedlicher Zellen. Befruchtung, Furchung, Einnistung: Die Eizelle wird im Eileiter befruchtet. Auf dem Weg durch den Eileiter zur Gebärmutter finden auch die ersten Furchungsteilungen statt. Sie laufen beim Menschen relativ langsam ab, sodass der Keim nach drei Tagen erst aus 8 bis 16 Zellen besteht. 7 Tage nach der Befruchtung hat sich eine Hohlkugel aus etwa 100 Zellen gebildet, die als Blasto­ zyste bezeichnet wird. An einer Stelle der Blastozyste entsteht eine Ansammlung von Zellen, der Embryoblast, aus dem im weiteren Verlauf der Embryo hervorgeht. Aus der äußersten Zellschicht der Blastozyste entsteht die äußere Embryonalhülle. Ein Teil von ihr dient während der gesamten weiteren Entwicklung der Ernährung des Keims und wird daher auch als Nährblatt oder Tropho­ blast bezeichnet. Er bildet sich später zu dem für Säuger typischen, zottenbesetzten Chorionum, aus dem sich der kindliche Anteil der Plazenta entwickelt. Im Stadium der Blastozyste beginnt sich der Keim in der Gebärmutterschleimhaut einzunisten. Dazu setzt der Trophoblast Enzyme frei, die das Gewebe der Mutter auflösen und den Chorionzotten dadurch ermöglichen in die Schleimhaut einzuwachsen. Das Trophoblastenhormon Human-Choriongonadotropin HCG sorgt für die Erhaltung des Gelbkörpers und die fortgesetzte Produktion seiner Hormone, sodass keine Regelblutung einsetzt. Der Nachweis von HCG im Urin einer Frau dient als Schwangerschaftstest. 5.4 Schwangerschaft, Entwicklung und Geburt Gebärmutterschleimhaut Blutgefäß Trophoblast Embryoblast Blastocyste im Längsschnitt Drüsengang Uterusdrüse Blutgefäß Blutlakune Chorionzotte Chorion Amnionhöhle Ektoderm Mesoderm Entoderm Allantoisfortsatz Dottersack Gebärmutterschleimhaut Chorionzotten Fruchtblase Keimhülle Ektoderm Mesoderm Allantois Urkeimzellen Gebärmutterschleimhaut Nabelschnur Plazenta Herzanlage Entoderm Chorion Chorion Keimhülle Beinanlage Allantoisrest Chorionzotte Armanlage Herzanlage Anlage von Oberkiefer und Unterkiefer Augenanlage Dottersack 7 bis 10 E mbryonalentwicklung des Menschen, schematisch. 7: Einnistung der Blastozyste, 8: Entstehung von Keimblättern (ca. 3. Woche), 9: ca. 4. Woche, 10: nach 6 bis 8 Wochen 229 230 Betreuung in der Schwangerschaft und ­S äuglingspflege Gastrulation und Neurulation: Während der Einnistung beginnt die Gastrulation, bei der sich die Zellen des Embryoblasten zu zwei getrennten Schichten – Ektoderm und Entoderm – ordnen. Über dem Ektoderm bildet sich die Amnionhöhle, die später zur Fruchtblase wird. Unter dem Entoderm entsteht der Dottersack, der aber bei Säugetieren generell dotterfrei ist. Er bildet anfangs die Blutzellen des Embryos. Aus dem Dottersack und der Allantois geht später die Nabelschnur hervor, die den Embryo mit der Plazenta verbindet. Der weitere Verlauf der menschlichen Embryonalentwicklung verläuft wie folgt: aa Auf der Keimscheibe entsteht der rinnenförmige Primitivstreifen. Ektodermzellen wandern ein, die das Mesoderm bilden. aa Aus dem Mesoderm faltet sich die Chorda dorsalis ab. aa Im Ektoderm über der Chorda entsteht die Neuralplatte, die sich einige Tage später zum Neuralrohr schliesst. aa Organanlage: Nach etwa drei Wochen hat sich schon das anfangs ungekammerte Herz gebildet, das jetzt anfängt zu schlagen. Ein erstes Kreislaufsystem sichert die Versorgung des Embryos. Auch die übrigen Organe werden angelegt – sie entwickeln sich aus den drei Keimblättern. Bis zum Ende des zweiten Monats sind alle Organe angelegt, die meisten ihrer Gewebe differenziert, Körperform und Gesicht nehmen allmählich menschliche Züge an. Fetalzeit: Ab der 9. Woche bis zur Geburt nennt man das Kind Fetus. Die Fetalzeit ist durch starkes Wachstum gekennzeichnet. Die Organe reifen teilweise bis zur Funktionsfähigkeit aus. Lunge und Nerven­system nehmen ihre Tätigkeit jedoch frühestens am Ende des 6. Monats auf. Erst dann kann der Fetus als Frühgeburt überleben. Der Fetus bewegt sich im Fruchtwasser und seine Bewegungen werden von der Mutter ab dem 5. Monat wahrgenommen. Ab jetzt nimmt das Kind monatlich bis zu 700 g an Gewicht zu, bis es nach rund 270 Tagen ein durchschnittliches Geburtsgewicht von 3000 g bis 3500 g erreicht hat. Plazenta: Ab dem 4. Monat ist die Plazenta fertig entwickelt. Sie besteht aus dem Chorion, der Zotten­haut, als fetalem und der Gebärmutterschleimhaut als mütterlichem Anteil. Das Chorion ist aus dem Trophoblasten entstanden, der zunächst einzelne große und später viele feine Zotten bildete. Bis zum Ende des 3. Schwangerschaftsmonats sind die Zotten nur locker in der Gebärmutterwand verankert. Deshalb kommt es bis zu diesem Zeitpunkt noch leichter zu einer Fehlgeburt. Die Plazenta misst etwa 20 cm im Durchmesser. Sie versorgt den Fetus mit Nährstoffen und Sauerstoff, stellt ein umfangreiches Depot für seine Versorgung mit Vitaminen bereit und entsorgt seine Abbauprodukte. Fetaler und mütterlicher Blutkreislauf bleiben dabei durch eine dünne Haut voneinander getrennt. Diese Plazentaschranke verhindert weitgehend, dass Zellen ausgetauscht werden. Kleinere Antikörper, manche Viren, Medikamente, Drogen und Gifte können sie aber überwinden. Bei der ­Geburt können dagegen Erythrozyten in größerer Zahl aus dem kindlichen ins mütterliche Blut übertreten, und das Immunsystem der Mutter gegen ein späteres Kind mit Rhesusfaktor sensibilisieren. 5.4.5 Schwangerschaftsbeschwerden und -komplikationen Die meisten Schwangerschaften verlaufen normal und enden mit der Geburt eines gesunden Kindes. Die Belastung des mütterlichen Organismus durch Entwicklung und Wachstum des Fetus kann aber zu typischen Problemen führen, deren Früherkennung die Mutterschaftsvorsorge dient. 5.4 Schwangerschaft, Entwicklung und Geburt Problem Definition/Ursachen/Folgen Prävention/Therapie Müdigkeit Hormonumstellung zu Beginn, Kreislauf­ belastung am Ende der Schwangerschaft Anämie ausschließen – und dem Schlaf­ bedürfnis nachgeben Wassereinlagerungen (Ödeme) in Beinen/ Füßen Das in der Schwangerschaft hoch konzen­ trierte Progesteron führt zu einer verstärkten Wasser- und Salzeinlagerung im Körper. Gestose (s. u.) ausschließen lassen; bei Varikosis Kompressionsstrümpfe tragen, salzfreie oder sehr salzarme Kost Sodbrennen Rückfluss von Magensäure, da der vergrößerte Bauch und die Hormone den Abschluss zwischen Magen und Speiseröhre lockern Meiden auslösender Speisen (z. B. Wurst, Gebratenes, Kuchen, Torten), Hochstellen des Kopfendes, keine Spätmahlzeiten Schlafstörungen störender Bauch, heftige Kindsbewegungen, Sorgen um die Bewältigung der Elternrolle Aushalten, frische Luft und Bewegung; ­Hypnotika sind kontraindiziert Kreislaufstörungen hormonbedingte Gefäßerweiterung, dadurch arterielle Hypotonie und orthostatische Dysregulation nicht lange stehen, Anämie ausschließen, Bewegung, Kaltwasseranwendungen Schwangerschaftstypische Krankheiten Anämie Der erhöhte Eisen-, Folsäure- und/oder Vitamin-B12-Bedarf, der in der Schwangerschaft herrscht, kann durch Ernährung meistens nicht gedeckt werden. Nahrungsergänzungsmittel oder Medika­ mente zur Behebung des Mangels (die Stillzeit „raubt“ weitere Stoffe) Eisenmangel s. Anämie s. Anämie Schwangerschaftstypische Komplikationen Extrauteringravidität (EUG) Verklebungen der Eileiter durch Chlamydieninfektionen o. Ä. führen zur Einnistung der befruchteten Eizelle in der Tube; der wachsende Embryo kann diese zum Platzen bringen; die Frau kann dabei verbluten. Früher Ultraschall zur Bestimmung des Einnistungsortes; gründliche Diagnostik bei unklaren Bauchschmerzen junger Frauen! Vermeidung sexuell übertragener Infektionen. Plazentainsuffizienz Zu geringe „Versorgungsleistung“ der Plazenta, indem diese zu klein ist oder ihre Gefäße degeneriert sind. Das Kind kann schlecht oder gar nicht wachsen, u. a. können Fruchtwassermangel, Frühgeburt und Tod des Fetus drohen! Wiegen der Schwangeren; bei Diagnose einer Plazentainsuffizienz sollte die Schwangere viel liegen, da Liegen Durchblutung und Funktion der Plazenta bessern; weitere Therapie nach individuellem Befund. Gestose EPH-Gestose Gestationshypertonus Gestose ist ein alter Ausdruck für „Schwangerschaftserkrankung“; dazu zählt(e) man den Schwangerschaftshypertonus (Gestations­ hypertonus) und die EPH-Gestose; bei EPH-Gestose bestehen Ödeme (engl. edema), Proteinurie, Hypertonie und Lebensgefahr für Mutter und Kind. Risikofaktoren sind u. a. die erste Schwangerschaft, hohes Alter der Mutter und Mehrlingsschwangerschaft. Früherkennung ist wichtig! Bei Auftreten einer EPH-Gestose ist eine strenge Überwachung und rasche (Schnitt-) Entbindung indiziert; medikamentöse Therapie wirkt unterstützend. Die EPH-Gestose ist der Grund, weshalb bei allen Mutterschaftsvorsorgeunter­ suchungen RR, Gewicht und Urin (auf Protein!) untersucht werden. Gestationsdiabetes Durch die Schwangerschaftshormone ausgelöster Diabetes mellitus, der nach der Schwangerschaft meist zurückgeht. Diabeti­kerinnen bekommen zu schwere Kinder und die Neugeborenen haben direkt nach der Geburt einen gefährlich erniedrigten Blutzuckerspiegel. Früherkennung; Risiken ergibt die Anamnese; ein oraler Glukosetoleranztest ist die sicherste Früherkennung, ohne Glukosurie aber keine GKV-Leistung 231