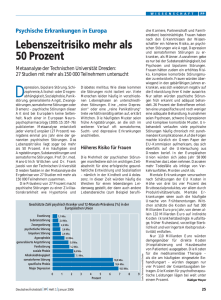
Klinische Psychologie I
Werbung

Klinische Psychologie I WS 2008/2009 Justus – Liebig – Universität Gießen Prof. Dr. Hermanns Inhaltsverzeichnis Kapitel 1: Einleitung ................................................................................................. 3 Kapitel 2: Definition psychischer Störungen & deren Klassifikation ................... 5 2.1 Definition psychischer Störungen ................................................................. 7 2.2 Klassifikation psychischer Störungen .......................................................... 9 2.3 Struktur der klinischen Psychologie ........................................................... 13 Kapitel 3: Epidemiologie und Entstehung psychischer Störungen ................... 14 3.1 Kleines Lexikon der Epidemiologie ............................................................. 17 3.2 Modelle zu Enstehungen psychischer Störungen...................................... 19 www.uv-medizin.at/files/mc_fragen_pharmakologie_vortest.pdf 1 2 Kapitel 1: Einleitung Fragen 1. Was ist klinische Psychologie? 2. Welche Nachbardisziplinen gibt es? Zusammenfassung des 1. Kapitels: Klinische Psychologie und Nachbardisziplinen der klinischen Psychologie Klinische Psychologie - Definition Beschäftigung mit psych. Störungen & psych. Aspekten somatischer Störungen Themen: Diagnostik, Ätiologie, Epidemiologie, Intervention Fokus auf psychische Aspekte von Störungen Verhaltensmedizin (behavioral medicine) - Beschäftigt sich chron. + körperl. Krankheiten, deren Entstehen und Verlauf mit psychischen Faktoren zusammenhängen Fokus auf psychisch beeinflussbare Krankheiten Medizinische Psychologie - Untersuchung des Zusammenspiels biologischer und psychischer Faktoren Fokus auf Behandler – Patient Beziehung Klinische Neuropsychologie - Auswirkungen von Erkrankungen und Verletzungen des Gehirns auf Erleben und Verhalten Fokus auf ZNS und Gehirnerkrankungen Gesundheitspsychologie (health psychology) - beschäftigt sich mit Optimierung der Gesundheit und Verhalten & Erleben hinsichtlich von Risiken Fokus auf präventive Maßnahmen und Risikofaktoren Public Health (Gesundheitswissenschaften) - Verbesserung der Gesundheit mittels gemeindebezogener Maßnahmen und Beeinflussung des Gesundheitssystems Fokus auf gesamte Bevölkerungsgruppe Psychiatrie - starke biologische Akzentierung bei psych. Krankheiten Themen ähnlich klinischer Psychologie Eher biologische Orientierung bei psychischen Störun- gen Nachbardisziplinen überschneiden sich oft und sind nicht immer klar voneinander zu trennen. Definition und Themen klinische Psychologie - Teilgebiet der Psychologie, welches sich mit psychischen Störungen und psychischen Aspekten somatischer Störungen beschäftigt Themen: o Entstehung (Ätiologie) und Bedingungsanalyse o Häufigkeit/ Verbreitung (Epidemiologie), Gesundheitsversorgung o Klassifikation und Diagnostik o Intervention (Prävention, Psychotherapie, Rehabilitation) 3 Nachbardisziplinen der klinischen Psychologie Definition Klinische Psychologie - - Verhaltensmedizin (behavioral medicine) - Medizinische Psychologie - - Unterschied zu den anderen Disziplinen befasst sich mit psychischen Störungen & psychischen Aspekten somatischer Störungen Themen: Diagnostik, Ätiologie, Epidemiologie, Intervention - legt Fokus auf psychische Aspekte von Störunge (Psychiatrie: eher auf biologische) Interdisziplinäres Forschungs – und Praxisfeld orientiert sich biopsycho- sozialen Modell Beschäftigt sich chron. + körperl. Krankheiten, deren Entstehen und Entwicklung mit psychischen Faktoren zusammenhängen - beschäftigt sich bevorzugt mit chron. und körperl. Krankheiten, die von psychischen Faktoren beeinflusst werden Untersuchung des Zusammenspiels biologischer und psychischer Faktoren im Mittelpunkt steht Behandler – Patient Beziehung (z.B., „Wie soll ich mit einem Patienten umgehen?“) beschäftigt sich mit Auswirkungen von Erkrankungen und Verletzungen des Gehirns auf Erleben und Verhalten - Fokussierung der Behandler – Patient Beziehung - Fokussierung auf ZNS und Gehirnerkrankungen beschäftigt sich mit menschlichem Erleben und Verhalten hinsichtlich gesundheitlicher Risiken und Beeinträchtigung beschäftigt sich mit Optimierung der Gesundheit („Fitness“) - Fokussierung eher auf präventive Maßnahmen und Risikofaktoren (z.B. Rauchen) Klinische Neuropsychologie - Gesundheitspsychologie (health psychology) - Public Health (Gesundheitswissenschaften) - Verbesserung der Gesundheit mittels gemeindebezogener Maßnahmen und Beeinflussung des Gesundheitssystems - Maßnahmen nehmen Bezug auf eine gesamte Bevölkerungsgruppe, NICHT auf eine einzelne Person Psychiatrie - legt starke biologische Akzentierung auf psychische Krankheiten Themen auch hier: Ätiologie, Klassifikation, Diagnostik, Intervention, Epidemiologie - klinischen Medizin eher psychisch, Psychiatrie ist eher biologisch orientiert (Eselsbrücke: Klinische Psychologie Psychotherapie; Psychiatrie Medikamente) - - Die Nachbardisziplinen überschneiden sich oft und sind nicht immer klar voneinander zu trennen. 4 Kapitel 2: Definition psychischer Störungen & deren Klassifikation Fragen Definition psychischer Störungen 1. Was ist Krankheit? Welche Modelle gibt es zu dem Thema „Krankheit“? 2. Welche Definitionsmöglichkeiten gibt es für „psychische Störung“? 3. Welche Beschreibungsmöglichkeiten gibt es für psychische Störungen? 4. Wie kann man zu der Diagnose einer psychischen Störung kommen? Klassifikation psychischer Störungen 5. Welche Gründe gibt es für Klassifikationssysteme? 6. Was sind formale Anforderungen an gute Klassifikationssysteme? 7. Was unterscheidet medizinische von psychol. Klassifikationssystemen? 8. Welche Kritik kann man an alten, traditionellen Systemen äußern? 9. Was ist der DSM IV? 10. Was ist der ICD – 10? 11. Beschreibe Gemeinsamkeiten und Unterschiede, sowie Merkmale beider Klassifikationssysteme! Struktur der klinischen Psychologie 12. Beschreibe die Struktur der klinischen Psychologie. Zusammenfassung des 2. Kapitels: Definition psychischer Störungen & deren Klassifikation Psychische Störungen Krankheit Eine Definition: Krankheit ist ein biologisch veränderter Zustand des Körpers, Erleben von Unwohlsein oder Beeinträchtigung, zugeschriebene Krankenrolle mit Ansprüchen und Privilegien (z.B. Frührente). Krankheit ist auch das, was von „Experten“ diagnostiziert wird. - - Krankheit als hypothetisches Konstrukt: Morbus umfasst die Arzt – Patient Beziehung und äußert sich in Nosos und Aegritudo (Nosos + Aegritudo = Pathos). !!!Biomedizinisches Krankheitsmodell: Noxe wirken auf den Körper und es erfolgt eine Krankheit (chronisch oder akut) als Struktur – und Funktionsstörung. Ergebnis des Prozesses kann sein Wiederherstellung Defektheilung, Tod oder Anpassung grundlegendes Modell Die vier Ebenen der Krankheit: Krankheitsursache Krankheit Kranksein Krankheitsfolgen (alle Ebenen beeinflussen sich wechselseitig und können zum Teufelskreis werden) Definitionsmöglichkeiten für „psychische Störung“ Anhand von vier Kriterien: Abweichungen von der kulturellen und statistischen Norm, fehlangepasstes Verhalten und persönlicher Leidensdruck (fehlt bei PS allerdings, Definition psychischer Störung (gemäß APA, 2000) - bedeutsames Verhaltensmuter oder psychisches Syndrom - einhergehend mit momentanem Leiden oder Beeinträchtigung - beinhaltet keine vorhersehbar und sozial akzeptierte Reaktion auf bestimmtes Ereignis - Vorliegen individuellern behaviorale, psych. oder biol. Dysfunktion (!schwammig definiert!) Beschreibungsmöglichkeiten psychischer Störungen: - eindimensional vs. kategorial 5 6 Beschreibungsebenen: affektives Erleben, Motivation, Lernen und Gedächtnis, Verhalten (3 Ebenen)/ auch soz. Kontext, körperl. Befinden, Informationsverarbeitung (Denken/ Urteilen) Diagnose psychischer Störungen 1. Beschwerden, Klagen, Verhaltensweisen erfassen 2. Symptome/ Befunde herausfiltern 3. Syndrome bestimmen 4. Diagnose (Störung/ Krankheit): Syndrom + Zusatz – und Ausschlusskriterien - Klassifikatonssysteme Zweck von Klassifikationssystemen Klassifikationssysteme dienen einer leichteren Kommunikation, der Konvention in der Forschung, der Vereinfachung der Verwaltung. Zudem dienen sie noch der Ermöglichung einer Ausschlussdiagnostik und Therapieindikation und erlauben eine Prognose. Unterschied zwischen medizinischen & psych. Klassifikationssystemen - medizinisch: Orientierung an Nosologie (d.h. Pathomechanismen der Krankheit - psychologisch: rein deskriptiv, keine Beschäftigung mit pathologischen Mechanismen. Der ICD – 10 der WHO Weltweit verbindliches Klassifikationssystem von der WHO für psychische und körperliche Krankheiten. Für Psychologen ist das Kapitel V relevant. Hierarchisch organisiert mit zehn Hauptgruppen und 398 Störungsdiagnosen. Es gibt auch eine Version mit strengeren Forschungskriterien. Der DSM – IV ist nicht besser operationalisiert als der ICD, da es beim ICD Forschungskriterien gibt. Es gibt bis zu sechsstellige Klassifikationsebenen, anahnd derer man eine Störung genau einordnen kann. Der DSM – IV (Diagnostic and statical manual of mental disorders) Herausgegeben von der APA, hier werden nur psychische Krankheiten klassifiziert. Es ist wichtig, dass eine Störung in klinisch bedeutsamer Weise Leiden und Beeinträchtigung in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen verursachen. Bei vielen DSM – IV Diagnosen kann man noch zusätzliche Angaben machen, z.B. über Störungsdauer und – Typ. Multiaxiale Beurteilung: Vergabe von völlig unabhängigen Diagnose auf 5 verschiedenen Achsen. - Achse I: Klinische Störungen und andere klinisch relevante Probleme - Achse II: Persönlichkeitsstörungen und geistige Behinderungen - Achse III: Medizinische Krankheitsfaktoren (werden nach ICD – 10 vergeben) - Achse IV: psychosoziale und umgebungsbedingte Probleme - Achse V: Globale Erfassung d. Funktionsniveaus (vor & nach Therapie, von 0 – 100 Punkte) - Vergleich ICD – 10 und DSM – IV Gemeinsamkeiten Unterschiede - Operationalisierbarkeit Expertenwissen und empirische Orien- Strukturierung: tierung - Persönlichkeitsstörungen Aufbau und Codierungssystem Operationalisierung - Psychsoziale Bedingungen werden im Deskriptive Orientierung DSM – IV weitreichender berücksichtigt. Multiple Diagnosen - bei DSM – IV größerer Text mit EpideErweiterbarkeit der Störungskategorien milogie, d.h. DSM – IV auch guter Begleitmaterialien Nachschlagetext. 6 Definition psychischer Störungen Krankheit Eine Definition für Krankheit: Krankheit ist ein biologisch veränderter Zustand des Körpers, Erleben von Unwohlsein oder Beeinträchtigung, zugeschriebene Krankenrolle mit Ansprüchen und Privilegien (z.B. Frührente). Krankheit ist auch das, was von „Experten“ diagnostiziert wird. Krankheit als hypothetisches Konstrukt Morbus (Krankheit) umfasst die Arzt – Patient Beziehung und äußert sich in Nosos (Befund) und Aegritudo (sich krank fühlen). Nosos und Aegritudo stellen das Pathos (Struktur – und Funktionsveränderungen dar). Biomedizinisches Krankheitsmodell Dieses Modell ist ein grundlegendes Modell!!! Auch bei psychischen Störungen, wobei hier schwer die eigentliche Ursache zu finden ist. Die vier Ebenen der Krankheit 1. 2. 3. 4. Krankheitsursachen: Neurobiologisch, psychologische und Umweltfaktoren Krankheit: Pathologische Veränderungen (Defekt körperlich o. biologisch) Kranksein: Beschwerden, Symptome und Befunde Krankheitsfolgen: Krankenrolle und Einschränkungen normalen Rollenverhaltens alle Ebenen beeinflussen sich wechselseitig und können auch als eine Art Teufelskreis wirken. 7 Definitionsmöglichkeiten für „psychische Störung“ Anhand von vier Kriterien: - Abweichungen von der kulturellen Norm: gewisse Verhaltensmuster werden akzeptiert oder nicht akzeptiert (z.B. ist es unangebracht beim ersten Psychiatergespräch diesen über seine Familie auszufragen). - Abweichungen von der Norm: statistische Seltenheit, z.B. weit unterdurchschnittlich oder weit überdurchschnittlich Eine Ausnahme: Intelligenz ist nur im unterbegabten Bereich ein Problem, warum keine Störung im hochbegabten Bereich - fehlangepasstes Verhalten: hat oft ungünstige Konsequenzen und ist kontextabhängig (z.B. ist Schreien auf Konzert ok, in Kirche aber nicht) persönlicher Leidensdruck: Oft auch wichtiges Kriterium im ICD und DSM. - es gibt auch Ausnahmen: z.B. bei PS leidet der Betroffene nicht wegen der Störung, sondern oft wegen der Folgen der Störung (z.B. wenn ein Narzis von anderen gemieden wird) Definition psychischer Störung (gemäß APA, 2000) Psychische Störung = Klinisch bedeutsames Verhaltensmuster oder psychisches Syndrom mit folgenden Kriterien: - einhergehend mit momentanem Leiden oder Beeinträchtigung - beinhaltet keine vorhersehbare oder sozial akzeptierte Reaktion auf ein bestimmtes Ereignis (z.B. Trauer) - individuelle behaviorale, psychische oder biologische Dysfunktion liegt vor Problematisch ist die schwammige Definition von Dysfunktion und Definition eines Schwellenwertes! Normalität wäre z.B.: - unangepasste/ nachteilhafte Verhaltenmuster zu unterdrücken - Selbstwertgefühl ist nicht erhöht/ erniedrigt - Adäquate Pflege von Beziehungen und Kontakten - produktives Leben führen trotz Schwierigkeiten im Leben Beschreibungsmöglichkeiten psychischer Störungen: eindimensional vs. kategorial - eindimensional: es gibt ein Kontinuum zwischen Gesund und gestört, Störung liegt dann vor, wenn Extremwerte vorliegen. 8 kategorial: Störung ist qualitativ ganz anders als die Normalität, Gesundheit und psychische Störung sind zwei ganz unterschiedliche Kategorien. 6 Beschreibungsebenen psychischer Störungen: o affektives Erleben o Motivation o Lernen und Gedächtnis o Verhalten (3 Ebenen: subjektiv – verbal, physiologisch - motorisch, motorisch – verhaltensbezogen), auch im sozialen Kontext o körperliches Befinden o Informationsverarbeitung (Denken/ Urteilen) - Diagnose psychischer Störungen 5. Beschwerden, Klagen, Verhaltensweisen erfassen: physiologisch, motorisch, sozial, kognitiv, affektiv 6. Symptome/ Befunde herausfiltern: ausgewählte spezifische und explizite definierte Aspekte. Symptome sind nur Begleiterscheinungen und beruhen auf subjektivem Erleben (!kein Krankheitszeichen, das objektiv sichtbar ist): Sie können sich überlappen, z.B. Angst kann bei Depression, PS und auch bei Angststörungen vorkommen. 7. Syndrom: Eine überzufällig häufige, theoretisch und empirisch sinnvolle Symptomkombination, die sich Diagnosen zuordnen lässt. 8. Diagnose (Störung/ Krankheit): Mittels Einbeziehung von Zusatzkriterien bzgl. Zeitdauer, Verlauf, Beginn und Schweregrad, sowie durch Ausschlußkriterien kommt man zur Diagnose Klassifikation psychischer Störungen Zweck und Qualitätsmerkmale für Klassifikationssysteme (aus Stark’s Skript) 6 Gründe für Klassifikationssysteme: - Sie dienen der Kommunikation in der Praxis (Konsistenz). Standardisierung der Sprache - Sie dienen der Konvention in der Forschung (Zuverlässigkeit). - Sie dienen der Verwaltung (Konsistenz). Auf Basis vom ICD – 10 Schlüssel zahlen beispielsweise Krankenkassen. - Sie ermöglichen eine schnelle Ausschlussdiagnostik (Ökonomie). - Sie bilden die Grundlage einer Therapieindikation (Validität). - Sie erlauben eine Prognose (Validität). Klassifikationssysteme dienen der Kommunikation und Vereinfachung (damit z.B. jeder weiß was eine Major Depression ist und es in verschiedenen Kliniken bei Überweisung von Patienten nicht unterschiedliche Auffassungen und damit Behandlungen gibt). 9 Formale Forderungen an Klassifikationssysteme (aus Stark’s Skript) - möglichst breite Reichweite mit schnellen Fragen zu Entscheidung kommen ob Kriterium vorliegt o. nicht eindeutige Klassifikationen, auch Abtrennung von Krankheiten oft schwer Anzahl der unterscheidbaren Klassen sollte in einem vernünftigen Verhältnis zu dem Zweck der Einteilung stehen (Phobie z.B. nicht in 150 Phobien unterteilen). Unterschied zwischen medizinischen & psych. Klassifikationssystemen - - medizinisch: Orientierung an Nosologie (d.h. Krankheiten werden danach eingeteilt, wie sie entstanden sind) z.B. Krankheiten aus der Kategorie bakterielle Infektionen sind aufgrund von Bakterien entstanden psychologisch: rein deskriptiv, keine Beschäftigung mit pathologischen Mechanismen. Diese sind oft schwer nachprüfbar. z.B. kann eine Depression u.a. durch negative Zukunftsperspektive, Suizidgedanken, depressive Verstimmung, verringerten Selbstwert, etc. gekennzeichnet sein Kritik an traditionellen Klassifikationen - - fehlende, ungenaue Beschreibung wichtiger Merkmale wie Dauer, Schwere und weitere Verhaltensauffälligkeiten (z.B. beim alten DSM) mangelnde Begriffsschärfe „Zuordnung wichtiger Kernsymptome“ zu verschiedenen diagnostischen Klassen mangelnde Validität, da zwei verschiedene Gutachter zwei verschiedene Diagnosen stellen können Fehlen von Zuordnungsregeln Keine Ein-/ AusschlusskriterienÜberschneidung zwischen diagn. Kategorien keine Entscheidungshilfen zur Fallidentifikation Unsystematischer Wechsel zwischen theoretischer Orientierung (besonders beim ersten DSM) Der DSM – IV (Diagnostic and statical manual of mental disorders) Herausgegeben von der APA (American psychiatric association), hier werden nur psychische Krankheiten klassifiziert. Es ist wichtig, dass eine Störung in klinisch bedeutsamer Weise Leiden und Beeinträchtigung in sozialen, beruflichen oder anderen wichtigen Funktionsbereichen verursachen (Unterschied zu ICD – 10). Bei vielen DSM – IV Diagnosen kann man noch zusätzliche Angaben machen, z.B. über Dauer von der Störung und dem Typ. Er beinhaltet eine: - Operationalisierte Diagnose: Kernsymptome und –syndrome - Subtypen mit Kodierungsregeln - Angaben zur Differentialdiagnose bzw. Ausschlussdiagnose - Entscheidungsbäume, die Diagnostiker bei Entscheidung helfen 10 Multiaxiale Beurteilung: Vergabe von völlig unabhängigen Diagnose auf den 5 verschiedenen Achsen. Achse I: Klinische Störungen und andere klinisch relevante Probleme Achse II: Persönlichkeitsstörungen und geistige Behinderungen Achse III: Medizinische Krankheitsfaktoren (werden nach ICD – 10 vergeben) Achse IV: psychosoziale und umgebungsbedingte Probleme Achse V: Globale Erfassung des Funktionsniveaus (vor und nach der Therapie, von 0 – 100 angegeben) o 100 – 91: Hervorragende Leistungsfähigkeit in einem breiten Spektrum von Aktivitäten o 50 – 41: Ernste Symptome oder eine ernste Beeinträchtigung der sozialen, beruflichen und schulischen Leistungsfähigkeit o 10 – 1: Ständige Gefahr, sich oder andere schwer zu verletzen, oder anhaltende Unfähigkeit, die minimale persönliche Hygiene aufrechtzuerhalten oder ernsthafter Selbstmordversuch mit eindeutiger Todesabsicht. stationäre Einweisung nötig. Probleme: Einige Begriffe (z.B. adäquate Erektion) nicht gut genug operationalisiert und daher unklar. Achse I des DSM IV Beschreibung Essstörungen Sexuelle Störungen und Störungen der Geschlechtsidentität Schlafstörungen - Störungen der Impuls- kontrolle Anpassungsstörungen - Psychische Störungen aufgrund eines med. Krankheitsfaktors Störungen, die gewöhnlich zuerst im Kleinkindalter oder der Adoleszenz auftreten Delir, Demenz, amnestische und andere kognitive Störungen Störungen im Zusammenhang mit psychotropen Substanzen Schizophrenie & andere psychot. Störungen Affektive Störungen Angststörungen Somatoforme Störungen Vorgetäuschte rungen Dissoziative - auffälliges Essverhalten, dass Funktionsweise deutlich beeinträchtigt. Der Selbstwert wird über das Körpergewicht definiert. Essstörungen sind KEINE Untergruppe des DSM – IV. Dazu gehören: Anorexia nervose und Bulimia Nervose. Dies betrifft Störungen der sexuellen Funktion, des Verhaltens oder der Vorlieben. Leidensdruck ist hier heikles Thema Dazu gehören: sexuelle Dysfunktionen, Paraphilien, Störungen der Geschlechtsidentität chronische Schlafprobleme dazu gehören: Hypo – und Hypersomnie, Schlafstörung mit Albträumen und Schlafwandeln Chronisch unfähig Impulse, Triebe oder Versuchungen zu bestimmten Handlungen, die schädlich für sie oder andere sind zu wiederstehen Dazu gehören: pathologisches Spielen, Kleptomanie, Pyromanie fehlangepasste Reaktion auf einen identifizierbaren Belastungsfaktor, der akut das Leben noch beeinträchtigt. setzt innerhalb von 3 Monaten nach der Belastung ein Psychische Störungen werden hauptsächlich von einer körperlichen Erkrankung hervorgerufen Dazu gehören: affektive Störungen aufgrund einer medizinischen Erkrankung Störungen hier erscheinen oder verschwinden manchmal vor Erwachsenenalter Dazu gehören: tiefgreifende Entwicklungsstörung, Lernstörungen, ADHS, Verhaltnsstörung - gravierende Beeinträchtigung der kognitiven Funktion, nachdem alles normal und auffällig war Dazu gehören: Demenz vom Alzheimer Typ (schleichender Verfall) Hervorgerufen im Zusammenhang von Substanzen, die das ZNS beeinflussen. Dazu gehören: Störungen im Zusammenhang mit Alkohol, Opiaten, Amphetamin - Psychosen oder Verlust des Realitätskontaktes - schwere Verstimmungen, die zu extrem und unangemessen gehobener oder trauriger Stimmung führen Dazu gehören: depressive und bipolare Störungen Angst steht im Vordergrund, oft auch mit starken vegetativen Symptomen Dazu gehören: GAS, Phobien, Panikstörung, Zwangsstörung, PSTD Körperliche Symptome, denen psychologische Faktoren zu Grunde liegen Dazu gehören: Konversions – und Somatisierungsstörungen, Hypochondrie Absichtliches erzeuget oder getäuschte psychische oder physische Symptome Ziel ist Aufmerksamkeit zu bekommen „Stellvertreter“ – Syndrom: Mütter verletzen ihre Kinder, damit diese ins Krankenhaus kommen und die Mutter Aufmerksamkeit hat. Dazu gehören: „Münchhhausen –“ und „Münchhausen – by – proxy – Störung“ Abspaltung von teilen des Realsystems, häufig bei Traumatisierungen - Stö- - Störun- - 11 gen - wesentliche Veränderungen des Bewusstseins, Gedächtnisses, Identität oder Wahrnehmung ohne körperliche Ursache Dazu gehören: dissoziative Amnesie, Fugue, Identitätsstörung (multipe PS) ICD – 10 (International Classification of diseases = Internationale statistische Klassifikation der Krankheiten und verwandter Gesundheitsprobleme) Weltweit verbindliches Klassifikationssystem von der WHO für psychische und körperliche Krankheiten. Für Psychologen ist das Kapitel V relevant. Hierarchisch organisiert mit zehn Hauptgruppen und 398 Störungsdiagnosen (ICD 9: Psychosen, nicht psychotische Störungen, Oligopherien). Es gibt auch eine Version mit strengeren Forschungskriterien. Durch den ICD – 10 Schlüssel können Behandlungen mit der Krankenkasse abgerechnet werden. Der ICD – 10 hat störungsbezogene Klassifikationsebenen und im Unterschied zum DSM – IV eine systematische Codierung (s.Tabelle). Die Codierung ist ähnlich wie der Entscheidungsbaum beim DSM – IV. Kode F Klassifikationsebene einstellig Fx zweistellig Fxx dreistellig Fxx.x vierstellig Fxx.xx Fxx.xxx fünfstellig sechsstellig Bedeutung Beispiel Hinweis auf psychische Störung Hauptkategorie F4 Kategorie = Störungseinheit Spezifikation aufgrund inhaltlicher Gestaltung Zusatzspezifikation Zusatzspezifikation F40 Neurotische, Belastungsund somatoforme Störungen Phobische Störungen F40.0 Agoraphobie F40.00 F1x.200 … mit Panikstörung Abhängigkeitssyndrom mit früher Remission Der DSM – IV ist nicht besser operationalisiert als der ICD, da es beim ICD Forschungskriterien gibt, die sehr genau sind. Eigenschaften (Ziele/ Merkmale) des ICD – 10 und DSM – IV (aus Stark’s Skript) - - Explizit definierte diagnostische Kriterien auf der Symptom- & Syndromebene Definition von Zielkriterien (Beginn, Verlauf, Persistenz) Spezifische Ein- und Ausschlusskriterien (z.B. Substanzmissbrauch und organische Störungen dürfen oft nicht vorliegen) Versuch der Beschränkung auf gut erfassbare Merkmale Verzicht auf interpretative und theoretische Einteilungsaspekte (z.B. Neurose, Psychose, Psychosomatose) Berücksichtigung von Schweregrad und psychosozialen Merkmalen Mehrfach – (Ko – Morbidität) und Lebenszeitdiagnosen sind möglich Primär – und Nebendiagnose (z.B. häufig Angststörungen als Komorbidität bei Depressionen; zeitlichen Verlauf betrachten!) Deutliche Vermehrung der Einzeldiagnosen und Neugruppierung einer Vielzahl von Störungsbereichen !!!Klassifikation von Störungen und nicht von Individuen modernes Konzept psychischer Störungen (keine Diskontinuität) 12 - Konzept der Multitaxialität (auch bei ICD – 10 gibt es ein aber nicht weit verbreitetes Achsensystem) deskriptive Systeme mit guter Reliabilität (wegen genauer Kriterien) Entscheidungsbäume (Codierung beim ICD – 10, Bäume beim DSM – IV) Vergleich ICD – 10 und DSM - IV - Vergleich ICD – 10 und DSM – IV Gemeinsamkeiten Unterschiede - Operationalisierbarkeit: Stärkere OperaExpertenwissen und empirische Orientierung tionalisierung bei DSM – IV im Vergleich Aufbau und Codierungssystem zum ICD – 10 - Strukturierung: ICD 10 fasst neurotische, Operationalisierung Deskriptive Orientierung Belastungs-, und somatoforme StörunMultiple Diagnosen gen zusammen (alter Neurosebegriff) - Persönlichkeitsstörungen. Eigene Achse Erweiterbarkeit der Störungskategorien Begleitmaterialien vs. Störung unter anderen Störungen - Wissen über die Störungen: Fester Bestandteil des DSM – IV - Psychsoziale Bedingungen werden im DSM – IV weitreichender berücksichtigt. - bei DSM – IV größerer Text mit Epidemilogie, d.h. DSM – IV auch guter Nachschlagetext. Struktur der klinischen Psychologie Man kann sich die klinische Psychologie wie ein Würfelmodell vorstellen. - Horizontal: gestörte Funktion (intrapersonell), gestörtes Funktionsmuster (intrapersonell) und gestörtes System (interpersonell) - vertikal: Grundbegriffe (Definition, Spektrum,…), Gesundheit/ Störung/ Krankheit, Modelle und Paradigmen, Klassifikation und Diagnostik, Epidemiologie und Gesundheitsvorsorge, Ätiologie, Intervention, Evaluation 13 Kapitel 3: Epidemiologie und Entstehung psychischer Störungen Fragen Grundbegriffe 1. Beschreibe wichtige Grundbegriffe der Epidemiologie! (Seite 17) 2. Definieren Sie Risikofaktoren und das Vorgehen zu deren Identifikation und Beurteilung! (Seite 17 – 18) 3. Nennen Sie die wichtigsten Ziele epidemiologischer Forschung. (Seite 17) 4. Beschrieben Sie grundlagen – psychologische Zugangsweisen zur klinischen Psychologie. (Seite 18) Modelle zu Entstehungen psychischer Störungen 5. Was sind zwei wichtige, biopsychosoziale Ansätze? (Seite 18 – 21) 6. Beschreiben Sie das Vulnerabilitäts – Streß – Modell. (Seite 19 – 21) 7. Beschreiben Sie Untersuchungsansätze, die Hinweise auf eine mögliche genetische Prädisposition für eine Störung geben können. (Seite 21) 8. Definieren Sie den Begriff des Endophänotyps im Kontext von psychischen Störungen! (Seite 21) 9. Benennen Sie die Relevanz von Epigenetik für die Erklärung psychischer Störungen! (Seite 22) 10. Wie kann man Untersuchungen über die Frage der genetischen oder sozialen Einflüsse untersuchen? Welche Modelle gibt es? (S. 21 unten und S.22 oben) 11. Benennen Sie die psychopsychopharmakologischen Grundlagen für das Verständnis und die Behandlung psychischer Störungen (Hauptklassen v. Psychopharmaka, Wirkprinzipien (agonistisch, antagonistisch), sowie Möglichkeiten der Beeinflussung der synaptischen Transmission! (S. 24 – 27) 12. Definieren Sie verschiedene Lernprozesse und geben Sie ihre Rolle für das Verständnis von psychischen Störungen beispielhaft an! (Seite 28) 13. Skizziere Sie die Relevanz von Persönlichkeitseigenschaften als genereller/spezifischer Risikofaktor oder protektiver Faktor (jeweils mit mind. 1 Beispiel) zu belegen & das jeweilige Vorgehen bei deren Untersuchung!(S.29- 31) 14. Zeigen Sie sozialpsych. Faktoren am Beispiel der Stigmatisierung auf! (S. 32) 15. Beschreiben Sie die Bedeutung von entwicklungspsychologischen Konzepten für die Formulierung von Vulnerabilitäts – Stressmodellen und Begriffe wie Äquifinalität, Multifinalität und Resilienz. (Seite 33 – 34) 14 Zusammenfassung des 3. Kapitels: Epidemiologie Epidemiologie (Definition, Erhebung, Zweck) - Prävalenz (Definition, Arten und Beispiele) - - Inzidenz (Definition, Erhebungsarten) - Risikofaktor (Definition, Arten, Beispiele, Erhebung, wichtige Aspekte, Beurteilung, ) - - - Vulnerabilitätsfaktor (Definition, Arten, Enstehung) - - Kausalität bei Störungen (Arten) - Kleines Lexikon der Epidemiologie Definition: deskriptive Untersuchung der räumlichen und zeitlichen Verteilung und der Determinanten von Erkrankungen oder gesundheitsbezogenen Merkmalen und Zuständen Zweck: Bedeutsamkeit des Behandlungsbedarfs & Kosten feststellen, Feststellen von Kohorteneffekten, Versorgungsforschung, Verbesserung der Krankheitserkennung, Erforschung von Risikofaktoren Definition: Anteil alle Fälle (mit Symptomen/ Syndrom/ Diagnose) in einer definierten Population (z.B. aller >60 – jährigen in einer Region). Wichtig hier ist auch eine zeitliche Angabe (um zwischen Studien vergleichen zu können) Arten der Prävalenz: nach Zeitraum (Punkt – bis Lebenszeitprävalenz), wahre und Behandlungsprävalenz, administrative Prävalenz Definition: Häufigkeit des Neuauftretens einer Störung/ Erkrankung innerhalb eines bestimmten Intervalls (z.B. 12 –Monats – Inzidenz). Die VP dürfen die Krankheit vorher nie gehabt haben, d.h. sie muss komplett neu aufgetreten sein. Definition: Faktor/ Variable, der/die Auftretenswahrscheinlichkeit einer Störung statistisch erhöht. RF können u.a. kritische Lebensereignisse, genetische oder psychische Faktoren sein. VORSICHT!!!: Risikofaktor, sowie Vulnerabilität bestimmt nur Wahrscheinlichkeit, bedeutet aber nicht, dass jemand mit weiblichen Geschlecht auf jeden Fall depressiv ist!!! Arten: Variable und kausaler RF Beurteilung: o Wichtig hierfür ist die zeitliche Konsistenz, Plausibilität (inhaltliche Begründung), Kohärenz, Effektstärke, Dosis – Wirkung Beziehung, Spezifität, Konsistenz und Replikation o Nach Risk Ratio oder Odds Ratio Definition: Verletzlichkeit, Anfälligkeit. Im Unterschied zum Risikofaktor liegen hier die Faktoren in der Person selbst. Vulnerabilität ist auch die Nettowirkung aller Risikofaktoren auf eine Person (z.B. einige können kritische Lebensereignisse besser/ schlechter als andere kompensieren). Beispiele: o Intraindividuell: Alter, Geschlecht, genetische und neurobiologische Faktoren, Trauma und Verlust o Soziale Umwelt: soziale Schicht, Bildung, soziales Netzwerk, Unterstützung, Sozialisation, Normen Notwendige Ursache Hinreiche Ursache Fördernder Faktor Modelle zu Enstehungen psychischer Störungen 15 Biopsychosozialer Ansatz Vulnerabilitäts – Stress Modell psychischer Störungen - Annahme des graduellen Verlaufes psychischer Störungen (Initiierung – erste Symptome -, Störungsbeginn, Störungsverlauf) bei Vulnerabilitäts – Stress Modell psychischer Störungen Der Mensch ist mit intraindividuellen und sozialen Vulnerabilitäten ausgestattet und in „Zusammenarbeit“ mit protektiven oder verschlimmernden Faktoren kann als Reaktion auf ein Stressereignis (Verlust eines Angehörigen, Wechsel auf Uni, etc.) eine psychische Störung entstehen. Diese Störung hat nun Akutfolgen und Langzeitfolgen, sowie wirkt auch als kritisches Lebensereignissen auf den Menschen zurück. - Intraindividuelle Vulnerabilitäten: o Genetik: Erbliche Anteile psychischer Störungen, Epigenetik o Endokrines System: u.a. Stress (Reduktion durch Oxytocin, Involviertheit der HPA – Achse) o Neurotransmitter – Systeme: Dysregulation bei 5 – HT,DA, NA, ACTH, Glutamat, GABA bei psychischen Störungen o Funktionelle Netzwerke: z.B. für Verarbeitung emotionaler Reize und Gefahreneinschätzungen o Persönlichkeit: Vulnerabilitätsfaktoren (Neurotizismus, Schizotypie) und protektive ?Faktoren (Optimismus, ?Kohärenzsinn) o Lernen und Gedächtnis: OK und KK als frühe Lernerfahrungen o Autonomes NS: Eine ganze Reihe von Störungen werden von autonomen, vegetativen Symptomen begleitet. - Soziale Umwelt: o Selbstaufmerksamkeit: Erhöhung des Erkrankungsrisikos, wenn Selbstaufmerksamkeit nur bei negativen Ereignissen erhöht ist 16 o o - Medien: z.B. Vermittlung eines irrealen Schlankheitsideals Stigma. Psychosoziale Belastungen durch negative Stereotype. Beispielsweise führen diese bei Schizophreniepatienten zu Angst/ Depression, mehr psychotischen Symptomen und weniger Spaß/ Interesse am Arbeitsplatz Entwicklungspsychologische Faktoren o Kritische Lebensereignisse: kommen bei jedem Kind vor und müssen bewältigt werden. Auf den Ausgang der Bewältigungen haben Resilenzen, protektive Faktoren, distale und proximale Risikofaktoren (also sozioökonomischer Kontext, soziale Umwelt, etc.) und Vulnerabiltäten (biologische und psychologische) einen Einfluss. Entweder Adaption oder pathologische Entwicklung o Das Prinzip der Äquifinalität und Multifinalität Einführung Kleines Lexikon der Epidemiologie Epidemiologie (Definition, Erhebung, Zweck) - - Definition: deskriptive Untersuchung der räumlichen und zeitlichen Verteilung und der Determinanten von Erkrankungen oder gesundheitsbezogenen Merkmalen und Zuständen Erhebung: In Arztpraxen werden Patienten diagnostiziert; dann schaut man ohne dem Arzt etwas zu sagen was mit dem Patienten passiert. Zweck: o Bedeutsamkeit des Behandlungsbedarfs und der Kosten feststellen: z.B. rangieren auf den ersten 5 Plätzen der häufigsten Störungen in Europa, die die Lebenszeit verkürzen, auch die Depression, Demenzen, Alkoholabhängigkeit z.B. sind die häufigsten psychischen Störungen die Depression, die spez. Phobie und somatoforme Störungen; seltener sind Drogenabhängigkeit oder Essstörungen (sind nur wegen Dramatik oft in Medien) o Feststellen von Kohorteneffekten: Beispiel: Wahrscheinlichkeit im frühen Erwachsenenalter an einer sozialen Phobie zu erkranken steigt mit zunehmenden Jahrgang (in heutiger Zeit muss Mensch sich oft sozial umstrukturieren und umgewöhnen; neuer Job, neues Team, etc.) o Versorgungsforschung: Wie viele Patienten im Gesundheitssystem versorgt werden Beispiel: Nur 1/3 aller Patienten mit psychischen Störungen werden versorgt (Medis, Psychotherapie,etc.), bei Depression sind es 50%. Es herrscht eine starke Konkurrenz zwischen Ärtzen und Psychotherapeuten, da nur 18% der Versorgung durch Psychotherapeuten geschieht. o Verbesserung der Krankheitserkennung: Beispiel: nur 50% der Depressiven werden erkannt, 20% falsch diagnostiziert o Erforschung von Risikofaktoren Beispiel: Geschlecht ist beispielsweise ein Risikofaktor für Depression (Verhältnis Frau: Mann = 2:1) Prävalenz (Definition, Arten und Beispiele) - Definition: Anteil alle Fälle (mit Symptomen/ Syndrom/ Diagnose) in einer definierten Population (z.B. aller >60 – jährigen in einer Region). Wichtig hier ist auch eine zeitliche Angabe (um zwischen Studien vergleichen zu können) - Arten der Prävalenz: Kontext bestimmt die Gültigkeit der Prävalenz o Nach Zeitraum: Punktprävalenz (enges Zeitintervall von 2- 4 Wochen), 12 – Monats – Prävelenz und Lebenszeitprävalenz Je kürzer der Zeitraum, umso geringer ist die Prävalenz o Wahre Prävalenz: repräsentativ, immer höher als die Behandlungsprävalenz (vgl. Dunkelziffer) o Behandlungsprävalenz: Routinestatistiken o Administrative Prävalenz (z.B. Fallregister): systematische Aufnahme der Patienten, oft bei AIDS. Seltener bei psych. Erkrankungen. Inzidenz (Definition, Erhebungsarten) - - Definition: Häufigkeit des Neuauftretens einer Störung/ Erkrankung innerhalb eines bestimmten Intervalls (z.B. 12 –Monats – Inzidenz). Die VP dürfen die Krankheit vorher nie gehabt haben, d.h. sie muss komplett neu aufgetreten sein. Erhebungsarten: o Untersuchung des Pb zu zwei verschiedenen Zeitpunkten 17 o Risikofaktor (Definition, Arten, Beispiele, Erhebung, wichtige Aspekte, Beurteilung, ) - - - - - Vulnerabilitätsfaktor (Definition, Arten, Enstehung) - Retrospektive Befragung des Pb an einem Zeitpunkt Definition: Faktor/ Variable, der/die Auftretenswahrscheinlichkeit einer Störung statistisch erhöht. RF können u.a. kritische Lebensereignisse, genetische oder psychische Faktoren sein. VORSICHT!!!: Risikofaktor, sowie Vulnerabilität bestimmt nur Wahrscheinlichkeit, bedeutet aber nicht, dass jemand mit weiblichen Geschlecht auf jeden Fall depressiv ist!!! Beispiel für Depression: o kritische Lebensereignisse: Traumatisierung, Verlust eines Angehörigen, Wechsel von Schule zu Uni o Psychische Faktoren: protektive (sichere Bindung zur Mutter) und verschlimmernde (Neurotizismus: negative Emotionalität) Faktoren Arten: o Variabler RF: Faktor kann sich verändern oder verändert werden o Kausaler RF: Ein variabler Risikofaktor, dessen Outcome durch Manipulation verändert werden kann. Beurteilung: o Wichtig hierfür ist die zeitliche Konsistenz, Plausibilität (inhaltliche Begründung), Kohärenz, Effektstärke, Dosis – Wirkung Beziehung, Spezifität, Konsistenz und Replikation o Mediator: Liegt Faktor vor, dann tritt die Störung auf (z.B. Geschlecht Faktor Östrogen Depression o Moderator: Zusammenhang kann durch Risikofaktor beeinflusst werden (z.B. frükindliches Trauma RF: sichere Bindung als Moderator Depression) o Risk Ratio: Verhältnis der Störungshäufigkeit in einer Bevölkerung mit einnem Risikofaktor im Vergleich zu einer Bevölkerung ohne Risikofaktor. Eher bei Kohortenstudien und prospektiven Studien angewandt. PR Frauen/Männer = pbFrauen/pbMänner o Odds Ratio (OR): Verhältnis der Wahrscheinlichkeit für eine bestimmte Krankheit und der Gegenwahrscheinlichkeit. Eher bei retrospektiven Studien angewandt. Odds Frauen/Männer = OddsFrauen/OddsMänner ; = 1 (kein RF), =2 (Frauen höheren RF), = <1 (Männer höheren RF) Definition: Verletzlichkeit, Anfälligkeit. Im Unterschied zum Risikofaktor lie- gen hier die Faktoren in der Person selbst. Vulnerabilität ist auch die Nettowirkung aller Risikofaktoren auf eine Person (z.B. einige können kritische Lebensereignisse besser/ schlechter als andere kompensieren). - Beispiele: o o Kausalität bei Störungen (Arten) - Genetik - Intraindividuell: Alter, Geschlecht genetische Faktoren: Hinweise gefunden auf genetische Ursache bei Adoptionsund Zwillingsstudien Studie erbrachte Hinweis auf Interaktion von Gen und Umwelt neurobiologische Faktoren Trauma und Verlust Soziale Umwelt: soziale Schicht, Bildung, soziales Netzwerk, Unterstützung, Sozialisation, Normen Notwendige Ursache: Wenn Störung Y auftritt, dann muss der kausale Faktor X vorliegen. (z.B. HIV – Infektion löst AIDS aus) - Hinreiche Ursache: Wenn Störung Y auftritt, dann kann der kausale Faktor X vorliegen. (z.B. Hoffnungslosigkeit kann Depression auslösen) - Fördernder Faktor: Wenn Faktor X auftritt, dann erhöht sich das Risiko für Störung Y meiste Faktoren bei psychischen Ursachen bewegen sich zwischen hinreichender Ursache und förderndem Faktor - Phänotyp: inneres und äußeres Erscheinungsbild, d.h. sämtliche beobachtbare Merkmale, Eigenschaften und Verhalten eines Organismus (z.B. Depression) Endophänotyp: Kombination aus Phänotyp und Genotyp (z.B. reagieren Depressive auf emotionale Bilder mit einer stärkeren Amygdala - Aktivie- 18 - rung); ist besser zu untersuchen Genotyp: Gesamtheit aller in der Dann gespeicherten, genetischen Informationen, somit den vollständigen Satz aller Gene eines Organismus (z.B. Serotonintransporterpolymorphismus) Grundlagen – psychologische Zugangsweisen zur klinischen Psychologie - Entwicklungspsychologie: z.B. Entwicklungsaufgaben, die ein Individuum bewältigen muss und die zu kritischen Lebensereignissen werden können Allgemeine und kognitive Psychologie Biologische Psychologie: z.B. funktionelle Netzwerke, die beispielsweise Entscheidungen beeinflussen. Differentielle Psychologie: z.B. Persönlichkeitsmerkmale, die Entstehung von Störungen begünstigen oder auch davor schützen können Sozialpsychologie: z.B. beeinflusst Stigmatisierung die Entstehung psychischer Störungen Modelle zu Enstehungen psychischer Störungen Übersicht - Biopsychosozialer Ansatz - Vulnerabilitätsstressmodell psychischer Störungen - Auch in den beiden oberen Modellen enthalten o Lernen und Gedächtnis (v.a. operantes & klassisches Konditionieren) o Genetik (Phänotyp, Genotyp, Endophänotyp) o Biologie (Neurotransmitter, endokrines Nervensystem, autonomes Nervensystem, funktionelle Netzwerke) o Persönlichkeit und Temperament o Soziale Umwelt (sozialpsychologische Faktoren) Biopsychosozialer Ansatz 19 - Im Kontext der Organmedizin eher Fokus auf physische Noxe Im Kontext bei psychischen Störungen eher Fokus auf soziale Umwelt. Vulnerabilitäts – Stress Modell psychischer Störungen Annahme des graduellen Verlaufes psychischer Störungen (Initiierung – erste Symptome -, Störungsbeginn, Störungsverlauf) - Psychische Störungen werden also durch Genetik (z.B. Epigenetik), Biologie (NT – Systeme, endokrines System, autonomes NS) und Stressereignissen miteinflusst! Der Mensch ist mit intraindividuellen und sozialen Vulnerabilitäten ausgestattet und in „Zusammenarbeit“ mit protektiven oder verschlimmernden Faktoren kann als Reaktion auf ein Stressereignis (Verlust eines Angehörigen, Wechsel auf Uni, etc.) eine psychische Störung entstehen. Diese Störung hat nun Akutfolgen und Langzeitfolgen, sowie wirkt auch als kritisches Lebensereignissen auf den Menschen zurück. - - Intraindividuelle Vulnerabilitäten: 20 o Genetik: Erbliche Anteile psychischer Störungen, Epigenetik o Endokrines System: u.a. Stress (Reduktion durch Oxytocin, Involviertheit der HPA – Achse) o Neurotransmitter – Systeme: Dysregulation bei 5 – HT,DA, NA, ACTH, Glutamat, GABA bei psychischen Störungen o Funktionelle Netzwerke: z.B. für Verarbeitung emotionaler Reize und Gefahreneinschätzungen o Persönlichkeit: Vulnerabilitätsfaktoren (Neurotizismus, Schizotypie) und protektive ?Faktoren (Optimismus, ?Kohärenzsinn) o Lernen und Gedächtnis: OK und KK als frühe Lernerfahrungen o Autonomes NS: Eine ganze Reihe von Störungen werden von autonomen, vegetativen Symptomen begleitet. - Soziale Umwelt: o Selbstaufmerksamkeit: Erhöhung des Erkrankungsrisikos, wenn Selbstaufmerksamkeit nur bei negativen Ereignissen erhöht ist o Medien: z.B. Vermittlung eines irrealen Schlankheitsideals o Stigma. Psychosoziale Belastungen durch negative Stereotype - Entwicklungspsychologische Faktoren o Kritische Lebensereignisse: kommen bei jedem Kind vor und müssen bewältigt werden. Auf den Ausgang der Bewältigungen haben Resilenzen, protektive Faktoren, Risikofaktoren und Vulnerabiltäten einen Einfluss. o Das Prinzip der Äquifinalität und Multifinalität Genetik Untersuchungsmethoden: - Familienstudien (Wie viele und welche Verwandte haben dieselbe Störung wie der Patient), - High – Risk Studien (Eltern mit Störung Kind mit Störung? Und umgekehrt) - Zwillingsstudien & Adoptionsstudien (eher schwer mangels systematischer Register). Hinweise gefunden auf genetische Ursache bei Adoptions und Zwillingsstudien Wichtige Begriffe Phänotyp Endophänotyp Wichtige Begriffe der Genetik - Phänotyp bezeichnet alle inneren und äußeren Erscheinungsbilder - z.B. Antriebslosigkeit - Aufgrund der Symptomüberlappung bei Störungen ist es schwer Gene zu identifizieren Zur besseren Untersuchung daher der Endophänotyp (durch welche Veränderungen kommen welche Störungen?) 21 - Genotyp - Haupteffektmodell: - Interaktionsmodell - - Epigenetik Präventive Erstbehandlung vielleicht möglich z.B. unterschiedliche Serotonintransporterpolymorphismen können zu bei verschiedenen Reaktionen auf akustische Signale und unterschiedlichen Reaktionen in der Amygdala führen. Nun kann man untersuchen wie diese Unterschiede mit dem Phänotyp zusammenhängen (z.B. habituieren Schizophrene nicht auf ein akustisches Signal, sondern erschrecken sich immer wieder) Gesamtheit aller in der DNA gespeicherten, genetischen Informationen Vollständiger Satz aller Gene z.B. Serotnintransporterpolymorphismus Haupteffekt Stress (Umwelt) und/oder der Haupteffekt Vulnerabilität (Genetik) vor ist Stress hoch und/oder Vulnerabilität hoch steigt Wahrscheinlichkeit für psychische Störung Möglichkeit um genetische oder soziale Einflüsse zu untersuchen. Nur wenn Vortraumatisierung da (Umwelt), spielt Vulnerabilität (Genetik) eine größere Rolle und Wahrscheinlichkeit für Störung ist hoch Möglichkeit um genetische oder soziale Einflüsse zu untersuchen. Hinweise darauf, dass Veränderungen in der Genetik (z.B. so auch Erfahrungen & psychische Störungen), die ein Mensch im Laufe des Lebens erlebt, können an die Kinder weitervererbt werden. - Studie 1: Kinder von überlebenden Holocaust – Opfern, die eine PTSD entwickelt haben, hatten genau wie ihre Eltern eine signifikant verringerte Cortisolfreisetzung während des normalen Tagesrhythmuses. bei 2 Elternteilen < als bei 1 Elternteil (Mutter) < als bei 1 Elternteil (Vater) < als bei KG (Elternteil ohne PTSD, bzw. psychisch Gesunde) - Studie 2: Babys von schwangeren Müttern mit PTSD und ohne PTSD, die den 11.9. miterlebt hatten, wurden auf Cortisol untersucht Babys von PTSD – Eltern zeigen verminderte Cortisolfreisetzung (noch nicht geprüft ob Effekt langfristig ist!) Umso stärker die PTSD – Störung der Mutter war, umso verminderter die Cortisolfreisetzung Möglicherweise erhöhtes Risiko dieser Babys mal nach einem traumatischen Ereignis eine PTSD zu entwickeln. ABER: Keine kausale Prüfung, daher mehr Studien nötig. - 22 Biologischer Ansatz in der klinischen Psychologie In dem Vulnerabilitäts – Stress Modell werden neben genetischen auch noch biologische Faktoren beschrieben, die auf psychische Störungen einwirken können. Nicht alle Personen bekommen eine Störung nach einem stressreichen Ereignis, also muss da noch eine biologische Grundlage oder auch genetische Grundlage sein, die die Entwicklung einer psychischen Störung mit bestimmt. Psychische Störungen werden u.a. beeinflusst von: - Dem autonomen NS - Dem endokrinen System - Neurotransmittersystemen - Funktionellen Netzwerken 1. Aspekt des biologischen Ansatzes: Das autonome NS - - Besteht aus dem sympathischem, dem parasympathischem NS und dem Darmnervensystem Das sympathische und das parasympathische NS wirken parallel auf die Zielorgane ein und funktionieren in einer Synergie (alte Meinung von einem Antognismus ist nicht mehr Up – to – date) o Bsp.: Wenn der sympathische Anteil beim Herz überwiegt kommt es zum Bluthochdruck, überwiegt der parasympathische Anteil sinkt der Blutdruck Relevanz für psychische Störungen: o Bei einer Reihe von Störungen (z.B. GAS) werden Beschwerden vom autonomen NS verursacht und das autonome NS steht in Verbindung mit dem endokrinen System (Hormonen) o z.B. können sexuelle Funktionsstörungen dadurch zustande kommen, dass durch verstärkte Selbstbeobachtung der Mann nicht entspannt ist und daher der parasympathische Anteil beim Erektionsvorgang nicht hoch genug für die Erektion ist. 2. Aspekt des biologischen Ansatzes: Das endokrine System - Hier haben Hormone ihren Ursprungsort - Der Körper verfügt über einige endokrine Drüse - Prominente Vertreter solcher Drüsen sind der Hypothalamus, die Hypophyse und der Hippocampus (dieser kontrolliert zum Beispiel die HPA – Achse) Beispiele für die Beeinflussung psychischer Funktionen beim endokrinen System Cortisol o Hypothalamus und die Hypophyse (HPA – Achse) sind neben dem autonomen NS für die Stressreaktion verantwortlich und schütten Cortisol aus. Die Ausschüttung wird mittels negativer 23 Oxytocin SchilddrüsenHormone Rückkopplung gestoppt, damit das System nicht mit Cortisol „überflutet“ wird o Bei Störungen im Hippocampus kann es aufgrund mangelnder Kontrolle zu Störungen bei der Cortisolfreisetzung kommen o Cortisol spielt beispielsweise bei PTSD eine Rolle, da dort nur eine verminderte Freisetzung erfolgt. o Stresstest: Trierer sozialer Stresstest In der Antizipationsphase erfahren die VP, dass sie ein Rede halten/ Bewerbungsgespräch machen sollen, welches bewertet wird. Rede halten/ Bewerbungsgespräch und zur weiteren Stresssteigerung Kopfrechenaufgaben parallel zum Vortrag/ Gespräch Cortisolmessung mittels Speichel (da Spritze auch Stress bedeutet) Typischerweise geht die Herzrate hoch in der Redesituation und sinkt nach 40 Minuten; die Cortisolrate geht auch hoch und sinkt nach 20 Minuten (negative Rückkopplung) o Oxytocin führt zur Mutter - Kind Bindung in der Stillzeit und ist auch für die Wahrnehmung von sozialen Reizen zuständig o In Studien wurden angstreduzierende Effekt beobachtet. Bei Gabe von Oxytocin sank die Amygdala – Aktivität bei angst machenden Szenen und Gesichtern signifikant im Vergleich zur Kontrollgruppe (Placebo) Momentan laufen Studien ob ein Medikament mit Oxytocin bei soz. Phobien hilfreicher sind als Psychotherapie o Hyperthyreose(Unterfunktion der Schilddrüse) kann zu Depression führen 3. Aspekt des biologischen Ansatzes: Neurotransmitter Systeme Mittels Neurotransmitter kommunizieren Synapsen und somit werden auch psychische Funktionsweisen mit beeinflusst. Die Psychopharmakologie macht sich beispielweise die Transmitter in der Tabelle nutzbar. Psychopharmakologie ist ein Forschungsfeld und zeigte auch die Beteiligung von NT an psychischen Erkrankungen. 24 - Prinzip der Neurotranmission 1. Transmitter wird produziert in der Präsynapse 2. Transmitter wird freigesetzt und dockt an Rezeptoren der Postsynapse an 3. Transmitter wird durch Abbaumechanismen (MAO – B; MAO – A und COMT) wieder in die Präsynapse zurückgeholt („recycelt“) 4. Bei der Postsynapse wird nun die nachgeschaltete Signaltransduktion beeinflusst (2nd – Messanger werden ausgelöst) - Wirkmechanismen der Psychopharmaka: - Formen agonistischer Wirkung: Mangel des NT ausgleichen oder Wirkung verstärken. Agonistische Effekte sind durch folgende Vorgänge erreichbar o Erhöhte Produktion des Transmitter o Förderung seiner Freisetzung oft bei Drogen, weniger bei Psychopharmaka o Hemmung seiner Inaktivierung durch Blockade von Abbauenzymen oder durch Verzögerung der Wiederaufnahme in präsynaptische Vesikel z.B. Serotonin – Wiederaufnahmehemmer (Antidepressiva) 25 o o o - - Direkte Besetzung der postsynaptischen Rezeptoren mittels eines ähnlich wirkenden Stoffes (= Agonist) Acetylcholesterase – Hemmer (Abbauhemmer) sollen Demenz etwas aufhalten Alkohol und Benzodiazepine verstärken GABA (hemmenden NT) Cannaboid – System hat Zusammenhang mit Angstreduktion Erhöhung der Empfindlichkeit des postsynaptischen Rezeptor Fördernde Eingriffe in die nachgeschaltete Signaltransduktion Formen antagonistischer Wirkung: Hemmung der Synthese oder Blockade postsynaptischer Rezeptoren (z.B. bei Neuroleptika Blockierung der D2 und D5 Rezeptoren) Wichtige Gruppen von Psychopharmaka - Wichtige Aspekte bei der Pharmakotherapie: o Psychopharmaka haben immer Nebenwirkungen. Zum Beispiel anticholinerge Effekte bei Antidepressiva oder motorische NW bei Neuroleptika!!! o Antidepressiva bergen alle zu Anfang der Therapie ein erhöhtes Suizidrisiko, da zuerst der Antrieb steigt, aber nicht die Stimmung (= Suizidpläne können planvoll umgesetzt werden) o Alle Psychopharmaka außer Beruhigungs – und Schlafmitteln machen NICHT abhängig (z.B. bei AD wegen langer Wirklatenz, braucht ca. 2 – 4 Wochen um zu wirken) o 5HT = Serotonin, NA = Noradrenalin, DA = Dopamin, ACTH = Acetycholin, Nebenwirkung (NW) o Anticholinerge Wirkung: Blockierung der ACTH – Rezeptoren führt zu Munddtrockenheit, Speichelfluß, Probleme beim Wasserlassen, Verstopfungen, Augeninnendruck (da Augenmuskel choliner gesteuert sind) und Gewichtszunahme sehr negative Wirkungen für Patienten o Spätdyskinesien: Wenn zu lange durch Neuroleptika dopaminerges System unterdrückt wurde. Folge ist Zungenraushängen, unwillkürliche Schluckbewegungen. Diese gehen nicht beim Absetzen weg. Atypische Neuroleptik haben weniger solche Nebenwirkungen. - Wichtige Gruppen von Psychopharmaka Wichtig für Frau Hermann ist nur zu wissen, dass es 5 große Gruppen i nder Psychopharmakologie gibt (siehe Tabelle auf nächster Seite) Gruppe Wirkmechanismus Indikationen Nebenwirkungen/ Bemerkungen 1. wichtige Gruppe: Neuroleptika psychotische Symptomatik↓ Beispielsmedikament Klassische Neuroleptika Blockade von D2 - Rezeptoren Schizophrenie (vor allem Typ I): Manie Haloperidol (Haldol®) Atypische Neuroleptika - Selektive Blockade von D2 – Rezeptoren im mesolimbischen System, - evtl. Blockade von 5HT - Schizophrenie (Typ I und II), Manie Motorische Symptome, häufig Spätdyskenisein (irreversibel) - NW: Motorische Symptome selten, bei manchen Beeinflussung des Olanzepin (Zyprexa®) Oder 26 Rezeptoren - evtl. Stimulation von NMDA - Rezeptoren Prolaktinspiegels - Wirksam auch bei Minussymptomatik - Behandlung aber sehr teuer Risperidon (Risperdal ®) 2. wichtige Gruppe: Antidepressiva (AD) Antrieb↑ und Stimmung↑ Trizyklische AD (TZA) Reuptake – Hemmung von u.a. NA, 5 HAT, DA - Depressionen allgemein, - Prophylaxe für uniplare Depressionen - Schmerzbehandlung (TZA wirken auch auf Schmerzverarbeitung ein!) Anticholinerge NW, Suizidermöglichung, manische Symptomprovokation Doxepin (Aponal®) SSRI Reuptake Hemmung spez. für 5-HT - Depressionen allgemein, - Prophylaxe für uniplare Depressionen - Impulskontrollstörungen (z.B. Zwangsstörung) Citalopram (Cipramil®) MAO – Hemmer (selektiv und reversibel) Hemmung von MAO – A (Enzym zum Abbau von NT) - Depressionen allgemein, - Prophylaxe für uniplare Depressionen - soziale Phobie - Keine anticholinerge NW, generell weniger NW als TZA - Suizidermöglichung - geringeres Switch – Risiko als TZA - Keine anticholinerge NW - Suizidermöglichung - wenig Medikamenteninterkationen - meistens werden zuerst SSRI und dann erst MAO – Hemmer verschrieben - Verträglichkeit oft schlecht - geringe therap. Breite (Intoxikationsgefahr) Bestimmung des Plasmaspiegels wichtig - wirksamer bei bipolaren Störungen (Typ 1) - im Allgemeinen besser vertragen - wirksamer bei atypischen bipolaren Störungen (z.B. Rapid Cycling) Hypnorex ® 3. wichtige Gruppe: Phasenprophylaktika (und Antimanika) Risiko/Zyklusrate für erneute Phasen↓ - Prophylaxe für Lithium Eingriff in die nachgeuni – und bipolare schaltete Signaltransduktion (2nd Messanger) affektive Störungen und Abschwächung dort - Manie Carbamazepin Ähnlich wie bei Lithium. Senkung der Erregungsschwelle im Gehirn - Prophylaxe für uni – und bipolare affektive Störungen - Manie - Epilepsie Jatrosom® (irreversibel) Moclobemid (Aurorix®) Tegretal® 4 wichtige Gruppe: Sedative und Hypnotika Sedierung↑, motorische Agitiertheit↓ - Angststörungen - weniger toxisch Diazepam ® Benzodiazepin Agonist an GABAA – - weniger Nebenrezeptor verstärkt wirkungen Midazolam Wirkung von GABA - aber Suchtge- (Dormicum®) 27 fahr! Nach 1 Woche ausschleichen - Alternativ: niedrig dosierte AD 5 wichtige Gruppe: Nootropika Gedächtnis und Denken↑ - Demenzen Unspezifische Diverse Mechanismen Nootropika - Demenzen bei CholinesteraACTH - Konzentration↑ Alzheimerkranksehemmer durch Hemmung der heit Acetylcholinesterase (Abbaus von ACTH) - Wirksamkeit umstritten - vegetative NW - Alzheimer – Krankheit muss gesichert sein - Kann Fortschreiten höchstens aufhalten, aber nicht heilen Ginkgo - Extrakte Donepezil Rivastigmin Galantamin 4. Aspekt des biologischen Ansatzes: Funktionelle Netzwerke In der modernen Phrenologie versucht man mittels fMRT Areale auszumachen im Gehirn, die bestimmte Funktionen haben. Wahrscheinlicher ist allerdings, dass bei komplexen Funktionen (z.B. Angst, soziale Reize) verschiedenen Regionen miteinander zusammenarbeiten und ein funktionelles Netzwerk bilden. Man versucht nun nicht von einer Störung Betroffene und von einer Störung Betroffene zu untersuchen um grundlegende Mechanismen herauszufinden. Eine wichtige Rolle spielen hier somatischer Marker (Damasio): alle Erfahrungen des Menschen werden im Laufe seines Aufwachsens in einem emotionalen Erfahrungsgedächtnis gespeichert werden. Dieses Erfahrungsgedächtnis teilt sich über ein körperliches Signalsystem mit, das dem Menschen bei der Entscheidungsfindung hilft und Vorhersagen bewertet somatische Marker Bei der Vorstellung verschiedener Handlungsalternativen geben die somatischen Marker also eine, durch bisherige Erfahrungen bestimmte, Rückmeldung, die dem im Entscheidungsprozess befindlichen Menschen helfen, indem sie zunächst alle emotional nicht tragbaren Handlungsmöglichkeiten ausschließen. Somatische Marker können unbewusst als „Alarmglocke“ oder Startsignal dienen. Netzwerk für Entscheidungen (Entscheidungen werden neben Fakten, pro – und Contra, Alternativen natürlich auch von Bias – emotionalen Verzerrungen geprägt) Beispiele für funktionelle Netzwerke Wichtige Paradigma Strukturen Orbitofrontale Cortex Iowa – Gambling Task: Spieler hat zwei Stapel zum aufdecken - einen guten: wenig Gewinn/ wenig Verlust - einen schlechten: viel Gewinn/ viel Verlust langfristig macht man mit dem schlechten Stapel mehr Gewinn In den ersten beiden Phasen weiß der Spieler noch nicht so genau, wo er viel und wenig Verlust macht. In den letzten beiden Phasen sind ihm die Regeln bewusst man schaut nun wie die Pb die Konsequenzen erlenen und zu welchen Stapeln sie vor allem in den letzten beiden Phasen greifen Befunde - Gesunde: höhere EDA bei dem nehmen einer Karte vom schlechten Stapel, eher Orientierung an den sicheren Stapeln - Pb m. Läsionen: Kein unterschiedliche EDA bei guten und schlechten Stapeln, mehr Orientierung an den riskanten Stapeln - Sucht: Defizit beim orbitofrontalen Kortex bei Aktivierung neg. Handlungskonsequenzen. Starke Orientierung an Belohnung EDA stellte sich als ein somatischer Marker nach Damasio heraus. 28 Autismus (Störung der sozialen Kommunikation/ Interaktion. Reize wie Gesichtsausdrücke sind nicht salient für Autisten) Fusiformer Gyrus, parahippocampaler Gyrus Untersucht werden EDA und Verhalten Pb mit Läsionen vergessen Antizipierung, bzw. die Bestrafung vom letzten Mal Aufmerksamkeitsmodulation: Pb bekommen 2 Achsen präsentiert. Auf einer Achse sind Häuer und auf der anderen sind Gesichter. Nun wird instruiert auf welche Achse sie achten sollen und sie sollen sagen, ob die Bilder gleich sind oder nicht. - Gesunde: Aktivität im fusiformen Gyrus ↑ beim, größere Aufmerksamkeitslenkung las bei Autisten beim Untersucht wird die Aktivität im fusiformen Gyrus und die Aufmerksamkeitslenkung - Autisten: kein Zuwachs an Aktivität im fusiformen Gyrus beim Gesicht, geringere Aufmerksamkeitslenkung beim Haus als Gesunde Autisten besitzen keine Einschätzung der Salienz von Gesichtsausdrücken (für sie irrelevant ob jemand böse oder nett schaut) Lernen und Gedächtnis - Besonders implizites Lernen (KK und OK) ist bei der Entwicklung psychischer Störungen beteiligt. Diese beiden Lernformen müssen noch nicht einmal bewusst sein! - Klassisches: implizites Lernen ist hier unter anderem auch möglich. o In einer Studie wurden Pb ein ärgerliches Gesicht gepaart mit einem Stromschlag dargeboten und ein neutrales Gesicht ohne Stromschlag. Dann wurden die Gesichter maskiert dargeboten, ohne Schock. Bei den ärgerlichen Gesichtern gab es eine erhöhte Aktivität in der Amygdala Weist auf eine schnelle Route des Reizes zur Amygdala hin, auf der der Cortex nicht passiert wird (siehe auch LeDoux Modell mit den zwei Routen) Operantes Konditionieren: o Liefert oft diskriminative Stimuli für Verhalten. z.B. ist das Ende vom Essen so ein Stimuli, bei dem sich der Raucher dann eine Zigarette anzündet. Er fühlt sich gut und wird noch öfters am Ende vom Essen rauchen. o Beeinflusst soziale Interaktionen (z.B. gehen wir lieber zu einer Kommilitonin im Hörsaal die nett zu einem ist, als eine die dauernd über einen lästert) o Wechselwirkung ist wichtig und liegt hier fast immer vor. Beispielsweise will die Mutter ein autistisches Kind in den Arm nehmen, worauf es qualvoll schreit. Dann ist die Mutter demnächst auch vorsichtiger und fasst das Kind weniger an. - 29 Persönlichkeit und Temperament Persönlichkeitsfaktoren können sich gegenseitig moderieren (d.h. Störungen können stärker, mittelgradig, leicht oder gar nicht vorkommen durch die Kombination der Faktoren, je nach Mensch). Bei der Persönlichkeit ist eine gängige Auffassung, dass es ein Kontinuum zwischen Gesund und Krank gibt. Persönlichkeitsfaktoren wirken im Sinne eines Vulnerabilitäts – oder protektiven Faktors. - Vulnerabilitätsfaktors: Erhöhen das Risiko einer Erkrankung o Neurotizismus (genereller Faktor): Neurotizismus = stabile Tendenz, negative Emotionen und damit einhergehende Beschwerden und Kognitionen zu erfahren, Erblichkeit ist 40 – 50% Dimensionen sind hier Ängstlichkeit, Reizbarkeit, Depressivität, soziale Befangenheit (bei anderen vorsichtig sein, Angst vor Zurückweisung), Impulsivität und Verletzlichkeit. Neurotizismus IN KOMBINATION MIT einer belastenden Erfahrung kann zu vielen psychischen Störungen führen (daher genereller Faktor) o Extraversion (genereller Faktor): 30 In fMRT Studien wurde gezeigt, dass bei Extravertierten eine hohe Amygdalakorrelation mit glücklichen Gesichtern da ist diese sind besonders salient für Extravertierte Personen. o Schizotypie (spezifischer Faktor): Dimensionen hier sind soziale und physische Anhedonie (keine Belohnungsgefühle bei sozialen und freudigen, physischen Reizen, auch kein Leidensdruck da), Wahrnehmungsabweichungen („mein Körper verfault“) und magisches Denken (Sachen beeinflussen, indem man nur an sie denkt) Je höher Score im Fragebogen, desto höher Risiko eine Schizophrenie zu entwickeln Befunde sprechen für diesen Faktor als spezifischen Faktor o Kohärenzsinn nach Antovsky (spezifischer Faktor, allerdings umstritten): Gefühl des Vertrauens über Vorhersagbarkeit, Verstehbarkeit und Strukturierbarkeit von äußeren Umweltreizen, Ressourcen um eine Anforderung zu bewältigen und dass eine Anforderung sich der Mühe lohnt. Steht aber eher für psychische Gesundheit als für eine Störung, da Personen mit hoher Kohärenz weniger Belastungen haben, weniger psychische Symptome und psychisch gesunder sind o Hardiness (Widerstandsfähigkeit, auch sehr umstritten) - Protektivem Faktoren: o Optimismus (genereller Faktor, umstritten): Optimismus = Stabile und generalisierte Erwartungshaltungen, dass positives Ereignis eintreten wird. Gemessen wird der Optimismus und der Pessimismus mit dem Life – Orientation Test Problem hier sind mangelnde Differenzierung zwischen Konsequenz – und Kompetenzerwartung, sowie keine Berücksichtigung negativer Konsequenzen von zu viel Optimismus Verschiedene Personen können zwar mit ein und demselben Ereignis konfrontiert werden, einige entwickeln aber eine Störung, andere wiederrum nicht. Die Gemeinsamkeiten verschiedener Persönlichkeitskonstrukte bestehen in: - Alle haben Dimensionen (meistens 2), die sich auf Annäherung und Vermeidung beziehen - Zu allen gibt es Fragebögen, die auch miteinander korrelieren - Mit Neurotizismus ist bei allen eine negative Emotionalität gemeint, sehr sensibel zu sein, negatives soziales Verhalten zu zeigen oder Beschwerden zu berichten. Probleme bei den Persönlichkeitskonstrukten - Viele Konstrukte sind zu unscharf - Viele Konstrukte basieren nur auf Beobachtungen (worauf dessen das Konstrukt dann entwickelt wurde), 31 - - - o z.B. das Typ – A Verhaltensmuster (Ungeduld, Feindseligkeit, Ehrgeiz), welches sich letzten Endes doch nicht als Prädiktor für Herz – Kreislauferkrankungen erwiesen hat! Viele Konstrukte korrelieren mit Neurotizismus, da Neurotizismus ein sehr potenter Prädiktor für psychische Störungen ist und da etwas Neues noch zu finden ist sehr schwer Bei einigen protektiven Konstrukten wurden keine negativen Konsequenzen mit bedacht (z.B. bei Optismuskonstrukt wird nicht gesagt was ist, wenn der Optimismus unrealistisch ist, z.B. wenn Raucher sagt: „Ich kriege niemals Lungenkrebs.“) Vor allem bei protektiven Faktoren gibt es Überlappungen (z.B. mit negativen Korrelationen in Bezug auf Neurotizismus) Bei der morbiden und postmorbiden Persönlichkeit (unterscheidet sich von prämorbider und postmorbider) weiß man nicht ob die momentan Ausprägungen auf den Persönlichkeitsskalen ein State sind (also nur wegen der Störung da) oder ein Trait (schon immer da gewesen). Genauso verhält es sich gut geeignet sind da Analogstudien, bei denen bei Personen mit hohen Ausprägungen bei den Risikofaktoren, die aber noch keine Störung entwickelt haben, Tests gemacht werden. Soziale Umwelt (Sozialpsychologische Faktoren) Der Mensch existiert nicht in einem Vakuum, sondern muss sich immer mit seiner sozialen Umwelt auseinandersetzen und wird von dieser beeinflusst. Beispiele für Einflüsse der sozialen Umwelt: - Selbstaufmerksamkeit: z.B. ist bei Alkoholikern mit hoher Selbstaufmerksamkeit bei negativen Ereignissen die Rückfallgefahr gut doppelt so groß wie bei geringer Selbstaufmerksamkeit - Medien: z.B. wird das Selbstkonzept Essgestörter durch dünne Models in den Medien beeinflusst. In einer Studie wurden VP unter dem Deckmantel einer 32 - Coverstorys Bilder von dünnen Personen gezeigt, woraufhin sie mit ihrem Körper unzufriedener waren, der Affekt und Selbstwert negativer wurden. Stigma: o Ein Stigma bezeichnet die Etikettierung von Unterschieden, o oft verbunden mit negativen Stereotypen: Bei schwerer, psychischer Krankheit: Der ist irre! Der ist gewalltätig! Bei leichter psychischer Krankheit: Der ist ein Simulant! Der ist nicht wirklich krank! Der muss sich nur zusammenreißen! o Folgen sind psychosoziale Beeinträchtigungen durch: Scham und Schuldgefühle der Angehörigen und Patienten, Verweigerung sozialer Unterstützung Zurückweisungen und Diskriminierung durch soziales Umfeld Sozialer Rückzug, Zustimmung zu Stereotypen Verlust des Jobs, der Freunde Bei Schizophrenie: signifikanter Anstieg der Depression/ Angst und psychotischenSymptome, signifikant wenige finanzielle/ berufliche Zufriedenheit (hierbei aber auch bei Erwartungen, dass psychisch Kranke stigmatisiert werden) Eventuell auch Zusammenhang mit Stigma ist Express Emotionality, der stärkste Prognosefaktor für Rückfälle (Überfürsorge in Kombination mit Feindseligkeit: Kranke werden immer gefragt wo sie waren und im selben Zug ob sie immer noch so krank sind und welche Fehler sie gemacht haben, etc.) o Entwicklung des Stigmas von 1990 - 2001 Laien attribuieren Krankheit verstärkt auf Gehirnstörung und Vererblichkeit als mangelnde Willenskraft Aber stärkere Ablehnung einen psychisch Kranken als Nachbar, Mitarbeiter, Babysitter, Schwager/ Schwägerin, Mitglied des selben sozialen Kreises oder als Person, die man für einen Job weiterempfiehlt. o Kampagne: „Fight Stigma and discrimination because of schizophrenia“ (2001): Einschätzungen auf den Stigma – Skalen nahmen ab, ebenso die Aufmerksamkeit auf die Störung. Allerdings nur im Bereich von max. -0.28 Entwicklungspsychologische Aspekte: o Neben der Disposition spielen sie eine Rolle bei der Ausbildung von Risikoverhalten und Vulnerabilitäten. o Die Adaption oder Erkrankung bei einem Kind, welches auch Entwicklungsaufgaben ausgesetzt ist, wird beeinflusst von folgenden Faktoren (Vulnerabilitäts – Stress Modell): o Protektive Faktoren (schützen davor, dass es zur Ausbildung einer Störung kommt, z.B. adäquate Zuwendung der Mutter zum Kind) 33 o distale Risikofaktoren (z.B. sozioökonomische Kontextfaktoren, geballtes Auftreten erhöht Wahrscheinlichkeit für Entwicklungsdefizite) o proximale Risikofaktoren (sozialer Kontext, Familie) o Vulnerabilitäten (biologisch, z.B. Serotonintransporterpoylmorphismus, und psychologisch, z.B. Ängstlichkeit kritische Lebensereignisse (s. unten) und Entwicklungsaufgaben spielen hier ebenfalls mit hinein und müssen mit den oben gegeben Faktoren erfüllt werden: Dies funktioniert entweder (Adaption, keine Störung) oder nicht (pathologische Entwicklung) Es bilden sich Resilizen (Widerstandsfähigkeit, d.h. internale und externale Ressourcen erfolgreich nutzen zu können um Entwicklungsaufgaben zu bewältigen) heraus, die zusammen mit protektiven Faktoren den Vulnerabilitäten und Risikofaktoren gegenüber stehen Viele Bedingungen und Entwicklungswege können zum gleichen Erscheinungsbild führen (=Äquifinalität, z.B. Über – oder Unterstimulation zur narzistischen Persönlichkeitsstörung führen) Ein Entwicklungsweg, bzw. Bedingungskombination kann zu unterschiedlichen Krankheitsbildern führen (=Multifinalität, z.B. Unterstimulation kann zu verschiedenen Persönlichkeitsstörungen führen.) o Jeder im Leben hat wichtige Entwicklungsaufgaben zu bewältigen Das Entwicklungsergebnis ist abhängig von Merkmalen der Person, des Entwicklungsprozesses und des Kontextes (Wirkfaktoren der Umgebung) o Werden die Entwicklungsaufgaben nicht adäquat bewältigt, können sich Vulnerabilitäten entwickeln (z.B. eine übervorsichtige Persönlichkeit ist ein Risikofaktor für eine Depression oder ein signifikanter Teil der Kinder depressiver Eltern im Unterschied zu Gesunden schaffen es nicht gut sozialen Umgang zu erlernen und haben eine höhere Wahrscheinlichkeit depressiv zu werden) o Kritische Lebensereignisse: auch ein Erklärungsmodell für Depression und bipolare Störungen (viele krit. Lebensereignisse = Wahrscheinlichkeit für affektive Störung steigt). Sie treten zwangsläufig beim Kind und beim Erwachsenen auf, da sie Teil des Lebensprozesses sind (z.B. kann man in Deutschland der Einschulung nicht entgehen, ebenso wie den Tod des Opas/Oma) Kritisches Ereignis für Erwachsene Tod des Ehepartners Scheidung Trennung vom Ehepartner Haftstrafe Eheschließung Total 100 73 65 63 50 Verlust des Arbeitsplatzes Pensionierung 47 45 Kritisches Ereignis für Kinder Total Tod des Elternteils Trennung von den Eltern Scheidung der Eltern Auftreten einer erkennbaren Missbildung ernsthafte Krankheit des Kindes mit Krankenhausaufenthalt Schuljahr wiederholen müssen Veränderungen der Beliebtheit des 95 86 81 78 74 61 61 34 Kindes bei Freunden Einschulung Geburt eines Geschwisters Tod eines Großelternteils Neuer Arbeitsplatz des Vaters mit längerer Abwesenheit von zu Hause Wohnungswechsel 20 Schulwechsel Urlaub 13 Mutter nimmt Ganztagsarbeit an Weihnachtszeit 13 hervorragende persönliche Leistung Kleine Gesetzesübertretung 11 Umzug kursiv – fett gemarkert sind Ereignisse im Leben, die sich kaum umgehen lassen Schwangerschaft Schulen über 10.000 Kind verlässt Elternhaus Einschulung oder Schulabgang 31 31 29 26 59 50 50 45 45 43 39 32 Kapitel 4: Untersuchung psychischer Störungen Fragen Einleitung 1. Wie kann m an psychische Störungen untersuchen? Nenne generell die Arten, die es gibt! Klinisch – psychologische Diagnostik 2. Welche Verfahren gibt es hier? Klinisch – Psychologische Forschungsmethoden 35 3. Welche Forschungsmethoden gibt es hier? Nenne Beispiele und bewerte die Ansätze! Sie sollten in der Lage sein die verschiedenen Forschungsmethoden der Klinischen Psychologie zu beschreiben und vergleichend zu bewerten Zusammenfassung des 4. Kapitels: Untersuchung psychischer Störungen Klinisch – psychologische Diagnostik klinisch – psychologischer Diagnostik beinhaltet - Klinische Interviews: frei, standardisiert, strukturiert - Psychologische Tests: Voraussetzungen sollten sein Standardisierung, Testfairness, Beachtung rechtlicher Aspekte, Zielgerichtetheit - Verhaltensanalyse: Beschreibung, Erklärung, Verstehen und Vorhersage von Verhalten. Mittels SORCK – Analyse oder erweiterter verhaltensanalytischer Ansätze, die auch überdauernde Lebensziehe, nonverbales Verhalten, Patient – Therapeut Interaktion, Motivation des Symptomatik Klinisch Psychologische Forschungsmethoden Epidemiologische Ansätze genetische Epidemiologie Querschnittsdesign Momentaufnahme einer einmaligen Untersuchung in der definierten Population zu einem bestimmten Zeitpunkt Längsschnittsdesign wiederholte Untersuchung einer Ausgangsstichprobe über die Zeit Kohortenstudie Querschnitt oder Längsschnitt von Personen mit bestimmtem Merkmal oder Risikofaktor (und zwar vor Eintreten des interessierenden Krankheitsmerkmals) Fallkontrollstudie Vergleich von „Fällen“ (z.B. Patienten mit bestimmter Störung) und Kontrollpersonen hinsichtlich des Vorliegens eines möglichen Risikofaktors (i.d.R. retrospektiv) 36 Beschreibung Beispiele - Vorteile - Nachteile - Beschreibung Beispiel Vorteil Nachteil Beschreibung Beispiel Vorteile Nachteile Fallstudien Einzelfalldokumentation Fall der Anna O. (Sigmund Freud): Untersuchung u.a. der Ursachen der Hysterie. Wolfsmann (Freud): Ängste durch Traum mit Wölfen. Fall David Reimer (Money): Ursache der Geschlechtsrolle. hypothesengenerierend, Anregung für Therapie, auch bei seltenen Störungen möglich Interne und externe Validität gering, keine Aussage über allgemeingültige Kausalitäten Korrelationsstudie Untersuchung des Zusammenhangs zwischen Ereignissen/ Faktoren und Merkmalen/ Störungen Studie über Neurotizismustärke und Gefahr Depression zu erwerben: - Methode: Untersuchung des Zusammenhangs zwischen Neurotizismusstärke, Stressereignis, Depression und Geschlecht - Ergebnis: Interaktion von Neurotizismus und stressigen Lebensereignissen Depressionsgefahr erhöht sich Hinweis für mögliche Kausalzusammenhänge Keine Aussagen über Kausaliität Experimentelle Studien Experimentelle Psychopathologie - systematische Manipulation einer UV Variablen um Auswirkungen auf AV zu überprüfen im Vergleich mit einer Kontrollgruppe - Randomisierung & Parallelisierung der Pb Kontrolle d. Störfaktoren - Varianten: Quasiexperimentelles, Analogexperiment, Einzelfallexperiment Gruppenexperiment über Artikulation von Emotionen (Pennebaker, 1988): - Methode: UV: Schreiben über traumatische Ereignisse Trauma/ Kontrollgruppe, AV: Besuche im Gesundheitszentrum - Ergebnis: Vor den Schreiben hatten Trauma – Pb mehr Besuche im Gesundheitszentrum als die KG, während der Studie weniger kathartischer Effekt nach Pennebaker hilfreich Einzelfallexperiment: selbstschädigendes Verhalten und Behandlung - Methode: ABAB Versuchsplan bei einem Pb mit SSV: - Ergebnis: Behandlung senkte signifikant SSV Naturexperiment:: Akuter Stress und Herzinfarkt - Methode: Vergleich der Tode durch Herzinfarkt an einem Tag mit einem starken Erdbeben und an tagen ohne Erdbeben. - Ergebnis: An dem Tag mit dem Erdbeben gab es signifikant mehr Herzinfarkt als an den Tagen ohne Erdbeben. Kontrolle von Störvariablen und Überprüfung kausaler Zusammenhänge Aussagen über Gruppen nur möglich und nicht über Einzelpersonen. (Ausnahme: Einzelfallexperiment) Einleitung Arten psychische Störungen zu untersuchen - klinisch – psychologische Diagnostik: Interviews, psychologische Tests, Verhaltensanalyse klinisch - psychologische Forschungsmethoden Klinisch psychologische Diagnostik 37 klinisch – psychologischer Diagnostik beinhaltet Klinische Interviews: frei, standardisiert, strukturiert Psychologische Tests: Voraussetzungen sollten sein o Standardisierung in Durchführung & Auswertung unabhängig vom Auswerter das gleiche Ergebnis bringen, Ausnahme ist z.B. der HAWIK bei dem Testverlauf an die Leistung des Pb angepasst wird o Testfairness beinhalten Vorsicht: es gibt versch. Vorstellungen von Testfairness z.B. einem unbeschultem Probanden keinen verbalen IQ – Test vorlegen und dann fälschlicherweise behaupten, dass er einen veminderten IQ hat o rechtlich in Ordnung sein Einhaltung des Datenschutzes durch Anonymisierung bei Studien, Einhaltung der Schweigepflicht und keine Stellung erlaubter Fragen, Abbruch durch den Probanden muss jederzeit möglich sein o zielgerichtet sein d.h. nicht bei einem Pb alle möglichen Tests machen, sondern nur die Tests, die potentiell auch die für die Fragestellung relevante Informationen bringen können z.B. ist es nicht sehr sinnvoll einem klar als Depressiv diagnostizierten Patienten, der nicht schizophren ist und es nie war, einen Fragebogen zur Schizophrenie vorzulegen, wenn es z.B. um Therapieplanung geht. Verhaltensanalyse: o Verhaltensanalyse versucht Verhalten zu verstehen, erklären, beschrieben und vorauszusagen. Grundlage, v.a. für frühe Verfahren, ist der radikale Behavioralismus von Skinner. o z.B. mit klass. SORCK – Gleichung (Stimulus, Organismus, Reaktion, Konsequenz, Kontingenz) Nachteil ist u.a. Überbetonung der Verhaltensebene, Vorteil ist u.a. Zwang zur systematischen Informationssuche o Später entwickelte Erweiterungen der SORCK – Verhaltensanalyse beinhalten auch überdauernde Lebensziehe, nonverbales Verhalten, Patient – Therapeut Interaktion, Motivation des Symptomatik Klinisch – psychologische Forschungsmethoden Überblick - Epidemiologische Ansätze: Querschnittsdesign, Längsschnittsstudie, Kohortenstudie, Fallkontrollstudie genetische Epidemiologie Fallstudie: Dokumentation eines Einzelfalls Korrelationsmethode: Untersuchung des Zusammenhangs zwischen Ereignis/ Faktor und Merkmal/ Störung aber keine Aussage über Korrelation 38 - Experimentelle Studien: Systematische Manipulation der unabhängigen Variablen (UV) um Auswirkungen auf abhängige Variable (AV) zu erforschen. experimentelle Psychopathologie Epidemiologische Ansätze Querschnittsdesign Momentaufnahme einer einmaligen Untersuchung in der definierten Population zu einem bestimmten Zeitpunkt Längsschnittsdesign wiederholte Untersuchung einer Ausgangsstichprobe über die Zeit Kohortenstudie Querschnitt oder Längsschnitt von Personen mit bestimmtem Merkmal oder Risikofaktor (und zwar vor Eintreten des interessierenden Krankheitsmerkmals) Vergleich von „Fällen“ (z.B. Patienten mit bestimmter Störung) und Kontrollpersonen hinsichtlich des Vorliegens eines möglichen Risikofaktors (i.d.R. retrospektiv) Querschnittsdesign, Längsschnittsstudie, Kohortenstudie, Fallkontrollstudie genetische Epidemiologie Fallkontrollstudie Beschreibung Fallstudien Sammlung ausführlicher historischer und biographischer Informationen über eine einzelne Person Einzelfalldokumentation Beispiele - - - Fall der Anna O. (Sigmund Freud): Fall der an Hysterie erkrankten Frauenrechtlerin Bertha Pappenheim. Anfangs Theorie dass die Hysterie, die mittels Reden (freier Assoziation) behandelt wurde, auf realen Missbrauchserfahrungen beruhte. Revision, dass es sich nur um Phantasien hatte (gemunkelt wird, das Grund war, dass Vergewaltiger berühmter Wissenschaftler und Bekannter von Freud war). Wolfsmann (Freud): War für Freud der Schlüssel zur Analyse. Sergius K.. P. hatte Traum, indem er vor seinem Fenster Wölfe sitzen sah. Dadurch bekam er Angst gefressen zu werden. Die Angst wurde durch Lateinlehrer namens Herr Wolf verstärkt. der Fall David Reimer (Money): Kanadischer Junge, der nach dem Verlust seines Penis als Mädchen aufgezogen wurde. Money folgerte, dass Geschlechtsidentität primär durch Lernen erworben wird. Allerdings lebte er ab dem Alter von 14 Jahre als Mann weiter und begann Selbst als er 38 war. Vorteile - Hypothesengenerierend, Anregung für Therapie auch bei seltenen Störungen möglich, Nachteile - Interne und externe Validität gering aufgrund der niedrigen Pb – Zahl, keiner Standardisierung, unterschiedlicher Aussagen je nach Rate keine Aussage über allgemeingültige Kausalitäten - Korrelationsstudie Beschreibung Beispiel Untersuchung des Zusammenhangs zwischen Ereignissen/ Faktoren und Merkmalen/ Störungen Studie über Neurotizismustärke und Gefahr Depression zu erwerben: - Methode: Einteilung der Pb in 5 Neurotizismusgruppen (sehr stark, stark, mittelmäßig, niedrig, sehr niedrig) und Stressereignis (keine, wenige, etc.) und Aufteilung der Analysen nach Frauen und Männer. Gemessen wurde nach 2 Monaten ob Depression auftrat. - Ergebnis: selbe Ergebnisse bei Männer und Frauen o Interaktion von Neurotizismus und stressiven Lebensereignis- 39 sen je höher das stressige Lebensereignis und je höher der Neurotizismus war, umso größer war Gefahr an Depression zu erkranken. Vorteil Nachteil Beschreibung Beispiel Hinweis für mögliche Kausalzusammenhänge (Anm.: Diagnosen sind klassifikatorische Variablen) Keine Aussagen über Kausaliität (z.B. Wenn Korrelation zwischen Colakonsum und Schwangerschaft besteht, dann bedeutet das keinen kausalen Zusammenhang! Der kausale Zusammenhang könnte eher durch das Alter erklärt werden, da jüngere Leute tendenziell mehr Cola trinken und jüngere Leute öfters schwanger sind) Experimentelle Studien systematische Manipulation einer unabhängigen Variablen um Auswirkungen auf abhängige Variablen zu überprüfen im Vergleich mit einer Kontrollgruppe - Randomisierung und Parallelisierung der Probanden führt zur Kontrolle der Störfaktoren - Berücksichtigung einer klassifikatorisch unabhängigen Variable (d.h. Diagnosestatus) möglich - Varanten: o Quasiexperimentelles Design (wie richtiges Experiment, allerdings ohne Randomisierung oder Parallelisierung der Pb’s, nur Zusammenhänge lassen sich finden, aber keine Kausalzusammenhänge aufgrund mangelnder Kontrolle der Störfaktoren, bei ) o Analogexperiment (statt von Schizophrenie Betroffene High – Risk Pb nehmen) o Einzelfallexperiment (geringe externe Validität Experimentelle Psychopathologie Gruppenexperiment über Artikulation von Emotionen krankheitsbedingte Besuche im Gesundheitszentrum und traumatischer Ereignisse (Pennebaker, 1988): - Methode: VP sollten über traumatische und unangenehme Ereignisse schreiben, und zwar an jedem der vier Schreibtage. Sie sollen ihre Gefühle & Gedanken erläutern. UV: Trauma/ Kontrollgruppe, AV: Besuche im Gesundheitszentrum - Ergebnis: Vor den Schreiben hatten Trauma – Pb mehr Besuche im Gesundheitszentrum als die KG, während der Studie weniger - Fazit von Pennebaker: Kathartischer Effekt durch das Schreiben - 40 führte dazu, dass bei den Trauma – Pb Immunologie besser wurde und weniger Besuche im Gesundheitszentrum nötig wurden. Einzelfallexperiment: selbstschädigendes Verhalten und Behandlung - Methode: ABAB Versuchsplan (A = Keine Behandlung, B = Behandlung) bei einem Pb mit SSV: - Ergebnis: Behandlung senkte signifikant SSV, wurde sie unterbrochen stieg SSV wieder.. Naturexperiment:: Akuter Stress und Herzinfarkt - Methode: Vergleich der Tode durch Herzinfarkt an einem Tag mit einem starken Erdbeben und an tagen ohne Erdbeben. - Ergebnis: An dem Tag mit dem Erdbeben gab es signifikant mehr Herzinfarkt als an den Tagen ohne Erdbeben. Vorteile Nachteile Kontrolle von Störvariablen und Überpfüung kausaler Zusammenhänge Aussagen über Gruppen nur möglich und nicht über Einzelpersonen. (Ausnahme: Einzelfallexperiment) Kapitel 5: Fragen Einleitung 4. D 5. D 41 6. D 7. D 8. D 9. D 10. D 11. D 12. D 13. D 14. D 15. D 16. D 17. D 18. D Zusammenfassung des 4. Kapitels: Kapitel 4: Fragen Einleitung 19. D 20. D 21. D 22. D 23. D 24. D 25. D 26. D 27. D 28. D 42 29. D 30. D 31. D 32. D 33. D Zusammenfassung des 4. Kapitels: Kapitel 4: Fragen Einleitung 34. D 35. D 36. D 37. D 38. D 39. D 40. D 41. D 42. D 43. D 44. D 45. D 46. D 47. D 48. D Zusammenfassung des 4. Kapitels: 43 Kapitel 4: Fragen Einleitung 49. D 50. D 51. D 52. D 53. D 54. D 55. D 56. D 57. D 58. D 59. D 60. D 61. D 62. D 63. D Zusammenfassung des 4. Kapitels: 44 45