Referat: Risikoverhalten (Teil 1)
Werbung

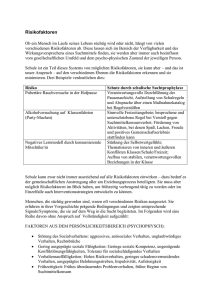
Referat: Risikoverhalten (Teil 1) Definition des Risikobegriffs Den Begriff Risiko verstehen Laien und Experten unterschiedlich. Laien verbinden mit dem Risiko eher „Katastrophenpotential, Unkontrollierbarkeit und Bedrohung zukünftiger Generationen“ (Leppin 1994, Bedingungen des Gesundheitsverhaltens, S. 47). Leppin beschreibt das Risiko als: „Produkt der Eintretenswahrscheinlichkeit eines Ereignisses und dessen Schweregrad.“... Es ist also die „Wahrscheinlichkeit oder die Gefahr eines Verlustes“ (Leppin 1994, S. 37). Risikofaktoren Mit Risikofaktoren sind Vorläufer und Prädiktoren1 (Bereitschaft, Empfänglichkeit, Wahrscheinlichkeit) gemeint - also Variablen, die eine Krankheit auslösen. Wenn die Risikofaktoren auf uns einwirken, ist es wahrscheinlich, dass wir krank werden und/oder frühzeitig sterben. Häufen sich die Risikofaktoren an, so ist es umso wahrscheinlicher zu erkranken. Risikomodell aus den 60er Jahren Es gibt ein Risikomodell seit den 60er Jahren, zunächst in den USA, dann auch in Skandinavien und der BRD. Dieses macht Aussagen über die Wahrscheinlichkeitsbeziehungen in verschiedenen Bevölkerungen. Bei den epidemischen Krankheiten nimmt man ein multifaktorielles Krankheitsgeschehen an. Es wird unterschieden zwischen Risikofaktoren, die hauptsächlich das Verhalten, die Lebensweise und die Persönlichkeit betreffen und Risikofaktoren, die sozialstrukturell bzw. ökologisch bedingt sind. Außerdem bestehen unabänderliche Risikofaktoren. Hierzu zählen das Alter, das Geschlecht und genetische Dispositionen. 1 Prädiktor: aus der Statistik – zur Vorhersage eines Merkmals herangezogene Variable 1 Beispiel: Epidemiologisch nachgewiesene Risikofaktoren für die KHK und/oder bösartige Neubildungen (BZgA, Leitbegriffe der Gesundheitsförderung, S. 196 Abb.80 Personale Risikofaktoren der Lebensweise Strukturelle Risikofaktoren der Lebenslage und des Organismus (vorwiegend (vorwiegend nicht verhaltensgebunden) verhaltensgebunden bzw. persönlichkeitsbezogen) Tabakkonsum (Zigarettenrauchen) und berufliche bzw. ökologische Expositionen Passivrauchen gegenüber Bluthochdruck (Hypertonie) ionisierende/radioaktive Erhöhter Asbest, Teer, Pestizide, Lösungsmittel) Blutfettspiegel (Hypercholesterinämie) Fehlernährung Übergewicht, Adipositas, (z.B. Strahlung, chronische starke Lärmbelastungen in der Arbeitswelt oder im Wohnbereich (hyperkalorische Ernährung, hoher Fettkonsum) Schadstoffen Schichtarbeit ungünstige Verteilung von Fettgewebe Bewegungsmangel und körperliche Interaktivität (vorwiegende Lebensweise) Chronische Stressbelastung und Stressüberlastung „Typ-A-Verhaltensmuster“ (Kontrollambitionen, übersteigendes Daueranspannung, Leistungsstreben und Ehrgeiz, Gehetztheit und Irritierbarkeit, latente Feindseligkeit) Einnahme von Antikonzeptiva (nur für Frauen) Diabetes melitus „metabolisches Syndrom“ (hohe Insulinwerte bzw. erhöhte Insulinresistenz in Kombination mit einer verringerten Fibrinolyse, erhöhten Blutzuckerwerten und erhöhten atherogenen Blutfettwerten) 2 Wenn die vielen verschiedenen Risikokonstellationen und –dispositionen mit persönlichen Faktoren wie Rauchen, Übergewicht o. a. zusammenfallen, ist die Wahrscheinlichkeit zu erkranken um ein Vielfaches höher. Das Risikofaktorenkonzept (entwickelt von Scheithauer, Niebank und Petermann) Folgend stelle ich euch das Risikofaktorenkonzept am Beispiel von biologischen und psychosozialen Faktoren vor. Sie sind vor allem in den ersten drei Lebensjahren bedeutsam. In dem Konzept wird deutlich, wie unterschiedliche Bedingungen zusammenwirken, welche Bedingungen zu fehlangepasster Entwicklung führen können und dass sich ein Kind trotz einer Risikobelastung normal entwickeln kann. Risiken in der frühkindlichen Entwicklung Biologische Faktoren: prä-, peri- und postnatale Faktoren (Frühgeburt, Geburtskomplikationen, Erkrankungen des Säuglings, niedriges Geburtsgewicht etc.) negatives mütterliches Ernährungsverhalten sowie Substanzkonsum schwieriges Temperament des Kindes (z.B. sehr unruhig und impulsiv) Faktoren innerhalb der Eltern-Kind-Interaktion: Bindungsverhalten (unsicher-vermeidende, unsicher-ambivalente und desorganisierte Bindungserfahrungen) negatives Pflegeverhalten der Mutter psychische Störungen der Eltern Familiäre und soziale Faktoren: Konflikte der Eltern Erziehungsverhalten der Eltern (Uneinigkeit, inkonsequentes oder vorwiegend strafendes Erziehungsverhalten) Gewalt und Misshandlung innerhalb der Familie sehr junge Eltern (z.B. Elternschaft vor dem 15. Lebensjahr) niedriger sozioökonomischer Status Bei den risikoerhöhenden Bedingungen lassen sich kindbezogene Vulnerabilitätsfaktoren (Verwundbarkeits-, Verletzbarkeitsfaktoren) und umweltbezogene Risikofaktoren 3 differenzieren. Kindbezogene Bedingungen umfassen z.B. genetische Dispositionen, chronische Krankheiten, niedrige Intelligenz oder hohe Ablenkbarkeit. Bei den kindbezogenen Vulnerabilitätsfaktoren wird zwischen primären und sekundären Faktoren unterschieden. Primäre Vulnerabilitätsfaktoren sind Faktoren, die das Kind bereits von Geburt an hat. Sekundäre Vulnerabilitätsfaktoren erlangt das Kind, indem es sich mit seiner Umwelt auseinandersetzt. Schema risikoerhöhender und risikomildernder Faktoren in der kindlichen Entwicklung (nach Scheithauer und Petermann, 1999) Risikoerhöhende Bedingungen Kinderbezogen (primäre Vulnerabilität) Phasen erhöhter Vulnerabilität Umgebungsbezogen (Risikofaktoren) Sekundäre Vulnerabilität Belastungen Risikomildernde Bedingungen Kindbezogen Umgebungsbezogen (Schutzfaktor) Resilienz Entwicklungsförderliche Bedingungen Kompetenz Ressourcen Bilanz: Belastungen vs. Ressourcen Gesamt-Belastbarkeit des Kindes und seiner Familie Anstrengungen zur Belastungsbewältigung Entwicklungsprognose des Kindes: Anpassung vs. Fehlanpassung Formen der Risikobedingungen Es gibt Risikobedingungen, die sich nur zu bestimmten Zeitpunkten auswirken. Hierzu zählen Lebensereignisse (diskrete Faktoren). Kontinuierliche Faktoren hingegen wirken über die gesamte Entwicklung, so wie der soziookönomische Status der Familie und die Qualität der Eltern-Kind-Beziehung. Weiter können distale und proximale Faktoren unterschieden werden. Mit distalen Faktoren sind beispielsweise der niedrige sozioökonomische Status der Familie gemeint. 4 Distale Faktoren wirken sich indirekt z.B. über die Eltern-Kind-Beziehung aus. Zu proximalen Faktoren gehören ein bestrafender Erziehungsstil und Streitigkeiten der Eltern. Beispiel für den distalen und proximalen Faktor: Distaler Faktor Proximaler Faktor Wohngegend stellt eine Hoch-Risiko- durch das familiäre Umfeld kann das Kind Umgebung dar dennoch geschützt sein Strukturelle Faktoren oder auch fixe Marker genannt, sind nicht manipulierbar, z.B.: Geschlecht Ausbildung der Eltern Deswegen sind eher variable Faktoren für Präventionsmaßnahmen von Bedeutung, für die die proximalen Faktoren wichtig sind. Manipulierbare Risikobedingungen, die durch Interventionen zu einer Veränderung des Risikos führen, nennt man kausale Risikobedingungen. 5 Wahrgenommene Risiken 1991 wurde dazu eine repräsentative Umfrage vom Allensbach-Institut in Deutschland durchgeführt. Bevor ich die Ergebnisse vorstelle möchte ich aber euch (Plenum) fragen, was ihr als erhebliches Risiko anseht.... Es entstand folgende Rangfolge von den wahrgenommenen Risiken: Von Menschen in den Bundesländern alten In den neuen Wahrgenommene Risiken von wichtigste Bundesländern wahrgenommene Risiken: befragten Wissenschaftlern: wichtigste wahrgenommene Risiken: Asbest (81%) Ähnlich wie in Rauchen (81%) Giftmüll (81%) den Bewegungsmangel (71%) starke Medikamente (76%) Bundesländern. Autoabgase (74%) Verunreinigung alten Spirituosenkonsum (58%) fettes Essen (42%) des viel Essen (42%) Trinkwassers (74%) Atomkraftwerke (29%) Sex ohne Kondom (71%) Trinkwasserverunreinigung Atomkraftwerke/Kernenergie (29%) (66%) Giftmüll und Asbest (26%) Zigarettenrauchen (62%) Risikoeinschätzung und Optimismus Wenn wir einen Raucher fragen, wie er sein Risiko einschätzt, z.B. an Lungenkrebs zu erkranken, stellt sich heraus, dass er es gering einschätzt. Außerdem ist der Raucher überzeugt davon, dass er vor dem Ausbruch der Krankheit rechtzeitig das Rauchen aufgeben kann. Und falls er doch krank werden sollte, sieht er seine Chancen zur Heilung positiv. Wie man sich in Hinsicht auf Risikofaktoren verhält, ist also von der Risikoeinschätzung und von der Überzeugung der Beeinflussung abhängig. Hierzu zählen z.B.: subjektive Verstellungen über die Krankheit, inwieweit sie verbreitet und wie schwerwiegend sie ist, wie wahrscheinlich sie eintritt und wie sie mit Risikofaktoren zusammenhängt, 6 wie die Krankheit verläuft und wie die Heilungschancen eingeschätzt werden. Andererseits gehören dazu: 1. zu wissen, wie gesundheitliche Schäden aktiv vermieden werden können und 2. fähig zu sein, krankheitserregende Prozesse zu unterlassen oder zu korrigieren. Verzerrte Risikoeinschätzungen Je nachdem wie wir ein Risiko und die persönliche Verwundbarkeit erleben, sind wir zu präventivem Handeln motiviert. Im Health-Belief-Modell aus den 50er Jahren wurde die wahrgenommene Vulnerabilität als ursächlicher Faktor für Gesundheitsverhalten gesehen. Die Voraussetzung für gesundheitsförderliches oder auch nicht gesundheitsschädliches Verhalten ist, dass wir uns für krankheitsanfällig/krankheitsempfänglich ansehen. Außerdem müssen wir die Krankheit für folgenschwer halten. Nach dem Health-Belief-Modell handeln die Menschen erst dann gesundheitlich, wenn sie ernsthaft krank sind und die Überzeugung haben, dass Gegenmaßnahmen wirken. Erst wenn wir überzeugt davon sind, dass wir z.B. als Raucher anfällig für Herz-Kreislauf-Erkrankungen und Lungenkrebs sind und wir dies mit erheblichen Konsequenzen verbinden (wie Tod oder eingeschränkte Lebensführung) handeln wir gesundheitsförderlich/krankheitsverhindernd. Wie in der Überschrift anklingt, liegen bei den Menschen verzerrte Risikoeinschätzungen vor. Dies ist bezogen auf den Schweregrad und die Eintrittswahrscheinlichkeit. Viele Menschen meinen z.B., dass durch Unfälle genauso viele Menschen sterben wie durch Krankheiten. Realistisch gesehen besteht das Verhältnis 1 Unfallopfer zu 16 Krankheitsopfern. Außerdem können Menschen nur schwer überschauen, wie sich relativ geringe Risikofaktoren auf Dauer anhäufen. Dazu kommt, dass, wenn etwas Riskantes zur Routine wird, das Gefahrenpotential als geringer beurteilt wird als gelegentlich auftretende riskante Situationen. Somit besteht die Gefahr, dass anhäufende Risiken auf die leichte Schulter genommen werden. Weiter bestehen bei vielen Menschen kognitive Verzerrungen – dem sog. „optimistischen Fehlschluss“ oder auch „unrealistischen Optimismus“. Das heißt z.B., dass ein Raucher sich selbst nicht für so verwundbar hält wie die anderen Raucher. Ein starker Raucher will z.B. nicht einsehen, dass sein persönliches Risiko an Krebs zu erkranken höher ist als beim Durchschnittsraucher. Sutton (1995) befragte 564 Raucher folgendermaßen: „Was meinen Sie, wie hoch sind ihre eigenen Chancen, irgendwann einmal in Ihrem Leben an Lungenkrebs zu erkranken?“... „Was 7 meinen Sie, wie hoch sind die Chancen, dass ein durchschnittlicher Raucher irgendwann einmal in seinem Leben erkrankt?“ (Schwarzer, S. 45) Bei den Antworten kam heraus, dass das eigene Risiko an Lungenkrebs zu erkranken für geringer eingeschätzt wird als das von anderen. In einer Studie von Kreuter&Strecher (1995) wurde das subjektive und objektive Risiko verglichen. Es stellte sich heraus, dass 45% der Untersuchten ihr gesteigertes Herzinfarktrisiko zu gering einschätzten. 20% überschätzten ihr Risiko. Etwa die gleichen Zahlen gelten auch für die Einschätzung des Schlaganfallrisikos. In über 120 Studien wurde der optimistische Fehlschluss („unrealistischer Optimismus“) nachgewiesen. Dieser gilt für die meisten Krankheiten. Nur für wenige trifft es nicht zu: Z.B. schätzten die Befragten das Risiko für Gastritis (Magenschleimhautentzündung) durchschnittlich ein. Hinsichtlich Erkältungen wird ein überdurchschnittliches Risiko angenommen. Es lässt hierbei feststellen, dass die Möglichkeit einer gefährlichen Krankheit wesentlich unrealistischer erachtet wird als die einer ungefährlichen. Die dramatischen Todesursachen werden in der Eintretenswahrscheinlichkeit überschätzt. Im Gegensatz dazu werden nicht so gefährliche Krankheiten überschätzt. Ursachen für den optimistischen Fehlschluss: Die Ursache für einen optimistischen Fehlschluss kann falsche Information sein. Ein älterer Mann meint beispielsweise, dass Diabetes ausschließlich genetisch bedingt sei. Und wenn er es als Jugendlicher nicht bekommen hat, kriegt er es jetzt auch nicht mehr. Ursachen können Abwehrtendenzen sein, aber auch ein Bedürfnis nach Selbstwertschutz. „Nutzen“ des optimistischen Fehlschluss / der verzerrten Risikowahrnehmung: Es dient kurzfristig bei Routinetätigkeiten. Haken an der Geschichte: Längerfristig gesehen, kann dies erhebliche Schäden hervorrufen, die hätten verhindern werden können 8 Wie können wir gesundheitsbezogenes Verhalten fördern und den unrealistischen Optimismus verringern? In der Literatur wird folgendes vorgeschlagen: über Risikoverhalten in der Bezugsgruppe informieren und so die Leute mit dem eigenen Risikostatus konfrontieren – Kreuter&Strecher (1995) erfassten mit ihren Untersuchungen die Veränderungen der Risikowahrnehmung (sie untersuchten vor und 6 Monate nach der Risikorückmeldung). In Bezug auf den Schlaganfall wurde festgestellt, dass die optimistische Risikoeinschätzung reduziert war. Hinsichtlich des Herzinfarktes war keine Veränderung ersichtlich. Auch bei der Untersuchung von Avis und Kollegen kamen ähnliche Ergebnisse heraus. Nur 22% der Personen schätzten ihr Risiko nach der Herzinfarkt-Risikorückmeldung höher ein. Woran kann das liegen? Menschen neigen dazu, diese Informationen abzuwehren. Wahrscheinlich können nur eigene Erfahrungen die Risikowahrnehmung und das Vorsorgeverhalten beeinflussen. Wenn z.B. im eigenen sozialen Umfeld die Leute erkranken, wird die Risikoeinschätzung realistischer. Ein Beispiel dafür, was die Konfrontation mit der Krankheit tatsächlich für das gesundheitsbewusste Verhalten bringt: Singelton, Bigelow et al. (1984) fanden anhand von Studien heraus, dass nur ⅓ bis ½ der Herzinfarktpatienten mit dem Rauchen aufhörten oder es reduzierten, zumindest kurzzeitig. Die persönliche Betroffenheit durch eine Krankheit lässt zwar den optimistische Fehlschluss verringern, aber nicht vermeiden. 9