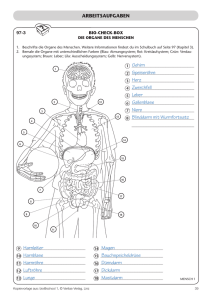
Bei der Labordiagnostik nur Darstellung der relevanten
Werbung

Gießen, den 17.05.2005 cand. med. vet. 8. Semester KRANKENBERICHT Die Untersuchung des Patienten „A“ erfolgt am 11. Mai 2005 in der Zeit von 10.00 – 11.15 Uhr. Besitzerin des untersuchten Hundes ist Frau X aus Y. Das Tier wurde mehrfach in der Klinik vorgestellt, die letzte stationäre Aufnahme erfolgte am 29.04.2005 in die Klinik für Kleintiere der JLU-Gießen, Innere Medizin. Anamnese Die erstmalige Vorstellung in der Klinik war am 9.02.2005, im Vorfeld sei „A“ seit 3 Wochen durch Ataxie, Orientierungslosigkeit und massiven Speichelfluß aufgefallen, es sei auch zu Krampfanfällen gekommen. Weiterhin fielen den Besitzern eine Polyurie, Erbrechen und ein Leistungsabfall auf. Der Haustierarzt führte Laboruntersuchungen durch und behandelte mit Infusionen und Medikamenten. Er stellte außerdem die Verdachtsdiagnose eines Lebershunts. Diese sollte in einer Voruntersuchung in der Tierklinik W, V, abgeklärt werden, hier wurde der Verdacht auf einen Darmverschluß durch einen Fremdkörper geäußert, bei der durchgeführten Operation wurde ein Stück eines Weidenkorbes entfernt. Der Hund wurde in gebessertem Allgemeinbefinden entlassen. Es kam allerdings zu einer erneuten Verschlechterung des Befindens, bei Wiedervorstellung in V wurde wieder ein Fremdkörper gefunden, welcher operativ aus dem Magen entfernt wurde, ebenso wie einige Fellballen. Der Hund lag bei der Aufnahme in Gießen in Seitenlage fest, er war bewußtseinsgetrübt. Der Allgemeinzustand war entsprechend hochgradig gestört. Die Herzfrequenz war 100/min, kräftig, gleichmäßig und abgesetzt, die Schleimhäute waren blaß, die Atemfrequenz war 24/min. Die Körpertemperatur lag bei 38,5° C, das Gewicht betrug bei kachektischem Ernährungszustand nur 24 kg. Die Operationsnarbe am ventralen Abdomen war geringgradig rot, das darunter liegende Gewebe verdickt und verhärtet. Der Hund wurde regelmäßig entwurmt, die Impfungen waren hier noch nicht vollständig. Gehalten wird er als Familienmitglied in der Wohnung mit Auslauf, die Ernährung erfolgt über Fertigfutter. Andere Hunde der Besitzerin sind nicht erkrankt. Die weiterführende Diagnostik zeigt als abweichende Befunde eine nicht eindeutig abgrenzbare Milz und eine sehr kleine Leber im Röntgen, in der Labordiagnostik fiel ein NH3 Wert von 223 µmol/l bei einem Normalwert von < 59 µmol/l auf. Aufgrund der erhobenen Befunde wurde die Diagnose eines portosystemischen Shunts gestellt, die Behandlung erfolgte zunächst stabilisierend mit der Infusion von Vollelektrolytlösung, Lactulosesirup, Ranitidin und Amoxicillin/Clavulansäure. Am 11.2.05 wurde „A“ in gutem Allgemeinzustand entlassen, es wurde zum Verschluß des Shunts in Kathetertechnik geraten, wobei die Therapie mit Lactulose und Ranitidin bis auf weiteres beibehalten wurde, Amoxicillin/Clavulansäure noch über 3 Tage gegeben werden sollte. Außerdem sollte eine proteinarme Leberdiät gefüttert werden. -1- Am 14.02.05 trat ein weiterer Krampfanfall mit Somnolenz, Zittern und Hypersalivation auf, postiktal bestand wieder eine Ataxie. Die vom HTA gemessenen Ammoniakwerte lagen in der Folgezeit zwischen 143 µmol/l und 270 µmol/l. „A“ wurde am 29.04.05 zur definitiven Therapie erneut in die Klinik aufgenommen, das Allgemeinbefinden war wieder normal, einziges Symptom war die Polyurie. Am 02.05.05 wurde in komplikationsloser Allgemeinanästhesie (Polamivet / Azepromazin) der Coil-Verschluß des Shunts in Kathetertechnik durchgeführt, auch im Rahmen des Eingriffes traten keine Probleme auf. Postoperativ wurde der Hund über 24 Stunden intensiv überwacht (Blutwertkontrolle alle 2h), ab dem 03.05.05 wurde er auf Normalstation verlegt und wieder angefüttert. Es wurden weiterhin engmaschige Kontrollen des Therapieerfolges durchgeführt, hauptsächlich durch Sonographie des Abdomens. Behandelt wurde Kaliumsubstitution, „A“ in diesem Glukoselösung, Zeitraum mit: Heparin, Infusion Ranitidin, (Vollelektrolyt), Lactulose, Amoxicillin/Clavulansäure, Enrofloxacin und Leberdiät. Signalement Bei dem Patienten handelt es sich um einen männlichen, kastrierten irischen Wolfshund. Die Farbe ist falb. Er wurde im September 2004 geboren; sein Gewicht beträgt 41,5 kg. Allgemeine Untersuchung, Status präsens Der Patient steht aufrecht wobei er alle vier Gliedmassen gleichmäßig belastet. Das Allgemeinbefinden ist ungestört, der Hund ist sehr lebhaft und munter. Der Ernährungszustand ist mäßig, der Pflegezustand wird als gut bewertet. Die Atemfrequenz liegt bei 36 /min, die Pulsfrequenz bei 88/min und die rektal gemessene Körperinnentemperatur bei 38,9° C. Es fällt auf, daß „A“ für sein Alter, Geschlecht und seine Rasse relativ klein und leicht ist. Spezielle Untersuchung 1. Haare, (Unter-)Haut, Schleimhaut Das Fell ist dicht, es ist an allen vier Gliedmaßen, dem Hals und dem Bauch rasiert. Die Haut ist ohne Aufälligkeiten, Ektoparasitenbefall ist nicht festzustellen. Der Hautturgor ist normal, die Hauttemperatur ist gleichmäßig warm. Am linken Hinterlauf findet sich eine Hautläsion im Bereich des arteriellen Zuganges. Die Narbe am ventralen Abdomen ist leicht verdickt. Die Schleimhäute sind blass-rosa, feucht, glatt, glänzend und ohne Auflagerungen, die kapilläre Rückfüllzeit beträgt < 2 sec. 2. Lymphapparat -2- Die äußeren Lymphknoten (Lnn mandibulares, Lnn. Cervicales superf. Und Lnn. Poplitei) bleiben bei der Palpation ohne besonderen Befund. 3. Kreislaufapparat Die Herzauskultation ist ebenfalls obB. Das Herz schlägt regelmäßig, kräftig und rhythmisch, die beiden Herztöne sind abgesetzt wobei sich ein Nebengeräusch nicht feststellen lässt. Der Puls der Aa. femorales ist regelmäßig, mittelgroß, gleichmäßig und kräftig, es ist kein Pulsdefizit feststellbar. Die Arterien sind gut gefüllt und gespannt, etwa bleistiftdick. Beide Jugularvenen sind anstaubar, das gestaute Blut fließt herzwärts ab. 4. Respirationsapparat Äußerlich lassen sich bei der Atmung keine Geräusche feststellen. Die Atemluft erscheint unverändert. Die Auskultation von Trachea und Lunge ist unauffällig. Der Atemtyp ist costo-abdominal ohne eine ausgeprägte Betonung. Die Lungengrenzen sind eingehalten. 5. Digestionsapparat Während der Untersuchung unterbleibt eine Futteraufnahme, Futter- und Wasseraufnahme sind aber unauffällig, auch der Kotabsatz ist ohne Besonderheiten. Die Maulhöhle ist inspektorisch unauffällig, das Abdomen adspektorisch und auskultatorisch ebenfalls. Die Bauchdecke ist locker und nicht verspannt. 6. Harn-/Geschlechtsapparat Der Harnabsatz ist ungestört, Nieren und Blase sind palpatorisch unauffällig, ein Schmerz wird hierbei nicht deutlich. 7. Bewegungsapparat Im Stand erscheint der Bewegungsapparat unauffällig. Alle vier Gliedmassen werden gleichmäßig belastet, der Gang ist normal. Es sind keine Asymetrien oder sonstige Auffälligkeiten festzustellen. 8. ZNS und Sinnesorgane „A“ ist aufmerksam und altersentsprechend etwas unruhig, das Sensorium ist, soweit beurteilbar, ungestört. Die Propriozeption ist erhalten, alle überprüften Reflexe (Drohreflex, Pupillarreflexe, und Zwischenzehenreflex) sind normal. Die Untersuchung der Sinnesorgane gibt keinen Hinweis auf eine krankhafte Veränderung. -3- Weiterführende Untersuchungen Bei der Labordiagnostik nur Darstellung der relevanten Abweichungen Blutuntersuchungen im zeitlichen Verlauf: Parameter Referenz + Einheit 09.02.05 29.04.05 03.05.05 10.05.05 Harnstoff 3,57-8,57 mmol/l 1,21 2,72 1,67 2,79 Totalprotein 54,0-71,0 g/l 44,1 52,9 40,4 54,0 Albumin 26-33 g/l 21,2 25,6 18,6 25,3 AP < 243 U/l 1495 738 679 883 ALT < 55 U/l 287 66 88 128 GLDH < 11,3 U/l 43 15 7 11 NH3 < 59 µmol/l 223 -/- 7 12 Amylase < 700 U/l -/- 1277 -/- -/- Harnuntersuchungen im zeitlichen Verlauf: Parameter Referenz 09.02.05 29.04.05 03.05.05 10.05.05 Spezifisches Gewicht > 1030 1027 1009 1005 1008 U/P Harnstoff > 100 -/- 67 28 81 U/P Osmolalität >3 -/- 1,34 1,3 1,4 Röntgen Abdomen, vor Eingriff : Noch offene Epiphysenfugen in der knöchernen Begrenzung, Magen futtergefüllt mit röntgendichteren Teilchen. Darm ebenfalls futtergefüllt. Die Milz ist nicht abgrenzbar, die Leber erscheint ggr. klein. Es ist nur eine Niere beurteilbar, diese erscheint unauffällig. -4- Sonographie Herz, vor Eingriff: Morphologie, systolische Funktion und Kontraktilität sind ohne besonderen Befund. Es zeigt sich eine ggr. Pulmonalisinsuffizienz sowie eine Mitraliklappennsuffizienz bei ventrikulären Extrasystolen. Sonographie Abdomen, vor Eingriff: Die Harnblase ist unauffällig, die Nieren stellen sich verwaschen dar, die Leber ist klein. Der Shunt läßt sich links intrahepatisch darstellen, Durchmesser 11 mm. Die linke Lebervene ist erweitert, die Mündung in die Vena cava caudalis scheint eingeengt. Die zweite Lebervene ist vorhanden. Röntgen Abdomen, nach Eingriff (10.05.05): Gasblase im Magen, die Nieren zeigen einen röntgendichten Inhalt, hierbei handelt es sich um Kontrastmittel. Die Darmschlingen sind leer, es zeigt sich ein ggr. Meteorismus. Zentral im cranialen Abdomen ist der Coil als röntgendichte Spirale zu sehen. Die Milz ist nicht darstellbar. Sonographie Abdomen, nach Eingriff: Die Untersuchungen fanden am 2.5., 3.5., 4.5., 6.5., 7.5. und am 10.5. statt. Hier zeigte sich am 3.5. noch ein ggr. Aszites, dieser ist in nachfolgenden Untersuchungen nicht mehr darstellbar. Die Lage des Coils ist gut, am 3.5. war noch ein ggr. Blutfluß im Shunt vorhanden, auch dies findet sich in den folgenden Tagen nicht mehr, der Shunt ist verschlossen. V. porta und V. hepatica sinister sind durchblutet, in der Pfortader herrschen laminäre Strömungsverhältnisse. Differentialdiagnosen Die führenden Symptome des Patienten sind in den Störungen des ZNS und in seiner Entwicklungsverzögerung zu sehen, neben dem, durch den Lebershunt ausgelösten, Hepatoenzephalen Syndrom kommen dafür noch einige andere Ursachen in Frage, wie z.B.: eine idiopathische Epilepsie, Hypoglykämie, Enzephalitiden, Staupe, kongenitale Hypothyreose, hypophysärer Zwergenwuchs, Hydrozephalus und Hepatitis. Ebenso kommt ein cerebraler O2 – Mangel in Frage. Aufgrund der in der Sonographie eindeutig gestellten Diagnose sind die möglichen Differentialdiagnosen jedoch weitgehend ausgeschloßen. Diagnose und Epikrise Congenitaler intrahepatischer portocavaler Shunt Per Definition ist ein portosystemischer Shunt eine funktionsfähige Verbindung der V. portae zum großen Kreislauf unter Umgehung der Leber. -5- Unterschieden werden angeborene und erworbene Shunts nach dem Zeitpunkt der Entstehung, sowie intrahepatische und extrahepatische Shunts nach ihrer Lokalisation. Der angeborene Shunt geht ätiologisch auf einen sich postnatal nicht verschließenden Ductus venosus zurück, hier ist deshalb auch meistens nur ein Shuntgefäß auffindbar, auch liegt die Verbindung hier oft intrahepatisch. Der erworbene Shunt entsteht durch eine Druckerhöhung in der Pfortader, die Ursache hierfür ist eine Leberzirrhose oder –fibrose. Durch diese portale Hypertension bilden sich Kollateralkreisläufe, es finden sich oft mehrere Shunts welche häufig extrahepatisch liegen. Die Pathogenese des portosystemischen Kurzschlusses ist unabhängig von seiner Entstehung immer gleich. Diese besteht hauptsächlich in einer Minderdurchblutung der Leber, die Substanzen, die aus dem Splanchnikusgebiet kommend normalerweise in der Leber verstoffwechselt werden gelangen direkt in den Kreislauf. Am eindruckvollsten ist dies am aus der bakteriellen, ureaseabhängigen Proteinverdauung stammenden Ammoniak zu sehen. Dieser wird resorbiert und normalerweise in der Leber zu Harnstoff entgiftet. Durch die Störung dieser Funktion bei Shuntpatienten kommt es zum Anstieg der NH3 Konzentration im Blut und zu einem Abfall des SerumHarnstoffspiegels. Beides ist bei „A“ zu beobachten (am 09.02. Ammoniak 223 µmol/l, Harnstoff 1,21 mmol/l). Der nicht entgiftete Ammoniak gelangt u.a. ins Gehirn, seine Neurotoxizität ist ein Teil des sog. hepatoenzephalen Syndromes. Ebenfalls daran beteiligt ist eine Verschiebung des Aminosäureverhältnises, bei Lebershuntpatienten verändert sich das Verhältnis von verzweigtkettigen zu aromatischen Aminosäuren (bis zu 4:1 beim Gesunden, bis zu 1:1 bei Patienten) da der Stoffwechsel der aromatischen AS nicht so stark von der Leber abhängt. Aus den aromatischen Aminosäuren, v.a. aus Methionin, entsteht im Stoffwechsel Mercaptan, ein sogenannter Komastoff, der im ZNS zu Bewußtseinsstörungen führt. Andere toxische Stoffe die direkt aus dem Darmlumen stammen werden ebenfalls nicht mehr gefiltert, es kommt im Gesamtbild zu einer schleichenden Intoxikation die sich hauptsächlich durch zentralnervöse Störungen zeigt. Die klassischen Symptome konnten auch im vorliegenden Fall beobachtet werden (Krampfanfälle, Ataxie, Hypersalivation, etc.). Beim congenitalen Shunt fehlen der Leber auch Wachstumsreize die ihr normalerweise mit dem Blut zugeführt werden und in der Mehrzahl aus dem Pankreas stammen (Insulin, „insulinlike growth factor“). Die Leber kann dem Wachstum des Körpers nicht folgen, es entsteht das Bild der Mikrohepathie. Dieses ließ sich bei „A“ sowohl radiologisch als auch im Ultraschall nachweisen. Die Störungen betreffen auch die metabolische Funktion der Leber, der Glukosestoffwechsel ist beeinträchtigt, die Blutzuckerkonzentration ist geringfügig niedriger als bei Gesunden. Der untersuchte Hund zeigte jedoch zu keiner Zeit abweichende Blutzuckerwerte. -6- Als Folge der genannten Störungen entstehen bei Jungtieren ein hepatoenzephales Syndrom und eine Entwicklungsstörung (Kümmern), beides konnte bei „A“ festgestellt werden. Dieses klinische Bild korreliert zeitlich klassischerweise mit der Futteraufnahme, vor allem wenn protein- und fettreiche Nahrung gefüttert wurde, eine Nahrungskarenz hingegen bessert den Zustand der Patienten. Es gibt eine Rassedisposition für das Auftreten der Erkrankung, sie betrifft reinrassige Tiere häufiger als Mischlinge, oft betroffene Rassen sind Terrierartige, Schnauzer, aber auch irische Wolfshunde. Bei kleineren Hunden dominieren extrahepatische Shunts, bei großen Rassen intrahepatische. Die Diagnose des intrahepatischen Lebershunts ergibt sich sowohl aus der klassischen Anamnese (ZNS-Störungen, Kümmern) inklusive der Rassedisposition, den pathologisch veränderten Laborwerten (NH3 hoch, Harnstofff niedrig, erhöhte ALT, GLDH und AP als Zeichen der Leberschädigung, Gesamtprotein und Albumin niedrig als Zeichen der gestörten Leberfunktion) als auch aus den Befunden der bildgebenden Verfahren, hier zeigte sich jeweils die Mikrohepathie und in der Sonographie konnte der Shunt dargestellt werden. Therapie Im akuten Anfall des hepatoenzephalen Syndromes sollten die Defizite des Tieres mit Infusion von Vollelektrolytlösung (Anregung der Diurese und schnellere Ausscheidung der Komastoffe) ausgeglichen werden, zur Stoffwechselstabilisierung sollte Glucose 5%, bei Hypoglykämie 20%, verabreicht werden, Dosierung 100 ml/kgKG/h über mehrere Stunden. Sollte eine Hypokaliämie vorliegen empfielt sich auch hier die laborkontrollierte Substitution. Ebenfalls sollte eine ausreichende Darmpassage sichergestellt werden, hierfür eignet sich Lactulose-Sirup 1-2ml/kgKG p.o. Neomycin, 10-20 mg/kgKG, 3 mal täglich p.o. ist anzuraten. Diese Behandlung ist bei „A“ durchgeführt worden. Im weiteren ist in der konservativen Therapie eine strikte Leberdiät (protein- und fettreduziert, kohlenhydratreich) einzuhalten, neben dem weiteren Einsatz von Laxantien. Vor der definitiven Therapie ist zu beachten, daß alle Medikamente die in der Leber verstoffwechselt werden, mit besonderer Vorsicht eingesetzt werden sollten, z.B. Sedativa, Antiepileptika und Narkotika. Glukokortikoide stimmulieren den Proteinstoffwechsel und führen so zu einer Hyperammoniämie. Ebenfalls zu vermeiden ist die Gabe von Methionin und allen anderen aromatischen AS. Die entgültige Therapie ist nur möglich über den Verschluß des Shunts und einer Wiederherstellung einer funktionierenden portalen Leberdurchblutung. Hierfür gibt es verschiedene Möglichkeiten: zum einen die operative Ligatur des Shuntgefäßes oder den interventionellen Verschluß mittels Kathetertechnik. -7- Die operative Behandlung ist ein risikoreicher Eingriff, die Mortalität liegt zwischen 14 % und 21 %. Auch kann häufig der Shunt wegen der Gefahr einer dann entstehenden portalen Hypertension nicht komplett verschloßen werden was entweder zu Rezidiven führt oder mehrere Operationen in einem gewissen Zeitrahmen erfordert. Die Intervention in Kathetertechnik ist ein weniger risikoreiches Verfahren welches aber seltener zum Einsatz kommt; „A“ wurde allerdings mit dieser Methode behandelt. Hierbei wird unter Kontrolle mit bildgebenden Verfahren ein Katheter über die V. jugularis, die V. cava cran., den rechten Vorhof, die V. cava caud. und die Lebervene in den Shunt vorgeführt. Hier können dann Druckmessungen erfolgen bei geöffnetem und verschlossenem Shunt um das Risiko einer plötzlichen portalen Hypertension abzuschätzen. Der Verschluß des Gefäßes erfolgt dann über einen sog. „Embolisations-Coil“, eine Edelstahldrahtspirale die mit Kunststofffäden bestückt ist und sich genau dem Gefäßdurchmesser des Shunts anpasst. Dieser Coil induziert einen Thrombotischen Verschluß des Kurzschlußes, die Leber hat also eine gewisse Zeit um sich an die neuen Durchblutungsverhältnise anzupassen. Vorteil dieser Methode ist die geringere Traumatisierung des Gewebes, die Narkosezeiten und der stationäre Kliniksaufenthalt sind kürzer. Nachteile sind der sicherlich große Apparative Aufwand sowie die Gefahr einer Dislokalisation des Coils. Zur Überwachung des Therapieerfolges müssen die Patienten engmaschig überwacht werden, besonderes Augenmerk liegt hier bei der portalen Hypertension, Anzeichen hierfür ist z.B. ein Aszites. Aber auch die Blut-, Leber- und Elektrolytwerte werden intensiv überwacht um Entgleisungen oder Rezidive frühzeitig zu erkennen. Falls die Therapie interventionell war muß der Coil auf seinen korrekten Sitz hin überprüft werden, dies geschieht am besten über eine Röntgenuntersuchung des Abdomens. Bis zur Normalisierung aller Parameter sollte die Therapie mit Lactulose und Leberdiät beibehalten werden, „As“ Therapievorschlag bei Entlassung am 12.05.05 war: 2 mal täglich 75 mg Ranitidin p.o. bis auf weiters (Magenulcusprophylaxe), 2 mal täglich 875 mg Amoxicillin/Clavulansäure p.o. über 5 Tage (Prophylaxe von Sekundärinfektionen), 2 mal täglich 5 ml Lactulose p.o. bis auf Weiteres, Fütterung einer Leberdiät. In der Folge sollten regelmäßige Kontrolluntersuchungen durchgeführt werden. Prognose Die Entlassung „As“ erfolgt in gutem Allgemeinbefinden und mit ungestörten Vitalfunktionen, die Kurzschlußverbindung ist nahezu verschloßen und wird sich in den folgenden Tagen weiter verschließen. Die Prognose ist vor allem für junge Hunde wie „A“ als günstig anzusehen. -8-