Neuroorthopädie bei schwerer Mehrfachbehinderung
Werbung

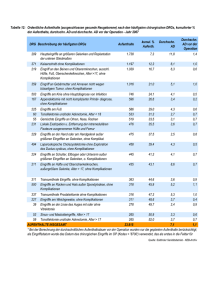
Neuroorthopädie bei schwerer Mehrfachbehinderung Prof. Dr. med. Reinald Brunner Univ. Kinderspital beider Basel UKBB Zerebralparese und ähnliche Symptomkomplexe, syndromal oder metabolisch, stellen die grösste Gruppe von mehrfach schwerbehinderten Patienten. Betreffend Rehabilitation einschliesslich der neuroorthopädischen Behandlung unterscheiden sie sich kaum. Die grossen Problembereiche bestehen an der Hüfte mit schmerzhafter Luxation, an der Wirbelsäule mit Einschränkung der Lungenkapazität und bei Transferfähigen an den Kniegelenken mit zunehmender Beugung. Weitere Probleme entstehen im Bereich der Füsse, wenn Schmerzen auftreten (was selten der Fall ist), und der oberen Extremitäten im Falle von pflegerischen Schwierigkeiten. Hüftluxationen treten bei Patienten mit GMFCS IV und V in 60 – 80% auf. Weder Lagerungshilfen noch Weichteiloperationen oder Botulinumtoxininjektionen haben sich als prophylaktisch wirksam erwiesen. Diese Behandlungen erfolgen unter der Annahme, dass pathologische Muskelkräfte für die meist langsam progredienten Luxationen verantwortlich sind. Letztlich ist die Pathogenese allerdings unklar, und ich zeige den Entwicklungsrückstand als plausibleren Grund. Die von aussen einwirkenden Kräfte, resultierend aus Schwerkraft und Massenträgheit, wirken deformierend, solange sie nicht muskulär kontrolliert werden. Patienten mit verzögerter Entwicklung lernen diese Funktionen verspätet oder nie, und während dieser Zeit kommt es zu Deformitäten. Für diese Hypothese sprechen viele Hüften, die sich im Verlauf der Subluxation mit Verbesserung der motorischen Kontrolle stabilisieren und ein kurzes, aber konkaves Pfannendach aufbauen. Das rehabilitative Ziel ist, dass Patienten keine subluxierten oder luxierten Hüften aufweisen. In Anlehnung an die Hip Surveillance, wie sie im Norden Europas erfolgt, sollten in Anbetracht des grossen Risikos jährliche radiologische Hüftkontrollen erfolgen. Spätestens bei beginnender Hüftluxation muss ein entsprechend ausgebildeter Kinderorthopäde zugezogen werden, damit rechtzeitig die notwendigen und erfolgversprechendsten Massnahmen durchgeführt werden können. Wie bei vielen anderen Eingriffen ist auch die Rekonstruktion eines Hüftgelenkes zu Beginn der Deformität einfacher und prognostisch günstiger als in Spätfällen. Weiter muss damit gerechnet werden, dass zumindest während des Wachstums mehrere Eingriffe notwendig werden können. Palliativoperationen dagegen bringen gemäss modernerer Literatur nie gleich gute Ergebnisse und sind deshalb Eingriffe zweiter Wahl. Ähnlich wie an der Hüfte lässt sich die neurogene Wirbelsäulendeformität am besten über einen Entwicklungsrückstand erklären, und ähnlich wie an der Hüfte stabilisiert sich die Deformität bei entsprechendem Fortschritt. In der Regel kommt es im Bereich des thorakolumbalen Übergangs zur Deformierung, meist in Form einer Skoliose. Da gemäss Hueter-Volkmann’schem Gesetz Knochen unter Zug verstärkt, unter Druck vermindert wächst, ist es eine Frage der Zeit, bis die Deformität sich auch ossär fixiert. Die Folgen schwerer vor allem Skoliosen sind Einschränkung der Atmung (was bei den schwerbehinderten Patienten ohne wesentliche körperliche Aktivität meist erst bei extremen Skoliosen auffällt), Schmerz durch Aufliegen der Rippen auf dem Becken und zu einer Behinderung der Bimanualität wegen der Notwendigkeit, sich mit einem Arm aufzustützen. Vor dem Hintergrund des fälschlicher Weise übertragenen Konzepts der Behandlung von Adoleszentenskoliosen wird das Konzept zur Behandlung neurogener Wirbelsäulendeformitäten dargestellt: Behandlung bereits der dynamischen Instabilität, Überkorrektur im Korsett und Tragen des Korsetts nur unter Belastung, d.h. in aufrechter Haltung. Alternativ bleibt nur die Instrumentation der Wirbelsäule, wobei ebenfalls Deformität und Instabilität korrigiert werden müssen. Auf Niveau Kniegelenk muss einer Beugekontraktur entgegen gewirkt werden. Dazu kann das Stehbrett verwendet werden, wenn es auch wesentlich weniger effizient ist als Kniestreckorthesen. Ich lasse diese jeweils nur 2 in 24 Stunden und nicht nachts tragen, was von Patienten und Familie meist toleriert wird. Bei Zunahme oder in schweren Fällen erweist sich die Durchtrennung der Sehne des M. semitendinosus, allenfalls auch des gracilis, als einfach und wirksam. Der operative Aufwand ist nicht grösser als eine Botoxinjektion, und die Nachbehandlung mit Streckorthesen ist von der Kooperation des Patienten unabhängig. Damit lässt sich die Kniebeugung zumindest aufhalten oder bessern. Der Nebeneffekt einer Beckenkippung nach vorne fällt bei den nicht gehfähigen Patienten nicht ins Gewicht. Fussfdeformitäten dagegen sind in dieser Patientengruppe beinahe nie funktionell relevant, operative Korrekturen dagegen aufwendig. Einfacher ist deshalb die Prävention: Schon die Belastung im Sitzen im Rollstuhl deformiert die Füsse, und ein Tragen von Orthesen hält die Füsse in korrekter Stellung. Ebenso werden Eingriffe im Sinne von Sehnenverlängerungen an den oberen Extremitäten nur bei pflegerischen Problemen notwendig, was sehr selten der Fall ist. Die Behandlung von Patienten mit komplexen schweren Mehrfachbehinderungen muss im Team erfolgen, welches sich aus allen Fachkräften der verschiedenen Spezialitäten, Ärzten, Therapeuten und Technikern zusammen mit Betreuern, Eltern und insbesondere den Patienten selbst zusammensetzen muss. Als State of the Art muss heute gelten, dass jedes Mitglied dieser Gruppe frühzeitig involviert wird (entsprechende Spezialkenntnisse über neuromuskuläre und funktionelle Probleme vorausgesetzt), da nur innerhalb der jeweiligen Spezialität die verschiedenen Massnahmen, im Falle der Kinderorthopädie der konservativen und operativen Behandlung, wirklich gegeneinander abgewogen werden können und das jeweils aktuelle Wissen vorausgesetzt werden kann. Besonders im Bereich der Kinderorthopädie sind einfache Massnahmen nach einer gewissen Zeit nicht mehr möglich, mit entsprechendem Mehraufwand für das ganze Team und besonders den Patienten und letztlich schlechterem Endergebnis. Aus kinderorthopädischer Sicht muss deshalb gefordert werden, dass alle Patienten mit einer Gefahr für Deformitäten von einem Kinderorthopäden mit entsprechender Erfahrung gesehen werden. Meist sind Kontrollen in maximal jährlichem Abstand während des Wachstums notwendig.