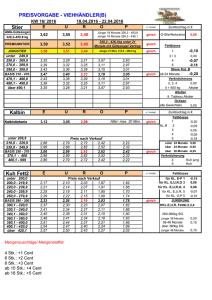
2.4 Ankündigung von Patienten im Krankenhaus
Werbung

Inhaltsverzeichnis Inhaltsverzeichnis ....................................................................................................... 1 Einleitung .................................................................................................................... 4 1. Notarzteinschulung am LKH – Bregenz .................................................................. 6 1.1 Das Fahrzeug ................................................................................................... 6 1.2 Dienstablauf ...................................................................................................... 6 1.3 Einsatzstrategien............................................................................................... 6 1.4 CPR – Training.................................................................................................. 7 1.5 Einsätze mit Begleitung..................................................................................... 7 2. Organisatorisches ............................................................................................... 8 2.1 Dienstzeiten ...................................................................................................... 8 2.1.1 Notarzt: ....................................................................................................... 8 2.1.2 Pflege: ........................................................................................................ 8 2.1.3 Sanitäter: .................................................................................................... 8 2.2 Ausrückzeiten bei Primäreinsätzen ................................................................... 8 2.3 Zuständigkeitsbereich des Nef – Sanitäters ...................................................... 8 2.4 Ankündigung von Patienten im Krankenhaus ....................................................... 8 2.4.1 Transport ad Schockraum .......................................................................... 9 2.4.2 Polytrauma – Schockraumindikation .......................................................... 9 2.5 Notarzt – Pager; Notarzttelefon ....................................................................... 10 2.6 Organigramm Notarztdienst Bregenz .............................................................. 11 2.6.1 Personal und Ausbildungsgrad der Sanitäter ........................................... 11 2.7 Notarzteinsatzprotokoll (NEP) ......................................................................... 12 2.7.1 Ziel:........................................................................................................... 12 2.7.2 Forderung: ................................................................................................ 12 2.7.3 Teile eines NEP ........................................................................................ 12 2.7.4 Archivierung.............................................................................................. 12 2.8 Auswahl des Zielkrankenhauses ..................................................................... 13 2.8.1 Kriterien .................................................................................................... 13 2.8.2 Beispiele ................................................................................................... 13 2.9 Patient lehnt eine KH – Einlieferung ab........................................................... 14 2.10 Wichtige Telefonnummern ......................................................................... 14 2.11 Persönliche Ausrüstung ................................................................................ 15 2.11.1 Ziel.......................................................................................................... 15 2.11.2 Schutzkleidung ....................................................................................... 15 2.11.3 Schuhe ................................................................................................... 15 2.11.4 zusätzlich am Fahrzeug .......................................................................... 15 3. Vorgehen bei Verzicht auf Reanimationsmaßnahmen/ ........................................ 16 3.1 Klinische Todeszeichen .................................................................................. 16 3.2 Sichere Todeszeichen..................................................................................... 16 3.3 Tod am Transport............................................................................................ 17 3.3.1 Todesnachricht ......................................................................................... 17 4. ACS – STEMI – NSTEMI ...................................................................................... 18 4.1 Anamnese ....................................................................................................... 18 4.2 Monitoring ....................................................................................................... 18 4.3 Maßnahmen .................................................................................................... 18 4.4 Therapie .......................................................................................................... 18 MONA – (Be Happy).......................................................................................... 18 4.5 Prähospitale Lyse bei STEMI .......................................................................... 18 © by Johannes Konzett Version 1.0 Seite 1 4.6 Lyse kontraindiziert bzw. NSTEMI .................................................................. 19 4.6.1 NSTEMI .................................................................................................... 19 4.7 Fragen des Kardiologen bei Ankündigung ...................................................... 19 4.8 Absolute Kontraindikationen für Thrombolyse ................................................. 19 4.9 Relative Kontraindikationen für Thrombolyse .................................................. 19 4.10 Einschub „STEMI – Netzwerk – Tirol ............................................................ 21 5. Insult: Hämorrhagie – Ischämie ............................................................................ 26 5.1 Zeitfenster für neurologische Lysetherapie ..................................................... 26 6. Asthma Bronchiale – COPD ................................................................................. 28 7. Anaphylaktische Reaktion .................................................................................... 29 8. Kreislaufmanagement beim Polytrauma ............................................................... 31 8.1 Kreislaufschock beim Trauma ......................................................................... 31 8.1.1 Hämorrhagischer Schock: ........................................................................ 31 8.1.2 Spinaler Schock........................................................................................ 31 8.2 Ziel der Volumentherapie ................................................................................ 31 8.2.1 Erhöhen des intravasalen Volumens durch .............................................. 31 8.3 Indikation der präklinischen Volumentherapie ................................................. 31 8.3.1 Abhängigkeit der Therapie ....................................................................... 31 8.4 Aufgaben des Notarztes .................................................................................. 32 8.4.1 Situationsüberblick ................................................................................... 32 8.4.2 Übersichtsuntersuchung durchführen ....................................................... 32 8.4.3 Kreislauftherapie....................................................................................... 32 8.4.4 Kontroverse der Schocktherapie in der modernen Notfallmedizin ............ 32 8.5 Schädel – Hirn – Traum .................................................................................. 33 8.5.1 Therapie beim schweren SHT .................................................................. 33 8.6 Schwere Blutungen ......................................................................................... 34 8.7 Polytrauma ...................................................................................................... 34 8.7.1 Mehrfachfrakturen .................................................................................... 34 8.7.2 Querschnittsverletzung – Spinaler Schock ............................................... 34 9. Aspekte der Geriatrischen Medizin ....................................................................... 35 9.1.Die Beurteilung der Dringlichkeit ..................................................................... 35 9.2 Patientenrechte und Patienten(voraus)verfügung ........................................... 35 9.3 Krankheit ......................................................................................................... 35 9.4 Trauma............................................................................................................ 35 9.5 Diagnostik ....................................................................................................... 36 9.6 Medikamentöse Therapie ................................................................................ 36 9.7 Kooperation und Delegation ............................................................................ 36 10. Katastrophenmedizin .......................................................................................... 37 10.1 Definitionen ................................................................................................... 37 10.1.1 Großunfall: .............................................................................................. 37 10.1.2 Katastrophe: ........................................................................................... 37 10.2 Patientenleitsystem (PLS) ............................................................................. 45 10.2.1 Anwendung des PLS .............................................................................. 46 11. Adult Advanced Life Support Algorithm 2005 ..................................................... 47 12. Adult airway obstruction management ................................................................ 48 13. Paediatric Advanced Life Support Algorithm 2005 ............................................. 49 14. Paediatric airway obstruction management ........................................................ 50 15. Newborn Advanced Life Support Algorithm 2005 ............................................... 51 Kindernotfall – Medikamente und Richtwerte ........................................................... 52 Kindernotfall – Medikamente und Richtwerte ........................................................... 53 16. Scores ................................................................................................................ 54 © by Johannes Konzett Version 1.0 Seite 2 16.1 NACA – Scoring ............................................................................................ 54 16.2 Glasgow – Coma – Score (3 – 15) ................................................................ 54 16.3 Glasgow Paediatric Coma Score .................................................................. 55 16.4 Champion – Trauma – Score (2 – 16) ........................................................... 55 17. Schulungsnachweis Geräte ................................................................................ 56 Erwachsenenkoffer 1 + 2 .......................................................................................... 57 Ampullarium 2006 ..................................................................................................... 61 Pädiatriekoffer .......................................................................................................... 65 Eingriffkoffer ............................................................................................................. 69 Medikamentenkoffer ................................................................................................. 71 Großes chirurgisches Set ......................................................................................... 74 Kleines chirurgisches Set ......................................................................................... 75 Vergiftungskoffer ...................................................................................................... 76 © by Johannes Konzett Version 1.0 Seite 3 Einleitung „Am Anfang ist es schwer und stressig“- wie aus einer Umfrage mit angehenden Notärzten hervorgeht, oft aber nur durch Unkenntnis und falsche Vorstellung der neuen Aufgaben. Ein Grund etwas zu ändern. Die prähospitale Notfallmedizin im Bezirk Bregenz gehört seit 1993 in den Aufgabenbereich der Abteilung für Anästhesie und allgemeine Intensivmedizin des LKH Bregenz. Bislang lernte der Notarzt manchmal nach der Strategie „learning by doing“ und durch die tatkräftige Unterstützung des routinierten Pflegepersonals und der Notfallsanitäter diese neuen Aufgaben zu bewältigen. Wohl nicht immer den heutigen Vorstellungen von Qualitätsmanagement entsprechend, sodass eine verbesserte Einführung von neuen Mitarbeitern zwingend notwendig wurde. Ich hoffe, in diesem Einschulungsprogramm auf den Notarztdienst die richtige Abstimmung aus Theorie und Praxis gefunden zu haben. In Bezug auf die Praxis soll übereinstimmend mit den Vorstellungen inzwischen routinierter Notärzte, das Hauptgewicht der Einführung beim Notarzteinsatz selbst liegen. Der junge Notarzt hat daher im Rahmen der Einschulung zu seinem eigenen Schutz das Recht auf eine bescheidene Mindestzahl an Einsätzen „unter Aufsicht“. Notfallmedizinische Maßnahmen, erst recht unter den erschwerten Bedingungen im prähospitalen Bereich, verlangen nämlich eine Vorbereitung, die keinesfalls allein durch die anästhesiologische Tätigkeit im Operationssaal erlernt werden kann und der somit schwer uneingeschränkt nachzukommen ist. Mit diesem Einführungsprogramm soll aber die Möglichkeiten geschaffen werden, nach der Einschulung durch einen routinierten Notarzt, die selbständige Durchführung wichtiger notfallmedizinischer Techniken am Patienten durchzuführen zu können. Die Schulung an den verschiedenen Geräten ist zum optimalen Einsatz dieser im prähospitalen Raum zwingend erforderlich. Der entsprechende Schulungsnachweis an diesen Geräten wird auch vom Medizinproduktegesetz gefordert. Wenn auch die Liste lang erscheint, so ist es die Einfachheit der einzelnen Mittel, die zu einer raschen Vertrautheit führt. Der theoretische Part des Notarztmanuals soll kein kurzgefasstes NotarztTaschenbuch darstellen, sondern als ein Leitfaden bis zur Automatisierung im neuen Aufgabenbereich, als eine Gedächtnisstütze zu bestimmten Teilbereichen, Situationen und Standards in unserem Notarztsystem gedacht sein. Die Rückmeldungen von den neu eingeschulten Notärzten über Stärken und Mängel dieses Manuals werden durch die ständige Weiterentwicklung des Leitfadens zu entsprechenden Verbesserungen führen. Die Qualität der Einschulung wird im Wesentlichen vom Engagement und der Qualifikation der erfahrenen Notärzte getragen, die selbst mitunter niemals eine solche Einführung genießen durften. Das Mitwirken des Pflegepersonals, die gewachsene Erfahrung und die große Hilfsbereitschaft der Notfallsanitäter werden diesen Einschulungsprozess aber erst zur gewünschten Qualität vervollständigen – Danke ! An dieser Stelle sei noch eine wichtige Bemerkung erlaubt: Der Notarzt genießt dank seiner Qualifikation, Verantwortung im Handeln und nicht zuletzt seiner traditionellen Position als Arzt in der Gesellschaft großes Ansehen. Im prähospitalen Einsatz exponiert, wird er um so mehr nicht nur vom Patient, sondern auch von allen Mitarbeitern im Rettungsdienst und zugezogenen Einsatzorganisationen in seinem Verhalten unter die Lupe genommen. Dabei geht es natürlich um die qualifizierte notfallmedizinische Hilfeleistung, aber auch um das Auftreten in der Öffentlichkeit, um den respektvollen Umgang auch in emotionalen Ausnahmezuständen mit allen am Einsatz Beteiligten. Nur die Flucht in eine „highly sophisticated“ kalte © by Johannes Konzett Version 1.0 Seite 4 Notfallmedizin ohne Platz für menschliche Werte darf nicht die Entwicklung der Notärzte in unserer Abteilung prägen. Mit den Wünschen auf viel Erfolg und Freude in der Notfallmedizin Dr. Christian Helbok © by Johannes Konzett Bregenz, im Mai 2006 Version 1.0 Seite 5 1. Notarzteinschulung am LKH – Bregenz 1.1 Das Fahrzeug Genaueste Kenntnis der Lokalisation aller Materialien im Nef, was nimmt man mit? Kenntnis aller Medikamente und Beherrschung üblicher Dosierungen insbeauch im Kindesalter (s.a. Kindernotfalltabelle) Einweisung auf die Medizingeräte Einweisung GPS Funkeinweisung Überblick über die geographischen Verhältnisse, Vertrautmachen mit dem Kartenmaterial 1.2 Dienstablauf Dienstablösung: wann/wo; Dienstzeiten Alarmierung: der NA – Piepser; NAW – Telefon Ausrückzeit Vorgehen nach Alarmierung: Statusmeldung, Einweisung, Kommunikation mit Rettungsfahrzeug vor Ort; beobachten des Verkehrs Herstellen der Einsatzbereitschaft nach Patientenversorgung Dokumentation: Einschulung auf unser Notarztprotokoll 1.3 Einsatzstrategien Belassen des Patienten zu Hause Transport im RTW ohne Begleitung mit Notarzt (ohne/mit NFS – Begleitung); welcher Patient kommt wohin (nach Bregenz; nach Feldkirch, …?) Verhalten bei NACA 7; mit und ohne CPR; Todesfeststellung; Amtsarzt Was ist ein Fehleinsatz Einsatzstorno © by Johannes Konzett Version 1.0 Seite 6 1.4 CPR – Training BLS ACLS ( ERC – Universalalgorithmus) Kinderreanimation (zumindest theoretisch) Guidelines schriftlich (Empfehlung: Reanimation 06 kompakt) 1.5 Einsätze mit Begleitung ein erfahrener Notarzt fährt bei den ersten Einsätzen mit der einzuschulende NA übernimmt die komplette Patientenversorgung jeder Einsatz wird nachbesprochen und gemeinsam dokumentiert Dauer der Begleitung richtet sich v.a. nach notfallmedizinischer Vorerfahrung mindestens jedoch 10 Einsätze © by Johannes Konzett Version 1.0 Seite 7 2. Organisatorisches 2.1 Dienstzeiten Der Wechsel von Arzt und Pflege hat morgens um 06.50 Uhr; für Ärzte abends um 19.00 Uhr im Aufenthaltsraum des NAW – Bereiches des LKH – Bregenz zu erfolgen! 2.1.1 Notarzt: 06.50 Uhr – 19.OO Uhr // 19.00 Uhr – 06.50 Uhr 2.1.2 Pflege: 06.50 Uhr – 06.50 Uhr 2.1.3 Sanitäter: Mo-Fr.: 06.00 Uhr – 19.00 Uhr // 19.00 Uhr – 06.00 Uhr Sa.: 06.00 Uhr – 18.00 Uhr // 18.00 Uhr – 08.00 Uhr So.: 08.00 Uhr – 19.00 Uhr // 19.00 Uhr – 06.00 Uhr 2.2 Ausrückzeiten bei Primäreinsätzen am Tag: < 1 min in der Nacht: < 2 min 2.3 Zuständigkeitsbereich des Nef – Sanitäters Der Nef – Fahrer ist auch organisatorischer Einsatzleiter des Roten Kreuzes – Rettungsabteilung Bregenz und damit für die organisatorische Führung und Sicherheit des Sanitätspersonales verantwortlich. Er ist Verbindungsperson zu den verschiedenen Organisationen wie beispielsweise Feuerwehr, Exekutive und Bergrettung. Weiters sollte er die Organisation des Abtransportes des/der Patienten aus schwierigen Bergesituationen (z.B. mit Hilfe der Drehleiters) übernehmen 2.4 Ankündigung von Patienten im Krankenhaus Prinzipiell sollten Patienten – falls sie angekündigt werden – möglichst mit Patientendaten im Krankenhaus angemeldet werden. Die Verständigung der entsprechenden Ambulanzen erfolgt mittels NAW – Handy (alle relevanten Telefonnummern sind dort eingespeichert). © by Johannes Konzett Version 1.0 Seite 8 2.4.1 Transport ad Schockraum Es wird mittels NAW – Handy die chirurg. Ambulanz verständigt (Tel. 005574/401 6030). Dabei gibt der Notarzt folgendes an. gewünschte Fachärzte im Schockraum voraussichtliche Ankunftszeit (in etwa …… Minuten) CT nötig? Unfallröntgen nötig? Allgemeines Röntgen nötig? Alter des Patienten evtl. Name des Patienten Rückruf des FA erwünscht? 2.4.2 Polytrauma – Schockraumindikation In folgenden Situationen muss primär von einem Polytrauma ausgegangen werden (Vgl. Polytrauma – NAST – KOLB – Kriterien): Sturz aus > 3 – 5 m Höhe Herausschleudern aus Unfallfahrzeug Tod eines anderen Insassen des gleichen PKW Als Fußgänger oder Radfahrer angefahren Motorrad- / Autounfall mit höherer Geschwindigkeit Starke Fahrzeugdeformität Einklemmung/Verschüttung Explosionsverletzungen © by Johannes Konzett Version 1.0 Seite 9 2.5 Notarzt – Pager; Notarzttelefon Zur Gewährleistung eines vollen Akkus soll sowohl der Pager als auch das NAWTelefon während der Nacht in der Ladestation geladen werden. Die Alarmierung erfolgt über die RFL (Rettungs- und Feuerwehrleitstelle) in Feldkirch mittels Alarmierungsstichworten: Stichwortmatrix Amt (a) 1 keine gefahr RFL Vorarlberg Bergrettung (b) Feuerwehr (f) Rotes Kreuz ( r) Wasserrettung (w) KIT (k) keine gefahr keine gefahr keine gefahr keine gefahr kein gefahr 2 klein klein klein klein klein klein 3 mittel mittel mittel mittel mittel mittel 4 gross gross gross gross gross gross 6 bwa alarm bergeschere krankentransport 7 telefonausfall lawineneinsatz gefahrengut 2 8 9 grosslage hubschrauber gefahrengut 3 hs-grosseinsatz grosslage 14 bma einsatz 20 insekten 21 bootseinsatz 30 proberuf proberuf fernfahrt proberuf grosslage grosslage proberuf proberuf proberuf Das heißt im Sinne des Notarztdienstes: Ein r1 als Alarmierungsstichwort entspricht meist einem Sekundärtransport. Ein r2Ereignis ist ein Notfall. Weitere Möglichkeiten sind wie r2,f6 - Notfalleinsatz mit Feuerwehr und Bergeschere. Oder ein r3-Einsatz heißt, dass mindestens drei Rettungsmittel im Einsatz stehen. Ein Einsatz mit dem Hubschrauber würde als r2,b8 alarmiert werden. Parallel wird zur Alarmierung der RFL durch den Portier das NAW-Telefon alarmiert. Gerade im Bereich der Unfallabteilung und des OP’s kann es zu Alarmierungsausfällen des Pagers kommen (z.B. wegen Funkschatten durch Bleiwände etc.) Die Mannschaft trifft sich immer unverzüglich beim Notarztfahrzeug. Ausnahme ist hier der Sekundärtransport. In diesem speziellen Fall ruft sich die NAW-Mannschaft gegenseitig an. © by Johannes Konzett Version 1.0 Seite 10 2.6 Organigramm Notarztdienst Bregenz NEF Bregenz Rotes Kreuz Vorarlberg Hauptberufliches Personal mit Notfallsanitäterausbildung LKH – Bregenz Ehrenamtliches Personal mit Notfallsanitäterausbildung Fachärzte und Ärzte mit NA Ausbildung mit Anstellung im LKH Bregenz Ärzte mit NA – Ausbildung mit Werksvertag Dipl. Pflegepersonal aus dem Intensivund Anästhesiebereich 2.6.1 Personal und Ausbildungsgrad der Sanitäter 1. hauptberufliches Personal Ausbildung NKV NKV NKV NFS NKV NKV NFS NKV NFS NKV Name Kramer Robert Osti Michael Boss Gerhard Burtscher Werner Gartner Thomas Kogler Peter Ruess Walter Bösch Michael Stiehle Josef Uher Andreas Tel. Nummer 0664/266 54 07 0664/610 50 50 Sonstiges Dienstführer Dienstführer Stv. Tel. Nummer 664/822 42 52 Sonstiges Kommandant 2. ehrenamtliches Personal Ausbildung NKV NFS NKV NKV NFS NFS NKV NFS NKV NFS NFS NKV NKV © by Johannes Konzett Name Paterno Roland Partsch Thomas Pfanner Dietmar Schmid Chrisoph Sintinger Regina Wiltschi Hubert Ascherl Andreas Bendeder Jürgen Fink-Bleyle Bernhard Hannes Hagen Klettl Heiner Hammerer Heinz Fink Martin Version 1.0 Chef des Stabes Dipl. Pfleger IST Dipl. Pfleger AN Seite 11 2.7 Notarzteinsatzprotokoll (NEP) 2.7.1 Ziel: Verpflichtung des Notarztes zur Behandlungsaufzeichnung Informationsübermittlung an Weiterbehandelnde über Erstbefund, Therapie Verlauf, …. Datenerfassung zum Qualitätsmanagement Grundlage für juridische Ansprüche Verrechnungsbasis 2.7.2 Forderung: sorgfältige Dokumentation Mit der Übergabe eines (Notfall)-Patienten bzw. Toten muss das NEP vollständig ausgefüllt sein, damit die Durchschrift (gelb) mitgegeben werden kann 2.7.3 Teile eines NEP Original (weiß) 1. Durchschlag (blau) 2. Durchschlag (gelb) Archivierung am Stützpunkt Übergabedokument an Rettung (Verrechnung) Übergabedokument an KH oder andere NA – Systeme Übergabedokument an Totenbeschau und Amtsärzte 2.7.4 Archivierung Das handgeschriebene NEP wird vom zuständigen Pflegepersonal in die EDV (NAdat) übertragen. Hierbei handelt es sich um Statistikprogramm Unvollständiges, schlampiges und unleserliches Ausfüllen erschwert deren Arbeit. © by Johannes Konzett Version 1.0 Seite 12 2.8 Auswahl des Zielkrankenhauses 2.8.1 Kriterien 1. Qualifikation 2. Kapazität zur Versorgung 3. Vereinbarung (Sekundäreinsatz) 2.8.2 Beispiele ad 1 Qualifikation Trauma Trauma (ohne Schädel, ohne Querschnitt) LKHB Trauma (mit Schädel; Querschnitt) LKHF Verbrennung (geringgradig, ohne Gesicht, Genitale,…) LKHB Verbrennung (ausgeprägt, mit Gesicht, Genitale,….) LKHF Replantation LKHF Erkrankung LKHF; Konstanz, Friedrichshafen LKHB Herzinfarkt (siehe STEMI) „Schlaganfall“ zur Lysetherapie ad 2 Kapazität Rückmeldung über Versorgungsengpässe im Zielkrankenhaus (freie Intensivplätze, OP,….) durch RFL ad 3 Vereinbarung sofern 1 + 2 erfüllt, bzw. schriftliche Vereinbarung mit Fachabteilungen vorliegen („…Pat. wird immer aufgenommen….) oder telefonischer Kontakt mit Fachabteilung aufgenommen wurde © by Johannes Konzett Version 1.0 Seite 13 2.9 Patient lehnt eine KH – Einlieferung ab bei akuter Selbst- oder Fremdgefährdung Exekutive und Amts-/Gemeindarzt einschalten gegen die Empfehlung des NA Dokumentation im NEP bei Bagatellen im Einvernehmen mit dem NA 2.10 Wichtige Telefonnummern Name RFL Rotes Kreuz Bregenz Stadtpolizei Bregenz Dr. Christian Helbok Dr. Christian Helbok Dect Handy Handy Tel. Nummer 05522/3500 05574/77300 05574/42021 05574/401-6110 0664/6105114 NAW Arzt NAW Pflege NAW Fahrer NEF Handy 6191 6193 6194 0664/391 17 08 KH Bludenz KH Dornbirn KH Feldkirch KH Feldkirch – Herzkatheterbereitschaft KH Hohenems KH Kreuzlingen KH Lindau KH Mehrerau KH Gaisbühel: KH Rankweil Klinik Innsbruck 05552/603 05572/303 05522/303 05522/303-2680 05576/703 0049-753/189 71 70 0049-838/227 60 05574/6740 05522/303 05522/403 0512/504 Vergiftungsinformationszentrale „Wien“ Vergiftungsinformationszentrale „München“ Vergiftungsinformationszentrale „Zürich“ 01/406 43 43 0049-89/192 40 0041-44/251 51 51 Christopherus 8 Stützpunkt Handy Rega (Zentrale Zürich) © by Johannes Konzett 05550/ 2401 Handy 0664/613 69 08 0041-333 333 333 Version 1.0 Seite 14 2.11 Persönliche Ausrüstung 2.11.1 Ziel dient dem Selbstschutz das Umfeld eines Einsatzes ist nicht vorhersehbar und gleicht nicht dem Arbeitsbereich Krankenhaus verbessert die Erkenntlichkeit des NA – Teams 2.11.2 Schutzkleidung Notarztjacke + rote oder weiße Uniformhose Notarztjacken und rote Uniformhose werden den am LKH tätigen Ärzten zur Verfügung gestellt Persönliche Jacken und weiße Uniformhosen können bei Eigenfinanzierung beim Roten Kreuz, LV Vorarlberg, angekauft werden, Bestellungen erfolgen über die zuständigen NEF Sanitäter 2.11.3 Schuhe Sicherheitsschuhe Klasse S2: Sohle durchtrittsicher, chemikalienbeständig, Zehenschutz werden den am LKH tätigen Ärzten zur Verfügung gestellt Alternative: festes Schuhwerk jedoch nur zweitbeste Lösung keine Clogs, Stöckelschuhe oder Sandalen 2.11.4 zusätzlich am Fahrzeug Schutzhelme Schutzhandschuhe säurefest aus Leder Sauerstoffselbstretter Kennzeichnung „Einsatzleiter“ © by Johannes Konzett Version 1.0 Seite 15 3. Vorgehen bei Verzicht auf Reanimationsmaßnahmen/ Todesfeststellung 3.1 Klinische Todeszeichen Klinische Todeszeichen sind Herz-, Kreislauf-, Atemstillstand, Bewusstlosigkeit, Reflexlosigkeit, Blässe und Auskühlung; Die klinischen Todeszeichen sind unsicher und prinzipiell reversibel. Liegen keine nicht überlebbaren Verletzungen vor, muss reanimiert werden, es sei denn, es wird aufgrund vorheriger Willensäußerungen des klinisch Toten oder aus ethischen Gründen auf eine Reanimation verzichtet. Bei Reanimationsverzicht muss zur Feststellung des Todes der Eintritt eines sicheren Todeszeichens (in der Regel Totenflecke) abgewartet werden. Bei Reanimationsabbruch wegen Erfolglosigkeit kann der Tod unmittelbar festgestellt werden, da die Reanimation erst abgebrochen werden darf, wenn auch nach aller ärztlichen Erfahrung vom Hirntod als Individualtod des Patienten auszugehen ist. 3.2 Sichere Todeszeichen Totenflecke entstehen nach endgültigem Kreislaufstillstand durch Absinken des Blutes in den Gefäßen entsprechend der Schwerkraft. Beginn 15 – 30 min, Konfluktion ca. 1 – 2 h post mortem; volle Ausbildung ca. 6 – 8 h post mortem; Weckdrückbarkeit vollständig auf Daumendruck bis max. ca. 20 h p.m. Umlagerbarkeit für etwa 6 – 12 h. Die Totenstarre ist eine postmortale Muskelverhärtung durch ATP-Zerfall und ihre Entwicklung ist stark temperaturabhängig. Sie beginnt meist nach 2 – 4 Stunden im Kiefergelenk und steigt zu den unteren Extremitäten hin ab (Nysten´sche Regel), bis sie nach ca. 6 – 8 Std. voll ausgebildet ist. Sie löst sich Fäulnis und Autolyse nach 2 – 3 Tagen. Wärme beschleunigt, Kälte verzögert den Eintritt und Lösung. Fäulnis als bakterieller Prozess beginnt meist im Unterbauch als Grünfäulnis und breitet sich dann zunächst über das Venennetz über den Körper aus. Fäulnis tritt beschleunigt auf an Verletzungen sowie bei lokalen oder generalisierten Infektionen. Vorgehen des Notarztes Vom Notarzt muss nach der Todesfeststellung umgehend der Amtsarzt (über die Polizei in Bregenz oder sonst über die RFL) verständigt werden. Gibt es Anhaltspunkte für einen „nicht natürlichen“ Tod, muss die Exekutive ebenfalls verständigt werden. Es sollte genau auf das Vorhandensein von Totenflecken, Totenstarre, Verletzungen, sowie auch mögliche Fremdeinwirkungen geachtet werden und diese auch am Protokoll vermerken. Weiters sollte die Körpertemperatur gemessen werden. Zu bedenken ist bei der Tympanonmessung, dass sich die Temperatur im Kopf-Hals-Bereich nach einem Kreislaufstillstand wesentlich rascher verändert als im Körperkern und dass daraus seitens des NA keine Abschätzungen zum Todeszeitpunkt gemacht werden dürfen. © by Johannes Konzett Version 1.0 Seite 16 Bei Abbruch von Reanimationsmaßnahmen kann es notwendig sein Tubus, Leitung, etc. an der Leiche zu belassen (z.B. wegen post mortem Qualitätskontrolle). Eigenes Verpackungsmaterial, gebrauchte Handschuhe, Tupfer etc. sind einzusammeln und zu entsorgen, wobei sorgsam darauf geachtet werden muss, allfällig am Auffindungsort bereits vorhandene Spurenträger nicht mitzunehmen (Spurensicherung!!). 3.3 Tod am Transport Sollte ein Patient am Transport versterben, dann kann der Patient – der Verstorbene – ins Krankenhaus eingeliefert werden, da der NAW der verlängerte Arm des Krankenhauses ist. Tod eines Notfallpatienen natürlich zu Hause öffentlich kriminell, suizidal, fremd, unklar SIDS an etwaige Spurensicherung denken Exekutive verständigen Angehörige anwesend allein stehen bei Anwesenheit von Angehörigen Todesnachricht übermitteln (NA!!) Todesnachricht übermitteln (NA!!) weitere organisatorische Maßnahmen (Bestattung, Totenbeschau, KIT, …) weitere organisatorische Maßnahmen über Exekutive Notarzteinsatzprotokoll (Durchschrift „gelb“) hinterlegen Notarzteinsatzprotokoll (Durchschrift „gelb“) hinterlegen 3.3.1 Todesnachricht niemals: „ich glaube wir haben;…..“, „vielleicht wäre…..“ sondern: klar verständlich ausdrücken, keine Zweifel offen lassen, keine versteckten Vorwürfe, die Sicherheit geben, dass alles Mögliche und Sinnvolle versucht wurde © by Johannes Konzett Version 1.0 Seite 17 4. ACS – STEMI – NSTEMI 4.1 Anamnese wann war Schmerzbeginn derzeitige Medikation 4.2 Monitoring 12 Kanal – EKG Blutdruckmessung Pulsoxymetrie 4.3 Maßnahmen O2 – Gabe Oberkörperhochlagerung i.v. Zugang 4.4 Therapie MONA – (Be Happy) Morphin 5 – 10 mg i.v Oxygen über Maske Nitrate 0,8 mg sublingual (CAVE RR) ASS 500 mg i.v., falls keine KI vorliegen bzw. kein ASS in den letzten 24 h eingenommen wurde β – Blockade (Esmolol, Metroprolol) erwägen, je nach HF und RR Heparin Lovenox® 30 mg i.v. + 1 mg/kg/KG (zusammen max 100mg!!) 4.5 Prähospitale Lyse bei STEMI siehe auch Lyseprotokoll nitroresistenter Thoraxschmerz ST – Hebung 0,2 mV in 2 benachbarten Brustwandableitungen +/0,1 mV in 2 Extremitätenableitungen oder neu aufgetretener LSB Schmerzbeginn < 3 h Contact – to - Ballon time > 90 min Alter < 75 Jahre © by Johannes Konzett Version 1.0 Seite 18 4.6 Lyse kontraindiziert bzw. NSTEMI Primär PTCA an einem Zentrum (Herzkatheter-Handy: 05522/303-2680) 4.6.1 NSTEMI Dieser ist an sich nur dann eine Indikation zur Akut – CAG/PCI, wenn der Patient trotz Therapie symptomatisch und/oder kreislaufinstabil bleibt (daher die Frage nach Schmerzpersistenz bei NSTEMI relevant). Wenn beides nicht der Fall ist CAG in den ersten 24 – 48 Std. anstreben 4.7 Fragen des Kardiologen bei Ankündigung Sind ST – Hebungen vorhanden und in welchen Ableitungen Wann war der Schmerzbeginn Hat der Pat. noch Schmerzen (besonders bei NSTEMI) Ist der Pat. kreislaufstabil Alter des Patienten Ist der Patient lysiert worden 4.8 Absolute Kontraindikationen für Thrombolyse Schlaganfall in den letzten 6 Monaten Trauma, OP, Kopfverletzung in den letzten 3 Wochen Neoplasma oder ZNS – Erkrankung Magen – Darm – Blutung im letzten Monat Bekannte Blutungsdiathese 4.9 Relative Kontraindikationen für Thrombolyse TIA in den letzten 6 Monaten Orale AK – Therapie Schwangerschaft Nicht komprimierbare Gefäßpunktion Therapierefraktäre Hypertonie (RRsyst. > 180 mmHg) Aktives Ulcusleiden Floride Endokarditits Fortgeschrittene Lebererkrankung Traumatische Reanimationsmaßnahmen © by Johannes Konzett Version 1.0 Seite 19 Notarzt – STEMI - Protokoll Patient:………………………………….. Geb.-Dat./Alter:…………………………….. Einsatzdatum:…………………………. NA – System:………………………………… Schmerzbeginn:………………………. Erst EKG (12 Kanal) Zeitpunkt:……….. Befund:………………………………………… Lysebeginn:……………………………. Übergabe KH:……………………………….. Präklinische Lyse wenn alle Indikations-Kriterien „Ja“ und keine KI KRITERIEN für INDIKATION Verdächtige oder typische Schmerzen; nitro-resistent JA Nein ST Hebung in > 2 Extremitätenableitungen (> 0,1mV) und/oder > 2 benachbarte Bruswandableitung (> 0,2mV) oder neuer LSB JA Nein Zeitpunkt von Kontakt bis Ballon > 90 min (Auskunft!!) Ja Nein ICH in der Vorgeschichte Ja Nein Ischämischer Schlaganfall < 6 Monate Ja Nein ZNS – Gefässmalformation oder –Neoplasie Ja Nein GI – Blutung < 1 Monat Ja Nein Operationen, ausgedehntes Trauma; SHT < 3 Wochen Ja Nein V.a. Aortendissektion oder neue neurolog. Anfälle Ja Nein Akute Blutung/Blutungsdiathese Ja Nein Schmerzbeginn < 3h Herzkatheter - Handy Feldkirch: 05522/303/2680 ABSOLUTE KONTRAINDIKATIONEN: Entscheidungshilfen: Schmerzbeginn < 3 h 3–6h Prähospitale Lyse + Transport ins Stützpunkt KH Akut – PTCA bzw. zur Akut PTCA oder Lyse im Stützpunkt - KH >6h keine Lyse Transport ins Stützpunkt - KH Unterschrift Notarzt:………………………............ © by Johannes Konzett Version 1.0 Seite 20 4.10 Einschub „STEMI – Netzwerk – Tirol Das eingeschobene Kapitel über die „Reperfusionstherapie bei akutem Myocardinfarkt: Das „STEMI – Netzwerk – Tirol“ soll nur als Überblick dienen, wie es dzt. in Tirol läuft und wie es möglicherweise bei uns ab Herbst 2006 in ähnlicher Weise aussehen könnte Reperfusionstherapie bei akutem Myokardinfarkt: Das „STEMI-Netzwerk Tirol“ Einleitung Aktuelle Therapie-Leitlinien für den akuten ST-Strecken-Hebungs-Infarkt („STEMI“) empfehlen die mechanische Wiedereröffnung des infarktbezogenen Gefässes durch perkutane Koronarintervention („Primär-PCI“) als bevorzugte Methode der Reperfusion, sofern sie innerhalb von 90 Minuten nach dem ersten medizinischen Kontakt durchgeführt werden kann. Die Vorteile der Primär-PCI gegenüber der Lysetherapie liegen in der höheren Öffnungsrate des verschlossenen Gefässes und der grösseren Chance, eine Normalisierung des Blutflusses wiederherzustellen (sogenannter „TIMI-3 Fluss“). Diese Öffnungsrate liegt nach Primär-PCI über 90%, nach Lyse nur bei 50-60%. Weitere Vorteile der Primär-PCI liegen in einem geringeren Risiko eines Wiederverschlusses und damit Rezidivinfarktes, sowie in einer geringeren Rate an Schlaganfällen, die nach Lysetherapie in etwa 1% auftreten können. Der Erfolg der Reperfusionstherapie ist eindeutig zeitabhängig. Diese Zeitabhängigkeit gilt zwar für beide Reperfusionsmethoden, jedoch deutlich stärker für die Lyse als für die PCI. Innerhalb der ersten 3 Stunden nach Schmerzbeginn sind beide Methoden ähnlich effektiv, besonders dann, wenn die Lysetherapie schon prähospital begonnen wird. Damit kommt der präklinischen Lyse durch den Notarzt bei den frühzeitig erreichten Patienten eine besondere Bedeutung zu. In den aktuellen Leitlinien der Europäischen Kardiologischen Gesellschaft (ESC) wird daher die Lysetherapie als der PCI gleichwertige Therapie (nur) bis zu einem SchmerzTherapie-Intervall von 3 Stunden empfohlen, während für Patienten mit einer Schmerzdauer von mehr als 3 Stunden die Primär-PCI bevorzugt wird, selbst wenn sie mit einem Transfer in ein anderes Krankenhaus verbunden ist (Abb.1). © by Johannes Konzett Version 1.0 Seite 21 ESC PCI Guidelines 2005 Abb. 1 Therapieleitlinien der ESC 2005 zur PCI bei STEMI © by Johannes Konzett Version 1.0 Seite 22 „STEMI-Netzwerke“ Stemi-Netzwerke haben den Sinn, therapeutische Leitlinien in Zusammenarbeit aller beteiligten Einheiten bzw. medizinisch tätigen Personen an lokale Gegebenheiten anzupassen und in eine sinnvolle und machbare Praxis umzusetzen. Für Tirol wurde in Kooperation zwischen der Klinik, den Bezirkskrankenhäusern und den systemverantwortlichen Notärzten im Februar 2005 ein Reperfusions-Schema als Entscheidungshilfe für die Prähospitalphase des akuten Infarktes erarbeitet. Dieses Schema lehnt sich an internationale Leitlinien an und empfiehlt das Vorgehen bei STEMI in Abhängigkeit von der Schmerzdauer und der Entfernung von der Klinik Innsbruck (Abb. 2). Es wird dabei darauf geachtet, daß die zeitliche Grenze von 90 Minuten bis zum offenen Gefäß nicht überschritten wird. Dieses enge Zeitfenster kann dank einer immer besser funktionierenden Zusammenarbeit und Kommunikation zwischen Notärzten, Bezirkskrankenhäusern und Klinik und eines Rund-um-die-Uhr PCI-Bereitschaftsdienstes (Handy) an der Kardiologie Innsbruck immer häufiger eingehalten werden, selbst wenn der Infarkt in grösserer Entfernung von Innsbruck auftritt. STEMI – Reperfusion in Tirol Schmerzdauer <3 h 3-6 h Zone 1 = 30km Zone 2 = 70km Zone 3 = 90km (Hall, Schwaz) (Zams, Kufstein) (Reutte,St.Johann, Kitzbühel) 1° Primär-PCI 2° Lyse bei EKG-PCI >90´ 1° Primär-PCI 2° Lyse bei EKG-PCI >90´ >6 h Lyse vor Ort (prä- od. intrahospital), dann Transfer zur PCI ≤24h erwägen Lyse oder Primär- PCI wenn EKG-PCI ≤90 Min. Transfer zur Primär-PCI Lyse nur im Einzelfall Primär-PCI Workshop Seefeld, 26-02-2005 Immer häufiger kommt es auch vor, dass nach Direktinformation mit dem PCIKoordinator der Patient vom Notarzt direkt ins Katheterlabor eingeliefert wird. Dies trifft naturgemäß vorwiegend für Patienten aus dem Grossraum Innsbruck zu oder für diejenigen Patienten, die direkt mit dem Notarzthubschrauber in die Klinik gebracht werden können. An der Klinik Innsbruck werden pro Jahr über 200 PCIs im akuten Infarkt durchgeführt, die „door-to-balloon-time“ liegt meist unter 80 Minuten. Die Thrombolyse-Therapie wird auch für jene Patienten empfohlen, die eine Schmerzdauer von 3 bis 6 Stunden haben und für die aufgrund einer zu langen Transportzeit die PCI innerhalb von 90 Minuten nicht möglich erscheint. © by Johannes Konzett Version 1.0 Seite 23 Nach erfolgreicher Lyse wird eine Koronarangiographie und eventuelle PCI nach den neuen Leitllinien zum frühest möglichen Zeitpunkt angestrebt. Dies geschieht in der Regel nach 2-4 Tagen. Die Empfehlung zur frühen invasiven Abklärung beruht auf der Erfahrung, daß auch nach erfolgreicher Lyse bei Beschwerdefreiheit eine hochgradige Koronarstenose vorliegen kann, die ein hohes Risiko für einen Wiederverschluss in sich birgt und daher möglichst bald gestentet werden soll. Diese Überlegungen und erste Daten, die den Nutzen der raschen Post-Lyse PCI unterstützen, haben dazu geführt, dass die routinemässige Koronarangiographie nach Lysetherapie in den neuesten ESC Guidelines als Klasse IA Indikation empfohlen wird. Für Patienten, die wegen zu grosser Entfernung zum Zentrum keine Primär-PCI erhalten konnten, ist die frühe Post-Lyse-PCI die Chance, eine interventionelle Therapie mit ähnlich gutem Langzeiterfolg anbieten zu können wie die alleinige Primär-PCI. Allerdings muss dieses Konzept noch durch grössere Studien erhärtet werden. Thrombolyse im Notarztdienst Wesentliche Voraussetzung für die Entscheidung zur Thrombolyse im präklinischen Notarztdienst ist neben der infarkttypischen Schmerzsymptomatik eine eindeutige 12Kanal EKG-Diagnostik, die Kenntnis der Schmerzdauer und der Ausschluss von Kontraindikationen. Bei telefonischem Direktkontakt sollten folgende Fragen des interventionellen Kardiologe vom Notarzt beantwortet werden: Sind ST-Hebungen vorhanden und in welchen Ableitungen? Wann war Schmerzbeginn? Hat der Patient noch Schmerzen (insbesondere bei NSTEMI)? Ist der Patient kreislaufstabil? Alter des Patienten? Wurde der Patient lysiert? Diese Fragen sind wichtig, um das adäquate Vorgehen an der Klinik optimal planen zu können. Ein weiteres Problem dieser oft und erwiesenermaßen lebensrettenden Therapie ist der Medikamentenpreis. So liegt der Preis für jenes Lytikum, das dzt. am häufigsten verwendet wird, in der Dimension von ca € 1000,-, was im Bereich der Kosten für einen halben Tag Intensivstationsaufenthalt liegt. Demgegenüber steht die Medikamentenpauschale in der Höhe von €14,-, die der Notarztdienst-Betreiber von der Sozialversicherung erhält. Somit ist die Thrombolyse kaum aus dem refundierten Notarzt-Betrieb zu finanzieren. Die Bezirkskrankenhäuser Tirols haben bereits in der Vergangenheit im Sinne einer vorgezogenen Therapie individuelle Lösungen für diejenigen Patienten getroffen, die vom Notarztdienst lysiert eingeliefert wurden. Die Situation im Ballungsraum Innsbruck Für die Notarztsysteme Tirol Mitte wurde als Konsequenz der neuen, aktualisierten Leitlinien ein eigenes STEMI-Lyse-Protokoll entwickelt und verteilt (Abb 3). Seit Oktober dieses Jahres wird den Notarztsystemen in Tirol Mitte gegen Vorlage des Notarztprotokolls, des 12 Kanal-EKGs und des STEMI-Lyse-Protokolls für einen dzt. befristeten Zeitrahmen das Lytikum in Naturalien refundiert. © by Johannes Konzett Version 1.0 Seite 24 Abb 3 STEMI Protokoll Notarztsysteme Tirol Mitte Die vorliegende Stellungnahme stellt das Ergebnis intensiver Kooperationen zwischen aktiven Notärzten und Kardiologen/Internisten Tirols auf der Grundlage des aktuellen wissenschaftlichen Wissenstandes und mehrerer entsprechender gemeinsamer Tiroler Veranstaltungen dar. Am 26. Februar 2006 werden sich die verantwortlichen Kardiologen/Internisten der Krankenhäuser und die systemverantwortlichen Notärzte wieder in Seefeld zusammenfinden, um die aktuelle Situation und das Procedere zu diskutieren. Univ. Prof. Dr. Franz Weidinger, Klinische Abteilung für Kardiologie, Med.Univ.Innsbruck Univ. Doz. Dr. Michael Baubin, Univ.Klinik für Anästhesie u. Allg.Intensivmedizin, Med.Univ.Innsbruck; Dr. Willhelm Grander, BKH Hall Dr. Thomas Fluckinger, Dr. Kai Wulf, Österr.Rotes Kreuz, LV Tirol © by Johannes Konzett Version 1.0 Seite 25 5. Insult: Hämorrhagie – Ischämie Anamnese – auch Fremdanamnese – Zeitpunkt Symptombeginn Grobe neurologische Untersuchung Lagerung + Monitoring (EKG; Blutdruck; Pulsoxymetrie) i.v. Zugang, Blutabnahme, 0,5 – 1 l NaCl 0,9% Atemwege frei machen, O2 – Gabe (~ 3l/min) BZ – Kontrolle, ggf. Hypoglycämieausgleich KEINE forcierte Blutdrucksenkung Transport so rasch wie möglich ins KH Vorinformation des diensthabenden Internisten und des CT falls Lyse zeitlich gesehen möglich wäre bei Auftreten von epileptischen Anfällen Lorazepam (Temesta®) 0,1 mg/kgKG Intubation zurückhaltend GCS < 7 bzw. insuffizienter Atmung 5.1 Zeitfenster für neurologische Lysetherapie max. 3 Std. !!! vom Auftreten der Symptome daher kein unnötiger Zeitverlust präklinisch!!!!!!!!!!!!!!!!!! innerklinischen Zeitverlust von ca. 1 St. (CT, Labor, Aufklärung…) berücksichtigen „dünne Datenlage“ daher kurzes Zeitintervall immens wichtig © by Johannes Konzett Version 1.0 Seite 26 Cerebrales Lyse - Protokoll Patient:…………………………………. Geb.-Dat./Alter:…………………………… Einsatzdatum:…………………………. NA – System:……………………………… Symptombeginn:………………………. Befund:……………………………………... Anrufzeitpunkt KH:…………………… Zuständiger FA Interne:…………………… Cerebrale Lyseindikation (im KH) wenn alle Indikations-Kriterien „Ja“ und keine KI KRITERIEN für INDIKATION Symptombeginn < 3 Std. JA Nein Zeichen eines Schlaganfalles JA Nein Rezente OP oder Biopsie ( < 3 Wochen) Ja Nein Rezentes Trauma Ja Nein Bekannte Blutungsneigung Ja Nein Rezente Blutungen (z.B. GI – Blutung) Ja Nein schwere terminale Erkrankung Ja Nein 1. plötzlicher Beginn 2. Halbseitenlähmung/- Sensibilitätsstörung 3. Sprachstörung 4. Visusstörung/Doppelbilder 5. Gleichgewichtsstörung, … AUSSCHLUSSKRITERIEN FÜR CEREBRALE lYSE: Unterschrift Notarzt::………………………............ © by Johannes Konzett Version 1.0 Seite 27 6. Asthma Bronchiale – COPD O2 – Gabe (~ 5 – 6 l/min) Cave: Atemantrieb Oberkörperhochlagerung Monitoring (Pulsoxymetrie, EKG, RR) Spray´s i.v. – Zugang Theophyllin:- 5 mg/kgKG i.v. (entspr. 1 – 2 Amp.) β2 – Sympathomimetikum (Terbutalin – Bricanyl®) s.c. oder verdünnt i.v. titrieren Vendal 2 – 5 mg titrieren Prednisolon (Solu-Dacortin®) 250 mg – 500 mg i.v. Wirkungseintritt erst nach ca. 30 – 45 min bei anhaltender Sympotmaik: Adrenalin im Vernebler ( 1 mg auf 10 NaCl) bei therapieresistentem Asthma bronchiale/COPD die Gabe von Ketanest S erwägen Cave: KI (KHK,..) Dosierung: 0,1 – 0,2 mg/kgKG (Steigerung bis 0,5 – 1 mg) bzw. Narkoseeinleitung (Intubation und Beatmung) mit Ketanest S © by Johannes Konzett Version 1.0 Seite 28 7. Anaphylaktische Reaktion Allergenzufuhr sofort stoppen Schocklagerung O2 – Gabe Monitoring (EKG, Pulsoxymetrie, Blutdruck) großlumige venöse Zugänge Infusion: RLA; NaCl, kolloidale Lösung bei Bronchospasmus: Theophyllin 3 – 5 mg/kg i.v. H1 – Antagonisten (Fenistil) und H2 – Antagonisten (Ulsal) bei Schocksymptomatik: (Suprarenin verdünnt 1.1=) 0,1 mg titrieren Solu-Dacortin®: 250 – 500 mg bei Kreislaufstillstand CPR nach ERC – Richtlinien 2005 © by Johannes Konzett Version 1.0 Seite 29 ANAPHYLAKTISCHE REAKTION BEI ERWACHSENEN Behandlung durch Medizinische Ersthelfer Schwere allergische Reaktion mit Atemschwierigkeiten und/oder Hypotension speziell wenn Hautveränderungen vorhanden sind Sauerstoff Stridor, respiratorische Insuffizienz oder Klinische Schockzeichen1 Epinephrine2,3 (Adrenalin) 1:1000 verdünnt 0,5 ml (500 μg) i.m. Wiederholung alle 5 min, falls keine Klinische Besserung eintritt Antihistaminikum (Chloramphniramin) 10 – 20 mg langsam i.v. ZUSÄTZLICH Bei allen schweren Reaktionen und Patienten mit Asthma Hydrocortison 100 – 500 mg i.m./od. langsam i.v. Bei klinischer Schocksymptomatik die nicht auf Medikamentengabe anspricht 1 – 2- Liter Flüssigkeit i.v. Rasche Infusion ist möglicherweise erforderlich 1. Ein inhalativer β2-Agonist kann als zusätzliche Maßnahme gegeben werden, wenn der Bronchospasmus sehr stark ist und auf andere Behandlung nicht rasch anspricht. 2. Bei schwerem Schock mit instabilen Kreislaufverhätlnissen sofortiger Beginn lebensrettender Sofortmaßnahmen, falls erforderlich CPR/ALS Langsame i.v. Gabe von Adrenalin (1:10.000 verdünnt). Dies ist allerdings gefährlich und nur Geübten zu empfehlen, die einen i.v. Zugang ohne Zeitliche Verzögerung setzen können. Beachte die unterschiedliche Dosis (Verdünnung) von Adreanlin bei i.v. Gabe 3. Wenn Erwachsene mit dem Epipen behandelt werden, sollten 300 μg ausreichen. Eine zweite Gabe ist vielleicht erforderlich © by Johannes Konzett Version 1.0 Seite 30 8. Kreislaufmanagement beim Polytrauma 8.1 Kreislaufschock beim Trauma 8.1.1 Hämorrhagischer Schock: Blutverlust führt zu Hypovolämie 8.1.2 Spinaler Schock Vasoplegie führt zu relativer Hypovolämie 8.2 Ziel der Volumentherapie 8.2.1 Erhöhen des intravasalen Volumens durch Erhöhen des Cardiac Output und damit Unterbrechung der schockinduzierten sympathoadrenergen Stressreaktion Hämodilution Beides führt zu einer verbesserten mikrovaskulären Perfusion und damit zu einer Verbesserung des globalen O2 – Angebotes 8.3 Indikation der präklinischen Volumentherapie Die präklinische Volumentherapie ist jedoch nicht generell bei jedem Patienten indiziert 8.3.1 Abhängigkeit der Therapie Das Therapieziel „erwünschte Kreislaufsituation“ ist abhängig von Verletzungsmuster/Traumamechanismus aktuellen Kreislaufsituation und Tendenz Zeitverlust Geographischen Lage, Rettungsmittel, KH Erfahrung des Notarztes klinisch orientiertes, patientenbezogenes, individuelles Therapiekonzept! © by Johannes Konzett Version 1.0 Seite 31 8.4 Aufgaben des Notarztes 8.4.1 Situationsüberblick Beurteilung des Unfallherganges bzw. Erhebung der Traumanamnese (handelt es sich um einen Sturz aus großer Höhe oder um ein Hochgeschwindigkeitstrauma … - „NAST – KOLB – Kriterium“) 8.4.2 Übersichtsuntersuchung durchführen Vitalparameter Verletzungsmuster (GCS, grobe Untersuchung von Kopf bis Fuß nach anatom. Veränderungen oder Schmerzen 8.4.3 Kreislauftherapie Diese ist abhängig vom Verletzungsmuster (Blutung?, SHT?) 8.4.4 Kontroverse der Schocktherapie in der modernen Notfallmedizin Aggressive Volumentherapie – Stay & Play (SHT, Polytrauma + SHT, multiple Extremitätenfrakturen) Permessive Hypotonie (Polytrauma ohne SHT mit innerer Blutung) Keine Volumentherapie – Load & Go (Isolierte Leberruptur) © by Johannes Konzett Version 1.0 Seite 32 8.5 Schädel – Hirn – Traum Das Leitsymptom des SHT ist die Bewusstseinsstörung – je tiefer und länger der Bewusstseinsverlust ist, desto schwerer die Hirnverletzung und schlechter die Prognose; auf Pupillendifferenz achten Leichtes SHT: initial GCS 13 – 15 Dauer der Bewusstlosigkeit < 30 min Posttraumatische Amnesie meist < 1 h Mittleres SHT: initial GCS 9 – 12 Dauer der Bewusstlosigkeit < 24 h Posttraumatische Amnesie < 24 h Schweres SHT: initial GCS 3 – 8 Dauer der Bewusstlosigkeit > 24h 8.5.1 Therapie beim schweren SHT „Treat & Run“ – immediate resuscitation Vermeidung von Hypoxie: SpO2 < 90% oder PaO2 < 60 mmHg Vermeidung von Hypotonie: RRsyst. < 90 mmHg – die sofortige Kreislaufstabilisierung hat beim schweren SHT absolute Priorität Ziel – MAP: 80 mmHg kristalloide oder kolloidale Lösugen (Voluven 50 ml/kgKG) hyperosmolare – hyperonkotische Lösungen (Hyper-HES max. 4 ml/kgKG!!) Vasopressoren oder Katecholamine Vorsicht bei Narkose Induktion einer Hypotonie möglich © by Johannes Konzett Version 1.0 Seite 33 8.6 Schwere Blutungen Transportpriorität – delayed resuscitation Thorax-, Abdominal- Beckentrauma oder offene Blutungen nach außen Keine Kreislaufstabilisierung sinnvoll Ziel: RR ≤ 50 mmHg Beckenfrakturen Diese können schwere, lebensbedrohliche Blutungen verursachen, an mögliche Organverletzungen denken. Starke Schmerzen Kreislaufschock Blutungen aus natürlichen Öffnungen Hämatome und Schwellungen gespannte Bauchdecke Transportpriorität an ein Traumazentrum 8.7 Polytrauma = Verletzung merher Körperhöhlen, die einzeln oder in Kombination lebensbedrohlich sind. Äußerst gefährlich sind Kombinationen aus SHT, Thoraxverletzungen oder Beckenfrakturen Permessive Hypotension: keine normalen RR-Werte anstreben (50-60 mmHg) 8.7.1 Mehrfachfrakturen Forcierte Volumengaben sind indiziert, da der Volumenbedarf aufgrund von Hämorraghien oder SIRS sehr hoch sein kein Ziel RR: subnormale RR-Werte – ev. Permissive Hypotension 8.7.2 Querschnittsverletzung – Spinaler Schock sofortige Kreislaufstabilisierung mit Volumen (Kolloiden), Hyper-HES, und Katecholaminen immediate resuscitation © by Johannes Konzett Version 1.0 Seite 34 9. Aspekte der Geriatrischen Medizin Die Häufigkeit der notfallmedizinischen Versorgung von älteren (über 65-jährig und alten über (89-jährig; US-Ageing Commission) Patienten ist überproportional hoch und macht mehr als ein Drittel der Einsätze aus. 9.1.Die Beurteilung der Dringlichkeit Aus notfallmedizinischer Sicht ist der Begriff der Dringlichkeit und der Vitalbedrohung beim alten Menschen weiter zu definieren als beim jungen Patienten, da im Alter die Kompensationsmechanismen eingeschränkt sind und auch isoliert betrachtet, leichte Erkrankungen und eingeschränkter Immunkompetenz zu dramatischer Verschlechterung führen können. Die Beurteilung nach der NACA – Skala (National Advisory Committee for Aeronautics) ist wenig hilfreich, da die akute Symptomatik häufig zu einer Unterschätzung, die undifferenzierte Mitberücksichtigung der chronischen Symptomatik aber zu einer Überschätzung führt. 9.2 Patientenrechte und Patienten(voraus)verfügung Der mündige und geschäftsfähige Patient bestimmt selbst, ob und wie er behandelt werden möchte. Für den bewusstseinseingeschränkten Patienten ohne Sachwalter und wenn keine schriftliche Patienten(voraus)verfügung vorliegt, übernimmt der Notarzt „Geschäftsführung ohne Auftrag“. Prinzipiell ist es vorteilhaft, die Angehörigen in die Situationsbeurteilung mit einzubeziehen, die Verantwortung bleibt aber beim Notarzt. Rechtliche Grundlagen sind im Ärztegesetz (z.B.: § 22 Abs. 1 ÄrzteG; Verpflichtung zur ärztlichen Hilfeleistung), im Strafgesetz (z.B.: § 110 StGB; Eigenmächtige Heilbehandlung) und im Krankenanstaltengesetz (z.B.: § 5a B-KAG BGBl 1993/801; Recht auf Sterben in Würde) verankert. 9.3 Krankheit Höheres Lebensalter ist zunehmend mit Krankheit, eingeschränkter Organfunktion und chronischen Leiden assoziiert, so dass die erreichbaren Therapieziele beim geriatrischen Patienten manchmal nur in einer Verbesserung der Lebensqualität, Erhaltung der Selbstständigkeit, Linderung von Schmerz und Behinderung und einer Rückkehr in die häusliche Umgebung liegen. 9.4 Trauma Die Verletzungsrate, vor allem durch Stürze, steigt mit höherem Alter, Komplikationen sind häufiger, die Mortalität ist höher, und die Krankenhausaufenthalte und die Rehabilitationsdauer sind verlängert. Bei kardialer Insuffizienz müssen die Infusionsvolumina zurückhaltend und streng angepasst werden, die Indikation für Blutkonserven muss frühzeitig gestellt werden. Immobilität erhöht das Risiko für Hypothermie, Exsikkation und pulmonaler Infektion. © by Johannes Konzett Version 1.0 Seite 35 9.5 Diagnostik Eingeschränkte Kommunikationsfähigkeit verschlechtert die Diagnostik vor Ort. Zusätzlich ist der funktionelle Ausdruck von Krankheit beim betagten Menschen oft verändert. Mentale Störungen und Depression sind häufig und bleiben häufig unerkannt und unbehandelt. 9.6 Medikamentöse Therapie Hoher Medikamentenkonsum (Polytherapie) wird häufig in unterschiedlichsten Kombinationen (Polypragmasie) beobachtet. Die medikamentöse Notfalltherapie muss Nebenwirkungen der bestehenden Dauermedikation erkennen und Wechselwirkungen mit den Notfallmedikamenten vermeiden. Auswahl und Dosierung müssen an Alter und Organfunktion angepasst sein (z.B. vervielfachte Halbwertszeit von Benzodiazepinen im Alter). 9.7 Kooperation und Delegation Die klaglose Zusammenarbeit mit verschiedenen Organisationen ist oft wichtig, um ein iatrogenes Chaos zu vermeiden. Dazu gehören die Kooperation mit medizinischem Personal (Rettungsdienst, Kriseninterventionsteam,…) mit Angehörigen, mit Pflegepersonal (Hauskrankenpflege, Altenpflege, Heim, Krankenhaus,..), die Sicherung des Eigentums (Angehörige, Polizei) und die Versorgung von Haustieren (Angehörige, Nachbarn, Tierschutzverein): © by Johannes Konzett Version 1.0 Seite 36 10. Katastrophenmedizin 10.1 Definitionen 10.1.1 Großunfall: Definition ÖRK LV Vorarlberg Mit örtlichem Personal und Material nicht bewältigbar Keine behördlich erklärte Katastrophensituation Anzahl der Verletzten >= ca. 15 Personen 10.1.2 Katastrophe: Durch elementare oder technische Vorgänge ausgelöste Ereignissen, die in großem Umfang das Leben oder die Gesundheit von Menschen oder Eigentum gefährden. Der Übergang vom Großschadenereignis zur Katastrophe ist fließend. Für den Ablauf im Rahmen eines Großunfallgeschehens sind die „ÖRK Rahmenvorschrift Großunfall“ und „Durchführungsrichtline Großunfall des LV Vorarlberg“ für uns von Bedeutung. Darin sind u.a. die Aufgaben der Ärzte bei Großunfällen definiert. Checklisten als Hilfe für den Ernstfall sind im NEF vorhanden. Die für die ärztlichen Aufgaben wichtigen Listen sind im Folgenden abgebildet. © by Johannes Konzett Version 1.0 Seite 37 GS 3A VORBEREITUNG SANHIST m ABLAUFORGANISATION S ch a d e n s p la tz a u EL LNA SANHIST LS M Transport Behandlung Triage t T TRIAGE I Behandlung II TRANSPORT S c h a d e n s r BT Betreuung H KRANKENHAUS © by Johannes Konzett Betreuung Version 1.0 Seite 38 GS 3B VORBEREITUNG SANHIST FÜHRUNGSORGANISATION SANHIST Betreuung t TRIAGE T M LS EL LNA BT Behandlung I II TRANSPORT © by Johannes Konzett Version 1.0 Seite 39 ERSTEINTREFFENDER NOTARZT Übernehmen Sie die Funktion des provisorischen LNA Schutz- (Warn-) Kleidung anlegen Auf Gefahren achten (Abstand!) Kontakt mit (provisorischem) Einsatzleiter aufnehmen Treffpunkt festlegen Überblick verschaffen Anzahl und Schwere der Verletzungen? Triagestelle Wurde die Triagestelle bereits festgelegt? NEIN Triagestelle festlegen lassen (provisorischer EL) keine Patientenbergung vor Festlegung der Triagestelle! Verbindung mit der Leitstelle halten nachkommende Ärzte einteilen 1. Triage 2. Bergetriage 3. Behandlung Ständiger Kontakt mit (provisorischem) EL Nach Eintreffen eines LNA geben Sie diesem einen umfassenden Lagebericht. Übernehmen Sie weiter Aufgaben laut LNA © by Johannes Konzett Version 1.0 Seite 40 Leitender Notarzt LNA SanHiSt 2 Medizinische Gesamtverantwortung Meldung bei gemeinsamer Einsatzleitung für alle medizinischen Belange zuständig Persönliche Kennzeichnung anlegen Informationen einholen (von provisorischem LNA) Einteilung eines Assistenten Melder / Schreiber / Funker Einteilung der Notärzte Medizinische Arbeit in der SanHiSt überwachen Einhaltung massenmedizinischer Aspekte Klinikzuweisung in Zusammenarbeit mit Behandlung II und Leiter Transport Laufende medizinische Lagebeurteilung siehe Rückseite Ständiger Kontakt mit EL und Leiter SanHiSt Ausrüstung Persönliche Kennzeichnung HFG Schreibmaterial © by Johannes Konzett Übersicht Krankenhäuser FB 18ff (Behandlungskapazität) Version 1.0 Seite 41 LNA LNA -Lagebeurteilung SanHiSt 2a Laufende medizinische Lagebeurteilung Anzahl der Patienten? Verletzungsmuster? Transportkapazität? Behandlungskapazität im Schadensraum Notärzte Sanitäter Material Rückmeldung von Kapazitäten im Behandlungsraum und Transportkapazität an den Triagearzt Behandlungskapazität im Hospitalisationsraum Wetterverlauf? Maßnahmen bei besonderen medizinischen Lagen Gefährdung der Bevölkerung und Mannschaften Ausbreitung des Schadensraumes spezielle Verletzungs- oder Erkrankungsmuster u.a. Kontaminierte Patienten? Dekostelle durch FW oder BH © by Johannes Konzett Version 1.0 Seite 42 TRIAGEARZT T SanHiSt 8a Durchführung der Triage Patienten zur Triagestelle bringen lassen Triagestelle nicht verlassen! Untersuchung und Triagierung mit Unterstützung eines Sanitäters Einteilung in eine der untenstehenden Kategorien Zeitbedarf für liegende Patienten max. 3 Minuten Zeitbedarf für gehende Patienten max. 1 Minute I Sofortbehandlung Sofortbehandlung vor Ort Dringende Behandlung II Herstellung der Transportfähigkeit wegen dringend notwendiger weiterer Behandlung II a: rascher Transport (hohe Priorität) II b: späterer Transport (niedrige Priorität) Spätere Behandlung Ambulante & Minimalbehandlungen, leicht Verletzte/Erkrankte Betreuende Behandlung Abwartende & Palliativbehandlung, Abtransport zurückgestellt Unverletzt Am PLS mit einem „U“ im Diagnosefeld kennzeichnen t Tote Am PLS mit einem „t“ im Diagnosefeld kennzeichnen Kapazitäten im Behandlungsraum und Transportkapazität beachten Informationen bei Leiter Triageraum / LNA einholen – bei Triagierung berücksichtigen PLS ausfüllen lassen Anweisungen des LNA beachten KEINE BEHANDLUNG in der TRIAGESTELLE Ausrüstung Wasserfester Filzstift PLS © by Johannes Konzett Stethoskop Pupillenlampe ausreichend Einmalhandschuhe Version 1.0 Seite 43 ARZT Behandl ung IM BEHANDLUNGSRAUM SanHiSt 9a Behandlung und Herstellung der Transportfähigkeit Behandlung unter Berücksichtigung massenmedizinischer Aspekte Beschränkte Verfügbarkeit von Material und Personal Beschränkte Möglichkeit für NA am Transport Anweisungen des LNA beachten Material- und Personalanforderungen (zusätzliche Notärzte /Sanitäter) über den Leiter der jeweiligen Stelle Genaue medizinische Anweisungen an Sanitäter geben I Sofortbehandlung Sofortbehandlung vor Ort Dringende Behandlung II Herstellung der Transportfähigkeit wegen dringend notwendiger weiterer Behandlung II a: rascher Transport (hohe Priorität) II b: späterer Transport (niedrige Priorität) Transportart und Klinikspezialisierung angeben, bei Zielspitalzuweisung mitwirken (Zusammenarbeit mit LNA, Leiter Behandlung II und Leiter Transport) Spätere Behandlung Ambulante & Minimalbehandlungen, leicht Verletzte/Erkrankte Betreuende Behandlung Abwartende & Palliativbehandlung, Abtransport und Behandlung zurückgestellt. Sofort auf I umtriagieren sobald dort Kapazitäten frei sind PLS ausfüllen Maßnahmen auf der Rückseite dokumentieren, evt. Behandlungsprotokoll ausfüllen Laufende Kontrolle und evt. Korrektur der Triageentscheidungen Ausrüstung Wasserfester Filzstift © by Johannes Konzett Stethoskop Einmalhandschuhe Version 1.0 Seite 44 10.2 Patientenleitsystem (PLS) Mit Patientenleitsystem (PLS) bezeichnet man orange Karten, die beim Massenanfall von Verletzten den Patienten zur eindeutigen Kennzeichnung und zur Unterstützung der Versorgung umgehängt werden PLS–Taschen Die Anhängerkarten bestehen aus grell orangem, beschreibbarem Kunststoff im Forma 27 x 12 cm und bilden eine Tasche, in der weitere Formulare untergebracht sind. Alle Taschen sind mit laufenden Nummern bedruckt, so dass einmal registrierte Patienten eindeutig identifiziert sind. Die Nummern werden nach einem bundesweit einheitlichen Schema vergeben und können eindeutig einem bestimmten Rettungsmittel zugeordnet werden. Für Übungen gibt es eigene Nummernbereiche. Die Vorderseite dienst der Eintragung einer groben Diagnose sowie der Kennzeichnung der Sichtungskategorie. Während dies im normalen Modell durch Ankreuzen geschieht wird im „Bielefelder Modell“ die Kategorie durch Einschieben verdiedenfarbiger Kärtchen in ein transparentes Sichtfeld gekennzeichnet. Die Rückseite bietet die wichtigsten Therapiemaßnahmen zum Ankreuzen und Platz für weitere Anweisungen. Zwei abreißbare Abschnitte werden bei Transportbeginn bzw. beim Eintreffen im Zielkrankenhaus abgegeben und dokumentieren den Transport. © by Johannes Konzett Version 1.0 Seite 45 Im Inneren der Tasche befinden sich ein Behandlungsprotokoll und ein Identifizierungsprotokol, die bei verfügbarer Zeit ausgefüllt werden können. Weiters sind Aufkleber mit der Nummer der PLS – Taschen enthalten, die man direkt auf Formulare und Listen aufkleben kann, so dass Schreibfehler vermieden werden. Außerdem kann man damit persönliche Gegenstände des Patienten kennzeichnen. Zusätzlich stehen gelbe Warnaufkleber zur Kennzeichnung kontaminierter Verletzter zur Verfügung. 10.2.1 Anwendung des PLS PLS – Taschen werden ausschließlich auf Anweisung der Einsatzleitung bei Großschadensereignissen (Massenanfall von Verletzten) eingesetzt. Im Rahmen einer ersten Sichtung über die Unglückstelle werden jene Patienten identifiziert, die als erste zu versorgen sind (Bergetriage). Diese werden durch Umhängen einer PLS – Tasche für nachfolgende Rettungskräfte erkenntlich gemacht. Alle Patienten (die markierten zuerst) werden zur Verletztensammelstelle gebracht. Sie erhalten dort (sofern noch nicht erfolgt) eine PLS–Tasche und werden registriert. Bei der nachfolgenden Triage werden die Patienten rasch grob untersucht und in eine von vier Behandlungskategorien eingeteilt. Die entsprechende Kategorie und eventuelle Therapieanweisungen werden auf der PLS-Tasche vermerkt. Nach erfolgter Versorgung kann die Einteilung des Patienten geändert werden, dazu steht ein zweites Kategorie-Feld zur Verfügung. Behandlungs- und Identifikationsprotokoll werden nur ausgefüllt, wenn Zeit dazu leicht erübrigt werden kann. Bei Beginn des Transportes wird ein Abschnitt der PLS-Tasche abgerissen und verbleibt an der Behandlungsstelle. Der zweite Abschnitt verbleibt in der Notaufnahme des Zielkrankenhauses. Die PLS-Tasche selbst verbleibt bis zur endgültigen Übergabe des Patienten an das Krankenhauspersonal am Patienten und wird dann seiner Krankenakte beigelegt. © by Johannes Konzett Version 1.0 Seite 46 11. Adult Advanced Life Support Algorithm 2005 Keine Reaktion ? Atemwege freimachen auf Lebenszeichen achten Reanimationsteam rufen CPR 30:2 Bis Defibrilator/EKG-Monitor angeschlossen EKG-Rhythmus beurteilen defibrillierbar nicht defibrillierbar (VF/pulslose VT) (PEA/Asystolie) Während CPR: Reversible Ursachen* beheben 1 Schock 150 – 360 J biphasisch oder 360 monophasisch Elektrodenposition und Kontakte überprüfen intravenösen Zugang legen/überprüfen Atemweg/Sauerstoff sichern/über prüfen Herzdruckmassage ohne Unterbrechung, wenn Atemweg gesichert ist Sofort weiterführen CPR 30:2 2 min Sofort weiterführen Adrenalin alle 3 – 5 min Amiodaron, Atropin, Mg++ erwägen CPR 30:2 2 min * Reversible Ursachen Hypoxie Hypovolämie Hypo-/ Hyperkaliämie/ metabol. Störung Hypothermie Herzbeuteltamponade Intoxikation Thrombose (coronar oder pulmonal) Spannungspneumothorax aus: Reanimation 06 kompakt © by Johannes Konzett Version 1.0 Seite 47 12. Adult airway obstruction management V.a. Atemwegsverlegung durch Fremdkörper Ansprechbarkeit prüfen Bewusstlos Ansprechbar CPR beginnen Schweregrad feststellen Schwere Atemwegsverlegung Leichte Atemwegsverlegung (ineffektives Husten) (effektives Husten) 5 Schläge auf den Rücken Zum Husten auffordern 5 Oberbauchkompressionen Kontinuierlich überwachen, ob ein Verschlechterung mit ineffektivem Husten eintritt (Heimlich – Manöver) oder bis die Verlegung beseitigt ist aus: Reanimation 06 kompakt © by Johannes Konzett Version 1.0 Seite 48 13. Paediatric Advanced Life Support Algorithm 2005 Bewußtlos Atemwege freimachen (oxygenieren/ ventilieren) Reanimationsteam rufen CPR 15:2 Bis Defibrilator/EKG-Monitor angeschlossen EKG-Rhythmus beurteilen defibrillierbar nicht defibrillierbar (VF/pulslose VT) (PEA/Asystolie) Während CPR: Reversible Ursachen* beheben 1 Schock 4 J/kg KG oder für Kinder geeigneter AED Elektrodenposition und Kontakte überprüfen intravenösen/intraossärer Zugang legen/überprüfen Atemweg/Sauerstoff sichern/über prüfen Herzdruckmassage ohne Unterbrechung, wenn Atemweg gesichert ist Sofort weiterführen CPR 15:2 2 min Adrenalin alle 3 – 5 min Amiodaron, Atropin, Mg++ erwägen Sofort weiterführen CPR 15:2 2 min * Reversible Ursachen Hypoxie Hypovolämie Hypo-/ Hyperkaliämie/ metabol. Störung Hypothermie Herzbeuteltamponade Intoxikation Thrombose (coronar oder pulmonal) Spannungspneumothorax aus: Reanimation 06 kompakt © by Johannes Konzett Version 1.0 Seite 49 14. Paediatric airway obstruction management V.a. Atemwegsverlegung durch Fremdkörper Ansprechbarkeit prüfen Bewusstlos Bei Bewusstsein Atemwege freimachen 5x beatmen CPR beginnen Schweregrad feststellen Schwere Atemwegsverlegung Leichte Atemwegsverlegung (ineffektives Husten) (effektives Husten) 5 Schläge auf den Rücken Zum Husten auffordern 5 Oberbauchkompressionen Kontinuierlich überwachen, ob ein Verschlechterung mit ineffektivem Husten eintritt (Heimlich – Manöver) ab > 1 Jahr oder bis die Verlegung beseitigt ist Bei Säuglingen: Thoraxkompressionen aus: Reanimation 06 kompakt © by Johannes Konzett Version 1.0 Seite 50 15. Newborn Advanced Life Support Algorithm 2005 Geburt Geburt termingerecht ? Fruchtwasser klar ? Atmung oder Schreien ? NEIN JA Guter Muskeltonus ? Warmhalten Routineversorgung Lagerung Wenn notwendig: Atemwege freimachen Warmhalten Abtrocknen, Stimulieren, Lagerung Abtrocknen wenn notwendig Atmweg freimachen optimieren Atmung? Herzfrequenz? Hautfarbe?** Muskeltonus? Hautfarbe prüfen < 100/min * Tracheale Intubation kann zu verschiedenen Zeitpunkten Erwogen werden Überdruckbeatmung*/** ** Bei jeder anhaltenden Zyanose an O2 denken Atemstillstand oder Herzfrequenz Herzfrequenz? Herzfrequenz > 60/min Herzfrequenz < 60/min Effektive Lungenbelüftung/ -entfaltung sicherstellen*/**, dann zusätzlich Thoraxkompressionen 3:1 für 30 Sekunden Beatmung 30/min, bis Spontanatmung einsetzt Herzfrequenz? Fortsetzung CPR Erwäge Adrenalin usw. Herzfrequenz < 60/min aus: Reanimation 06 kompakt © by Johannes Konzett Version 1.0 Seite 51 Kindernotfall – Medikamente und Richtwerte Alter Gewicht (kg) Herzfrequenz RRsyst (mmHg) Medikament 3 130 6 Monate 6 120 1 Jahr 9 120 2 Jahre 12 110 4 Jahre 16 100 6 Jahre 20 95 9 Jahre 30 90 70 80 90 100 100 105 110 Neugeb Dosierung Vorbereitung Konzentration Dosis (mg) oder Menge (ml) Reanimation 1.+ 2. Defibrillation Weitere Defibrill. Suprarenin i.v 2 Joule/kg biphasisch 7 10 20 20 30 50 70 4 Joule/kg biphasisch 10 20 40 50 70 100 150 0.1 mg/ml 0,03 0,06 0,09 0,12 0,16 0,2 0,3 0.01 mg/kg 1:10 verdünnt Intubation und Beatmung Tubusgröße Tubustiefe (oral) AMV (l/min) Atemfrequenz 4,5+(Alter/4) [mmID] 3,5 4 4,5 5 5,5 6 6,5 12+(Alter/2) [cm] 9 10 12 13 14 15 16 1 40 1,5 30 2,5 30 3 25 3,5 20 4,4 20 5 15 60 120 180 240 320 400 600 10 ml/kg 30 60 90 120 160 200 300 1ml/kg ad Inf 3 6 9 12 16 20 30 0,006 0,012 0,018 0,024 0,032 0,04 0,06 30 40 50 70 80 120 Infusionstherapie NaCl 0,9% Bolus Voluven Bolus Gluc. 33% ggf. wiederholen 20 ml/kg Narkose Fentanyl 0,002 mg/kg Propofol 3 – 5 mg/kg Dormicum 0,1 mg/kg Lysthenon 1,5 mg/kg Esmeron 1 mg/kg Thiopental 3 – 7 mg/kg Atropin 0,01 mg/kg Ketanest S 1 – 2 mg/kg Anexate Narcanti 0,01 mg/kg 0,01 mg/kg 2 ml auf 10 ml in 10 ml Spritze in 1 od. 3 ml Spritze In 2 ml Spritze in 2 od. 5 ml Spritze in 2 od. 5 ml Spritze 1 Amp auf 10ml 1 Amp auf 5 ml 0,02mg/ml 10 mg/ml 1 mg/ml 0,3 0,6 0,9 1,2 1,6 2 3 20 mg/ml 4,5 9 13,5 18 24 30 45 10 mg/ml 3 6 9 12 16 20 30 25 mg/ml 15 40 60 70 80 100 150 0,005mg/Teilstr. 0,1 0,1 0,1 0,12 0,15 0,2 0,3 5 mg/ml 5 10 15 15 20 30 40 0,03 0,03 0,06 0,06 0,09 0,09 0,12 0,12 0,16 0,16 0,2 0,2 0,3 0,3 Antidota © by Johannes Konzett in 2 ml Sritze in 1 ml Sritze 0,1 mg/ml 0,04 mg/ml Version 1.0 Seite 52 Kindernotfall – Medikamente und Richtwerte Alter Gewicht (kg) Medikament Neugeb 3 Dosierung Vorbereitung Konzentration 6 1 2 4 6 Monate Jahr Jahre Jahre Jahre 6 9 12 16 20 Dosis (mg) oder Menge (ml) 9 Jahre 30 Krampfanfall Dormicum 0,1 mg/kg Temesta 0,05mg/kg in 1 ml Spritze in 1 ml Spritze Psychopax Rect. 1 mg/ml 0,3 0,6 0,9 1,2 1,6 2 3 2 mg/ml 0,15 0,3 0,45 0,6 0,8 1 1,5 5 5 10 10 10 2 2 2 2 2 2 2 2 2 2 2 2 10 mg/2,5 ml Atemnot, Asthma, Anaphylaxie Pulmicort DA Hübe (a 0,1 mg) Hübe (a 0,2 mg) Theospirex 5 mg/kg Sultanol DA Solu Dacortin 2 mg/kg Fenistil 2 mg/kg Rectopred Supp. 100 mg/supp Suprarenin i.v 0,001 mg/kg Supra. vernebeln in 2 od. 5 ml Spritze in 2 ml Spritze in 2 ml Spritze 1/10 verd.ünnen in 1 ml Spritze auf 5 ml verdünnen 20 mg/ml 15 30 45 60 80 100 150 25 od. 50 mg/ml 6 12 18 24 32 40 60 1 mg/ml 0,2 0,3 0,5 0,6 0,8 1 1,5 100 100 100 100 100 0,1 mg/ml 0,003 0,005 0,009 0,012 0,016 0,02 0,03 1,5 3 4,5 5 5 5 5 1 mg/2kg KG Antiarrhythmika Adenosin 0,1 mg/kg Sedacoron 5 mg/kg 0,01 mg/kg Atropin in 1 ml Spritze 1 Amp. auf 10 ml 1 Amp. auf 10 ml 3 mg/ml 0,3 0,6 0,9 1,2 1,6 2 3 15 mg/ml 15 30 45 60 80 100 150 0,005mg/Teilstr. 0,1 0,1 0,1 0,12 0,16 0,2 0,3 125 125 250 250 250 500 500 Fieber Mexalen Supp. 20 mg/kg Fentanyl 0,001 mg/kg Dipidolor 0,1 mg/kg Mexalen Supp. 40 mg/kg Analgesie Ketanest S 0,25 mg/kg Ketanes S nasal 3 mg/kg © by Johannes Konzett 2 ml auf 10 ml 1 Amp. auf 10 1/10 in 2 ml Spr. in 2 ml Spritze 0,02 mg/ml 0,003 0,006 0,009 0,012 0,016 0,02 0,03 0,3 mg/Teilstrich 0,3 0,6 0,9 1,2 1,6 2 3 125 250 250 500 500 1000 1000 2,5 mg 0,75 1,5 2,25 3 4 5 7,5 25 mg/ml 9 18 27 36 48 60 90 Version 1.0 Seite 53 16. Scores 16.1 NACA – Scoring NACA – Score Beschreibung NACA 0 NACA 1 Fehleinsatz gilt nur für unsere Dokumentation Erkrankung/Verletzung (E/V)bedarf keiner ärztl. Versorgung E/V, die üblicherweise ambulant behandelt, keiner stationären Aufnahme bedarf E/V, die üblicherweise einer stationären Behandlung bedarf E/V ohne akute Lebensgefahr, diese aber im Verlauf des NotfallGeschehens durchaus möglich E/V mit aktueller Gefährdung der Lebensfunktionen Atmung und/oder Kreislauf E/V mit Ausfall einer oder beider Lebensfunktionen – Reanimation E/V mit tödlichem Ausgang vor oder während des Einsatzes NACA 2 NACA 3 NACA 4 NACA 5 NACA 6 NACA 7 16.2 Glasgow – Coma – Score (3 – 15) Motorische Antwort Verbale Antwort Öffnen der Augen © by Johannes Konzett Befolgt Aufforderung Gezielte Schmerzabwehr Fluchtreaktion auf Schmerz Beugemechanismen Streckmechanismen Keine motorische Reizantwort 6 5 4 3 2 1 Orientiert Verwirrt Wortfindungsstörungen Unverständliche Laute Keine verbale Antwort 5 4 3 2 1 Spontan Auf Aufforderung Auf Schmerzreiz Keine Reaktion 4 3 2 1 Version 1.0 Seite 54 16.3 Glasgow Paediatric Coma Score Motorische Antwort Verbale Antwort Öffnen der Augen Befolgt Aufforderung Gezielte Schmerzabwehr Fluchtreaktion auf Schmerz Beugemechanismen Streckmechanismen Keine motorische Reizantwort 6 5 4 3 2 1 Lächelt, wendet sich Geräuschen zu, Blickfolgebewegungen, interagiert Schreit, aber kontaktfähig, inadäquate Interaktionen wechselnde Kontaktfähigkeit, jammern agitiert, nicht kontaktfähig Keine verbale Antwort 5 Spontan Auf Aufforderung Auf Schmerzreiz Keine Reaktion 4 3 2 1 4 3 2 1 16.4 Champion – Trauma – Score (2 – 16) RRsyst (mmHg) > 90 70 – 90 50 – 69 < 50 0 4 3 2 1 0 Atemfrequenz (1/min) 10 – 24 25 – 35 > 35 0–9 4 3 2 1 Atemarbeit normal abnormal 1 0 kapillares „refilling“ normal verzögert 0 2 1 0 14 – 15 11 – 13 8 – 10 5–7 3–7 5 4 3 2 1 Glasgow – Coma – Score © by Johannes Konzett Version 1.0 Seite 55 17. Schulungsnachweis Geräte (Medizintechnik, Rettungsmittel, Kommunikation) Gerät Schulung durchgeführt von (Unterschrift Datum Unterschrift der geschulten Person Defibrillator/Monitor „Schiller“ Defibrillator/Monitor „Zoll“ AED – FRED Oxylog „2000“ Oxylog „3000“ Perfusor „Braun compact“ Absauggerät „Weimann“ Patiententransport Schaufeltrage Vakuummatratze Bergetuch Stiffneck NAW – Protokoll GPS Pager Funksysteme © by Johannes Konzett Version 1.0 Seite 56 Erwachsenenkoffer 1 + 2 Deckel 1 Bezeichnung Opsite Fexigrid 10x12 cm Gripper Plus 0,7x25 Handschuhe OP steril Handschuhe Untersuchung Biogel Regent Rettungsschere Robin safety boy wasserunlöslicher Markierungsstift Schrittmachermagnet Bone Injektion Gun 6 ½, 7 ½, 8 ½; 6 ½, 7 ½, 8 ½; Adult Menge 1 Stk. 1 Stk. je 1 Paar je 1 Paar 1 Stk. 1 Stk. 1 Stk. 1 Stk. Deckel 2 Bezeichnung chirurgisches Set Skalpell Nahtmaterial Terylene grün 2/0 Menge 1 Stk. 1 Stk. 1 Stk. 20 ml 10 ml Menge 2 Stk. 3 Stk. Deckel 3 Bezeichnung Spritzen Spritzen © by Johannes Konzett Version 1.0 Seite 57 Deckel 4 Bezeichnung Spritzen Spritzen Menge 3 Stk. 3 Stk. 5 ml 2 ml Deckel 5 Bezeichnung Kanülen s.c. / i.m. Kanülen Aufzieh Spritze Primo 1 ml Menge je 3 Stk. 10 Stk. 2 Stk. 0,5 x 25 - 0,7 x 50 1,2 x 40 Deckel 6 Bezeichnung Verschluss-Stopfen rot Rückschlagventil Menge 10 Stk. 3 Stk. Deckel 7 Bezeichnung Alkoholtupfer Con-Zellin Stauschlauch grün Menge 10 Stk. 1 Stk. Deckel 8 Bezeichnung Blutentnahmeset komplett (5 Röhrchen + 1 Multiadapter) Blutentnahmeset Kreuzblut (2 Röhrchen) Venflon - blau, rosa, grün, weiß, orange (0,8; 1,0; 1,2; 1,4; 2,0;) Menge 2 Stk. 1 Stk. je 2 mal Deckel 9 Bezeichnung Kompressen ES (Pkg. á 2 Stk.) Kanülenverband Tegaderm Kanülenpflaster Porofix Pflaster Transpore Fixierbinde elastisch Pehahaft © by Johannes Konzett 2,5 cm 8 cm x 4 m Version 1.0 Menge 5 Pkg. ca. 10 Stk. ca. 10 Stk. 1 Stk. 1 Stk. Seite 58 Erwachsenenkoffer 1 + 2 Boden 1 Bezeichnung Quicktrach Notfallkoniotomieset für Erwachsene Güdeltubus klarsicht Mundkeil Sauerstoffbrille Larngeal Mask Ambu Larngeal Mask Ambu Larngeal Mask Ambu Ersatzbirne Laryngoskop – 2,5 Volt Cuffspritze Tubusband Schlauchmull 01 Xylocaingel Laryngoskopgriff, -spatel Mandrin Intubating Stylet Magillzange groß Edgar – Trachealtubus Edgar – Trachealtubus Edgar – Trachealtubus Stethoskop – Littmann © by Johannes Konzett Version 1.0 Menge 1 Stk. je 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 2 Stk. 1 Stk. je 1 Stk. 1 Stk. 1 Stk. 1 Stk. 2 Stk. 1 Stk. 1 Stk. Gr. 3, 4, 5; >70 kg / #5 50 - 70 kg / #4 30 – 50 kg / #3 Gr. 3 + 4 6,5 7,5 8,5 Seite 59 Boden 2 Bezeichnung Rettungsdecke – gold/silber Dreiecktuch Zahnprothesenbeutel Abfallsack – grün Menge 1 Stk. 1 Stk. 1 Stk. 2 Stk. 160 x 210 cm Boden 3 Bezeichnung Oxygen – Reservoir für Beatmungsbeutel Beatmungsbeutel Leardal Beatmungsfilter Beatmungsmaske – Ambu blue line Beatmungsmaske – Ambu blue line Menge 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. Nr. 5 Nr. 3/4 Boden 4 Bezeichnung NaCl 0,9 % Glucose 33 % Nabic 8,4 % Hyperhes Entnahmekanüle – Mini – Spike Voluven Ringer-Lactat Verlängerung kurz mit Dreiwegehahn – Discofix-3 Infusionsbesteck – Intrafix Air Menge 2 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 2 Stk. 2 Stk. 100 ml 100 ml 100 ml 250 ml 500 ml 500 ml Boden 5 Bezeichnung Nadelentsorgungsbehälter - Rigibox Menge 1 Stk. Boden 6 Bezeichnung Holzmundspatel Pupillenlampe Reflexhammer Blutdruckapparat Blutzuckermessgerät – Accu-Check-Go © by Johannes Konzett Version 1.0 Menge 2 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Set Seite 60 Ampullarium 2006 Medikamentenblätter Bezeichnung Adenosin Alupent Anexate Aspisol Stechamp. + LM Atropin Beloc Buscopan Diclobene Dipidolor Dormicum Propofol Ebrantil Etomidate Lipuro Ephedrin Fenistil Fentanyl Gilurytmal Glycylpressin Gynipral Isoptin Ketanest S L – Adrenalin Lasix Lovenox Lystenon Methergin Narcanti Neo – Synephrine Novalgin Paspertin Scandicain Sedacoron Solu Dacortin + LM Solu Dacortin + LM Syntocinon Temesta Theospirex Torecan Truxal Ulsal Valium Vendal © by Johannes Konzett 6 mg / 2 ml 0,5 mg / 1 ml 0,5 mg / 5 ml 500 mg 0,5 mg / 1 ml 5 mg / 5 ml 20 mg / 1 ml 75mg / 2 ml 15 mg/2 ml 5 mg / 5 ml 200 mg/ 20ml 50 mg / 10 ml 20 mg / 10 ml 50 mg / 2ml 4 mg / 4 ml 0,5mg/10ml 50 mg / 10 ml 1mg / 5ml 10µg/2ml 5 mg / 2 ml 50 mg / 2ml 0,5 mg / 5 ml 40 mg / 4 ml 100 mg / 1 ml 0,1g/5ml 0,2 mg / 1 ml 0,4 mg / 1 ml 10 mg / 1 ml 2,5 g / 5 ml 10 ml/1 ml 2 % / 5 ml 150 mg / 3ml 50 mg/1ml 250 mg/5ml 5 I.E./1ml 2 mg/1ml 200 mg / 10 ml 6,5 mg / 1 ml 50 mg / 1 ml 50 mg / 5ml 10 mg / 2 ml 10 mg / 1 ml Version 1.0 Menge 3 Amp. 1 Amp. 1 Amp. 1 Amp. 6 Amp. 1 Amp. 1 Amp. 1 Amp. 3 Amp. 2 Amp. 2 Amp. 1 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 1 Amp. 2 Amp. 1 Amp. 2 Amp. 3 Amp. 3 Amp. 2 Amp. 1 Amp. 2 Amp. 1 Amp. 2 Amp. 1 Amp. 1 Amp. 2 Amp. 1 Amp. 2 Amp. 2 Amp. 2 Amp. 1 Amp. 2 Amp. 2 Amp. 1 Amp. 2 Amp. 1 Amp. 2 Amp. 3 Amp. besonderes Änderung Neu Neu Änderung Neu Neu Seite 61 Medikamentenetui 1 Bezeichnung Breviblock Esmeron NaCl 0.9% Nexium 100 mg / 10 ml 50 mg / 10 ml 10 ml 40 mg Menge 2 Amp. 2 Amp. 3 Amp. 2 DSfl besonderes Menge 1 Spray 1 Spray 1 Spray 1 Spray 2 Stück 2 Stück 1 Tube 1 Tube 3 – 5 Tbl. 1 Stk. 8 Stück besonderes Menge 1 Flasche Je 1 Flasche besonderes Änderung Medikamentenetui 2 Bezeichnung Berodual Dosieraerosol Buconif Sublingualspray Flixotide forte Dosieraerosol Nitrolingual 0,4 mg Pumpspray Mexalen 125 mg Zäpfchen für Säuglinge Mexalen 250 mg Zäpfchen für Kleinkinder Psychopax 5 mg Rektallösung Psychopax 10 mg Rektallösung Valium Tabl. 10 mg Tbl. Rectopred 100 mg Zäpfchen Plavix 75 mg Tbl. Medikamentenetui 3 Bezeichnung Suprarenin 25 ml Durchstechflasche mit Minispike Thiopental 1g mit Lösungsmittel, Überleitungskanüle und Minispike 10 ml Spritze und Kanüle Achtung: kühlschrankpflichtige Medikamente alle 8 Wochen austauschen! ( siehe Kalender ) 09.07.2005 © by Johannes Konzett Version 1.0 Seite 62 Pädiatriekoffer Deckel 1 Bezeichnung Krankenunterlage – Moltex Nabelklemmen steril Geburtenset Reflexhammer Pupillenlampe Fieberthermometer + Hüllen Senkungsmonovette Heftpflaster – Transpore Peha – Haft Vlivazell Saugkompresse ES – Kompressen Aluderm Kompressen Mepore Besonderes 2,5 cm 8 cm / 4 m 10 x 10 cm 10 x 10 cm 20 x 20 cm 6 x 7 cm Menge 1 Stk. 2 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 2 Stk. 5 Stk. 2 Stk. 5 Stk. Menge 3 Stk. 4 Stk. Besonderes 1 ml 2 ml Deckel 2 Bezeichnung Spritzen – Primo Spritzen Deckel 3 © by Johannes Konzett Version 1.0 Seite 63 Bezeichnung Spritzen Besonderes 5 ml Menge 3 Stk. Besonderes 10 ml Menge 3 Stk. Menge 2 Stk. 1 ml 2 Stk. 2 Stk. Besonderes Menge 10 Stk. 521 Stk. G 1 Set 5 Stk. 3 Stk. Besonderes Menge 125PA G 125PA G 125PA G 125PA G 125PA G 125PA G 2 Stk. 1 Stk. 1 Stk. 2 Stk. 1 Stk. 1 Stk. Besonderes 1 ml 1 ml 1 ml 1 ml 1 ml 1 ml Deckel 4 Bezeichnung Spritzen Deckel 5 Bezeichnung Butterfly – Venofix Butterfly – Venofix Discofix – 3 – Verlängerung 25 G 21 G Deckel 6 Bezeichnung Kanüle rosa Kanüle Laborset mit Adapter Verschlusskappen rot Rückschlagventile 1,2 x 40 mm 0,5 x 25 mm 4 Stk. Deckel 7 Bezeichnung Handschuhe OP steril 6,5 Handschuhe OP steril 7,5 Handschuhe OP steril 8,5 Biogel Diagnostik 6,5 Biogel Diagnostik 7,5 Biogel Diagnostik 8,5 Abfallsack grün Nadelabwurfbehälter – Rigibox Kleiderschere klein Babytransportdecke 80 x 100 cm Rettungsdecke Gold – Silber 160 x 210 cm Bone Injektion Gun Pädiatric © by Johannes Konzett Version 1.0 Seite 64 Pädiatriekoffer Boden 1 Bezeichnung Ersatzbirne für Laryngoskop 2,5 Volt Sauerstoffbrille (Säuglinge) Absaugkatheter 6 CH Absaugkatheter 8 CH Absaugkatheter 10 CH Larngeal Mask Ambu – 5 kg / #1 Larngeal Mask Ambu 5 - 10 kg / #1,5 Larngeal Mask Ambu 10 - 20 kg / #2 Larngeal Mask Ambu 20 – 30 kg / #2,5 Intubationsset: Tuben – geblockt 3.0, 4.0, 4.5, 5.0, 5.5 Mandrin eingeschweißt Maggilzange groß /klein Laryngoskop Spartel 0, 1 , 2 Cuffspritze Xylocaingel 2 % Tubusband Stethoskop Güdeltuben 3, 2, 1, 0, 00, 000; © by Johannes Konzett Version 1.0 Menge 1 Stk. 1 Stk. 1Stk. 1Stk. 1Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. Besonderes 1 Set 2 Stk. Je 1 Stk. 1 Stk. Je 1 Stk. 1 Stk. 1 Stk. 2 Stk. 1 Stk. 1 Set 05/08 10/06 09/07 02/08 01/08 03/08 03/08 03/08 09/06 Seite 65 Boden 2 Bezeichnung Tegaderm Porofix – Kanülenpflaster Con-Zellin Alkoholtupfer Stauschlauch groß Stauschlauch klein Neoflon gelb Venflon blau Venflon rosa Venflon grün Besonderes 03/08 0,7 x 19 mm 0,8 x 25 m 1,0 x 32 m 1,2 x 45 m Menge 5 Stk. 10 Stk. 10 Stk. 1 Stk. 1 Stk. 4 Stk. 2 Stk. 2 Stk. 2 Stk. Bezeichnung Holzspatel Reservoir - Beutel Kinderbeatmungsmasken 0, 1, 2, 3 Beatmungsbeutel klein mit Überdruckventil Orosauger – Schleimabsauger 14 Ch Blutzuckerset Menge 2 Stk. 1 Stk. Je 1 Stk. 1 Stk. 2 Stk. 1 Set. Besonderes 12/08 Menge 1 Stk. 1 Set 1 Set Besonderes Menge 1 Set 1 Amp. 1 Fl. 1 Fl. 2 Fl. 1 Btl. 1 Btl. 2 Stk. Besonderes 04/09 10/06 9/06 01/09 08/07 11/07 11/07 04/10 09/08 06/06 11/08 11/09 05/09 Boden 3 10/08 08/06 Boden 4 Bezeichnung Markierungsstift wasserfest Blutdruckapparat + 2 Manschetten SpO2 – Sensor 2 Größen Boden 5 Bezeichnung Quichtrach – Notfallkoniotomie Kinder Natriumbicarbonat 20 ml Glucose 10 % / 100 ml Glucose 33 % / 100 ml NaCl 0,9 % / 100 ml Voluven 500 ml Ringerlactat freeflex 500 ml Infusionsbesteck – Intrafix Air © by Johannes Konzett Version 1.0 Seite 66 Eingriffkoffer Deckel 1 Bezeichnung Alutex OpSite – Folie Biogel Diagnostik Biogel Diagnostik 73 x 250 cm 15 x 20 cm 7,5 8,5 Menge 1 Stk. 2 Stk. 2 PA. 2 PA. Besonderes 11/07 05/09 Menge 1 Stk. 1 Stk. 1 Amp. 1 Stk. Besonderes 02/10 04/09 10/09 Menge 1 Fl. Besonderes 01/09 Deckel 2 Bezeichnung Spritze Kanüle Aufzieh Aqua Bidest Gleitmittel 10 ml 1,2 x 40 10 ml Deckel 3 Bezeichnung Betaisodona Lösung © by Johannes Konzett 100 ml Version 1.0 Seite 67 Deckel 4 Bezeichnung Pflaster Transpore 2,5 cm Menge 2 Stk. Besonderes Menge 2 Stk. 5 Stk. 3 Stk. Besonderes 12/07 06/10 Menge 4 Stk. 2 Stk. Besonderes 01/10 06/06 Menge 2 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. Besonderes Deckel 5 Bezeichnung Connecta Dreiwegehahn Verschluss-Stopfen rot Rückschlagventile Deckel 6 Bezeichnung Nahtmaterial Terylene Skalpell – Klinge 2/0 – 50 cm 11 Deckel 7 Bezeichnung Moltex – Krankenunterlage Dauerkatherter Silikon Dauerkatherter Silikon Tiemann Zentralvenenkatheter Markierungsstift wasserfest Verbandschere © by Johannes Konzett Ch. 12 Ch. 12 Ch 8,5 3 Lumen Version 1.0 01/09 02/09 01/10 11/05 Seite 68 Eingriffkoffer Boden 1 Bezeichnung Großes chirurgisches Set Handschuhe steril Handschuhe steril Handschuhe steril Dreiecktuch weiss 6,5 7,5 8,5 Menge 1 Stk. 2 PA. 2 PA. 2 PA. 2 Stk. Besonderes 10/05 02/08 12/07 07/08 Menge 1 Stk. 1 Stk. 4 Stk. Besonderes 07/08 08/08 Boden 2 Bezeichnung Trocar Catheter Trocar Catheter Rettungsdecke gold/silber © by Johannes Konzett Ch. 20 / 40 cm Ch. 24 / 40 cm 160 x 210 cm Version 1.0 Seite 69 Boden 3 Bezeichnung Vlivazell – Saugkompresse Vlivazell – Saugkompresse Heimlichventil Menge 10 Stk. 2 Stk. 2 Stk. Besonderes 12/08 12/08 11/06 Menge 2 Stk. 1 Stk. 2 Stk. Besonderes 1500 ml 50 ml 6 cm x 20 m 40 x 60 cm 10 x 10 cm 4 cm Menge 5 Stk. 20 Stk. 1 Stk. Besonderes 12/23 12/09 09/04 10 x 20 cm 20 x 20 cm Boden 4 Bezeichnung Harnsack unsteril Blasenspritze Omnifix Peha – Haft 2/10 Boden 5 Bezeichnung Aluderm ES – Kompressen Tamponadestreifen © by Johannes Konzett Version 1.0 Seite 70 Medikamentenkoffer Deckel Bezeichnung Alupent Anexate Aspisol Stechamp + LM Beloc Bricanyl Buscopan Calcium Cormagnesin Dormicum Diclobene Ebrantil Ephedrin Epanutin Etomidat - Lipuro Fenistil Gilurytmal Gynipral Isoptin Lasix Methergin NaCl Narcanti Novalgin Solu Dacortin + LM Solu Dacortin + LM Theospirex Torecan Valium Psychopax Rektallösung Psychopax Rektallösung Dobutamin Dopamin © by Johannes Konzett 0,5 mg / 1 ml 0,5 mg / 5 ml 500 mg / 5 ml 5 mg / 5 ml 0,5 mg / 1 ml 20 mg / 1 ml 10 % - 10 ml 400 mg / 10 ml 5 mg / 5 ml 75 mg / 2 ml 50 mg / 10 ml 50 mg / 1ml 250 mg / 5 ml 20 mg / 10 ml 4 mg / 4 ml 50 mg / 10 ml 10 µg / 2 ml 5 mg / 2 ml 40 mg / 4 ml 1 ml 0,9 % - 10 ml 0,4 mg / 1 ml 2,5 g / 5 ml 50 mg / 1 ml 250 mg / 5 ml 200 mg / 10 ml 6,5 mg / 1 ml 10 mg / 2 ml 5 mg 10 mg 250 mg / 50 ml 250 mg / 50 ml Version 1.0 Menge 2 Amp. 2 Amp. 1 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 3 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 1 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 4 Amp. 2 Amp. 1 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 2 Amp. 1 Rekt. 1 Rekt. 1 Amp. 1 Amp. 1 Amp. Besonderes 06/09 04/09 12/06 03/09 05/06 05/09 08/09 09/09 10/08 09/09 09/06 12/08 06/06 07/06 06/08 04/06 08/06 12/06 09/09 Kühl 10/09 05/06 02/08 06/08 05/07 01/08 12/07 09/06 08/06 06/06 06/07 03/07 Seite 71 Boden 1 Bezeichnung Druckbeutel für Infusion Hyperhes Perfusorspritzen Perfusorleitungen Discofix-3 Infusionsbestecke 250 ml Menge 1 Stk. 3 Stk. 2 Stk. 2 Stk. 2 Stk. 8 Stk. Besonderes Menge 6 Stk. 6 Stk. 2 Stk. 2 Stk. 2 Stk. 10 Stk. 1 Stk. 3 Stk. 10 Stk. 2 Stk. 2 Stk. Besonderes 10/07 10/06 03/10 11/09 02/08 03/10 Boden 2 Bezeichnung Tegaderm Porofix Venflon rosa Venflon grün Venflon weiß AlkoholtupfelCon – Zellin Stauschlauch Rückschlagventile Verschluss-Stopfen Entnahmekanüle grün Überleitungskanüle © by Johannes Konzett 1,1mm 1,2 mm 1,4 mm Version 1.0 11/09 05/09 06/08 04/07 06/10 08/09 06/09 Seite 72 Boden 3 Bezeichnung Voluven 500 ml Menge 4 Stk. Besonderes 11/07 500 ml Menge 4 Stk. Besonderes 10/07 Bezeichnung Metalyse 10 000 U NaCl 0,9 % - 100 ml Glucose 10 % - 100 ml Glucose 33 % - 100 ml Nabic 8,4 % - 100 ml Perfalgan 1000mg / 100 ml Thiopental + LM 1 g / 40 ml Mexalen Supp. 125 mg Mexalen Supp. 250 mg Mexalen Supp. 1000 mg Solumedrol St.Amp. + LM 1000 mg L - Adrenalin 0,5 mg / 5 ml Suprarenin 1 : 1000 25 mg / 25 ml Adenosin 6 mg / 2 ml Atropin 0,5 mg / 1 ml Ephedrin / bis Akrinor w. verfügbar 2 ml Ketanest S 50 mg / 2 ml Menge 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Pkg. 1 Pkg. 1 Pkg. 3 Amp. 1 Pkg. 1 Amp. 1 Pkg. 1 Pkg. 1 Pkg. 1 Pkg. Besonderes 05/07 08/07 09/06 08/09 07/06 12/06 11/07 05/08 10/09 07/09 01/09 12/06 Kühl 04/06 08/09 09/10 02/07 Boden 4 Bezeichnung Ringer-Lactat Boden 5 © by Johannes Konzett Version 1.0 Seite 73 Großes chirurgisches Set Bezeichnung Menge Sterilbox mit Filter 28 x 13 cm 1 Stk. Tupferschale mit 3 Stk. Kugeltupfer 1 Stk. Schlitztuch Abdecktuch 1 Stk. 1 Stk. Skalpellgriff – BB 073 R feine Schere – BC 605 R feine Peanklemme zur Splitterentfernung – BH 110 anatomische Pinzette – BD 047 R chirurgische Pinzette – BD 547 R Arterienklemme – BH 442 R feine Arterienklemme Pean – BH 424 R feine Arterienklemme Kocher – BH 618 R Nadelhalter Baby – Cril – Wood – BM 065 R 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 2 Stk. 1 Stk. 1 Stk. 1 Stk. © by Johannes Konzett Version 1.0 Seite 74 Kleines chirurgisches Set Bezeichnung Menge feine Schere – BC 605 R anatomische Pinzette – BD 047 R chirurgische Pinzette – BD 547 R feine Arterienklemme Pean – BH 414 R feine Arterienklemme Kocher – BM 618 R Nadelhalter Baby – Cril – Wood – BM 016 R © by Johannes Konzett Version 1.0 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. 1 Stk. Seite 75 Vergiftungskoffer Bezeichnung Carbintox Ipecac-Sirup statt Orpec-Sirup Glaubersalz 4 DMAP Calcium “Fresenius” Atropin Sulfat Natriumthiosulfat Anticholium Anexate Methylenblau Narcanti Akineton Flixotide forte DA SAB Simplex Tropfen pl. Löffel Antidotliste Antidotarium Vergiftungen und Antidotbehandlung Medikamentenbeschreibung LKHB 25og 10ml 100mg/10ml 10ml-10% 2mg/5ml 0,5mg/5ml 0,4mg/1ml 5mg 0,25mg 30ml Menge 1 Flasche 1 Flasche 1 Dose 5 Amp. 5 Amp. 5 Amp. 10 Amp. 5Amp. 5 Amp. 5 Amp. 10 Amp. 5 Amp. 6 Stk. 1 Flasche Besonderes 10.2006 11.2006 08.2007 10.2008 02.2007 05-10.2006 08.2006 02.2008 10.2007 05.2006 02.2006 06.2007 Ablaufdatum kontrollieren! © by Johannes Konzett Version 1.0 Seite 76