Empfehlungen zur Wiederzulassung in Gemeinschaftseinrichtungen
Werbung

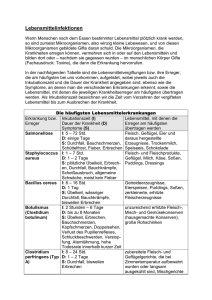
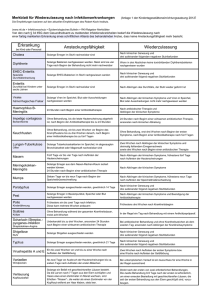
Empfehlungen zur Wiederzulassung in Gemeinschaftseinrichtungen Gesundheitsamt Meldepflicht gemäß § 34 (1-3) IfSG Erreger Inkubationszeit Symptome Übertragung Dauer der Infektiösität Zulassung nach Krankheit Attest Schriftlich Ausschluss Ausscheider Ausschluss Kontaktpersonen Hygienemaßnahmen Medikamentöse Prophylaxe Impfung möglich Erforderlich Im Regelfall bis zum Vorliegen der 3 negativen Stuhlproben. Bei längerer Ausscheidung des Erregers soll im Benehmen mit dem Gesundheitsamt eine individuelle Lösung erarbeitet werden, um ggf. eine Zulassung zu ermöglichen. Nicht erforderlich, solange keine enteritischen Symptome auftreten und die Einhaltung von Hygienemaßnahmen gewährleistet ist. Die Übertragung von EHECBakterien kann durch vermeiden von fäkal-oralen Schmierinfektionen, vor allem durch Händehygiene verhütet werden. Wer Kontakt mit Stuhl eines Erkrankten hatte, sollte sich nach jedem Stuhlgang und vor der Zubereitung von Mahlzeiten für die Dauer der Inkubationszeit die Hände gründlich waschen und mit Einmalpapierhandtüchern abtrocknen - anschließend desinfizieren. Es ist keine wirksame Prophylaxe bekannt. nein Nicht erforderlich Es gibt keinen medizinischen Grund, asymptomatischen Kindern, die Salmonellen, Campylobacter oder Yersinien ausscheiden den Besuch von Gemeinschaftseinrichtungen zu untersagen. Nicht erforderlich, solange keine enteritischen Symptome auftreten. Die wichtigste Maßnahme zur Verhütung der Übertragung von Salmonellen, Campylobacter und Yersinien ist das gründliche Waschen der Hände, vor allem nach jedem Besuch der Toilette, nach Kontakt mit zum z.B. Windeln oder Nahrungsmitteln. Es ist keine wirksame Prophylaxe bekannt. nein Es ist keine wirksame Prophylaxe bekannt. nein ja Erkrankung Bakterien EHEC ja 1 – 8 Tage Enterohämorrhagische Escherichia coli Bakterien Enteritis (bakteriell) Wässrige Durchfälle (auch mit Blutausscheidung), Übelkeit, Erbrechen. In 5-10 % schwere Krankheitsverläufe (HUS u. TTP). Campylobacter: 2-7 Tage Salmonellen Campylobacter Yersinien ja Yersinien: 2-10 Tage Die Symptomatik hält im Allgemeinen über mehrere Tage an. 1-3 Tage Meist akut beginnend mit Bauchschmerzen, Erbrechen, Durchfall, Fieber,… In der Regel kurzzeitiger Verlauf. 2-4 (1-8) Tage Die Krankheit verläuft meist unter Beteiligung von mehreren Organsystemen, charakterisiert durch Meningitis (Hirnhautentzündung), Sepsis (Blutvergiftung), Knochenmarkentzündung, eitrige Entzündung des Zellgewebes… 15-50 Tage (Durchschnitt: 25-30 Tage) Allgemeines Krankheitsgefühl: Müdigkeit, Abgeschlagenheit, Fieber,…Typisch, jedoch nicht immer auftretend: Gelbfärbung der Augäpfel und der Haut (Ikterus). Dunkler Urin, heller Stuhlgang. Sehr häufig symptomarmer oder auch symptomloser Verlauf. Rotaviren Noroviren ja Heamophilus influenzae b Viren Hepatitis A und E ja Hepatitis A-Virus Hepatitis E-Virus Wiederzulassung nach Abklingen des Durchfalls (geformter Stuhl). Solange Erreger mit dem Stuhl ausgeschieden werden. Übertragung erfolgt überwiegend fäkal-oral. Von Mensch zu Mensch bei engem Kontakt. (Auch über die Luft, wenn Erkrankte erbrechen). Kontaminierte Lebensmittel. Solange Erreger im Stuhl ausgeschieden werden. Bei Gesunden etwa 1 Woche, bei Frühgeborenen und Immungeschwächten Wochen bis Monate. Wiederzulassung nach Abklingen des Durchfalls (geformter Stuhl). Nicht erforderlich entfällt Nicht erforderlich, solange keine enteritischen Symptome auftreten. Die Übertragung kann durch vermeiden von fäkal-oralen Schmierinfektionen, vor allem durch Händehygiene, verhütet werden. Personen, die Kontakt mit Stuhl oder Erbrochenem eines Erkrankten hatten, sollten sich die Hände in der Inkubationszeit gründlich waschen, mit Einmalpapierhandtüchern abtrocknen und anschließend desinfizieren. Übertragung erfolgt von Mensch zu Mensch über Tröpfcheninfektion. Solange Keime aus dem Nasen-RachenRaum isoliert werden können. Patienten sind bis 24 Stunden nach Beginn einer antibakteriellen Therapie als infektiös zu betrachten. Nach klinischer Genesung und Beendigung der Antibiotikatherapie. Nicht erforderlich Ca. 1-5% aller Personen sind Keimträger. Ein Ausschluss von Ausscheidern ist nicht vertretbar. Personen mit Kontakt, ohne prophylaktische Antibiotikagabe. Wirksame Maßnahmen sind nicht bekannt. Für enge Kontaktpersonen gibt es prophylaktische Antibiotikagabe. entfällt Nicht erforderlich bei bestehendem Impfschutz oder nach bereits durchgemachter Erkrankung. Ansonsten 4 Wochen nach dem letzten Kontakt zu einer infektiösen Person. Die Übertragung des Erregers kann wirksam durch Vermeiden einer fäkal-oralen Schmierinfektion verhütet werden. Personen, die Kontakt mit einem Erkrankten hatten, sollten sich für die Dauer der Inkubationszeit die Hände mehrmals täglich gründlich waschen, mit Einmalpapierhandtüchern abtrocknen und anschließend desinfizieren. Ungeimpfte Kinder und Jugendliche können bei engem Kontakt (Haushalt, Heim etc.) baldmöglichst eine postexpositionelle aktive Schutzimpfung und ggf. zusätzlich eine ImmunglobulinProphylaxe erhalten. Bakterien Haemophilus influenzae Typ bMeningitis Nach klinischer Genesung und dem Vorliegen von 3 aufeinander folgenden negativen Stuhlproben. In der Regel kontaminierte Lebensmittel tierischer Herkunft. Kreuzkontaminationen möglich. Viren Enteritis (viral) Ansteckung besteht solange EHECBakterien im Stuhl nachgewiesen werden können. Salmonellen: 5-72 Std. Durchfall, Erbrechen, Bauchschmerzen bis hin zu Bauchkrämpfen, Fieber,… ja Kontaminierte Lebensmittel tierischer Herkunft (insbesondere Rohmilch, Rohmilchprodukte, nicht durchgegartes Fleisch o. rohe Wurstwaren...). Übertragung von Mensch zu Mensch möglich. Gewöhnlich fäkal-oral durch Kontakt- oder Schmierinfektion, entweder direkt oder indirekt durch kontaminierte Lebensmittel (Muscheln, Austern), Wasser (Trink- oder Badewasser) oder Gebrauchsgegenstände. 1-2 Wochen vor und bis zu 1 Woche nach Erkrankung. 2 Wochen nach Auftreten der ersten Symptome bzw. eine Woche nach klinischer Genesung. Nicht erforderlich Hep. A: ja Hep. E: nein Empfehlungen zur Wiederzulassung in Gemeinschaftseinrichtungen Gesundheitsamt Meldepflicht gemäß § 34 (1-3) IfSG Erreger Inkubationszeit Symptome Übertragung Dauer der Infektiösität Zulassung nach Krankheit 1-6 Monate Oft symptomlos, charakteristisch ist allgemeines Unwohlsein, Appetitlosigkeit, Müdigkeit, Gelenkschmerzen,… Eine Gelbfärbung der Augäpfel und der Haut (Ikterus) tritt nur bei ca. einem drittel der Erkrankten auf. Übertragung durch Blut und Blutprodukte, Geschlechtsverkehr, Körperflüssigkeiten. Auch infizierte Gegenstände wie Spritzen, Nadeln, Kanülen, Rasierapparate,…, können Infektionsquelle sein. (Z.B. unsaubere Geräte bei Tätowierungen und Piercing). Solange serologisch Hepatitis B VirusAntigene nachweisbar sind. Ein infektionshygienisch motivierter Ausschluss ist nicht gegeben. Der Besuch der Gemeinschaftseinrichtung ist ausschließlich vom Allgemeinbefinden des Kindes abhängig. Die Übertragung erfolgt durch Tröpfcheninfektion bei engem Kontakt. Im Stadium catarrhale erreicht die Infektiösität ihren Höhepunkt und klingt im Stadium convulsivum ab. Im frühen ConvulsivStadium sind die Patienten somit oft noch ansteckend. Auch gegen Pertussis geimpfte Kinder können nach Keuchhustenkontakt vorübergehend Träger des Erregers sein. Ohne antimikrobielle Behandlung ist eine Wiederzulassung erst 3 Wochen nach Auftreten der ersten Symptome gefahrlos möglich. Mit Behandlung kann 5 Tage nach Beginn der Antibiotischen Behandlung die Einrichtung wieder besucht werden. Attest Schriftlich Ausschluss Ausscheider Ausschluss Kontaktpersonen Medikamentöse Prophylaxe Impfung möglich Nicht erforderlich Träger (Kinder u. Personal) dürfen Gemeinschaftseinrichtungen in der Regel besuchen, Ausnahmen betreffen nur Kinder in besonderer Risikokonstellation, z.B. aggressivem Verhalten oder akuten, generalisierten Dermatitiden. Nicht erforderlich Aktive Schutzimpfung und ggf. Gabe speziellen Immunglobulins. ja entfällt Nicht erforderlich, solange kein Husten auftritt. Wirksame Maßnahmen sind nicht bekannt. Für enge Kontaktpersonen (Ausscheidern) wird eine Prophylaxe mit Erythromycin empfohlen. ja Solange Läuse oder Nissen nachgewiesen werden und die Person noch nicht behandelt wurde. Allen Mitgliedern einer häuslichen Wohngemeinschaft ist zu einer spezifischen Behandlung der Kopfhaare zu raten. Werden in Klassen oder Gruppen Läuse festgestellt, sollten alle sorgfältig untersucht werden. Hygienemaßnahmen erstrecken sich besonders auf die Vernichtung der Parasiten in Kleidung, Wäsche und Gebrauchsgegenständen (Kämme, Haarbürsten etc.). Eine spezifische Prophylaxe ist nicht bekannt. nein entfällt Alle Mitglieder der Wohngemeinschaft sollen sich ärztlich untersuchen lassen, dabei kann eine vorsorgliche Behandlung in Betracht gezogen werden. Ein genereller Ausschluss von Kontaktpersonen lässt sich nicht begründen. Krätzemilben werden durch Kontakt von Mensch zu Mensch, besonders bei Bettwärme übertragen. Die Kleidung und übrige Wäsche der Patienten sollte bei mind. 60°C gewaschen und/oder gereinigt werden. Es ist keine wirksame Prophylaxe bekannt. nein entfällt Nicht erforderlich, solange keine tuberkuloseverdächtigen Symptome auftreten Wirksame Maßnahmen sind nicht bekannt. Eine medikamentöse Prophylaxe ist bei Kindern unter 6 Jahren und sonst in Ausnahmefällen bei hinreichend großem Infektionsund Erkrankungsrisiko angezeigt. Wird nicht mehr empfohlen. Hygienemaßnahmen Erkrankung Viren Hepatitis B nein Hepatitis B-Virus 1. Stadium (cartarrhale): Schnupfen, erhöhte Temperatur, Abgeschlagenheit. Dauer 1-2 Wochen Bakterien Keuchhusten (Pertussis) ja 7-14 (20) Tage Bordetella pertussis 2. Stadium (convulsivum): typische, krampfartige Hustenattacken, an deren Ende das charakteristische Keuchen steht und/oder Schleimerbrechen, Anfälle häufiger nachts. Dauer 4-6 Wochen 3. Stadium (decrementi): Anfälle nehmen ab, Dauer noch 6-10 Wochen. Nicht erforderlich Parasiten Kopfläuse ja Kopflaus Parasiten Krätze (Skabies) Läuse schlüpfen nach 8 Tagen aus den Eiern. Nach 2-3 Wochen sind sie geschlechtsreif. Erstinfektion 2-6 (4) Wochen. ja Krätzemilbe Reinfektion 24 Std. bis wenige Tage. Juckreiz, vor allem hinter den Ohren, am Hinterkopf und im Nacken. Geht von leichtem Brennen bis hin zu heftigem Juckreiz, vor allem nachts. Infektion kann mit Pustelbildung und Hautausschlag verbunden sein. Unbehandelt, solange Läuse oder Nissen nachgewiesen werden. Übertragung erfolgt bei körperlich engem Kontakt von Mensch zu Mensch. Ohne Behandlung sind die Patienten während der gesamten Krankheitsdauer ansteckend. Durchschnittlich beträgt diese 8 Wochen. Nach Behandlung und Abheilung der befallenen Hautareale. Die Ansteckungsfähigkeit der Lungentuberkulose ist am höchsten, solange die Bakterien mikroskopisch u.a. im Sputum nachweisbar sind. Unter einer wirksamen antituberkulösen Therapie sind Patienten innerhalb von 2-3 Wochen meist nicht mehr infektiös. Wenn nach Einleitung der Therapie in drei aufeinander folgenden Proben von z.B. Sputum negative Befunde vorliegen. Bakterien Wochen bis Monate, in der Regel 6 Monate. Ansteckungsfähige Lungentuberkulose ja Mycobacterium tuberculosis Meist keine charakteristischen Erscheinungen, mögliche Allgemeinsymptome sind Einschränkungen des Allgemeinbefindens, Gewichtsabnahme, Fieber, Appetitmangel, vermehrtes Schwitzen (besonders nachts), Zeichen eines grippalen Infektes, Husten… Nach durchgeführter Erstbehandlung! Übertragung erfolgt von Mensch zu Mensch durch Überwandern von einem Kopf zum anderen. Auch über Mützen, Kämme, Haarbürsten und gemeinsam benutzte Kopfunterlagen. Übertragung von Mensch zu Mensch durch Tröpfcheninfektion beim Husten und Niesen. Zweitbehandlung nach 10 Tagen unbedingt erforderlich! Bei wiederholtem Befall innerhalb von 4 Wochen erforderlich. Erforderlich Erforderlich Vermeidung von Blutkontakten und Körperflüssigkeiten (außer Urin). Für die Kinder und das Personal der gleichen Gruppe oder Klasse ist eine Schutzimpfung zu empfehlen! Aufklärung und Beratung durch das Gesundheitsamt! Empfehlungen zur Wiederzulassung in Gemeinschaftseinrichtungen Gesundheitsamt Meldepflicht gemäß § 34 (1-3) IfSG Erreger Inkubationszeit Symptome Übertragung Dauer der Infektiösität Zulassung nach Krankheit Attest Schriftlich Ausschluss Ausscheider Ausschluss Kontaktpersonen Hygienemaßnahmen Medikamentöse Prophylaxe Impfung möglich Nicht erforderlich entfällt Nicht erforderlich bei bestehendem Impfschutz, nach postexpositioneller Schutzimpfung oder nach früher durchgemachter Krankheit. Sonstige Personen sollten während der Inkubationszeit von 14 Tagen vom Besuch der Einrichtung ausgeschlossen werden. . In Bezug auf schwangere Frauen, siehe „Hygienemaßnahmen“. Kein Kontakt zu schwangeren Mitarbeiterinnen, wenn der Antikörperschutz nicht bekannt ist. Schwangere Mütter, die ihre Kinder in die Einrichtung bringen und/oder abholen, sind auf die Masernerkrankung/en aufmerksam zu machen und sollten ggf. die Einrichtung nicht betreten. Impfung immungesunder ungeimpfter Kinder in den ersten 3 Tagen nach Exposition unterdrückt Masernausbruch. Immungeschwächte Kinder können innerhalb von 2-3 Tagen nach Kontakt mit Immunglobulin geschützt werden. ja Nicht erforderlich 10% aller Personen sind Träger von Meningokokken im Nasen-RachenRaum. Ein Ausschluss von Ausscheidern ist nicht vertretbar. Wirksame Hygienische Maßnahmen sind nicht bekannt. Für enge Kontaktpersonen gibt es prophylaktische Antibiotikagabe. Außer bei Meningokokken der Gruppe B Schutzimpfung möglich. Personen mit Kontakt, ohne prophylaktische Antibiotikagabe. zum Teil entfällt Nicht erforderlich bei bestehendem Impfschutz, nach postexpositioneller Schutzimpfung oder nach früher durchgemachter Krankheit. Sonstige Personen sollten in der Inkubationszeit vom Besuch der Einrichtung ausgeschlossen werden. Wirksame Maßnahmen sind nicht bekannt. Alle exponierten und empfänglichen Personen einer Gruppe sollten so früh wie möglich eine Inkubationsimpfung erhalten (3-5 Tage nach Exposition). ja entfällt Nicht erforderlich bei bestehendem Impfschutz, nach postexpositioneller Schutzimpfung. Ansonsten ist eine Wiederzulassung nach 3 Wochen möglich. Die Übertragung des Erregers kann wirksam durch Vermeiden einer fäkal-oralen Schmierinfektion verhütet werden. Personen, die Kontakt mit einem Erkrankten hatten, sollten sich für die Dauer der Inkubationszeit die Hände mehrmals täglich gründlich waschen, mit Einmalhandtüchern abtrocknen und anschließend desinfizieren. Alle exponierten und empfänglichen Personen müssen so früh wie möglich eine Schutzimpfung erhalten. ja entfällt Unter den Kindern nicht erforderlich. In Bezug auf schwangere Frauen, siehe „Hygienemaßnahmen“. Kein Kontakt zu schwangeren Mitarbeiterinnen, wenn der Antikörperschutz nicht bekannt ist. Schwangere Mütter, die ihre Kinder in die Einrichtung bringen und/oder abholen, sind auf die Rötelnerkrankung/en aufmerksam zu machen und sollten ggf. die Einrichtung nicht betreten. Alle Exponierten und empfänglichen Personen einer Gruppe sollten so früh wie möglich eine Inkubationsimpfung erhalten. ja Erkrankung Viren Masern 8-10 Tage bis zum ersten Erkrankungsstadium. ja Masernvirus 14 Tage bis zum zweiten Stadium. 2. Stadium: Erneuter Fieberanstieg. Exanthem (erhabener Hautausschlag). Beginnt im Gesicht, hinter den Ohren, breitet sich über den ganzen Körper aus. 2-10 Tage (Im Durchschnitt 3-4 Tage). Krankheitsverlauf bei etwa der Hälfte als eitrige Meningitis (Hirnhautentzündung). Bei etwa einem Viertel der Erkrankten ist der Verlauf durch eine Sepsis (Blutvergiftung) gekennzeichnet, die bei 10-15% einen besonders schweren Verlauf nehmen kann (z.B. septischer Schock, WaterhouseFriedrichsen-Syndrom). Ein Viertel der Erkrankten weisen Mischformen auf. 12-25 Tage (Im Durchschnitt 16-18 Tage) 30-40% der Infektionen verlaufen mit geringen Krankheitszeichen. Besonders bei Kindern unter 5 Jahren. Das typische Krankheitsbild ist eine Entzündung/Schwellung der Ohrspeicheldrüsen (Parotisschwellung) in Verbindung mit Fieber. Auch andere Speicheldrüsen können betroffen sein. 3-35 Tage Ca 95% der Infizierten erkranken nicht oder nur leicht mit Abgeschlagenheit, Halsschmerzen, Erbrechen, etc. Bei ca. 5% treten meningitische Erkrankungssymptome auf, wie Kopf- und Muskelschmerzen, Lähmung der Beine. Lähmung der Atemmuskulatur. Andere Körperteile können auch betroffen sein. 14-21 Tage Im Kindesalter verlaufen ca. 50% asymptomatisch. Vor Exanthemausbruch subfebrile Temperaturen. Exanthem: kleinfleckiger, nicht zusammenfließender, blassroter Hautausschlag, der im Gesicht beginnt und auf den Körper übergeht. Typisch: Anschwellung der Nackenlymphknoten. Bakterien Meningokokken Meningitis ja Meningokokken (Neisseria meningitidis) Viren Mumps ja Mumpsvirus Viren Poliomyelitis (Kinderlähmung) ja Poliovirus Viren Röteln nein Rötelnvirus 1. Stadium: Fieber, Augenbindehautentzündung, Schnupfen, trockener Husten und oft Koplik- Flecken (weiß, kalkspritzerartig) an der Wangenschleimhaut. Übertragung erfolgt von Mensch zu Mensch durch Tröpfcheninfektion. Hochansteckend! 5 Tage vor bis 4 Tage nach Auftreten des Hautausschlages. Infektiösität am höchsten vor Auftreten des Ausschlages. Übertragung erfolgt von Mensch zu Mensch über Tröpfcheninfektion; enger Kontakt erforderlich. Solange Keime aus dem Nasen-RachenRaum isoliert werden können. Patienten sind bis 24 Stunden nach Beginn einer antibakteriellen Therapie als infektiös zu betrachten. Nach Abklingen der Symptome. Frühestens 5 Tage nach Exanthemausbruch. Nach Abklingen der klinischen Symptome. Nach Abklingen der Symptome, frühestens 9 Tage nach Auftreten der Parotisschwellung. Übertragung erfolgt von Mensch zu Mensch durch Tröpfcheninfektion. 7 Tage vor bis 9 Tage nach Beginn der Parotisschwellung. Übertragung in der Regel von Mensch zu Mensch durch Schmierinfektion (fäkal-oral). Die Virusausscheidung im Rachensekret beginnt 1-2 Tage nach Infektion, im Stuhl nach 3 Tagen, sie kann mehrere Wochen andauern. Auch Infizierte mit abortivem (schwerstem) oder symptomlosem Verlauf sind Virusausscheider. Frühestens 3 Wochen nach Krankheitsbeginn. 7 Tage vor bis 7 Tage nach Ausbruch des Exanthems. Ein infektionshygienisch motivierter Ausschluss ist nicht mehr vorgesehen. Jedoch ist eine Wiederzulassung erst 7 Tage nach Exanthemausbruch empfehlenswert. Übertragung erfolgt von Mensch zu Mensch durch Tröpfcheninfektion. Nicht erforderlich Erforderlich Nicht erforderlich Empfehlungen zur Wiederzulassung in Gemeinschaftseinrichtungen Gesundheitsamt Meldepflicht gemäß § 34 (1-3) IfSG Erreger Inkubationszeit Symptome 4-20 Tage Bei Kindern verlaufen die Ringelröteln im Allgemeinen gutartig. Ca. ein Drittel der Infektionen verlaufen asymptomatisch. Vielfach beginnt die Erkrankung mit erkältungsähnlichen Symptomen wie Fieber, Kopfschmerzen, leichter Übelkeit und Durchfall. Nach etwa 2-5 Tagen erscheint der charakteristische Ausschlag, zuerst feurig-rot auf den Wangen. Nach weiteren 14 Tagen folgt das typische Bild der Ringelröteln in Form von Girlanden und Ringeln am Körper. 2-4 Tage Die Erkrankung beginnt meist mit einer fieberhaften Racheninfektion, Schüttelfrost und Erbrechen. Charakteristisch ist die Himbeerzunge, düsterroter Ausschlag am weichen Gaumen. Exanthem: samtartiger, mäßigroter Hautausschlag am Körper, Handflächen und Fußsohlen frei. Nach 2-3 Wochen großlamellige Schuppung an Händen und Füßen. Es gibt auch Verläufe ohne Hautausschlag. 1-7 (2-4) Tage Plötzliches Einsetzen von kolikartigen Bauchschmerzen/ Bauchkrämpfen, verbunden mit Fieber und Durchfall. Häufig wässriger Durchfall, der auch schleimig-blutig sein kann. Übertragung Dauer der Infektiösität Zulassung nach Krankheit Übertragung erfolgt von Mensch zu Mensch durch Tröpfcheninfektion. Hohe Ansteckungsfähigkeit! Kurz vor Ausbruch des Hautausschlages. Bei Auftreten des Ausschlages nimmt die Infektiösität ab. Ein infektionshygienisch motivierter Ausschluss ist nicht mehr vorgesehen. Der Besuch der Gemeinschaftseinrichtung ist ausschließlich vom Allgemeinbefinden des Kindes abhängig. Übertragung erfolgt von Mensch zu Mensch durch Tröpfcheninfektion. Selten durch kontaminierte Nahrungsmittel und Wasser. 24 Stunden nach Beginn einer wirksamen antibiotischen Therapie. Unbehandelt gelten die Patienten bis zu 3 Wochen als infektiös. Bei antibiotischer Behandlung und ohne Krankheitszeichen ab dem 2 Behandlungstag; ansonsten nach Abklingen der Krankheitssymptome und frühestens nach 3 Wochen. Übertragung von Mensch zu Mensch durch Schmierinfektion (fäkal-oral). Über fäkal verunreinigte Lebensmittel und Trinkwasser. Solange Keime ausgeschieden werden. Chronische Ausscheidung ist selten. Antibiotische Behandlung bei sonst klinisch gesunden Patienten führt zur raschen Elimination der Erreger. Nach klinischer Genesung und dem Vorliegen von 3 aufeinander folgenden negativen Stuhlbefunden im Abstand von 1-2 Tagen. Attest Schriftlich Ausschluss Ausscheider Ausschluss Kontaktpersonen Hygienemaßnahmen Medikamentöse Prophylaxe Impfung möglich entfällt Unter den Kindern nicht erforderlich. In Bezug auf schwangere Frauen, siehe „Hygienemaßnahmen“. Kein Kontakt zu schwangeren Mitarbeiterinnen, wenn der Antikörperschutz nicht bekannt ist. Schwangere Mütter, die ihre Kinder in die Einrichtung bringen und/oder abholen, sind auf die Erkrankung/en an Ringelröteln aufmerksam zu machen und sollten ggf. die Einrichtung nicht betreten. Keine Immunprophylaxe verfügbar. nein Erkrankung Viren Ringelröteln nein Parvovirus B 19 Bakterien Scharlach ja A-Streptokokken Bakterien Shigellose (bakterielle Ruhr) ja Shigellen Nicht erforderlich Keine. Nicht erforderlich entfällt Nicht erforderlich Das Desinfizieren von Oberflächen und Gebrausgegenständen ist nicht erforderlich. Erforderlich Im Regelfall bis zum Vorliegen der 3 negativen Stuhlproben. Bei längerer Ausscheidung des Erregers soll im Benehmen mit dem Gesundheitsamt eine individuelle Lösung erarbeitet werden, um eine Zulassung zu ermöglichen. Nicht erforderlich, solange keine enteritischen Symptome auftreten und die Einhaltung der genannten Hygienemaßnahmen gewährleistet ist. Die Übertragung von Shigellen kann durch Vermeiden von fäkaloralen Schmierinfektionen, vor allem durch Händehygiene verhütet werden. Personen, die Kontakt mit dem Stuhl eines Erkrankten hatten, sollten sich die Hände in der Inkubationszeit gründlich waschen, mit EinmalPapierhandtüchern abtrocknen und anschließend desinfizieren. Es ist keine wirksame Prophylaxe bekannt. nein Im Regelfall bis zum Vorliegen der 3 negativen Stuhlproben. Bei längerer Ausscheidung des Erregers soll im Benehmen mit dem Gesundheitsamt eine individuelle Lösung erarbeitet werden. Nicht erforderlich solange keine typhusverdächtigen Symptome auftreten und die Einhaltung der genannten Hygienemaßnahmen gewährleistet ist. Sonst ist ein Ausschluss bis zum Vorliegen von 3 aufeinander folgenden negativen Stuhlproben in Betracht zu ziehen. Die Übertragung der Erreger kann durch Vermeiden von fäkal-oralen Schmierinfektionen, vor allem durch Händehygiene verhütet werden. Personen, die Kontakt mit dem Stuhl eines Erkrankten hatten, sollten sich die Hände in der Inkubationszeit gründlich waschen, mit Einmal-Papierhandtüchern abtrocknen und anschließend desinfizieren. Es ist keine wirksame postexpositionelle Prophylaxe üblich. ja Nicht erforderlich. In Bezug auf schwangere Frauen, siehe unter „Hygienemaßnahmen“. Der Kontakt zu schwangeren Mitarbeiterinnen ist zu vermeiden, wenn der Antikörperschutz nicht bekannt ist. Auch Schwangere Mütter, die ihre Kinder in die Einrichtung bringen und/oder abholen, sind auf die Erkrankung/en an Windpocken aufmerksam zu machen und sollten ggf. die Einrichtung nicht betreten. Für besonders gefährdete Personen ist die Gabe eines spezifischen Immunglobulins zu erwägen. Sero negative Mitarbeiterinnen mit Kinderwunsch sollten geimpft sein. ja Bakterien Typhus/ Paratyphus ja 1-3 Wochen Verlauf charakterisiert durch über mehrere Tage ansteigendes hohes Fieber, Kopfschmerzen, Husten, Abgeschlagenheit, Appetitlosigkeit, Verstopfung oder Durchfall, Bewusstseinstrübung kann auftreten. 14-16 (8-28) Tage Krankheitsbild beginnt mit uncharakteristischen Frühsymptomen. Nach einem Tag typisch juckender Hautausschlag, zuerst am Stamm und im Gesicht, welches mit Fieber verbunden ist. Hauptmerkmal der Infektion sind Papeln, Bläschen und Schorf in verschiedenen Entwicklungsstadien („Sternenhimmelphänomen“). Salmonella Typhi Salmonella Paratyphi Viren Windpocken ja Varizellen Der Erreger kommt fast ausschließlich nur beim Menschen vor und wird über den Stuhl ausgeschieden. Infektionsquelle sind in der Regel kontaminierte Lebensmittel und Wasser. Übertragung von Mensch zu Mensch durch Tröpfcheninfektion. Hochansteckend! Solange Erreger ausgeschieden werden. Sie kann bei Personen, die antibiotisch behandelt werden länger sein. 2 Tage vor Exanthemausbruch bis 7 Tage nach Auftreten der ersten Bläschen. Nach klinischer Genesung und dem Vorliegen von 3 aufeinander folgenden negativen Stuhlbefunden im Abstand von 1-2 Tagen. Bei unkompliziertem Verlauf ist ein Ausschluss für eine Woche aus der Gemeinschaftseinrichtung in der Regel ausreichend. (Prophylaktische Antibiotikagabe ist nur bei Patienten mit beeinträchtigter Immunabwehr oder schweren Grunderkrankungen etc. angezeigt). Erforderlich Nicht erforderlich entfällt nein