Hochgeladen von
common.user11464
Neurologische Diagnostik: Anamnese, Untersuchung, Zusatzuntersuchungen
Werbung

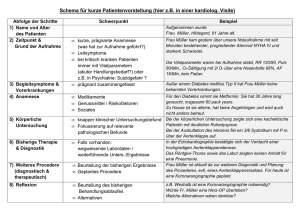
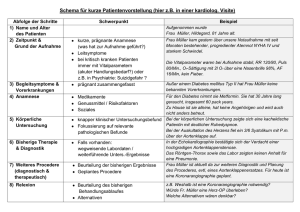
Diagnostische Möglichkeiten in der Neurologie: Anamnese, klinische Untersuchung, Zusatzuntersuchungen Madonna della Seggiola Raffaelo Sanzio 1514 Teil I: Anamnese Anamnese Anamnese 1. Bedeutung, Voraussetzungen, Ziele • 1. Kontakt mit Pat. und/oder Angehörige; erste Eindrücke gewinnen und erzeugen, daher freundliches, interessiertes, kompetentes Auftreten; • dabei mit allen Sinnen aufmerksam sein - damit beginnt eigentlich auch die klinische Untersuchung - aber auch ausreichend Empathie aufbringen um die Situation des Pat. und der Familie möglichst nachvollziehen zu können; der Pat. muss sich verstanden und gut aufgehoben fühlen, es muss ein therapeutisches Verhältnis aufgebaut werden; manchmal ist dies auch das Wesentliche was wir für ihn tun können • entscheidend, gelegentlich fast allein ausreichend für die Diagnosestellung (epilept. Anfall, Migräne, vestib. Paroxysmie, BPPV u.a.); Anamnese + klin. Untersuchung erlauben bei ca. 70% der Pat. das Stellen einer Verdachtsdiagnose/Arbeitshypothese. • Hauptziele: • 1= schnellstmögliche Feststellung der Schwere/Bedrohlichkeit/Akuität der Pathologie → Gestaltung der weiteren Anamnese • 2= Ausmachen der Hauptbeschwerden/Hauptsymptome (teils unterschiedlich) • 3= Sammeln möglichst viele Bausteine für die Diagnosestellung Anamnese 2. weitere Ziele, Prinzipien • Verstehen der Bedeutung der Erkrankung für den Pat. und der Familie: Leidensdruck, Behinderungsgrad, Selbstständigkeit in den ADLs; ggf. Festlegung und Adjustierung der Erwartung an den Therapeuten • „Krankheiten als solche gibt es nicht, wir kennen nur kranke Menschen. Wenn wir die Krankheiten des Menschen erforschen, so beschreiben wir den Ablauf eines Lebensvorganges am einzelnen Menschen, an dem, die Bedingungen, unter denen, und die Art und Weise, wie jener Vorgang abläuft.“ Albrecht Ludolf von Krehl, deutscher Mediziner (1861 - 1937). • Generalisierungen basiert auf ethnische Kriterien, Sex/sexuelle Orientierung, Alter, Rasse, sozialer Stand, Bildung, können hilfreich sein in Elaborieren von Hypothesen über das Leben und mögliche Leiden einer Person; durch die geschickte Nutzung dieser können Fragen entstehen, die wichtige Erkenntnisse über Vorerkrankungen, Therapien, persönliche Probleme, Stärke, Schwäche und Lasten des Pat. erbringen können; können aber auch Stereotypen, Vorurteile hervorrufen die das Gegenteil bewirken: in jeder Gruppe gibt es Subgruppen und in jeder Subgruppe Individuen. Anamnese 3. Prinzipien, Gestaltung • Muss an der Dringlichkeit der Situation angepasst werden • - bei perakuten, schweren Erkrankungen: symptomenorientiert, streng gezielt: 1-3- Hauptsymptomen ausmachen, deren Charakteristika kurz aber prägnant und akkurat erfragen; hier hat die Familienanamnese nur selten eine Relevanz (z.B. Epilepsie, Migräne, Aneurysmata) • - bei subakuten und v.a. bei langsam progredienten Pathologien Hauptsymptomen mit deren Charakteristika ausmachen, wenn nötig mit ausführlichem, sogar hartnäckigem Nachfragen, ggf. Optionen als Hilfestellung vorschlagen und wiederholt die Wichtigkeit der genauen Angaben („bringen mehr Informationen als ein Kernspin“) unterstreichen. Hier kann sowohl eine erneute Anamnese im Intervall als auch eine Fremdanamnese neue Aspekte enthüllen Anamnese 3. Prinzipien, Gestaltung • Vorbereitung: wenn zeitlich möglich, schon erhobene Informationen wie Alter, Sex, soziale Situation, Vorerkrankungen, Medikation, Vorstellungsgrund kurz durchgehen • Umgebung: um ein vertrautes Verhältnis zu erzeugen, ist eine adäquate Umgebung essentiell; wenn anders nicht möglich, muss evtl. die Stimme und der Abstand zum Pat. angepasst werden; ggf. muss eine ausführlichere Anamnese später, im Patientenzimmer/Arztzimmer erfolgen. • Vorstellung mit Name, Funktion und kurze Info über die Vorgehensweise • „Was führt Sie zu uns?“, ggf. „Welche Ihrer Beschwerden belasten Sie am meisten?“ Wenn möglich Zeit nehmen und nicht unterbrechen; die Angaben des Pat. am besten mit dessen Formulierungen aufschreiben. • Man sollte sich eine gewisse Systematik der Anamnese und der klin. Untersuchung aneignen Anamnese Reihenfolge, aktuelle Beschwerden Reihenfolge: • Aktuelle Beschwerden • Vorerkrankungen • Medikamenten- und vegetative Anamnese • Familienanamnese • Soziale Anamnese Aktuelle Beschwerden – Charakteristika: • Zeitliche Dynamik: - Auftreten: akut (Schlaganfall, SAB); subakut, über Stunden (periph. Facialisparese), stotternd (neuropath. Vestibularis); langsam progredient (HP, Aphasie bei Hirntumor). - bei wiederholten Episoden: Dauer und Häufigkeit (Trigeminusneuralgie vs. atypischer Gesichtsschmerz; vestib. Paroxysmie vs. Mb. Meniere); Kriterien eines Schubes, komplette Zurückbildung? Lebensalter zu Erkrankungsbeginn. Anamnese aktuelle Beschwerden • *Genaue Angaben erzwingen: nicht mit “allmähliche Entwicklung“ zufriedengeben sondern alternative Varianten vorschlagen: „über 1-2 Tagen, einer Woche, einem Monat?“ (Druckläsion vs. CIDP/MMN); nicht „kurz anhaltend“ akzeptieren sondern „eher 2-3 Sek. oder 5-10 Min.?“ fragen (vestib. Paroxysmie vs. vestib. Migräne). • Stärke – hier immer auf affektive Komponente, Leidensdruck sowie Mimik und Körperhaltung achten; wenn die Beschwerden nicht mehr vorhanden sind, nachfragen wie behindernd diese gewesen sind: „und was mussten Sie dabei machen ?“(Aktivität abbrechen, sich hinlegen, etc). • Lokalisation und Ausstrahlung (Dermatom bezogen?); tief oder oberflächlich (Polymyalgia rheum. vs. PNP); scharfe Abgrenzung an der Mittellinie am Rumpf?; Gesichtshälfte einschl. Unterkieferwinkel? Anamnese aktuelle Beschwerden • Art/Charakter -Schmerz: dumpf, drückend, stechend, reißend, brennend, pulsierend -Schwindel: Dreh-, Schwank-, Liftschwindel oder eher „Schwummrigkeit/ Benommenheit“? Hier fragen ob sich die angeschauten Gegenstände sich vor den Augen bewegen; wen ja: nach links oder nach rechts oder pendelnd. -Pulsierende Ohrgeräusche sollen vom Pat. laut nachgemacht werden, dabei tastet der Untersucher den Puls um festzustellen ob diese pulssynchron sind • Begleitsymptome: -Kopfschmerz + rotes/tränendes Auge und laufende/verstopfte Nase → Cluster -Drehschwindel + Tinnitus, Völlegefühl im Ohr → Mb. Meniere Anamnese aktuelle Beschwerden • Umstände des Auftretens, Beeinflussbarkeit -dumpfe Schmerzen im Gesäß/beiden Unterschenkel beim Gehen nach unten die nachlassen beim Hinsetzen und Entlordosieren → Claudicatio spinalis -einschießende Gesichtsschmerzen durch Sprechen, Kauen provoziert → Trigeminusneuralgie -orthostatische Cephalgien mit sofortiger Besserung im Liegen → Liquorunterdrucksyndrom -zunahme einer musk. Schwäche unter Belastung oder Abends → myasthenes Syndrom -Schmerzen und Missempfindungen in den Beinen in der Ruhe, v.a. Nachts, Abnahme bei Bewegung/Gehen → RLS Anamnese Vorerkrankungen Sehr wichtig: • Risikofaktoren für die Aktuelle Pathologie? (HTN, Dm für Schlaganfall) • Kann der Pat. durch Summierung der Defizite instabil werden? (z.B. myasthenes Syndrom + HWS-Myelopathie; IPS + Meningitis) • Zusammen mit der jetzigen Krankheit erhöhen den Grad der Behinderung? Was bedeutet dies für den Pat. und die Familie im Alltag? (z.B. IPS + SKS; pseudobulbäres Syndrom) • Kann die jetzige Symptomatik auf diese zurückgeführt werden? (z.B. myasthenes Syndrom bei bekanntem Bronchial-Ca → LES) Anamnese Medikamente Wichtig zu klären ist: • Können die aktuellen Symptome erklären? (z.B. HCT → Hypo-Na → Delir; Statin → Myopathie; MCP → Dystonie) • Kontraindikation für Vorgenommene Therapie? (OAK für systemische Thrombolyse) • Können Informationen über die Vorerkrankungen bringen (z.B. orale Antidiabetika bei Pat. mit Symptome einer PNP) Anamnese Vegetative Anamnese • Cave: B-Symptomatik bei Enzephalopathien, subakutes zerebelläres Syndrom, PNP, myasthenes Syndrom • Parese/sens. Defizit der Beine/eines Beines + Miktion-/ Defäkationstörung oder erektile Dysfunktion können auf ein Querschnittsyndrom hindeuten • Harninkontinenz kann auf eine Frontalhirnstörung hindeuten Anamnese Familienanamnese • Epilepsie • MS • Migräne • Zerebrovaskuläre Erkrankungen • Aneurysmata • Neoplasien • Genetische Erkrankungen - Mit Antizipation: Chorea Huntington, Myotone Dystrophie Typ I, fragiles X-Syndrom, AD spinozerebelläre Ataxie Anamnese Soziale Anamnese: • Lebensqualität, häusliche Versorgung gegeben? • Können soziale Faktoren ursächlich für die jetzigen Beschwerden sein? (Berufskrankheiten; Konfliktsituationen → Somatisierungsstörung, u.a.) • Sekund. Gewinn? Teil II: Klinische Untersuchung Teil III: Zusatzuntersuchungen Zusatzuntersuchungen in der Neurologie • Liquordiagnostik (Zellzahl, Eiweiß, intrathekale IgG-Produktion, erregerspezifische Diagnostik), • neurophysiologische Diagnostik (EEG, evozierte Potenziale, Elektroneurographie, EMG, autonome Testung, apparative Stand- und Ganganalyse) • Neurosongraphie (Doppler- und Duplexsonographie der extra- und intrankraniellen Gefäße), Muskelsonograpie • Die neuroradiologische Diagnostik umfasst Nativröntgen, CT, MRT, Myelographie, Angiographie und spezielle Funktionsdiagnostik (SPECT, PET, funktionelles MRT) • Biopsie: Nerven, Haut/Nerv, Muskel Zusatzuntersuchungen in der Neurologie • Liquordiagnostik Liquorpunktion in der Regel lumbal zwischen LWK 2 und 4 Es werden bestimmt: Farbe: Physiologischerweise ist der Liquor wasserklar. Ein trüber oder eitriger Liquor sprechen für eine deutliche Zellzahlerhöhung, ein gelblich verfärbter xanthochromer Liquor ist Hinweis auf eine länger zurückliegende Blutung in den Liquorraum, eine Eiweißerhöhung oder einen schweren Ikterus Zellen: Normalerweise sind im Liquor bis zu 5 Zellen/ml enthalten = lymphomonozytäre Zellen; Leukozyten auch PMN – erhöht bei Entzündungen/Infekte; Erythrozyten dürfen im Liquor nicht vorhanden Sein (Cave: SAB-Lensbedrohlich) Chemie: - Der Glukosegehalt mit 48–70 mg/dl ist etwa halb so hoch wie der des Serums; erniedrigt bei bakt. Menigitiden. - Das Gesamteiweiß (150- 45 mg/dl), das Laktat (2,7–4,1 mmol/l) sind bei entzündlichen Prozessen erhöht. Immun-/Erreger-Dg: - Immunglobuline: intrathekale IgG-Produktion, oligoklonale Banden darstellen – bei Entzündungen (Infekte, MS) - Spezifische IgG und PCR – für Detektion von Erreger Druckmessung (N: 12-20 cm H2O) – erhöht bei Raumforderungen, Pseudotumor cerebri, Hirndruck; erniedrigt bei Unterdrucksyndrome (z.B. Liquorfistel) Zusatzuntersuchungen in der Neurologie • Elektroenzephalographie: EEG - Untersuchungsmethode, bei der die elektrische Aktivität der Hirnrinde über Elektroden gemessen wird. - Für ein Routine-EEG sind bis zu 21 Elektroden notwendig, die meist in einer Art Haube eingearbeitet sind; Dauer 2-30 Min - Schlafentzugs-EEG, Langzeit-EEG, EEGMonitoring - V.a. in der Epilepsie-Dg., aber auch um lokale (z.B. bei Tumoren, Abszesse) oder diffuse (z.B. bei Demenzen, metabolischen Enzephalopathien, Enzephalitiden) Hirnfunktionsstörungen feststellen bzw. den Verlauf verfolgen zu können. - Normale Aktivität: v.a. Alpha-Wellen: 8-13/s - Epilepsiespezifische Potentiale: Spikes, SpikeWaves, Sharp-Slow-Waves, steile Potentiale. Zusatzuntersuchungen in der Neurologie • Evozierte Potenziale = elektrische Antworten auf modalitätsspezifische Stimuli Visuell evozierte Potenziale (VEP) - werden über der Okzipitalregion abgeleitet bei einer Stimulation mit alternierendem Schachbrettmuster→ nach etwa 100 ms lässt sich ein größeres positives Potenzial ableiten (P100). Eine Verzögerung oder ein Amplitudenverlust des Antwortpotenzials zeigt eine Leitungsstörung zwischen Retina und Sehrinde an (z. B. bei der frischen Retrobulbärneuritis). (Frühe) Akustisch evozierte Potenziale (FAEP) - bestehen aus einer Kurve mit fünf höheren Wellen (Welle I-V) als Antwort auf einen über Kopfhörer applizierten Klickreiz; entstehen in allen Anteilen der Hörbahn. Über Oberflächenelektroden vom Schädel (Vertex und Mastoid) abgeleitet. Es werden jeweils die Latenzzeiten bis zu den einzelnen Peaks sowie die Zeiten zwischen zwei Peaks (Interpeaklatenzen) bestimmt. Können Schädigungen der Hörbahn zeigen; werden in der Hirnstammdiagnostik, Hirntoddiagnostik angewendet. Zusatzuntersuchungen in der Neurologie Somatosensibel evozierte Potenziale (SSEP) ermöglicht die Beurteilung der sensiblen Leitung von Arm- oder Beinnerven über das Rückenmark zum Kortex. Z.B. nach Stimulation des Nervus medianus am Handgelenk lassen sich Potenziale über dem ErbPunkt (negatives Potenzial N9), über dem Nacken (positives Potenzial P14) und kontralateral über dem Gyrus postcentralis (N20) ableiten. So lässt sich die Überleitung vom Reizort zum Armplexus, Rückenmark und zur sensiblen Rinde nachvollziehen. Motorisch evozierte Potenziale (MEP) Magnetstimulation über dem Vertex zur Kortexstimulation und über der Wirbelsäule zervikal und lumbal zur Stimulation spinaler motorischer Bahnen; Ableitung am Muskel. Aus der Differenz der Latenzzeit bei kortikaler und bei spinaler Stimulation lässt sich die zentralmotorische Leitungszeit (ZML bzw. central motor conduction time – CMCT) errechnen. So können Störungen der kortikospinalen Impulsleitung festgestellt werden. darf bei Herzschrittmacherträgern oder nach Clipversorgung eines Aneurysmas nicht angewandt werden Zusatzuntersuchungen in der Neurologie Elektroneurographie – motorisch und sensibel. Der zu untersuchende Nerv wird an einer gut zugänglichen Stelle stimuliert, das Antwortpotenzial distal über dem dazugehörigen Muskel/ Dermatom mit Oberflächen – oder Nadelelektroden abgeleitet. Durch Stimulation an zwei verschiedenen Orten lässt sich aus der Differenz der Latenzzeiten und dem Abstand zwischen proximalem und distalem Reizpunkt die Nervenleitgeschwindigkeit in m/s errechnen. Beim gesunden Erwachsenen liegen die Nervenleitgeschwindigkeiten zwischen 45 und 65 m/s. Nervenleitgeschwindigkeit verlangsamt bei demyelinisierenden Läsionen ( manche Polyneuropathien, u.a.). Amplitudenminderung, Deformierung der Potentiale weisen auf axonale Schaden (Druckläsion, Polyneuropathie) hin. Nadelelektromyographie: Untersuchung der elektrische Aktivität in Muskeln mit konzentrischen Nadelelektroden - 3 Aspekte: - (pathologische) Spontanaktivität - Morphologie der Muskelaktionspotentiale: Amplitude, Dauer, Form, Polyphasie - Potenzialmuster bei maximaler Willkürinnervation = Interferenzmuster Kann Hinweise auf Myopathien oder Schädigungen des für den Muskel zuständigen Nerven bringen. Zusatzuntersuchungen in der Neurologie Neurosongraphie der hirnversorgenden (extra- und intrakraniellen) Gefäße: Ultraschall mit einer Frequenz von 2–10 MHz macht unter Benutzung des Doppler-Effektes den Blutfluss hörbar und stellt Gewebe und Gefäße im Ultraschall-Bild dar. • Doppler-Verfahren • Pulsecho-Verfahren (B-Bild) • farbkodierte Duplex-Sonografie • Power-Duplex-Sonografie • Plaqueanalyse • Perfusionssonografie • Sonothrombolyse Kann Stenosen, verschlüsse, Thrombi, Kalkplaques u.a. arteriosklerotische Veränderungen zeigen In Stenosen deutlich erhöhte Flussgeschwindigkeiten (200 cm/s = 50%ige Stenose der ACI) Zusatzuntersuchungen in der Neurologie • Röntgendiagnostik - durch Anwendung von Röntgenstrahlung erzeugte Abbildung eines Körperteils. Durch Starkstrom aus einem Metall ausgelöste Röntgenstrahlung wird in Richtung eines abzubildenden Objekts (Organ, Knochen, etc.) gelenkt. Der Patient als Hindernis bremst einen Teil der Strahlung ab bzw. absorbiert sie. Die Strahlung, die hinter dem Patienten noch ankommt, wird mit konventionellen Filmen oder digitalen Systemen aufgezeichnet. Die unterschiedliche Absorption von Röntgenstrahlen in den verschiedenen Geweben führt zu den charakteristischen Graustufenbildern. CAVE: Strahllast - Die Röntgenaufnahme des Schädels kann durch Nasennebenhölen-, Sella-Zielaufnahmen, FelsenbeinSpezialaufnahmen (Stenvers, Schüller), Dens-Zielaufnahme und Orbita- Spezialaufnahmen (Rhese) ergänzt werden. - Dient v.a. bei Diagnostik von Frakturen, Osteolysen, degenerativen Veränderungen von Gelenke; sonst: Frage nach Pneumonie, Lungenstauung, Pneumothorax, Ileus. - Wird häufig durch CT-Aufnahmen ergänzt Zusatzuntersuchungen in der Neurologie • Ein Computertomograph besteht aus einer Röntgenröhre und Empfangsdetektoren, die sich sehr schnell um den Körper eines Patienten drehen, während er auf einer Liege langsam durch das ringförmige Gehäuse des Geräts geschoben wird. Die Röntgenröhre erzeugt einen sogenannten Röntgenfächerstrahl, der den Körper durchdringt und innerhalb des Körpers durch die verschiedenen Strukturen, wie Organe und Knochen, unterschiedlich stark abgeschwächt wird. Die Empfangsdetektoren gegenüber dem Röntgenstrahler empfangen die unterschiedlich starken Signale und leiten sie an einen Computer weiter, der aus den empfangenen Daten Schichtbilder des Körpers zusammensetzt. Die räumliche Auflösung der CT liegt bei 1 bis 2 mm. Im CT lassen sich Knochen, Nervengewebe und Liquorraum gut voneinander abgrenzen; die Dichtewerte für die Computertomographie werden in Hounsfield-Einheiten (HE) angegeben, wobei Wasser eine Dichte von 0 HE besitzt. • Läsionen, die sich in der kranialen CT mit geringerer Dichte als das gesunde Hirngewebe darstellen, werden als hypodens (alte Hirninfarkte), solche mit Dichtezunahme als hyperdens (Hirnblutungen) bezeichnet. Bei Läsionen, die isodens im Vergleich zum gesunden Hirngewebe (kein Dichte-Unterschied) sind, helfen indirekte Zeichen wie Verlagerung, Ventrikelkompression und beim akuten Hirninfarkt eine verwaschene Mark-Rinden-Grenze weiter. • Eine genaure Zuordnung von computertomographisch nachgewiesenen Läsionen lässt sich durch das Kontrastmittel (KM)-Verhalten erzielen. So zeigen der subakute Hirninfarkte, Entzündungsherde, Gefäßmalformationen und die meisten Tumoren (insbesondere Metastasen, Glioblastom, Meningeom, Lymphom) häufig eine KM-Aufnahme. Zusatzuntersuchungen in der Neurologie Zerebrale Computertomographie – sehr wichtig v.a. in der Diagnostik des Schlaganfalles in der Akutphase; hier kommen v.a., neben der Nativaufnahmen (wodurch zerebrale Blutungen festgestallt oder ausgeschlossen werden können) die CTA (Darstellung der Gefäße durch KM-Gabe) und die Perfusions-CT im Einsatz. Perfusions-CT: intravenöse Kontrastmittelinjektion mit möglichst hoher Flussrate, dann wiederholtes Scannen des Gehirns zu mehreren Zeitpunkten → ein 4D-Datensatz (= zeitlich aufgelöster 3DDatensatz) generiert, der die Anflutung und Abflutung des Kontrastmittels in den Hirngefäßen und im Hirnparenchym zeigt. Parameter: Zerebraler Blutfluss (CBF): - gibt an, wie viel Volumen Blut (ml) pro Masse Gewebe (g) pro Zeit (min) fließt. Blutvolumen (CBV): - gibt an, wie viel Volumen Blut (ml) pro Masse Gewebe (g) vorzufinden ist. Davon kann abgeleitet werden, ob bestimmte Hirnareale unwiederbringlich geschädigt sind oder evtl. noch durch Thrombolyse und/oder Thrombektomie gerettet werden können (Penumbra, "tissue at risk"). Wenn beide (CBF, CBV) unauffällig, dann a.e. kein Schlaganfall (Cave – Hirnstammischämien); wenn beide Pathologisch, dann : „totes Hirngewebe“, kann nicht mehr gerettet werden. Wenn Perfusion pathologisch aber Volumen normal, dann "Mismatch" zwischen überlebensfähigem und nicht mehr überlebensfähigem Gewebe → wichtiges Entscheidungskriterium für die weitere Therapie: Systemische Thrombolyse mit rt-PA mit oder ohne mechanischeThrombektomie Zusatzuntersuchungen in der Neurologie Magnetresonanztomographie (MRT) basiert physikalisch auf den Prinzipien der Kernspinresonanz (englisch Nuclear Magnetic Resonance, NMR), insbesondere der FeldgradientenNMR, und wird daher auch als Kernspintomographie bezeichnet (umgangssprachlich gelegentlich zu Kernspin verkürzt). MRT-Geräte erzeugen sehr starken Magnetfeldern sowie magnetischen Wechselfeldern im Radiofrequenzbereich, mit denen bestimmte Atomkerne (meist die Wasserstoffkerne/ Protonen) im Körper resonant (gleichsinnig) angeregt werden, wodurch in einem Empfängerstromkreis ein elektrisches Signal induziert wird. Danach, nach Ausschalten des Anregungssignals, fallen die Protone in ihren ursprünglichen Zustand unter Abgabe von Energie; diese wird gemessen und vom Computer durch Grauskalierung in Bilder umwandelt; gewebsspezifische Relaxationszeiten, welche die Signalintensität bestimmen • Daher Ohne Strahllast (Keine Roentgen-Technik) • hat ein wesentlich besseres Auflösungsvermögen als die CT, sie ermöglicht die Darstellung in drei Schnittebenen (koronar, axial und sagittal) • kommt nicht in Frage bei Schrittmacherträgern und bei magnetsensitiven Metallteilen im Kopf-Halsbereich. • Als Kontrastmittel wird die paramagnetische Substanz Gadolinium eingesetzt. • Mehrere Wichtungen: T1, T2, FLAIR, DWI