Datum - MINI MED Studium
Werbung

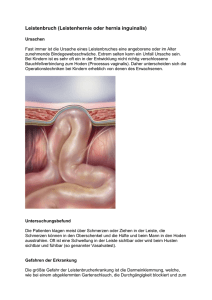
Datum: 28. November 2007 Thema: Leistenbruch, Nabelbruch, Zwerchfellbruch Schmerzen im Bauch Referent: Prim. Dr. Matthias Scheyer Leiter der Abteilung für Chirurgie, LKH Bludenz Der Leistenbruch ist eine sehr häufige Erkrankung, die gerade in der heutigen Zeit, in der Mobilität, Aktivität, Fitness gefordert sind, Belastung und Einschränkung darstellt. Die Anforderungen, die sich an die Chirurgie des Leistenbruches heutzutage stellen, sind dementsprechend hoch. Um diesen Anforderungen gerecht zu werden, muss eine Abteilung verschiedene Techniken zur Versorgung des Leistenbruches, aber auch der anderen Bruchformen beherrschen. Ziele der Therapie sind: rasche Mobilisierbarkeit und Wiedereingliederung in die normal täglichen Aktivitäten rasche Belastbarkeit Schmerzfreiheit Geringe Rate an Wiederholungsbrüchen (unter 1 %) eingutes kosmetisches Ergebnis ist Ziel einer solchen Hernienchirurgie Was ist ein Bruch? Ein Bruch ist eine Schwachstelle oder Öffnung in der Bauchdecke, durch welche sich das Bauchfell nach außen vorwölbt, der sogenannte Bruchsack. In diesem Bruchsack können sich Baucheingeweide, wie Netz, Dünndarm, Dickdarm nach außen vorwölben. Bei Erhöhung des Bauchinnendrucks kommt es zu einer mehr oder weniger großen Vorwölbungen des Bruches. Es kann sogar zur Einklemmung des Bruchsackes oder des Bruchsackinhaltes in dieser Lücke oder Schwachstelle kommen. Brüche sind eine sehr häufige Erkrankung (vor allem der Leistenbruch) Indikation zur OP Jeder Bruch stellt eine Indikation zur Operation dar. Es bestehen an unserer Abteilung jedoch individuelle Unterschiede, mit welcher Operationstechnik die einzelnen Bruchformen behandelt werden. Entscheidend hierfür sind Form und Größe des Bruches oder Belastung, der der Patient in seinem täglichen Leben (Beruf, Sport, etc.) ausgesetzt ist. Weiterhin sind wichtig ob der Bruch einseitig oder beidseitig vorhanden ist, zusätzliche Erkrankungen (z.B. Gallenstein) vorhanden sind oder nicht. Bei einem Gespräch mit dem Patienten wird mit ihm die individuelle Operationstechnik ausgewählt. Diagnosestellung Die Diagnosestellung erfolgt durch die klinische Untersuchung. Sie erfolgt bei Leistenbrüchen durch Abtasten der Leiste und Untersuchung des Leistenkanals. Beim fraglichen Befund erfolgt eine Leistenultraschalluntersuchung. Bei Bauchwandbrüchen kann eine CT Untersuchung notwendig werden. Sollten Anhaltspunkte für Stuhlunregelmäßigkeiten vorhanden sein, empfiehlt sich zusätzlich vor einer Operation die Durchführung einer Dickdarmuntersuchung. Bauchwand- bzw. Narbenbrüche , Nabelbrüche Bauchwand- bzw. Narbenbrüche , Nabelbrüche sind relativ häufig und bedürfen ebenfalls einer chirurgischen Therapie. Die meisten Chirurgen führen diese Narbenbruchoperation offen (durch mehr oder wenig grosse Hautschnitte) aus, was auch bei schonendster Operationstechnik meistens mit grösseren postoperativen Schmerzen verbunden ist. Viele Bauchwandbrüche können jedoch auch mit minimal invasiven Techniken angegangen und effizient repariert werden. Bei Bauchwandbrüchen mit der Notwendigkeit einer Netzversorgung, bevorzugen wir die laparoskopische (durch Bauchspiegelung) Verfahrensweise. Dabei wird die Muskellücke vom Bauchraum her mit einem entsprechend dimensionierten Netz versehen bzw. überdeckt, ohne die Bruchpforte als solche zu verschließen (Gefahr der übermäßigen Spannung). Auf laparoskopischem Weg können Netze bis zu einer Grösse von ca. 40 x 40 cm implantiert werden. Durch insgesamt drei 5-12 mm große Hautschnitte wird das Netz (polypropylenmesh) in den Bauchraum eingebracht, ausgebreitet und mit speziellen resorbierbaren tacks an der Bauchdecke um die Bruchpforte herum spannungsfrei fixiert. Die von uns verwendeten Netze zeichnen sich durch zwei voneinander verschiedene Oberflächen aus . Die eine Seite (bauchwandwärts) verwächst stark mit dem umliegenden Gewebe, die andere Seite (darmwärts) praktisch nicht. Außerdem besitzen diese Netze eine sehr hohe Materialfestigkeit. Der Spitala ufenthalt nach minimal invasiver Narbenhernienoperation beträgt bei kleineren Brüchen meist nur eine Nacht, bei großen Brüchen kann die Hospitalisationszeit 2-3 Tage betragen (bei offenen Operationsverfahren sind Spitalaufenthalte von einer Wochen und mehr keine Seltenheit). Außerdem ist die volle Belastbarkeit meistens schon nach 2 Wochen erreicht (offenen Operation: bis zu 8 Wochen). Die Verwendung von Kunststoffnetzen in der Leisten- und Bauchwandbruchchirurgie wurde kontrovers diskutiert, weil jedes Kunststoffnetz im Körper eine gewisse Fremdkörperreaktion hervorruft und die Netze lebenslang im Patienten verbleiben. Tatsache ist, dass Kunststoffnetze aus der modernen Hernienchirurgie bei Erwachsenen nicht mehr wegzudenken sind, zumal die Netze mit immer geringen Kunststoffmengen gefertigt werden und im Allgemeinen sehr gut verträglich sind. Auch wir verwenden Kunststoffnetze mit Bedacht, weil wir Ihnen die Antwort schuldig bleiben, wie Ihr Netz wohl in 30 oder 40 Jahren aussieht. Wir haben mit den von uns seit über 10 Jahren verwendeten Polypropylennetzen keine schlechten Erfahrungen gemacht, Netzabstoßungen traten nicht auf und wir mussten keine der von uns implantierten Prothesen aus diesem Grund entfernen. Es gibt keinen Hinweis für ein Krebsrisiko der Polypropylennetze. Bei Kindern verzichten wir generell auf den Einsatz von Kunststoffnetzen. Bei Patienten mit großen Leistenbrüchen, Wiederholungsbrüchen, ungünstigen Bindegewebsverhältnissen und Risikofaktoren ist der Einsatz von Kunststoffnetzen zur Vermeidung eines Wiederholungsbruches ratsam. Unverzichtbar sind Kunststoffnetze bei Narbenbruchoperationen und bei endoskopischen Leistenbruchoperationen (Schlüssellochchirugie). Wir beschränken die Größe der Kunststoffnetze auf das Notwendige, verwenden möglichst leichtgewichtige Kunststoffnetze, die nach dem aktuellen Forschungstand aus den am besten verträglichen Materialien gefertigt sind. Neuerdings gibt es leichtgewichtige titanversiegelte Polypropylennetze, bei denen der Körper praktisch nicht mehr mit dem Kunststoff in Berührung kommt. Durch seine sehr gute Verträglichkeit gilt Titan in der Medizin seit Jahren als Implantatwerkstoff der ersten Wahl. Erste Tierversuche mit leicht-gewichtigen titanversiegelten Polypropylennetzen zeigen eine deutlich verringerte Fremdkörperreaktion. Durch die Verwendung titanversiegelter Implantate könnte sich die bei uns ohnehin sehr niedrige Rate postoperativer Wundwasseransammlungen (Serome) und chronischer Schmerzen weiter verringern. Zwerchfellbruch Das Zwerchfell, ein starker Atemmuskel, trennt den Brustkorb vom Bauchraum und hat für die Speiseröhre eine kleine Öffnung. Die Speiseröhre funktioniert beim Durchtritt durch das Zwerchfell praktisch wie ein Ventil zum Mageneingang und öffnet sich gezielt beim Schluckakt. Bei manchen Menschen ist die Zwerchfelllücke zu groß und dieser Ventileffekt defekt. Man spricht dann von einer Refluxkrankheit mit einem Zwerchfellbruch Sodbrennen ist in der Bevölkerung als Hauptsymptom der Refluxerkrankung weit verbreitet und verursacht bei vielen Menschen oft jahrzehntelang Beschwerden. Statistisch gesehen hat jeder 10. einen Zwerchfellbruch. Aber nur bei 10 Prozent von ihnen treten Beschwerden auf. Die können jedoch massiv werden. Denn Anteile des Magens treten dann bei jedem Atmen, Schlucken, Husten und Aufstoßen in den Brustraum und können hier einklemmen. Die Folge sind häufig krampfartige Oberbauchschmerzen. Im Extremfall kann sogar der ganze Magen in den Brustraum gelangen (Thoraxmagen, Upside-Down-Magen). Patienten mit Sodbrennen müssen durch Spezialuntersuchungen wie die ph-Metrie, die Manometrie oder das Röntgen untersucht werden um andere Krankheitsbilder und Fälle die medikamentös behandelt werden können auszuschließen. Wie Ihre Erkrankung behandelt wird, von der Schwere und der Ursache ab. Grundsätzlich unterschieden wird jedoch zwischen einer nicht-operativen Behandlung und einer operativen Therapie. Eine chirurgische Therapie ist dann notwendig, wenn eine medikamentöse Behandlung nicht ausreicht und/oder ein großer Zwerchfellbruch mit Einklemmungen des Magens vorliegt. Die sogenannte Antirefluxoperation hat in den vergangenen Jahren durch die minimal-invasive, patientenschonende endoskopische (Schlüsselloch-)Technik zunehmend an Bedeutung gewonnen. Gegenüber der alten offenen Technik können wir das Operationsgebiet mit der Schlüssellochtechnik wesentlich besser einsehen und präparieren. Außerdem verkürzt sich die Operationszeit, Sie haben deutlich geringere Wundschmerzen, und Ihr Klinikaufenthalt verkürzt sich. Weitere Informationen: Prim. Dr. Matthias Scheyer Abteilung für Chirurgie, LKH Bludenz Spitalgasse 13, 6700 Bludenz Tel.:05552/603-2400 Email: [email protected]