Onkologische Notfälle
Werbung

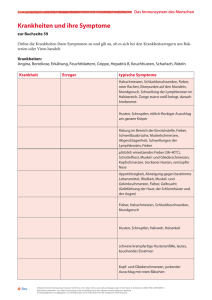
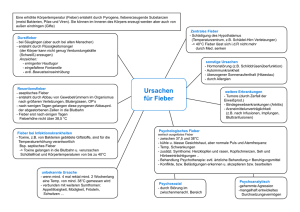
2 1022 State of the art lectures Onkologische Notfälle Metabolisch (Tumorlysesyndrom, Hypercalcämie, Hypoglykämie, …) Onkologische Notfälle Hämatologisch (DIC, Thrombose, ...) Inflammatorisch / Infektiös Alfred Zippelius Medizinische Onkologie (neutropenes Fieber, Paravasat, hämorrhagische Zystitis, ... ) Mechanisch (obere Einflussstauung, Myelonkompression, Ergüsse, …) Tumorlysesyndrom Tumore: Tumorlysesyndrom akute Leukämien aggressive Lymphome kleinzelliges Bronchuskarzinom Keimzelltumore Cairo, Bishop et al., Br J Hematol 2004 Tumorlysesyndrom Tumorlysesyndrom Howard et al., NEJM 2011 103 Tumore: akute Leukämien aggressive Lymphome kleinzelliges Bronchuskarzinom Keimzelltumore Therapie: dran denken (Prophylaxe !!!) forcierte Hydrierung Allopurinol (Tage vorher) Rasburicase Hyperkaliämie, Hypokalzämie, NI 2 1022 State of the art lectures Tumorbedingte Hyperkalzämie - Mechanismus - 80 % 20 % Tumorbedingte Hyperkalzämie - Inzidenz - <1% < 0.1 % Clines GA, Curr Opin Endocrinol Diab Obes 2011 Santarpia et al, Horm Metab Res 2010 Neutropenes Fieber Hyperkalzämie Dran denken !!! • Fieber ≥ 38.3rC oder ≥ 38.0rC für ≥ 1 h • Neutropenie < 500/µl bzw. < 1000/µl mit einem zu erwartenden Nadir von < 500/µl Dauer ! - > Anamnese: WAS, WANN !!! • (Re-) Hydrierung • Lasix ? (Nadir ≈ 7 -12 Tage nach der letzen Chemotherapie) • Bisphosphonate (Geduld !, bei PTHrP weniger Effekt) • Spezifische Tumor-Therapie • Steroide ? • (Calcitonin) Nadir Neutropenes Fieber • Fieber Mortalität bei neutropenem Fieber ≥ 38.3rC oder ≥ 38.0rC für ≥ 1 h • Neutropenie < 500/µl bzw. < 1000/µl mit einem zu erwartenden Nadir von < 500/µl Dauer ! - > Anamnese: WAS, WANN !!! (Nadir ≈ 7 -12 Tage nach der letzen Chemotherapie) • Mortalität unbehandelt > 70% • Diagnostik BB, CRP, Chemogramm, BK, Thorax-Rx, Urin-Bakt • Therapie Innert Stunden: empirische Antibiotika Differenz v.a. aufgrund empirischer Antibiotika-Therapie 104 2 1022 State of the art lectures Neutropenie-Tiefe und Dauer: Infektrate Neutropenes Fieber: Mortalität heute 115 US-Spitäler 1995 – 2000 41ಫ779 Pat. Bodey GP et al., Ann Intern Med 1966;61:328 Kuderer N, Cancer 2006 ;106:2258 ESBL-E.coli Träger bei Patienten mit hämatologischen Erkrankungen in Neutropenie Therapie des Neutropenen Fiebers 1. Fieberepisode: IV-Breitspektrum-Antibiotika Antibiotika Barcelona, Spanien, 2006-2007 217 neutropene Episoden -> rektale Abstriche bei Spitaleintritt und danach wöchentlich Dosierung Cefepim 3x2g Piperacilllin/Tazobactam 3 x 4.5 g Meropenem ESBL-EC 29% (14% bei Eintritt) 3x1g 2. Gezielte Therapie (mit breitem Spektrum) z.B. - Ambulante Pneumonie: + Clarithromycin 2 x 500 mg iv/po. Diarrhoe: + Metronidazol 3 x 500 mg po Keimnachweis: entsprechend Antibiogramm Freifeld et al., Clin Infect Dis 2011 Arnan et al., Eur J Clin Microbiol 2011 Immer Hospitalisation? MASCC Scoring Index Outpatient Oral Antibiotics for Febrile Neutropenic Cancer Patients Using a Score Predictive for Complications (Klastersky, J Clin Oncol 2000;18:3038) adaptiert von Sigle und Laifer Scoring Index • Erste Validierung des MASCC-Scores für Ausmass der aktuellen Erkrankung keine od. milde Symptome 5* moderate Symptome 3* keine Hypotonie 5 keine COPD 4 Solider Tu od. keine Pilzinfektion 4 keine Dehydratation 3 Fieberbeginn zu Hause 3 Alter < 60 Jahre – orale und ambulante Antibiotika-Therapie des NF • 611 konsekutive Pat mit neutropenem Fieber >1100 Patienten erfasst ≈75 % “low risk” 90% Fieberresolution ohne Komplikationen – davon 441 MASCC-Score ≥ 21 (= low risk) – davon 189 geeignet für orale Therapie (= 43%) • Therapie: 2 Score Ciprofloxacin 3 x 500 mg Co-Amoxicillin plus 3 x 625 mg ≥ 21 Punkte = �low riskಯಯ Klastersky J., JCO 2006;24:4129 105 2 1022 State of the art lectures Outpatient oral antibiotics for NF Outpatient oral antibiotics for NF Methode ernsthafte medizinische Komplikationen • MASCC ≥ 21, keine AB-Prophylaxe, keine KI für orale AB • oral behandelte: 5% ernsthafte Komplikationen • Sofortiger Beginn mit oralen Antibiotika • Hospitalisation für 24 Std. – früh entlassene (n = 79): • Entlassung, wenn • 0% ernsthafte Komplikationen • 4% Wiedereintritte (Stomatitis, Schüttelfrost, pers. Fieber) – klinisch stabil oder besser – psychosoziale Situation geeignet – spät entlassene (n = 99): • 4 x tgl. Temp.-Messung durch Patient zu Hause • 9% ernsthafte Komplikationen (2% ) Hypotonie, Konfusion, Sepsis, ANV, Resp. Insuffizienz • Alle 2 Tage Blutkontrollen bis 5 Tage fieberfrei – dazwischen Telefon-Kontakte Klastersky J., JCO 2006 Klastersky J., JCO 2006 Ambulante Therapie für neutropenes Fieber: Ja, aber: G-CSF? • nur für ausgewählte low-risk Patienten (MASCC ≥ 21 Punkte) • Nach 24 Std. stationärer Beobachtung • klin. Kontrolle + BE min. alle 2 Tage, dazw. TelefonKontakt • genaue Instruktion bezüglich Verhalten bei Fieber oder Komplikationen • Antibiotika: – Augmentin – Ciproxin • Verkürzen Neutropeniedauer • Verringern Häufigkeit febrile Neutropenie • Verkürzen Hospitalisationen (2 Tage) • Kein Einfluss auf Mortalität! • Benefit QoL, wirtschaftlich • Empfehlung: Therapien die in > 20% febrile Neutropenien verursachen Patienten-AZ 3 x 625mg 2 x 750mg “dose-dense” oder “dose-intensive” Chemotherapie-Regimen Paravasate Paravasate 106 2 1022 State of the art lectures Klasse 1 (gewebsnekrotisierend) Paravasate: Erste Massnahmen Anthrazykline Doxorubicin Daunorubicin Epirubicine Idarubicin • Infusion STOP • Nadel belassen/nicht spülen • Arm hoch lagern Vinca-Alkaloide Vindesine Vinorelbin Vincristin Vinblastin andere Dactinomycin Mitomycin-C Streptozocin Trabectedin Klasse 2 (gewebsreizend) • Aspiration aus Nadel/Subcutis Bortezomib Carboplatin Etoposid Fluoruracil Gemcitabine • Kein Druck • Spezifische Massnahmen • Dokumentieren!!! Cisplatin* Dacarbacine* Doce-, Paclitaxel lipos. Dauno-, Doxorubicin* Mitoxantrone* * abh. von der Dosis auch gewebsnekrotisierend Obere Einflussstauung Paravasate: Therapie • Anthrazykline und Verwandte – DMSO 90-99%, Kälte, Dexrazoxane • Vinka-Alkaloide – Hyalouronidase 150-1500 IE subcutan, Wärme • Bei Nekrose Chirurgen beiziehen Obere Einflussstauung Obere Einflussstauung - Klinik - - Tumor als Ursache - Wilson et al, NEJM 2007 Wilson et al, NEJM 2007 107 2 1022 State of the art lectures Obere Einflussstauung Myelonkompression - Therapie - • Diagnose, dann erst systemische Therapie (Steroide) • Chirurgie • Chemotherapie • Radiotherapie • Stent Wilson et al, NEJM 2007 Cole et al., Lancet 2008 Symptome Behandlung • Schmerz fast immer (bis 95%) zuerst • Dexamethason – konstant, dumpf, ziehend, progredient >10 mg i.v., dann 4-8 mg alle 6 Std. wenn stabil, alle 4 Tage Dosisreduktion – schlimmer in Rückenlage (Hernie umgekehrt !), Niesen, Bewegung, Nackenbeugen • Radiotherapie • Schwäche • Neurochirurgie • Sensibilitätsverlust/Parästhesie • Chemotherapie • autonome Dysfunktion (Urin, Stuhl, Impotenz) Radiotherapie Chirurgie • wichtigste Therapieform (hypofraktioniert) • rasche neurologische Progression • radiosensitive Tumoren ohne spinale Instabilität oder knöcherne Kompression des Myelons • kein Ansprechen auf Rx • spinale Instabilität oder knöcherne Kompression des Myelon (Wirbel-Hinterwand) • bereits ಯausbestrahltರ • Lebenserwartung > 2 Monate • +/- radiosensitive Tumoren 108 2 1022 State of the art lectures Zeitfaktor Chirurgie schwere, akute Kompression Dekompression innerhalb Stunden mässige, chronische Kompression Dekompression innerhalb Tagen Fisher et al., Spine 2010; Fourney et al., JCO 2011 Randomisierter Vergleich Randomisierter Vergleich Kaplan-Meier estimates of length of time all study patients remained ambulatory after treatment Patchell et al., Lancet 2005 Patchell et al., Lancet 2005 Onkologische Notfälle �Take Home Messagesಯ Metabolisch (Tumorlysesyndrom, Hypercalcämie, Hypoglykämie, …) Wenn immer möglich, die drei Fachdisziplinen Chirurgie, Radiotherapie, Onkologie gleichzeitig am Patientenbett Hämatologisch (DIC, Thrombose, ...) Inflammatorisch / Infektiös Geschwindigkeit entscheidend !!! (neutropenes Fieber, Paravasat, hämorrhagische Zystitis, ... ) (ca. 80% können später gehen, wenn noch keine Paralyse bei Therapiebeginn - sonst ca. 10%) Mechanisch (obere Einflussstauung, Myelonkompression, Ergüsse, …) 109 2 1022 State of the art lectures Literatur I • Howard SC, Jones DP, Pui C-H The tumor lysis syndrome. New England J. Medicine 2011; 364: 1844-1854 • Clines GA. Mechanisms and treatment of hyercalcemia of malignancy. Curr Opin Endocrinol Diabetes Obes 2011; 18: 339346 • • Literatur II • Wilson LD, Detterbeck FC, Yahalom J. Superior Vena cava sysndrome with malignant causes. New England J Medicine 2007; 356:1862-1869 • Cole JS, Patchell RA. Metastatic epidural spinal cord compression. Lancet Neurol 2008; 7:459-466 Klastersky J, Paesmans M, et al. Outpatient oral antibidotics for febrile neutropenic cancer patients using a score predictive for complications. J Clin Oncology 2006; 24: 4129-4134 • Lewis MA, Wahner Hendrickson A, Moynihan TJ. Oncologic emergencies: pathophysiology, presentation, diagnosis, and treatment. CA Cancer J Clin 2011; 61:287-314 Freifeld AG, Bow EJ, Sepkowitz KA, et al. Clinical practice guidelines for the use of antimicrobial agents in the neutropenic patients with cancer: 2010 update by the infectious diseases society of america. Clinical Infectious Diseases 2011; 52: e56-e93 • Morgan C, Tillett T, Braybrooke J, Ajithkumar T. Management of uncommon chemotherapy-induced emergencies. Lancet Oncol 2011; 12:806-814 110