Chirurgische Therapie der gastroösophagealen - GI
Werbung

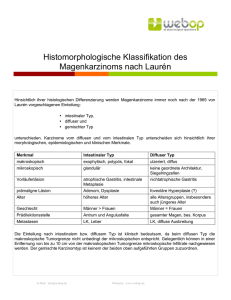
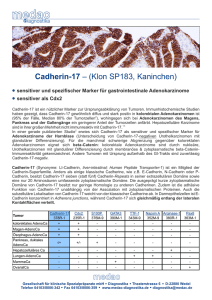
Chirurgische Therapie der gastroösophagealen Tumoren: Was gibt es Neues? Prof. Dr. med. Stefan P. Mönig Universitätsklinikum Köln, Klinik und Poliklinik für Allgemein-, Viszeral- und Tumorchirurgie Während die Inzidenz des Magenkrebses in der westlichen Welt seit Jahren stetig abnimmt, findet sich eine deutliche Zunahme der Adenokarzinome des ösophagogastralen Überganges (AEG). Eine eigenständige Klassifikation dieser Karzinome wird epidemiologischen und biologischen Besonderheiten dieser Entität gerecht und bestimmt das chirurgische Vorgehen. Entscheidend für die Einteilung in Typ I bis III ist die Lokalisation des Tumorzentrums bzw. - bei ausgedehnten Tumoren - die Lage der Haupttumormasse zur anatomischen Kardia. Der chirurgischen Therapie kommt im Behandlungskonzept der Adenokarzinome des ösophagogastralen Überganges die entscheidende Bedeutung zu. Sie besteht in der Regel in der radikalen Resektion des Primärtumors im Gesunden (R0-Resektion) und einer regionären Lymphadenektomie (LAD) (Meyer 2012). Bei Frühkarzinomen, die auf die Mukosa beschränkt sind besteht unter strenger Indikationsstellung die Option einer endoskopischen Mucosektomie (EMR), Submukosa-Dissektion (ESD) oder eines limitierten Resektionsverfahrens (z.B. nach Merendino) (Hölscher 2009, Gertler 2014). Für die onkologisch radikale Resektion zur Therapie des distalen Ösophaguskarzinomes (AEGI) steht die transthorakale en bloc-Ösophagektomie mit radikaler mediastinaler Lymphadenektomie sowie abdominaler Lymphadenektomie (sog. 2-Feld-Lymphadenektomie) und Rekonstruktion mit hoch intrathorakaler Anastomose nach Magenhochzug oder Koloninterposition zur Verfügung. Dies ist das Operationsverfahren der Wahl ab der Kategorie T1sm. Bei den radikal zu resezierenden Typ II- und Typ III-Karzinomen erfolgt in der Regel eine transhiatal erweiterte Gastrektomie (Meyer 2012). Gegebenenfalls kann bei Typ II Karzinomen eine Ösophagektomie bzw. auch eine Ösophagogastrektomie erforderlich werden, sofern der Tumor hochsitzend und von transhiatal schlecht erreichbar ist oder sowohl den Ösophagus als auch den Magen längerstreckig infiltriert. Bislang werden diese Resektionsverfahren in der Mehrzahl der Kliniken offen chirurgisch durchgeführt, wobei die Berichte über adäquate minimal invasive Resektionen zunehmen. In den minimal-invasiven Serien kann ein Vorteil gegenüber der offenen Chirurgie beim 1 intraoperativen Blutverlust sowie den postoperativen Minorkomplikationen gezeigt werden (Uttley 2013, Biere 2012). Eine abschließende Bewertung dieser Verfahren ist aufgrund fehlender größerer Serien sowie prospektiv-randomisierter Studien bislang nicht möglich. Bei lokal fortgeschrittenen AEG-Tumoren sollte den Patienten eine neoadjuvante Therapie angeboten werden. Im Gegensatz zu früheren Berichten kann das Intervall zwischen der neoadjuvanten Therapie und der Operation verlängert werden, so dass die Operation zwischen der 4 und 8 Woche durchgeführt werden sollte (Chiu 2013, Martin 2013). Aktuell wird eine multimodale Therapie unter Einschluss der Chirurgie für lokal begrenzt metastasierte Karzinome diskutiert (Lordick 2012). Literatur Meyer H.J. et al. Current S3 guidelines on surgical treatment of gastric carcinoma. Chirurg 83, 31-37, 2012. Hölscher A.H. et al. Early gastric cancer: lymph node metastasis starts with deep mucosal infilration. Ann Surg 250, 791-797, 2009. Gertler R. et al. Prevalence and topography of lymph node metastases in early esophageal and gastric cancer. Ann Surg 259, 96-101, 2014. Uttley L. et al. Minimally invasive esophagectomy versus open surgery: is there an advantage? Surg Endosc 27, 724-731, 2013. Biere S.S. et al. Minimally invasive versus open esophagectomy for patients with oesophageal cancer: a mulicentre, open-label, randomized trial. Lancet 19, 1887-1892, 2012. 2 Chiu C.H. et al. Interval betwen neoadjuvant chemoradiotherapy and surgery for esophageal squamous cell carcinoma: does delayed surgery impact outcome? Ann Surg Oncol 20, 4245-4251, 2013. Martin L.W. What is the optimal interval between chemoradiation and esophagectomy? Semin Thorac Cardiovasc Surg 24, 87-89, 2012 Lordick F. et al. To resect or not resect in metastatic gastric cancer: that is the question. Gastric Cancer 15, 229-231, 2012. Korrespondierender Autor Prof. Dr. med. S.P. Mönig Klinik und Poliklinik für Allgemein-, Viszeral- und Tumorchirurgie Kerpener-Str. 62 Köln (Lindenthal) [email protected] 3