Hyperthyreose - Österreichische Ärztezeitung
Werbung
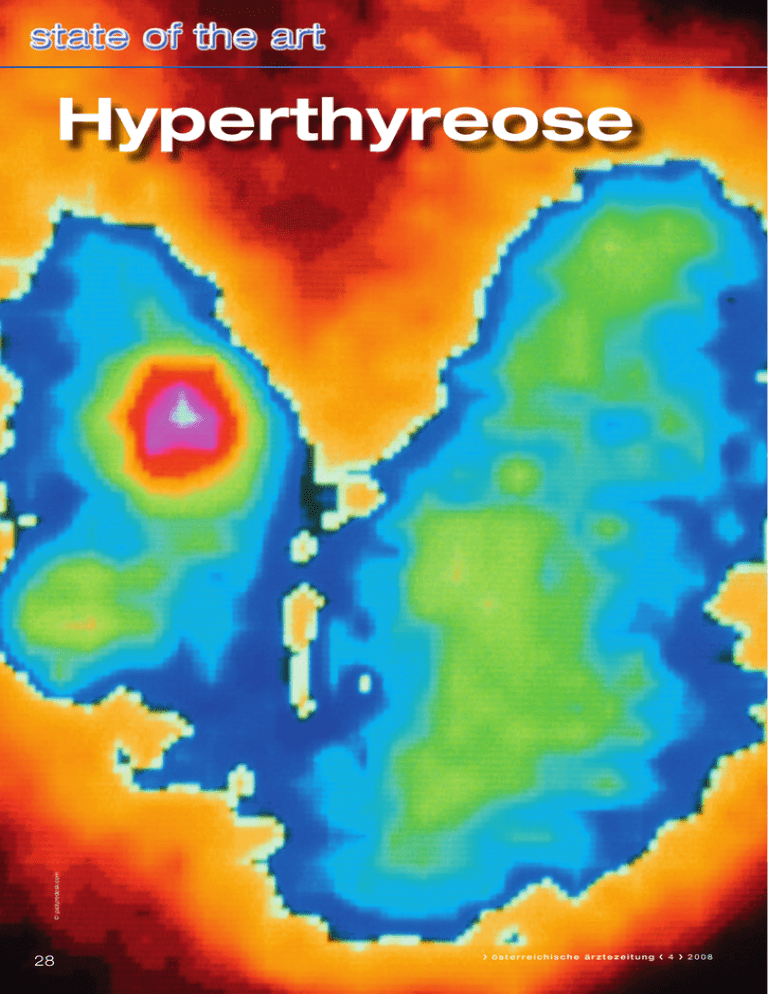
© picturedesk.com Hyperthyreose 28 › österreichische ärztezeitung ‹ 4 › 2008 Die häufigsten Ursachen für eine Hyperthyreose stellen der M. Basedow sowie die thyreoidale Autonomie dar. Mitunter kann es schwierig sein, zwischen diesen beiden Krankheitsgruppen zu unterscheiden, was aber von zentraler Bedeutung ist, da die beiden Erkrankungen ein jeweils anderes Therapiekonzept erfordern. Von Alois Kroiss* T rotz der exakten diagnos­ tischen Möglichkeiten zum Ausschluss beziehungsweise Nachweis einer Schilddrüsenfunk­ tionsstörung müssen die Anamnese und die körperliche Untersuchung an erster Stelle stehen. Daraus leitet sich das erforderliche diagnostische Spek­ trum ab, das auch in hohem Maß von der Erfahrung des Untersuchers be­ stimmt wird. • • • • • • • • Grundsätzliche wichtige Fragen: Wurden bereits früher Schilddrü­ senuntersuchungen durchgeführt oder haben bereits früher Schild­ drüsenerkrankungen bestanden (thyreostatische Therapie, Opera­ tion oder Radiojodtherapie) Perkutane Radiatio der Halsregion (erhöhtes Risiko für die Entwick­ lung eines Schilddrüsenmalignoms beziehungsweise längerfristig einer Hypothyreose) Einnahme von Medikamenten (jod­ haltige Medikamente wie zum Bei­ spiel Amiodaron), orale Antikon­ zeptiva und Östrogenpräparate, Me­ dikamente mit Einfluss auf die Blutgerinnung (cave Schilddrüsen­ punktion) Jodexposition durch Röntgenkon­ trastmittel Schwangerschaft Schilddrüsenerkrankungen in der Familie Klinische Symptome, die auf eine Funktionsstörung der Schilddrüse hinweisen Lokale Beschwerden im Halsbereich wie Schilddrüsenvergrößerung (Struma) und Druckgefühl, schmerzhaftes Ausstrahlen in den Ohrbereich (wie zum Beispiel Thy­ • reoiditis de Quervain) etc. Heiserkeit bedingt durch den me­ chanischen Druck auf den N. recur­ rens. Die Palpation der Schilddrüse bezie­ hungsweise der Halsregion erfolgt von vorne oder besser von hinten mit bei­ den Händen am sitzenden Patienten. Dabei wird besonders geachtet auf: Größe Konsistenz Schluckverschieblichkeit eventuell Knoten regionale Lymphknoten Einflussstauung. • • • • • • Die hyperthyreote Stoffwechsellage ist durch eine erhöhte Produktion und Wirkung von Schilddrüsenhormonen definiert. Sie kommt bei der Immun­ thyreopathie, bei Entzündung und bei funktionellen Autonomien, bei Neo­ plasien, durch TSH oder TSH­ähnliche Aktivitäten im Zusammenhang mit Jod­ exzess sowie exogener Hormonzufuhr vor. Im Vordergrund stehen die Basedow­ Hyperthyreose und die thyreoidale Au­ tonomie. Die Zuordnung zu einer die­ ser Krankheitsgruppen ist im Einzelfall auch für Schilddrüsenzentren schwierig und manchmal unmöglich. Für die Be­ handlung und Betreuung des Patienten, der an einer Hyperthyreose erkrankt ist, ist dies aber von entscheidender Be­ deutung, da ein Morbus Basedow ein anderes Therapiekonzept erfordert als eine Schilddrüsenautonomie. Das Vorliegen einer Immunhyper­ thyreose kann nur bei Patienten mit einer endokrinen Orbitopathie oder › österreichische ärztezeitung ‹ 4 › 2008 schwirrenden Struma als klinisch gesi­ chert gelten. In Verbindung mit dem positiven Nachweis von Schilddrü­ senantikörpern bei einem hyperthyre­ oten Patienten hat die Aussage im Fall eines M. Basedows ebenfalls eine hohe Richtigkeit. Die thyreoidale Autono­ mie findet sich häufiger bei Patienten über 50 Jahre und bei einer knotig ver­ änderten Struma. Immunhyperthyreose Die Erstbeschreibung dieser „klas­ sischen Form” der Hyperthyreose mit Schwellung der Schilddrüse, hervortre­ ten der Augen und Herzjagen stammt von Parry aus dem Jahre 1825 und : Ursachen für eine Hyperthyreose • • • • • • • • • • • • • • • • • Bei Immunthyreopathie bei Morbus Basedow bei anderen (z. B. Hashimoto-Thyreoiditis) Bei anderen Entzündungen z. B. bei subaktuer Thyreoiditis de Quervain, Strahlenthyreoiditis Bei funktioneller Autonomie disseminiert unifokal (sogenanntes „autonomes Adenom”) multifokal Bei Neoplasien Adenome Karzinome Durch TSH oder TSH-ähnliche Aktivitäten hypophysär paraneoplastisch im Zusammenhang mit Jodexzess durch exogene Hormonzufuhr (Thyreotoxicosis factitia) 29 Ursache des M. Basedow Die Erkrankung ist ein komplexes, multifaktorielles Geschehen, bei dem genetische und immunologische Fak­ toren, aber auch exogene und psycho­ soziale Stressfaktoren beteiligt sind. Es liegt ein genetisch determinierter, HLA-assoziierter Immundefekt vor, der durch exogene Faktoren (Stress, Umweltfaktoren, Infektionen) ver­ stärkt wird und zum Zusammenbruch der Selbsttoleranz gegen thyreoidale Antigene führt. Aktivierte T-Zellen lösen eine BZell-Proliferation mit Produktion eines TSH-Rezeptor Antikörpers aus. Dieses Thyreoidea Stimulierende Hor­ mon (TSH), das an seinem Rezep­ tor den Antikörper verdrängt, ist ein Thyreoidea stimulierendes Immun­ globulin (IgG), das die Hyperthreose bewirkt. Neben diesen „inneren“ Fak­ toren haben äußere Einflüsse ebenfalls großen Stellenwert bei der Auslösung einer Immunhyperthyreose: Virusinfekte, psychischer und/oder sozialer Stress und vor allem Rauchen. • • • Klinik Die Hyperthyreose kann in jedem Lebensalter vorkommen, zwei Drittel 30/31 © A. Kroiss : von Graves aus dem Jahre 1835. Unabhängig davon erfolgte 1840 die klassische Beschreibung des Krankheits­ bildes im deutschen Sprachraum durch den Merseburger Arzt von Basedow (Merseburger Trias): Tachykardie, Stru­ ma, Exophthalmus. Der M. Basedow wird heute als Multisystemerkrankung immunogener Genese aufgefasst. Diese Erkrankung kann mit Hyperthyreose, einer diffusen Vergrößerung der Schild­ drüse sowie einer infiltrativen Ophthal­ mopathie, Dermopathie und Akropa­ chie einhergehen. Szintigramm bei homogener Speicherung mit deutlich erhöhtem Uptake der Patienten sind über 35 Jahre. Der M. Basedow ist bei Frauen fünf Mal häufiger als bei Männern. Die Symptome des klassischen M. Basedow sind: Gewichtsverlust Innere Unruhe Tachykardien Vorhofflimmern Schlaflosigkeit Diarrhoen Schweißausbrüche Schwächezustände Tremor Muskelschwäche. • • • • • • • • • • Bei der klinisch physikalischen Un­ tersuchung dieser Patientengruppe fällt die feuchtwarme Haut auf, die Dauer­ tachykardie, der Blutdruck ist oft er­ höht mit hoher Blutdruck-Amplitude, bei vorgestreckten Armen und ausge­ streckten Fingern finden sich ein fein­ schlägiger Tremor und entsprechende Augenzeichen im Sinn einer endokri­ nen Orbitopathie. Bei der Altershyper­ thyreose finden sich atypische Verlaufs­ formen, die meist monosymptomatisch verlaufen und daher fehlgedeutet wer­ den. Bei den älteren Patienten mit Ge­ wichtsverlust wird wesentlich häufiger an ein Malignom gedacht und durch eine Durchuntersuchung, bei der oft auch jodhaltige Kontrastmittel notwen­ dig sind, eine wesentliche Verschlechte­ rung der Hyperthyreose provoziert. Diagnostik Allein durch sorgfältige Erhebung der klinischen Symptomatik lässt sich die Diagnose bei einem hohen Prozentsatz vermuten. Bei einer der­ artig schweren Krankheit mit Rezi­ divneigung ist allerdings eine exakte Absicherung absolut notwendig. Die Abklärung der peripheren Stoffwech­ sellage ist notwendig durch den erhöh­ ten T4 und erhöhten T3-Wert in ge­ bundener oder freier Form mit einem niedrigen basalen TSH-Wert und im Zweifelsfall eventuell der TRH-Test mit fehlendem Anstieg des niedrigen basalen TSH. Die Bestimmung der Schilddrüsenautoantikörper (antiTG-Antikörper, TPO-Antikörper) und der TSH-Rezeptorantikörper (TRAK) ist von äußerster Wichtigkeit, um eine genaue Abgrenzung zur funktionellen Autonomie zu erzielen. Bei der Schilddrüsensonographie wird man typischer Weise eine Echoar­ mut des gesamten Schilddrüsenparen­ chyms und meist eine mäßige Schild­ drüsenvergrößerung mit deutlicher Zunahme des Tiefendurchmessers fin­ den. Im Farbdoppler ist die Durchblu­ tung erhöht, es zeigt sich eine verstärkte Vaskularisation. Die quantitative Szin­ tigraphie zeigt einen diffus erhöhten Uptake und ist nach Ansicht des Autors vor dem Beginn einer Therapie indiziert (siehe Abb. oben) : › österreichische ärztezeitung ‹ 4 › 2008 : Medikamentöse Therapie Grundsätzlich sollte die Zufuhr von Jod vermieden werden und dem Pati­ enten entsprechende Informationen über Nahrungsmittel, Kontrastmittel, Medikamente mit erhöhtem Jodgehalt vermittelt werden. Auch Rauchen ist ein wahrscheinlicher Auslöser des M. Basedow. Jod und Nikotinkarenz sollten daher eine Grundvoraussetzung für eine erfolgreiche Behandlung sein. Die medi­ kamentöse Therapie ist rein symptoma­ tisch ohne eindeutige Heilung durch die Medikamente. Da die Immunhyperthy­ reose schubweise verläuft, hat die medi­ kamentöse Therapie lediglich das Ziel, eine euthyreote Stoffwechsellage bis zum Auftreten von Spontanremissionen zu erreichen. Die Angaben für die Initi­ aldosis schwanken, wobei man aufgrund von großen multizentrischen Studien derzeit einer eher niedrigen Dosierung zuneigt. (siehe Tab. 1) Diese niedrige Dosierung erzielt offenbar denselben Effekt und die Nebenwirkungen werden niedriger gehalten. Propylthiouracil (PTU) wird während der Schwangerschaft und in der Stillperiode bevorzugt. In jüngster Zeit wird wieder die Kom­ binationstherapie von Thyreostatika und Schilddrüsenhormon propagiert, um einerseits Hormonschwankungen geringer zu halten und andererseits die Wirkung von stimulierenden Antikör­ pern zu unterdrücken. Die Monothe­ rapie hat allerdings den Vorteil, dass die thyreostatische Therapie niedriger gehalten werden kann. Die Kombi­ nationstherapie mit Levothyroxin ist während der Schwangerschaft kontra­ indiziert. Die Erhaltungsdosis soll individu­ ell abgestimmt sein und von entspre­ chenden Kontrollen – je nach Schwere­ grad des Krankheitsbildes – begleitet werden. TSH, fT3, fT4 Kontrollen so­ wie Leukozytenkontrollen mit Differen­ tialblutbild sind neben einer klinischphysikalischen Untersuchung angezeigt. Eine Kontrolle des sonographischen Befundes (Volumenabnahme, Normali­ sierung der Echostruktur) ist hilfreich, gelegentlich auch szintigraphische Kon­ trolle (Tc-uptake Messung). Die Kon­ trollen sollten in der Initialphase 14-tä­ gig, dann in sechs- bis achtwöchigen Abständen erfolgen. Nebenwirkungen der thyreosta­ tischen Therapie sind Agranulozytose, Thrombo- und Leukozytopenie, Le­ berenzymveränderungen, Cholestase, gelegentlich Juckreiz und allergische Reaktionen. Da die thyreostatische Therapie die Neusynthese von Schilddrüsenhor­ monen hemmt, nicht aber die Sekretion von bereits synthetisierten Schilddrü­ senhormonen, sollte eine Initialtherapie immer mit einer Sedierung und – falls keine interne Kontraindikation vorliegt – Beta-Blockern (zum Beispiel Propa­ nolol) einhergehen. Die thyreostatische Therapie wird über zwölf bis 18 Monate durchgeführt. Im Fall einer Persistenz oder eines Rezidivs der Basedow-Hyper­ thyreose sollte eine definitive Behand­ lung in Form einer Strumaresektion oder Radiojodtherapie durchgeführt werden. Operative Behandlung Die Indikation zur operativen Be­ handlung wird heute großzügiger ge­ stellt. An der Abteilung des Autors werden dabei folgende Punkte beachtet: erfolglose medikamentöse Therapie, mangelnde Kooperation des Patienten, persistierende Hyperthyreose nach me­ dikamentösem Auslassversuch, Rezidiv der Hyperthyreose nach medikamen­ tösem Auslassversuch, große Strumen, vor allem bei nodulären Strumen mit mechanischer Beeinträchtigung, : Thyreostatika-Dosierungen Thyreostatikum Methimazol Carbimazol Propylthiouracil Perchlorat 32 Applikationsform Initialdosis Erhaltungsdosis Tbl. à 20 mg 40 mg / die 5 mg / die Tbl. à 5 mg 60 mg / die 5 mg / die Tbl. à 20 mg 300 mg / die 60 mg / die Tropfen 1200 mg / die 400 mg / die (15 gtt = 300 mg) Tab. 1 › österreichische ärztezeitung ‹ 4 › 2008 © picturedesk.com : Nebenwirkung unter thyreosta­ tischer Therapie (zum Beispiel Leuko­ penie, Allergie). Bei der Immunhyper­ thyreose ist die Thyreoidektomie die Therapie der Wahl. Radiojodbehandlung Die Radiojodtherapie kommt vor allem bei normal großen und oft nur gering und diffus vergrößerten Schild­ drüsen in Frage. Die Vorbereitung zur Radiojodtherapie umfasst die thyreo­ statische Beseitigung der Hyperthyre­ ose. Posttherapeutisch wird bewusst eine Hypothyreose erzeugt, wozu Herddosen von >250 Gy erforderlich sind. Im Anschluss an die Radiojod­ therapie ist in manchen Fällen eine Fortsetzung der thyreostatischen The­ rapie bis zum Eintreten des strahlen­ therapeutischen Effektes nach etwa drei Monaten erforderlich. Kontrollen nach sechs Wochen und dann nach drei, sechs und zwölf Monaten sind angezeigt, um entsprechende gezielte therapeutische Konzepte rechtzeitig beginnen zu können. Endokrine Orbitopathie und prätibiales Myxödem Nach der heutigen Aufassung han­ delt es sich bei der Hyperthyreose vom Typ M. Basedow, der endokrinen Orbitopathie und der HashimotoThyreoiditis um drei eigenständige Autoimmunerkrankungen, die vielfach gemeinsam vorkommen und ineinan­ der übergehen können. Der primäre Defekt liegt in einer Stö­ rung der Immunüberwachung, wobei es zu lymphozytären und plasmazellulären Infiltrationen in den extrazellulären Muskel und in die Augenanhangsgebil­ de kommt. abzuklären. Zumindest die Jodkarenz ist zu empfehlen und der Fuktionssta­ tus laufend zu überprüfen. Die endokrine Dermatopathie ist vorzugsweise im anterolateralen Bereich der Unterschenkel anzutreffen. Die histologischen Befunde haben weitge­ hende Ähnlichkeit mit den Befunden retrobulbärer Gewebe bei der endokri­ nen Orbitopathie. Die Therapie der endokrinen Orbitopathie ist nach wie vor problematisch und reicht von der Spontanremission bis zur Stoß-Therapie mit Glucocorticoiden, Orbitaspitzenbe­ strahlung, Immunsuppressiva, Plasma­ pherese, Thyreoidektomie und lokalen operativen Eingriffen. Entscheidend ist bei der gleichzeitig vorhandenen Hy­ perthyreose die optimale Einstellung im euthyreoten Bereich, wobei speziell hy­ pothyreote Zustände vermieden werden sollen. Patienten mit endokriner Orbi­ topathie – vor allem solche mit Doppel­ bildern - sind unverzüglich einer Schild­ drüsen-Spezialambulanz zuzuweisen ! Funktionelle Autonomie der Schilddrüse Subklinische Hyperthyreose Der TSH Wert ist – bei normalem T4 und T3 – supprimiert. Die subkli­ nische Hyperthyreose ist ein Risiko­ faktor für das Auftreten von Vorhof­ flimmern, Hypertonie, psychischen Veränderungen, Demenz, Osteoporo­ se, Diabetes mellitus und daher genau › österreichische ärztezeitung ‹ 4 › 2008 Die thyreoidale Autonomie ist eine Folgeerkrankung einer lang bestehen­ den Jodmangelstruma. Die autonomen Schilddrüsenzellen produzieren nicht mehr bedarfsgerecht Schilddrüsenhor­ mon, sondern eben „autonom”. Die Freisetzung von Schilddrüsenhormon aus multinodulären oder solitären auto­ nomen Adenomen erfolgt unabhängig von der hypophysären TSH-Regulation und ohne Beziehung zum peripheren Hormonbedarf. Eine Jodexpositon bei Patienten mit disseminierter Autonomie und einem autonomen Adenom kann eine Hyperthyreose bis hin zur thyreoto­ xischen Krise auslösen. Die thyreoidale Autonomie kann disseminiert, unifokal und multifokal auftreten. Die Klinik der Schilddrüsenautono­ mie ist sehr vielfältig. Im Vordergrund stehen dabei: Tachykardie Gewichtsverlust Nervosität Ruhelosigkeit Schwitzen Wärmeempfindlichkeit Schlaflosigkeit :. • • • • • • • 35 © picturedesk.com : Anamnese Bei der Erhebung der Anamnese ist speziell nach einer vorangegangenen Jodexposition zu fragen. Die klinische Untersuchung zielt vor allem ab auf die Palpation der Schilddrüse, Blutdruckmessung, Puls, Auskultation, Reflexverhalten, Augenbeurteilung. Diagnostik Der TSH-Wert muss niedrig sein, fT4 hoch, um eine Hypophysenvorderlappeninsuffizienz auszuschließen. Wenn der TSH erniedrigt ist und der fT4 normal ist, muss man bei klinischem Verdacht einen T3/fT3 Wert bestimmen, um eine T3-Hyperthyreose auszuschließen (gegebenenfalls Antikörper zur Abgrenzung einer immunogenen/nicht-immunogenen Hyperthyreose). Für die Diagnose ist eine Ultraschalluntersuchung angezeigt, wobei sich meist eine echoarme Struktur mit zystischen Anteilen zeigt (vor allem bei den unifokalen Autonomien), die autonomen Bezirke können auch echonormal oder echoreich sein (etwa bei 25 Prozent). Das Szintigramm bei einer Schilddrüsenautonomie sollte möglichst quantitativ (Tc-U) durchgeführt werden. Der Gesamt-Uptake der Schilddrüse muss aber nicht unbedingt erhöht sein, wenn sich die stärker speichernden Knoten mit den unterdrückten Arealen der Schilddrüse aufheben. 36 Bei Verdacht auf Autonomie trotz Vorliegen einer peripheren Euthyreose und nicht supprimiertem basalen TSH wird man eine Suppressionszintigraphie durchführen. Die disseminierte Autonomie wird oft zu spät diagnostiziert und therapiert, während das autonome Adenom wegen des meist bereits tastbaren Knotens früher diagnostiziert und einer Behandlung zugeführt wird. Die disseminierte Autonomie ohne Hyperthyreose muss nicht unbedingt behandelt werden. Man sollte diese Patientengruppe auf die Gefahr einer Jodexposition hinweisen und engmaschig kontrollieren. Therapie Die medikamentöse thyreostatische Therapie bei der funktionellen Autonomie mit manifester Hyperthyreose ist nur als Überbrückung bis zum Erreichen der Euthyreose zu sehen. Bei der unifokalen funktionellen Schilddrüsenautonomie empfiehlt sich eine chirurgische Sanierung, vor allem bei großen Adenomen, jüngeren Patienten und Schwangeren im zweiten und dritten Trimenom sowie bei Adenomen mit multinodösen Strumen, vor allem bei gleichzeitigem Vorliegen von szintigraphisch „kalten“ Arealen mit Malignomverdacht. Die therapeutische Wirkung der Radiojodtherapie beruht vorwiegend auf der Emission von Betastrahlen. Bei einer Schwangerschaft, Malignomverdacht sowie bei mechanischen Komplikationen ist eine chirurgische Sanierung anzuraten. Es bestehen keine Bedenken gegen eine Schwangerschaft nach erfolgter Radiojodtherapie. Allerdings sollte während der ersten sechs Monate nach einer Jod-131-Therapie eine Konzeption vermieden werden. Absolut kontraindiziert ist eine Radio­ jodtherapie während der Schwangerschaft. Eine thyreostatische Vorbehandlung sollte zwei Wochen vor geplanter 131-Jod-Therapie unterbrochen werden oder zumindest die Thyreostatikatherapie sehr niedrig dosiert werden, um eine Aufnahme in den stark hormonell aktiven Arealen nicht zu verhindern. Die Wirkung einer Radiojodtherapie erfolgt etwa nach drei bis sechs Monaten, sodass nach einer Radiotherapie die Wiederaufnahme einer thyreostatischen Behandlung erforderlich sein kann. Die Äthanolinjektion (Sklero­ therapie) sei hier der Vollständigkeit halber erwähnt; sie hat sich in Österreich aber nicht als Standardtherapie etabliert. 9 Univ. Doz. Dr. Alois Kroiss, Privatklinik Döbling Heiligenstädterstr. 57-63 Institut für Nuklearmedizin, 1190 Wien; Tel.: 01/360 66/570; E-Mail: [email protected] › österreichische ärztezeitung ‹ 4 › 2008