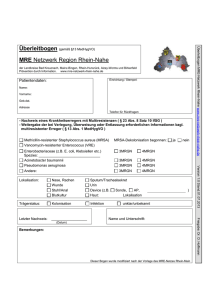
Wovon reden wir eigentlich? (Artikel Sitzmann 3/2013 - Klinik
Werbung
Hygiene aktuell: MRSA / Nosokomiale Infektionen Hygienemanagement bei Patienten mit 3MRGN oder 4MRGN Wovon reden wir da eigentlich? von Franz Sitzmann Neben anderen nimmt die Zahl gramnegativer multiresistenter Erreger, wie z. B. 3MRGN oder 4MRGN (multiresistente gramnegative Stäbchen mit Resistenz gegen 3 oder 4 Antibiotikagruppen), global immer weiter zu. Jetzt hat das Robert Koch-Institut eine Empfehlung zu den Hygienemaßnahmen veröffentlicht. Es stellt sich grundsätzlich die Frage, von welchen Keimen wir in diesem Zusammenhang eigentlich sprechen und wie sie sich konkret im Pflegealltag bemerkbar machen. Erst dann können wir uns der Frage zuwenden, welche Maßnahmen notwendig sind und wie diese bestmöglich organisiert werden können. Bei den 3MRGN oder 4MRGN (multiresistente gramnegative Stäbchen mit Resistenz gegen 3 oder 4 Antibiotikagruppen) handelt es sich um folgende Bakterienarten: Es sind Escherichia coli und Klebsiella pneumoniae, bei denen aus Patientenmaterial in den vergangenen Jahren am häufigsten die resistente Form (ESBL-Bildner = „extended spectrum beta-lactamase“) gefunden wurde. Weitere resistente Formen treten bei Pseudomonas aeruginosa und EnQM-Praxis in der Pflege März 2013 terobakterien auf. Selten sind Proteus spezies, Morganella morganii, Serratia marcescens oder Citrobacter freundii resistent. Zu den eher neuen Problemkeimen unter den gramnegativen Keimen gehört der carbapenemresistente Acinetobacter baumanni. Ihr Auftreten in der Klinik muss als hygienischer Notfall bewertet werden [Kern, 2010]. Zur Verhütung einer Weiterverbreitung können an erster Stelle fundiertes Wissen und die Praxis bewährter pro- fessioneller Maßnahmen der Standardhygiene (Basishygiene), die Festlegung von Isolierungsmaßnahmen sowie der kontrollierte Einsatz von Antibiotika bei Mensch und Tier helfen [Sitzmann, 2012b]. Definitionen Es existieren bisher verschiedene Definitionen, um die Multiresistenz bei gramnegativen Stäbchen zu beschreiben [von Baum, 2010]. Eine davon 37 Hygiene aktuell: MRSA / Nosokomiale Infektionen wurde bisher als erweiterte Resistenz gegenüber ß-Laktamantibiotika beschrieben (ESBL = Extended spectrum beta-Lactamasen-produzierende gramnegative Keime mit ausgeprägter Multiresistenz). Die Abkürzung ESBL eignet sich jedoch nicht, alle klinisch und epidemiologisch bedeutsamen multiresistenten gramnegativen Stäbchen zusammenzufassen. Bei der neuen Definition der RKI-Kommission [Wendt, 2012] wurde insbesondere die klinische Bedeutung der Resistenzen zugrunde gelegt und die Resistenz gegenüber den Antibiotika betrachtet, die als primäre Therapeutika bei schweren Infektionen verwendet werden. Es wurden die Leitantibiotika angegeben, deren Unwirksamkeit zur Eingruppierung führt. Falls es zu einer Besiedlung der oberen Atemwege kommt, kann eine Übertragung durch Tröpfchen, z. B. bei der endotrachealen Absaugung, erfolgen. Ein weitere wichtige weltweite Verbreitungsmöglichkeit von MRGN, z. B. New Delhi Metallo-ß-Lactamase 1 (NDM-1), sind Reiseaktivitäten (insbesondere Asien und Mittlerer Osten) sowie der Medizintourismus. Die Zahl der Menschen nimmt zu, die in Länder wie Indien, Pakistan, Türkei oder China zu einer Organtransplantation, Schönheitsoperationen oder Zahnbehandlungen reisen, da dort die Voraussetzungen und Preise oft attraktiver sind als in ihrem Heimatland. Dabei entspricht jedoch die Antibiotikabehandlung nicht den internationalen Standards, d. h. fachgemäßer und überlegter Einsatz bisheriger Antibiotika. Übertragungsmöglichkeiten Gramnegative Keime können nahezu überall vorkommen: in der Umgebung des Menschen (Umwelt, Trinkwasser, Wasser) wie auch in ihm selbst als Bestandteil der natürlichen Darmflora, z. B. der Escherichia coli als sogenannter Kommensale. Dabei handelt es sich um ein Lebewesen, das sich von Nahrungsbestandteilen des Wirts, z. B. des Menschen, ernährt, ohne ihn zu schädigen. Bei einer reinen Besiedlung liegen keine Krankheitszeichen vor. Die Übertragung erfolgt über direkten (Hände) und indirekten Kontakt mit Stuhl, infizierten Wunden oder erregerhaltigen Sekreten sowie über kontaminierte Flächen oder Gegenstände, z. B. Steckbecken, Wäsche, Stethoskop, Ultraschallgel, Blutdruckmanschetten. Stumpfe Wunderwaffen? sonst harmlosen Wunde scheint in Zukunft nicht mehr ausgeschlossen [Maenel, 2013]. Bagatellinfektionen, wie z. B. eine Harnwegsinfektion mit Escherichia coli, sind dann nicht mehr therapierbar [Livermore, 2005]. Auswahl aktueller Ereignisse bei MRGN-Ausbrüchen Obwohl die Multiresistenz bestimmter Bakterienarten keine ausschließlich auf Kliniken beschränkte Diagnose ist, werden in den Medien auch diese Erreger vielfach wieder als gefährliche „Hospitalkeime“ bezeichnet und Menschen dadurch verunsichert. Es sind die Gesetze der Aufmerksamkeitsökonomie, die zur gesteigerten medialen Aufmerksamkeit führen. Tatsächliche oder durch interessierte „Fachkreise“ inszenierte, die Hygiene tangierende Vorfälle werden damit nachvollziehbar. Resistente Keime erobern unsere Welt. Die Liste der Antibiotika, die gegen multiresistente Keime (noch) wirksam sind, ist kurz. Die um sich greifenden MRGN haben den entscheidenden Unterschied zu MRSA, also der Resistenz von Staphylokokken gegen Methicillin, dass es sich bei MRSA um eine einzige Bakterienart handelt. Bei MRGN dagegen handelt es sich um eine Vielzahl von Bakterienarten, bei denen die Resistenz sogar speziesübergreifend an andere Bakterien weitergegeben werden kann. Es besteht die reale Gefahr, dass einfachste bakterielle Infektionen künftig nicht mehr behandelt werden können. Sterben an einer Halsentzündung oder Das Problem bei dieser Art von Wettstreit ist die Eskalierungsdynamik. Bei Hygienethemen gibt es momentan immer eine Klinik oder ein Problem, mit Fallbeispiel Auf unserer Intensivstation betreuen wir ein Frühgeborenes, in der 34. SSW. Das Kind weist eine Besiedlung mit einem ESBLbildenden E. coli sowohl im Rachen- als auch im Analabstrich auf. Das Kind ist unauffällig, d. h., es wirkt gesund. Ein bei der Mutter durchgeführter Brustabstrich war ESBL-positiv, der Rachen negativ. In der Muttermilch wurden auch ESBL-bildende E. coli nachgewiesen. Fragen: • Sind außer der Antiseptik der Brustwarze mit Octenidin weitere Eradikationsmaßnahmen angebracht? • Soll bei weiteren positiven Befunden des Kindes eine Sanierung vorgenommen werden? • Darf das Kind weiter mit Muttermilch gefüttert werden? Auflösung im Internet www.qm-praxis-pflege.de 38 März 2013 QM-Praxis in der Pflege Hygiene aktuell: MRSA / Nosokomiale Infektionen denen noch mehr Effekt erreicht werden kann. Auf MRGN bezogen sind das in den vergangenen Monaten folgende Ereignisse: • Escherischia coli-Ausbruch in Norddeutschland (2011). Er gilt als der größte je beschriebene EHECAusbruch in Deutschland mit 50 Todesopfern und mehr als 4.320 Erkrankten. Der Keim erwarb neben der Resistenz gegenüber BetaLaktam-Antibiotika und ESBL auch ein Toxin, das zu dem beobachteten Hämolytisch-Urämischen Syndrom (HUS) führte (Appel, 2011). Diese Komplikation der Infektion betraf 852 Menschen, die teilweise heute noch dialysepflichtig sind. • Parlamentarischer Untersuchungsausschuss zum Ausbruch (20112012) in einem Bremer Klinikum: Frühgeborene starben an Infektionen mit ESBL-bildenden Klebsiellen. • Tuchspendersysteme wurden als mögliche Ursache des Bremer ESBLAusbruchs durch die VAH (Verbund für Angewandte Hygiene) untersucht (2012). • DGKH: Erleben einer kontroversen öffentlichen Diskussion (2012) zwischen Fachexperten der Deutschen Gesellschaft für Krankenhaushygiene zur Kontamination dezentraler Desinfektionsmitteldosiergeräte mit MRGN. • Intensivierung der Barrieremaßnahmen, Untersuchung „aller“ Mitarbeiter, Patientenscreening nach großem Ausbruch (2011-2012) Carbapenemase-bildender Klebsiellen am Uniklinikum Leipzig. • Charité Berlin: Serratia marcescensBesiedlungen und -Infektionen (2012) bei Frühgeborenen. Sinnvolle Hygienemaßnahmen Insbesondere im Krankenhaus werden entsprechende Maßnahmen meist als „Bündel“ festgelegt, beinhalten somit mehrere Komponenten. In der RKIEmpfehlung [Wendt, 2012] werden die folgenden Schritte benannt: • Vornehmen einer Risikoanalyse und schriftliche Festlegung der Maßnahmen im Hygieneplan • Maßnahmen zur Verbesserung der Compliance der Mitarbeiter wie Schulung, Information und Surveillance der Compliance der Standardhygiene • Erreger-Surveillance und Festlegung von Screeningmaßnahmen • Festlegung von Isolierungsmaßnahmen • Festlegungen zur Informationsweitergabe an die verschiedenen Mitarbeiter der Abteilung • Antibiotikamanagement (wird hier nicht ausgeführt). Nachfolgend werden klinikbezogene Maßnahmen vorgestellt. Vornehmen einer Risikoanalyse und schriftliche Festlegung der Maßnahmen im Hygieneplan Seit dem 1.1.2013 teilt das diagnostische Labor den einsendenden Stationen auf dem bakteriologischen Befund die Klassifizierung als 3MRGN oder 4MRGN mit und weist bei 4MRGN ALLES, WAS MAN ÜBER HYGIENE WISSEN MUSS – JETZT ONLINE vorab auf diesen Befund bereits telefonisch hin. Nach der Risikoanalyse vor Festlegung des gezielten Hygienemanagements werden zwei Gruppen der Hygienepraxis unterschieden: • Maßnahmen für alle Patienten, da eine Besiedelung unerkannt vorliegen kann (Standard- oder Basishygiene) • Zusatzmaßnahmen bei Isolierung. Maßnahmen zur Verbesserung der Compliance der Mitarbeiter wie Schulung, Information und Surveillance der Compliance der Standardhygiene Maßnahmen der Standardhygiene (Basishygiene) begründen sich für alle Patienten, da eine Besiedelung mit multiresistenten gramnegativen Erregern bereits vor der Klinikeinweisung bestehen kann. Bei diesem grundlegenden Hygieneprinzip werden Blut, Körperflüssigkeiten, Sekrete und Ausscheidungen (außer Schweiß) sowie die Schleimhaut und nicht intakte Haut als Hauptreservoir nosokomialer Infektionen angesehen. Ein direkter Kontakt bei der Versorgung des Patienten, seinen Körperöffnungen und seinen Körperflüssigkeiten wird durchgehend als infektiös betrachtet, gleichgültig, ob die jeweilige Person als Träger bestimmter Mikroorgansimen identifiziert wurde oder nicht. Praktiken der Standardhygiene. Standardhygiene umfasst die Maßnahmen, die grundsätzlich bei allen Patienten durch alle Mitarbeiter zu beachten sind. enpflege Alt – 11.04.2013 9. Nürnberg, d 451 Halle 5, Stan Nutzen Sie die orochemie-Hygieneschulung unter www.hygienewissen.de · Info-Telefon: (0 71 54) 13 08-46 QM-Praxis in der Pflege März 2013 39 Perfekter Schutz mit System Hygienesystem Hygiene aktuell: MRSA / Nosokomiale Infektionen Sie schließt folgende Elemente ein: 1. Händehygiene mit den Zielen „Beherrschen“ der Hände, Distanzierung, korrektes Einreiben von Alkohol, Hautpflege 2. Nutzen persönlicher Schutzausrüstung bei Patientenkontakt und Kontaminationsgefahr mit Blut, Körperflüssigkeiten, Exkreten: gezielt je nach Erfordernis Schutzschürze oder Schutzkittel, Schutzhandschuhe, Mund-Nasen-Schutz, Schutzbrille 3. Vermeiden von Verletzungen durch spitze oder scharfe Gegenstände 4. Gezielte Desinfektion der Umgebungskontamination kleiner Flächen mit Blut, Exkreten u. Ä. bevorzugt mit 70 % Alkohol + Einmaltuch 5. Adäquates Umgehen mit Bettwäsche und Abfällen. Definition Als Standardhygiene bezeichnet man summarisch Maßnahmen, die erforderlich und ausreichend sind für eine gute hygienische Grundversorgung aller Patienten in jeder Situation bei Diagnostik, Therapie und Pflege und die die Mitarbeiter vor Kontakten mit potenziell pathogenen Keimen schützen (Sitzmann, 2012b). Erreger-Surveillance und Festlegung von Screeningmaßnahmen Ein Screening soll immer erfolgen, wenn im Krankenhaus dadurch etwas erreicht werden kann – entweder um die Weiterverbreitung zu vermeiden oder um Risikopatienten zu schützen. Nach Veröffentlichung der RKI-Hygieneempfehlung zu gramnegativen Stäbchen (3MRGN / 4MRGN) [Wendt, 2012] wurde auch die klinikbezogene Screening-Verabredung neu gefasst. Ein Beispiel finden Sie bei den Arbeitshilfen S. 61. Anschließend sind konsequente Standardhygiene mit Patientenisolierung möglichst im Einzelzimmer gefordert oder eine Kontaktisolierung im Mehr- 40 bettzimmer (bedeutet Pflege im Mehrbettzimmer mit patientenbezogenem Schutzkittel, Schutzhandschuhen, Mund-Nasen-Schutz bei Patientenkontakt), bis das MRE-negative Ergebnis vom Labor mitgeteilt wird! Festlegung von Isolierungsmaßnahmen Weiter werden in der Empfehlung der KRINKO („Informativer Anhang ohne Empfehlungscharakter“) durchzuführende Maßnahmen im Umgang mit Patienten ausgeführt, die mit multiresistenten gramnegativen Mikroorganismen besiedelt oder infiziert sind. Einen Überblick (gekürzt) über die eigenen Isolierungsmaßnahmen gibt das Epidemiologieprotokoll, das Sie ebenfalls bei den Arbeitshilfen finden. Eine Isolierung von Patienten mit 3MRGN wird im Normalpflegebereich nicht für erforderlich gehalten, wesentlich ist die korrekt angewendete Standardhygiene durch alle patientenbezogenen Mitarbeiter. Die Schutzmaßnahmen bei Patienten mit dem Befund 4MRGN auf Normalpflegestation entsprechen denen in den Risikobereichen (siehe Epidemiologieprotokoll). Festlegungen zur Informationsweitergabe an die verschiedenen Mitarbeiter des Krankenhauses Seit 2007 erfolgt die hausinterne Praxis, unterschiedlich farblich gestaltete Türhinweisschilder bei Isolierungsnotwendigkeit von Patienten im Normalstations-Betrieb außerhalb von Infektionsstationen zu nutzen. Damit erfolgt die Erstinformation an der Zimmertür von nicht über die aktuelle infektiologische Situation des einzelnen Patienten informierten Mitarbeitern und der Besucher. Analog wird für die innerhäusige Beförderung von Kranken und den Reinigungsdienst verfahren, nämlich Standardhygiene bei Patienten mit 3MRGN. Bei Beförderung von Patienten mit 4MRGN sollten bei direktem Patientenkontakt Schutzkittel und Handschuhe getragen werden und nach der Beförderung eine Desinfektion der patientennahen Kontaktflächen erfolgen. Sanierung der Patienten Sanierungsmaßnahmen beim Vorliegen einer Kolonisation mit multiresistenten gramnegativen Bakterien werden nicht empfohlen [Wendt, 2012], da sie nicht wirkungsvoll sind. Empfehlungen für ambulante Pflege und Altenpflegeheim In Alten- und Pflegeheimen soll eine Abwägung nach der KRINKO-Empfehlung: Infektionsprävention in Heimen (Just, 2005) erfolgen. Allerdings schreibt die RKI-Kommission: „Aufgrund der Eigenschaften der gramnegativen Stäbchen sollten die Maßnahmen in Heimen nicht über die Maßnahmen, die für MRSA-positive Bewohner festgelegt sind, hinausgehen“ [Wendt, 2012]. Das bedeutet, dass eine Isolierung im Altenpflegeheim nicht erforderlich ist und die Prävention in Form der Standardhygiene erfolgen soll. Wichtig ist, dass im Gegensatz zu MRSA die Nutzung eines Mund-Nasen-Schutz nicht erforderlich ist, da die Nasenschleimhaut üblicherweise von Darmbakterien nicht besiedelt wird. Das Gleiche gilt für die Pflege von Patienten im ambulanten Bereich. Fazit Die vorgestellten Hygienemaßnahmen entsprechend der KRINKO-Empfehlung [Wendt, 2012] bringen eine Intensivierung der Standardhygiene mit sich. Jeder sollte sie strikt einhalten, der mit der Diagnostik, Therapie oder Pflege am Patienten unmittelbar befasst ist. Die KRINKO-Empfehlung ist sehr detailliert und umfassend (sie enthält 44 Seiten, 422 Literaturstellen) zur Prävention multiresistenter gramnegativer Stäbchenbakterien. Franz Sitzmann Fachkrankenpfleger für Krankenhaushygiene, Lehrer für Pflegeberufe; Autor zahlreicher Fachpublikationen; 14089 Berlin. www.klinik-hygiene.de März 2013 QM-Praxis in der Pflege