Hautläsionen beim Reiserückkehrer Fall 1
Werbung

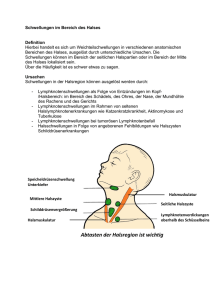
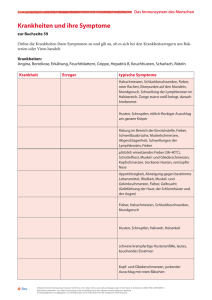
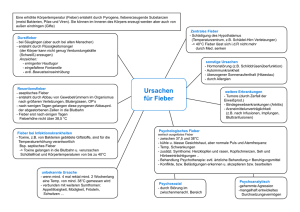
Hautläsionen beim Reiserückkehrer Fall 1 Out of Africa PD Dr. med. S. Zimmerli 37 jähriger Mann 14 Tage in Mosambik/Südafrika (walking safari im Krüger Park) Keine Malariaprophylaxe Seit 8 Tagen zurück Symptome seit 6 Tagen • schmerzhafte, dann eitrige Stelle in der rechten Leiste • Fieber bis 39°C • Gliederschmerzen • schmerzhafte Lymphadenopathie (inguinal rechts, nuchal, cervical, axillär) Verdachtsdiagnose: Rickettsiose Serologie negativ Die Lösung: Afrikanisches Zeckenstichfieber Rickettsia africae Zögerliche Serokonversion Promptes Ansprechen auf Doxycyclin (in <48h) Therapiebeginn aufgrund der Anamnese und Klinik Malaria sollte trotzdem ausgeschlossen werden Afrikanisches Zeckenstichfieber - Rickettsia africae Teaching Points • Nach der Malaria 2. häufigste systemische Fiebererkrankung bei Rückkehrern aus Afrika • Von Zecken übertragene Infektion; Zecken bei >50% nicht entdeckt • Inkubationszeit 5 - 7 Tage (bis 10 Tage) • Klinik: Fieber, Gliederschmerzen, Kopfschmerzen, Eschar (einzige Rickettsiose mit gelegentlich mehr als einem Eschar), 50% Exanthem (gelegentlich wie Vasculitis), lokale Lymphadenitis • Labor: Leuko- und Thrombozytopenie Hautläsionen beim Reiserückkehrer Fall 2 Dr. med. B. Kessler 30 jähriger Mann - bisher gesund - Geologenkongress Mitte Juni 2012 - Eine Woche nach Rückkehr Auftreten von Juckreiz und Brennen - Auftreten eines Exanthems an den Extremitäten, später Blasenbildung Bettwanzen - Epidemiologie – Weltweit vorkommend – London 1930: 30% der Bevölkerung betroffen – Verstecken sich tagsüber – Blutmahlzeit nachts (5-10 Min.) Bettwanzen - Klinik • Bisse an exponierter Haut (Gesicht, Nacken, Arme) mit Juckreiz • Bisse als symptomatische Macula (linear feeding) • … oder mit allergischer Umgebungsreaktion (mit Bullae) Therapie – Antihistaminika – Topische Steroide Elimination der Bettwanzen – DDT – verboten – Pyrethroide (Resistenzentwicklung ) – Kälte – Methode – Wärme – Methode Hautläsionen beim Reiserückkehrer Fall 3 Fieber nach Indienreise Dr. C. Stähelin / Dr. U. Führer 60 jähriger Mann Persönliche Anamnese: St. n. Composite Graft Aorta ascendens mit Aortenklappenersatz (Kunstklappe) vor Jahren, orale Antikoagulation 1 Monat Reise Nordindien 4 Tage nach Rückkehr: • AZ-Minderung, subfebrile Temperaturen, Myalgien • Keine Insektenstiche, kein Genuss von Milch, Käse • Status: • guter AZ, kreislaufstabil, T 37.6°, Exanthem Teaching Points – Dengue Fieber • • • • • • Mückenstiche auch unterhalb des Gebirge! Inkubationszeit 3 – 14 Tage. Epidemiologie – Internet-Travelsites Breite klinische Präsentation (selbstlimitierend bis hämorrhagisches Fieber) Typische Symptome: Kopf- und retro-orbitale Schmerzen, Myalgien und Arthralgien ("break-bone fever") Maculär oder maculopapulärer Ausschlag (50%) Labor: CRP nicht hilfreich, Thrombobenie, Lymphopenie (50%), atyp. Lymphozyten möglich!, Hepatitis Dengue Fieber – Wann kritisch ? World Health Organization. Dengue Guidelines for Diagnosis, Treatment, Prevention and Control – New Edition 2009. WHO: Geneva; 2009 Hautläsionen beim Reiserückkehrer Fall 4 Die Rötung auf Wanderschaft Dr. C. Staehelin 40 jährige Frau Persönliche Anamnese: HCV positiv, Physiotherapeutin, sonst gesund 2009-2011 Reisen in Tanzania, inkl. Zanzibar, Uganda, Kenia o vollständig geimpft o Aktivitäten: Volontärarbeit in Spital, Safari, Baden im Viktoriasee und Flüssen, «alles gegessen» o Malariaprophylaxe eingenommen (Mefloquin) Seit ein paar Monaten 2 verschiedene Arten Schwellungen 1. Schnelle Schwellungen, Dauer Minuten «kann zusehen wie sie kommen und gehen» 2. Wandernde Rötung und Schwellung 2-5cm, Dauer Tage starker Juckreiz Spannungsschmerz wenn über Gelenken Bisheriger Verlauf: Schwellungen Handgelenk Therapie mit Steroiden (HCV-Kryoglobuline?) –komplette Regredienz der Schwellungen Promptes Rezidiv nach Stopp der Steroide aktuell: retroaurikuläre Schwellung Labor: Eosinophilie: IgE total: 5.6 G/l (tot Leuk 11 G/l) 4875 kIU/l (Ref <114) Was ist Ihre Verdachtsdiagnose ? 1. 2. 3. 4. 5. 6. 7. Allergie Larva migrans Kryoglobulinämie Strongyloides Loa Loa Sie hat 2 Sachen, aber ich weiss nicht was Sie hat 2 Sachen, und ich weiss was es ist. Bitte stimmen Sie ab! Diagnose: Klinik + Serologie Schnelle Schwellungen «Larva currens« Strongyloides stercoralis Langsame Schwellungen Calabar Schwellungen Loa loa Adulte Lebensdauer: bis 17 J Larven (Mikrofilarien) max. 1 J Therapie 1) Ausschluss lymphat. Filariose (Wu. bancrofti Ag neg.) 2) Ausschluss einer hohen Mikrofilariämie Loa Loa (Mittagsblut) Diethylcarbamazin 28d aufsteigende Dosis, Ziel 6mg/kg Comment: DEC wiederholen bei erneuten Symptomen, Eradikation zu nur 30‐50% in 1 Zyklus Ivermectin (für S. stercoralis) 2x im Abstand von 14 d Teaching Points • Eosinophilie bei Tropenrückkehrern (Diff!) • Juckreiz nach Rückkehr aus West-/ Central Afrika: Strongyloides / Onchocercose / Loa loa / lymphat. Filariose • Nach «Augenwurm» fragen bei Pat. aus W. Afrika • Wandernde Schwellungen – Schnell: Larva currens S. stercoralis – Langsam, über Tage: Calabar Schwellung Loa loa – «mit Wurmkonturen» tagelang: Larva migrans (Larve von Hunde- oder Katzen-Hakenwurm. Mensch = Fehlwirt)