Durch Blutprodukte übertragbare Erkrankungen
Werbung

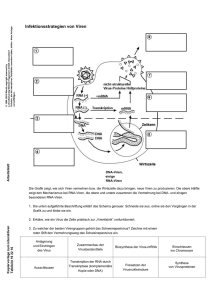
Durch Blutprodukte übertragbare Erkrankungen • Infektionen – Viren: HIV, HCV, HBV, CMV, Parvovirus B19, HAV, HTLV I……… – Bakterien: Bakteriämie, Toxine – Unklar z.B. vCJD Erreger • Immunologische Unverträglichkeit – Akute hämolytische Transfusionsreaktion – Verzögerte hämolytische Transfusionsreaktion – Febrile Transfusionsreaktionen – TRALI, PTP, TaGvHD, …… • Physikalisch-chemische Komplikationen – Volumenüberladung – Kalium – Weichmacher – Luftembolie Viren versus Bakterien • Viren vermehren sich nicht in der Blutkonserve • Kleine bis kleinste Mengen können aber infektiös sein __________________________________________ • Bakterien vermehren sich in der Blutkonserve • Bakterien sind erst in größeren Mengen krankmachend Transfusions assoziierte Infektionen Bakterien • Staphylococcus epidermidis, S aureus, Corynebacterium spp., Propionibacterium spp., Streptococcus spp. vermieden durch predonation sampling • Yersinia spp., Serratia spp., other Enterobacteriaceae, Pseudomonas spp. • • Treponema pallidum Borrelia burgdorferi • • Rickettsia, Ehrlichia, Anaplasma, Coxiella, Francisella • • Mycobacterium tuberculosis Brucella abortus Transfusionsreaktionen - Bakterienbestandteile Einteilung humanpathogener Viren Einteilung humanpathogener Viren • Wirtsspezifität: nur Mensch; Mensch und Tier; Mensch, Tier und Vektor • Organotropismus: z.B. chronisch persistierende Hepatitis (HBV,HCV) • Vorhandene Impfung wie Hepatitis B , Polio… Infektionen durch Blutprodukte: Viren • Das Infektionsrisiko setzt sich zusammen aus: • Prävalenz der Viren in der Bevölkerung • Prävalenz der Viren in der Spenderpopulation • Anreicherung/Abreicherung im Blutprodukt • Häufigkeit neutralisierender Antikörper im Produkt • Immunstatus des Patienten • Sensitivität des Testverfahrens • Diagnostisches Fenster Infektionen durch Blutprodukte: Viren Infektion Tod Erregernachweis Klinik Diagnostisches Fenster Transfusions assoziierte Infektionen • inapparente Infektionen Epstein Barr virus, HHV-6B u. 7 (Drei-Tage Fieber), HHV-8, Polyomavirus JC and BK, GBV-C, Circovirus (TTV) • relevante Infektionen HBV, HCV, HIV, HTLV-I, CMV, West-Nil-Virus, Parvovirus B19 • tödliche Infektionen kurzfristig: bakterielle Sepsis, West-Nil-Virus, Parvovirus langfristig: chronische Infektionen (AIDS), Leber versagen bei Hepatitis, Induktion von Lymphomen Human infektiöse Dosis für die Übertragung einer Infektion _____________________________________________ Virus Konzentration im Blut 1 HID ________________________________________________ • HBV 107 /ml, 1011 möglich 30-100 • HCV 107 /ml 103 • HIV 105 /ml 0.5 x 103 • rotavirus 103 /ml 1010 /ml feces 10 • norovirus 103 /ml 1010 /ml feces 10 • parvo B19 1014 /ml 10-102 • HAV 103-5 /ml 102-3 • influenzavirus 103 • • • • EBV, CMV teilweise in Zellen, Dosis 102-6 Papovavirus nur in Zellen – Lymphozyten Alle Viren sind zeitweise in Makrophagen Salmonella typhi 103 /ml 105/oral Origin of HIV Anicet Kashamura: Famille, sexualité et culture. Payot 1973 Replikation des HIV Pathogenese HIV HIV – humanes Immunschwächevirus • Retrovirus • Testung von Blutspendern seit 1985: HIVAntikörpertest • Diagnostisches Fenster: • ca 40 Tage für Antikörperbildung • ca 11-22 Tage für Virämie • Testen der HIV-RNA über NAT seit Mai 2004 (NATnucleic acid testing) • Übertragene HIV Infektionen im Jahr 2007 über Blut <1 pro Jahr, privat ca 7 täglich HIV-Nachweisverfahren PCR • Wird als Pool-PCR durchgeführt, 20-100 Serumproben • Diagnostisches Fenster ca 11 Tage • Restrisiko derzeit < 1:10 Millionen Transfusionen • Einschränkung: nur HIV-1 wird erfasst HIV-Übertragungen • Patient 61 Jahre akute myeloische Leukämie. Infektion über Thrombozytenkonzentrat • Verstorben an der AML • Patient 69 Jahre Plasmozytom (TK) • Nach 4 Wochen verstorben an Grunderkrankung • Patient 74 Jahre aplastische Anämie (TK) • Nach 4 Monaten verstorben an Grunderkrankung Kopko et al. AJCP, 2001;116: Hepatitis B Virus • • • • • ● DNA Virus, sehr stabil Nachweis HBs-Antigen Diagnostisches Fenster: 1-4 Monate PCR: 33-55 Tage, escape Mutanten nicht Restrisiko über Transfusion in Deutschland: 1: 500.000 Bevölkerung, gemeldete Fälle in 2005: 1215; in 2007: 1015 „Surrogat Marker“: anti-HBc (Testung ab 2006) Häufigkeit von Virusmarkern bei Blutspendern/100.000 Spendern Infektionsmarker Häufigkeit bei Erstspendern Anti-HIV 4,2 Häufigkeit bei Wiederholungsspendern 0,5 Anti-HCV 143,0 7,3 HBs-Ag 173,9 2,7 Syphilis AK 32,2 2,5 Glück et al.1998, Infusther&Transfusmed;25:82-84 Hepatitis C Virus • RNA Virus • Antikörper-Nachweis: diagnostisches Fenster Median 11 Wochen • PCR Nachweis Median 3-5 Wochen • • • • • Restrisiko vor AK-Test: 1:2.000 bis 20.000 ??? Nach AK Test: 1:40.000 Nach PCR Einführung: < 1:10 Millionen Eine Infektion in 7 Jahren Gemeldete Fälle in 2007: 6875 HCV Ausbreitung eines „neuen“ Virus West Nile Virus in den USA seit 1999 durch Stechmücken übertragen Fieber, Enzephalitis Affen Pocken in Africa 1970 -1986 404 Fälle beim Menschen Maßnahmen zur Erhöhung der Transfusionssicherheit • Spender Auswahl • Testung der Spender • • • • Plasma Inaktivierung Plasma Filtration Leukozyten-Depletion Pathogen-Inaktivierung zellulärer Blutprodukte Regional Auswahl Risikoanamnese Gesundheitscheck Mehrfach-Spender Hitze, Detergentien, UV 15 nm Filter Leukozyten Filter Psoralene und Licht Virussicherheit • Inaktivierung (keine Sterilisation) – Plasmaproteine • Solvent-Detergent Verfahren – Plasma (Poolverfahren) • Methylenblau (kanzerogen?) – Plasma • Psoralene/interkalierende Substanzen – Plasma, Thrombozytenkonzentrate Pathogeninaktivierungsverfahren • Wie verändern diese Verfahren die Struktur der Proteine? • Funktionsverlust besonders Enzyme • Neoepitope, Neo-Antigene • Induktion von Antikörpern • Induktion von Autoantikörpern • Beispiele: Thrombopoietin, Virussicherheit Quarantäne-Lagerung von Plasma Spende Virusteste mindestens 4 Monate Verfall höchstens 8 Monate Measurements to increase transfusion safety testing and prevention (incomplete) • • • • • • • • • • • • • • 1953 treponema pallidum antibodies 1965 ALT transaminase, 2004 cancelled 1968 hepatitis B virus antigen 1976 bed side test for blood groups 1984 defining risk groups (STD and drug users) 1985 anti HIV ELISA/PAA [1988 anti HTLV-1 testing in first time donors] 1990 anti-HCV ELISA 1999 HCV- NAT (nucleic acid testing) 2001 deferral of residents from UK from 1986 to 1996 2001 leukocyte depletion 2003 deferral of visitors from North America for 4 weeks 2004 HIV-1 NAT 2006 anti-HBc; 200x HBV-NAT – parvovirus B19, HAV Risiken der Bluttransfusion • Tod durch Meteoriten 1: 1010 • HIV Übertragung: • HCV Übertragung: 1:13.000.000 1:12.000.000 • Tod durch Blitzschlag: 1: 8.000.000 • • • • 1:150.000 1: 30.000 1: 1.000 1: 100 bis 1.000 Bakterienübertragung: Verwechslung Patient: Blut falsch beschriftet: Menschlicher Fehler Transfusion associated infections – protozoae deferral of travellers for 12 months • Plasmodium malariae, vivax, ovale, falciparum • Leishmania donovani, major, minor, infantum chagas, mexicana • Trypanosoma brucei rhodiense,gambiense cruzi __________________________ • Toxoplasma gondii vCJD transmission by blood – 2 cases in 2004 • possible transmission 62 yr old patient, 1966 blood unit from a 24 yr old donor who developed vCJD 3.25 yr later and died in 2000 2002 (6.5yr later): recipient developed vCJD, type 2B prion protein, genotype M129M, Llewelyn CA, Hewitt PE, Knight RSG, Amar K, Cousens S, Mackenzie J, Will RG. Possible transmission of vCJD by blood transfusion. Lancet 2004; 363: 417-421 • proved transmission in 1999 nonleucodepleted blood transfused from a donor with overt vCJD 18 months later. No neurological disorder, when death 5 yr later. Prp sc in spleen, cervical lymph node, not brain, not tonsils, genotype V129M Peden AH, Head MW, Ritchie Dl, Bell JE, Ironside JW. Preclinical vCJD after blood transfusion in a PRNP codon 129 heterozygous patient. Lancet 2004; 364: 527-529 Transmission of prion by blood donation in UK 1996-2007: 4 cases Lancet 2006; 368: 2061-2067 Eurosurveillance 2007: 070118.asp#4 • • • • Recipient 1 in Dec 2003 3.5 yrs donor recip Recipient 2 in March 2004 6.5 yrs 1.5 yrs 5yrs, died of other reason • Recipient 3 in Sep 2006 1.8 yrs 6 +2.6 yrs, death • Recipient 4 in Jan 2007 1.4 yrs Donor 3 infected recipient 3 and 4 8.5 yrs, still alive production of vaccinia virus vaccine stopped 1979 BSE - vCJD started in 1978 Look-back Verfahren • Gesetzlich vorgeschrieben • Pflicht des transfundierenden Arztes • infizierter Spender: alle Patienten finden, die Blutprodukte erhalten haben • Erkrankter Patient: alle Spender ermitteln, von denen er Blutprodukte erhalten hat Look-back Verfahren • Grundvoraussetzung ist die Dokumentation: • Produktbezogene Dokumentation: an welchen Patient ist das Produkt gegeben worden • Patienten-bezogene Dokumentation: welche Blutprodukte hat der Patient erhalten? Dokumentationspflichtige Blutprodukte • • • • • • Erythrozyten Thrombozyten Granulozyten Stammzellen Frischplasma Gerinnungsfaktoren – AT,PPSB, FVIII, FIX, FVII, Protein C, aProtein C • Immunglobuline – i.v. IgG, Passiv-Impfstoffe, Rhesus-Prophylaxe • Humanalbumin, Plasma-Proteinlösung • Gewebekleber • etc Look back Verfahren Spender infiziert • • • • Blutspendedienst unterrichten Alle Spenden heraussuchen Werdegang aller Blutspenden/Produkte ermitteln Alle Empfänger ermitteln: Patienten, andere Krankenhäuser und Industrie • Patienten: Krankenakten prüfen, Patient einbestellen, nachtesten bis alle Empfänger aus 2 aufeinander folgenden Spenden negativ getestet werden • Industrie: Pool nachprüfen, ggf. Pool und alle Produkte sperren 85 € x 10.000L Look back Verfahren Patient infiziert • Transfusionsbeauftragten informieren • Transfusionsverantwortlichen informieren • Blutspendedienst/Industrie informieren • Alle Spender ermitteln, nachuntersuchen