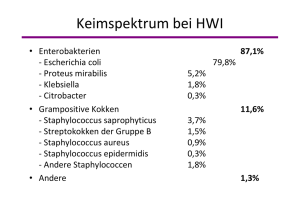
Mastitis in Milchviehbetrieben
Werbung

Mastitis Diagnostik und Therapie Dr. Michael Kreher Tierärztliche Gemeinschaftspraxis Schillerstr. 6 04924 Bad Liebenwerda http://www.tierarzt-ee.de Tel.: 0172-6464001 1.) Bedeutung 200,- pro Fall, Spitze des Eisberges Kg Milk 50 E. coli Milk loss p rofi les 20 S. aureus 40 30 50 S. uberis 20 0 50 100 150 200 Days in Milk 2.) Ursachen - Faktorenerkrankung - nichtinfektiös: - Milchleistung - Fütterung - Stressoren - Melktechnik - Hygiene (Score) - traumatisch/toxisch - infektiös: - Erreger Bakt., selten Pilze, sehr selten Algen - umweltassoziiert - kuhassoziiert Kalk-Stroh-Matratze: Erstbesatz: 1 Teil Stoh : 1,5 Teile Wasser : 6 Teile Kalk Nachstreuen wöchentlich: 1 Teil Stroh : 1 Teil Wasser : 3 Teile Kalk (in dieser Reihenfolge), Verbrauch: 1500g/d/Platz Nachkalken täglich Zusätzlich möglich: pro 4 t dieser Mischung 100kg Brandkalk dazu, Cave Handschuhe und Brille Strohqualität: möglichst kurz und aufgespleißt, damit der Kalk mit dem Strohhalm eine Verbindung eingehen kann, das geht auf der äußeren Glasurschicht oft schlecht oder nur mit Wasser; im Gemisch soll man kein goldenes Stroh mehr erkennen, alles muss nach Kalk aussehen, wichtig ist das Wasser, damit der Kalk an dem Stroh haftet, zu trockenes Gemisch (oder lange liegen gelassenes) birgt die Gefahr des Abbröselns des Kalkes in der Matte, was zur starken Verfestigung der Liegebox führen kann Str. uberis > pH 9,2, Lüftung 3.) Krankheitsentstehung 500 l Blut/l Milch Intervet Gram-positive coca Staphylococcus spp. Streptococcus spp. (bunches or clusters) (chains of streptococci from broth culture) 4.) Einzeltiererkennung - Milchcharakter, Flocken, Farbe, Geruch, - Euterfarbe, Wärme, Lymphknoten - Schalmtest (CMT) - Elektr. Leitfähigkeit steigt, Blutzucker sinkt - Leistungsrückgang - Festigkeit des Gewebes - LKV - Bakteriologische Untersuchung Zellen in der Milch Abwehrzellen 98% Gewebszellen Makrophagen (60%) Epithelzellen 2% Polymorphkernige neutrophile Granulozyten (10%) Lymphozyten (28%) Reinhold, VetkomB 5.) Herdendiagnostik - Leistungsparameter - Laktationstage < 180 Tage - Zellzahlen Tank < 150000 - Millionäre <4% - Kühe ZZ < 100000 > 65 % - Kühe ZZ < 150000 > 80 % - Kühe ZZ > 250000 < 10 % - Erkrankungsinzidenz <4% - Rezidive < 20% - Erkrankungsrate Kühe<60d pp (% Kuhkalbungen) < 25% - Erkrankungsrate Färsen< 60d pp (% Färsenkalbungen) < 15 % - Neuerkrankungsrate in Trockenstehzeit/Hochträchtigkeit laut ZZ <15% 6.) Milchproben und Erreger 1. Einmalhandschuhe tragen 2. Zitze trocken reinigen, mehrmals Vormelken 3. Reinigen der Zitzenkuppen mit einem mit 70%-igem Brennspiritus getränkten Wattebausch (vom Probenehmer entfernte Zitzen zuerst desinfizieren) 4. Proberöhrchen waagerecht unter die Zitze halten und zügig vollmelken (dem Probenentnehmer zugewandte Seite zuerst nehmen, Achtung Deckel) 5. Seltene Erreger ohne Borsäure, nicht frieren www.tierarzt-ee.de Wann und wie oft? - Bei allen neuen klinischen Mastitiden - Nach der Kalbung, besonders bei Färsen - Vor dem Trockenstellen - Bei allen Millionären 1x monatlich - Bei Therapieresistenten LKV Waldsieversdorf Diagnostik - Landeslabor/Privatlabor - 3M Petrifilm - Speed Mam color - Mastitislabor im Betrieb Diagnostik im Betrieb Erlaubnispflicht Infektionsschutzgesetz Antrag beim Landesamt für Umwelt und Verbraucherschutz/Landesdirektion Sachsen, Leipzig Wöchentliche Durchführung und Kontrolle durch Tierarzt Hygieneplan, Reinigungs- und Desinfektionsplan Entsorgung Kuhassoziiert: - Galt (Str. agal.), Str. dysgal. - Aureus (Staph. aureus) - Mykoplasmen Übertragung im Melkstand, Reservoire: chron. kranke Tiere, hohe ZZ Sammelmilch, viel subklinische, wenig klinische Mastitiden, Melkstandarbeit, Hygiene, Therapie: Identifikation, Selektion, Übertragung beim Melken verhindern Umweltassoziiert: - Coli (E.coli) - Str. uberis (Sc+) - Klebsiellen, Enterobacter - Pyogenes - Hefen viele klinische, wenig subklinische, ZZ Tank normal, Reservoire: Umwelt, Liegeflächen, Haut, Einstreu, Kot, Begleitfaktoren: Azidose, Fütterung, Immunität, Öffnung Zitzenkanal, Trockenstehzeit und Kalbung, Boehringer Staphylococcus aureus: - - - - kuhassoziiert, subklinisch Reservoire: alte kranke, oft Multiresistenz, Infektion über Monate bis Jahre, Erreger sitzt im Gewebe und kapselt sich ab, Erregerausscheidung gering bis mittel, mind. 5 Tage behandeln, vorzugsweise in Muskel (systemisch) Sanierung schwierig (kranke identifizieren über laufende Beprobung-cave intermittierende Ausscheidung, separieren in eigene Gruppe, Therapie in Trockenstehphase und selektieren, niemals in gesunde Gruppe zurück), Therapie ist eigentlich nur in dem 1. Lakt.monat (dann sofort ic und im) oder zum Trockenstellen sinnvoll (Orbenin extra), keine Therapie bei alten Tieren und hoch in Laktation, weil Heilungsraten schlecht, Heilungsrate sinkt bei chron. Fällen, mehreren Vierteln, besonders hintere Viertel, „Einmal Aureus – immer Aureus“ bis 5% der Herde akzeptiert Streptococcus agalactiae/dysgalactiae - Str. agalactiae „Gelber Galt“ - kuhassoziiert, gut therapierbar mit ic Therapie, sofort behandeln, auch subklinische Fälle; - sitzt in den Milchgängen, massive Ausscheidung, daher seuchenhaft, muss sofort therapiert werden, am besten als Blitztherapie aller Tiere (mind. aller Galttiere gleichzeitig), aber auch parenterale Therapie funktioniert gut (wenn Gefahr der Verschleppung bei ic Applikation). - Penicillin Mittel der Wahl Escherichia coli: - Erreger im Kot, Schwänze, feuchte Liegestellen, späte Trockenstehphase - deutliche Sekretveränderung, wässrig-blutig - Erregerausscheidung gering, sind nur an der Kuh oder oberflächlich im Gewebe, daher kurz oder nicht zu therapieren - Toxine bekämpfen, besser systemisch als ic, kurzzeit TrimSulf/Coba/Enro/Advocid, - ausmelken mehrmals, Schmerzmittel, Entzündungshemmer, 3l hypertone NaCl, Drench, Oxytocin (Oxytocin steigert die Abwehrzellen, setzt Ca frei, senkt Östrogenwirkung), - wenn nach Oxytocin keine Milchabgabe erfolgt, dann ist das Viertel i.d.R. nicht zu retten, - typisch: Milchprobe hat schwimmende Phase (Fibrinflocken, die hochsteigen), oft bernsteinfarben, werden nicht immer nachgewiesen, weil mehr die Toxine wirken - Zw. 30 und 300d pp hängen Colimastitis und Hypocalzämie zusammen - Colitypisierung mit PCR zur Diagnostik sinnvoll - Heilungsrate abhängig von Zeit!!! - Klebsiellen (in feuchter Späne, Sand) Streptococcus uberis (SC+) - Strohkeim, Hautkeim, kuh- und umweltass., - sehr schnelle und starke Vermehrung und Ausscheidung, daher gut nachweisbar, - kein Oxytocin, weil Keimvermehrung unterstützt, - nicht häufig ausmelken, weil damit die Vermehrungsrate steigt, - macht genauso akute Mastitis wie Coli (Fieber, SchwellungKnoten gut tastbar, Sekretveränderung), - mind. 5 Tage behandeln, ic ist gut (Ubrolexin/Pen G), - typisch: Milchprobe hat Sedimentphase, - Therapie subklinischer in Trockenstehphase, wie bei aureus. - Kalk-Stroh-Matratze - Trockenstellen mit Benestermycin oder Mastitar forte KNS (Koagulase Negative Staphylococcen) - Hautkeim, Stroh - sind nur oberflächlich im Gewebe, eher in Milchgängen, daher kurz oder nicht zu therapieren, - oft als Kontaminanten bei Probenentnahme, Hinweis, wenn viele b.v., - können aber auch klinische Mastitis machen, daher bei Mastitis therapieren, bei Befund zum TS oder pp nicht therapieren, Prototheken: im Oberflächenwasser, im Feldfutter, Vermehrung bei schlechter Hygiene, Therapie zwecklos Hefen: oft nach antibiotischer Therapie, Th: Ausmelktherapie mittel der Wahl, oft zwecklos Nocardien: im Erdboden, Therapie zwecklos, Zoonose Mycoplasmen: schwer nachweisbar, kuhassoziiert und in Lungen bei Kälbern, Urogenitalsystem, M.bovis hochansteckend, seuchenhaft, Ganzherdenuntersuchung wichtig, weil schnelle Ausbreitung, Dreistriche, Therapie zwecklos, Diagnostik ohne Borsäure, nicht eingefroren Atypische Mykobakterien: Milchabfall, Therapie zwecklos, Erreger reichern sich in Tiefstreu an, Pseudomonas Kein Ergebnis aus BU - Mögliche Ursachen: • Probentransport und Konservierung korrekt? • Nur ein Untersuchungsverfahren angewählt? • Intermittierende Erregerausscheidung (für einige Gattungen bekannt) • Äußerst geringe Erregerausscheidung • Bakterientoxine wirken (noch) • Antibiotische Behandlung („supprimiert“ Keimwachstum im Labor) • Unspezifische Mastitis (Technopathie) Statistik Erregernachweise in Milchproben 2012 LKV Brandenburg Nachweishäufigkeit in Prozenten: KNS Sc+ Bakteriell verunreinigt S. aureus E. coli ScGalt Coliforme Keime A. Pyogenes 29 % 24 % 21 % 9% 6% 5% 3% 2% 1% Alle anderen wie Pasteurella oder Pseudomonas unter 1 %. 7.) Therapiegrundsätze - Sofort behandeln - Hygiene bei Eingabe in Zitze - Richtiges Medikament (Resistogramm) - Richtige Applikation (vorher ausmelken, trockene Zitze, danach dippen) - Therapiedauer (Leitlinien Antibiotika) - Häufigkeit der Gabe - Dokumentation der Befunde - Kontrolle der Behandlungserfolges Vetriclox/Wedeclox Masteet Peracef Erytrotil Gentafromm Tylosel 200 Masticuran Baytril Cobactan Der moderne Weg - Bei leichten und mittleren Fällen: Milchprobenentnahme am 1. Tag und Behandlung mit Schmerzmittel/Entzündungshemmer - wenn kein Wachstum – kein Antibiotikum - Gram + nach Antibiogramm behandeln - Gram – (Coli) nur mit Antibiotikum, wenn Fieber oder Allgemeinstörungen Evidenzbasierte Mastitistherapie nach Mansion-de Vries et al. 2013 (bessere Ausheilungsraten, Senkung der Medikamentenkosten) Euterbehandlungsplan MVA …… Nov. 2014 Sinnfällige Veränderungen des Milchcharakters: Flocken, Wasser, Blut, keine Milch, oder Wärme, Rötung, Schwellung, derbes Gewebe, Geruch Untersuchung und Milchprobenentnahme: Schalmtest aller Viertel mit Schweregrad, Durchtasten, Dokumentation der betroffenen Viertel, Fieber messen, Milchprobenentnahme und Kultur ansetzen Fieber > 39,5°C , mehrere Viertel krank oder derbes heißes Euter < 39,5°C, geringe Veränderungen 1. Tag ……. i.c., ……. 20ml i.m. …… 20ml i.m., Drench Eutersalbe …….. 20ml i.m. Milchprobenuntersuchung durch den Tierarzt, Absprache der Behandlung 2. Tag Kein Wachstum Keine Therapie KNS Nur bei zunehmender Erkrankung 3 Tage ….. i.c. St. aureus 5 Tage ……. i.c. Str. uberis Str. dysgal. Probe verunreinigt 5 Tage ……… i.c., 2 Tage …….. spritzen 3 Tage ……. i.c. 3 Tage …….. i.c. E. coli …….. 20ml i.m. …….. 20ml i.m. Rezidivierende Mastitis Def.: Mastitis nach einer darauf folgenden symptomfreien Periode (Zeit unbestimmt) Gleiches Viertel, gleicher Erreger??? Literatur von Rezidiven zw. 10 und 40% Risiko für Rezidiv besonders nach einer Therapie besonders hoch und nimmt mit zunehmendem Abstand ab Meisten Rezidive zw. 3 und 30 Tagen Von allen Rezidiven sind ca. 40% echte Rezidive (gleicher Erreger) und 60% Neuerkrankungen (anderer Erreger) Biofilmbildende Erreger: Aureus, Uberis, KNS, Schutz vor Phagozytose und vor Antibiotika Kosten so hoch wie 1. Infektion, aber Abgangsrate steigt erheblich Vielen Dank!