Medizin Online
Werbung

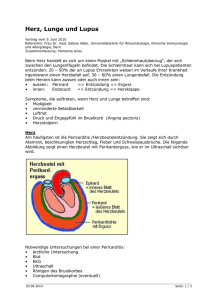
Medizin Online > Innere Medizin > Erkrankung Herz > Endokarditis Endokarditis Synoyme im weiteren Sinne Definition Endokarditis Abbildung Herz mit Herzklappen Häufigkeit (Epidemiologie) Selbsttest HI Krankheitsentstehung (Pathogenese) Symptome der Endokarditis Prognose Weitere Informationen Endokarditis Synoyme im weiteren Sinne Herzklappenentzündung, Herzinnenwandentzündung Englisch: endocarditis Häufige Rechtschreibfehler: Endokartitis, Endokartidis Definition Endokarditis Die Entzündung der Herzklappen (Endokarditis) stellt eine potenziell lebensbedrohliche, meist durch mikrobielle Erreger (d.h. Viren, Bakterien oder Pilze) ausgelöste Erkrankung dar. Nicht selten sind strukturelle Schädigungen der Herzklappen, die mit einem Funktionsdefekt einhergehen, die Folge. Abbildung Herz mit Herzklappen 1. 2. 3. 4. 5. 6. 7. 8. 9. 10. Hauptschlagader (Aorta) linker Vorhof linke Vorhofklappe = Mitralklappe (geschlossen) linke Herzklappe = Aortenklappe (geöffnet) linke Herzkammer rechte Herzkammer untere Hohlvene (Vena cava inferior) rechte Herzklappe= Pulmonalisklappe (geöffnet) rechter Vorhof (Atrium) obere Hohlvene (Vena cava superior) Häufigkeit (Epidemiologie) Vorkommen der Endokarditis in der Bevölkerung: In der Bundesrepublik treten ca. 2 bis 6 Neuerkrankungen der Endokarditis pro Jahr unter 100.000 Einwohnern auf. Männer sind im Durchschnitt doppelt so häufig betroffen wie Frauen. Der Altersgipfel der Erkrankung Endokarditis liegt bei 50 Jahren. Seit der Einführung der Antibiotikatherapie hat sich die Erkrankungshäufigkeit insgesamt nicht vermindert (was durch die verbesserte Therapie anzunehmen wäre), allerdings tritt die Herzklappenentzündung heute ca. 15 Jahre später auf als früher und es sind andere Keime als auslösende Faktoren verantwortlich. Verschiedene Faktoren führen zu einer deutlichen Erhöhung des Erkrankungsrisikos: Angeborene Herzklappenfehler (meistens sind die Klappen der größeren linken Herzkammer betroffen, d.h. die Aortenklappe sowie die Herzvorhof und Herzkammer trennende Mitralklappe) angeborene Missbildungen vom Herz Herzoperationen erleichtern im Blut zirkulierenden Bakterien das Haften an der empfindlichen Herzinnenwand, die medizinisch auch Endokard genannt wird. Dieses aus Bindegewebe, glatten Muskelzellen und elastischen Fasern bestehende Haut überzieht auch die Herzklappen. Dies erklärt, warum Menschen mit einem gesundem Herz seltener an einer Herzklappenentzündung (Endokarditis) erkranken. Im ersten Jahr nach Ersatz einer Herzklappe (künstliche Herzklappe) erkranken etwa 2 bis 3 % der Operierten an einer Herzklappenentzündung. In den folgenden Jahren sinkt das Risiko wieder ab. Eine erhöhte Gefährdung stellen des Weiteren sämtliche mit einer Schwächung des körpereigenen Immunsystems einhergehenden Prozesse dar. Dazu zählen u.a. einerseits Erkrankungen des blutbildenden Systems (weiße Blutzellen, sog. Leukozyten, nehmen die wichtige Aufgabe wahr, unseren Körper gegen spezifische Eindringlinge zu verteidigen), der Diabetes mellitus (= Zuckerkrankheit; siehe Krankheiten der Bauchspeicheldrüse) oder Chemotherapien. Drogenabhängigkeit fördert das Auftreten von Herzklappen- entzündungen (Endokarditis), da es bei intravenösen Injektionen häufig zur Verschleppung von Keimen kommt, welche dann direkt über die obere Hohlvene ins rechte Herz gelangen und vorwiegend die rechte Herzvorhof und Herzkammer trennende Klappe schädigen (diese Klappe wird aufgrund ihrer drei Klappensegel „Trikuspidalklappe“ genannt, von lat. tri = drei). In seltenen Fällen kann auch die zur Lungenstrombahn führende Pulmonalklappe betroffen sein. Krankheitsentstehung (Pathogenese) Voraussetzung für eine zu strukturellen Schäden an den Herzklappen führende Entzündung ist eine vermehrte Ausschwemmung von Erregern ins Blut (dies wird auch als Bakteriämie bezeichnet). Häufige Ausgangspunkte („Herde“ der Endokarditis) sind: eitrige Hautentzündungen (sog. Furunkel = große Pickel) Infektionen im Hals-Nasen-Ohren Bereich (wie beispielsweise eine: o eitrige Mandelentzündung, medizinisch: Tonsillitis o Entzündungen der Nasennebenhöhlen = Nasennebenhöhlenentzündung, medizinisch: Sinusitis Lungenentzündungen (Pneumonien) Zahninfektionen. Beim Gesunden führt die vermehrte Keimbelastung zu einer Aktivierung des Immunsystems: Weiße Blutzellen produzieren körpereigene Eiweißstoffe (sog. Antikörper), um die Erreger als körperfremde Eindringlinge zu markieren, so dass diese dann anschließend von Fresszellen (die eine eigene andere Untergruppe weißer Blutzellen darstellen und auch als Makrophagen bezeichnet werden) beseitigt werden. Bei Vorschädigungen (s. oben) kommt es, abhängig von der Aggressivität des Erregers und der Abwehrlage des Betroffenen, zu einer raschen Klappenzerstörung (als akut wird ein Krankheitsverlauf innerhalb von 40 Tagen bezeichnet). Die sog. subakute Endokarditis verläuft schleichend; die Beschwerden (s. unten.) sind hier deutlich weniger stark ausgeprägt als bei der akuten Form. Der Grund ist, dass zahlenmäßig andere, weniger aggressive Erreger Ausschlag gebend sind. Eine weitere, heute durch Vorbeugung mit Antibiotika selten gewordene Verlaufsform der Herzinnenwandentzündung stellt eine Überempfindlichkeitsreaktion unseres Immunsystems dar. Anders als bei der in erster Linie durch Erreger verursachten (und deshalb auch als „infektiöse Endokarditis“ bezeichneten) Form, läuft die Entzündung im Klappeninneren ab. Verantwortlich ist eine vorausgegangene, durch sog. Beta-hämolysierende Streptokokken hervorgerufene Entzündung, bei deren Bekämpfungsversuch körpereigene Abwehrstoffe nicht nur wie gewünscht mit Wandbestandteilen der Erreger, sondern auch mit zufälligerweise ähnlich aussehenden körpereigenen Bestandteilen von Eiweißmolekülen des Herzens oder der Gelenke reagieren. Während der Begriff des „rheumatischen Fiebers“ die Reaktion des gesamten Körpers bezeichnet, wird die speziell das Herz betreffende Teilkomponente analog „Endokarditis rheumatica“ genannt. Seltenere Sonderformen der Herzinnenhautentzündung treten bei: Krebserkrankungen auf („Endokarditis marantica“) Autoimmunerkrankung Lupus Erythematodes („Endokarditis thrombotica Libman-Sacks“). Mehr Informationen zu diesem Thema erhalten Sie unter: Lupus erythematodes Ein allergischer Auslöser wird bei der durch überschießende Bindegewebsbildung zu Herzinsuffizienz / Herzschwäche führenden „Endokarditis parietalis fibroplastica Löffler“ vermutet. Symptome der Endokarditis Die Beschwerden der Endokarditis sind anfangs oft grippeähnlich und nicht von anderen Allgemeinerkrankungen zu unterscheiden, was die eindeutige Diagnose erschwert. Im Vordergrund stehen Fieber, anfangs um 38°C leichte körperliche Ermüdbarkeit Appetitlosigkeit Kopfschmerzen. Es kann auch zu Gewichtsverlust, Schüttelfrost, Schweißausbrüchen, Muskel- und Gelenkschmerzen kommen. Nach längerem Krankheitsverlauf ist häufig eine auf Blutarmut (Anämie) zurückzuführende, mit allgemeinem Schwächegefühl verbundene, blasse Hautfarbe, zu beobachten. Bei bestehenden, hämodynamisch relevanten (d.h. sich auf den Blutfluss auswirkenden) Klappenschäden ist Atemnot das Hauptsymptom der Endokarditis: Schließt eine Herzklappe nicht mehr richtig (= Klappeninsuffizienz), fließt während der Phase der Füllung der Herzkammern (die Phase der Herzaktionen wird als Diastole bezeichnet) Blut zurück in den Vorhof und dieser leiert aus (medizinisch: er dilatiert). Das rückfließende Blut ist auch dafür verantwortlich, dass größere Blutmengen als normal vom Herz in den Körper gepumpt werden müssen. In der Folge vergrößert sich das Herz (Hypertrophie); vergleichbar mit einem stark trainierten Muskel. Schädlich wird dieser natürlicherweise ablaufende Anpassungsprozess des Herzmuskels an Mehrarbeit, wenn er dadurch so groß wird, dass die versorgenden Blutgefäße nicht mehr eine ausreichende Versorgung mit Sauerstoff gewährleisten können. Bei Männern ist das der Fall, wenn das sog. kritische Herzgewicht von 500g überschritten wird, bei Frauen liegt es bei 400g. Im Rahmen der Endokarditis können nicht nur Undichtigkeiten der Klappen, sondern auch Verengungen (sog. Stenosen) der Ausstrombahn die Folge sein. Wie auch bei der Klappeninsuffizienz gelangt bei der Verengung der Herzklappe (Stenose) dann, während sich der Herzmuskel in der sog. Auswurfphase (Systole) zusammenzieht, nicht genügend Sauerstoff reiches Blut in die inneren Organe und der Betroffene leidet ebenfalls unter Atemnot (medizinisch: Dyspnoe). Prognose Etwa dreißig Prozent aller Betroffenen sprechen allerdings schlecht auf die Medikamente (Antibiotika) an, so dass es zu weitreichenden Schädigungen der Herzklappen kommt. Dann ist eine Operation mit Ersatz durch künstliche Klappen als lebensrettende Maßnahme häufig unumgänglich. Myokarditis Inhaltsübersicht: Ursachen Beschwerden Diagnostik Therapie Top Ursachen Viren, Bakterien, Einzeller, Parasiten und Pilze können eine Entzündung des Herzmuskels verursachen. Systemerkrankungen begünstigen die Entstehung. Die Myokarditis ist eine Entzündung des Herzmuskelgewebes. Hauptsächliche Auslöser dieser Erkrankung sind Viren (zu 50 Prozent), aber auch Bakterien, Einzeller, Parasiten und Pilze kommen infrage. Diese Erreger können im Rahmen verschiedener Infektionskrankheiten in den Körper gelangen und auf diese Weise den Herzmuskel befallen. Menschen, deren Immunsystem geschwächt ist, haben ein erhöhtes Risiko für eine Myokarditis, denn bei ihnen können sich Infektionen leicht im Körper ausbreiten und auf das Herz übergreifen. Die Immunschwäche kann z. B. Folge einer AIDSErkrankung sein, oder durch die Einnahme von Medikamenten zurückzuführen sein, die das Immunsystem dämpfen. Solche Medikamente werden z. B. nach einer Organtransplantation angewandt, damit der Körper das fremde Organ nicht abstößt. Eine Myokarditis kann auch nichtinfektiöse Gründe haben. So kann eine Herzmuskelentzündung beispielsweise im Rahmen von Systemerkrankungen vorkommen (z.B. Bindegewebe- und Blutgefäßerkrankungen oder rheumatische Krankheiten) oder nach einer Strahlentherapie. Schließlich ist es auch möglich, dass eine Myokarditis ohne erkennbare Ursache eintritt. Top Beschwerden Eine leichte und vorübergehende Myokarditis kann Eine leichte Myokarditis vollkommen unbemerkt bleiben, weil die Symptome unklar wird oft nicht bemerkt. und nur gering ausgeprägt sind. Beschwerden wie Müdigkeit und Leistungsminderung lassen zunächst nicht unbedingt an eine Herzmuskelentzündung denken. Je nach Schweregrad können dann aber schwerwiegendere Symptome auftreten. Dazu gehören: Zeichen der Herzschwäche und Herzrhythmusstörungen treten häufig auf. Schwäche, Abgeschlagenheit, Leistungsknick Fieber, Gelenkschmerzen Schmerzen im Brustkorb Herzrhythmusstörungen niedriger Blutdruck Atemnot Wasseransammlung (Ödeme) in der Lunge und/oder im Gewebe Schmerzen im Brustkorb deuten auf eine Mitbeteiligung des Herzbeutels (Perikard) hin (vgl. Perikarderkrankungen). Die Ödeme und die Atemnot sind Zeichen einer Herzschwäche. Top Diagnostik Für die Diagnose einer Myokarditis am wichtigsten sind die Erfragung der Krankengeschichte. Bei der Anamnese sollte gefragt werden nach: Die Anamnese und körperliche Untersuchung sind wegweisend. vorausgegangenen Infekten, z. B. Magen-DarmInfektionen, Grippe, Hepatitis, Röteln etc. Systemkrankheiten, wie Bindegewebe- und Blutgefäßerkrankungen oder eine rheumatische Erkrankung Art und Dauer der Beschwerden Zeigt der Untersuchungsbefund Wasseransammlung in der Lunge und/oder im Gewebe bei Herzschwäche und Herzrhythmusstörungen, so deutet das ebenfalls auf eine Myokarditis hin. Erhöhte Entzündungszeichen Bei der Blutuntersuchung fällt auf, dass die Werte der Entzündungsmarker z.B. die Blutkörperchensenkungsgeschwindigkeit oder die Zahl der weißen Blutkörperchen erhöht sind. Das ist ein deutlichen Zeichen dafür, dass im Körper eine Entzündungsreaktion stattfindet. Allerdings ist das eine allgemeine Aussage, die nicht spezifisch für eine Myokarditis ist. Laborwerte weisen auf auslösende Erkrankungen hin. EKG und Echokardiographie sind unbedingt notwendig. Gewebeproben sind selten notwendig. Marker sind Laborwerte, die auf einen bestimmten Krankheitszustand hinweisen. Bei Myokarditis können Marker, die auf eine Schädigung des Herzmuskelgewebes hinweisen, in erhöhter Konzentration nachweisbar sein. Gelegentlich gelingt es, Infektionserreger direkt im Blut nachzuweisen oder die Reaktion des Immunsystems auf eine im Körper ablaufende Entzündung zu erkennen. Das Immunsystem versucht, durch die Produktion bestimmter Eiweiße, der Antikörper, die Infektionen abzuwehren. Die erhöhte Produktion von Antikörpern kann nachgewiesen werden. Auch spezifische Blutbefunde, die auf das Vorliegen einer Systemerkrankung hinweisen, können erhoben werden. Dazu gehört z.B. der Nachweis des so genannten Rheumafaktors bei rheumatischen Krankheiten oder das Vorliegen so genannter Autoantikörper bei Blutgefäßerkrankungen. Eine wichtige Stellung bei der Diagnose einer Herzmuskelentzündung nimmt das EKG ein. Hier lassen sich z.B. ein sehr schneller oder ein sehr langsamer Herzschlag (Bradykardie oder Tachykardie) erkennen, außerdem andere Herzrhythmusstörungen oder so genannte Extraschläge. Mit Hilfe einer Ultraschalluntersuchung des Herzens (Echokardiographie) lassen sich bei einigen Betroffenen eine Vergrößerung des Herzens und/oder Bewegungsstörungen des Herzmuskels darstellen. Sehr oft ist der Ultraschallbefund jedoch trotz bestehender Myokarditis normal. Auf einer Röntgenaufnahme des Brustkorbs kann man in einigen Fällen eine Verbreiterung des Herzens sowie eine Wasseransammlung in der Lunge erkennen, aber auch hier kann der Befund trotz bestehender Herzmuskelentzündung normal sein. In seltenen Fällen (z.B. schwerer Verlauf ohne Hinweise auf eine andere verursachende Herzerkrankung) ist es zur Diagnosesicherung notwendig, eine kleiner Gewebeprobe aus dem Herzmuskel zu untersuchen (Myokardbiopsie). Um diese Gewebeprobe zu gewinnen, wird über eine große Vene (z.B. in der Leistenbeuge) ein Katheter über das Venensystem bis in das Herz vorgeschoben. Dort wird mit Hilfe einer kleinen Zange eine geringe Menge Gewebe entnommen. Diese Untersuchung wird unter anderem als Routineverfahren bei Patienten nach Herztransplantation durchgeführt und ist sehr sicher. In der Regel ist eine örtliche Betäubung an der Eintrittsstelle des Katheters ausreichend. Top Therapie Akute Fälle sind lebensbedrohend. Strikte Bettruhe und körperliche Schonung sind Grundlage der Therapie. Medikamente unterstützen den Heilungsprozess. Systemerkrankungen müssen behandelt werden. In der Regel heilt eine Myokarditis folgenlos aus. Eine akute und schwer verlaufende Myokarditis ist ein lebensbedrohender Notfall. Der Betroffene muss im Krankenhaus evt. sogar auf der Intensivstation behandelt werden. Sehr wichtig ist die körperliche Schonung, die über Wochen und sogar Monate notwendig sein kann. Anfangs muss der Betroffene strenge Bettruhe einhalten, um das erkrankte Herz zu schonen. Während der Bettruhe ist die Gabe gerinnungshemmender Medikamente (meisten in Form täglicher Spritzen unter die Haut) notwendig, um der Entstehung von Blutgerinnseln in den Beinvenen vorzubeugen. Nach Abklingen der akuten Beschwerden empfiehlt sich zunächst weiterhin körperliche Schonung. Später erfolgt ein stufenweiser Leistungsaufbau, damit sich das Herz langsam wieder an normale Belastungen gewöhnen kann. Leidet der Betroffene an den Symptomen einer Herzschwäche und Herzrhythmusstörungen werden diese Symptome meistens medikamentös behandelt. Eine ausführliche Darstellung der Behandlung finden Sie in den Kapiteln "Herzschwäche" und "Herzrhythmusstörungen". Besteht eine Systemerkrankung, muss diese ebenfalls behandelt werden, z.B. bei Blutgefäßerkrankungen mit der Gabe von Medikamenten , welche die Aktivität des Immunsystems dämpfen. Solche Medikamente sind aber in der akuten Frühphase einer viralen Myokarditis nicht sinnvoll, weil sie keinen positiven Effekt auf die Pumpfunktion des Herzens und auf die Sterblichkeit haben. Diese Ergebnisse brachte eine 1995 im New England Journal of Medicine veröffentlichte Studie zu Myokarditistherapie (MTT: Myocarditis Treatment Trial). In der Regel heilt eine Myokarditis folgenlos aus, vor allem wenn sie durch eine Virusinfektion bedingt war. In seltenen Fällen kann ein akutes Herzversagen auftreten (z.B. als Folge schwerer Herzrhythmusstörungen) oder es kann eine Herzschwäche zurückbleiben. In sehr schweren (seltenen!) Fällen kann es notwendig werden, das Herz durch eine künstliche Pumpe zu unterstützen oder sogar eine Herztransplantation vorzunehmen. Top Zur Übersicht Herzmuskelerkrankungen - Kardiomyopathien Perikarderkrankungen Als Herzbeutel hat das Perikard nicht nur die Aufgabe, das Herz "warm einzupacken". Seine Funktionen sind vielfältig und komplex. Deshalb können auch Erkrankungen des Perikard weit reichende Folgen haben und sogar zu einer akuten Herzschwäche führen. In den letzten Jahren haben die Perikarderkrankungen kontinuierlich zugenommen. Grund sind zum einen die verbesserte Diagnostik, zum anderen aber auch der Anstieg der koronaren Herzkrankheit und der Herzchirurgie als potentielle Auslöser. Aufbau und Funktion des Perikards Der Herzbeutel besteht aus zwei Schichten, die durch einen feinen Spalt voneinander getrennt sind. Ursachen für Perikarderkrankungen Obwohl nicht immer ein Grund gefunden werden kann, werden die meisten Fälle durch eine andere Grunderkrankung hervorgerufen. Perikarderguss Anhand der Anatomie werden hier die klassischen Symptome einer Flüssigkeitsansammlung im Herzbeutel dargestellt. Akute Perikarditis Es wird zwischen einer fibrinösen, trockenen und eine exsudativen, feuchten Form der Entzündung unterschieden. Bücherliste Kardiologie Bücherliste Herzerkrankungen Beschwerden bei Perikarditis Fieber, ein allgemeines Krankheitsgefühl und Schmerzen hinter dem Brustbein sind typisch. Diagnostik bei Perikarditis EKG und Echokardiogramm zeigen typische Veränderungen. Therapie bei VirusPerikarditis Viren sind die häufigsten Auslöser für eine Perikarditis. Therapie bei idiopathischer Perikarditis Bei der idiopathischen Perikarditis kann ein direkter Auslöser für die Herzbeutelentzündung nicht gefunden werden. Therapie bei eitriger Perikarditis Diese sehr schwere Form der Erkrankung endet bei bis zu 20 Prozent der Betroffenen tödlich. Therapie bei tuberkulöser Perikarditis Bei dieser häufig chronisch Verlaufenden Form kommt es zu schweren Ergüssen. Perikarditistherapie nach Herzinfarkt Bis zu 20 Prozent der Betroffenen entwickeln nach einem Herzinfarkt eine Perikarditis. Chronische Perikarditis Bei der chronischen Perikarditis kommt es häufig zu Vernarbungen des Perikards und zu Verwachsungen mit dem Brustfell. Konstriktive Perikarditis und Panzerherz Durch Verdickung und Verkalkung des Herzbeutels können sich die Herzkammern nicht mehr ausreichend mit Blut füllen. Perikardtamponade Der Erguss im Herzbeutel nimmt bei einer Tamponade lebensbedrohliche Formen an. Es muss sofort eingegriffen werden. Perikardzysten Diese angeborene Anomalie verursacht häufig keine Beschwerden und werden oft zufällig entdeckt. Akute Perikarditis Vielfältige Ursachen können zu einer Perikarditis führen. Eine Perikarditis ist eine Entzündung des Herzbeutels. In den meisten Fällen ist dafür eine Infektion mit Viren verantwortlich. Eine bakterielle Infektion ist seltener. Die akute Perikarditis tritt auch häufig als Folge einer Grunderkrankung auf. Eine Zusammenfassung möglicher Ursachen finden Sie hier. Ursachen für Perikarderkrankungen Perikarderkrankungen haben in den letzten Jahren an Bedeutung zugenommen. Auch ihre Zahl ist gestiegen. Das liegt daran, dann die Auslöser, die zu einer Perikarderkrankung führen können, zugenommen haben. Zum einen entdeckt man heute durch eine verbesserte Diagnostik wie Magnetresonanztomografie, Computertomographie, Es werden viel mehr Echokardiographie u.ä. sehr viel Perikarderkrankungen häufiger eine Erkrankung des Perikards, die früher unentdeckt entdeckt. geblieben wäre. Zum anderen nehmen Herz-Kreislauf- Erkrankungen . Herzinfarkte können eine Perikarderkrankung nach sich ziehen. Bei Verletzungen im Brustkorbbereich kann das Perikard betroffen sein. Häufig kommt es auch bei herzchirurgischen Operationen zu einer Verletzung des Perikards. Obwohl nicht immer der direkte Auslöser für eine Perikarderkrankung gefunden werden kann (idiopatisch ohne erkennbare Ursache ), kann man insgesamt davon ausgehen, dass viele Perikarderkrankungen die Folge einer anderen Grunderkrankung ist. Zusammenfassend kommen folgende Ursachen für eine Perikarderkrankung in Frage: Häufig ist eine andere Erkrankung der Auslöser. Perikarditis/Perikarderguss idiopatisch infektiös Viren Bakterien Pilze bei parasitären Erkrankungen bei Lues (Syphilis) bei Kollagenerkrankungen rheumatisches Fieber (Streptokokkenrheumatismus, seltene entzündlich rheumatische Systemerkrankung oft als Folge einer Infektion, häufig bei Kindern und Jugendlichen und älteren Menschen) Lupus erythematodes chronische Polyarthritis Spondylitis ankylosans Sklerodermie Dermatomyositis (sog. Lila-Krankheit, Hauterkrankung) Panarteriitis nodosa (entzündliche Erkrankung der kleinen und großen Arterien) bei Autoimmunprozessen Postkardiotomiesyndrom (nach herzchirurgischen Eingriffen auftretende Spätkomplikation) Postinfarktsyndrom (Morbus Dressler) (seltene, etwa 10 Tage bis mehrere Wochen nach einem Herzinfarkt auftretende Erkrankung) bei Stoffwechselerkrankungen Niereninsuffizienz (Urämie/Harnvergiftung) Hypothyreose / Myxödem (Hautinfiltrationen bei Hypothyreose) Morbus Addison Hypercholesterinämie diabetische Ketoazidose bei Erkrankungen benachbarter Organe Myokardinfakt Myokarditis Aortendissektion Typ A (Erkrankung der Aorta: Riss in der inneren Schicht der Aorta und Eindringen des Bluts in die tieferen Wandschichten) Lungenerkrankungen Erkrankungen des Ösophagus bei Neoplasien (Neubildung von Gewebe) primär sekundär metastatisch bei Traumen nach Herzoperationen Thoraxverletzungen Bestrahlung Perikardtamponade konstriktive Perikarditis kongenitale Anomalien / Perikardzysten Bei einer Entzündung kommt es immer zu typischen "Entzündungszeichen" wie verstärkte Durchblutung der entzündeten Gewebe, vermehrter Freisetzung von Flüssigkeit in das umgebende Gewebe und ein Übertritt von Entzündungszellen aus dem Blut in das entzündete Gewebe. Diese Reaktion ist eine normale Abwehrreaktion des Körpers. Eine ausführliche Beschreibung der Vorgänge bei einer Entzündung finden Sie hier. Man unterscheidet eine fibrinöse und eine exsudative Form der Dabei können sich zwei unterschiedliche Formen der akuten Entzündung. Perikarditis entwickeln: Der Erguss ist je nach Auslöser unterschiedlich gefärbt. die trockene oder fibrinöse Form und die feuchte oder exsudative Form. Bei der trockenen Form kommt es bei der Entzündungsreaktion vermehrt zur Bildung von Fibrin, das sich an den Perikardhäuten ablagert. Bei der feuchten Form bildet sich ein Erguss, der sich in dem schmalen Spalt des Herzbeutels ansammelt. Je nach Auslöser der Infektion, ist dieser Erguss unterschiedlich gefärbt und kann auch Blutbeimengungen enthalten. Blutbeimengungen (hämorrhagischer Erguss) kommen z. B. bei Tumoren und bei Tuberkulose vor, eitrige Ergüsse sind typisch für bakterielle Infektionen z. B. mit Streptokokken. In den meisten Fällen heilt eine akute Perikarditis ohne Folgeerscheinungen ab. Top