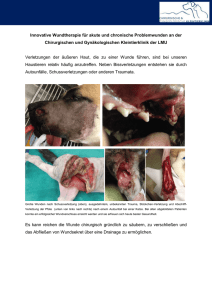
Schlecht heilende Wunden
Werbung

Schlecht heilende Wunden (Sendung im MDR am 27. Mai 2010) Ein kleiner Schnitt mit dem Küchenmesser, eine Verletzung beim Rasieren, ein abgeschürftes Knie nach dem Sturz mit dem Fahrrad – eine Wunde hat man sich schnell zugezogen. In der Regel repariert der Körper solche Defekte schnell und effizient. Mitunter kommt es aber auch zu Komplikationen. Dann ist ärztlicher Sachverstand gefragt. Der menschliche Organismus verfügt über einen ausgeklügelten Mechanismus, Wunden zu heilen. Unmittelbar nach einer Verletzung wird in einer ersten Phase zunächst die Blutung durch Gerinnung gestoppt und die Lücke im Gewebe durch Wundsekret verschlossen. Danach beseitigen weiße Blutkörperchen und Fresszellen zerstörtes Gewebe und Keime und bauen die geschädigten Ränder der Wunde ab. Ab dem dritten Tag nach der Verletzung beginnt der Körper neue Zellen, Blutgefäße und Bindegewebe aufzubauen. Danach bildet sich neue Haut. Eine Narbe entsteht, die Wunde ist vollständig verheilt. Doch manchmal versagt dieser Selbstheilungsmechanismus auch. Chronische Wunden Ist eine Verletzung nach vier Wochen trotz sachgerechter Behandlung nicht verheilt, sprechen Mediziner von einer chronischen Wunde. Vier Millionen Deutsche leiden darunter. Vor allem nach Operationen treten Wundprobleme auf, jede zweite Operationswunde heilt schlecht. Dafür können mangelnde Sorgfalt des Operateurs oder unzureichende Nachbehandlung verantwortlich sein. Die Hauptursache chronischer Wunden liegt jedoch darin, dass der Betroffene an Erkrankungen leidet, die zu einer Wundheilungsstörung führen. Dazu zählen vor allem: Durchblutungsstörungen (arterielle Verschlusskrankheit, Abflussstörungen in den Venen) Stoffwechselerkrankungen (Diabetes) bösartige Tumore Immunschwäche und Infektionskrankheiten (HIV, Hepatitis, Röteln, Tuberkulose, Syphilis) starkes Übergewicht sogenannte Neuropathien, also Beeinträchtigungen des Nervensystems. Wie gut eine Wunde heilt, hängt aber auch vom Lebensalter und Allgemeinzustand des Patienten ab. Eine unzureichende Ernährung mit einem Mangel an Eiweiß, Vitaminen und Spurenelementen kann für eine Wundheilungsstörung verantwortlich sein. Mitunter sind auch Medikamente (Kortikoide, Psychopharmaka, Krebsmedikamente) die Auslöser des Problems. Heilt eine Wunde schlecht, muss immer die zugrunde liegende Ursache oder Erkrankung ermittelt und behandelt werden! Hartnäckig: das „offene Bein“ Das Unterschenkelgeschwür, im Volksmund auch "offenes Bein" genannt, ist die häufigste und hartnäckigste Form chronischer Wunden. Ursache ist meistens eine Störung im venösen Blutzirkulationssystem. Die Beinvenen sorgen für den Rücktransport des sauerstoffarmen Blutes zum Herzen. Es muss also entgegen der Schwerkraft transportiert werden. Dabei hilft die Muskelpumpe, vor allem die der Wadenmuskulatur. Außerdem verhindern Klappen in den Venen den Rückfluss des Blutes. Bewegungsmangel, langes Stehen und Rauchen beeinträchtigen diesen Mechanismus. Oft liegt auch eine angeborene Schwäche der Venenwände vor. Es kommt zu Krampfadern, bei denen die Venenklappen nicht mehr vollständig schließen. Die Folgen sind eine schlechte Durchblutung und eine Mangelversorgung des Gewebes. Anfangs treten vor allem am Knöchel Gewebsschwellungen, Seite 1 von 8 Verhärtungen und eine bräunliche Verfärbung der Haut auf. Bei einer weiteren Verschlechterung der Nährstoffversorgung sterben Hautzellen ab und es kommt zu einem Geschwür. Es ist am Anfang noch sehr klein, kann aber schnell wachsen und sich auf den gesamten Unterschenkel ausdehnen, was zu heftigen Schmerzen führt. Infektionen verschlimmern das Problem. Von einer Selbstbehandlung mit Salben und Tinkturen raten Mediziner ab. Solche Versuche führen häufig zu Allergien, die eine wirksame Therapie zusätzlich erschweren können. Ein Arzt wird durch eine gründliche Untersuchung die Ursachen des Unterschenkelgeschwürs ermitteln. Hinter dem "offenen Bein" kann auch eine arterielle Verschlusskrankheit (Schaufensterkrankheit, Raucherbein) stecken. Und bei bis zu 15 Prozent der Erkrankungen ist Hautkrebs die eigentliche Ursache. Der Arzt wird die Wunde reinigen und versuchen, die lokale Sauerstoffversorgung zu verbessern. Bei einer Venenschwäche ist oft eine konsequente Kompressionstherapie erforderlich. Mitunter ist auch eine Operation angeraten, um Krampfadern zu beseitigen oder die Wunde durch eine Eigenhauttransplantation abzudecken. Die Behandlung ist oft langwierig. Aber bei konsequenter Therapie heilt das Unterschenkelgeschwür in 90 Prozent der Fälle aus. Die Rückfallquote ist allerdings hoch. Vorsicht Mythos! Vor allem bei älteren Menschen hält sich der alte Glaube, dass der Tod unmittelbar bevorstehe, wenn ein offenes Bein verheilt ist. Manche Betroffene vermeiden deshalb sogar den Arztbesuch. Bei dem Mythos handelt es sich aber um einen Irrglauben! Eine erfolgreiche Behandlung verbessert immer Lebensqualität und Lebenserwartung! Gefürchtet: diabetischer Fuß Das diabetische Fußsyndrom ist eine häufige Folge des Diabetes mellitus. Rund 14 Prozent aller Diabetiker sind wegen Fußproblemen in ärztlicher Behandlung. Der diabetische Fuß ist die häufigste Ursache für Amputationen. Innerhalb von vier Jahren müssen bei der Hälfte der Betroffenen der zweite Fuß oder ein Unterschenkel entfernt werden. Ursache des diabetischen Fußes ist meistens eine Neuropathie. Ein langjähriger hoher Blutzucker schädigt die Nervenenden, sie werden unempfindlich. Der Betroffene verspürt keine Schmerzen. Druckstellen und Verletzungen werden nicht oder nicht rechtzeitig wahrgenommen. Dadurch kann sich auch ein winziger Kratzer nach und nach zu einer großen Wunde entwickeln. Zusätzlich führt die Zuckerkrankheit zu Durchblutungsstörungen. Die Schädigung der Blutgefäße aber erschwert die Heilung von Wunden zusätzlich. In vielen Fällen liegt eine Kombination beider Faktoren (Neuropathie, Durchblutungsstörung) vor. Ein über Jahre schlecht eingestellter Blutzucker verändert außerdem den gesamten Stoffwechsel, Blutgerinnung und Zellreparaturmechanismen sind gestört. Die durch hohe Zucker- und Blutfettwerte verhärteten und verengten Arterien stellen ein weiteres Hindernis für die Wundheilung dar. Die Therapie gestaltet sich kompliziert und langwierig –Antibiotika und Mittel zur Verbesserung der Durchblutung. Physiotherapie sowie passende Einlagen oder orthopädische Schuhe tragen ebenfalls dazu bei, eine Amputation zu verhindern. Grundsätzlich ist eine konsequente Behandlung des Diabetes mit einer optimalen Einstellung des Blutzuckers, Gewichtsreduktion und Ernährungsumstellung die unabdingbare Voraussetzung für den Erfolg. Dadurch kann das diabetische Fußsyndrom auch ganz vermieden werden. Dazu trägt auch eine intensive Fußpflege bei. In der Fußambulanz oder der Diabetiker-Schulung lernen Patienten, die Füße täglich gründlich zu begutachten, zu pflegen und die Nägel richtig zu schneiden. Problem Druckgeschwür Das Druckgeschwür (Dekubitus), das sogenannte Wundliegen, stellt ein großes Problem in Krankenhäusern und Pflegeeinrichtungen dar. Es entsteht dann, wenn ein Patient lange ans Bett gefesselt ist, etwa nach schweren Operationen und durch Pflegebedürftigkeit im Alter. Hoher, länger anhaltender Druck des Körpergewichts auf eine bestimmte Körperregion und Reibung behindern die Sauerstoffversorgung und schädigen somit das Gewebe. Am häufigsten sind Steiß und Fersen betroffen, also Regionen, an denen die Knochen direkt unter der Haut liegen. Das Druckgeschwür kann schon nach wenigen Stunden auftreten. Dies ist auch abhängig vom Allgemeinzustand und Gewicht des Betroffenen. Etwa 14 Prozent aller Krankenhauspatienten entwickeln ein mehr oder minder schweres Druckgeschwür, bei alten Patienten beträgt der Anteil sogar 30 Prozent. Seite 2 von 8 Langwierige Therapie Die Wunde kann oberflächlich sein aber auch bis in den darunterliegenden Knochen reichen. Für den Betroffenen beginnt eine Zeit des Leidens. Er hat ständig starke Schmerzen, die sich durch Bewegung noch verschlimmern. Häufige Verbandswechsel sind eine Tortur und auch für die Pflegekräfte eine Belastung. Dies löst auch psychische Probleme und Depressionen aus. Die Therapie des Dekubitus dauert oft Monate und erfordert große Sorgfalt und Geduld. Auch nach der Abheilung besteht an der betreffenden Stelle weiterhin die Gefahr, dass der Dekubitus wieder auftritt. Vorbeugen statt kurieren Es kommt also darauf an, ein Druckgeschwür gar nicht erst entstehen zu lassen. Zu einer gezielten Vorbeugung zählen die Mobilisierung des Patienten, seine richtige Lagerung und eine Druckentlastung. Der Patient sollte regelmäßig bewegt und dadurch in eine andere Position gebracht werden. Bei akuter Gefahr darf der Patient nicht länger als zwei Stunden in einer Position liegen oder sitzen. Schon geringe Schwerpunktverlagerungen haben eine prophylaktische Wirkung. Kissen, Handtücher oder Decken dienen dabei als Unterstützung, indem sie gefaltet oder gerollt zum Beispiel unter die Schulter oder das Becken geschoben werden. Gut geschultes Pflegepersonal kennt verschiedene spezielle Lagerungstechniken (beispielsweise Mikrolagerung, V-Lagerung, Freilagerung), die je nach Fall eingesetzt werden. Mit modernen Lagerungssystemen unterstützt die Technik das Pflegepersonal. Dabei handelt es sich um spezielle Schaumstoffauflagen, Wechseldruckmatratzen oder wassergefüllte Kissen und Schläuche. Angehörige, die ein bettlägeriges Familienmitglied zu Hause versorgen, sollten sich über die zur Verfügung stehenden Hilfsmittel am besten bei professionellen Pflegekräften informieren und mit ihrer Krankenkasse über eine mögliche Kostenübernahme sprechen. Ausweg Wundbehandlungszentrum Experten beklagen die starken Qualitätsunterschiede beim Wundmanagement in Deutschland. Die Behandlung chronischer Wunden ist deshalb so kompliziert, weil mehrere Faktoren für ihre Entstehung verantwortlich sind. Neben der ursächlichen Grunderkrankung hat sich die Wunde zu einem eigenen Problem entwickelt. Hinzu kommen Entzündungen, Schmerzen und psychische Probleme. Eine Wundbehandlung kann daher nur erfolgreich sein, wenn verschiedene Spezialisten gemeinsam und fachübergreifend für den Patienten da sind. Deswegen sind in vielen Städten und Kliniken spezielle Behandlungszentren für Patienten mit schlecht heilenden Wunden entstanden. Dort arbeiten Chirurgen, Gefäßexperten, Diabetologen, Wundschwestern und Schmerztherapeuten zusammen. Ein Vorteil solcher Zentren besteht darin, dass sie die Patienten nach standardisierten Leitlinien behandeln, große Erfahrungen mit der Problematik haben und eng mit den überweisenden Hausärzten zusammenarbeiten. Erstes Ziel der Ärzte ist es immer, die genaue Ursache der Wunde zu ermitteln. Die Diagnose ist Voraussetzung für die richtige Versorgung und eine effektive Therapie, die immer individuell auf den Einzelfall abgestimmt werden muss. Grundlage ist immer auch die Behandlung der Grunderkrankung. Die Erfahrungen belegen, dass die Zusammenarbeit von Spezialisten im Wundzentrum selbst bei langwierigen und scheinbar aussichtslosen Fällen helfen und zu einer Heilung beitragen kann. Dies bedeutet für die Patienten eine höhere Lebensqualität, schnellere Schmerzfreiheit und verbesserte Mobilität. Die Diagnose ist Voraussetzung für die richtige Versorgung und eine effektive Therapie, die immer individuell auf den Einzelfall abgestimmt werden muss. Moderne Wundauflagen Für eine erfolgreiche Behandlung ist es wichtig, die jeweils passende Wundauflage zu verwenden. Die Auswahl hängt vom Ausmaß und Zustand der Wunde ab. Traditionelle Verbandsmaterialien finden Seite 3 von 8 heute kaum noch Verwendung. Die klassische Mullbinde, direkt auf die Wunde gelegt, saugt sich rasch mit Blut und Sekret voll und trocknet an. Dies lässt Keime in die Wunde gelangen; außerdem ist der Verbandswechsel sehr schmerzhaft und führt zu neuen Mikro-Verletzungen. Moderne Materialien enthalten keine Stoffe, die in die Wunde gelangen können, halten Mikroorganismen fern, verkleben nicht und sind leicht zu wechseln. Das Wichtigste ist, ein feuchtes Klima zu schaffen, da darin die Heilung am besten erfolgt. Je nach Heilungsphase und Zustand haben die Auflagen unterschiedliche Aufgaben. Sie können zum Beispiel die Selbstreinigungsmechanismen der Wunde unterstützen oder bei Infektionen Sekret und Eiter aufnehmen. Zunehmend setzen sich auch Behandlungsmaterialien durch, die heilungsfördernde Substanzen enthalten. Bisher mussten solche Wirkstoffe immer extra aufgetragen werden – zum Beispiel in Form einer Salbe. Eine Wundauflage, die von den Hohenstein-Instituten in Bönnigheim gemeinsam mit der Gesellschaft zur Förderung von Medizin-, Bio- und Umwelttechnologien e. V. in Dresden entwickelt wurde, eröffnet neue Möglichkeiten. Mithilfe der sogenannten Nanosol-Technik werden verschiedene Wirkstoffe in das textile Material eingebunden und schrittweise an die Wunde abgegeben. Wirkstoffe können je nach Bedarf Vitaminvorläufer, heilungsfördernde Enzyme oder Antibiotika sein. Die jeweiligen Substanzen werden durch die Nanosol-Technik nach und nach genau in der erforderlichen Dosierung abgegeben. Gefährliche Brandverletzungen Oberhalb einer Temperatur von 50 Grad wird die Haut geschädigt. Sonne, Hitze, Feuer, elektrischer Strom, aber auch extreme Kälte können so zu Brandverletzungen führen. Je nach Zustand und Größe des verletzten Areals werden vier Schweregrade unterschieden. Bei einer leichten Verbrennung ist die Haut lediglich gerötet. Bei einer schwereren Verbrennung bilden sich Blasen und nässende Stellen. Eine völlig verbrannte Haut ist lederartig schwarz. In diesem Fall muss der Patient sofort ins Krankenhaus. Es besteht die Gefahr eines Schocks. Verbrannte Kleidung sollte am Patienten bleiben, weil eine Entfernung zu weiteren Verletzungen führen kann. Im Krankenhaus erfolgen eine Schmerzbehandlung und die unverzügliche Flüssigkeitsversorgung. Spezialkliniken, sogenannte Zentren für Brandschwerverletzte, halten entsprechende Intensivbetten vor und verfügen über modernste Behandlungsmethoden. Spezialverfahren ermöglichen beispielsweise die Züchtung neuer Hautzellen. Die wichtigste Ersthilfe bei allen Brandverletzungen ist die unverzügliche Kühlung mit kaltem Wasser. Verbrennungen werden mit Salben behandelt, ein Verband schützt vor Infektionen. In schweren Fällen sind Operationen und Hauttransplantationen erforderlich. Da bei einer Verbrennung das Gewebe nachhaltig beeinträchtigt wird, können auch solche Verletzungen zu schweren Heilungsproblemen führen. Daher ist die Vermeidung von Brandunfällen im Alltag sehr wichtig. Im Haushalt, beim Grillen oder Heimwerken sollten die einschlägigen Sicherheitsregeln befolgt werden. Kinder sind sehr häufig betroffen – Eltern und Aufsichtspersonen müssen bei ihnen besonders aufmerksam sein! Gefürchteter Wundstarrkrampf Verletzungen können zum lebensgefährlichen Wundstarrkrampf führen. Das ist eine schwere Erkrankung des Nervensystems, die durch das Tetanus-Bakterium ausgelöst wird. Die Muskulatur erstarrt krampfartig. Der Patient kann nicht mehr sprechen, die Atmung wird gelähmt. Weltweit sterben rund 50 Prozent der Infizierten. Der Erreger findet sich praktisch überall im Boden und kann selbst durch minimale Wunden in den Körper geraten. Besondere Vorsicht ist daher bei der Gartenarbeit geboten, bei der es häufig zu kleinen Verletzungen und Kratzern kommt, die der Betroffene als harmlos einstuft. Der einzig sichere Schutz ist die vorbeugende Impfung. Sie wird für Menschen jedes Alters empfohlen. Die Grundimmunisierung findet normalerweise bei Säuglingen zusammen mit anderen Standardimpfungen statt. Danach erfolgen mehrere Auffrischungen, Erwachsene sollten sich alle zehn Jahre erneut impfen lassen. Dann ist der Impfschutz sehr zuverlässig. Für Ungeimpfte, die sich verletzen, gibt es auch eine passive Impfung mit fertigen Antikörpern. Diese Impfung kann den Ausbruch von Tetanus verhindern oder aber den Krankheitsverlauf zumindest mildern. Unser Tipp: Kleine Wunden selbst behandeln Ist eine Wunde stark verschmutzt oder lässt sich die Blutung nicht stoppen, sollte unverzüglich ein Arzt aufgesucht werden. Dies gilt auch bei Verletzungen durch Tierbisse (hohe Infektionsgefahr) und Seite 4 von 8 wenn Fieber oder Schüttelfrost auftreten. Kleine Kratzer, Schnitte oder Stiche kann man dagegen selbst behandeln. Entfernen Sie Fremdkörper vorsichtig mit einer Pinzette und reinigen Sie gegebenenfalls nur die Wundränder mit einer antiseptischen Flüssigkeit. Gehen Sie sparsam vor, denn ein übermäßiger Gebrauch von Jod oder Alkohol verzögert eher die Wundheilung. Schnellverbände, wie Pflaster oder Kompressen, sollten in jeder Hausapotheke vorhanden sein. Die Qualitätsunterschiede sind allerdings sehr groß. Billige Produkte halten schlecht oder kleben auf der Wunde fest, was eher schadet als nutzt. Überlagerte Schnellverbände sollten nicht mehr eingesetzt werden. Auch Fixierbinden sind von unterschiedlicher Qualität. Empfehlenswert sind selbsthaftende Produkte, die nicht verrutschen. Kleine, oberflächliche Schürfwunden heilen meistens ohne jegliche Abdeckung am besten. Achtung: Noch immer halten sich hartnäckige "Hausrezepte", bei denen Mehl, Öl oder Honig auf die Wunde aufgetragen werden. Mediziner raten von solchen Praktiken dringend ab! Tipps von Naturheilärztin Dr. Anke Gronmayer Mein Rat: Heilen mit Beinwellwurzel Eine der wichtigsten Substanzen zur Heilung von Wunden ist organisches Allantoin. Es löst Wundsekrete auf, verflüssigt Eiter und regt zur Gewebsneubildung (Granulation) des Wundgrundes an. Keine der einheimischen Heilpflanzen enthält soviel Allantoin wie der Beinwell (Symphytum Officinalis). Die Beinwellwurzel verfügt außerdem über Cholin, welches die Hautgefäße erweitert und damit für eine bessere Durchblutung der Wundregion sorgt. Daneben enthält die Beinwellwurzel Gerbstoffe, Flavonoide und Vitamine. Dieser Reichtum an Wirkstoffen ist für die Heilerfolge der Beinwellwurzel verantwortlich, selbst dann, wenn herkömmliche Therapien versagen, zum Beispiel bei "offenen Beinen", chronischen Eiterungen und Zellgewebsentzündungen. Zur Behandlung von schlecht heilenden Wunden kann die Beinwellwurzel verschieden zubereitet werden. Je nach Einsatzzweck sind ein warmer Breiumschlag, ein alkoholischer Auszug (Tinktur) oder ein wässriger Auszug möglich. Für einen Breiumschlag benötigt man je nach Wundgröße 2 bis 4 Esslöffel pulverisierte Beinwellwurzel aus der Apotheke (keine Selbstsammlung von Wurzeln wild wachsender Pflanzen!) und vermengt diese mit kleinen Mengen abgekochtem heißen Wasser bis ein dickflüssiger Brei entsteht. Dieser Brei wird auf dünne Mullkompressen messerrückendick aufgetragen, mit einer zweiten Mullkompresse abgedeckt und auf die Wunde so warm wie verträglich aufgelegt. Nach 2 bis 4 Stunden sollte die Wundauflage entfernt oder erneuert werden. Für einen alkoholischen Auszug werden ca. 50 g getrocknete und geschnittene Beinwellwurzel mit 250 ml 96prozentiger Alkohollösung übergossen und 3 Wochen bei Zimmertemperatur gut verschlossen aufbewahrt. Nach 3 Wochen wird abgeseiht und mit 250 ml abgekochtem ausgekühltem Wasser vermischt. Diese Tinktur ist besonders zur Behandlung eitriger Wunden und zur Erstversorgung von verschmutzten Wunden geeignet, indem eine feuchte Mullkompresse mit der Tinktur beträufelt und direkt auf die Wunde aufgebracht wird. Für einen wässrigen Auszug benötigt man 50 g Beinwellwurzel, die in 500 ml Wasser 10 Minuten gekocht werden. Danach abseihen und die so gewonnene Flüssigkeit für Umschläge und Wickel verwenden. Achtung: Die Behandlung von offenen Wunden mit Beinwellwurzel sollte nur unter ärztlicher Aufsicht erfolgen, da Beinwell giftige Substanzen enthält und diese bei innerlicher Aufnahme zu Leberschäden führen können! Außerdem: keine Anwendung in der Schwangerschaft! Richtige Wundversorgung Von Judith Kotra Stand: 02.07.2010 Sendung im BR Seite 5 von 8 "Lass Luft an die Wunde, dann heilt sie besser!" Diesen Ratschlag hat jeder schon einmal gehört. Doch er ist falsch, denn Trockenheit ist schlecht für die Heilung. Warum das so ist, und wie Sie kleine Wunden optimal reinigen und versorgen, erklärt Ihnen Gesundheit! Sommer, Sonne und leichte Bekleidung. Das Leben spielt sich vor allem im Freien ab. Unsere Haut aber, unsere wesentliche Barriere gegen Bakterien und Infektionen, ist schutzlos. Und schon passiert es: ein Sturz beim Radeln, das Messer rutscht ab beim Kochen, eine Verletzung bei der Gartenarbeit. Wie versorgt man solche Wunden richtig? Was zu tun ist, hängt zunächst von der Art der Verletzung ab: wie groß und wie tief sie ist und ob sie stark verschmutzt ist. Die oberflächlichsten Wunden sind Schürfwunden. Die Haut ist zwar abgeledert, aber sie blutet nicht so stark. Dann gibt es Platz-, Biss- oder Stichwunden sowie Riss- oder Schnittverletzungen, die bis in die Unterhaut, in das Fettgewebe oder noch tiefer reichen können. Hilfe bei Verbrennungen 1. Grades Brandwunden teilen Ärzte zum Beispiel in vier Schweregrade ein. Maßstab ist auch da die Tiefe und das Ausmaß der Verbrennungsfläche. Eine Verbrennung 1. Grades entspricht zum Beispiel einem Sonnenbrand. Sie heilt ohne weiteren Eingriff nach fünf bis zehn Tagen. Verbrennungen 1. Grades kann man selbst behandeln. Man kühlt sie mit viel Wasser und verbindet die Verletzung dann. Auf keinen Fall sollte man "Hausmittel" wie Mehl, Butter, Öl, Kernseife oder Desinfektionsmittel verwenden. Auch Gels, Talgpuder oder Salben sind tabu. Eine solche Behandlung ist nicht nur falsch, sondern auch schädlich. Eine Hausmittelbehandlung kann die Wundheilung behindern und ist bei keiner Art von Wunde angebracht. Erste Hilfe-Kasten immer griffbereit Zur fachgerechten Wundversorgung - ob daheim oder unterwegs - sollte stets ein Verbandskasten griffbereit sein. Im Auto ist er Pflicht. Ein Erste Hilfe-Basis-Set in Kleinformat gibt es bereits für knapp 20 Euro, und damit sind nicht nur Familien mit Kindern, sondern auch Sportler und Outdoor-Fans stets gut versorgt unterwegs. Ein Erste Hilfe-Set kann man sich auch selber zusammenstellen. In so einem Set sollte enthalten sein: Kompressen Gazeverband Binden Pflaster Feuchtpflaster Wundgel Schere Pinzette Einmalhandschuhe Erste Hilfe im Verletzungsfall Wunde Stellen sollte man nicht berühren. Verschmutzte Schürfwunden nicht sauber wischen, sondern - wenn möglich - unter fließendes, kaltes Wasser halten oder mit kaltem Wasser übergießen. Hilfreich ist eine Pinzette. Ist kein Desinfektionsmittel zur Hand, reicht ein Feuerzeug, um die Pinzette zu sterilisieren. So können kleine Steinchen oder größere Schmutzpartikel problemlos entfernt werden. Seite 6 von 8 Zitat Dr. med. Johannes Rubenbauer, Klinikum Bogenhausen: "Dass trockene Wunden besser verheilen, ist ein Aberglaube. Das Beste ist feucht, aber nicht zu nass. Zu nasse Wunden quellen auf und fördern das Infektionsrisiko." Reichlich Wundgel oder fertiges hydroaktives Verbandsmaterial hält die Wunde feucht. Denn trockene Wundauflagen verkleben leicht mit der Wunde und können beim Verbandswechsel die neu gebildete Haut wieder abreißen. Außerdem fördert ein feuchtes Wundmilieu die körpereigene Wundheilung. Ist die Wunde nicht zu groß, eignet sich auch ein Pflaster. Aber kein "normales" trockenes Pflaster, sondern ein spezielles Feuchtpflaster. Das ist zwar teurer, aber in so einem Fall besser geeignet. Was tun bei einer Schnittwunde? Messer, Scheren, Metallteile, Glas oder scharfe Papierkanten können Schnittwunden verursachen. Diese schmerzen oft nur geringfügig, bluten jedoch stark. Bei solchen Wunden sollte man zuallererst versuchen, die Blutung zu stoppen. Dafür ist ein Druckverband nötig. Notfalls helfen auch mehrere zusammengefaltete Taschentücher, die um die Schnittwunde unter Druck mit einer Mullbinde umwickelt werden. Bildunterschrift: Wenn eine Wunde nicht aufhören will zu bluten, muss der Rettungsdienst verständigt werden. Auch bei so einer Verletzung gilt: Möglichst nicht berühren, weder auswaschen noch reinigen. Auf keinen Fall "Hausmittel" wie Babyöl oder Puder, aber auch kein Desinfektionsspray oder Salben verwenden. Falls die Wunde weiter blutet, muss ein zweiter stärker angezogener Druckverband darauf. Notfalls die zuführende Ader abdrücken und den Rettungsdienst verständigen. Wann sollte man zum Arzt? Jede größere oder stark blutende Schnittwunde gehört so schnell wie möglich in ärztliche Behandlung, um zu klären, ob Nerven, Sehnen oder Blutgefäße verletzt sind. Der Arzt muss kontrollieren, ob möglicherweise Nervenausfälle vorhanden sind. Frische Wunden gelten als keimfrei und können gleich genäht, gestrippt oder geklammert werden. Unter Umständen kann der Arzt die Wunde ausschneiden, denn glatte Wundränder ermöglichen eine schnellere Heilung. Ist eine Wunde älter als sechs Stunden, sehr tief und verursacht Nervenausfälle, kann sie nicht mehr in der Nothilfe versorgt werden, sondern muss im OP unter Vollnarkose oder in örtlicher Betäubung behandelt werden. Was tun bei infizierten Wunden? Grundsätzlich werden infizierte Wunden nicht genäht, sondern ausschließlich offen behandelt. Hat sich eine bereits genähte Wunde infiziert, muss der Arzt sie wieder öffnen, damit der Eiter abfließen kann. Zitat Dr. med. Johannes Rubenbauer, Klinikum Bogenhausen: "Eine infizierte Wunde sollte täglich kontrolliert, gereinigt und frisch verbunden werden. Baden in freien Gewässern ist prinzipiell nicht anzuraten. Duschen vor dem Verbandswechsel dagegen ist positiv zu sehen". Seite 7 von 8 Als infiziert gelten stark verschmutze Wunden, Stich- oder Bisswunden sowie Verletzungen mit Holzsplittern oder Dornen. Diese Wunden gilt es, sauber zu halten. Wichtig ist vor allem: der Tetanusimpfschutz! War die letzte Impfung vor über zehn Jahren, ist eine Auffrischimpfung nötig! Seite 8 von 8