18 - Npage
Werbung

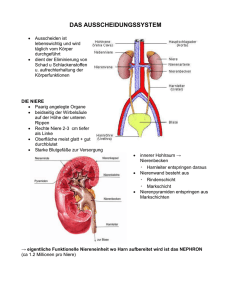
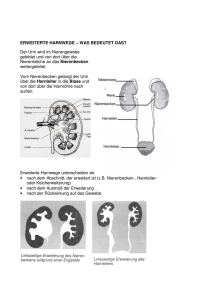
18.11.2008 RA-Weiterbildung Nephrologie Regulationsaufgaben der Nieren Ausscheidung von Stoffwechselprodukten, v. a. der harnpflichtigen Substanzen Ausscheidung von Fremdsubstanzen (Medikamente, Umweltgifte) Regulation der Elektrolytkonzentration (Natrium, Kalium, Kalzium, Phosphat) Konstanthaltung des Wasserhaushalts und des osmotischen Drucks Blutdruckregulation Konstanthaltung des pH-Werts Bildung von Renin (beeinflusst den Elektrolythaushalt und den Blutdruck) Umwandlung der Vitamin D-Vorstufe ins wirksame Vitamin D Die Niere (Ren) äußeres Aussehen sie liegen rechts und links der Wirbelsäule linke Niere auf Höhe 11. BWK / 2.LWK rechte Niere auf Höhe 12. BWK / 3.LWK 11 cm lang, 6 cm breit, 2,5 cm dick, 150 g schwer liegen gemeinsam mit den Nebennieren und den Harnleitern retroperitoneal zur Mitte hin gibt es eine nischenförmige Vertiefung, das Nierenhilum hier befindet sich das Nierenbecken, wo der aus dem Nierenparenchym kommende Urin gesammelt wird und in den Harnleiter übergeht A. und V. renalis, Nerven und Lymphgefäße treten hier in die Nieren ein bzw. aus jede Niere ist von einer bindegewebigen Nierenkapsel überzogen, drum herum Fettgewebe Durch Fett und Bindegewebe wird die Niere an der hinteren Bauchwand verankert und vor Stoßverletzungen geschützt. der innere Aufbau Unterteilung in drei Zonen: innen das Nierenbecken (Pelvis renalis) außen fein gestreiftes Nierenmark (Medulla renalis) ganz außen Nierenrinde (Cortex renalis) Ausläufer der Nierenrinde, die Nierensäulen, reichen bis zum Nierenbecken und unterteilen die Markschicht in 8 – 16 kegelförmige Markpyramiden, deren Spitzen zum Hilum zeigen, umgekehrt setzt sich das Nierenmark in den Markstrahlen in die Nierenrinde fort. die Spitzen der Markpyramiden heißen Nierenpapillen, welche mikroskopisch kleine Öffnungen besitzen und im Nierenkelch münden. Im Nierenkelch wird der fertige Urin aufgefangen und ins Nierenbecken weitergeleitet, welches den Urin sammelt. 1 18.11.2008 RA-Weiterbildung Die Blutversorgung der Nieren arterielle Nierengefäße jede Niere erhält ihr Blut über die linke bzw. rechte Nierenarterie (A. renalis), welche direkt aus der Aorta entspringt am Nierenhilum verzweigen sich die linke und rechte Nierenarterien in Segmentarterien, die in den Nierensäulen aufsteigen und sich weiterhin fächerförmig in die Bogenarterien aufzweigen; daraus entstehen wiederum kleinere Gefäße, welche zur Nierenkapsel ziehen. Aus diesen Verzweigungen entspringen mikroskopische kleine Arteriolen, welche die Nierenkörperchen (Abfilterung des Primärharns) mit Blut versorgen. Zu jedem Nierenkörperchen zieht eine Arteriole (Vas afferens), welche sich zu einem knäuelartigen Kapillarschlingengeflecht (Glomerulus) aufzweigt. Das Blut fließt somit über das Vas afferens durch das Kapillarnetz hindurch und am selben Ende des Nierenkörperchens, über das Vas efferens, wieder ab. dieses System mündet in ein zweites Kapillarnetz, bei dem die Vasa efferentia über die peritubulären Kapillaren in Nierenrinde und Markzone den Tubulusapparat umgeben venöse Nierengefäße Das venöse Blut jeder Niere fließt durch ein von der Nierenrinde zum Nierenhilus zusammenfließendes Venensystem in die Nierenvene (V. renalis), welche in der Vena cava inferior mündet. Das Nephron Die Urinbildung erfolgt im Nephron. Jedes Nephron besteht aus dem Nierenkörperchen (mit Glomerulus und einer umhüllenden Kapsel (Bowman-Kapsel (bestehend aus äußerem und innerem Kapselblatt))) und den dazugehörigen kleinsten Harnkanälchen, dem Tubulusapparat. Beide zusammen bilden im Grunde eine funktionelle Einheit. 2 18.11.2008 RA-Weiterbildung Produktion von Primärharn (150 l) im Nierenkörperchen aus dem Blut, welches durch die Glomeruli fließt, wird ein wässriges Filtrat abgepresst, als Filtermembran dienen dabei: das Kapillarendothel, die Basalmembran und das innere Blatt der Bowman-Kapsel Die Porenöffnungen von Basalmembran und Bowman-Kapsel können nur von Wasser und kleinste Plasmabestandteile überwunden werden; Blutzellen und große Plasmamoleküle (Bluteiweiße) werden in den Glomeruli zurückgehalten. das in den Kapselraum (zwischen äußerem und innerem Blatt der Bowman-Kapsel) abgepresste Filtrat ist nahezu eiweißfrei. Ionen und kleine Moleküle befinden sich dort in der gleichen Konzentration wie im Blutplasma. Reabsorptionsvorgänge des Primärharns im Tubulusapparat der Tubulusapparat beginnt mit dem proximalen Tubulus, welcher in seinem Anfangteil stark gewunden verläuft an den gewundenen Teil, welcher im Rindenbereich liegt schließt sich ein gerade verlaufender Teil an, der bis in den Nierenmarkraum hinunterzieht. Dieser Teil wird intensiv von den peritubulären Kapillaren umschlungen, wodurch ein intensiver Flüssigkeitsaustausch stattfindet im Anschluss findet sich ein sehr dünner intermediärer Tubulus, welcher einen Bogen macht (Henle-Schleife genannt) und im aufsteigenden Schenkel der distalen Tubulus wieder in zurück in die Nähe der Nierenkörperchen zieht. Am Nierenkörperchen angekommen windet er sich und berührt dabei den Gefäßpol des Nierenkörperchens. Ein kurzer Verbindungstubulus verbindet schließlich den distalen Tubulus mit dem Sammelrohr. Die Funktion des Tubulussystems das Glomerulusfiltrat wird im Tubulussystem in seiner Zusammensetzung verändert und stark konzentriert Konzentration = Rückresorption, wodurch dem Organismus viele lebenswichtige Substanzen erhalten bleiben Chlorid, Bikarbonat, Natrium, Kalzium und Kalium werde im proximalen Tubulus zu zwei Dritteln rückresorbiert, zusätzlich werden dort auch Aminosäuren und Glukose aktiv ins Blut zurück resorbiert. Wird eine bestimmte Konzentration dieser Stoffe überschritten, wird dieser „Überschuss“ mit dem Harn ausgeschieden ebenfalls wird im proximalen Tubulus passiv Wasser rückresorbiert, die endgültige Wasserrückresorption findet im distalen Tubulus und in den Sammelrohren statt. Reguliert wird dies durch ADH und Aldosteron. es werden jedoch nicht nur Stoffe rückresorbiert (ins Blut aufgenommen) sondern auch in umgekehrter Reihenfolge ins Tubulussystem abgegeben. Dadurch beschleunigt der Körper die Ausschleusung von körperfremden Substanzen (Penicilline, Arzneimittel) und körpereigenen Abbauprodukten (Harnsäure). Aber auch Kalium kann ab einer bestimmten Konzentration nicht nur aufgenommen sondern auch abgegeben werden. Aktiver Transport von Stoffen in der Henle-Schleife der aktive Transport funktioniert über das Gegenstromprinzip, dabei werden die Stoffe effektiver ausgetauscht, als wenn sie nur in einer Richtung transportiert würden im absteigenden Schenkel der Henle-Schleife hat der Har die gleiche Osmolarität wie das Plasma (Na+ 140 mmol/l, K+ 3,5 – 5,5 mmol/l) nur der absteigende Schenkel ist wasserdurchlässig, so dass hier Wasser aus dem Tubulus ins Gewebe strömt und der Harn somit zunehmend hypertoner wird im aufsteigenden Schenkel des proximalen Tubulus wird aktiv NaCl ins Gewebe gepumpt. Dieser Schenkel ist für Wasser undurchlässig, weswegen die Osmolarität im Gewebe ansteigt je mehr konzentrierter Harn nun in den aufsteigenden Schenkel des distalen Tubulus gelangt, desto mehr NaCl wird ins Gewebe gepumpt, der Vorgang wiederholt sich dadurch im Sammelrohr wird durch ADH erneut osmotisch Wasser entzogen, welches in die peritubulären Kapillaren diffundiert und mit dem Blut abtransportiert wird Die Sammelrohre 3 18.11.2008 RA-Weiterbildung nehmen den Sekundärharn (1,5 l auf 1% konzentriert) auf sind der Wirkort des Hormons ADH (Adiuretin), welches die Wasserrückresorption in den Sammelrohren und den distalen Tubuli steigert, wodurch der Harn konzentriert wird. Funktion der Niere glomerulärer Filtrationsdruck Blutdruck in den Glomerulusschlingen von 50 mmHg glomerulärer Blutdruck und glomerulärer Filtrationsdruck sind nicht identisch!!! dem glomerulären Blutdruck wirken zwei Kräfte von zentraler Bedeutung entgegen: der kolloidosmotische Druck des Blutes mit 25 mmHg der hydrostatische Druck in der Bowman-Kapsel mit 15 mmHg Um nun jedoch den glomerulären Filtrationsdruck berechnen zu können, muss man vom glomerulären Blutdruck (50 mmHg) den kolloidosmotischen Druck im Blutplasma (25 mmHg) und den hydrostatischen Druck in der Bowman-Kapsel (15 mmHg) abziehen! 50 mmHg – 25 mmHg – 15 mmHg = 10 mmHg glomeruläre Filtrationsrate Die glomeruläre Filtrationsrate (GFR) bezeichnet Nierenkörperchen beider Nieren pro Zeiteinheit erzeugen die Filtratmenge, die sämtliche bei einem jungen Erwachsenen sind dies ca. 120 ml / min, dies entspricht einer Filtrationsmenge von 180 l täglich das Blutplasmavolumen von ca. 3 l wird somit täglich ca. 60-mal in den Nieren filtriert (und zu 99% rückresorbiert!) Die Niere als endokrines Organ Die Niere hat nicht nur eine Ausscheidungsfunktion sondern sie ist auch ein endokrines Organ, indem sie die zwei „renalen Hormone“ Renin und Erythropoetin bildet. Renin Renin steigert den Blutdruck und das Blutvolumen Minderdurchblutung der Niere, Natriummangel oder Sympathikusaktivierung → vermehrte Reninausschüttung hohe Natriumkonzentrationen und Angiotensin II hemmen die Reninausschüttung Renin-Angiotensin-Aldosteron-System (RAAS) → wird durch Renin zu Angiotensinogen → wird von ACE* in Angiotensin I Angiotensin II Vasokonstriktion umgewandelt Freisetzung von Aldosteron gesteigerte Na+-Rückresorption Wiederauffüllung des Intravasalraums Rückresorption von H2O ACE = Angiotensin-Converting-Enzym 4 18.11.2008 RA-Weiterbildung Urinmenge und –bestandteile Erwachsene scheiden pro Tag (je nach Trinkmenge) ca. 1,5 l Urin aus er besteht zu 95% aus Wasser 20 – 25 g sind im Wasser gelöste Harnstoffe (Stoffwechselendprodukt des Proteinstoffwechsels), welche in der Leber gebildet werden größere Mengen schwer wasserlösliche Harnsäure und das aus dem Muskelstoffwechsel und dem Fleisch der Nahrung stammende Kreatinin (Krea) außerdem NaCl, Phosphate und Säuren wie Zitronen- oder Oxalsäure Ableitende Harnwege Die ableitenden Harnwege beginnen mit den Sammelrohren, welche sich zu den Papillengängen vereinigen und in den Nierenpapillen münden. An dieser Stelle fließt der Urin in einen der 8 – 10 Nierenkelche, die sich am Nierenhilus zum Nierenbecken vereinigen. Nierenbecken (Pelvis renalis) wird als Bindegewebssäckchen mit glatten Muskelfasern in der Wand beschrieben fördert den Abtransport des Urins in die Harnleiter Harnleiter (Ureter) Nierenbecken verengt sich zum Harnleiter beide Harnleiter sind ca. 2,5 mm dick und 30 cm lang ziehen retroperitoneal ins kleine Becken und münden in die Harnblase ein Der Urin kann durch eine Verengung an der Einmündungsstelle der Harnblase nur in eine Richtung fließen insgesamt hat der Harnleiter drei physiologische Engstellen: der Abgang aus dem Nierenbecken die Kreuzung mit A. und V. iliaca communis das letzte Stück durch die Harnblasenwand Harnblase (Vesica urinaria) ein aus glatter Muskulatur gebildetes Hohlorgan liegt vorne im kleinen Becken direkt hinter der Symphyse und den Schambeinen das Dach wird von Peritoneum bedeckt der hintere Teil grenzt … bei der Frau an Scheide und Gebärmutter beim Mann ans Rektum Harnröhre (Urethra) verbindet Harnblase mit der Außenwelt Harnröhre der Frau ist 4 cm lang, verläuft fast gerade und mündet in den Scheidenvorhof Harnröhre des Mannes ist ca. 20 cm lang und verläuft in mehreren Biegungen verläuft zunächst durch die Prostata und den Beckenboden (ca. 5 cm) der längste Abschnitt (ca. 15 cm) verläuft durch den Penisschwellkörper und mündet auf der Eichel im ersten Teil münden zudem die Samenwege in die Harnröhre, weswegen dieser Teil auch Harnsamenröhre genannt wird Vorsteherdrüse beim Mann (Prostata) sie ist etwa kastaniengroß liegt zwischen der Unterfläche der Harnblase und der Beckenbodenmuskulatur und umschließt die Harnsamenröhre besteht aus mehreren einzelnen Drüsen produziert ein dünnflüssiges, trübes Sekret, welches die Hauptmenge der Samenflüssigkeit ausmacht die Samenflüssigkeit hat als positive Eigenschaft, das sie das saure Scheidenmilieu neutralisieren kann, da ansonsten die Spermien abgetötet würden 5 18.11.2008 RA-Weiterbildung Urologische und neprologische Krankheitsbilder spezielle Krankheitsbilder beim Mann Prostatahypertrophie durch Veränderungen im Hormonhaushalt kommt es im Alter zu einer meist gutartigen Prostatahypertrophie dadurch kommt es zu einer Verengung der Harnröhre, wodurch die Harnblase nur noch schwer (tröpfchenweise), unvollständig oder sogar gar nicht mehr entleert werden kann Erster Therapieansatz: medikamentöse Therapie und Anpassung der Lebensführung Zweiter Therapieansatz: TUR-P (transurethrale Resektion der Prostata) (www.wikipedia.de) Über ein Endoskop, welches durch den Penis in Richtung Harnblase eingeführt wird, wird die Prostatainnenseite ausgeschabt. Anschließend wird ein Blasenkatheter mit einer Spülflüssigkeit angelegt, da es sich um einen relativ blutigen Eingriff handelt. Der Blasenkatheter und die Spülflüssigkeit (2 Liter-Beutel, welcher ständig gewechselt werden muss) wird so lange belassen, bis die in den Katheterbeutel ablaufende Flüssigkeit vollkommen klar ist (Dauer: 2 – 3 Tage), erst dann kann der Katheter entfernt werden. Dritter, endgültiger Therapieansatz: endoskopische Prostataentfernung Paraphimose die Vorhaut kann nicht mehr (komplett) über die Eichel gezogen werden Problematik unzureichende Hygiene unter der Vorhaut kann sich das sogenannte Smegma (Schmutz) ansammeln Symptome angeschwollener, livider Glans penis Therapie einzig wirksame Therapie ist die „Reposition“ und damit die Beschneidung Priapismus Definition und Ursachen zeitlich stark verlängerte, anhaltende, schmerzhafte Versteifung des Penis ohne sexuellen Reiz, in 2/3 der Fälle komplett ohne erkennbare Ursache Leukämie (25%) Schwellkörperinjektion Beckenvenenthrombosen Therapie einzig wirksame Therapie: kühlen 6 18.11.2008 RA-Weiterbildung Penisverletzungen Es gibt keine knöcherne Penisfraktur, da der Penis aus einem Schwellkörper und der Harnröhre besteht!!! Penisfraktur Schwellkörpereinriss bei heftigem Koitus (Umfang wird monströs – Kompartmentsyndrom) Zu beachten: Patienten ziehen erst spät den Arzt oder RD zu Rate Sorgfältige Erhebung der Anamnese (Unfallhergang) Oftmals Angabe von Harnverhalt Komplikationen hohe Blutungsneigung, dadurch auch hohe Schockgefahr Urosepsis (Infektion des Gewebes durch Urin) Erektile Dysfunktionen (langfristig) Harnröhrenverkrümmung Therapie Sicherung und engmaschige Kontrolle der Vitalfunktionen Schocktherapie (i.v.-Zugang, VEL) evtl. manuelle Kompression „Schonender Transport“ (bedeutet hier: GAS GEBEN, um Lebensqualität zu erhalten) akutes Skrotum Definition akut auftretende schmerzhafte, meist einseitige Schwellung des Hodensacks Untersuchung Auskultation ist eine Peristaltik zu hören, handelt es sich eher um eine Leistenhernie perkutane Diasfanokopie ggf. mit Pupillenleuchte durchleuchten (befindet sich Wasser im Hodensack, kann man durchsehen, ansonsten handelt es sich auch in dem Fall um eine Leistenhernie) Häufigste Ursache Hodentorsion (Torsion = Verdrehung), häufig zwischen dem 15. und 20. Lebensjahr es kommt zu einem, nicht selten im Schlaf, plötzlich eintretenden Schmerz Therapie Versuch: zurückdrehen Lagerung: Hodenbänkchen Transport in urologische Abteilung 7 18.11.2008 RA-Weiterbildung Ausgesuchte Krankheitsbilder Niereninsuffizienz Voraussetzung für eine regelrechte Nierenfunktion ist die kontinuierliche Produktion von Glomerulusfiltrat. eine kritische Reduktion kann plötzlich erfolgen = akutes Nierenversagen, akute Niereninsuffizienz die Reduktion kann sich jedoch auch allmählich entwickeln = chronische Niereninsuffizienz Um die Niereninsuffizienz beurteilen zu können, haben sich vor allem die harnpflichtigen Substanzen wie Harnstoff und Kreatinin bewährt. Sie sind bei einer Niereninsuffizienz nämlich im Blut messbar angereichert. chronische Niereninsuffizienz Ursachen angeborene oder erworbene Nierenerkrankungen chronische Glomerulonephritis diabetische Nephropathie chronische Nierenbeckenentzündung Symptome Frühzeichen Anämie mit Müdigkeit, Leistungsschwäche, Konzentrationsstörungen, hypertensive Krise, Appetitlosigkeit, Übelkeit und Erbrechen. Blässe, Spätzeichen urämischer Mundgeruch (Foetor uraenicus) schmutzig-gelbbraune Hautverfärbung Juckreiz Wassereinlagerungen mit Gewichtsanstieg und Ödemen (Hyperhydratation) sowie Lungenödem Muskelschwund, Wadenkrämpfe, Linksherzinsuffizienz, Herzrhythmusstörungen, Kopfschmerzen, Depressionen urämisches Koma mit generalisierten Krampfanfällen verminderte Urinausscheidung (Oligurie: < 500ml / Tag, Anurie: < 100ml / Tag) akutes Nierenversagen Ursachen: - prärenales Nierenversagen (Schockniere) embolischer Verschluss der A. renalis, Schock, Trauma, Verbrennung - renales Nierenversagen z.B. Nierenkörperchenentzündung, Nierenstein im Nierenbecken - postrenales Nierenversagen Harnleiterstein, Harnblasensteine die Erkrankungen oder Tumore der Prostata den Ausgang der Harnblase verschließen, NIEMALS AM SHUNTARM BLUTDRUCK MESSEN ODER ZUGANG LEGEN!!! Therapie: Schockprophylaxe Sicherung und Kontrolle der Vitalfunktionen 8 18.11.2008 RA-Weiterbildung Sauerstoffgabe venöser Zugang (bei Schock großzügige Volumentherapie) engmaschiges Monitoring Die Abgrenzung zum normalen Schock: Im „normalen“ Schock hat der Körper über einen längeren Zeitraum eine Hypoxie, dahingehend bekommt der chronischkranke Nierenpatient seine Schocksymptomatik recht früh, weswegen wir auch so früh wie möglich an eine Schocktherapie denken müssen. Nierensteinleiden (Nephrolithiasis) Pathophysiologie Jede im Urin vorkommende Substanz kann eine Steinbildung hervorrufen, vor allem bilden jedoch Kalzium, Harnsäure, Phosphat und Oxalsäure Steine, da diese Bestandteile sich nur in bestimmten Mengen im Urin halten können. Symptome wenn die Steine sich nicht bewegen, verspüren die Patienten oft keine Beschwerden wird der Stein jedoch durch die peristaltischen Wellen weitertransportiert oder bleibt stecken, dann kommt es zu … Nierenkoliken mit akuten, wellenförmigen, krampfartigen Rücken- und Flankenschmerzen (hinten oben bis in die Leistengegend) Übelkeit, Erbrechen, Unruhe evtl. Hämaturie (blutiger Urin, durch ankratzen der Harnröhrenschleimhaut) präklinische Diagnostik familiäre Vorbelastung (Verwandte mit Nierensteinen) bestimmte Ernährungsgewohnheiten (eiweißreiche Ernährung (Fisch)) Abgrenzung zu anderen möglichen Erkrankungen (Gallenkoliken, Extrauteringravidität, Aortenaneurysma) ist schwierig bis fast schon unmöglich Pankreatitis, Therapie Beruhigung des Betroffenen Lagerung nach Wunsch des Patienten oder Abdomenlage i.v.-Zugang und evtl. Vollelektrolytlösung (ACHTUNG: nur bei normaler Urinproduktion!!!) ggf. Schmerztherapie durch NA: Metamizol [Novalgin] Butylscopolamin [Buscopan] → lt. LPN ist ein Spasmolytikum unwirksam, daher besser Pethidin [Dolantin] Verletzungen der Niere direkte Gewalteinwirkung (Kompression oder Belastungsriss) Bsp.: Verkehrsunfall (beim Tod ist es möglich, dass blutiger Urin ausläuft) indirekte Gewalteinwirkung Bsp.: Frontalzusammenstoß Einteilung der Nierenverletzungen leichte Verletzungen Nierenkontusion (Nierenprellung) durch Schlag in die Nierengegend Nierengewebseinblutung schwere Verletzungen inkompletter oder kompletter Einriss der Niere, dadurch … Austritt von Blut und Urin in das umgebene Fettgewebe und den Bauchraum hierbei ist wichtig: je langsamer eine Abwehrspannung eintritt, desto harmloser ist die Verletzung Symptome und Diagnostik lokale Prellmarken, Unfallhergang 9 18.11.2008 RA-Weiterbildung blutiger Urin (schon ab minimaler Menge zu sehen) Nierenkolik ausgelöst durch Blutkoagel (Blutpfropfen), welche sich festsetzen und Schmerzen verursachen oftmals akuter Harnverhalt („sich vor Schreck in die Hose machen“) Therapie Versorgung der primären Verletzung (Schock, akutes Abdomen, Polytrauma) bei offenen Nierenverletzungen operative Rekonstruktion Blasenruptur Ursachen stumpfes Bauchtrauma oder Beckentraume (Anteil 5 %) Penetrierende Blasenverletzung durch Schuss, Stich oder Pfählung Mitverletzung der Harnröhre sehr häufig Symptome und Diagnostik Prellmarken oder Blutergüsse im Bereich des Beckens Unterbauchschmerzen blutiger Urin starker Harndrang bzw. Harnverhalt Größtes Problem für den Patienten der Urin läuft aus der Blase durch die Öffnung heraus Vor einigen Jahren noch in fast 100% der Fälle tödlich Harnröhrenverletzung Ursachen Beckenfraktur Sturz im Bereich der Dammgegend Offene Formen durch: Schuss-, Stich oder Pfählungsverletzungen Symptome und Ursachen Blutaustritt aus der Harnröhre Wasserlassen nicht oder nur mit größten Schmerzen möglich evtl. Blutergüsse in der Darmgegend ziehender Schmerz CAVE Urin außerhalb der Blase keine Katheterisierungsversuche unternehmen, um weitere Verletzungen zu vermeiden Risiko: Entzündungen können bis zur Niere aufsteigen (aszendieren) Akuter Harnverhalt Eine der häufigsten urologischen Notfallsituationen für den Rettungsdienst überhaupt Häufigste Ursache Prostatahypertrophie (dadurch Verengung oder Verschluss der Harnröhre) Symptome extremer Füllungsschmerz im Unterbauch allgemeine Unruhe, starke Schmerzen bis zur Kollapsneigung Diagnostik im Unterbauch tastbare, druckschmerzhafte, prallelastische Vorwölbung Therapie 10 18.11.2008 RA-Weiterbildung Transurethrale Katheterisierung ist das Mittel der Wahl Fazit In jedem Fall hat durch den Rettungsdienst eine symptomorientierte Erstversorgung und ggf. auch Schocktherapie stattzufinden, anschließend sollte dann eine weitere Behandlung in einer fachurolgischen Einrichtung erfolgen. EXKURS Transurethrale Blasenkatheterisierung Transurethrale Blasenkatheter werden über die Harnröhre in die Harnblase eingebracht. Man unterscheidet in Einmal- und Dauerkatheter. Dauerkatheter sind durch einen an der Spitze angebrachten Ballon selbsthaltend. Dauerkatheter besitzen zudem meistens „2-Wege“, da durch den einen der Urin abläuft und über den zweiten der Ballon mit NaCl o.ä. befüllt wird. Suprapubische Blasenkatheterisierung Der suprapubische Blasenkatheter dient in erster Linie der dauerhaften Harnableitung. Im Gegensatz zum transurethralen Blasenkatheter wird dieser nicht über eine natürliche Öffnung sondern durch die Bauchdecke invasiv oberhalb des Schambeins in die Harnblase eingebracht. Suprapubische Blasenkatheter werden entweder durch eine Naht fixiert oder ebenfalls durch einen am Ende befindlichen Ballon. (Quelle: Wikipedia) 11