Der Tumor
Werbung

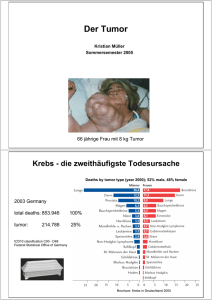
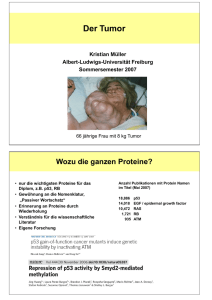
Der Tumor Kristian Müller Sommersemester 2006 66 jährige Frau mit 8 kg Tumor Krebs - die zweithäufigste Todesursache Deaths by tumor type (year 2000); 52% male, 48% female 2003 Germany total deaths: 853.946 100% tumor: 25% 214.788 ICD10 classification C00 - D48 Federal Statistical Office of Germany Brochure: Krebs in Deutschland 2005 Die Voraussetzungen für maligne Tumore Apoptose (siehe Apoptose Vorlesung, 16.5.06) Die klonale Evolution eines Tumors: Morphologie Beispiel Cervix Karzinom Gesund Verlust der Differenzierung undifferenzierte Proliferation Invasion Gewebeschnitt Pap (Papanicolaou) smear: Normal Dysplasie Karzinom Basalmembran und Extracelluläre Matrix (ECM) Die Evasion des Tumors Destruktion der Basalmembran Angiogenese Einbruch in Lymphgefäße Invasion, Verlust Zell-Zell Kontakt Leukozyten (Entzündung) Einbruch in Blutgefäße Vom primären Tumor zur Metastase Matrix-Metalloproteinasen dienen dem Tumorwachstum • • • • • Abkürzung MMP sezerniert oder membranständig unreife Form mit Signal- und Propeptid binden Zink2+ die meisten MM-Proteinasen werden NICHT vom Tumor sondern den Zellen des Stroma gebildet Überexpression von Metalloproteinasen im Mammakarzinom Metalloproteinase Anteil positiver Tumoren Anteil positives Normalgewebe Lokalisation Einteilung von Tumoren in der Klinik International Classification of Diseases (ICD) Aktuelle Version ICD-10 Neoplasms (C00-D48) C00-C75 Malignant neoplasms, stated or presumed to be primary, of specified sites, except of lymphoid, haematopoietic and related tissue C00-C14 Lip, oral cavity and pharynx C15-C26 Digestive organs C30-C39 Respiratory and intrathoracic organs C40-C41 Bone and articular cartilage C43-C44 Skin C45-C49 C45 C49 Mesothelial and soft tissue C50 Breast C51-C58 Female genital organs C60-C63 Male genital organs C64-C68 Urinary tract C69-C72 Eye, brain and other parts of central nervous system C73-C75 Thyroid and other endocrine glands C76-C80 Malignant neoplasms of ill-defined, secondary and unspecified sites C81-C96 Malignant neoplasms, stated or presumed to be primary, of lymphoid, haematopoietic and related tissue C97 Malignant neoplasms of independent (primary) multiple sites D00-D09 In situ neoplasms D10-D36 Benign neoplasms D37-D48 Neoplasms of uncertain or unknown behaviour ICD Tumorklassifizierung Neoplasms (C00-D48) Malignant neoplasms (C00-C97) Malignant neoplasms of lip, oral cavity and pharynx (C00-C14) C00 M Malignant li t neoplasm l off li lip (Excludes: (E l d skin ki off lip li ( C43.0, C43 0 C44.0)) C44 0)) C00.0 External upper lip · NOS · lipstick area · vermilion border C00.1 External lower lip · NOS · lipstick area · vermilion border C00.2 External lip, unspecified Vermilion border NOS TMN Klassifikation des Krankheitsstadiums Auch "Staging" genannt Beispiel Darmkrebs T Tumor N Nodus M Metastasen Dem Buchstaben folgt eine Zahl, die das jeweilige T, N und M-Stadium wiedergibt. T1-4 und Tis (Tumor) Je höher die Zahl, desto stärker hat sich der Krebs in der Darmwand oder im umliegenden Gewebe ausgebreitet. Tis So genanntes Carcinoma in situ: Sehr frühe Form von Krebs. Krebszellen sind hier nur in den oberen Schichten der Darmschleimhaut zu finden. T1 Der Tumor beschränkt sich auf auf die Darmschleimhaut (Mukosa). T2 Zusätzlich zur Schleimhaut ist auch die Muskulatur (Muskularis) der Darmwand befallen. T3 Der Tumor ist in alle Schichten der Darmwand eingewachsen. T4 Der Tumor vom Darm sich in benachbartes Gewebe oder benachbarte Organe ausgebreitet. TMN Klassifikation des Krankheitsstadiums N0-2 (Nodus, lateinisch: Knoten) N0 N1 N2 Die benachbarten (regionären) Lymphknoten sind frei von Tumorzellen. Ein bis drei Lymphknoten in der Umgebung des Tumors sind von Krebszellen befallen. Vier oder mehr Lymphknoten der näheren Umgebung sind von Krebszellen befallen. M0-1 (Metastasen) M0 M1 Es sind keine Fernmetastasen vorhanden. Es sind Fernmetastasen in anderen Organen oder entfernten Lymphknoten vorhanden. Weitere Kürzel x c p m r Anstelle einer Zahl bedeutet das "x", dass hier die Verhältnisse noch ungeklärt sind, z.B. T2, Nx, Mx. Vor der Operation beruht die TNM-Klassifikation auf den Ergebnissen der durchgeführten Untersuchungen (engl.: clinical). Dies kann mit einem "c" verdeutlicht werden, z.B. cT2, N1, M0. Wenn das Tumorgewebe nach der Operation mikroskopisch untersucht wurde, wird dieser pathohistologische Befund mit einem "p" angegeben, z.B. pT2, pN1, pM0. Wurden mehrere, von einander unabhängige Tumoren (keine Metastasen) gleichzeitig gefunden, findet das mit einem "m" (multiple) Berücksichtigung, z.B. T1(m), N0, M0. Handelt es sich um ein Tumorrückfall, ein so genanntes Rezidiv, wird dies mit dem "r" ausgedrückt, z.B. rT3, N1, M0. Krankheitsstadien Stadien I bis IV nach UICC (Union Internationale Contre le Cancer UICC, Internationale Union gegen Krebs, 1997). Die gebräuchlichste und klarste Einteilung. Jedes Stadium wird mit der TNM-Klassifizierung genau beschrieben. Stadium (UICC) T N M Stadium 0 Tis N0 M0 Stadium I T1, T2 N0 M0 Stadium II T3, T4 N0 M0 Stadium III jedes T N1, N2 M0 Stadium IV jedes T jedes N M1 Gewebeeigenschaften (Grading) G1 Niedriger Malignitätsgrad: Die Tumorzellen sind gut differenziert, z.B. sie besitzen noch das Aussehen von Schleimhautdrüsenzellen, wie sie in der Darmwand vorkommen. G2 Mittlerer Malignitätsgrad: Eine Zwischenform von G1 und G3; die Krebszellen sind mäßig differenziert differenziert. G3 Hoher Malignitätsgrad: Die Krebszellen sind schlecht differenziert, z.B. ihr Aussehen unterscheidet sich stark von normalen Schleimhautdrüsenzellen. G4 Sehr hoher Malignitätsgrad: Die Krebszellen sind völlig undifferenziert und ähneln den Schleimhautdrüsenzellen überhaupt nicht. Einteilung nach Operationsergebnis R Resttumor (Residualtumor) R0 Kein Resttumor vorhanden, d.h. vollständige Entfernung im Gesunden (R0-Resektion). (R0 Resektion). R1 Resttumor vorhanden, nur unter dem Mikroskop erkennbar. R2 Resttumor vorhanden, der auch mit bloßem Auge erkennbar ist. Das Klinische Bild der Tumoren Die verschiedenen Arten von Hautkrebs •Malignes Melanom / schwarzer Hautkrebs • aggresiver Hauttumor, metastasiert relativ früh • Vorsorgeuntersuchung ist wichtig •Basaliom / Basalzelepitheliom / Basalzellkarzinom (basal cell carcinoma BCC) •in Mitteleuropa die häufigste Hautkrebsart •in den meisten Fälen (bis zu 80%) im Kopf-Halsbereich • extrem langsames Wachstum und seltene Metastasenbildung •Spinaliom / Stachelzellkrebs, ein Plattenepithelkarzinom (squamous cell carcinoma) • zweithäufigste Hautkrebsart • in der Regel auf stark sonnenexponierten Hautstellen • meist bildet sich eine Krebsvorstufe, die solare / aktinische Keratose. Sie ist örtlich begrenzt, rötlich und hat eine raue Oberfläche. Die solare Keratose ist noch kein Krebs und läßt sich sehr erfolgreich behandeln. Stadien des Basilioms Die meisten Basiliome sind gutartig "DARF-nicht" der Haut Druchmesser Asymmetrie Rand Farbe Beste Prävention: keine übermäßige UV Strahlungsexposition (Sonnenschutz, Sonnenchreme) Brustkrebs Sheryl Crow, Sängerin, Brustkrebs 2006 Kylie Minogue, Sängerin und Schauspielerin, Brustkrebs, 2005 A Anastacia, t i Sä Sängerin, i B Brustkrebs, tk b 2003 ca. 90% aller Brustkrebsfälle werden von den Frauen selbst festgestellt Brustkrebs Selbstvorsorge Anleitung: So untersuchen Sie Ihre Brust richtig Jede Frau ab spätestens 30 sollte jeden Monat einmal die Brust abtasten, am besten innerhalb etwa einer Woche nach der Regelblutung, denn dann ist das Drüsengewebe besonders weich. Betrachten Sie Ihre Brust vor dem Spiegel, indem Sie die Hände auf die Hüften legen. Hat sich die Größe oder die Lage verändert? Neben den Brustdrüsenkonturen, sind Veränderungen der Brustwarzen und des Warzenhofes von besonderer Bedeutung. Achten Sie besonders auf eingezogene oder entzündete Warzen. Verschränken Sie die Arme hinter dem Kopf und betrachten Sie vor dem Spiegel die Brust. Achten Sie besonders auf Hauteinziehungen und Konturveränderungen im ganzen Bereich der Brustdrüse. Wenn Sie die Arme bewegen, schauen Sie, ob die Brüste der Bewegung folgen. Jetzt tasten Sie die Brust ab, indem Sie die eine Hand unter die Brust legen und sie leicht anheben. Mit der anderen Hand, Hand die flach und geschlossenen ist, ist streichen Sie sanft die Brust aus und tasten Sie sie Stück für Stück ab. Fühlen Sie derbe Stellen oder Knoten? Achten Sie auch darauf, ob sich aus den Brustwarzen eine Flüssigkeit herausdrücken lässt. Wiederholen Sie dieses Ausstreichen und Abtasten während Sie auf dem Rücken liegen. Strecken Sie dabei den Arm auf der Seite nach oben, die untersucht werden soll. Prüfen Sie auch die Achselhöhle. Hinweis : In 80 Prozent der Fälle sind bei jungen Frauen entdeckte Knoten gutartig. Trotzdem: Jeder Knoten muss unbedingt vom Frauenarzt abgeklärt werden. Brustkrebs Therapie Brustkrebs ist die häufigste Krebsart bei Frauen. In den meisten Fällen ist der Tumor Östrogenabhängig. Östrogen Antagonisten (z.B. Tamoxifen) zeigen sehr gute Therapieerfolge. Pituitary: Hypophyse Adrenal: Nebenniere LHRH: luteinizing hormone (LH)-releasing hormone CREB: cAMP-response-element-binding protein PGE2: prostaglandin E2 COX-2: Cyclooxygenase-2 Ovarien Brustkrebszelle Fettgewebe Östrogen Rezeptor The oestrogen receptor (ER) has three domains: AF1, regulated by phosphorylation; AF2, regulated by oestogen binding; DBD a DNA-binding domain. Inactivated state: ER is bound to corepressor (CoR) complexes, which recruit histone deacetylases (HDACs, maintain histones in a deacetylated state, which favours chromatin condensation). Activated state: Oestrogen binding results in a conformational change in AF2 that facilitates interaction with co-activators (CoA), which bind histone acetyltransferases (HATs, acetylation of histones leads to chromatin decondensation, facilitating transcriptional activation). ER activity can be modulated by selective ER modulators (SERMs) is achieved by a balance between co-activator and corepressor complex recruitment to AF2. Cyclin D1 and growth-factor-induced phosphorylation of AF1, might facilitate ligandindependent recruitment of co-activators. ERE, oestrogen response element; H12, helix 12. Lungenkrebs Incidence of Lung Carcinoma Subtypes Adenocarcinoma Epidermoid Oat cell carcinoma Large cell carcinoma 49% 31% 15% 5% Epidermoid and adenocarcinoma have about the same 5year survival probability. Large cell carcinoma, and oat cell carcinoma have almost no 5-year survival probability with a mean lifespan on the order of months from the time of diagnosis. Overall 8% of lung cancer cases live past 5 years. >85% der Lungenkrebstoten sind Raucher <30% der Referenzpopulation sind Raucher Adenokarzinom der Lunge In Deutschland sterben jährlich ca. 28 000 Männer und 10 000 Frauen an Lungenkrebs. Rauchen fördert zudem weitere Krebsarten und Herz-Kreislauf Erkrankungen. Angiogenese Angiogenese Tumour cells form cuffs around functional microvessels in a Dunning rat prostate carcinoma xenograft. Tumour cells within 110 μm of a microvessel are viable (dashed line). Outside of this radius, tumour cells are dead (blue stain). Start der Angiogenese (Angiogenic Switch) Nat Rev Cancer 2003 3 401 Entwicklung der Angiogenese Die Bildung von Blutgefäßen im Detail a Blood vessels arise from pre-existing capillaries or postcapillary venules in tumours. b Pericytes (green) detach and blood vessels dilate before the basement membrane and extracellular matrix is degraded. c Endothelial cells (red) migrate into the perivascular space towards angiogenic stimuli produced by the tumour cells or host cells. d Endothelial cells proliferate, loosely following each other, and are presumably guided by pericytes. e Behind the migration columns, endothelial cells adhere to each other and create a lumen, which is accompanied by basement-membrane formation and pericyte attachment. Finally, blood-vessel sprouts will fuse with other sprouts to build new circulatory systems. Little is known about this fusion mechanism. p53 spielt auch eine Rolle bei der Angiogenese VEGF (vascular endothelial growth factor): wichtiger Botenstoff für das Tumorwachstum Integrine, Angiogenese und Tumortherapie Hypoxische Tumore bilden Faktoren (e.g. FGF, VEGF) zur Blutversorgung αvβ3 and αvβ5 Expression Gefäßzellen empfangen Signale des Tumors Gefäßwachstum Tumor Angiogenese F kt Faktoren Tumorwachstum Bewegung einer Zelle in der ECM – Integrine für die Zellmotilität Schematischer Aufbau der Integrine Expression von Integrinen beim Melanom αvβ3 und αvβ5 – Inhibition durch RGD-Pepidanalogon • Cytokines secreted by tumors ‘activate’ normal quiescent vascular endothelial cells inducing expression of the integrins αvβ3 and αvβ5 • αvβ3 and αvβ5 integrins promote endothelial cell – adhesion with components of ECM – motility – survival • Such integrin-mediated activities are critical for angiogenesis • Cilengitide contains the tripeptide in ECM molecules (RGD) that binds to αvβ3 and αvβ5 • Cilengitide is a potent inhibitor of the activities mediated by αvβ3 and αvβ5 RGD-Motiv: Arginin-Glycin-Aspartat HN NH2 NH O OH HN O N H O N H N O H O N Cilengitide O RGD-Peptidanalogon zur Therapie: Cornea des Kaninchenauges als Modell A B Control peptide Cilengitide FGF • Model: rabbit cornea • Implant: growth factor • Therapy: 250μg i.v. daily • Photo: day 9 VEGF Friedlander et al., 1998 RGD-Peptidanalogon zur Therapie: Chorioallantoismembran des Hühnerembryos als Modell A • Model: chick CAM, tumorinduced angiogenesis • Induction: 50mg M21-L tumor at day 10 • Therapy: 300μg i.v., day 11 • Photo: day 13 Tumor + control peptide B C Tumor + cilengitide analogue Tumor-adjacent CAM + cilengitide analogue Brooks et al. Cell 1994;79:1 RGD-Peptidanalogon zur Therapie: Nacktmaus als Modell z Model: nude mice, 4 weeks subcutaneous tumor growth z Tumor: M21-L melanoma z Therapy: 250μg i.p., 3x/week, start day 6 A Control peptide αvβ3/β5 inactive B Cilengitide αvβ3/β5 blocker Möhler et al., 1998 RGD-Peptidanalogon in der Therapie We report a heavily pretreated patient with a tumour 15 cm in diameter representing fourth relapse of squamous cell carcinoma (SSC), which had its origin in the upper left jaw. The patient was treated with the antiangiogenetic, cyclic peptide, EMD 121974 [cilengitide] (600 mg/m2 over 60 minutes iv) on day 1 and 4 in combination with gemcitabine (1000 mg/m2 over 30 minutes) administered days 1 and 8 every 3 weeks for five months, and a partial remission was achieved. This resulted in a clinical improvement in the ability of the patient to eat and smell (Oral Oncol. 2004 40 228). Antikörper für die Tumortherapie werden "humanisiert" Nature Review Cancer 2001 1 118 Ak zur Therapie Liste 2001 Zielgerichtete Therapie mit Antikörper(fragmenten) Therapieziel ErbB-Familie Nature Reviews Cancer 2005 5 341 EGF-R Struktur and Aktivierung 1 EGF-R Structure: I I (L1) 165 EGF II II (CR1) 310 Extracellular III III (L2) 480 IV (CR2) Membrane Intracellular 620 643 685 IV pdb-code: 1IVO Model of EGF-R activation: tyrosine kinase 953 regulatory -Y -Y-Y region -Y-Y 1186 adapted from Burgess et al. Molecular Cell 2003 EGF-R und Antikörpertherapie (Film) EGF gebunden an EGF-R EGF Hemmung des EGF-R durch Antikörper C225 (Erbitux) Cancer Cell 2005 7 301 Bindungsstellen therapeutischer Antikörper cetuximab:EGF-R (Erbitux) trastuzumab:ErbB2 (Herceptin) pertuzumab:ErbB2 (Omnitarg) Cancer Cell 2005 7 287 EGF-R Tyrosinkinase Domäne mit Inhibitor Erlotinib (Tarceva) J Biol Chem 2002 277 46265 Chirurgische Entfernung eines Tumors Liposarkom Abgegrenzte Tumore können gut entfernt werden. Infiltratives Wachstum und Metastasen bereiten jedoch Probleme. Strahlentherapie • Externe Bestrahlung: Bestrahlung von außen • Brachytherapie: Plazierung der Strahlenquellen im Tumor Strahlenschaden Cancer Nat Rev Cancer 2003 3 117 Strahlenwirkung hängt vom Zelltyp ab Strahlenschaden hängt vom Organ und Alter ab gering Zytostatika Angriffspunkte im Zellzyklus hoch Beeinflußbarkeit von Tumoren durch Chemotherapie Tumor Komplette Remission % Überleben nach ≥ 5 Jahren in % Potentiell heilbare Tumoren (10(10-12% aller Neoplasien) Chorionkarzinom (Frau) 80-90 80-90 Hodentumoren 90 75-90 Akute lymph. Leukämie ä ((<20 Jahre)) 90 50-90 M. Hodgkin III-IV 80-90 50-80 Burkitt-Lymphom III-IV 80-90 50-70 Non-Hodgkin-Lymphome II-IV 70-90 30-40 Akute myel. Leukämie 70-90 10-20 Kleinzelliges Bronchialkarzinom 60-90 10 Quelle: Vorlesung Leipzig Platinverbindungen Cisplatin, cis-diamminedichloroplatinum(II) Bei bestimmten Tumoren hohe Heilungsraten (z.B: Hodentumor Frühstadium >90%) Aufnahme in die Zelle durch Diffusion und aktiven Transport (Kupfertransporter CTR1). Cisplatin wandelt sich in der Zelle in Aquakomplex um [Pt(NH3)2Cl(OH2)]+ and [Pt(NH3)2(OH2)2]2+. Resistenzbildung durch Aktivierung des Multidrug Resistance Protein (MRP2) oder eines Kupfertransporters (ATP7B) sind möglich. Nature Reviews Drug Dicovery 2005 4 307 Platinverbindungen - DNA Bindung Cisplatin bindet kovalent an die N7 Position der Purine (Guanin, Adenin) und bildet 1,2 oder 1,3 Intrastrangverknüpfungen. Platinverbindungen - Erkennung des DNA Schaden Die verzerrte DNA Struktur wird von zahlreichen Proteinen erkannt, insbesondere von High-Mobility Group (HMG) Box Proteinen. Die Reperatur erolgt überwiegend duch nucleotide excision repair (NER). (MMR: mismatch repair; ACF: ATP-utilizing chromatin assembly) Vom DNA Schaden zum Zelltod Literatur / Web-Verweise http://www.molbiotech.uni-freiburg.de/km/lehre http://www.rki.de (Broschüre "Krebs in Deutschland") http://www.gbe-bund.de (unübersichtliche Datensammlung) http://www.krebshilfe.de http://www.krebs-kompass.de http://www.who.int/cancer/en/ ; http://www.iarc.fr/ http://www.nci.nih.gov/ http://www.cancerindex.org/