Tropenmedizin Update 2015/2016
Werbung

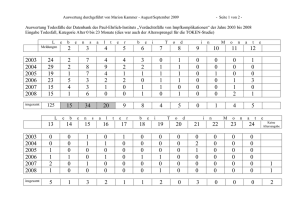
Tropenmedizin update Prof. Dr. Uwe Groß Göttingen International Health Network Universitätsmedizin Göttingen Institut für Medizinische Mikrobiologie [email protected] Source: bbc.com ÄKN, Gesprächsrunde Humanitäre Hilfe, 20.4.2016 Tropenmedizin Update 2015/2016 Masern West-Nil-Fieber Polio Mumps Diphtherie Meningitis Polio Tollwut Ebola Polio Cholera Dengue Masern Pest Chikungunya Zika Ebola-Epidemie noch nicht vorbei……. Liberia Ebola hämorrhagisches Fieber: Am 30. März ist erneut eine 30-jährige Frau aus Monrovia verstorben. Sie war zuvor mit ihren 3 Kindern nach Guinea gereist. Zwei der Kinder sind ebenfalls erkrankt. Es ist bereits das dritte Mal, dass die Epidemie wieder aufflammt, nachdem das Land bereits für ebolafrei erklärt worden war. Zuletzt hatte die WHO Mitte Januar den Ausbruch für beendet erklärt. Im März 2014 wurden die ersten Infektionen aus dem Nachbarland Guinea importiert, danach hat sich die Erkrankung landesweit ausgebreitet. Insgesamt sind in Liberia während des Ausbruchs 10.675 Menschen erkrankt und 4.809 von ihnen verstorben. Eine Infektion erfolgt entweder über Fledermäuse (z.B. Besuch von Höhlen), Kontakt mit infizierten und erkrankten Wildtieren (Affen und Antilopen, typischerweise beim Jagen oder Verzehren von ungenügend durchgebratenem Fleisch) oder über Körperflüssigkeiten von Patienten (Blut, Urin, Stuhl). Da weitere Erkrankungen nicht ausgeschlossen werden können, rät das Auswärtige Amt dringend die Nachrichtenlage aufmerksam zu verfolgen, sich von sichtbar Kranken fernzuhalten und bei Reisen ins Landesinnere besondere Vorsicht walten zu lassen. CRM 08.04.2016 Guinea Ebola hämorrhagisches Fieber: Am 29. Dezember 2015 hat die WHO den Ausbruch nach fast 2 Jahren für beendet erklärt. Am 17. März 2016 ist die Erkrankung in der Präfektur Nzérékouré (Waldguinea) wieder aufgeflammt. Seitdem wurden 9 bestätigte Fälle gemeldet. Bis auf einen sind alle Erkrankten verstorben. Die ersten Erkrankungen wurden im Dezember 2013 gemeldet. Insgesamt sind in Guinea bisher 3.804 Menschen erkrankt, 2.536 davon sind an den Symptomen des hämorrhagischen Fiebers verstorben. Eine Infektion erfolgt entweder über Fledermäuse (z.B. Besuch von Höhlen), Kontakt mit Infizierten oder erkrankten Wildtieren (Affen und Antilopen, typischerweise beim Jagen oder Verzehren von ungenügend durchgebratenem Fleisch) oder über Körperflüssigkeiten von Patienten (Blut, Urin, Stuhl). Daher ist das Infektionsrisiko für (touristisch) Reisende gering. Da Neuerkrankungen nicht ausgeschlossen werden können, wird Reisenden geraten die Nachrichtenlage aufmerksam zu verfolgen, sich von sichtbar Kranken fernzuhalten und bei Reisen besondere Vorsicht walten zu lassen. CRM, 08.04.2016 Ebola in Westafrika (Stand: 27.3.2016) Guinea 3.373 2.957 2.216 Liberia 9.482 3.150 4.241 Sierra Leone 11.742 8.484 3.687 Total 24.597 14.591 10.144 Guinea’s prefectures of Nzérékoré and Macenta: 9 Ebola cases since late February. 8 people have died and one child remains in treatment. CDC, WHO, 27.3.2016 Ebola-Impfung ist sicher und effektiv WHO/S. Hawkey Guinea Phase III efficacy vaccine trial show that VSV-EBOV (Merck, Sharp & Dohme) is highly effective against Ebola While the vaccine up to now shows 100% efficacy in individuals, more conclusive evidence is needed on its capacity to protect populations through what is called “herd immunity”. To that end, the Guinean national regulatory authority and ethics review committee have approved continuation of the trial. The technique being used in vaccine trial is called "ring vaccination" which was used in the 1970s to eradicate smallpox. Ring vaccination controls an outbreak by vaccinating all suspected individuals in an area around the outbreak. Mali Meningitis: Während der Trockenzeit (Dezember-April) kommt es in den Ländern des "Afrikanischen Meningitisgürtels" regelmäßig zu Meningitis-Epidemien. Seit Anfang des Jahres wurden bereits 234 Verdachtsfälle gemeldet, 13 Menschen sind verstorben. Neben Meningokokken wurden auch vermehrt Pneumokokken als Ursache identifiziert. Für Risikoreisende ist eine Impfung zu empfehlen. CRM 08.04.2016 Benin Meningitis: Bis einschließlich der 12. KW wurden bereits 307 Infektionen und 33 Todesfälle gemeldet. Als Erreger wurden überwiegend Pneumokokken identifiziert. Während der Trockenzeit (Dezember-April) kommt es in den Ländern des "Afrikanischen Meningitisgürtels" regelmäßig zu Meningitis-Epidemien. Für Risikoreisende ist eine Impfung zu empfehlen. CRM 08.04.2016 Burkina Faso Meningitis: Seit Anfang des Jahres wurden bereits 1.414 Infektionen und 157 Todesfälle gemeldet. Neben Meningokokken wurden auch Pneumokokken als Erreger identifiziert. Während der Trockenzeit (Dezember-April) kommt es in den Ländern des "Afrikanischen Meningitisgürtels" regelmäßig zu MeningitisEpidemien. Reisende sollten Impfschutz beachten. CRM 08.04.2016 Sambia Cholera: Seit Anfang Februar wurden aus 5 Distrikten mehrere Hundert Erkrankungen gemeldet, zahlreiche Menschen sind verstorben. Die meisten Infektionen wurden aus der Hauptstadt Lusaka gemeldet, hier wurden mehr als 600 Fälle und 12 Todesfälle verzeichnet. Die Behörden planen in Zusammenarbeit mit der Hilfsorganisation "Ärzte ohne Grenzen" und der WHO die bisher größte Impfkampagne gegen Cholera. Hygiene und ggf. Impfschutz beachten. CRM 12.04.2016 Tansania Cholera: Seit Februar letzten Jahres gibt es in verschiedenen Regionen meist kleinere Ausbrüche. Ausgehend von Dar es Salaam sind seit Mitte August in 23 Regionen mindestens 300 Menschen verstorben, es gibt etwa 20.000 Erkrankte. Auch auf Sansibar wurden mehr als 1.200 Infektionen und mindestens 7 Todesfälle verzeichnet. Im März wurden innerhalb von 2 Wochen 50 Neuinfektionen registriert. Hygiene beachten, Impfschutz für Risikoreisende erwägen. CRM 08.04.2016 Haiti: Diphtherie in Port-au-Prince In den vergangenen Wochen und Monaten wurden aus Haiti vereinzelte Todesfälle infolge einer Diphtherie berichtet. Erst im März starb ein Kind an Diphtherie in Port-au-Prince. Breitflächige Impfkampagnen werden landesweit durchgeführt. Auch in Deutschland werden alljährlich Diphtherie-Fälle registriert. 2000 bis 2009: 7 von 9 Diphtherie-Erkrankungen hatten einen reisemedizinischen Hintergrund. Diphtherie in Russland fit-for-travel, 10.4.2016 Diphtherie-Impfempfehlung (STIKO/WHO) Grundimmunisierung: ab 3. Monat: DPT (3x alle 4 Wochen) ab 2. Jahr: DPT (1x) 6. Jahr: Td (50 IE Te-Toxoid, 5 IU Di-Toxoid) 12. Jahr: Td 18. Jahr: Td alle 10 Jahre Td Reiseprophylaxe: vor Reiseantritt: 2 Impfungen (Abstand 4-6 Wochen) 6-12 Monate danach: 3. Impfung alle 10 Jahre Td-Auffrischung!!! Diphtherie Erreger: Corynebacterium diphtheriae (Mensch ist einziger Wirt) Inkubationszeit: 2-6 (oder mehr) Tage Pathogenese: Lokale Infektion mit generalisierter Intoxikation Diphtherie Erreger: Inkubationszeit: Pathogenese: Klinik: Corynebacterium diphtheriae 2-6 (oder mehr) Tage Lokale Infektion mit generalisierter Intoxikation Nasen-, Rachen-, Kehlkopf-, Wunddiphtherie -> feste Membranen, Gaumensegelparese, Fieber, LK-Schwellung -> schweres Krankheitsgefühl Komplikation: Myokarditis Diagnostik der Diphtherie Kultur Neisserfärbung (auch vom Originalmaterial) Toxinnachweis (ELEK-Test, PCR) Serologie zum Immunitätsnachweis Neisser-Färbung Corynebacterium diphtheriae Polkörperchen: metachromatische Granula Voluntinkörnchen (Calzium und Phospha -> 2 min Eisessig-Methylenblau/Kristallviolett 1 min Chrysoidin Äquilibrium zwischen Antitoxin- und Toxinkonzentration A n t i t o x i n ELEK-Test Therapie der Diphtherie Von Behring und (Pferdeserum Kitasato, 1890: Di-Immunglobulin -> Allergie?) plus Penicillinneutralisieren oder Erythromycin „Antikörper die Wirkung des Diphtherietoxins“ ggf. Tracheotomie = Beginn der Immunitätslehre Diphtherie läßt sich verhindern!!! - > Aktive Impfung mit Diphtherietoxoid Madagaskar: Saisonal erhöhtes Pest-Übertragungsrisiko Aus der Hauptstadt Antananarivo wurden mehrere Pest -Verdachtsfälle gemeldet. Pest-Fälle auch aus dem nahe gelegenen Umfeld wie Anosibe, Anosimahavelona, Anosizato, Manjakaray, Antanimora und Ankasina. Madagaskar verzeichnet jährlich rund 200 Pestfälle Madagaskar hat mit die den meisten Pest-Fälle. In 2014 224 Erkrankungen mit 58 Toten. Seit 1990 jährlich ca. 200 Beulenpest-Fälle, insbesondere Mahajanga & Bombetoka. Pest-Bakterien werden durch Flöhe von Ratten auf den Menschen übertragen. Zu Beginn der Regenzeit suchen die Ratten in den © iStock/MikeLane45 Hütten der Menschen Zuflucht, vor allem zwischen November und April. Im Falle der Lungenpest werden die Erreger mittels Tröpfcheninfektion von Mensch-zu-Mensch direkt übertragen. Infektionsrisiko bei Trekkingreisen erhöht Die meisten Pest-Fälle weltweit werden aus Madagaskar, der Demokratischen Republik Kongo und Peru berichtet. Die WHO zählte 2013 weltweit insgesamt 783 Pest-Fälle – 126 Patienten verstarben. Vor allem in Slums und Armenvierteln. Für Reisende nur in Sonderfällen (z.B. Trekking- und Abenteuertouren in touristisch nicht erschlossene Infektionsgebiete, bzw. berufliche Exposition bei Entwicklungshelfern) ein Risiko. Fit-for-travel,, 13.1.2015 Madagaskar: Pestausbruch mit 63 Todesfällen Der letzte größere Ausbruch der Beulenpest in Madagaskar begann bereits vor fünf Monaten im August 2015 und führte bislang zu 63 Todesfällen. Mindestens 174 Menschen erkrankten. Viele Fälle wurden aus dem Distrikt Miarinarivo gemeldet. Die Weltgesundheitsorganisation (WHO) warnte bereits im September letzten Jahres vor der deutlichen Zunahme von Pesterkrankungen. Bereits zuvor im Jahr 2014 kam es zu einem Pestausbruch bei dem mindestens 335 Erkrankungsfälle gezählt wurden und 79 Personen starben. Zunahme der Erkrankungsfälle in der Regenzeit November bis April In Madagaskar treten ganzjährig Pesterkrankungen auf. Vor allem während der Regenzeit November bis April steigt die Zahl der Pesterkrankungen in Madagaskar häufig an. Die Infektionskrankheit wird u.a. von Rattenflöhen auf den Menschen übertragen. In der Regenzeit suchen Nagetiere, die durch den Pestfloh befallen sind, in den Häusern der Dörfer und Städte Zuflucht. Durch die Nähe zum Menschen kommt es daher häufiger zu Infektionen. Fit-for-travel, 10.01.2016 Epidemiologie der Pest Quelle: Groß, Kurzlehrbuch Medizinische Mikrobiologie und Infektiologie, Thieme, 3 Auflage 2013 Pest Erreger: Yersinia pestis Inkubation: Lungenpest 1-2 Tage; Beulenpest 2-6 Tage Klinik: Beulenpest (häufigste Form): akut Fieber und Schüttelfrost schmerzhafte Leisten-LK -> hämorrhag Septikämie -> unbehandelt liegt die Letalität bei 50-60% Lungenpest (primär oder sekundär): Bronchopneumonie, blutiges Sputum, Dyspnoe Herzinsuffizienz, Kreislaufversagen -> unbehandelt liegt die Letalität bei 100%! Hautpest (selten) Pest Erreger: Yersinia pestis Inkubation: Lungenpest 1-2 Tage; Beulenpest 2-6 Tage Klinik: Beulenpest (häufigste Form): akut Fieber und Schüttelfrost schmerzhafte Leisten-LK -> hämorrhag Septikämie -> unbehandelt liegt die Letalität bei 50-60% Lungenpest (primär oder sekundär): Bronchopneumonie, blutiges Sputum, Dyspnoe Herzinsuffizienz, Kreislaufversagen -> unbehandelt liegt die Letalität bei 100%! Hautpest (selten) Diagnostik: S3-Labor! Kultur, PCR, IFT-Direktnachweis Yersinia pestis Therapie / Prophylaxe der Pest Streptomycin, Gentamicin Doxycyclin, Fluorchinolone, Sulfonamide aktive Impfung Pest-Prävention - Erziehung und Aufklärung - Rattenkontrolle - Flohkontrolle - Vakzinierung - Antibiotika-Prophylaxe - Internationale Quarantänepflicht - Deutschland: bereits Verdacht ist meldepflichtig USA Mumps: In den ersten 3 Monaten dieses Jahres wurden landesweit bereits 467 Erkrankungen gemeldet. Darunter waren auch zahlreiche Cluster an Universitäten. Solche lokalen Ausbrüche kommen immer wieder vor, Austauschschüler und Studenten sollten ihren Impfschutz vor der Abreise überprüfen. CRM 12.04.2016 Foto:U.Groß Kambodscha: 850 Tollwut-Todesfälle Kambodscha gehört zu den Ländern mit den meisten Tollwut-Todesfällen. Schätzungsweise 850 Todesfälle treten alljährlich landesweit auf. Häufig kommt es zu Infektionen durch tollwütige Hunde, da die meisten der rund 4 Millionen Hunde im Land nicht gegen Tollwut geimpft sind. Rund 98% der Einwohner die wegen Hundebissen die Klinik aufsuchen berichten, dass sie nicht von einem streunenden Hund, sondern von ihrem eigenen oder dem Nachbarhund gebissen wurden. Medikamente oder Impfungen die unmittelbar nach Kontakt mit einem tollwutverdächtigen Tier verabreicht werden können, sind nicht überall und sofort erhältlich und entscheiden daher häufig zwischen Leben und Tod. Die Gesundheitsbehörden planen daher durch Tollwut-Impfkampagnen von Hunden, einen Schutz der Bevölkerung zu erzielen und die Tollwut bis zum Jahr 2030 auszurotten. Fit-for-travel, 20.12.2015 Rhabdoviridae Tollwutvirus (Rabies- oder Lyssavirus) Behülltes RNA-Virus Tollwutvirus 7 Genotypen: Genotyp 1: Rabiesvirus (RABV) = klassisches Tollwutvirus (Genotyp 2: Lagos-Fledermausvirus = Lagos bat virus, LBV) Genotyp 3: Mokola-Virus (MOKV) Genotyp 4: Duvenhage-Virus (DUVV) Genotypen 5 und 6: Europäisches Fledermaus-Lyssavirus = European bat lyssavirus (EBLV 1, 2) Genotyp 7: Australisches Fledermaus-Lyssavirus = Australian bat lyssavirus (ABLV) Tollwutfälle beim Menschen kommen vor. Globale Verbreitung der Tollwut Tollwut • Übertragung: Speichel infizierter Tiere, Biss • Inkubationszeit: 3-8 (52) Wochen • Reservoir: Wildtiere (sylvatischer Zyklus) Füchse, Dachse, Marder,Waschbären, Rinder, Rehe, Hirsche, Wildschweine, Fledermäuse Haustiere (urbaner Zyklus) Hunde, Katzen, Rinder, kleine Wiederkäuer, Pferde -> 60.000 Erkrankungen/ Jahr (Südostasien, Indien) Quelle: F. Hufert Tollwut Klinik Stadium Dauer Klinik Inkubationszeit < 30 Tage (25%) Keine 30-90 Tage (50%) 90-365 Tage (20%) > 365 Tage Prodromalstadium 2-10 Tage Akutsymptomatik Wutstadium (80%) 2-7 Tage Halluzinationen, Angst, Agitation, Beißen, Hydrophobie, Autonome Dysfunktionen Paralyse-Stadium (20%) 2-7 Tage Aufsteigende Lähmungen Koma 0-14 Tage Parästhesien, Wundschmerz, Fieber, Übelkeit, Erbrechen Tod Quelle: F. Hufert Wildtollwut in Deutschland West-Nil-Virus Reservoir: Vögel (317 Arten, inkl. Zugvögel, Sperlinge) Vektor: Culex spp. und Aedes albopictus Inkubationszeit: 3-14 Tage Klinik: Grippe-ähnlich Meningitis/Meningoencephalitis bei 0.7% Infizierte Zugvögel Einschleppung durch Mücke per Personenflugverkehr Tel Aviv –New York USA: 1999-2001: 149 Fälle (18 Todesfälle) 2003: 9.862 Fälle (264 Todesfälle) 2008: 1.370 Fälle (37 Todesfälle) 2012: 5.674 Fälle (286 Todesfälle) Menschliche Fälle in Europa: vor allem SO-Europa Österreich (seropositiv) -> Keine Impfung, keine Therapie Fraction of mosquitos infected WN02 is more efficient than NY99 at disseminating and being transmitted by Culex pipiens Fraction of mosquitos with viral replication Fraction of mosquitos transmitting the virus (Relationship between genotype (NY99 and WN02), temperature, and days since feeding (0.5 - 40 d) as the proportion of mosquitos tested) EU und Nachbarländer: Mehr als 200 West Nil-Fieber-Fälle Das West Nil-Fieber breitet sich in Europa immer mehr aus. Nach Aussage der Gesundheitsexperten der „European Centre for Disease Prevention and Control” hat sich die Viruserkrankung auf neue Regionen ausgedehnt. Bis 20. November 2014 wurden in der Europäischen Union 74 und in den Nachbarländern 136 Erkrankungsfälle registriert. Noch im Oktober wurden Erkrankungsfälle in Italien, v.a. in den Regionen Brescia und Piacenza bekannt. Die meisten Erkrankungen in Italien wurden in den Provinzen Bologna und Cremona berichtet. Weitere vereinzelte Fälle in Lodi, Mantova, Modena, Parma, Pavia, Verona und Emilia Romagna. West Nil Fieber-Fall in Wien Aus Österreich wurde im August sogar ein einzelner Erkrankungsfall aus der Stadt Wien berichtet. In Griechenland sind die Regionen Attiki, Ileia, Rodopi und Xanthi betroffen. Insgesamt wurden in diesem Jahr 15 Erkrankungsfälle überwiegend im Monat August aus Griechenland gemeldet. In Ungarn waren es 11 West Nil FieberFälle in den Gemeinden Bacs-Kiskun, Bekes, Budapest, Csongrad, Hajdu-Bihar, Pest und Jasz-Nagykun-Szolnok. Auch in Rumänien, Bosnien-Herzegowina, Israel, Palästina, Russland und Serbien wurden mehrere Erkrankungsfälle beobachtet. Fit-for-travel,, 22.11.2015 Mexiko Dengue: In 2016 wurden bisher ca. 18.500 Verdachtsfälle verzeichnet, 701 Erkrankungen verliefen schwer. Ein Mensch ist verstorben. Am stärksten betroffen sind die Bundesstaaten Chiapas, Guerrero, Tabasco und Veracruz. In 2015 wurden ca. 218.660 Verdachtsfälle registriert. 39 Menschen sind verstorben. Schutz vor überwiegend tagaktiven Stechmücken beachten. CRM 05.04.2016 Uruguay Dengue: In 2016 bisher mehr als 580 Fälle. Die Erkrankungen sind im Departamento Montevideo (S) , dem angrenzenden Departamento Canelones und dem Departamento Salto (N) aufgetreten. Es gibt etwa 1.300 weitere Verdachtsfälle. Mückenschutz beachten. CRM 05.04.2016 Dengue in Brasilien Klinik des Dengue-Fiebers - meistens asymptomatisch - Inkubationszeit 3-14 Tage - Biphasische Krankheit 1. Quelle: A. Stich - hohes Fieber - massive Knochen- und Muskelschmerzen (Knochenbruchfieber!) - makulopapulöses Exanthem - Leuko- und Thrombozytopenie -> Nach ca. 7 Tagen selbstlimitierend 2. - hämorrhagische Dengue-Fieber (0.2%) -> Kinder (Indonesien) hohes Fieber, Hämorrhagien: Petechien, Nasenbluten, innere Organe mit Leberbeteiligung - Neutropenie, Thrombozytopenie, Proteinurie, Anstieg von Kreatinin und Leberenzymen, Gerinnungsstörungen -> Dengue-Schocksyndrom (DSS) mit hoher Letalität -> Keine Impfung, keine Therapie Chikungunya-Fieber Sommer 2007: Ravenna, Norditalien -> starke Mückenplage (heißer, feuchter Sommer): - 197 Menschen mit Chikungunya-Fieber - Quelle: 1 Reiserückkehrer aus Indien Anpassung des Virus‘ an neue, kälteresistentere Überträgermücke: Aedes aegyptus (Afrika) -> Aedes albopictus (Asien -> Europa) -> seit 1990 in Italien Chikungunya-Fieber: über mehrere Wochen: - Fieber, Gelenk- und Kopfschmerzen - evtl. Exanthem in der 1. Woche Foto: Hochedez et al., EID 2006 Argentinien Chikungunya: Mitte August 2014 wurde der erste importierte Fall gemeldet. Bis Ende des Jahres ist die Zahl auf 42 gestiegen. In 2015 … wurden 40 Infektionen importiert. Seit Anfang dieses Jahres wurden 82 lokal erworbene Erkrankungen bestätigt und 58 Infektionen importiert. Mückenschutz beachten. CRM 12.04.2016 Chikungunya in Brasilien Erdbeben in der Nähe von Muisne, Ecuador am 16.4.2016 Quelle: WFAA und d-maps.com Lateinamerika: Kampf gegen Chikungunya-Fieber Mindestens 600.000 Chikungunya-Erkrankungen wurden im vergangenen Jahr aus Mittel- und Südamerika gemeldet. In Mexiko … 11.394 Fälle. Kolumbien zählte in 2015 mehr als 350.000 Fälle und Ecuador bis Ende November mehr als 29.000 Fälle. In Bolivien … nahezu 10.000 Fälle. In … Venezuela wurden mehr als 15.000 Fälle. Seit Beginn des Ausbruchs im Jahr 2013 … über 1,6 Millionen in der Region. Auch Touristen erkrankten an Chikungunya Fieber Durch die starke Ausbreitung … in der Karibik, Mittel- und Südamerika wurden viele … Reisende … infiziert. Mehr als 650 amerikanische Touristen infizierten sich mit Chikungunya-Viren im vergangenen Jahr. … . Auch in Deutschland wurden im Vorjahr sehr viele Chikungunya-Infektionen bei Reisen in diese Regionen beobachtet. … mehr als 100 Chikungunya Fieber-Fälle bei deutschen Touristen... Guter Mückenschutz ist wichtig … keine Schutzimpfung. Fit-for-travel 03.01.2016 Ecuador (fit-for-travel) Malariahinweise Risikogebiete: Risiko im ganzen Land unterhalb 1.500 m Höhe auch an den Küsten v.a. in der Provinz Esmeraldas Kein Malariarisiko: im Hochland, Quito, Guayaquil und Galapagos Übertragungsmonate: ganzjährige Gefährdung Malariaart: 43 % Malaria tropica (P. falciparum), ansonsten Malaria tertiana (P. vivax) Nur Notfallmedikation empfohlen (Standby): ganzjährig landesweit unterhalb 1.500 m Höhe, auch an den Küsten (v.a. Esmeraldas) Ähnliche geographische Verbreitung, ähnliche Klinik 2009 erstmals außerhalb von Afrika und Asien -> Mikronesien Zikavirus Familie: Flaviviridae (Gelbfieber, Dengue, WNV, Japan Encephalitis) behüllt, (+)ssRNA Erstisolierung: 1947 Rhesusaffe im Zika-Forest, Entebbe, Uganda Vorkommen: Afrika -> Asien -> Americas Übertragung: Aedes (Stegomyia) aegypti, Aedes albopictus Symptomatik: Fieber, Arthralgien, Exanthem (7 Tage), Konjunktivitis bisher kaum tödlichen Verläufe bekannt Neu: Microcephalus, GBS(?) Diagnostik: PCR (Serologie -> Kreuzreaktionen mit anderen Flaviviren) Fotos: CMR 2016 Quelle: ftr 2014; 21 25.02.2014 (fit-for-travel.de) Französisch Polynesien: Zika Fieber breitet sich auf Inseln aus Das Zika-Virus hat bereits zu über 30.000 Erkrankungen geführt. Auch vereinzelte Erkrankungen unter Urlaubern wurden nach Aufenthalt in Thailand oder auf den Inseln Tahiti und Bora Bora bekannt Zika As of 15 April 2016, autochthonous cases of Zika virus infection have been reported from 45 countries and territories worldwide in the past two months. 49 countries/territories have reported autochthonous cases of Zika virus infection in the past nine months. 16 countries 85 countries are affected by the Zika virus 34 countries 35 countries Wikipedia 160416 160212 Dynamik der Ausbreitung von Zika in Americas Zika – data from Brazil Kolumbien Zika-Virus: Mitte Oktober 2015 … die ersten 9 Infektionen bestätigt. … Bis Anfang April 2016 ist die Zahl der laborbestätigten Infektionen landesweit auf 2.606 gestiegen. 3 Menschen sind verstorben. Es gibt ca. 61.400 Verdachtsfälle. Der Erreger wurde 1947 erstmals in Uganda beschrieben, später auch in einer Reihe anderer afrikanischer und südostasiatischer Länder. In diesem Jahr wurden erstmals Infektionen auf dem südamerikanischen Festland bestätigt. Untersuchungen haben inzwischen gezeigt, dass das Virus bereits zwischen Mai und Ende Dezember 2013 nach Südamerika eingeschleppt wurde. Reisende sollten auf sorgfältigen Mückenschutz achten. Schwangere sollten derzeit von nicht notwendigen Reisen in Fit-for-travel,, 07.12.2015 die betroffenen Gebiete absehen, da bei einer Infektion mögliche Fehlbildungen beim ungeborenen Kind nicht ausgeschlossen werden können. CRM 12.04.2016 St. Lucia Zika-Virus: Anfang April wurden die ersten 2 autochthonen Infektionen gemeldet. Eine 28-jährige Frau und ein 25-jähriger Mann sind erkrankt. Der Erreger wurde 1947 erstmals in Uganda beschrieben, später auch in einer Reihe anderer afrikanischer und südostasiatischer Länder. Im vergangenen Jahr wurden die ersten Infektionen in Süd- und Mittelamerika nachgewiesen. Reisende, insbesondere Schwangere, sollten auf sorgfältigen Mückenschutz achten. CRM 08.04.2016 Fidschi Zika-Virus: Anfang April wurde in der Western Division der erste autochthone Fall registriert. Die Übertragung erfolgt durch tagaktive Mücken. Mit Beginn der Regenzeit und infolge des Zyklons "Winston" steigt das Risiko einer Infektion. In der Regel verläuft das Zika-Fieber leichter als das dort vorkommende DengueFieber. Reisende, insbesondere Schwangere, sollten auf sorgfältigen Mückenschutz achten. CRM 05.04.2016 1953: 1st three human cases in Nigeria … until 2007: only 13 human cases worldwide 2007: Outbreak in Micronesia (5.000 cases) 2013/14: Outbreak in French Polynesia with 32.000 cases Meanwhile sporadic cases in SE Asia 2015: Outbreak in Brazil -> ca. 1.3 Mio cases and 4.300 cases of microcephaly 2015: Outbreak in Columbia -> ca. 52.000 cases Source: insidecostarica.com Countries and territories in the Americas with reported congenital syndrome associated with Zika virus (as of 14 April 2016) 29% of women with primary Zikavirus infection during pregnancy deliver affected babies Zika situation report (WHO) 14 April 2016 • From 1 January 2007 to 13 April 2016, Zika virus transmission was documented in a total of 64 countries and territories. • Mosquito-borne transmission: • 44 countries are experiencing a first outbreak of Zika virus since 2015, with no previous evidence of circulation, and with ongoing transmission by mosquitoes. • 17 countries have reported evidence of Zika virus transmission prior to 2015. • Person-to-person transmission: • Six countries have now reported evidence of person-to-person transmission (Argentina, Chile, France, Italy, New Zealand and the US). • Microcephaly and other fetal malformations potentially associated with Zika virus infection or suggestive of congenital infection have been reported in six countries (Brazil, Cabo Verde, Colombia, French Polynesia, Martinique and Panama). Two additional cases, (linked to a stay in Brazil), in Slovenia and the US. • In the context of Zika virus circulation, 13 countries and territories worldwide have reported an increased incidence of Guillain-Barré syndrome (GBS) and/or laboratory confirmation of a Zika virus infection among GBS cases. • Based on a growing body of research, there is scientific consensus that Zika virus is a cause of microcephaly and GBS. http://www.who.int/en/ Weiterhin Polio-Impfempfehlung für Pakistan und Afghanistan … weiterhin Fälle der Kinderlähmung durch Wildvirus gemeldet: 74 Fälle …– Afghanistan (20), Pakistan (54). Auch in diesem Jahr wurden die ersten beiden Fälle Ende Januar in Pakistan registriert. … durch Unruhen und Krieg Unterbrechungen von Impfkampagnen, so dass die Durchimpfungsrate in der Bevölkerung die zur Ausrottung der Erkrankung erforderlich ist nicht erreicht werden kann. …Polio-Impfschutz für Reisende nach Afghanistan und Pakistan v.a. bei Hilfseinsätzen weiterhin unentbehrlich Temporäre Polio-Impfempfehlung für Länder mit Impfstoff-abgeleitete Polioviren In Madagaskar, Nigeria, Laos, Guinea, Myanmar und der Ukraine … Einzelfälle, die durch Polioviren verursacht wurden die sich von der Lebendvakzine ableiten. Weltgesundheitsorganisation … empfiehlt Reisenden die sich länger als vier Wochen im Land aufhalten, eine Impfung gegen Kinderlähmung. Folgende Länder gelten weiterhin als vulnerabel für Polioviren: Kamerun, Äquatorialguinea, Äthiopien, Irak, Israel, Somalia, Südsudan, Syrien Bis 2018 erstrebt die WHO weltweit die Ausrottung der Kinderlähmung. Fit-for-travel, 02.03.2016 Laos: Kinderlähmung durch abgeleitete Polioviren Seit Oktober 2015 werden aus Laos vereinzelnde Polio-Infektionen registriert, die durch Impfstoff-abgeleitete Polioviren Typ 1 (cVDPV1) hervorgerufen wurden. Ein 8-jähriger Junge starb an den Folgen der Krankheit. Die Weltgesundheitsorganisation legte der Regierung des Landes daher nahe, allen Personen die sich länger als vier Wochen im Land aufhalten, vor der Ausreise eine Impfung gegen Kinderlähmung zu empfehlen. Die Impfung soll zwischen 4 Wochen und einem Jahr vor der Abreise verabreicht werden. Diese Maßnahme soll, laut WHO, der Vorbeugung dienen, dass sich die Erkrankung nicht weiter ausbreitet. Die Impfung soll zudem in einen international gültigen Impfausweis dokumentiert werden. Fit-for-travel, 02.03.2016 Afrikanische Länder melden aktuelle Masernausbrüche Die Gesundheitsbehörden von Liberia melden, dass in derzeit 10 von 15 Regionen des Landes Masernausbrüche anhalten, die bereits landesweit zu mehr als 1.300 Erkrankungsfällen und mehreren Todesfällen geführt haben. Auch andere afrikanische Länder sind aktuell von Masern betroffen. So wurden bis Ende März 2016 aus dem Tschad 5.832 Erkrankungs- und 79 Todesfälle berichtet. In Nigeria waren es 3.804 Erkrankungs- und 26 Todesfälle, in Burkina Faso 1.258 Erkrankungs- und 10 Todesfälle und Kamerun 1.338 Erkrankungs- und sechs Todesfälle. Weitere Erkrankungsfälle mit vereinzelten Todesfolgen wurden in Benin (85 Fälle), Zentralafrikanische Republik (31 Fälle) Elfenbeinküste (491 Fälle), Guinea (1.013 Fälle), Mauretanien (863 Fälle), Mali (774 Fälle), Niger (352 Fälle), Senegal (560 Fälle) Sierra Leone (351 Fälle), Togo (295 Fälle) und Demokratische Republik Kongo (3.976 Fälle) registriert. Aufgrund der in vielen Regionen mangelhaft ausgebildeten Melde- bzw. Erfassungssysteme, kann in den Ländern eine Unterfassung der Erkrankungs- und Todesfälle angenommen werden. Fit-for-travel, 02.04.2016 Masern 2015 in Deutschland 2.465 Masernfälle, davon 1.243 Fälle in Berlin aufgrund eines ausgedehnten Ausbruchs von Oktober 2014 bis August 2015 (Gesamtanzahl 2014: 442). Fallzahl und Inzidenzen pro 1 Mio Einwohner pro Jahr seit 2001 bis 2015 in Deutschland Dem RKI übermittelte Masernfälle pro Monat und Jahr seit 2003 bis 2015 in Deutschland Masernvirus Übertragung: Tröpcheninfektion, Mensch als einziger Wirt, extrem kontagiös (Kontagionsindex 95%) Inkubationszeit: 8-12 Tage Erkrankung: Masern (= 1. Krankheit) Enanthem mit Koplik Flecken, Exanthem, Komplikation: Subakute sklerosierende Panenzephalitis (SSP) Quelle: CDC (links) und Groß, Kurzlehrbuch Medizinische Mikrobiologie und Infektiologie,Thieme-Verlag, 3. Auflage 2013 (rechts) Masern - Komplikationen -> Otitis media -> Pneumonie 1 – 3 Jahre Bei 1 / 3.300 Kindern < 5 Jahre Subakute sklerosierende Panenzephalitis (SSPE) -> Demyelinisierung des gesamten Gehirns -> Spätfolge nach 4-10 Jahren, stets tödlich = slow-virus-Infektion (Masernvirus mit defektem M-Protein) Stadium 1: Veränderungen der Persönlichkeit, Schulversagen Stadium 2: Massive, repetitive Myoklonien, Krampfanfälle, Demenz Stadium 3: Rigidität, extrapyramidale Symptome, zunehmende Teilnahmslosigkeit Stadium 4: Koma, apallisches Syndrom oder Akinesien -> Tod! Masern Diagnostik: Serologie (IgM-Antikörper) SSPE -> intrathekale Antikörperproduktion Keine Kausaltherapie ! Prävention: Attenuierter Lebendimpfstoff (MMR) 1. Impfung im 11.-14. Monat, 2. Impfung bis 24. Monat IfSG: Verdacht, Erkrankung und Tod Uganda Gelbfieber: Mitte April wurden 6 Infektionen aus dem Distrikt Masaka gemeldet, 3 Menschen sind verstorben. Die Stadt Masaka soll nicht betroffen sein. Das Gesundheitsministerium hat am 10. April 5 Fälle bestätigt. Es gibt weitere Verdachtsfälle. Impfschutz unbedingt beachten. Eine Verschärfung der Einreisevorschriften ist nicht auszuschließen. CRM 2.04.2016 Angola Gelbfieber: Seit Ende des letzten Jahres wurden landesweit mehr als 1.600 Verdachtsfälle registriert, 230 Menschen sind verstorben. Seit Ende Februar geht die Zahl der Neuinfektionen zurück. Am stärksten betroffen ist Viana, eine Stadt in der Metropolregion der Hauptstadt Luanda. Impfschutz beachten. Bei der Einreise ist eine (einmalige) Impfung gegen Gelbfieber vorgeschrieben. CRM 12.04.2016 Thailand: Fleckfieber in Wäldern Rund 8.000 Fleckfieber-Fälle wurden durch das thailändische Gesundheitsamt bereits gemeldet – darunter fünf Todesfälle. Die Behörden warnen vor allem, dass in den Wintermonaten Reisende gerne in die Wälder gehen und dort einem erhöhten Infektionsrisiko ausgesetzt sind. Das Fleckfieber wird durch Bakterien (sog. Rickettsia prowazekii) verursacht und durch Läuse übertragen. Eine direkte Übertragung von Mensch zu Mensch gibt es nicht. Die typischen Beschwerden sind vor allem Fieber mit Kopf-, Glieder-, Muskelschmerzen und charakteristische Hautveränderungen, die den Namen des "Fleckfiebers" geprägt haben. Im weiteren Krankheitsverlauf kann es bei unterschiedlichen Körperorganen zu verschiedenen Funktionsstörungen kommen. Auch Reisende können an Fleckfieber erkranken – jedoch sehr selten. Fit-for-travel,, 30.11.2015 Abb.: M. Löbermann, Rostock Vielen Dank für Ihre Aufmerksamkeit