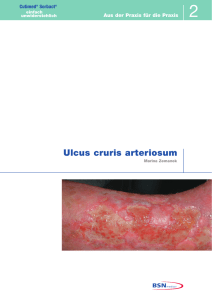
Ulcus cruris arteriosum mit MRSA-Besiedlung
Werbung
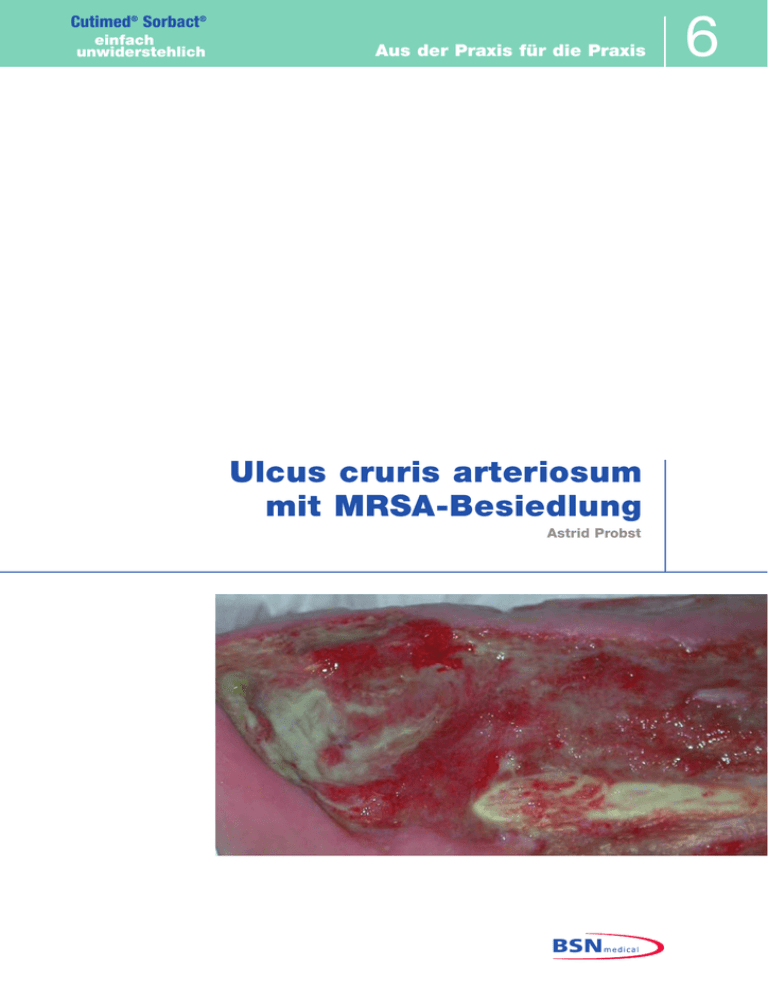
Cutimed® Sorbact® einfach unwiderstehlich Aus der Praxis für die Praxis Ulcus cruris arteriosum mit MRSA-Besiedlung Astrid Probst 6 2 ASTRID PROBST · KLINIKUM AM STEINENBERG · REUTLINGEN Ulcus cruris arteriosum mit MRSA-Besiedlung Diagnosen: • • • • pAVK Stadium IV an beiden Unterschenkeln Beidseits infizierte chronische Ulcera cruris arteriosum Diabetes mellitus Typ II mit diabetischer Polyneuropathie Herzinsuffizienz und Herzrhythmusstörungen Anamnese und Aufnahmebefund: Die 92-jährige Patientin leidet seit einem Jahr an Ulcera cruris an beiden Unterschenkeln. Sie kam zu einer erneuten Wiederaufnahme in die stationäre Behandlung unseres Krankenhauses, da eine deutliche Verschlechterung der Ulcera beidseitig bei bekannter pAVK zu beobachten war. Die Patientin leidet an einem insulinpflichtigen Diabetes mellitus sowie einer pAVK beidseits und einer Herzinsuffizienz. Aufgrund der Gesamtsituation kam eine operative Therapie nicht in Frage. Zum Zeitpunkt der stationären Aufnahme zeigten die Wundabstriche eine reichliche Besiedlung der Wunden mit Escherichia coli, Staphylococcus aureus und MRSA. Therapie: Die Therapie eines arteriellen Ulcus cruris stellt für uns Wundmanager immer wieder eine große Herausforderung dar, insbesondere dann, wenn auch operative Maßnahmen aufgrund eines schlechten Allgemeinzustandes des Patienten nicht in Betracht gezogen werden können. Weiterhin birgt eine verminderte Durchblutung des Gewebes bei bekannter pAVK die ständige Gefahr, dass Nekrosen auftreten bzw. es zu einer Infektion kommt. In dem beschriebenen Fall testeten wir die wirkstofffreie, antibakterielle Cutimed® Sorbact®-Kompresse erstmalig bei einer Ulcus cruris-Patientin mit MRSA-Besiedlung. Wir beobachteten den Infektionsstatus der Wunden mit Hilfe kontinuierlich genommener Abstriche und deren mikrobiologischer Analyse. Weiterhin dokumentierten wir den Wundheilungsverlauf sowie das Befinden der 92jährigen Patientin. Zur körperlichen Entlastung erhielt die Patientin keine zusätzliche Antibiose und war unter ständiger Beobachtung unseres Fachpersonals auf Station. Der Verbandwechsel mit Cutimed® Sorbact® erfolgte alle 2 Tage und die Wunden wurden mit einer antiseptischen Lösung (Octenisept®) gespült. Cutimed® Sorbact® wurde in Kombination mit einer Saugkompresse eingesetzt. Resumee: Nach 8-tägiger Behandlung mit Cutimed® Sorbact® wurden keine MRSA-Keime mehr in den Ulcera nachgewiesen. Auch Escherichia coli, Staphylococcus aureus wurden durch die Behandlung mit Cutimed® Sorbact® aus den Wunden entfernt. Dieser mikrobiologische Befund wurde für beide Unterschenkel in weiteren Abstrichen an den Tagen 11 und 12 bestätigt. Generell zeigte sich im Verlauf der Behandlung ein deutlicher Rückgang der Infektionszeichen. Neben der messbaren Keimreduktion fiel besonders die Abnahme des Wundgeruchs und ein Rückgang der Rötung von Wundrändern und Umgebungshaut positiv auf. Aufgrund der raschen Wundsanierung unter Anwendung von Cutimed® Sorbact® und des verbesserten Heilungsverlaufs mittels des konservativen Therapiekonzepts wurde die Patientin nach 14-tägigem stationärem Klinikaufenthalt in die ambulante Betreuung entlassen. Die weitere Behandlung mit Cutimed® Sorbact® wurde empfohlen. Vier Monate später bestätigten Kontrollabstriche im Krankenhaus nochmals den positiven Heilungsverlauf der Ulcera an beiden Beinen. Es wurde kein MRSA mehr nachgewiesen. Rechter Unterschenkel 1. Behandlungstag: 5. Behandlungstag: Der Wundgrund ist fibrinös belegt. Die Wundränder sind gerötet und geben Hinweise auf eine Infektion. Starke Exsudation und ein unangenehmer Geruch weisen ebenfalls auf eine Infektion hin. Ein Wundabstrich bestätigt: Escherichia coli, Staphylococcus aureus und MRSA-Keime sind reichlich vorhanden. Es ist ein deutlicher Rückgang der Wundbeläge zu verzeichnen. Die Rötung der Wundränder hat nachgelassen und erste Granulation ist sichtbar. Der Wundabstrich zeigt eine Reduktion der Keimbesiedlung mit Escherichia coli, Staphylococcus aureus und MRSA. Aufgrund abnehmender Exsudation wird Cutimed® Sorbact® mit einem Hydrogel als Feuchtigkeitsspender kombiniert. 3 11. Behandlungstag: 14. Behandlungstag: Zwei Wundabstriche in den letzten zwei Tagen bestätigten den Befund vom 5. Behandlungstag. Weder Escherichia coli, Staphylococcus aureus noch MRSA wurden nachgewiesen. Die Wunde ist saniert. Das Bild zeigt, dass die Wunde frei von Belägen ist. Granulation und Epithelisation setzen ein und die Wunde verkleinert sich. Granulations- und Epithelgewebe haben deutlich zugenommen und die Wunde schließt sich. Rötung, Wundgeruch und Bakterienbesiedlung haben im Verlauf der Therapie abgenommen und zeigen einen positiven Heilungsprozess an, der die Übergabe der Patientin zu einer ambulanten Versorgung zulässt. Linker Unterschenkel 1. Behandlungstag: 5. Behandlungstag: Der Wundgrund ist fibrinös belegt und starke Exsudation, Rötung und unangenehmer Geruch lassen auf eine Infektion schließen. Der Befund des Wundabstrichs bestätigt, dass reichlich Escherichia coli und mäßig MRSA vorhanden sind. Übergang von der Entzündungsphase zur Granulation. Die Rötung der Wundränder und Umgebungshaut ist zurückgegangen. Weiterhin wurden Wundbeläge entfernt und eine Vermehrung des Granulationsgewebes ist sichtbar. Der Wundabstrich war heute bereits negativ. Zur Bestätigung dieses Ergebnisses werden in den folgenden Tagen nochmals Abstriche genommen. 11. Behandlungstag: 14. Behandlungstag: Zwei Wundabstriche in den letzten zwei Tagen bestätigten den Befund vom 5. Behandlungstag: Kein Nachweis von Escherichia coli und MRSA. Die Wunde ist infektfrei. Weiterhin ist auch optisch eine deutliche Verbesserung des Wundstatus zu erkennen. Bei abnehmender Exsudation vermehrt sich das Granulationsgewebe. Kein Wundgeruch zu verzeichnen. Die Granulation nimmt weiterhin zu und die Exsudation ist deutlich zurückgegangen. Die Rötung von Wundrand und Umgebungshaut ist vollständig abgeklungen. Die Wunde ist frei von Escherichia coli. Trotz einer Restkontamination mit MRSA (Ein Befund am 12. Behandlungstag zeigt spärlich MRSA) kann die Übergabe zur ambulanten Versorgung stattfinden. 4 Verfasser: 70471-00300-00 Anmerkung: Der Produktname Cutisorb® Sorbact® wurde zum 01.01.2008 in Cutimed® Sorbact® umbenannt. Die dargestellten Kasuistiken wurden u.a. mit Cutisorb® Sorbact® Kompressen und Cutisorb® Sorbact® Saugkompressen durchgeführt. 07/2008 Astrid Probst, Klinikum am Steinenberg, Steinenbergstraße 31, 72764 Reutlingen, Deutschland